Грыжа пищеводного отдела: Операция, послеоперационный период, диета
Грыжа пищеводного отдела

Грыжа пищеводного отдела относится к категории недугов, которые возникают в результате возрастных изменений. При этом нет каких-либо гарантий, что заболевание не проявит себя намного раньше. Незначительное количество населения все же сталкиваются с такой проблемой, как диафрагмальная грыжа в молодом возрасте.
Постановка такого диагноза не во всех ситуациях предполагает оперативное вмешательство. При первичном проявлении болезни назначается лечение, в которое включается специальная диета, соблюдение особого режима работы и отдыха, а также прием медикаментозных средств.
Лишь в случае тяжелых осложнений или при увеличении размеров образований, требуется незамедлительное хирургическое вмешательство. Послеоперационная реабилитация проходит у всех пациентов по-разному, в первую очередь это зависит от выбранной методики, а также от возможности доступа к грыже пищевода.
Хирургическое лечение

Только с помощью операции на грыжу пищеводного отверстия диафрагмы, можно наверняка избавиться от этого недуга. Конечно же, такой способ является наиболее сложным и радикальным и применяется только в том случае, когда лечить болезнь другим путем невозможно.
Хирургическое вмешательство направлено на восстановление правильного соотношения анатомического стояния области пищевода. Операция необходима в следующих случаях:
- низкая эффективность лечебной терапии;
- грыжа пищеводного отверстия диафрагмы, большого размера;
- развитие осложнений;
- околопищеводное образование, скользящего типа;
- Патология слизистой оболочки пищевода.
Консервативные методики лечения ГПОД предполагают употребление лекарственных препаратов на протяжении всей жизни. Так, при резком отказе от медикаментов все признаки заболевания вновь дают о себе знать. Только правильно проведенная операция поможет избавить пациента от мучительных симптомов.
Разновидности оперативного вмешательства
Любая операция по удалению грыжи пищеводного отверстия диафрагмы помогает предотвратить проникновение содержимого из желудка в пищевод, с помощью специального механизма. Самый распространенный способ хирургического вмешательства – это фундопликация по Ниссену.
В верхней части желудка формируется своеобразная муфта, которая защищает пищевод. За счет ее наличия восстанавливается естественное строение сфинктера пищевода. Кроме того изменения происходят и в функциональных процессах:
- повышение активности;
- процесс опорожнения проходит беспрепятственно;
- улучшается моторика.
Операцию по удалению грыжи пищевода осуществляют с помощью таких методик:
- лапароскопия;
- открытый способ.
Этот метод имеет 2 основных недостатка:
- Когда грыжа остается без лечения на протяжении длительного времени, происходит изменение размеров пищевода, он укорачивается. Поэтому операция предполагает формирование манжетки на желудке. Из-за чего человек теряет одну из важнейших функций – срыгивание. Таким образом, при употреблении газированной воды, не будет наступать срыгивания, а значит, произойдет вздутие. Точно также поведет себя организм при переедании.
- Манжетка не закрепляется каким-либо образом. Так, спустя несколько лет болезнь вновь может дать о себе знать. Чаще всего это бывает через 3-4 года после проведения операции.
Несмотря на всевозможные опасения, лекарственная терапия может вызывать намного больше побочных действий и осложнений чем хирургическое вмешательство.
Лапароскопия
Большинство специалистов считают, что благодаря лапароскопической методики можно наиболее эффективно и быстро справиться с заболеванием. Кроме классического способа, на сегодня, существуют новейшие разработки по проведению хирургического вмешательства.
Во время операции грыжи пищевода, хирург может отчетливо наблюдать на экране монитора все расположение внутренних органов и даже самых мельчайших сосудов. За счет возможности увеличения размера изображения, обеспечивается превосходная визуализация. Таким образом, невозможно совершить какую-либо ошибку.
Суть операции заключается в постановке правильного анатомического расположения органов. Пищеводное отверстие уменьшается, до нормального состояния. Затем формируется манжетка, и содержимое из желудка больше не сможет попасть в пищевод.
Современная лапароскопичекая операция грыжи пищевода, имеет следующие преимущества:
- щадящее хирургическое вмешательство;
- восстановление правильного анатомического строения органов верхней брюшной полости;
- налаживание функционирования клапана желудочно-кишечного тракта, тем самым человек может прекратить прием медикаментов.
Лапароскопия противопоказана в таких случаях:
- моторные функции пищевода нарушены;
- когда невозможно осуществить низведение пищевода.
В этих случаях подобная методика может лишь усугубить ситуацию, из-за чего возникнут серьезные осложнения. Поэтому проводятся другие способы лечения, включая медикаментозную терапию.
Восстановление после операции
После удаления грыжи с помощью лапароскопической методики, на коже пациента остаются 3 или 4 разреза. Уже на первые сутки он может подниматься с кровати, а также разрешается употреблять жидкость. В последующие 24 часа разрешается принимать подогретую пищу, только в жидком виде. Меню должно включать только диетические продукты, которые не смогут вызвать вздутия и дискомфорта.

Выписывают пациентов после такой операции на 1-6 сутки. Прежде всего, это зависит от тяжести заболевания. В течение первых 2-3 месяцев рекомендуется соблюдать строгую диету, которую назначает врач в каждом отдельном случае. По истечению этого времени следует ограничивать себя в употребления некоторых видов продуктов, продолжительностью до полугода. Если все предписания врача были выполнены, то после этих месяцев нет каких-либо запретов по употреблению еды.
Осложнения
Возможные осложнения после операции:
- манжетка соскальзывает;
- возникает воспалительный процесс;
- болевые ощущения в области проведения операции;
- расходятся швы;
- с трудом проглатывается пища;
Осложнения после операции могут возникнуть сразу же. Все потому, что процесс регенерации начинается непосредственно после оперативного вмешательства.
Особенности диеты
Основные рекомендации по питанию при грыже пищеводного отверстия диафрагмы, в послеоперационный период:
- Пациенту рекомендуется питаться 6-7 раз за день маленькими порциями.
- Принимать пищу можно за 3-4 часа до сна.
- После каждого приема еды необходимо подвигаться в течение нескольких минут. Это поможет запустить процесс пищеварения.
- Не следует употреблять много жидкости в перерывах между приемом пищи.
- Любые виды напитков с газом категорически запрещены.
- Из меню необходимо полностью убрать все продукты, влияющие на процесс образования газов. К таким относятся: кисломолочные продукты, хлеб, виноград, капуста, горох.
- Не стоит употреблять кислые фрукты и соки.
- Нужно отказаться от всевозможных острых специй.
С процессом восстановления после операции, рацион можно пополнять уже не только жидкой пищей. Вернуться к прежнему образу жизни и режиму питания, после того как оперировалась грыжа, возможно только после разрешения лечащего врача. Также не стоит забывать, что все продукты должны быть умеренной температуры.
После хирургического лечение грыжи пищеводного отверстия диафрагмы, пациентам стоит задуматься не только над корректировкой меню. Необходимо избавиться от всевозможных вредных привычек, которые губительно влияют на весь организм, тем более в послеоперационный период. Кроме того, в процессе всей жизни нужно следить за своим весом. Лишняя масса тела только провоцирует новые проблемы с органами ЖКТ.
posle-operacii.ru
Грыжа пищевода: операция и послеоперационное восстановление
Грыжа пищевода – это патология, при которой мышечные пучки диафрагмы, образующие пищеводное отверстие расширяются, позволяя органам живота смещаться в грудную полость. Устранить это явление полностью можно только с помощью операции.
Общая характеристика заболевания
Выделяют в зависимости от механизма образования фиксированные (околопищеводные), нефиксированные (скользящие) и смешанные грыжи, а по их составу – пищеводные, кардиофундальные и желудочные.
Существует множество причин данной патологии. Вот некоторые из них: генетическая предрасположенность, короткий пищевод, ожог его оболочек, оперативные вмешательства на нём, дегенеративные изменения соединительной ткани, повышение давления в брюшной полости, нарушение моторики ЖКТ.
Основными клиническими симптомами грыжи являются колющие или жгучие боли, локализующиеся за грудиной, изжога, срыгивание, длительная икота, отрыжка воздухом, затруднённое прохождение пищевого комка. Чаще всего эти признаки появляются после еды или принятия человеком горизонтального положения. Отсутствие адекватного и своевременного лечения может привести к развитию серьёзных осложнений, при которых необходимо проведение операции.
Диагностика грыжи основывается на соответствующих жалобах и тщательном инструментальном обследовании. Проводится ультразвуковое исследование органов брюшной и грудной полости, рH–метрия желудочного сока, рентгенография ЖКТ с применением контраста, фиброгастродуоденоскопия.
Консервативное лечение включает в себя диету, ЛФК и медикаментозные препараты, которые оказывают антацидное действие, улучшают моторику желудочно-кишечного тракта и нейтрализуют раздражающее влияние желчи на слизистую оболочку пищевода.
При отсутствии положительного результата от этих мероприятий или присоединении осложнений необходимо проведение операции грыжесечения.
Показания и противопоказания для оперативного лечения
Операция является самым действенным методом лечения данной патологии. Она направлена на восстановление правильного расположения органов грудной и брюшной полости и остроты угла Гиса для нормальной работы желудочно-пищеводного перехода. Также одна из главных целей этого вида лечения – предотвращение рефлюкса желудочного содержимого.
Его обычно проводят планово с полной предварительной подготовкой. Показаниями к экстренному хирургическому вмешательству являются – ущемление грыжи, кровотечение и внедрение одного органа грыжи в другой.
Ущемление грыжи пищевода – это острая ситуация, характеризующаяся резким появлением болей за грудиной. Клиническая картина развивается в зависимости от подвергшегося ущемлению органа. Если была зажата кардия, то появляются сильные позывы к рвоте с невозможностью её осуществления и затруднение прохождения пищевого комка в желудок. Сдавление верхней части желудка сопровождается рвотой его содержимым и желчью. Все это происходит на фоне тяжёлого состояния человека из-за выраженного интоксикационного синдрома и развития сепсиса. При отсутствии адекватной помощи процесс будет прогрессировать и может привести к летальному исходу.
К состояниям, при которых показано хирургическое лечение, относятся:
- отсутствие результата при консервативной терапии;
- скользящие грыжи из-за возможности ущемления;
- грыжи больших объёмов с нарушением продвижения пищи по ЖКТ и, сопровождающиеся рефлюкс-эзофагитом;
- эзофагит тяжёлой степени тяжести, неподдающийся медикаментозному лечению;
- дисплазия слизистой оболочки пищевода;
- давление грыжи на сердце;
- пролабирование слизистой оболочки желудка в пищевод;
- развитие болезни Баррета.
Противопоказания:
- нарушения свёртывания крови;
- острое инфекционное заболевания и обострение хронических болезней;
- декомпенсация сахарного диабета, почек и печени, заболеваний сердечно-сосудистой и дыхательной системы;
- опухоли;
- беременность.
Способы оперативного лечения
Перед операцией необходимо обязательно пройти ряд обследований – это общий и биохимический анализы крови, общий анализ мочи, исследование свёртывания крови, ЭКГ, рентгенография органов грудной клетки, консультация терапевта. Также проводят ФГДС для уточнения объёма операции и выбора её способа.
Существует два варианта доступа к грыжевому мешку – открытый и лапароскопический. На сегодня врачи отдают предпочтение последнему, так как он менее травматичен из-за отсутствия больших разрезов (на передней брюшной стенке делают 4 прокола, через которые вводят в брюшную полость эндоскоп и инструменты) и исключения случайных повреждений тонких структур.
Также этот метод несёт за собой снижение послеоперационных осложнений, уменьшает количество дней пребывания пациента в стационаре и ускоряет срок выписки к труду.
Открытый доступ можно произвести, сделав разрез на грудной клетке или передней брюшной стенке. Предпочтение отдают последнему, потому как возможно осуществить более тщательную ревизию оперируемых органов. Ещё одним преимуществом является то, что при лапаротомии боли выражены намного меньше, чем при торакотомии.
Методика Аллисона производится открытым доступом через разрез в грудной клетке. Она заключается в ушивании ножек диафрагмы, образующих пищеводное отверстие и являющихся грыжевыми воротами. Этот метод имеет большую частоту рецидивов и не решает проблему с гастроэзофагеальным рефлюксом. Поэтому отдельно сейчас не используется.
Самым распространённой методикой является фундопликация по Ниссену. Она может выполняться как лапароскопическим, так и открытым способом. Сначала происходит освобождение желудка и брюшной части пищевода от спаек, а затем их укладывание на анатомически верные места. После этого ушивают ножки диафрагмы до уровня соответствующего норме. Вокруг пищевода создаётся манжета из стенки желудка для предотвращения рефлюкса. Это происходит так – верхней частью желудка производят оборот манжеткой в 5 см на 360 градусов вокруг нижней части пищевода. При использовании лапароскопического метода при данной операции легко можно добиться восстановления естественного расположения оперируемых органов и создания хорошо работающего клапана между ними. Благодаря этому, у пациента есть возможность отказаться от приёма лекарственных препаратов и значительно повысить качество жизни.
У данной методики есть два недостатка:
- грыжа пищевода при долгом своём существовании вызывает уменьшение длины пищевода, что делает невозможным опускание его нижней части в брюшную полость во время операции. Это приводит к формированию манжеты вокруг желудка и очень часто чревато рецидивом. К тому же в области кардии образуется абсолютный клапан, который препятствует срыгиванию. Данное обстоятельство значительно снижает уровень жизни больного – при приёме газообразующей пищи возникает дискомфорт, вздутие, тяжесть и боли в области желудка.
- так как не предусмотрена фиксация манжеты, то из-за её соскальзывания возможен возврат заболевания.
Если у пациента есть выраженный эзофагит, дисфагия, нарушение моторики пищевода или сужение его просвета, то операция по Ниссену не проводится.
Следующая методика разработана В.И. Оноприевым и схожа с предыдущей. Отличительной чертой является то, что к сформированной манжете создаётся связочный аппарат, приближенный к естественному. Сохраняется целостность стволов блуждающего нерва, подходящих к желудку, а вот веточки, ответственные за секрецию соляной кислоты, пересекаются. Это позитивно отражается на лечении эзофагита.
Операция Белси выполняется при большом объёме грыжевого мешка или тяжёлой степени эзофагита. Доступ осуществляется путём торакотомии. Производится прикрепление брюшного отдела пищевода к диафрагме и подшивание к его передней стенке фундальной части желудка. Значительным преимуществом этого метода является то, что при наличии сопутствующей патологии в грудной клетке, её можно устранить. Но такой доступ вызывает выраженные болевые явления и очень тяжело переносится пациентами.
Лечение грыжи пищеводного отверстия диафрагмы методом гастрокардиопексии включает в себя проведение лапаротомии. Сущность данной методики заключается в прикреплении фундальной части желудка и брюшного отдела пищевода к большому сальнику или круглой связке печени. Самым распространённым вариантом считается гастрокардиопексия по Хиллу, при которой желудочно-пищеводный переход фиксируется к срединной диафрагмальной связке и предаортальной фасции. Сложность этой операции заключается в нахождении и выделении этих структур. Такая методика даёт малое число осложнений и высокую эффективность.
Существует несколько современных разработок, позволяющих усовершенствовать методы операций. Например, фундопликация по методу Тоупе на 270 градусов обеспечивает нормальное функционирование нижнего пищеводного сфинктера и сохраняет рвотный рефлекс, механизм отрыжки.
Особенности постоперационного периода
Осложнения после хирургического лечения грыжи пищеводного отверстия диафрагмы могут появиться в самые короткие сроки в связи с быстрым началом регенерации тканей. К ранним последствиям можно отнести расхождение швов, боли в области грудины, затруднённое прохождение пищи, воспалительные явления. Позже может соскользнуть манжета, и возникнуть рецидив.
При использовании лапароскопического способа послеоперационный период в отсутствии осложнений протекает достаточно легко и быстро. На следующий день после операции пациенты могут вставать и пить. Их выписка осуществляется в течение первой недели после снятия швов. Трудоспособность восстанавливается через 2-3 недели.
Из-за выраженного отёка кардии в течение нескольких постоперационных дней отмечается затруднённое прохождение пищи и дискомфорт при глотании. На первый сутки больным разрешается выпить около 0,3 л воды. Во второй день при отсутствии противопоказаний можно съесть небольшую порцию жидкой еды (низкокалорийный суп). Два месяца соблюдается строгая диета. Затем постепенно в рацион вводятся новые продукты мягкой консистенции для лучшего их продвижения. Возвращение к обычному питанию происходит с позволения лечащего врача. Для полноценного функционирования прооперированных органов важно соблюдать умеренность в еде. Температура потребляемых продуктов обязательно должна быть в районе температуры тела. Это условие нужно соблюдать, потому как отёк кардии нарушает продвижение пищевого комка при употреблении холодной или горячей еды.
Из медикаментов назначают антибиотики, анальгетики и прокинетики. При необходимости проводят инфузионную терапию.
Для предотвращения развития осложнений и рецидива заболевания необходимо избегать провоцирующих факторов:
- переедание;
- метеоризм и запор;
- тяжёлые физические нагрузки;
- тугие пояса;
- постоянный сильный кашель.
gryzhynet.ru
Операция при грыже пищевода: показания и суть процедуры
Из всех диагностируемых заболеваний ЖКТ на грыжу пищевода приходится до 30% случаев. Эту патологию наиболее эффективно лечат только с помощью хирургического вмешательства. В основном операцию по удалению грыжи пищеводного отверстия диафрагмы теперь проводят лапараскопическую как наиболее щадящую, по сравнению с классической полостной. Еще более передовой, но пока не слишком распространенный – эндоскопический метод лечения ГПОД, без разрезов вообще, с использованием специального прибора Esophyx.

Причины появления грыжи
Диафрагма – плоская мышца, которая служит разграничителем между грудной и брюшной полостью у человека. Она имеет специальное отверстие, через которое проходит и особой связкой крепится пищевод. При нормальных условиях область кардии пищевода – желудочно-пищеводный переход – располагается в брюшной полости.
По причине радикального нарушения положения органов пищеварения больной начинает испытывать неприятные симптомы:
- очень сильную, изнуряющую изжогу после еды, иногда лишающую человека работоспособности;
- боль за грудиной, растущую при наклонах, в положении лежа, из-за физических нагрузок;
- трудность с проглатыванием пищи, боль во время глотания, ощущение кома в горле;
- частую отрыжку;
- голос садится или становится сиплым.
Наличие небольшой нефиксированной грыжи пищевода обычно обнаруживается случайно, в ходе другого обследования, рентгенографии, например. Если грыжа незначительная, то ее лечат терапевтическими методами – лекарствами, диетой, изменением образа жизни, избавляясь от неприятных симптомов, тем самым облегчая состояние пациента.

При больших размерах грыжи, в случаях ее фиксации, угрозы защемления, кровотечения из сдавленного органа без срочного хирургического вмешательства не обойтись. Отказ от любого из видов лечения ведет не только к ухудшению качества жизни больного, но и к развитию серьезных осложнений. Это может быть рефлюкс-эзофагит, рак пищевода или желудка, вплоть до летального исхода.
Виды патологии
ГПОД делится на несколько видов:
- скользящая – часть желудка находится над диафрагмой, формируя грыжевой мешок. Положение грыжи изменяется при смене положения тела;
- аксиальная – наиболее распространенная патология, в отверстие диафрагмы проникает желудок и брюшная область пищевода с кардией;
- параэзофагеальная – в отверстие диафрагмы проникает дно желудка, пищевод остается на месте, исчезает физиологичный угол Гиса.
Далее идет более сложная классификация каждого вида грыж. Например, у аксиальной есть 5 подвидов, знать которые обязаны узкие специалисты. Кроме этого, у аксиальной и параэзофагеальной ГПОД есть фиксированная и не фиксированная форма. Бывают грыжи врожденные и приобретенные.
В зависимости от клиники заболевания грыжи разделяют на:
- бессимптомные;
- с недостаточностью сфинктера пищевода;
- без недостаточности кардии;
- сформировавшиеся по другим причинам.
Врачи делят грыжи пищеводного отверстия диафрагмы еще и по степеням:
- 1 степень – желудок немного приподнят и приближен к диафрагме, кардия располагается на уровне нее, над диафрагмой выступает нижний отдел пищевода;
- 2 степень – в отверстие диафрагмы прошла часть желудка;
- 3 степень – выход сквозь диафрагмальное отверстие дна и тела желудка.

Такая широкая классификация видов, степеней грыж ПОД может усложнить постановку верного диагноза. Но любой из перечисленных видов должен быть своевременно пролеченным во избежание осложнений и непоправимого ущерба здоровью.
Показания и противопоказания к операции
Операция при грыже пищеводного отверстия диафрагмы необходима в следующих случаях:
- консервативная терапия длится долгое время, но не дает результата;
- грыжа очень большого размера, вызывает сдавливание органов грудной клетки;
- большое отверстие в диафрагме;
- у больного из-за проблем с пищеварением началась анемия;
- из-за ГПОД произошло сужение пищевода, появились проблемы с проходимостью;
- началось перерождение слизистой пищевода.
Плановая операция по удалению грыжи на пищеводе проводится после полного инструментального обследования и сдачи анализов больным. Срочная или экстренная операция необходима в случае открывшегося кровотечения из-за сдавливания, прободения или ущемления грыжи.
Основными противопоказаниями для проведения операции являются:
- беременность;
- обострившаяся хроническая болезнь;
- инфекционные заболевания;
- онкология;
- другая, недавно перенесенная, полостная операция;
- осложненная форма сахарного диабета;
- нарушения свертываемости крови;
- болезни легких с нарушением дыхательной функции;
- тяжелые заболевания сердца, сосудов;
- болезни печени и почек в тяжелой форме.

Некоторые из перечисленных противопоказаний устранимы. Например, операцию делают после излечения от инфекционного заболевания или преодоления обострения хронической болезни, после родов, когда показания к операции остаются и угрожают серьезными последствиями, если ее не сделать.
Суть операции
Так как диафрагма – это граница двух полостей, то можно проводить хирургическое вмешательство как со стороны брюшной – абдоминальное (разрез брюшины), так и со стороны грудной полости – торакальное (рассечение грудной клетки между ребрами). Предпочтительными, как более щадящими и привычными, для хирургов считаются абдоминальные, при которых делается разрез брюшной полости. При этом дополнительно можно выполнить ревизию находящихся в ней органов и провести при необходимости, например, удаление желчного пузыря – холецистэктомию.
В нашей стране используется один вид операции по устранению ГПОД – фундопликация по Ниссену. Главной задачей операции по удалению грыжи пищевода является предупреждение рефлюкс-эзофагита – заброса содержимого желудка с кислотой и пепсином, а часто и с желчью, в пищевод. Метод Ниссена заключается в том, что из верхней части желудка формируется кольцо, которое оборачивается вокруг пищевода в нижней его части в виде 5-сантиметровой манжетки и закрепляется, подшиваясь к стенке брюшной полости и ножке диафрагмы. Таким путем создается арефлюксный механизм, укрепляется сфинктер пищевода, восстанавливаются его функции.
Одновременно по ходу операции при грыже пищевода органы возвращают в привычное анатомическое положение в брюшину из грудной клетки (если это возможно), формируется необходимый для нормального функционирования органов и процесса пищеварения острый угол между пищеводом и левой верхней частью желудка – угол Гиса, ушивается отверстие в диафрагме до нормальных размеров. Иногда хирурги сталкиваются с проблемой укороченного пищевода. Причиной может быть его перерождение или врожденное состояние. В этом случае вернуть часть желудка в брюшную полость не удается.

Полостная операция постепенно заменяется в большинстве случаев на лапароскопическую. Это метод, когда в передней стенке делается чаще 4, но возможно и 5 проколов для введения эндоскопических инструментов. Все манипуляции по методу Ниссена проводят через эти проколы. В брюшную полость в ходе операции подается CO2, расширяющий ее для удобства работы хирургов. После окончания необходимых хирургических манипуляций инструменты вынимаются, на отверстия в брюшине накладываются швы. Преимущество лапароскопии пищеводной грыжи в малой травматичности процедуры, а значит, быстрого заживления и восстановления после нее.
Операция лапароскопия пищевода – более щадящая для пациента, она длится около 2 часов под общим наркозом. Уже на следующий день больному разрешается пить воду и вставать. Период реабилитации после лапароскопии занимает намного меньше времени.
Послеоперационная реабилитация
Риск рецидива после вовремя проведенной операции по лечению грыжи пищеводного отверстия диафрагмы составляет всего 3%. Если была выполнена лапароскопия грыжи пищевода, то больного выписывают из стационара уже через 2-3 суток, а работоспособность полностью можно восстановить через 2-3 недели.
Основной частью реабилитации после хирургического лечения ГПОД является соблюдение диеты. В первые 7 дней разрешено принимать только теплую, жидкую, пресную, не насыщенную пищу (легкие супы и бульоны), которая легко проходит по пищеводу после операции, чтобы не вызвать дополнительную отечность или воспаление. Затем еще несколько месяцев нужно соблюдать предписанную гастроэнтерологом диету, с осторожностью включая новые продукты в меню, избегая твердой, тяжелой пищи. Недопустимо переедание, порции должны быть небольшие, питание – дробное.
Эти меры нужны, чтобы не спровоцировать:
- вздутие кишечника;
- запор;
- нагрузку на ЖКТ из-за переедания.
В реабилитационный период запрещены физические нагрузки большой тяжести, ношение сильно затянутых поясов, стягивающей одежды, утягивающих корсетных изделий. Необходимо избегать инфекций верхних дыхательных путей и вирусных заболеваний, которые сопровождаются сильным кашлем. Несоблюдение этих требований и рекомендаций врачей в первые несколько дней после операции может вызвать осложнения – расхождение швов, инфицирование раны, кровотечение, пневмоторакс, воспалительный процесс, сужение пищевода, рецидив.

Состояние пациента в послеоперационный период облегчают с помощью следующих препаратов: анальгетиков, антибиотиков, прокинетиков (для восстановления моторики ЖКТ).
Заключение
Небольшие, не осложненные грыжи пищевода лечатся с помощью консервативной терапии, облегчая симптомы или предупреждая их, но не устраняя проблему. Сюда же можно отнести диету и изменение образа жизни. Принимать лекарства для поддержания нормального самочувствия придется на протяжении всей жизни.
Большие же выпячивания или ГПОД можно вылечить только с помощью хирургического вмешательства. Бояться этого не следует. Удачных операций, по статистике, большинство, а рецидивов – лишь 3%, летальных исходов еще меньше. Но если отказаться совсем от лечения, то тяжелые последствия неминуемы. И в этом случае исход бывает плачевным.
Осложнениями грыжи ПОД могут быть:
- пептическая язва;
- метаплазия эпителия;
- рефлюкс-эзофагит с эрозиями;
- слизистая желудка проникает в пищевод;
- ущемление грыжи с болевым синдромом;
- стриктура пищевода с образованием рубцов;
- перфорация стенок.
Положительный настрой пациента перед операцией очень важен. Вера в выздоровление помогает не только больному, но и врачу успешно выполнить все необходимое для этого.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!

Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
gastrot.ru
Операция при грыже пищевода – проведение лапароскопии
Просмотров: 645
Грыжа пищеводного отверстия диафрагмы является патологическим расширением пищевода, при котором происходит растяжение связок, фиксирующих пищевод и желудок. Верхняя часть выходит в грудную полость, происходят нарушения работы нижнего пищеводного сфинктера. В качестве лечения грыжи пищевода используют операцию.
Виды грыж пищеводного отверстия
Разновидности выделяют по особенностям анатомического строения.
Скользящая (аксиальная)
 Самый распространённый, приобретенный вид грыжи пищевода диафрагмы. При этом наблюдается свободное проникновение брюшной части пищевода, сфинктера и фундального отдела желудка в полость груди через отверстие пищевода, которое патологически расширено. Когда пациент меняет положение тела они возвращаются на место. Целостность мембраны не нарушается, грыжевой мешок отсутствует.
Самый распространённый, приобретенный вид грыжи пищевода диафрагмы. При этом наблюдается свободное проникновение брюшной части пищевода, сфинктера и фундального отдела желудка в полость груди через отверстие пищевода, которое патологически расширено. Когда пациент меняет положение тела они возвращаются на место. Целостность мембраны не нарушается, грыжевой мешок отсутствует.
Симптомы скользящей грыжи не наблюдаются. Но при увеличенных размерах грыжи возвращение в правильное анатомическое положение не происходит. Образование становится фиксированным за счет сформированных спаек в мешке грыжи и присасывания грудной полости. Укороченный пищевод также препятствует возвращению.
Аксиальные грыжи делятся на несколько подвидов:
- пищеводные;
- кардио-фундальные;
- субтотально или тотально-желудочные.

Если появляется рефлюкс содержимого желудка в пищевод, то назначается операция, в простых формах лечение не требуется.
Параэзофагеальная
 Врожденная, развивается у эмбриона из отростка брюшины заднего средостения, который становится грыжевым мешком. Местонахождение грыжи – ниже диафрагмы. Данный вид встречается редко. Сзади часто в него входит часть желудка. Поэтому у пациентов до развития грыжи уже имеется грыжевой мешок. Дистальный отдел не изменен.
Врожденная, развивается у эмбриона из отростка брюшины заднего средостения, который становится грыжевым мешком. Местонахождение грыжи – ниже диафрагмы. Данный вид встречается редко. Сзади часто в него входит часть желудка. Поэтому у пациентов до развития грыжи уже имеется грыжевой мешок. Дистальный отдел не изменен.
Параэзофагеальные грыжи прогрессируют быстро, причиной является высокое внутрибрюшное давление, способствующее проталкиванию желудка в грудную клетку. Грыжи требуют оперативного лечения, независимо от симптомов.
Бывают двух типов: фундальные и антральные. Поддается смещению дно и большая кривизна желудка, кардия и терминальный отдел пищевода остаются неизменными. Место проникновения грыжи распространяется в грудной отдел пищевода, который уменьшается в длину. Короткий грудной желудок часто является следствием рубцовых изменений.
По объему органов, проникающих в грудную полость из брюшного отдела, различают степени хиатальной грыжи:
- I степень характеризуется переходом абдоминального отдела пищевода в грудную полость, расположение кардия – занимает уровень диафрагмы, заметно поднятие желудка по диафрагме.
- II степень отличается большей площадью выхода желудка в область пищеводного отверстия.
- ІІІ степень наблюдаются объемные выходы дна, тела и даже антрального отдела желудка.
- IV степень – самая серьезная грыжа, характеризуется выпадением других органов брюшной полости.

Методы лечения
Способ лечения определяется от объема, стадии и месторасположения диафрагмальной грыжи.
Консервативная терапия
При повторном возникновении грыжи операция заменяется консервативным лечением, которое уменьшает заброс желудочного содержимого в пищевод, кишечного в желудок, снижает кислотность желудочного сока и лечит текущие заболевания. При небольших размерах грыжи и строгих противопоказаниях к оперативному лечению используется диетическое питание.
Питание должно быть сбалансированным, общее количество калорий в сутки – 1800–2000. Лечение диетой основывается на 6 аспектах:

Исключить жареную, жирную пищу и алкоголь
- Ограничить простые углеводы (сладкое, мучное) и продукты, вызывающие вздутие (газировка, бобовые, капуста). Это исключит провоцирование выхода раздутых петель кишечника и желудка в полость груди.
- Исключить кислую пищу (соки, цитрусовые, вишни, яблоки), чтобы кислота не разъедала слизистые оболочки желудка и пищевода.
- Отказаться от жареного, копченного, маринованного, острого, чтобы не вызывать обильное образование желудочного сока.
- Включить в рацион продукты полезные для работы ЖКТ (свекла, чернослив, сухофрукты).
- Употреблять щелочные минеральные воды.
- Принимать пищу маленькими дозами, за 3 часа до сна.
Лечение медикаментами разных групп применяется для снижения симптомов диафрагмальной грыжи:
- Для снижения выработки желудочного сока – холинолитики.
- Для устранения гипертонуса мышц желудка и кишечника, снижение болевых ощущений – спазмолитики.
- Препятствующие разрушающему действию соляной кислоты – обволакивающие.
- Снижающие синтез соляной кислоты с желудочным соком – препараты, понижающие образование соляной кислоты.
- Нейтрализующие кислотность желудочного сока.

Хирургическое лечение
Полное выздоровление возможно только при лечении грыжи оперативным путем.
Операции проводятся тремя способами:
- Ушивание отверстия, через которые выходят органы.
- Фиксация к передней стенке живота.
- Подшивание дна желудка к пищеводу.

Самый эффективный метод операции – лапароскопия.
Особенности проведение лапароскопической операции
Лапароскопия является современным методом хирургии. Суть лечения – удаление грыжи пищеводного отверстия диафрагмы (ГПОД). Операция длится в среднем 1 час.

Лапароскопия грыжи пищевода
Особенность лапароскопии заключается в технологии проведения операции. Хирургические манипуляции происходят через минимальное отверстие на теле. Хирург проводит операцию по увеличенному изображению на мониторе, где видны тончайшие анатомические образования, что позволяет достигать высоких результатов.
Пациент находится в горизонтальном положении, с приподнятым краем у головы на 30 градусов. Ноги разведены и приподняты, в таком положении получается максимальный обзор.
Для проведения операции выполняется несколько проколов: на 5 см выше пупка в центре, 5 см ниже мечевидного отростка, 5 см от реберной дуги слева и справа. Через первый прокол вводится лапароскоп и углекислый газ для раздвижения внутренних органов. Отверстие с правой стороны служит для фиксации печени, чтобы открыть свободный доступ к операции. Левый прокол служит для смещения желудка. Хирург делает операцию через верхний и подреберный прокол. После освобождения зоны проводится ушивание отверстия пищевода.
Если возникают показания, то проводятся экстренные операции традиционным методом.
Противопоказания к операции
Существуют состояния, при которых лечение операцией по удалению грыжи пищевода категорически запрещается (в определенный период или совсем). К таким ситуациям относятся следующие условия:

Операция запрещена при заболеваниях сердечно-сосудистой системы
- Нарушение свертываемости крови.
- Период проявление острой формы инфекционного заболевания или обострение хронического.
- Декомпенсация сахарного диабета, почек, печени.
- Заболевания сердечно-сосудистой системы.
- Наличие онкологических образований.
- Нарушения функций органов дыхания.
- Беременность.
- Неспособность ввести дистальный отдел пищевода вниз брюшной полости (малый размер органа из-за перенесенных язв, стриктур, фиброза).
- Рецидив грыжи после оперативного вмешательства торакальным или абдоминальным доступом.
- Пациентам с рецидивом после операции ГПОД с рефлюксом.
- Проведение накануне гастрэктомии и спленэктомии.
- Нарушения моторики пищевода (диффузные спазмы и наличие слабых непропульсивных перистальтических волн).
При наличии данных состояний хирургическое лечение противопоказано, лечение проводится другими методами.
Послеоперационный период
В большинстве случаев лапароскопия протекает без осложнений, период восстановления характеризуется быстрым и безболезненным выздоровлением.

Прием жидкости можно осуществлять на следующий день после операции
Уже на следующий день после операции пациент может вставать и пить жидкость в небольших количествах (300 мл в сутки). В течение первых дней пища проходит трудно, возникает дискомфорт при глотании. Поэтому со вторых суток разрешается есть порцию жидкого низкокалорийного супа для минимальной нагрузки на пищевод.
В течение двух месяцев пациент должен соблюдать строгую диету. Консистенция пищи постепенно изменяется на мягкую. Продукты должны быть температуры тела, горячая или холодная еда приводит к нарушениям прохождения пищи по отечной кардии. Точные рекомендации по питанию назначает лечащий врач, основываясь на особенностях проведения операции и на процессе восстановления.
Соблюдение всех ограничений постоперационного периода важно для полного функционирования прооперированных органов. После снятия швов пациент наблюдается около недели и направляется на выписку. Через 2–3 недели восстанавливается трудоспособность больного.
Осложнения послеоперационного периода
Последствия оперативного вмешательства могут проявляться практически сразу. Ранние осложнения:
- Расхождение швов.
- Боли в груди.
- Трудности с прохождением пищи.
- Воспалительный процесс.

Ранним осложнением является боль в груди
Основные осложнения:
- Возникновение рецидива.
- Кровотечение.
- Прободение пищевода, желудка.
- Пневмоторакс.
- Перитонит или медиастинит.
- Анемия.
- Рак пищевода.
- Нарушение проходимости.

Рак пищевода является основным осложнением после операции
Осложнения возникают из-за индивидуальных особенностей человека, врачебных ошибок, проведение операции при противопоказаниях к ней. Медикаментозная профилактика в послеоперационном периоде включает прием антибиотиков, анальгетиков, прокинетиков. Важно избегать провоцирующие факторы рецидива:
- Переедание.
- Тяжелые физические нагрузки.
- Обтягивающая узкая одежда.
- Нарушение стула (запор, метеоризм).
- Проводить своевременное лечение заболеваний ЖКТ.
Лапароскопия считается самым бережным методом лечения, после которого легко восстанавливается анатомия брюшной полости. В результате пациент возвращается к полноценной жизни.
Видео по теме: Грыжа пищеводного отверстия
lacto-med.ru
Лапароскопия пищевода | Пищевод Wiki
Пищеводные грыжи возникают вследствие растяжения связок, фиксирующих пищевод либо расхождением диафрагмальных мышечных волокон. Малоинвазивное оперативное вмешательство — лапароскопия грыжи пищевода позволяет устранить дефект с минимальной травматизацией тканей. После операции восстанавливается анатомическая целостность диафрагмы, желудок приобретает нормальное положение, а пища свободный пассаж.
Техника лапароскопического вмешательства
Лапароскопия проводится под общей анестезией. Пациент находится в на спине с присогнутыми коленями. Приподнятое на 30 градусов головного конца создает максимально удобное для манипуляции положение. Подготовительный период соответствует стандартным правилам для полостных операций. Продолжительность операции около 40-60 минут.
Операционный доступ осуществляется в точках, максимально щадящих окружающие анатомические структуры:
- выше пупочной области на 5 см;
- две точки на 5 см ниже левой и правой реберной дуги по среднеключичной линии;
- две точки выше и ниже пупочной области на 5 см;
- на 5 см ниже мечевидного отростка;
- возле пупка слева.
Через первую точку вводят лапароскоп, и нагнетают углекислый газ. Эта манипуляция позволяет раздвинуть ткани органы брюшной полости под давлением воздуха. Этим создается пространство для манипуляций. Точки с правой стороны позволяют ввести инструмент для ретракции (отведения) правой доли печени в сторону. Через левую точку отводится желудок от места операции.
Операционные работы осуществляются через срединную и левую подреберную точку. Лапароскопия – визуальный метод, позволяющий проводить операционные действия, не задев сосудов и находящиеся рядом нервы. Физиологические процессы в организме не нарушаются.
После подготовительных процессов производиться ушивание диафрагмальных мышц, которые образуют грыжевые ворота. Швы накладываются не рассасывающимися нитям. Пищевод и желудок приводится в нормальное положение. Это обеспечивает нормальное прохождение пищи по пищеводу, а также беспрепятственное попадание ее в желудок без рефлюксного эффекта. При необходимости операция может быть продолжена как полостная.
Послеоперационный период: реабилитация
Уже через 24 часа после операции пациент может пониматься и ходить, а при отсутствии осложнений в течение 7 дней выписывается домой. В домашних условиях пациенту рекомендуется строгая диета, и ограничение физической активности. Через несколько месяцев рацион расширяется, а через полгода пищевые ограничения снимаются.
В дальнейшем человек может вести полноценную жизнь и полностью забыть о своей болезни. Рецидивы встречаются чрезвычайно редко.
Противопоказания к лапароскопии пищевода
Ограничения для лапароскопического вмешательства связаны с генетическими аномалиями желудка и пищевода, а также с осложнениями после перенесенных ранее операций. Основные:
- физиологическое укорочение пищевода;
- наличие язв и фиброзных сужений;
- после гастроэктомии или удаления селезенки;
- функциональные нарушения деятельности пищевода;
- повторные хирургические вмешательства на желудке и пищеводе.
Описанные изменения не позволяют провести лапароскопическое вмешательство и вернуть органам физиологическое положение.
Осложнения после операции
Последствия зависят от вида, техники выполнения и особенности операции. Лапароскопия может оставить некоторые осложнения. Самые распространенные следующие:
- дисфагия;
- нарушение перистальтики пищевода или желудка;
- невозможность рвоты;
- вздутие кишечника.
Методика лапароскопии является операцией выбора для лечения грыжи пищевода. Её главные достоинства заключаются в минимальном повреждении органов и тканей, коротком восстановительном периоде, и малозаметном послеоперационном рубце. Лапароскопия позволяет восстановить нормальное соотношение нижней части пищевода и кардии желудка.
pishevod-wiki.ru
Грыжа пищевода | Техника операции | Статьи
Некоторые технические аспекты лапароскопической операции при грыже пищеводного отверстия диафрагмы
В.Н.Егиев
При грыже пищеводного отверстия диафрагмы и недостаточности кардиального сфинктера желудка наиболее широко используется операция круррорафии и фундопликации по Ниссену.
Показанием к выполнению данной операции служат явления рефлюкс-эзофагита, язвы пищевода, неэффективность консервативной терапии. Положение больного на операционном столе-с раздвинутыми ногами, при этом ноги несколько согнуты (чтобы можно было придать пациенту положение Фовлера).
Хирург располагается между ног пациента, камера справа от больного, ассистент слева. Вколы троакаров показаны на рисунке.
При этом вколы в правом и левом мезогастрии (3 и 4) используются для рабочих инструментов, вкол в правом подреберье (2) — для введения ретрактора, вкол в левом подреберье (5) — для введения эндобебкока и фиксации желудка.
После введения всех троакаров пациент переводится в положение Фовлера.
Устанавливается ретрактор и эндобебкок, отводится печень, фиксируется желудок в области дна и производится осмотр ножек диафрагмы.
Проверяется наличие грыжи пищеводного отверстия диафрагмы.
Для этого вскрывается брюшина малого сальника, выделяется правая ножка диафрагмы (рис 2).
Осматривается отверстие позади пищевода, при возможности выделяется основание левой ножки диафрагмы.
В области угла Гисса мобилизуется пищеводно-желудочный переход, мобилизуется левая ножка диафрагмы.
Наиболее удобно мобилизацию проводить с помощью ультразвуковых ножниц (Endoshears, фирмы Auto Suture), также возможно мобилизацию проводить с помощью крючка.
Со стороны малого сальника за пищеводом выделяются обе ножки диафрагмы, определяется величина отверстия между ними и решается вопрос о целесообразности их ушивания (рис. 3).
Необходимо отметить, что при наличии щелевидного отверстия небольших размеров мы считаем нецелесообразным его ушивание и производим фундопликацию в чистом виде.
Далее возможны два варианта фундопликации. В первом случае, как это делал и сам Ниссен, мы проводим переднюю стенку желудка позади пищевода в полость малого сальника и создаем манжету, в которую попадают и ветви блуждающих нервов.
Многие хирурги считают подобный вариант операции опасным, так как возможно сдавление блуждающих нервов манжетой. Однако статистика тех хирургов, которые выполняют операцию в данной модификации, этих опасений не подтверждает.
Мы применяем данный вариант операции как основной. В этом случае мы проводим переднюю стенку желудка через полость малого сальника и производим фундопликацию с захватом в манжету обоих блуждающих нервов, как это показано на рисунках (рис. 4, 5, 6).
Проведение стенки желудка должно быть совершенно свободным.
Если большую кривизну желудка удерживают спайки или короткие желудочные сосуды, необходимо их рассечь до тех пор, пока проведение желудка позади пищевода не будет происходить совершенно свободно.
Более сложный вариант-отделение блуждающих нервов от стенки пищевода.
Для этого по передней поверхности в области пищеводно-желудочного перехода рассекается брюшина.
Затем по правому краю пищевода выделяется его боковая стенка, отделяется передняя ветвь блуждающего нерва, оба нерва вместе с жировой клетчаткой отводятся в сторону.
Затем окончательно мобилизуется дно желудка в области угла Гисса, при этом иногда приходится накладывать клипсы на несколько сосудов. Дно желудка должно быть мобилизовано так, чтобы оно свободно проходило за пищеводом.
Выделение правой стенки пищевода при предшествующем эзофагите может быть достаточно сложной манипуляцией.
Необходимо строго следить за тем, чтобы не расслоить стенку пищевода и не вскрыть его просвет.
Мы не брали пищевод на держалку, хотя считаем такую манипуляцию возможной (рис. 10).
Помимо держалки часто используют максиретрактор (EndoRetract Maxi, Auto Suture), чтобы приподнять и удержать пищевод. Ушивание ножек диафрагмы производится после полной мобилизации.
Обе ножки диафрагмы сшиваются 2-3 узловыми швами с использованием аппарата EndoStith (Auto Suture) и нити Surgidac 2/0 (рис. 8, 9). Как правило, ушивание производится позади пищевода.
Однако иногда более удобно для хирурга ушивать ножки диафрагмы над пищеводом.
Наконец, при больших дефектах диафрагмы и невозможности ушивания ножек без натяжения тканей можно применять заплату, для чего используется полипропиленовая или политетрафторэтиленовая сетки.
Помимо использования аппарата EndoStitch, возможно ушивание ножек атравматической нитью и иглой с использованием интракорпорального шва, но следует помнить о том, что всегда необходимо использовать нерассасывающиеся нити.
После этого передняя стенка желудка проводится за пищеводом и сшивается с дном несколькими швами такой же нитью. При этом в шов берут стенки желудка и стенка пищевода.
Сколько швов необходимо применять?
Мы считаем, что для создания герметичного пищеводно-желудочного перехода достаточно диаметра манжеты 2-3 см (рис. 7). Некоторые авторы рекомендуют накладывать один П-образный шов полипропиленовой нитью на политетрафторэтиленовых пластинах.
Мы не используем эту модификацию и не считаем возможным рекомендовать ее для лапароскопической операции.
Надо отметить, что в течение всей операции в желудке должен стоять толстый желудочный зонд (более предпочтителен специальный буж).После сшивания стенок желудка производится окончательный осмотр операционного поля, промывание брюшной полости.
Мы считаем возможным не дренировать брюшную полость после этих операций.
www.endosurgical.ru
Грыжи пищеводного отверстия диафрагмы, цены на операции и лечение
Грыжа пищеводного отверстия диафрагмы
Общая информация
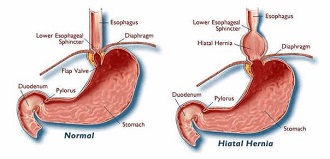 Грыжа пищеводного отверстия диафрагмы образуется в результате изменения местоположения органов брюшной полости (абдоминального отрезка пищевода, кардиальной части желудка, петель кишечника) путем их смещения в грудную полость. Заболеванию больше подвержены женщины, риск развития патологии выше в более старшем возрасте. Грыжа пищеводного отверстия диафрагмы не сопровождается специфическими симптомами, поэтому ее часто принимают за другие заболевания органов ЖКТ.
Грыжа пищеводного отверстия диафрагмы образуется в результате изменения местоположения органов брюшной полости (абдоминального отрезка пищевода, кардиальной части желудка, петель кишечника) путем их смещения в грудную полость. Заболеванию больше подвержены женщины, риск развития патологии выше в более старшем возрасте. Грыжа пищеводного отверстия диафрагмы не сопровождается специфическими симптомами, поэтому ее часто принимают за другие заболевания органов ЖКТ.Если вас беспокоят изжога, отрыжка, боли в желудке сразу после еды или сильной физической нагрузки, при наклонах вперед, обязательно обратитесь к хирургу, чтобы подтвердить или исключить грыжу пищевода.
Классификация грыж пищевода

По типу делятся на две категории:
- аксиальные «скользящие» грыжи,
- параэзофагеальные (грыжи рядом с пищеводом)
Параэзофагеальные грыжи делятся на четыре типа:
- I – аксиальная грыжа;
- II – параэзофагеальная грыжа, при которой кардия и дно желудка находятся в заднем средостении;
- III – параэзофагеальная грыжа, при этом большая часть желудка находится в заднем средостении;
- VI– параэзофагеальная, при которой помимо желудка в заднем средостении находятся и другие органы.
Симптомы

Примерно у половины больных с диагнозом «хиатальная грыжа пищеводного отверстия диафрагмы» заболевание протекает без симптомов. Подобная ситуация характерна для скользящих грыж I–II степени. В остальных случаях патология сопровождается симптомами, характерными для заболеваний ЖКТ и сердечно-сосудистой системы, что значительно усложняет постановку диагноза. Чаще всего больных беспокоят:
- изжога,
- отрыжка,
- икота,
- cложности при прохождении пищи вдоль пищевода,
- боли, которые возникают в эпигастральной области, за грудиной или в подреберье – их часто принимают за сердечные;
- хронический кашель, особенно по утрам и ночью.
Диагностика
Для диагностики патологии применяют современные методы:- фиброгастродуоденоскопию;
- рентгенологическое обследование органов брюшной полости с пробой Вальсальвы;
- pH-метрию пищевода и желудка;
- КТ брюшной полости с пероральным контрастированием;
- МРТ брюшной полости;
- анализы крови, мочи, кала.
В зависимости от результатов обследований врач может рекомендовать проведение дополнительных манипуляций, например, исследование моторики желудка, эндоскопическую биопсию пищевода и др.
centr-hirurgii.ru
