Как делают колоноскопию с наркозом и без | Сколько длиться колоноскопия и как часто можно её делать
Колоноскопия — это эндоскопическое исследование толстого кишечника, которое проводится в диагностических целях. Оно выполняется при помощи специального зонда (колоноскопа), позволяет детально оценить состояние слизистой оболочки и выявить малейшие нарушения.
Нужно ли делать колоноскопию
Исследование назначается исключительно врачом при наличии показаний. Среди них:
- проблемы со стулом;
- боли в животе;
- беспричинная потеря массы тела;
- анемия неясной этиологии;
- постоянная повышенная температура тела;
- выделения из ануса;
- неспецифический язвенный колит;
- болезнь Крона;
- дивертикулез;
- кишечные кровотечения.

Кроме того, данная диагностическая процедура рекомендована для прохождения ежегодно в профилактических целях для всех пациентов старше 50 лет. В особенности это касается лиц, имеющих плохую наследственность (колоректальный рак у близких родственников).
Если вас беспокоит какая-то проблема со здоровьем, запишитесь на диагностику. Успех лечения зависит от правильно поставленного диагноза.
Но есть и противопоказания для проведения манипуляции. К ним относятся:
- сердечная и легочная недостаточность;
- острый инфаркт миокарда;
- острый колит;
- прободение кишечника;
- перитонит;
- недостаточная свертываемость крови;
- тромбы в венах прямой кишки;
- воспалительные процессы любой локализации;
- инфекции с выраженной
интоксикацией.

Как делают колоноскопию кишечника
- подготовку;
- обезболивание;
- непосредственно исследование;
- последующее наблюдение за пациентом.
Подготовительный этап подразумевает соблюдение диеты на протяжении 2-3 дней перед манипуляцией. Из рациона полностью исключают тяжелую пищу, способствующую повышенному газообразованию. Также, необходимо тщательно очистить кишечник с помощью клизм и слабительных препаратов (Фортранса, Дюфалака, Мовипрепа и прочих).
Как проходит колоноскопия кишечника без наркоза
Колоноскопия проводится
врачом эндоскопистом в специально
оборудованном кабинете. Больной
раздевается ниже пояса и располагается
на кушетке, подогнув под себя колени.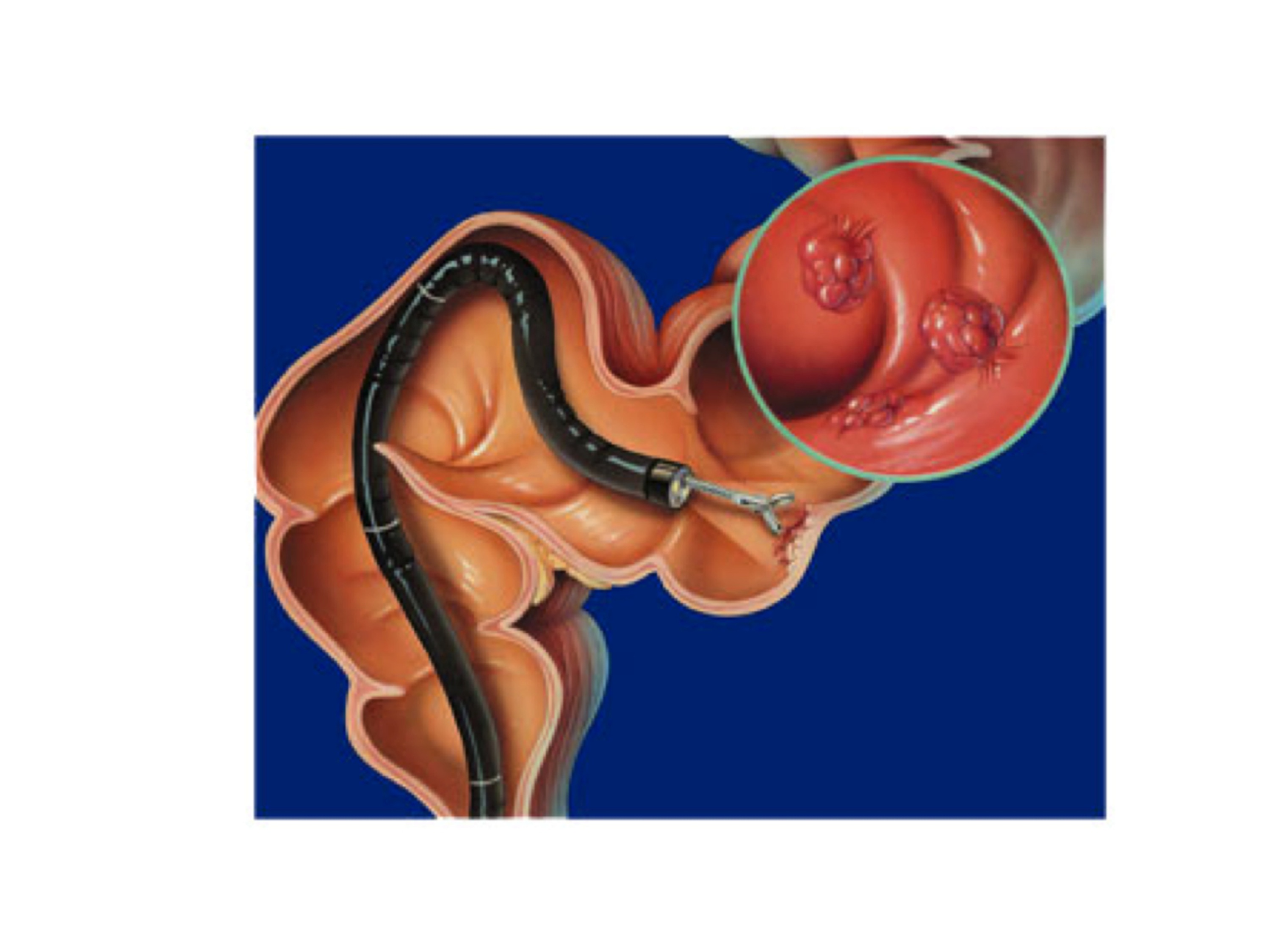 Перед обследованием выполняется
обезболивание. Если это местная анестезия,
то используются препараты с Лидокаином,
которые наносятся на наконечник прибора.
Например:
Перед обследованием выполняется
обезболивание. Если это местная анестезия,
то используются препараты с Лидокаином,
которые наносятся на наконечник прибора.
Например:
- Ксилокаин гель;
- Дикаиновая мазь;
- Луан гель.
Далее, в задний проход
вводится зонд, оснащенный миниатюрной
камерой на конце. Он подключен к экрану
монитора и снабжен подсветкой. Доктор
получает возможность оценить состояние
толстой кишки и увидеть наличие изменений.
Инструмент мягкий и легко гнется,
обеспечивает деликатное продвижение
по анатомическим структурам кишечника.
В кишку нагнетается воздух, чтобы она
не слипалась. Таким образом, обеспечивается
лучший доступ для изучения состояния
слизистой. После окончания исследования,
эндоскоп извлекается, и врач оформляет
заключение. Современное оборудование
позволяет сделать запись на диск.
В ряде случаев исследование проводится не только с целью обнаружения патологии, но и для осуществления следующих манипуляций:
- извлечения чужеродных предметов;
- удаления полипов или соединительнотканных тяжей;
- забора биологического материала;
- восстановления проходимости кишечника;
- остановки кровотечения.
Колоноскопия с наркозом
Общий наркоз выполняется по показаниям. Обычно он назначается лицам с психическими расстройствами и с высоким болевым порогом, а также детям до 12 лет. Для седации используются следующие препараты:
- Пропофол;
- Мидазолам.
Если процедура выполнялась
под общим наркозом, то за пациентом
необходимо понаблюдать некоторое время,
пока он не отойдет от действия медикаментов.
Противопоказания к общему наркозу:
- болезни сердечно-сосудистой системы в стадии декомпенсации;
- заболевания крови;
- эпилепсия;
- период беременности и лактации.
Как часто можно и нужно делать колоноскопию кишечника
Лучше не делать обследование слишком часто, если на это нет показаний. Организм должен успеть отдохнуть и восстановиться от активной чистки слабительными средствами и клизмами. В целях профилактики рекомендуется проведение колоноскопии 2 раза в год. Этого вполне достаточно для выявления патологий кишечника на ранних стадиях.
Сколько длится колоноскопия по времени
Обычно процедура длится
около 10-15 минут. Но если предполагается
забор биологического материала для
исследования или другие манипуляции,
то продолжительность колоноскопии
увеличивается до 30-40 минут.
Правильная подготовка к исследованию гарантирует успешное проведение диагностики и помогает установить правильный диагноз.
Данная статья размещена исключительно в познавательных целях, не заменяет приема у врача и не может быть использована для самодиагностики.
28 июня 2019
Колоноскопия под наркозом, подготовка и противопоказания к исследованию – МЕДСИ
Оглавление

Особенности диагностики
Колоноскопия с наркозом – методика, которая позволяет избежать ряда неприятных ощущений. Как и стандартная, она проводится с использованием специального зонда, вводимого в анальное отверстие. Зонд крепится к трубке и дополняется микроскопической видеокамерой для фиксации всех внутренних изменений. Современное оборудование позволяет врачу исследовать всю поверхность слизистой оболочки толстого кишечника, а также прямой, слепой, сигмовидной и ободочной кишки.
Дополнительно в рамках обследования можно выполнить:
- Удаление полипов
- Биопсию: взятие образцов тканей для дальнейшей гистологии
- Устранение обнаруженных новообразований
Основной целью диагностики является обнаружение широкого перечня заболеваний и патологических состояний на ранних стадиях развития (в том числе до появления симптомов). Это позволяет сократить все риски для здоровья и жизни пациента и своевременно назначить адекватное лечение.
К основным достоинствам как стандартной колоноскопии, так и той, которая проводится с наркозом, относят:
- Выраженный терапевтический эффект. Методика не только направлена на диагностику, но и позволяет выполнять несложные хирургические вмешательства
- Возможности для быстрого определения локализации поврежденных тканей и стадии развития патологии
- Точную постановку диагноза. Во время диагностики врач может осмотреть большую часть полости кишечника
- Доступность метода. Диагностика проводится сегодня во многих медицинских учреждениях. Можно сделать сразу и колоноскопию, и ФГДС под наркозом. Это позволяет не только сэкономить время, но и получить точную информацию о работе верхних и нижних отделов желудочно-кишечного тракта
Обследование проводится с использованием нескольких вариантов анестезии.
- Местная. В этом случае обезболивающий препарат наносится непосредственно на эндоскоп, по мере продвижения которого средство соприкасается со стенками кишечника и немного сокращает болевые ощущения.
 При местной анестезии пациент находится в сознании и может испытывать дискомфорт. Поэтому такая процедура подходит далеко не всем
При местной анестезии пациент находится в сознании и может испытывать дискомфорт. Поэтому такая процедура подходит далеко не всем - Медикаментозный сон (седация). Для достижения выраженного обезболивающего эффекта применяются специальные современные препараты, обладающие достаточной эффективностью при оптимальных показателях безопасности. У пациента при использовании таких средств сохраняется способность двигаться и реагировать на просьбы врача. При этом пробуждение из состояния медикаментозного сна обычно проходит достаточно легко
- Общий наркоз. При такой анестезии пациент находится без сознания и не испытывает абсолютно никакого дискомфорта. Одновременно с этим при использовании препаратов повышаются риски повреждения стенок кишечника. Кроме того, реабилитация требует больше суток. Запрещено вводить общий наркоз пациентов с серьезными заболеваниями легких и бронхов, а также с сердечной недостаточностью и иными патологиями
Таким образом, оптимальным вариантом является именно седация. Колоноскопия с наркозом в Санкт-Петербурге проводится в МЕДСИ в состоянии медикаментозного сна.
Колоноскопия с наркозом в Санкт-Петербурге проводится в МЕДСИ в состоянии медикаментозного сна.
Показания к проведению диагностики
Обследование (как под наркозом, так и без него) назначается при следующих симптомах:
- Регулярные нарушения стула: диарея и запор
- Боль во время акта дефекации
- Появление в кале примесей крови и слизи
- Вздутие кишечника
- Периодические или постоянные боли в нижней части живота
- Ухудшение аппетита (особенно если оно сопровождается общей слабостью)
- Периодическое повышение температуры
Также сделать колоноскопию под наркозом врач может посоветовать при геморрое, резкой потере веса, наличии в крови раковых клеток. Нередко обследование назначается с целью уточнения диагноза после проведения УЗИ, компьютерной томографии и иных диагностических манипуляций.
К прямым показаниям к использованию анестезии во время выполнения обследования относят:
- Наличие воспалительно-деструктивных процессов в кишечнике, к которым относят колит и энтерит, а также язвенную болезнь.
 Это обусловлено тем, что при таких патологиях стенки кишечника имеют поврежденные поверхности, контакт с которыми эндоскопа может спровоцировать резкую и выраженную боль
Это обусловлено тем, что при таких патологиях стенки кишечника имеют поврежденные поверхности, контакт с которыми эндоскопа может спровоцировать резкую и выраженную боль - Возраст пациента до 12 лет. Без эффективного обезболивания ребенку не удастся в полной мере расслабить мышцы, а длительный болевой синдром может негативно сказаться на психологическом состоянии маленького пациента
- Спаечные образования в кишечнике, образованные в результате травматического воздействия (в том числе оперативного вмешательства) или наследственной предрасположенности. Движение воздуха в кишечнике во время исследования также может спровоцировать сильную боль
- Психологическую неуравновешенность пациента, патологический страх проведения любых медицинских процедур и низкий болевой порог
Колоноскопия кишечника под наркозом в МЕДСИ в Санкт-Петербурге также выполняется и по личному желанию пациента.
Возможные риски и осложнения
Разработанные сегодня методы анестезии позволяют существенно сократить и даже полностью устранить болевой синдром, но при этом существуют определенные риски и осложнения процедуры. По этой причине специалисты настоятельно советуют пациентам провести в стационаре хотя бы несколько часов после выполнения диагностики.
По этой причине специалисты настоятельно советуют пациентам провести в стационаре хотя бы несколько часов после выполнения диагностики.
Важно! Избежать негативных последствий во многом помогает предварительная консультация с врачом. Специалист может оценить степень возникновения некоторых рисков и осложнений.
К часто встречающимся последствиям процедуры относят:
- Аллергические реакции на используемые препараты
- Тошноту и рвоту (особенно во время или после принятия пищи)
- Повышение температуры тела и показателей артериального давления
- Обострение заболеваний внутренних органов
- Боли в области живота, в спине, боках
В некоторых случаях выявляются такие осложнения, как проблемы с дефекацией и кровянистые выделения из анального отверстия, повреждения стенок кишечника и селезенки, инфекционные заболевания. Эти последствия обычно возникают при неправильном проведении процедуры. Именно поэтому очень важно ответственно подойти к вопросу выбора клиники, в которой будет выполняться диагностика.
Именно поэтому очень важно ответственно подойти к вопросу выбора клиники, в которой будет выполняться диагностика.
Противопоказания
Колоноскопия под наркозом не проводится при следующих заболеваниях и состояниях:
- Хронический бронхит и бронхиальная астма
- Перитонит
- Воспаление брюшины
- Беременность
- Гемофилия и иные патологии свертываемости крови
- Послеоперационный период
- Язвенный и ишемический колиты в поздней стадии
Общий наркоз категорически запрещен при стенозе митрального клапана, после инсультов и при сердечной недостаточности.
У детей обследование под наркозом не проводится при таких патологиях, как истощение, болезни легких, прогрессирующий рахит, инфекции верхних дыхательных путей, лиодермия.
Важно! Показания и противопоказания к проведению колоноскопии в Санкт-Петербурге в наших клиниках определяются исключительно врачом.
Преимущества проведения в МЕДСИ
- Опытные врачи. Наши эндоскописты постоянно повышают квалификацию и могут выполнять широкий перечень исследований с высокой точностью и минимальным дискомфортом для пациента
- Инновационное оборудование и современные технологии. Кабинеты для обследований оснащены аппаратурой экспертного класса известных иностранных производителей
- Безопасные и эффективные исследования. При проведении колоноскопии под наркозом используются инновационные составы. Они полностью устраняют дискомфорт и позволяют выполнить исследование даже пациентам с высокой чувствительностью. Мы обеспечиваем максимальный комфорт и заботимся об отсутствии болевых и иных неприятных ощущений у пациентов, стремимся к сокращению психологического дискомфорта (смущения, страха и др.)
- Наличие современных палат для подготовки к диагностике и восстановления после нее. Они оснащены удобными кроватями, техникой, санузлом.
 Пациент находится в максимально комфортных условиях и может полноценно подготовиться к исследованию и восстановиться после него
Пациент находится в максимально комфортных условиях и может полноценно подготовиться к исследованию и восстановиться после него
Если вы хотите записаться на колоноскопию кишечника под наркозом в нашу клинику в Санкт-Петербурге, узнать цену исследования, позвоните по номеру +7 (812) 336-33-33.
Колоноскопия
Колоноскопия (видеоколоноскопия, ФКС) — это современное инструментальное исследование внутренней поверхности толстой кишки с помощью оптического прибора – колоноскопа. Колоноскопия является самым современным и точным методом диагностики, позволяющим выявить злокачественные и доброкачественные новообразования прямой и ободочной кишки, неспецифические воспалительные заболевания (язвенный колит, болезнь Крона), а также врождённые аномалии развития толстой кишки. Такое обследование даёт достаточно информации о тонусе кишечника и способности к сокращению. Данный метод диагностики позволяет не только оценить состояние слизистой оболочки кишечника, но и произвести прицельную биопсию из подозрительного участка, чтобы получить морфологическую верификацию процесса.
Метод является основой скрининга колоректального рака.
Ректороманоскопия — метод диагностики, при котором производится визуальный осмотр слизистой оболочки прямой кишки и в некоторых случаях дистальных отделов сигмовидной кишки. Исследование выполняется ригидным (ректоскоп) или гибким эндоскопом (колоноскоп). Специалисты отделения эндоскопии ФГБУ НМИЦ онкологии им.Н.Н.Петрова рекомендуют пациентам выполнять ректосигмоскопию, во время которой врач-эндоскопист осматривает не только прямую, но и сигмовидную кишку полностью до перехода её в нисходящую. При этом мы обращаем внимание пациентов на тот факт, что данная процедура не предусматривает оценку слизистой слепой, восходящей, поперечно-ободочной и нисходящей кишки, в то время как патологический процесс может локализоваться именно в этих неосмотренных отделах.
Показаниями для плановой диагностической колоноскопии являются:
- Наличие в кале гноя, слизи и примеси крови
- Хронические поносы и запоры
- Боли в животе по ходу толстой кишки, вздутие живота
- Субфебрилитет (повышение температуры на протяжении длительного периода) неясной этиологии,
- Похудание
- Анемия неясной этиологии
- Ощущение инородного тела в прямой кишке
- Доброкачественные и злокачественные новообразования толстой кишки, диагностированные при других исследованиях (ирригоскопии, КТ, МРТ)
- Поиск первичной опухоли при обнаружении метастазов
- Оценка эффективности консервативного или хирургического лечения
- Проведение скрининга на рак толстой кишки
Противопоказания к проведению процедуры:
- острый инфаркт миокарда и декомпенсированная сердечно-легочная недостаточность
- инсульт
- молниеносная форма колита
- острый инфекционный процесс любой локализации
- острый дивертикулит
- аневризма аорты
- напряженный асцит
85% больных раком толстой кишки – это лица старше 60 лет.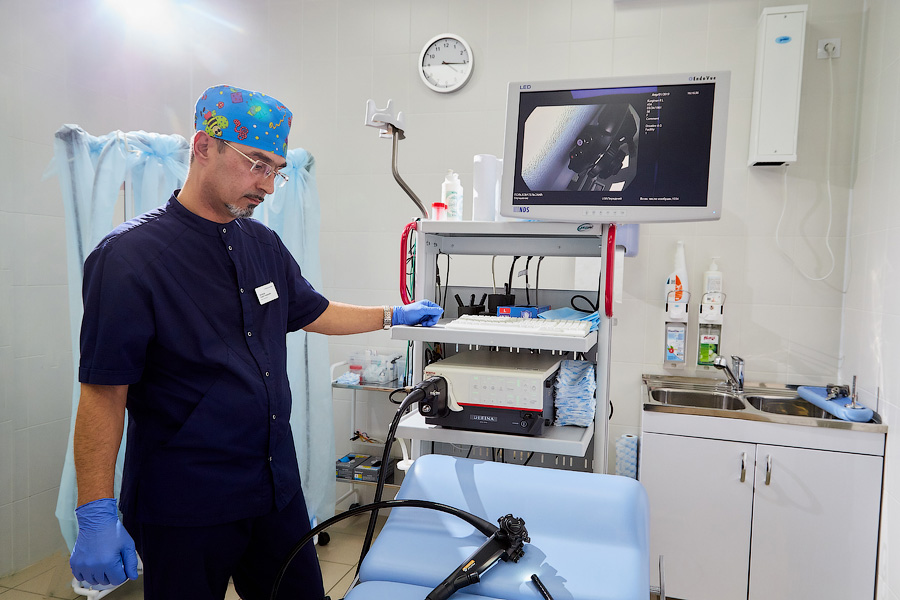 По рекомендации Всемирной Организации Здравоохранения, колоноскопию необходимо выполнять каждому здоровому человеку после 55 лет 1 раз в 10 лет. При повышенном риске заболевания в семье (у родственников первой степени родства, особенно если рак толстой кишки развился у пациента до 45 лет), первую профилактическую колоноскопию необходимо выполнить за 10 лет до того возраста, в котором был выявлен рак у родственников. Если же появляются определённые жалобы или показания, то колоноскопия должна проводиться незамедлительно
По рекомендации Всемирной Организации Здравоохранения, колоноскопию необходимо выполнять каждому здоровому человеку после 55 лет 1 раз в 10 лет. При повышенном риске заболевания в семье (у родственников первой степени родства, особенно если рак толстой кишки развился у пациента до 45 лет), первую профилактическую колоноскопию необходимо выполнить за 10 лет до того возраста, в котором был выявлен рак у родственников. Если же появляются определённые жалобы или показания, то колоноскопия должна проводиться незамедлительно
Подготовка к колоноскопии: http://www.niioncologii.ru/preparation#ei
Колоноскопия – это больно или нет?
Сомнения большинства пациентов относительно необходимости проведения колоноскопии основаны на страхе перед болезненными ощущениями, которые предположительно предстоит вытерпеть. Такие разные и противоречивые отзывы о процедуре обусловлены различным болевым порогом и врожденными особенностями строения ЖКТ.
Обследование, как правило, не вызывает у пациента выраженных болевых ощущений, поэтому проводится без анестезии. Некоторый дискомфорт может возникать при нагнетании воздуха и прохождении колоноскопом кишечных изгибов, например, печёночного и селезёночного углов ободочной кишки. Но эти ощущения, как правило, терпимы. При хорошей подготовке пациента процедура длится обычно 15-20 минут
У пациентов со спаечной болезнью брюшной полости, а также перенесших обширные операции на органах брюшной полости и малого таза, процедура может быть очень болезненной и длительной. В подобных ситуациях обследование проводится под наркозом.
О результатах исследования Вам сообщит врач–эндоскопист сразу же после обследования, а при взятии биопсии морфологическое заключение будет готово через 8–12 дней
Есть и пить можно после процедуры сразу же, причём питание после колоноскопии не требует никаких ограничений. Если у пациента остаётся ощущение вздутия, можно принять 10 таблеток активированного угля, предварительно измельчённого и растворённого в половине стакана тёплой воды.
Возможные осложнения колоноскопии
В целом, колоноскопия – это достаточно безопасный метод обследования, который крайне редко приводит к тяжелым осложнениям.
Как можно скорее обратитесь к врачу, если спустя несколько часов или несколько дней после проведения колоноскопии у вас появились такие симптомы как:
- Температура выше 38 С
- Боли в животе
- Сильная тошнота и рвота
- Обильные кровянистые выделения из прямой кишки
- Сильная слабость, головокружение, потеря сознания.
Колоноскопия | Медицинский центр «Вита»
В аптеке необходимо купить «Мовипреп». Продолжительность подготовки – три дня.Первый и второй день — бесшлаковая диета. Необходимо исключить клетчатку и грубую пищу: хлеб, овощи, фрукты, сухофрукты, ягоды, зелень, каши, орехи, семечки, бобовые. Также исключить следующие жидкости: окрашенные соки, алкоголь, газированные напитки. Можно: соки без мякоти, нежирные кисломолочные молочные продукты без фруктов и злаков, отварные мясо, курицу, рыбу, яйца, желе, сахар, мед, печенье без семечек и фруктов, кисели, компоты без ягод, отвары, бульоны, чай и кофе без молока, безалкогольные неокрашенные напитки, воду. Не принимать 5 дней активированный уголь, препараты железа, алкоголь!!!
Третий день. Завтрак согласно списку разрешенных продуктов. До 13.00 легкий обед согласно списку разрешенных продуктов. Ужин: необходимо исключить любую пищу. Разрешаются только прозрачные жидкости: соки без мякоти, отвары, чаи с мёдом, морсы, бульоны (овощные, мясные, рыбные) в любом количестве, чем больше жидкости, тем лучше. Нельзя принимать молочные и кисломолочные продукты. Чтобы хорошо подготовить кишечник к процедуре, необходимо принять препарат «Мовипреп». Пить глотками в течение 1 часа: с 20.00- 21.00- первый литр раствора препарата. После каждого принятого литра раствора необходимо выпить 500 мл разрешенной жидкости.
Четвертый день. В этот день вы записаны на процедуру.
Утро. С 6.00- 7.00 второй литр раствора препарата. После каждого принятого литра раствора необходимо выпить 500 мл разрешенной жидкости.
При подготовке клизму делать нельзя.
Если Вы записаны на процедуру Диагностическая видеоколоноскопия под внутривенным наркозом. Необходимо сдать анализы:
- Общий анализ крови
- Протромбин по Квику + МНО
- Глюкоза
- сделать ЭКГ
Нужно подойти за 30 минут до процедуры.
Важно! Во время проведения процедуры на ногтях не должно быть лака, на лице не должно быть макияжа. Во время действия наркоза врач-анестезиолог проводит мониторинг показателей состояния пациента, среди которых цвет кожного покрова (цвет губ), периферическое кровообращение (цвет ногтевых пластинок).
Если колоноскопия делалась раньше, принесите результаты предыдущих исследований и биопсии.
Советы эндоскописта — Обследование толстой кишки: колоноскопия или «что-нибудь еще»? — Онкоцентр
Главная » Пациентам » Полезные материалы » Советы эндоскописта — Обследование толстой кишки: колоноскопия или «что-нибудь еще»?
Материал для сайта подготовила Альбина Арташевна Аванесян, врач-эндоскопист, кандидат медицинских наук, заведующая отделением эндоскопии Онкоцентра
Проработав 15 лет эндоскопистом, я ответственно могу сказать, не вдаваясь в строгие показатели статистического ракового регистра, что рак “помолодел”. Это значит, что если раньше мы выявляли опухоли у пациентов старше 60 лет, то сейчас в поле зрения 40–летние.
Сразу хочу сказать, не преследую цели запугать, а в большей степени хочу поделиться своими наблюдениями и может быть предупредить об очевидных для меня вещах.
Какой рак я имею в виду? Безусловно, один из самых распространенных и занимающих лидирующие позиции в современном мире – рак толстой кишки. Почему?
Факторы риска
Всем знакомый рацион питания: на бегу, сухомятка, скудное количество клетчатки, в основном содержащейся в овощах и фруктах, качество которых, даже если они есть в рационе, оставляет желать лучшего. Малоподвижный образ жизни, практически полное отсутствие прогулок на свежем воздухе, если вы конечно не в декретном отпуске по уходу за ребенком. Согласитесь, на природу удается выбраться только на выходных. Не буду останавливаться на таком знакомом факторе как стресс, с которым, как мне кажется, мы уже “подружились”.
Так вот, все это мы знаем и что делать? А делать то, что зависит от Вас. Сбалансировать свой режим бодрствования и сна, рацион питания: минимум 500 гр. овощей и фруктов в день, свекла 2 – 3 раза в неделю, прогулки на свежем воздухе. Немаловажный фактор — позитивное настроение. Злоба, зависть, ревность, обиды, недовольство и тому подобные эмоции точат нас изнутри, а там где тонко, там и рвется.
Как правило, запущенные формы рака диагностируются у людей, которые в жизни ни чем не болели и считали себя обладателями богатырского здоровья. Начальные стадии рака, которые излечиваются в 100 %, никак себя не проявляют, поэтому я призываю Вас к внимательному отношению к себе. Если Вам больше 40 лет, если у родственников были случаи онкологических заболеваний, не говоря о том, что если есть жалобы на запоры, учащенный стул, выделения крови и слизи из заднего прохода, рекомендую…
…Обследование кишечника
Как его обследовать? — спросите Вы. Безусловно, наиболее информативный метод — это колоноскопия, в том числе, под наркозом.
В современных условиях достаточно легкое анестезиологическое пособие (внутривенный наркоз) позволит безболезненно пройти обследование в амбулаторных условиях.
Предварительно необходимо подготовить кишечник, т.е. очистить его. Существует несколько способов подготовки с помощью специальных препаратов, без применения “старых” “добрых” клизм – это фортранс и флит (фосфо-сода) (есть противопоказания) и слабительное + сифонные очистительные клизмы.
Как эндоскопист, обращаю ваше внимание на то, что качество подготовки = качество осмотра. Продолжительность исследования индивидуальна, зависит от протяженности кишки, наличия дополнительных петель, спаек, в случае если были вмешательства на брюшной полости. При отсутствии вышеперечисленных сложностей исследование обычно занимает 15-20мин.
Колоноскопия проводится в положении лежа на левом боку, во время процедуры возможна смена положения, лежа на спине либо на правом боку. В процессе исследования в просвет кишки нагнетается немного воздуха, чтобы расправить стенки, который впоследствии также эвакуируется из просвета кишки через эндоскоп. При хорошей подготовке дискомфорта после исследования практически нет.
Биопсия – взятие кусочков ткани для гистологического исследования безболезненна, так как на слизистой нет нервных окончаний, занимает 2-5мин.
Современное оборудование
Современные эндоскопы с высокой разрешающей способностью позволяют выявить изменения до нескольких миллиметров. Новые технические разработки позволили оснастить эндоскопы дополнительными функциями, например, NBI, которые позволяют в узком спектре света выявить малейшие нарушения архитектоники (изменение сосудистого рисунка) слизистой.
NBI (Narrow Band Imaging) — узкополосное изображение, которое основано на использовании узкого спектра синего (415 нм) и зеленого (540 нм) света, попадающего в полосу поглощения гемоглобина. Синий свет рассеивается в поверхностных слоях слизистой и позволяет визуализировать капилляры и усиливает рельеф поверхности слизистой оболочки. Зеленый свет проникает в ткань и диффузно распределяется. Этот свет позволяет увидеть венулы в поверхностном слое слизистой оболочки. Схематично эта методика выглядит так:
Что мы видим на экране монитора?
Эндофото слизистой прямой кишки с плоским участком гиперемии (покраснения), при NBI визуализации (фото справа), даже без функции увеличения сложно не заметить и выполнить прицельную биопсию. Это ранний рак тип О-IIа, повреждение 4мм. Такую проблему, при своевременной диагностике, можно решить без полостной операции, т.е. эндоскопически.
Еще один полезный метод – эндоскопическое ультразвуковое исследование (эндоузи), он необходим, когда патология уже найдена и надо определить ее распространение. Ультразвуковой датчик встроен в конец эндоскопа (фото внизу слева), что позволяет оценить не только патологический процесс на слизистой, но и в глубине стенки, а следовательно, и стадию процесса.
Эндоузи
Вверху, посередине, эндофото рака тела желудка, справа — ультразвуковое изображение той же опухоли, позволяющее оценить распространение в стенке органа и наличие патологических лимфатических узлов.
Не менее интересен метод флуоресцентной диагностики, который позволяет обнаруживать опухоли малых размеров (до 1 мм), локализующихся в поверхностных слоях слизистой оболочки.
Спектр аутофлуоресценции слизистой оболочки в ультрафиолетовом и видимом диапазоне спектра формируется определенными биологическими молекулами-флуорохромами (триптофан, флавины, коллаген, эластин, порфирины и др.). Исследования показали, что интенсивность эндогенной флуоресценции в измененной ткани от 2 до 10 раз ниже, чем в окружающих непораженных тканях.
Метод флуоресцентной диагностики
На эндофото — полипы толстой кишки, которые более отчетливо видны в режиме флюоресценции.
Существует более 10 эндоскопических методик, позволяющих выявить заболевание на ранних стадиях, на которых в рамках этой статьи не хотелось бы останавливаться. Но что существует кроме колоноскопии, спросите Вы, как еще можно обследовать кишечник? Как альтернатива — ирригоскопия, т.е. рентгенография нижних отделов желудочно-кишечного тракта (ЖКТ).
Ирригоскопия
Ирригоскопия позволяет наилучшим способом выявить нарушение функции и моторики нижних отделов желудочно-кишечного тракта. Для ее проведения, также как при колоноскопии, требуется очистить кишечник.
При проведении исследования используется контрастное вещество, позволяющее получить более четкую картину того, что находится внутри ободочной кишки. В ободочную кишку через ректальную трубку вводят жидкий раствор сульфата бария — густое не всасывающееся вещество. Барий покрывает изнутри стенки прямой кишки, ободочной кишки и части тонкого кишечника, что при ирригоскопии создает четкое изображение.
Однако есть определенные минусы. Продолжительность исследования от 30 до 60 минут. После проведения ирригоскопии у Вас могут быть затруднения с опорожнением кишечника. Если Вы склонны к запорам, после обследования Вам нужно будет выпить большое количество жидкости и принимать не сильнодействующее слабительное. Пока барий выводится из вашего организма в течение суток или около того, Ваш стул может выглядеть белым. Правда, Вы можете сразу же вернуться к обычному питанию и образу жизни.
При выявлении какой-нибудь патологии кишки или подозрении на нее придется выполнить колоноскопию, чтобы взять биопсию.
Как вариант исследования кишки можно рассмотреть виртуальную колоноскопию — неинвазивный метод, по сути компьютерная томография, продолжительностью 15-20 минут (подробнее на сайте medtown с иллюстрацией метода) есть плюсы и минусы, подготовка та же, один из минусов – не взять биопсию. Дискомфорт есть, т.к. перед исследованием в кишку нагнетают воздух, который после выходит самопроизвольно, плюс лучевая нагрузка, возможно, некоторых смутит стоимость.
Наиболее простой и доступный метод, в том числе, в качестве скрининга — это определение онкомаркеров в крови. Наиболее специфичный для рака толстой кишки — РЭА (раково-эмбриональный антиген).
Онкомаркер РЭА вырабатывается во время беременности клетками пищеварительного тракта плода. У взрослых людей синтез практически полностью подавляется. Уровень РЭА в норме – содержание в крови не более 0-5 нг/мл. Уровень РЭА повышается при злокачественных заболеваниях желудка, толстой кишки, прямой кишки, легких, молочных желез, яичников, матки, простаты.
Но надо отметить, что некоторое повышение онкомаркера РЭА возможно при хронической почечной недостаточности, гепатитах и других хронических заболеваниях печени, при панкреатите, у курильщиков, а также у больных туберкулезом и аутоиммунными заболеваниями.
Анализ крови на РЭА выявляет повышение антигена при раке толстой и прямой кишок, а также дыхательных путей с 50-90% точностью. Получив повышенный результат РЭА, нужно расценить его как сигнал для более направленного обследования и обратиться к онкологу.
В заключении хотелось бы обратить Ваше внимание на то, что смысл вышесказанного состоит в призыве к профилактике рака толстой кишки, внимательному отношению к себе. Если даже автомобиль подвергается раз в год техосмотру, считаю целесообразным что-то вроде этого устраивать и для себя. В США после 50 лет колоноскопия включена в скрининговую программу, если патологии не выявляют с учетом наследственности, то контрольное исследование проводится 1 раз в 10 лет.
колоноскопия как путь к решению многих проблем с кишечником
Сегодня мы поговорим о деликатной, но очень важной процедуре — колоноскопии. Чаще всего ее назначают врачи-гастроэнтерологи и проктологи при жалобах пациента на сбои в работе кишечника, болях в животе и т.д.
Важный плюс колоноскопии — в том, что это наиболее точный метод, который позволяет изучить состояние кишечника изнутри (его слизистую оболочку, просвет, тонус и другие показатели). Благодаря колоноскопии можно узнать, почему болит живот, что происходит в кишечнике. Кроме того, это исследование незаменимо при диагностике колоректального рака – серьезного заболевания, вылечить которое можно при своевременном обнаружении благодаря колоноскопии. Раньше рак можно было обнаружить только во время рентгеновского исследования, чаще на поздней стадии заболевания. Эндоскопия (в том числе и колоноскопия) позволила «отлавливать» эту коварную болезнь в самом начале, когда возможно успешное лечение, и предотвращать ее.
Также колоноскопия дает возможность быстро и без полостных операций на брюшной полости убрать доброкачественные образования или взять биопсию подозрительного участка, чтобы узнать характер возможного новообразования и как можно скорее диагностировать то или иное заболевание.
Многие, узнав о подробностях процедуры, деталях ее подготовки, отказываются от ее проведения, откладывая диагностику «в долгий ящик» в надежде, что всё пройдет само, и процедура не потребуется. Знакомая ситуация? А ведь во многих случаях откладывать колоноскопию категорически нельзя! Особенно в случае плохой семейной истории по раку кишечника.
Поэтому специально для Вас мы подготовили 5 важных составляющих, которые сделают колоноскопию для Вас максимально комфортной и безболезненной процедурой.
1. БЕЗ БОЛИ И СТРАХА
В клинике DIXION колоноскопию можно провести под анестезией. Пациент спит во время процедуры, исследование не вызывает боли и проходит практически незаметно, после процедуры пациент не ощущает дискомфорта.
2. С КОМФОРТОМ
После процедуры колоноскопии под анестезией пациенты отдыхают в комфортных палатах дневного стационара с Wi-Fi, телевизором и кнопкой экстренного вызова медперсонала, находятся под наблюдением врачей (эндоскописта, анестезиолога).
3. ВЕДУЩИЕ СПЕЦИАЛИСТЫ
В клинике DIXION процедуру колоноскопии выполняет врач-эндоскопист высшей квалификационной категории — Алла Валентиновна Миленко, профессионализм которой признан как в России, так и за рубежом (в декабре 2018 г. Алла Валентиновна получила сертификат международного образца The European Accreditation Council for CME (EACCME®) на конференции Amsterdam Live Endoscopy в Нидерландах).
4. КАЧЕСТВЕННОЕ ОБОРУДОВАНИЕ
В клинике DIXION исследования производятся современными видеоколоноскопами, которые позволяют производить детальный осмотр отделов толстого кишечника для раннего выявления в слизистой оболочке даже самых мелких нарушений и вовремя устранять их.
5. СТЕРИЛЬНОСТЬ
При некачественной дезинфекции колоноскопа возможно заражение пациента серьезными заболеваниями, в том числе гепатитом и ВИЧ. Поэтому, выбирая место для проведения колоноскопии, убедитесь, что мед.учреждение качественно обрабатывает колоноскопы после каждого пациента.
В клинике DIXION Вы гарантированно защищены от таких неприятных последствий, так как мы особое внимание уделяем дезинфекции инструментов и соблюдению антисептики. Очистка колоноскопов производится с применением одноразовых инструментов. В моечной машине Bandeq для дезинфекции гибких эндоскопов и инструментов к ним происходит дезинфекция высшего уровня.
Продезинфицированные и промытые эндоскопы и инструменты к ним хранятся с учетом рекомендаций Минздрава РФ в специальном шкафу, обеспечивающем чистоту и стерильность.
Всё это гарантирует стерильность инструментов и защиту пациента от бактериологического заражения в процессе исследования.
Деликатный подход, безопасность и эффективность – всё это колоноскопия в клинике DIXION.
Записаться на процедуру можно по телефону 44-00-00.
Будьте здоровы!
Колоноскопия | Камский доктор
Что такое колоноскопия?
Во время врачебного осмотра практически у каждого третьего пациента выявляют отклонения в работе пищеварительной системы. Если больной жалуется на боли в животе и аноректальной области, упорные запоры, кровотечения из прямой кишки, у него наблюдается потеря веса, неблагоприятные показатели крови (пониженный гемоглобин, высокое СОЭ), то опытный врач обязательно назначит обследование кишечника методом колоноскопии.
Колоноскопия – это современный метод инструментального исследования, применяемый для диагностики патологических состояний толстой и прямой кишки. Данная процедура проводится с использованием специального прибора – колоноскопа, и позволяет за короткое время визуально оценить состояние толстого кишечника на всем его протяжении.
Колоноскоп представляет собой гибкий длинный зонд, конец которого оснащен специальным окуляром с подсветкой и миниатюрной видеокамерой, способной передавать изображение на монитор. В комплект входит трубка для подачи воздуха и воды в кишку и щипцы, предназначенные для биопсии (забора гистологического материала). С помощью видеокамеры прибор способен снимать видео и фотографировать те участки кишечника, через которые проходит зонд, и выводить увеличенное изображение на экран монитора.
Это позволяет врачу-специалисту детально рассмотреть слизистую кишечника и увидеть мельчайшие патологические изменения. Колоноскопия незаменима для своевременного выявления и лечения заболеваний кишечника, у этой процедуры много возможностей, именно поэтому данное исследование специалисты предпочитают другим методам диагностики.
Возможности колоноскопии.
Какие возможности предоставляет обследование с помощью колоноскопа?
• Во время процедуры врач может визуально оценить состояние слизистой оболочки, моторику кишечника, выявить воспалительные изменения.
• Появляется возможность уточнить диаметр просвета кишки и при необходимости расширить суженный за счет рубцовых изменений участок кишечника.
• На экране монитора специалист видит мельчайшие изменения в стенках кишки и патологические образования (трещины, полипы прямой и толстой кишки, геморроидальные узлы, язвы, дивертикулы, опухоли или инородные тела).
• Во время процедуры можно удалить обнаруженное инородное тело или взять кусочек ткани для гистологического исследования (биопсия).
• При обнаружении небольших доброкачественных опухолей или полипов имеется возможность удалить эти новообразования в ходе обследования, избавляя тем самым пациента от хирургического вмешательства.
• При проведении обследования существует возможность выявить причины кишечных кровотечений и устранить их методом термокоагуляции (воздействием высоких температур).
• Во время процедуры врач получает возможность сделать снимки внутренней поверхности кишечника.
Вышеперечисленные возможности делают процедуру колоноскопии наиболее информативным методом диагностики. По рекомендации ВОЗ (Всемирной Организации Здравоохранения) в качестве профилактики колоноскопию рекомендуется проходить один раз в пять лет каждому пациенту после 40 лет. Если же человек приходит к врачу с характерными жалобами, исследование назначается в обязательном порядке.
Показания для проведения колоноскопии.
Обследование кишечника методом колоноскопии назначается в следующих случаях:
• Жалобы на боли в животе в области толстого кишечника
• Патологические выделения из прямой кишки (слизь, гной)
• Кишечные кровотечения
• Нарушения моторики кишечника (упорные запоры или диарея)
• Потеря веса, анемия высокой степени, субфебрильная температура, наличие в семейном анамнезе онкологических заболеваний
• Наличие в одном из отделов кишечника инородного тела
• Обнаруженные при ректороманоскопии доброкачественные опухоли или полипы (в этих случаях колоноскопия необходима для обследования верхних отделов толстого кишечника, недоступных для ректороманоскопа).
Кроме того, колонокопию выполняют при подозрении на кишечную непроходимость, болезнь Крона, неспецифический язвенный колит и наличие злокачественных опухолей. Обследование поможет выявить проявления заболеваний (изъязвление слизистой), и при обнаружении опухоли взять кусочек тканей на биопсию.
Противопоказания к проведению колоноскопии.
Существуют такие состояния, при которых проведение колоноскопии нежелательно, так как процедура может привести к серьезным осложнениям. Колоноскопию не делают в следующих случаях:
• Острые инфекционные процессы, сопровождающиеся повышением температуры и интоксикацией организма.
• Патологии сердечно-сосудистой системы (сердечная недостаточность, инфаркт миокарда, наличие искусственных сердечных клапанов).
• Резкое снижение артериального давления.
• Легочная недостаточность.
• Перитонит, перфорация кишечника с выходом его содержимого в полость брюшины.
• Острые воспалительные явления при язвенном колите.
• Массированное кишечное кровотечение.
• Пупочная или паховая грыжа.
• Период беременности.
• Патологии, ведущие к нарушениям свертываемости крови.
При таких состояниях риск для здоровья пациента при проведении процедуры слишком высок, поэтому колоноскопию заменяют другими, альтернативными методами обследования. В любом случае, если есть вышеописанные противопоказания, необходимо проконсультироваться с врачом-специалистом для определения возможности проведения колоноскопии.
В чем отличие фибро- и видеоколоноскопии?
Отличие лишь в том, с помощью каких аппаратов проводится исследование. Различают видеоколоноскопы и обычные окулярные эндоскопы. На первый взгляд эти колоноскопы мало чем отличаются или даже совсем ничем не отличаются. Но это только на первый и невооруженный взгляд…
Видеоколоноскопия — это информативный метод диагностики, обеспечивающий высокую точность осмотра (камера передает изображение в HD или HD+ качестве). Трубка имеет небольшой диаметр, поэтому не вызывает особого дискомфорта в процессе проведения обследования. К этому методу диагностики часто прибегают, чтобы выявить рак на ранней стадии, благодаря микроскопической точности прибора.
Преимущества ВИДЕОколоноскопии очевидны: улучшенное качество изображения, увеличенная картинка, усиление чёткости изображения, возможность сохранения картинок и видео на компьютере, использование записи при динамическом наблюдении и другие возможности. Это последнее слово техники!
Органы управления эндоскопом позволяют «рулить» его дистальным концом, а передаваемый по фиброволокнам свет — видеть на мониторе состояние слизистой исследуемого органа.
Как подготовиться к колоноскопии?
Чтобы процедура прошла без затруднений и осложнений, необходима предварительная подготовка. Подготовка к колоноскопии кишечника включает два важных момента:
1. соблюдение диеты,
2. качественное очищение кишечника.
Диета перед колоноскопией (правильное меню)
Понятно, что проведение процедуры требует тщательной и полной очистки пищеварительного тракта. Это необходимо для того, чтобы освободить стенки кишечника от шлаков и удалить каловые массы, которые будут создавать препятствия при продвижении диагностического зонда. Начинать подготовительные мероприятия следует за 2-3 дня до процедуры. При этом голодать не требуется, нужно лишь соблюдать указания врача и придерживаться специальной диеты.
Из рациона следует исключить (запрещенные продукты):
• Все фрукты и овощи
• Зелень
• Ягоды, бобовые, орехи
• Жирное мясо, рыбу, колбасные изделия
• Каши (перловая, пшенная, овсяная), макаронные изделия
• Газированные напитки с искусственными красителями
• Черный хлеб
• Цельное молоко, кофе, окрашенные соки
• Алкоголь
Все эти продукты тяжело перевариваются или являются причиной излишнего газообразования в кишечнике.
К употреблению рекомендуются (разрешенные продукты):
• Хлеб пшеничный из муки грубого помола (в небольшом количестве)
• Нежирное отварное мясо (говядина, птица) или рыба
• Диетические бульоны
• Сухое печенье (галеты)
• Нежирные кисломолочные напитки (кефир, простокваша, натуральный йогурт)
• Компоты без ягод, соки неокрашенные без мякоти
• Вода
• Яйцо (не более 1 в день)
Накануне процедуры последний прием пищи разрешен не позднее 12.00 часов. Далее в течение дня можно пить жидкость (воду, чай). Последний прием пищи должен быть за 20 часов до начала обследования. В день обследования пищу принимать запрещено, можно пить только слабый чай или питьевую воду.
Дальнейшая подготовка к колоноскопии кишечника заключается в его очищении.
Для этого можно воспользоваться одним из способов:
Очищение с помощью клизмы
Чтобы подготовка была качественной, очистительную клизму необходимо поставить дважды накануне процедуры и два раза непосредственно перед обследованием.
Накануне лучше проводить чистку кишечника вечером, с интервалом в один час, например в 20.00 и 21.00. Для очищающей клизмы используют 1,5 литра дистиллированной теплой воды. То есть за вечер в кишечник вводят 3литра жидкости и промывают его до выхода «чистой» воды. С утра кишечник так же очищают клизмой дважды, с интервалом в один час. Для облегчения очищения за день до процедур можно использовать мягкие слабительные или касторовое масло.
Очищение с помощью клизм очень часто не дает нужной «чистоты» кишечника, что значительно затрудняет, а порой делает невозможным детальный осмотр слизистой толстого кишечника.
Очищение с помощью современных препаратов
Во многих случаях самостоятельно произвести качественную очистку кишечника клизмами довольно затруднительно, а иногда и очень болезненно, особенно при наличии анальных трещин или воспаленных геморроидальных узлов. На помощь приходят специальные препараты, облегчающие и стимулирующие опорожнение кишечника. Принимать их нужно за сутки до процедуры.
Очищение кишечника перед колоноскопией можно провести препаратом Фортранс, который создан специально для подготовки к диагностическим исследованиям.
Дозировку Фортанса индивидуально рассчитает врач, исходя из массы тела пациента. Расчет производится из соотношения: один пакетик на 20 кг веса. Так, если пациент весит 80 кг, то для проведения полной очистки кишечника, ему необходимо 4 пакетика Фортранса. На один пакет необходимо взять один литр теплой кипяченой воды. Таким образом растворить все 4 пакета. Принимать раствор следует начинать через два часа после последнего приема пищи.
Весь приготовленный раствор необходимо выпить, но это не значит, что нужно принять 4 литра раствора за один раз. Рекомендуется наливать жидкость с растворенным препаратом в стакан и пить его маленькими глотками, с перерывами в 10-20 минут. Таким образом, делая перерывы между стаканами с раствором, следует выпить весь объем жидкости примерно за 2-4 часа. Получится, что скорость приема будет составлять примерно один час на литр раствора.
Если выпить весь объем жидкости не получается, поскольку из-за не совсем приятного вкуса может возникнуть рвотный рефлекс, то можно его разделить, и выпить 2 литра с вечера и еще два литра с утра. Для облегчения приема врачи советуют пить раствор маленьким глотками, не задерживая во рту, чтобы не ощущать вкуса. Сразу после принятия очередного стакана можно сделать глоток лимонного сока или пососать кусочек лимона, это устранит тошноту.
После последнего приема Фортранса дефекация может продолжаться еще на протяжении 2-3 часов. Поэтому время применения следует правильно рассчитать, и если остатки препарата допиваете утром, то последний стакан раствора следует выпить за 3-4 час до начала процедуры колоноскопии. Препарат Фортанс не всасывается в кровоток и выводится в неизменном виде, поэтому опасаться передозировки не стоит.
В некоторых случаях при применении Фортранса возникают побочные реакции в виде метеоризма, дискомфорта в животе или аллергических проявлений.
Еще один, созданный специально для подготовки к диагностическим процедурам, препарат – МОВИПРЕП. Препарат обеспечивает блестящую подготовку кишечника к колоноскопии.
| Время колоноскопии | Схема приема препарата |
|---|---|
| 8-00 – 10-00 Диета накануне дня колоноскопии: до 9-00 завтрак: согласно списку разрешенных продуктов. Обед и ужин: только разрешенные жидкости. | Одноэтапная вечерняя схема: День накануне колоноскопии: 19-00 – 20-00 принять первый литр раствора препарата 21-00 – 22-00 принять второй литр раствора препарата После каждого принятого литра препарата не забудьте выпить 500 мл разрешенной жидкости |
| 10-00 – 14-00 Диета накануне дня колоноскопии: Завтрак: согласно списку разрешенных продуктов. До 13-00 легкий обед: согласно списку разрешенных продуктов. Ужин: только разрешенные жидкости. | Двухэтапная схема: День накануне колоноскопии: 20-00 – 21-00 принять первый литр раствора препарата День колоноскопии: 06-00 – 07-00 принять второй литр раствора препарата После каждого принятого литра препарата не забудьте выпить 500 мл разрешенной жидкости |
| 14-00 – 19-00 Диета накануне дня колоноскопии: Завтрак и обед: согласно списку разрешенных продуктов. До 18-00 легкий ужин: согласно списку разрешенных продуктов. В день колоноскопии с утра: только разрешенные жидкости. | Одноэтапная утренняя схема: День колоноскопии: 08-00 – 09-00 принять первый литр раствора препарата 10-00 – 11-00 принять второй литр раствора препарата После каждого принятого литра препарата не забудьте выпить 500 мл разрешенной жидкости |
Как приготовить раствор препарата МОВИПРЕП:
1. Для приготовления первого литра препарата:
Содержимое одного саше А и одного саше Б развести в небольшом количестве питьевой негазированной воды комнатной температуры до полного растворения, довести до 1 литра водой и перемешать.
2. Для приготовления второго литра препарата:
Повторить алгоритм из пункта 1 (см.выше),используя оставшиеся саше А и саше Б.
Раствор препарата принимать дробно по 250 мл каждые 15 мин.
Дополнительные рекомендации:
Для действия каждого литра раствора препарата требуется в среднем 2 часа. Во время приема препарата рекомендуется выполнять легкие физические упражнения: круговые вращения тазом, наклоны в стороны, вперед-назад, приседания. Не следует употреблять твердую пищу с начала приема препарата и до окончания колоноскопии. Прием препарата и других жидкостей прекратить за 2 часа до исследования. Критерием готовности пациента к колоноскопии является появление жидкого прозрачного или почти прозрачного слегка окрашенного стула. Пациентам необходимо учитывать соответствующий временной интервал для поездки в клинику для проведения процедуры.
Рекомендации при сопутствующих заболеваниях.
Постоянно принимаемые препараты.
Ускоренный транзит кишечного содержимого приводит к резкому снижению или полному отсутствию терапевтического эффекта от препаратов, принятых перед или в процессе подготовки к колоноскопии. Следует принимать это во внимание, если Вы постоянно принимаете гормональные, кардиологические, гипотензивные и другие жизненно важные препараты, прием которых прерывать не следует. Препараты железа рекомендуется отменить за 2-3 дня до проведения колоноскопии.
Сахарный диабет.
Если Вы принимаете пероральные гипогликемические, рекомендуется воздержаться от их приема в процессе подготовки к колоноскопии и вернуться к приему после начала нормального питания. Нет необходимости голодать (особенно если у Вас диабет) в день колоноскопии. Непосредственно перед началом исследования допустим легкий прием пищи (чай или кофе с сахаром/медом), который не помешает исследованию и позволит легче перенести колоноскопию.
Хронические запоры.
Если у Вас хронические запоры или наличие бариевой взвеси в просвете кишки, диету нужно начать за 5 дней до колоноскопии. В этот период нужно продолжить прием обычных для себя слабительных препаратов. При запорах до 6-10 дней требуется увеличить дозу слабительного вдвое.
При наличии сопутствующих заболеваний обязательно проконсультируйтесь с Вашим лечащим врачом!
Как проходит процедура колоноскопии?
Техника процедуры несложная. Расскажем об основных нюансах, чтобы пациент мог представить, как делают колоноскопию.
1. Пациента укладывают на кушетку на левый бок, с прижатыми к животу коленями.
2. Специалист обрабатывает анальную область антисептиком и аккуратно вводит зонд колоноскопа в прямую кишку. У пациентов с повышенной чувствительностью перед манипуляцией могут применяться анестезирующие гели или мази, которыми смазывают область ануса.
3. Затем врач-эндоскопист медленно и осторожно начинает продвигать прибор вглубь кишечника, рассматривая его стенки на экране монитора. Чтобы расправить складки кишки, во время обследования в нее закачивают воздух.
Таким образом, визуально обследуют толстый кишечник на всем протяжении. Если серьезных патологий не выявляется, то процедура занимает около 15-30 минут, при проведении диагностических или лечебных действий может понадобиться больше времени.
Если необходимо проведение биопсии, через специальный канал эндоскопического прибора специальными щипцами отсекают и извлекают наружу небольшой кусочек ткани.
Во время колоноскопии можно удалить полипы или небольшие доброкачественные образования, для чего используют специальную петлю, которой захватывают выросты у основания, срезают их и удаляют из кишечника.
Насколько болезненна процедура?
Многих пациентов волнует вопрос болезненности предстоящих манипуляций. Перед началом процедуры врач должен объяснить, как делают колоноскопию кишечника, и решить вопрос с обезболиванием. Во многих специализированных клиниках процедуру делают без анестезии, так как обычно манипуляция не вызывает сильных болевых ощущений.
Некоторый дискомфорт пациент может ощущать при нагнетании воздуха для расправления складок толстого кишечника или при прохождении диагностическим зондом некоторых анатомических изгибов кишки. Эти моменты обычно легко переносятся, врачи рекомендуют прислушиваться к своему организму и при возникновении сильной боли сразу сообщать специалисту, производящему манипуляцию. Это поможет избежать такого осложнения, как повреждение стенки кишечника. Иногда во время процедуры могут возникать позывы на дефекации, в такие моменты врачи рекомендуют правильно и глубоко дышать.
В особых случаях, когда у пациента имеется спаечная болезнь или острые воспалительные процессы в прямой кишке, возможны сильные болезненные ощущения во время процедуры. В такой ситуации делают колоноскопию кишечника под наркозом. Обычно наркоз кратковременный, так как сама процедура не занимает более 30 минут.
Альтернативные методы исследования
Существует несколько альтернативных методов исследования, это:
• Ректороманоскопия. Проводится специальным прибором — ректороманоскопом, который позволяет исследовать прямую кишку на небольшую глубину (25-30см).
• Ирригоскопия. Рентгенологический метод исследования патологических изменений стенок кишечника с помощью контрастного вещества. Этот метод хорош для выявления дефектов толстой кишки, но он не может выявить опухолевые процессы на начальных стадиях, невозможно осмотреть стенку и взять биопсию.
• МРТ кишечника. Наиболее современный и информативный метод. Его еще называют виртуальной колоноскопией. Многие пациенты интересуются, какое исследование лучше: МРТ кишечника или колоноскопия? Новый метод исследования, безусловно более комфортная и щадящая процедура. Она проводится с помощью специального сканера, который делает снимки брюшной полости сзади и спереди, а затем из этого материала формирует трехмерное изображение толстого кишечника. На этой модели врач может увидеть очаги поражений и кровотечений, рассмотреть стенки кишечника и выявить патологические изменения и опухоли. При этом пациент не испытывает стресса, дискомфортных и болезненных ощущений. Но эта процедура, все же во многом уступает классической колоноскопии. Она не позволяет выявить патологические образования, размер которых менее 10 мм. Поэтому, во многих случаях, такое обследование является предварительным и после него необходимо проведение классической процедуры колоноскопии.
После процедуры: возможные осложнения
Во время обследования в полость кишечника закачивается воздух. Когда процедура заканчивается, его удаляют, отсасывая колоноскопом. Но в некоторых случаях остается неприятное чувство дискомфорта и распирания. Для устранения этих ощущений пациенту рекомендуют выпить активированный уголь, который предварительно растворяют в стакане с водой. Принимать пищу и пить пациенту разрешается сразу после окончания обследования.
Процедура должна проводиться в специализированном учреждении, грамотным и опытным специалистом. Если проводить манипуляцию по всем правилам, то этот метод совершенно безвреден и не влечет за собой неблагоприятных последствий. Однако, как и при любом медицинском вмешательстве, существует риск развития осложнений:
• Прободение стенок кишечника. Отмечается крайне редко и чаще всего возникает в результате изъязвления слизистой или гнойных процессов в стенках кишечника. В таких случаях проводится срочное хирургическое вмешательство, направленное на восстановление целостности поврежденного участка.
• Кровотечение в кишечнике. Такое осложнение встречается достаточно редко и может возникать, как во время процедуры, так и после нее. Устраняется прижиганием или введением сосудосуживающих и кровоостанавливающих препаратов.
• Боли в животе после процедуры. Чаще всего появляются после удаления полипов, устраняются анальгетиками.
Пациенту необходимо обратиться к врачу, если после процедуры колоноскопии у него поднялась температура, возникли рвота, тошнота, головокружение, слабость. При развитии осложнений может наблюдаться потеря сознания, появление кровотечения из прямой кишки или кровавого поноса. Все эти проявления требуют немедленной медицинской помощи. Но такие осложнения встречаются редко, обычно процедура проходит удачно и не влечет за собой неблагоприятных последствий.
Исследование кишечника методом колоноскопии рекомендуется регулярно проходить лицам старше 40 лет. Это позволяет выявлять колоректальный рак на ранних стадиях развития и дает шанс победить болезнь в самом ее начале.
Колоноскопия | Cancer.Net
Слушайте подкаст Cancer.Net: Колоноскопия — чего ожидать , адаптированный из этого содержания.
Колоноскопия — это способ, которым ваш врач может увидеть всю толстую кишку. Это может помочь найти причину проблем в части кишечника, называемой толстой кишкой. Врачи также используют его для проверки на рак прямой кишки.
О толстом и толстом кишечнике
Толстый кишечник — это основная часть вашей пищеварительной системы.Это помогает вашему организму перерабатывать пищу, которую он не использует, которая превращается в отходы. Ободочная кишка — это самая большая часть толстой кишки. Он попадает в прямую кишку, где отходы собираются вместе с испражнениями. Прямая кишка впадает в задний проход, где испражнения покидают тело.
На рисунке ниже показаны различные части толстой и прямой кишки.
На этом рисунке показаны 5 отделов толстой и прямой кишки. Восходящая ободочная кишка — это начало толстой кишки, в которую впадает тонкий кишечник; он начинается в нижней правой части живота и затем ведет к поперечной ободочной кишке.Поперечная ободочная кишка пересекает верхнюю часть живота справа налево, приводя к нисходящей ободочной кишке, которая выводит отходы вниз с левой стороны. Наконец, сигмовидная кишка внизу выводит отходы еще на несколько дюймов вниз, в прямую кишку. Поперечный разрез прямой и сигмовидной кишки показывает, где отходы выходят из организма через задний проход. Авторское право 2004 г. Американское общество клинической онкологии. Роберт Морреале / Визуальные объяснения, ООО.
Как работает колоноскопия
Ваш врач вводит тонкую светящуюся трубку через задний проход и прямую кишку в толстую кишку.Перед процедурой вы получите успокаивающее и обезболивающее, чтобы вам было удобнее. На трубке для колоноскопии есть небольшая камера. Он показывает вашему врачу изображения внутренней части толстой кишки при прохождении трубки. Врач также может взять через зонд небольшой образец ткани, чтобы исследовать его позже. Получение этого типа образца является частью теста, называемого биопсией.
Кто делает мою колоноскопию?
Врач, называемый гастроэнтерологом, или врачом-гастроэнтерологом, обычно делает колоноскопию.Этот тип врача специализируется на пищеварительной системе. Хирург также может провести процедуру. В вашу бригаду также войдут медсестра и, возможно, специалист по анестезии.
Готовимся к колоноскопии
Возможно, вам сделают колоноскопию в кабинете врача или в больнице. Подготовка важна, потому что ваша толстая кишка должна быть как можно более чистой. Это позволит врачу хорошо видеть толстую кишку. Поэтому, когда вы планируете свою колоноскопию, вы получите подробные инструкции о том, как подготовиться.
Вот о чем следует помнить:
Сообщите своему врачу обо всех принимаемых вами лекарствах, включая витамины, травы или добавки. Обязательно спросите, следует ли вам принимать их в день обследования. Если вы принимаете разжижитель крови или ежедневный аспирин, возможно, вам придется прекратить прием за несколько дней до процедуры.
Сообщите врачу о любых имеющихся у вас аллергических реакциях на лекарства или заболеваниях.
Вам необходимо воздержаться от твердой пищи за 1–3 дня до процедуры.Вы можете пить прозрачные жидкости до определенного времени. Это может быть обезжиренный бульон или бульон, черный кофе, процеженный фруктовый сок или желатин.
Вам нужно будет принять слабительное или поставить себе клизму в определенное время перед колоноскопией. В офисе вашего врача вам подскажут, что использовать. Слабительное — это таблетка или порошок, который вы смешиваете с водой перед употреблением. Слабительное ускоряет процесс вывода шлаков из толстой кишки и вызывает большее количество испражнений, чем обычно.
Пригласите друга или члена семьи отвезти вас домой. Вы будете спать после процедуры.
Проверьте свою страховую защиту. Убедитесь, что он покрывает медицинский центр, где вам предстоит пройти анализ, врача, который будет проводить колоноскопию, и врача-анестезиолога, который даст вам успокаивающее средство .
Перед колоноскопией вас попросят подписать форму согласия. В нем будет указано, что вы понимаете риски и преимущества колоноскопии и соглашаетесь на ее проведение.Ваш врач или медсестра объяснят вам процедуру, прежде чем вы подпишете форму, и вы сможете задать вопросы.
Обсудите со своим лечащим врачом все, что вас беспокоит по поводу колоноскопии.
Во время процедуры
Ожидается, что процедура займет от 30 до 60 минут. Когда вы приедете в больницу или кабинет врача, вы переоденетесь в больничную одежду. Вы будете в отдельной комнате, накинутой на тело простыней.
Медсестра или анестезиолог пропишет вам обезболивающее и успокаивающее.Вы получите это через внутривенный зонд или капельницу. Внутривенное введение в вену на руке. Вы можете почувствовать укол от иглы для внутривенного вливания, когда она входит.
Чтобы начать процедуру, врач вдувает воздух через маленькую трубку в толстую кишку. Это немного раздувает толстую кишку, чтобы врач мог лучше видеть. Во время процедуры вам может потребоваться сменить положение. Это поможет врачу переместить трубку для колоноскопии или улучшить обзор. Если вы спите, в этом вам помогут врач или медсестра.
Если у вас аномальный рост или полип в толстой кишке, врач удалит его. Или они могут взять небольшой образец ткани. Обычно это не вызывает болезненных ощущений, и врач остановит кровотечение. Если новообразование слишком велико или сложно удалить во время колоноскопии, врачи могут удалить его позже.
Во время процедуры вы можете чувствовать дискомфорт от длительного лежания без движения. Если вы не спите, у вас могут быть судороги. Если да, сообщите об этом медсестре. Вы также можете сделать медленные глубокие вдохи, чтобы расслабиться.
Существует небольшой риск того, что трубка, используемая для колоноскопии, может проколоть толстую кишку. Это случается редко, но вам может потребоваться операция, чтобы исправить это, если это произойдет. Если вас это беспокоит, поговорите со своим лечащим врачом.
После процедуры
Вы будете оставаться в больнице или в кабинете врача, пока полностью не проснетесь. Вы не должны водить автомобиль, работать с механизмами или принимать важные решения в остальную часть дня. Друг или член семьи может отвезти вас домой.
Вы можете вернуться к нормальной деятельности на следующий день.
Немедленно обратитесь к врачу, если у вас есть:
Вопросы, которые следует задать вашим медицинским работникам
Перед колоноскопией подумайте о том, чтобы задать своему лечащему врачу следующие вопросы:
Почему вы рекомендуете мне сделать колоноскопию?
Что будет, если у меня его не будет?
Кто будет делать колоноскопию?
Что будет во время процедуры?
Сколько времени это займет?
Будет ли больно?
Могу ли я получить лекарства, чтобы мне было удобнее?
Каковы риски и преимущества колоноскопии?
Могу ли я принимать обычные лекарства в день процедуры? Какие из них я не должен брать? Когда я смогу принять их снова?
Как мне узнать, сколько мне будет стоить процедура?
Нужно ли мне избегать каких-либо действий после колоноскопии?
Когда я узнаю результаты?
Кто мне объяснит результаты?
Нужно ли мне больше тестов?
Связанные ресурсы
Виды эндоскопии
Скрининг рака
Дополнительная информация
Американский колледж гастроэнтерологии: колоноскопия
Национальный институт диабета, болезней органов пищеварения и почек: колоноскопия
Колоноскопия | NIDDK
На этой странице:
Что такое колоноскопия?
Колоноскопия — это процедура, при которой врач использует колоноскоп или эндоскоп для осмотра вашей прямой и толстой кишки.Колоноскопия может показать раздраженные и опухшие ткани, язвы, полипы и рак.
Чем виртуальная колоноскопия отличается от колоноскопии?
Виртуальная колоноскопия и колоноскопия различаются по нескольким причинам:
- Виртуальная колоноскопия — это рентгеновский тест, который занимает меньше времени и не требует анестезии.
- При виртуальной колоноскопии врач не видит всю длину толстой кишки.
- Виртуальная колоноскопия может не так легко обнаружить определенные полипы, как колоноскопия.
- Врачи не могут удалять полипы или лечить некоторые другие проблемы во время виртуальной колоноскопии.
- Ваше медицинское страхование может отличаться для этих двух процедур.
Почему врачи используют колоноскопию?
Колоноскопия может помочь врачу найти причину симптомов, например
- кровотечение из ануса
- изменения в деятельности вашего кишечника, такие как диарея
- боль в животе
- потеря веса необъяснимая
Врачи также используют колоноскопию в качестве инструмента скрининга полипов толстой кишки и рака.Скрининг — это проверка на отсутствие симптомов заболеваний. Скрининг может выявить заболевания на ранней стадии, когда у врача больше шансов вылечить болезнь.
Скрининг рака прямой и толстой кишки
Ваш врач порекомендует пройти скрининг на рак толстой и прямой кишки, также называемый колоректальным раком, начиная с 45 лет, если у вас нет проблем со здоровьем или факторов риска, повышающих вероятность развития рака толстой кишки. 1
У вас есть факторы риска колоректального рака, если вы 2
Если у вас более высокая вероятность развития колоректального рака, ваш врач может порекомендовать обследование в более молодом возрасте и чаще.
Если вам больше 75 лет, поговорите со своим врачом о том, следует ли вам проходить обследование. Для получения дополнительной информации ознакомьтесь с текущими рекомендациями по скринингу на колоректальный рак Целевой группы США по профилактическим услугам (USPSTF).
Государственные планы медицинского страхования, такие как Medicare, и планы частного страхования иногда меняют, платят ли они за скрининговые тесты и как часто. Уточните в своем страховом плане, как часто ваш план будет покрывать скрининговую колоноскопию.
Как подготовиться к колоноскопии?
Чтобы подготовиться к колоноскопии, вам нужно будет поговорить с врачом, изменить диету на несколько дней, очистить кишечник и организовать поездку домой после процедуры.
Поговорите со своим врачом
Вам следует поговорить со своим врачом о любых проблемах со здоровьем, а также обо всех прописанных и безрецептурных лекарствах, витаминах и добавках, которые вы принимаете, включая
Измените диету и очистите кишечник
Медицинский работник даст вам письменные инструкции по подготовке кишечника, которым вы должны следовать дома перед процедурой, чтобы в кишечнике оставалось мало стула или вообще его не было.Полная подготовка кишечника позволяет выделять прозрачный и жидкий стул. Стул внутри кишечника может помешать врачу четко увидеть слизистую оболочку.
Возможно, вам потребуется соблюдать жидкую диету за 1–3 дня до процедуры. Вам следует избегать красных и пурпурных напитков или желатина. Инструкции будут включать подробные сведения о том, когда начинать и прекращать диету на прозрачных жидкостях. В большинстве случаев вы можете пить или есть следующее:
- бульон или бульон обезжиренный
- желатин с ароматизаторами, такими как лимон, лайм или апельсин
- простой кофе или чай без сливок и молока
- спортивные напитки со вкусом лимона, лайма или апельсина
- процеженный фруктовый сок, например яблочный или белый виноград, избегайте апельсинового сока
- вода
Различные препараты для очистки кишечника могут содержать разные комбинации слабительных — таблетки, которые вы проглатываете, или порошки, которые вы растворяете в воде или прозрачных жидкостях.Некоторым людям нужно будет выпить большое количество, часто галлон, жидкого слабительного в течение запланированного времени — чаще всего в ночь перед процедурой и утром в день процедуры. Ваш врач также может назначить клизму.
Подготовка кишечника вызовет диарею, поэтому держитесь ближе к ванной. Эта часть подготовки кишечника может показаться вам сложной; однако завершение подготовки очень важно. Если у вас есть побочные эффекты, которые мешают вам завершить подготовку, обратитесь к врачу.
Ваш врач скажет вам, за сколько времени до процедуры вы не должны ничего принимать внутрь.
Инструкции будут включать детали о том, когда начинать и прекращать прозрачную жидкую диету.Заказать поездку домой
По соображениям безопасности нельзя садиться за руль в течение 24 часов после процедуры, так как действие седативных средств или анестезии должно пройти некоторое время. Вам нужно будет запланировать поездку домой после процедуры.
Как врачи проводят колоноскопию?
Врач выполняет колоноскопию в больнице или поликлинике. Колоноскопия обычно занимает от 30 до 60 минут.
Медицинский работник вставит иглу для внутривенного введения (IV) в вену на руке или руке, чтобы дать вам успокоительное, обезболивающее или обезболивающее, чтобы вы не почувствовали боль во время процедуры. Медицинский персонал проверит ваши жизненно важные функции и позаботится о том, чтобы вы чувствовали себя максимально комфортно.
Для процедуры вы лягте на стол, пока врач вводит колоноскоп через задний проход в прямую и толстую кишку. Прицел наполняет толстую кишку воздухом для лучшего обзора.Камера отправляет видеоизображение на монитор, позволяя врачу осмотреть вашу толстую кишку.
Врач может несколько раз передвигать вас по столу, чтобы отрегулировать прицел для лучшего обзора. Как только зонд достигает отверстия в тонкой кишке, врач медленно снимает зонд и снова исследует слизистую оболочку толстой кишки.
Для процедуры вы будете лежать на столе, пока врач вводит колоноскоп через задний проход в прямую и толстую кишку.Во время процедуры врач может удалить полипы и отправить их в лабораторию для тестирования.Вы не почувствуете удаления полипа. Полипы толстой кишки часто встречаются у взрослых и в большинстве случаев безвредны. Однако в большинстве случаев рак толстой кишки начинается с полипов, поэтому их раннее удаление помогает предотвратить рак.
Если ваш врач обнаружит аномальную ткань, он или она может выполнить биопсию. Вы не почувствуете биопсию.
Чего мне следует ожидать после колоноскопии?
После колоноскопии можно ожидать следующее:
- Анестезия полностью проходит через некоторое время.После процедуры вы останетесь в больнице или поликлинике в течение 1-2 часов.
- В течение первого часа после процедуры вы можете почувствовать спазмы в животе или вздутие живота.
- После процедуры вы — друг или член семьи — получите инструкции о том, как позаботиться о себе после процедуры. Вы должны следовать всем инструкциям.
- Вам понадобится заранее оговоренная поездка домой, так как вы не сможете водить машину после процедуры.
- Вам следует ожидать полного выздоровления и вернуться к своему обычному питанию на следующий день.
После прекращения действия седативных средств или анестезии ваш врач может поделиться тем, что было обнаружено во время процедуры, с вами или, если вы пожелаете, с другом или членом семьи.
Если врач удалил полипы или провел биопсию, у вас может быть легкое кровотечение из заднего прохода. Это кровотечение нормальное явление. Патолог исследует ткань биопсии, и результаты будут получены через несколько дней или дольше. Медицинский работник позвонит вам или назначит встречу, чтобы обсудить результаты.
После процедуры вы — друг или член семьи — получите инструкции. о том, как ухаживать за собой после процедуры. Вы должны следовать всем инструкциям.Каковы риски колоноскопии?
Риски колоноскопии включают
- кровотечение
- перфорация ободочной кишки
- реакция на седативное средство, включая проблемы с дыханием или сердцем
- сильная боль в животе
- смерть, хотя этот риск редок
Исследование скрининговых колоноскопий выявило от 4 до 8 серьезных осложнений на каждые 10 000 процедур. 3
Кровотечение и перфорация — наиболее частые осложнения колоноскопии. В большинстве случаев кровотечение возникает у пациентов, которым удалили полипы. Врач может сразу же лечить кровотечение во время колоноскопии.
Возможно, у вас задержка кровотечения в течение 2 недель после процедуры. Врач может диагностировать и лечить отсроченное кровотечение с помощью повторной колоноскопии. Врачу может потребоваться хирургическое лечение перфорации.
Обратитесь за помощью прямо сейчас
Если после колоноскопии у вас появятся какие-либо из следующих симптомов, немедленно обратитесь за медицинской помощью:
- сильная боль в животе
- лихорадка
- испражнения с кровью, не улучшающиеся
- кровотечение из ануса не прекращается
- головокружение
- слабость
Список литературы
[1] Колоректальный рак: Скрининг.Целевая группа по профилактическим услугам США. Обновлено 18 мая 2021 г. Проверено 25 мая 2021 г. www.uspreventiveservicestaskforce.org/uspstf/recommendation/colorectal-cancer-screening#fullrecommendationstart
[2] Национальный институт рака. Веб-сайт по лечению рака толстой кишки (PDQ®) для пациентов. https://www.cancer.gov/types/colorectal/patient/colon-treatment-pdq#link/_93. Обновлено 27 февраля 2017 г. Проверено 20 июля 2017 г.
[3] Lin JS, Piper MA, Perdue LA, et al. Скрининг колоректального рака: обновленный отчет о доказательствах и систематический обзор для Целевой группы США по профилактическим услугам. JAMA. 2016; 315 (23): 2576–2594.
Колоноскопия | Johns Hopkins Medicine
Гастроэнтерология Диагностика и скрининг желудочных заболеванийКолоноскопия — это процедура, которая позволяет вашему врачу проверить внутреннюю часть вашей толстой кишки (толстой кишки).
Процедура выполняется с использованием длинной гибкой трубки, называемой колоноскопом. Трубка имеет свет и крошечную камеру на одном конце. Он вводится в прямую кишку и перемещается в толстую кишку.
Кроме того, что ваш поставщик услуг видит внутреннюю часть толстой кишки, трубка может использоваться для:
- Очистите слизистую оболочку толстой кишки с помощью орошения (водяной струи)
- Удалить жидкий стул с помощью всасывающего устройства
- Введите воздух в кишечник, чтобы было легче видеть изнутри
- Работа внутри кишечника с помощью хирургических инструментов
Во время колоноскопии ваш врач может удалить ткань или полипы (аномальные новообразования) для дальнейшего обследования.Он или она также может лечить обнаруженные проблемы.
Анатомия толстой кишки
Ободочная кишка — это последний отдел вашей пищеварительной системы. Он поглощает воду, превращая жидкий стул в твердый. Толстая кишка у взрослых составляет около 5 футов в длину. Он состоит из четырех разделов:
- Восходящая ободочная кишка: идет вверх с правой стороны живота
- Поперечная ободочная кишка: простирается от восходящей ободочной кишки через ваше тело к левой стороне
- Нисходящая ободочная кишка: идет от поперечной ободочной кишки вниз с левой стороны
- сигмовидная кишка: простирается от нисходящей ободочной кишки до прямой кишки
Прямая кишка соединяется с анальным отверстием, через которое стул выходит из вашего тела.
Зачем мне нужна колоноскопия?
Колоноскопия может помочь вашему поставщику услуг найти проблемы в вашей толстой кишке. К ним относятся любые ранние признаки рака, воспаленная (красная или опухшая) ткань, язвы (открытые язвы) и кровотечение.
Скрининг рака
Колоноскопия также используется для выявления рака толстой и прямой кишки. Скрининг включает поиск рака у людей, у которых нет никаких симптомов заболевания.
Колоноскопия также может использоваться для проверки толстой кишки после лечения рака.
Проверка и лечение проблем
Колоноскопия может использоваться для проверки и, при необходимости, лечения таких проблем, как:
- Полипы толстой кишки
- Опухоли
- Изъязвления
- Воспаление
- Дивертикулы (мешочки) вдоль стенки толстой кишки
- Суженные участки (стриктуры) толстой кишки
- Любые объекты, которые могут быть в двоеточии
Его также можно использовать для поиска причины необъяснимой хронической (длительной) диареи или кровотечения в желудочно-кишечном тракте.
Результаты других испытаний
Колоноскопия может использоваться, когда другие тесты показывают необходимость в дополнительных исследованиях. К ним относятся следующие:
- Бариевая клизма
- Компьютерная томография (КТ) колонография (также называемая виртуальной колоноскопией)
- Анализы крови в стуле
- Тесты ДНК стула
- Ригмоидоскопия
У вашего поставщика медицинских услуг могут быть другие причины порекомендовать колоноскопию.
Найдите место
Каковы риски колоноскопии?
Как и при любой инвазивной процедуре, могут возникнуть осложнения.Осложнения, связанные с колоноскопией, включают, помимо прочего, следующее:
- Продолжающееся кровотечение после биопсии (образца ткани) или удаления полипа
- Тошнота, рвота, вздутие живота или раздражение прямой кишки, вызванные процедурой или подготовительной очисткой кишечника
- Плохая реакция на обезболивающее или седативное средство (лекарство, используемое для расслабляющего, успокаивающего действия)
- Перфорация (отверстие) в стенке кишечника, которое является редким осложнением
У вас могут быть другие риски, связанные с вашим состоянием.Обязательно обсудите любые проблемы со своим врачом перед процедурой.
Как мне подготовиться к колоноскопии?
Ваш лечащий врач полностью объяснит процедуру и ответит на ваши вопросы. Перед тестом вас попросят подписать форму согласия. Внимательно прочтите форму и задайте любые вопросы, которые могут у вас возникнуть.
Диетические инструкции
Вы не должны есть или пить в течение определенного времени перед процедурой. Это часто означает отказ от еды и питья после полуночи или ограниченный график с разрешенными глотками слабительного и воды за пару часов до колоноскопии.Вам могут дать дополнительные инструкции о специальной диете за один или два дня до процедуры. Абсолютно необходимо строго следовать вашим конкретным инструкциям, чтобы избежать отмены и обеспечить безопасный и эффективный тест.
Уведомления для вашего врача
Перед колоноскопией сообщите своему врачу:
- Если у вас чувствительность или аллергия на какие-либо лекарства, латекс, ленточные или обезболивающие (местные и общие)
- Обо всех лекарствах, которые вы принимаете, включая лекарства, отпускаемые без рецепта, лекарства, отпускаемые по рецепту, витамины, травы и другие добавки
- Если в анамнезе есть нарушения свертываемости крови
- Если вы беременны или думаете, что беременны
Подготовка кишечника
Ваш лечащий врач даст вам инструкции о том, как подготовить кишечник к анализу.Вас могут попросить принять слабительное, клизму или ректальные слабительные свечи. Или вам, возможно, придется пить специальную жидкость, которая помогает очистить толстую кишку.
Лекарства до и после процедуры
Если вы принимаете какие-либо разжижающие кровь лекарства, аспирин, ибупрофен или другие лекарства, влияющие на свертываемость крови, их, возможно, придется прекратить перед процедурой. Если у вас заболевание сердечного клапана, вам могут дать перед процедурой антибиотики для борьбы с заболеванием.
Перед процедурой вам дадут обезболивающее и успокоительное.После процедуры вас обязательно отвезут домой.
Что происходит во время колоноскопии?
Вы можете пройти колоноскопию в амбулаторных условиях или во время пребывания в больнице. Способы проведения теста могут отличаться в зависимости от вашего состояния и практики вашего лечащего врача.
Обычно колоноскопия проводится следующим образом:
- Вас попросят удалить все украшения или другие предметы, которые могут мешать во время процедуры.
- Вас могут попросить снять одежду и надеть больничную одежду.
- Вам будет введена линия для внутривенного введения (IV) в руку или кисть. В капельницу введут успокаивающее или обезболивающее.
- Вам будет предоставлен кислород для дыхания.
- Во время процедуры будут проверяться частота пульса, артериальное давление, частота дыхания и уровень кислорода.
- Вас попросят лечь на левый бок, подтянув колени к груди.
- Смазанная трубка будет введена в задний проход и введена в прямую и толстую кишку. Во время процедуры вы можете почувствовать легкую боль, давление или спазмы. Для уменьшения дискомфорта используется успокаивающее средство.
- В зависимости от типа анестезии во время процедуры вы можете полностью заснуть. В бодрствующем состоянии вас могут попросить сделать медленные глубокие вдохи, пока вводится трубка. Это помогает расслабить мышцы живота и уменьшить дискомфорт. Вас также могут попросить изменить свое положение, чтобы трубка прошла сквозь нее.
- В кишечник может попасть воздух. Это может облегчить просмотр внутренних поверхностей. Для очистки слизистой оболочки толстой кишки также можно использовать струю воды. Для удаления жидкого стула можно использовать отсасывающее устройство.
- Медицинский работник проверит вашу толстую кишку и может сделать фотографии. Если обнаружен полип, его можно удалить. Или его можно оставить в толстой кишке до выполнения следующей процедуры.
- После завершения процедуры трубка будет извлечена.
Хотите узнать больше о колоректальном раке?
Наша команда занимается разработкой многопрофильных планов лечения для сложные, запущенные формы рака прямой и толстой кишки.
Что происходит после колоноскопии?
После процедуры вы попадете в комнату восстановления для наблюдения. Ваш процесс выздоровления будет зависеть от типа седативного средства, которое вам давали. Когда ваше кровяное давление, пульс и дыхание стабилизируются, вы проснетесь и будете бодрствовать, вас отвезут в палату. Или вас могут выписать домой.
Обычно после процедуры можно есть все, что вы терпите.Некоторые люди начинают с небольших, мягких блюд.
Газы и газы после процедуры — это нормально. Ходьба и передвижение могут помочь облегчить легкую боль.
Вы не должны употреблять алкоголь в течение как минимум 24 часов. Вас могут попросить выпить больше жидкости, чтобы восполнить потерю воды при подготовке к процедуре.
Сообщите своему провайдеру, если у вас возникнет что-либо из следующего:
- Лихорадка или озноб
- Стул частый с кровью
- Боль или опухоль в животе
- Закаленный живот
- Отсутствие пропускания газа
Ваш лечащий врач может дать вам другие инструкции в зависимости от вашей ситуации.
Колоноскопия: подготовка и соображения — сделано для этого момента
КолоноскопияПроцедура колоноскопии позволяет гастроэнтерологу заглянуть внутрь толстой и прямой кишки. В большинстве случаев этот врач-колоноскопист выполняет процедуру для обнаружения и предотвращения рака прямой и толстой кишки. Колоноскопия стала очень распространенным явлением, но есть важные вещи, которые каждый должен знать о подготовке, вариантах анестезии и выздоровлении.
Зачем мне делать колоноскопию?Колоректальный рак является третьей по значимости причиной смерти от рака в Соединенных Штатах как для мужчин, так и для женщин, унеся примерно 53 200 жизней в 2020 году, по данным Центров по контролю и профилактике заболеваний. К счастью, статистика Национального института рака показывает, что пятилетняя выживаемость составляет 90% при раннем обнаружении рака. Однако выживаемость падает до 72%, когда рак не обнаруживается до тех пор, пока он не распространился на региональные лимфатические узлы, и до 14%, когда рак распространился на отдаленные участки, такие как печень или легкие.
Колоноскопия — это вид скрининга колоректального рака, который обеспечивает двойную защиту, потому что он не только обеспечивает раннее обнаружение. Поскольку колоректальный рак начинается с аномальных разрастаний, называемых полипами, колоноскопия может предотвратить заболевание, выявляя и удаляя полипы до того, как они станут злокачественными.
Колоноскопия также выполняется для определения причин таких симптомов, как ректальное кровотечение, изменения активности кишечника, боли в животе и необъяснимая потеря веса, а также для диагностики болезни Крона и язвенного колита.
В каком возрасте мне следует делать колоноскопию?Целевая группа профилактических служб США рекомендует начинать скрининг на рак толстой кишки в возрасте 50 лет для людей без семейного анамнеза заболевания, основываясь на убедительных доказательствах того, что скрининг взрослых в возрасте 50–75 лет снижает смертность от колоректального рака. Многие профессиональные организации рекомендуют начинать скрининг в более молодом возрасте людям с семейным анамнезом колоректального рака или другими факторами риска.Некоторые данные свидетельствуют о том, что чернокожие американцы подвергаются более высокому риску и должны начинать обследование в возрасте 45 лет.
Целевая группа рекомендует людям, выбравшим колоноскопию в качестве метода скрининга, повторять ее каждые 10 лет, пока им не исполнится 75 лет. Если во время колоноскопии обнаруживаются полипы, вам могут посоветовать повторить процедуру менее чем через 10 лет.
Что такое процедура колоноскопии ?Во время колоноскопии гастроэнтеролог вводит длинную тонкую гибкую трубку, называемую колоноскопом, в прямую кишку пациента.Инструмент снабжен миниатюрной видеокамерой и подсветкой на ее конце. Камера отправляет видеоизображение на монитор, позволяя врачу исследовать толстую кишку пациента. Врач удаляет все полипы, обнаруженные в кишечнике, и может удалить небольшие кусочки других типов аномальных тканей для дальнейшего исследования.
Перед началом процедуры пациенту в вену вводят капельницу, чтобы можно было быстро ввести седативные препараты. Пациент подключен к оборудованию, которое контролирует частоту сердечных сокращений, артериальное давление и уровень кислорода.Пациент также получает кислород через нос.
Сколько времени длится колоноскопия ?Процедура колоноскопии обычно занимает 30–60 минут, но это не включает время, необходимое для подготовки пациента и выздоровления в больнице или амбулаторном центре. Общее время от прибытия пациента на прием до отъезда обычно составляет от двух до трех часов.
Больно ли колоноскопия?Почти все колоноскопии в США выполняются пациентам под действием седативных средств или анестезии, которые не позволяют им ничего чувствовать.Часто пациенты спят на протяжении всей процедуры.
Пациенты, которые просят легкую седацию, с большей вероятностью почувствуют дискомфорт и, возможно, некоторую боль во время процедуры. Вероятность увеличивается без седативных средств.
Как подготовиться к процедуре колоноскопии?Ваш врач даст инструкции по изменению диеты за несколько дней до процедуры и очищению кишечника накануне, что предполагает прием комбинации слабительных средств.Слабительные средства вызывают диарею и частые походы в туалет. Эта подготовка к колоноскопии важна для того, чтобы врач мог четко видеть вашу толстую кишку во время процедуры.
Вы можете облегчить себе подготовку, подготовившись к ней. Запаситесь такими товарами, как влажные салфетки, крем для подгузников, газированные напитки и продукты с низким содержанием клетчатки, которые вам нравятся. Насколько это возможно, постарайтесь максимально упростить свой график в дни подготовки.
Поговорите со своим врачом о любых проблемах со здоровьем, предыдущих негативных реакциях на анестезию, а также обо всех прописанных и безрецептурных лекарствах, витаминах и добавках, которые вы принимаете.Ничего не упускайте. Эта информация влияет на решения о безопасном применении седации или анестезии во время процедуры и предотвращении таких осложнений, как кровотечение при удалении полипа. Вам могут посоветовать прекратить прием некоторых лекарств или добавок или скорректировать их дозировку за несколько дней до процедуры колоноскопии.
Если вы не решите не получать седативные препараты, вам нужно будет попросить кого-нибудь отвезти вас домой после колоноскопии. Может потребоваться некоторое время, чтобы успокоительное средство подействовало, поэтому для вас небезопасно водить машину, пользоваться общественным транспортом самостоятельно, возвращаться на работу или принимать важные решения в этот день.Вам могут посоветовать воздержаться от вождения в течение 24 часов после процедуры.
W Какой тип седации или анестезии я получу для колоноскопии?Еще до того, как рассмотреть варианты, нужно знать и делать некоторые важные вещи.
- Гастроэнтеролог определит ваш уровень седативного действия, но вы имеете право голоса в этом решении.
- Планируя колоноскопию, всегда спрашивайте своего врача, какой уровень седации или анестезии планируется.Хотя многие гастроэнтерологи не применяют глубокую седацию, это не всегда так. Если вам нужна глубокая седация, возможно, вам потребуется ее попросить.
- Ваш возраст, состояние здоровья и привычки в отношении здоровья могут повлиять на выбор анестезии. Например, пациенту с проблемами сердца или легких, ожирением или любым другим заболеванием, которое влияет на дыхательные пути, возможно, потребуется избегать глубокой седации.
- Уровень седативного эффекта, который вы получаете, и история вашего здоровья являются факторами, определяющими, какой медицинский работник должен назначать седативный эффект во время процедуры.
Все седативные препараты вводятся внутривенно (через вену на руке). Большинство пациентов получают умеренную или глубокую седацию, но есть и другие варианты. На ваш выбор:
- Без седативного средства. Отказ от седативных препаратов в Соединенных Штатах встречается редко: только 2% пациентов с колоноскопией отказались от седативных препаратов, согласно опросу Национального института здравоохранения 2016 года. Однако некоторые люди делают этот выбор, потому что они хотят иметь возможность поехать домой после процедуры, чтобы предотвратить любые возможные осложнения от анестезии или избежать приема опиоидов, которые часто используются для легкого или умеренного седативного эффекта.
- Минимальная или легкая седация . Такие лекарства, как бензодиазепины и опиоиды, помогут вам расслабиться, но вы, скорее всего, будете бодрствовать и можете почувствовать некоторую боль или дискомфорт. Вы сможете понимать вопросы, давать ответы и следовать указаниям.
- Умеренная седация . Вы почувствуете сонливость и можете даже заснуть во время процедуры, не вспомнив об этом. Как и в случае легкой седации, чаще всего используются бензодиазепины и опиоиды, но в больших количествах.По сравнению с глубокой седацией, этот вариант имеет меньший риск понижения артериального давления или замедления дыхания, но поскольку вы можете оставаться в сознании, вы можете почувствовать некоторый дискомфорт.
- Глубокая седация . Вы не окажетесь полностью без сознания, но вы проспите всю процедуру и, вероятно, не вспомните об этом. Обычно для глубокой седации используется пропофол, который является , а не опиоидом. Он действует быстро, быстро изнашивается и безопасен для большинства пациентов. Поскольку лекарство может снизить кровяное давление и замедлить дыхание, оно может быть небезопасным для всех.
- Общая анестезия . Этот тип анестезии обычно не используется при колоноскопии, но для безопасности пациента он может быть лучшим вариантом для людей с патологией дыхательных путей или людей с высоким риском аспирации содержимого желудка. Этот тип анестетика приводит к тому, что вы полностью теряете сознание, и ваше дыхание нарушается, поэтому используются дыхательная трубка, вентилятор и ингаляционный анестетик.
Легкая или умеренная седация обычно назначается медсестрой под руководством гастроэнтеролога, но если вы будете получать глубокую седацию или общую анестезию, важно попросить врача-анестезиолога принять участие в вашем лечении.Легко перейти от глубокой седации к общей анестезии (при которой нарушается дыхание), в зависимости от вашего возраста, ваших медицинских проблем и количества лекарств, необходимых для засыпания. Врач-анестезиолог — это врач, имеющий обширное образование, подготовку и опыт, необходимые для корректировки дозировки лекарств во время глубокой седации и вмешательства, чтобы помочь вашему дыханию по мере необходимости.
Чего ожидать в рекавери?Даже под действием глубокой седации вы не сможете долго спать: этот эффект обычно проходит в течение 30 минут после удаления внутривенного вливания.В течение нескольких часов после обследования вы можете чувствовать вздутие живота или газы, но ходьба может облегчить дискомфорт.
Удаление полипов или образцов тканей может вызвать небольшое кровотечение при первом дефекации после процедуры. Проконсультируйтесь с врачом, если у вас по-прежнему идет кровь или сгустки крови, или если у вас постоянная боль в животе или жар.
Каковы риски колоноскопии?Риски низкие, но существуют. Исследование, проведенное в 2016 г. для U.Целевая группа S. Preventive Services обнаружила от четырех до восьми серьезных осложнений на каждые 10 000 процедур колоноскопии. Кровотечение и перфорация толстой кишки являются наиболее частыми осложнениями и обычно возникают у пациентов, которым удалили полипы.
Менее распространенные риски включают сильную боль в животе или реакцию на седативное средство, включая проблемы с дыханием или сердцем. Смерть от колоноскопии очень редка.
Врач-анестезиолог работает с вашей хирургической бригадой, чтобы оценить, контролировать и контролировать ваше лечение до, во время и после операции, обеспечивая анестезию, руководя командой анестезиологической помощи и обеспечивая вашу оптимальную безопасность.
Информация для пациентов с колоноскопией из SAGES
О колоноскопии
Что такое колоноскопия?
Колоноскопия — это процедура, которая позволяет вашему хирургу исследовать слизистую оболочку толстой и прямой кишки. Обычно это делается в больнице или в кабинете эндоскопических процедур в амбулаторных условиях. Мягкую гибкую трубку толщиной с указательный палец осторожно вводят в задний проход и продвигают в прямую и толстую кишку.
Почему проводится колоноскопия?
Обычно проводится колоноскопия
1) в рамках планового скрининга на рак, 2) у пациентов с известными полипами или ранее удаленными полипами,
3) до или после некоторых операций,
4) для оценки изменения привычки кишечника или кровотечения или
5) для оценки изменений слизистой оболочки толстой кишки, известных как воспалительные заболевания.
О процедуре
Какая требуется подготовка?
Для проведения процедуры необходимо полностью освободить от стула прямую и толстую кишку. Как правило, подготовка состоит из приема специального очищающего раствора или нескольких дней приема прозрачных жидкостей, слабительных средств и клизм перед исследованием. Ваш хирург и его или ее сотрудники дадут вам инструкции относительно процедуры очистки, необходимой для колоноскопии.
Тщательно следуйте инструкциям хирурга.Если вы не завершите подготовку, выполнение колоноскопии может быть небезопасным, и процедуру, возможно, придется перенести. Если вы не можете принять препарат, обратитесь к своему хирургу.
Прием большинства лекарств можно продолжать в обычном режиме. Перед обследованием с хирургом следует обсудить с хирургом использование таких лекарств, как аспирин, витамин Е, нестероидные противовоспалительные средства, препараты для разжижения крови и инсулин, а также любые другие лекарства, которые вы можете принимать. Очень важно, чтобы вы предупредили своего хирурга, если вам требуются антибиотики перед стоматологическими процедурами, поскольку вам также могут потребоваться антибиотики перед колоноскопией.
Скорее всего, во время процедуры вы будете под воздействием седативных препаратов, и необходимо договориться о том, чтобы кто-нибудь отвез вас домой после этого. Седативные средства повлияют на ваше суждение и рефлексы до конца дня. Вы не должны садиться за руль или работать с механизмами до следующего дня.
Что можно ожидать во время колоноскопии?
Процедура обычно переносится хорошо, но часто во время процедуры часто возникает чувство давления, газообразования, вздутие живота или спазмы.Ваш хирург введет вам лекарство через вену, чтобы помочь вам расслабиться и лучше переносить любой дискомфорт, который вы можете испытать. Вы будете лежать на боку или на спине, пока колоноскоп продвигается через толстую кишку. Выстилка толстой кишки тщательно исследуется при установке и извлечении инструмента. Процедура обычно длится от 15 до 60 минут. В редких случаях невозможно визуализировать всю толстую кишку, и ваш хирург может запросить дополнительное обследование, такое как бариевая клизма или КТ-колонография.
Что делать, если колоноскопия показывает отклонение от нормы?
Если ваш хирург видит область, требующую более детального обследования, можно получить биопсию и отправить ее в лабораторию для анализа. Биопсия проводится с помощью специального инструмента через колоноскоп. Большинство полипов можно удалить во время колоноскопии. Большинство полипов доброкачественные (не раковые), но ваш хирург не всегда может определить это по внешнему виду. Их можно удалить сжиганием (ударом) или проволочной петлей (петлей).
Хирургу может потребоваться больше одного сеанса, чтобы сделать это, если полипов много или полипы очень большие. Места кровотечения можно идентифицировать и контролировать, вводя определенные лекарства или коагулируя (сжигая) кровоточащие сосуды. Биопсия не означает рак, однако удаление полипа толстой кишки является важным средством предотвращения рака прямой и толстой кишки.
Что мне следует ожидать после процедуры?
Что происходит после колоноскопии?
Ваш хирург объяснит вам результаты после процедуры или при последующем посещении.У вас могут возникнуть легкие спазмы или вздутие живота из-за воздуха, который был помещен в толстую кишку во время обследования. Это должно быстро улучшиться с прохождением газа. Вы должны иметь возможность нормально есть в тот же день и возобновить нормальную деятельность после выписки из больницы. Не садитесь за руль и не работайте с механизмами до следующего дня, так как принимаемые седативные средства ухудшают ваши рефлексы.
Если во время процедуры вам давали лекарства, за вами будут наблюдать до тех пор, пока не исчезнут большинство эффектов седативного эффекта (1-2 часа).Вам понадобится кто-то, кто отвезет вас домой после процедуры. Если вы не помните, что ваш хирург сказал вам об обследовании или последующих инструкциях. Позвоните в офис хирурга в тот же или следующий день, чтобы узнать, что вам нужно делать.
Если во время процедуры были обнаружены полипы, вам потребуется повторная колоноскопия. Ваш хирург определит частоту ваших обследований при колоноскопии.
Ожидаемые результаты
Какие осложнения могут возникнуть?
Осложнения при колоноскопии включают кровотечение из места биопсии или полипэктомии и разрыв (перфорацию) через слизистую оболочку стенки кишечника.Другие осложнения процедуры включают возможность пропуска полипов или других повреждений.
В случае перфорации вашему хирургу может потребоваться операция на брюшной полости для восстановления разрыва кишечника. Переливание крови требуется редко. Может возникнуть реакция на седативные средства. Раздражение вены, в которую были введены лекарства, случается редко, но может вызвать болезненное уплотнение, сохраняющееся в течение нескольких недель. Теплые влажные полотенца помогут снять дискомфорт.
Важно обратиться к своему хирургу, если вы заметили симптомы сильной боли в животе, лихорадки, озноба или ректального кровотечения объемом более половины чашки.Кровотечение может возникнуть в течение нескольких дней после биопсии.
Образцы изображений колоноскопии
Эта брошюра не предназначена для обсуждения с вашим хирургом необходимости колоноскопии. Если у вас есть вопросы о вашей потребности в колоноскопии, ваших альтернативах, выставлении счетов или страховом покрытии, или о вашем обучении и опыте хирургов, не стесняйтесь спрашивать об этом своего хирурга или его / ее офисный персонал. Если у вас есть вопросы по поводу обследования или последующего наблюдения, обсудите их со своим хирургом до или после обследования.
Цветные изображения: Атлас минимально инвазивной хирургии, Jones DB, et al. Авторское право 2006 Cine-Med.
23 984
СвязанныеПроцедура колоноскопии | Чего ожидать до и после
В Интернете есть много информации о колоноскопии и о том, чего следует ожидать, но не вся она точна. Истории, которые друзья рассказывают о своих, могли заставить вас не решаться запланировать свою.Но мы здесь, чтобы облегчить ваш разум, чтобы вооружить вас знаниями и подготовить вас к тому, чего ожидать, когда вы возьмете трубку и запланируете эту колоноскопию. То, что происходит во время колоноскопии, может быть не так уж плохо, как вы ожидаете.
Подготовка к колоноскопии: перед процедурой
Как вы, возможно, слышали, подготовка является наиболее трудоемкой частью колоноскопии и самой страшной. Но многое из того, что вы слышали, может быть неточным. Хотя подготовка к колоноскопии начинается за день до процедуры, подготовка к ней продвигается вперед. практики сделали это намного более терпимым.
Диета: в течение 24 часов до колоноскопии вам необходимо придерживаться чистой жидкой диеты. Это означает простую воду, прозрачный бульон и газировку, а также кофе или чай (без молока, сливок или других молочных или немолочных сливок). Вам следует избегать ничего красного, потому что краситель в красных напитках можно принять за кровь во время процедуры.
Прозрачная жидкая диета проводится таким образом, чтобы все, что осталось в вашей пищеварительной системе во время процедуры, не мешало врачу осмотреть вашу прямую и толстую кишку.Ваш врач может также порекомендовать вам вообще ничего не пить после полуночи. за день до процедуры.
Помимо изменения диеты, вам также необходимо принимать слабительное, которое поможет очистить кишечник. Слабительное теперь легче проглотить, и вам не придется принимать столько, сколько приходилось людям в недавнем прошлом. Следующие инструкции очень важно. Если вы этого не сделаете, возможно, вы не сможете пройти процедуру, ваш врач не сможет хорошо визуализировать вашу толстую кишку (что приведет к менее точным результатам) или вам, возможно, придется провести альтернативную процедуру.Вы, наверное, слышали, что подготовка — самая сложная часть процедуры, поэтому вам не нужно повторять ее дважды.
Ваш врач может также порекомендовать вам избегать определенных продуктов за несколько дней до процедуры. Такие продукты, как семена, волокнистые продукты (например, спагетти из тыквы) и продукты с красными красителями, могут усложнить тест.
Лекарства : Если вы принимаете лекарства, возможно, вам придется их скорректировать. Обязательно сообщите своему врачу обо всех лекарствах и добавках, которые вы принимаете, и о том, когда вы их принимаете.Он или она сообщит вам, что вам нужно сделать, чтобы отрегулировать график приема лекарств.
Другая подготовка к колоноскопии : В некоторых случаях вам, возможно, придется сделать клизму перед процедурой. Ваш врач сообщит вам, если это необходимо.
Во время процедуры колоноскопии
Когда вы прибудете на место проведения процедуры и пройдете регистрацию, вас попросят переодеться в халат. Большинство врачей порекомендуют тип анестезии, называемый седацией, которая поможет вам расслабиться.Вы можете знать и иметь возможность ответить, если Ваш врач хочет, чтобы вы что-то сделали, например, задержали дыхание, но вы не должны чувствовать боли, а анестезия должна облегчить любое беспокойство, связанное с процедурой. Вам также могут дать какое-нибудь обезболивающее. Врачи в Бомонте много работают чтобы все наши пациенты чувствовали себя комфортно во время процедур. Если у вас есть вопросы по поводу анестезии, которую мы будем использовать, поговорите со своим врачом перед процедурой.
Колоноскопия займет от 20 до 60 минут.После того, как вам будет введено седативное средство, вы лягте на бок, и врач вставит зонд в вашу прямую кишку. Этот прицел представляет собой тонкую трубку с крошечной видеокамерой на конце, которая позволяет вашему врачу заглянуть внутрь. прямую и толстую кишку на предмет полипов или других аномалий. Полипы — это маленькие скопления клеток, которые растут внутри толстой кишки. Большинство из них безвредны и доброкачественны, но иногда они могут привести к колоректальному раку. Если там Если полипы присутствуют, ваш врач удалит их, потому что в них нет необходимости и потому что большая часть рака толстой кишки вырастает из полипов.Следовательно, если все полипы удалены, рак толстой кишки в основном останавливается до того, как он начнется.
Если ваш врач обнаружит какие-либо потенциально аномальные ткани, он или она может взять образцы ткани для анализа. Когда врач берет образцы тканей, это называется биопсией. Любые удаленные полипы или ткань можно проверить, чтобы диагностировать аномалии. Ваш доктор сообщит вам, когда ожидать результатов любых анализов или биопсии.
Восстановление после колоноскопии: после процедуры
После процедуры вы будете выздоравливать до тех пор, пока седативный эффект не пройдет достаточно, чтобы вы могли вернуться домой.Вы, вероятно, даже тогда будете чувствовать себя немного уставшим или разбитым, поэтому не сможете поехать домой. Ваш врач не отпустит вас, если нет кого-то там, чтобы отвезти тебя домой. Эффект седации может длиться до одного дня, поэтому вам не следует садиться за руль или работать с какими-либо механизмами до следующего дня.
Некоторое время после процедуры вы можете чувствовать газы или вздутие живота из-за попадания воздуха в кишечник во время колоноскопии. По мере того, как вы выпускаете воздух, чувство должно утихать.Вы должны чувствовать себя нормально в этом отношении в От 30 минут до часа.
Если вам сделали биопсию или удалили полипы, ваш врач может порекомендовать специальную диету на день или около того, чтобы дать кишечнику время для заживления. Ваш врач сообщит вам, чего ожидать и что можно, а что нельзя есть и пить.
Возможно, у вас не будет дефекации в течение нескольких дней после процедуры. Когда вы опорожняетесь в первый раз, вы можете заметить немного крови. Скорее всего, это нормально и не вызывает беспокойства.Однако, если вы проходите мимо больших скоплений или сгустки крови или кровотечение кажется значительным или длится более суток, обратитесь к врачу. Вам также следует позвонить своему врачу, если у вас сильная боль в животе, головокружение или температура выше 100 градусов по Фаренгейту.
Подавляющее большинство людей быстро приходят в норму и не испытывают боли или серьезного дискомфорта во время или после колоноскопии — и этот тест может спасти вам жизнь. Если вам больше 50 (более 45, если вы афроамериканец) или у вас есть семейный анамнез колоректального рака, поговорите со своим врачом сегодня о том, когда вам следует назначить его.
Когда вы получите результаты колоноскопии
Если у вас была удалена ткань для анализа, ваш врач немедленно сообщит вам об этом. Тем не менее, потребуется некоторое время, чтобы получить результаты анализов из лаборатории, которые подтвердят или исключат рак. Ваш врач может предоставить вам некоторую информацию до результаты лабораторных тестов, но официальные результаты будут получены из лаборатории в течение пары недель. Если врач увидит во время процедуры что-либо, что, как казалось, требует немедленного вмешательства, он или она сообщит вам об этом и обсудит с вами рекомендации. для следующих шагов.
Не ждите — поговорите с доктором Бомонта сегодня, чтобы получить направление на колоноскопию. Звоните 800-633-7377.
Что такое колоноскопия? | Онкологический совет
Люди, обеспокоенные раком кишечника, обычно консультируются со своим терапевтом. Если их терапевт считает, что проблемы человека требуют обследования со стороны специалиста, они обычно направляют его к гастроэнтерологу или колоректальному хирургу для проведения колоноскопии.
Колоноскопию не следует использовать в качестве скринингового теста для людей без симптомов или со средним риском рака кишечника.Австралийцам в возрасте от 50 до 74 лет со средним риском рака кишечника (например, без симптомов, семейного анамнеза или предшествующих состояний) настоятельно рекомендуется участвовать в Национальной программе Австралии по скринингу рака кишечника. Информация о программе доступна здесь.
Что такое колоноскопия?
Колоноскопия — это основной тест, используемый для исследования или диагностики рака кишечника. Другие тесты, используемые для диагностики рака кишечника, включают виртуальную колоноскопию и ректороманоскопию.
Колоноскоп — это крошечная камера на длинной гибкой трубке, которая используется для исследования толстой кишки по всей длине.
Подготовка к колоноскопии
Перед колоноскопией вам нужно подготовить кишечник для очистки кишечника.
Этот процесс отличается для разных людей и больниц, поэтому обязательно спросите, есть ли для вас какие-либо конкретные инструкции.
Важно следовать полученным инструкциям, чтобы не повторять тест. Если у вас есть какие-либо опасения по поводу процесса подготовки кишечника, обязательно поговорите со своим врачом о том, что вас беспокоит.
Некоторые вещи, которые вас могут попросить сделать, включают:
Изменение диеты
За несколько дней до колоноскопии вам могут посоветовать избегать продуктов с высоким содержанием клетчатки, таких как фрукты, овощи, коричневый рис, цельнозерновые макаронные изделия, отруби, злаки, орехи и семена. Вместо этого выбирайте продукты с низким содержанием клетчатки, такие как белый рис, белый хлеб, мясо, курицу, рыбу, йогурт, сыр, картофель и тыкву.
Прием назначенных слабительных
Вам могут назначить сильное слабительное за 12–18 часов до обследования.Его принимают внутрь в виде жидкости или таблеток, и у вас будет водянистая диарея, которая поможет вам опорожнить кишечник.
Питьевые прозрачные жидкости
Ваш врач может посоветовать вам также пить только жидкости, такие как вода, бульон, черный чай и кофе, а также чистый фруктовый сок (без мякоти) в течение 12–24 часов до исследования. Это поможет предотвратить обезвоживание.
Спросите, нужна ли вам клизма
Распространенный способ очистить кишечник — использовать клизму.Это включает введение жидкости непосредственно в прямую кишку. Раствор клизмы промывает нижнюю часть кишечника и выводится в унитаз вместе с фекалиями.
Как проводится колоноскопия?
Во время колоноскопии ваш врач вставит гибкую трубку с камерой на конце (называемую колоноскопом) в задний проход и вверх в прямую и толстую кишку. Воздух или углекислый газ попадут в толстую кишку. Врач будет искать аномальные ткани (например, полипы) и возьмет образец (биопсию) для дальнейшего исследования.Обычно процесс занимает около 20-30 минут.
В день процедуры вам, скорее всего, сделают анестетик, чтобы вы не чувствовали боли или дискомфорта. Поскольку до и после колоноскопии вы можете чувствовать сонливость или слабость, лучше попросить кого-нибудь отвезти вас в больницу до процедуры и отвезти домой после нее. В некоторых больницах вам не разрешат водить машину или уехать, если вас не заберут.
После колоноскопии
У большинства людей, прошедших колоноскопию, нет рака кишечника.Однако в случае направления важно, чтобы у вас была процедура, чтобы быть уверенным. Если колоноскопия выявляет что-либо, вызывающее беспокойство (например, полипы, которые могут быть или не быть потенциально злокачественными), образец будет взят для исследования у патологоанатома. Человеку также может потребоваться визуализация (например, сканирование брюшной полости), прежде чем выбрать лучший тип лечения рака кишечника.
Иногда первым признаком рака кишечника является внезапная непроходимость кишечника. Когда это происходит, рак кишечника диагностируется с помощью рентгеновского снимка или компьютерной томографии (КТ) и обычно требует экстренной операции.
После того, как диагностирован рак кишечника, врачи выясняют, на какой стадии он находится (насколько далеко он распространился). Это можно сделать, проверив результаты сканирования. Ткани, взятые во время колоноскопии, могут быть проверены на генетические изменения в раковых клетках, которые могут повлиять на выбор лечения. Медицинские работники, лечащие человека, будут работать в тесном сотрудничестве, чтобы получить точное представление о раке.
Реже используемые диагностические тесты
Виртуальная колоноскопия
В этой процедуре используется МРТ или компьютерный томограф для создания изображений толстой и прямой кишки и отображения их на экране.Иногда это называют КТ-колонографией.
Виртуальная колоноскопия используется нечасто, потому что она не так точна, как колоноскопия, и предполагает облучение. Ваш врач может не увидеть мелких аномалий и не сможет взять образцы тканей.
Виртуальная колоноскопия выполняется только в редких случаях, когда колоноскопия невозможна.
Гибкая ректороманоскопия
Этот тест позволяет врачу увидеть только прямую кишку и нижнюю часть толстой кишки (сигмовидную кишку).Для проведения гибкой ректороманоскопии вам потребуется пустой кишечник. Перед обследованием вам могут дать легкий анестетик.
Вы будете лежать на боку, пока тонкая гибкая трубка, называемая сигмоидоскопом, осторожно вводится в задний проход и проводится вверх через кишечник. Сигмоидоскоп нагнетает воздух или углекислый газ в кишечник, чтобы слегка надуть его и позволить врачу более четко увидеть стенку кишечника. Свет и камера на конце сигмоидоскопа обнаруживают любые необычные области, и можно брать образцы тканей (биопсия).
Ваш врач может потребовать проведения дополнительных анализов для подтверждения любых необычных участков кишечника.
Есть ли побочные эффекты?
Случайным побочным эффектом колоноскопии является временная боль от ветра и метеоризм, особенно если во время теста в кишечник попадает воздух, а не углекислый газ.

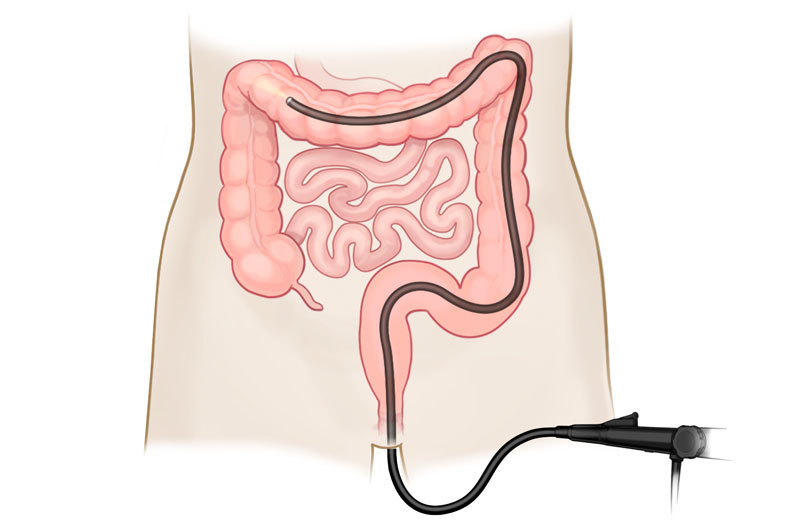
 При местной анестезии пациент находится в сознании и может испытывать дискомфорт. Поэтому такая процедура подходит далеко не всем
При местной анестезии пациент находится в сознании и может испытывать дискомфорт. Поэтому такая процедура подходит далеко не всем Это обусловлено тем, что при таких патологиях стенки кишечника имеют поврежденные поверхности, контакт с которыми эндоскопа может спровоцировать резкую и выраженную боль
Это обусловлено тем, что при таких патологиях стенки кишечника имеют поврежденные поверхности, контакт с которыми эндоскопа может спровоцировать резкую и выраженную боль Пациент находится в максимально комфортных условиях и может полноценно подготовиться к исследованию и восстановиться после него
Пациент находится в максимально комфортных условиях и может полноценно подготовиться к исследованию и восстановиться после него