Узнаем как понизить лейкоциты в крови или моче?
Как известно, лейкоциты ‒ это особые кровяные клетки, играющие главную роль в защите организма. Их количество в моче, крови и в мазке зависит от самых различных факторов и заболеваний. Чтобы привести уровень этих белые кровяных клеток в норму, например, повысить или понизить лейкоциты, в зависимости от причины пациентам назначается медикаментозное лечение, диета или применяются народные методы.
Причины увеличение уровня лейкоцитов в крови
В норме в организме человека должно быть 4-9 миллиардов (от 4 Е10 до 9 Е10) лейкоцитов в 1 литре крови. Увеличение числа белых кровяных клеток в крови, или лейкоцитоз, может быть как физиологическим, то есть возникающим у вполне здоровых людей в некоторых ситуациях, так и патологическим, когда его причина кроется в каком-либо заболевании.
Физиологический лейкоцитоз наблюдается:
- после интенсивных психоэмоциональных или физических нагрузок;
- после еды, причем количество лейкоцитов в таком случае не превышает 10-12 миллиардов на литр крови.

- после долгого пребывания в холодной воде или принятия горячих ванн;
- у женщин за несколько дней до начала менструации;
- в течение второй половины беременности.
При патологическом лейкоцитозе, чтобы понизить лейкоциты, требуется принятие серьезных мер. Эту патологию вызывают:
- воспалительные заболевания, такие как аппендицит, плеврит, панкреатит, пневмония, менингит, отит, артрит и т. д.;
- ожоги 3-4 степени;
- инфаркты;
- обильные кровопотери, проблемы с почками, лейкозы и уремия.
Народные средства для понижения уровня лейкоцитов в крови
Как было сказано выше, повышенный уровень лейкоцитов в крови может быть следствием серьезных заболеваний, поэтому при возникновении проблем с лейкоцитами стоит сразу же обратиться к врачу-гематологу. Однако если причиной лейкоцитоза являются ОРВИ, грипп и другие подобные заболевания, то понизить лейкоциты в крови народными средствами возможно при помощи отвара липового цвета, который заваривают из рассчета 1 ст. л. липового цвета на 1 стакан кипятка, ставят на огонь и кипятят 10 минут. Затем отвар процеживают и пьют по 2-3 стакана вместо чая. Пациенты, имеющие проблемы с печенью, например, больные гепатитом, должны соблюдать диету, по которой исключается употребление всего жареного, копченого, острого и жирного, а также отказаться от курения и употребления алкоголя. Что касается больных, у которых диагностированы такие заболевания сердца, как инсульт или инфаркт миокарда, им необходимо вылечить первопричину. Причем обычно в таких случаях часто удается понизить лейкоциты без принятия дополнительных мер.
л. липового цвета на 1 стакан кипятка, ставят на огонь и кипятят 10 минут. Затем отвар процеживают и пьют по 2-3 стакана вместо чая. Пациенты, имеющие проблемы с печенью, например, больные гепатитом, должны соблюдать диету, по которой исключается употребление всего жареного, копченого, острого и жирного, а также отказаться от курения и употребления алкоголя. Что касается больных, у которых диагностированы такие заболевания сердца, как инсульт или инфаркт миокарда, им необходимо вылечить первопричину. Причем обычно в таких случаях часто удается понизить лейкоциты без принятия дополнительных мер.
Причины изменения уровня лейкоцитов в моче
В норме анализ мочи для женщин должен показать 0-6 лейкоцитов, и 0-3 для мужчин. Если в результате анализа мочи на лейкоциты были зафиксированы отклонения от нормы, то это означает, что в организме протекают некие воспалительные процессы. При этом возможны две ситуации: лейкоцитурия ‒ повышение уровня лейкоцитов в моче, что требует принятия незамедлительных мер, чтобы понизить лейкоциты, и лейкопения, когда наблюдается обратная картина. Лейкоцитурия обычно сигнализирует о наличии у больного таких заболеваний мочевой системы, как пиелонефрит, цистит или уретрит. Кроме того, если речь идет о мужчинах, то повышенный уровень лейкоцитов в моче может сигнализировать о проблемах с предстательной железой. В то же время подобный результат анализа мочи на лейкоциты ‒ это повод для подозрений на наличие у пациента поражения почек при амилоидозе, туберкулезе или гломерулонефрите. Что касается лейкопении, то это признак инфекционных, часто хронических заболеваний, а также может быть последствием длительного стресса.
Лейкоцитурия обычно сигнализирует о наличии у больного таких заболеваний мочевой системы, как пиелонефрит, цистит или уретрит. Кроме того, если речь идет о мужчинах, то повышенный уровень лейкоцитов в моче может сигнализировать о проблемах с предстательной железой. В то же время подобный результат анализа мочи на лейкоциты ‒ это повод для подозрений на наличие у пациента поражения почек при амилоидозе, туберкулезе или гломерулонефрите. Что касается лейкопении, то это признак инфекционных, часто хронических заболеваний, а также может быть последствием длительного стресса.
Способы снижения уровня лейкоцитов в моче
После того как пациентам сообщают, что анализы его мочи свидетельствуют о наличие у него лейкоцитурии, первое, что их обычно интересует ‒ как понизить лейкоциты в моче. Однако следует понимать, что это будет возможно лишь в случае, когда будет вылечено основное заболевание. Чаще всего для борьбы с инфекциями, приводящими к увеличению количества белых кровяных клеток в моче, используют антибиотики. Исключение составляет цистит. В таком случае понизить лейкоциты в моче можно и с помощью народных средств, без использования медикаментов. Например, рекомендуется увеличить количество жидкости, употребляемой в течение дня, и принимать теплые лечебные ванны с отваром из эвкалипта и ромашки, взятых в пропорции 1:1.
Исключение составляет цистит. В таком случае понизить лейкоциты в моче можно и с помощью народных средств, без использования медикаментов. Например, рекомендуется увеличить количество жидкости, употребляемой в течение дня, и принимать теплые лечебные ванны с отваром из эвкалипта и ромашки, взятых в пропорции 1:1.
Почему может быть повышено количество лейкоцитов в мазке?
При каждом посещении гинеколога у женщин берется мазок на флору, который исследуется в том числе и на уровень лейкоцитов. Считается, что в норме у здоровой женщины в поле зрения микроскопа может быть обнаружено 15-20 лейкоцитов. Если же это количество превышено, то можно утверждать, что в половой сфере протекает воспалительный процесс, который вызван инфекциями, передающимися при половых сношениях, а также вагинитом или кольпитом. При этом обычно возникает необходимость в дополнительных иммунологических, бактериологических и других исследованиях, результаты которых нередко указывают на то, что выявленные инфекции присутствовали в организме довольно давно и дали о себе знать, когда иммунитет снизился по той или иной причине. Особенно часто такие явления наблюдаются у беременных — гормональная перестройка организма и изменения в иммунной системе становятся причиной активизации разного рода патогенных процессов.
Особенно часто такие явления наблюдаются у беременных — гормональная перестройка организма и изменения в иммунной системе становятся причиной активизации разного рода патогенных процессов.
Как понизить лейкоциты в мазке?
Если ситуация не критическая и можно обойтись народными средствами, то чтобы понизить лейкоциты во влагалищном мазке, можно порекомендовать прибегнуть к ежедневным двухразовым спринцеваниям теплым отваром аптечной ромашки (2 ст. л. сырья на 1/2 л воды). Можно также время от времени делать теплые сидячие ванны с отваром из коры дуба, зверобоя, ромашки, крапивы и красного корня. Для этого все эти ингредиенты смешивают в равных пропорциях и заваривают в непрозрачной посуде (4 ст. л. сухого сбора в 3-х л крутого кипятка). Следует помнит, что вода для ванны должна быть в пределах 40-45 градусов, чтобы не вызвать ожога половых органов и кожи.
Как понизить или уменьшить лейкоциты в крови быстро
Как понизить лейкоциты в крови, задаются вопросом все, у кого в анализе обнаружили повышение уровня этих клеток. Необходимо знать, что высокий уровень свидетельствует о патологическом процессе, поэтому нормализовать показатели можно, только вылечив основную болезнь. Процесс повышения белых клеток называют лейкоцитозом. Его устраняют с помощью медикаментов, правильного питания и народных методов.
Необходимо знать, что высокий уровень свидетельствует о патологическом процессе, поэтому нормализовать показатели можно, только вылечив основную болезнь. Процесс повышения белых клеток называют лейкоцитозом. Его устраняют с помощью медикаментов, правильного питания и народных методов.
Способы снижения уровня белых клеток крови
Чтобы понять, как понизить лейкоциты, необходимо выяснить причину повышения их уровня. Эти клетки отвечают за защиту организма от нежелательных агентов.
Если их уровень повышается, значит, в организм попал какой-то вирус или бактерия. Только в процессе выздоровления от болезни количество лейкоцитов может прийти в норму.
Уровень лейкоцитов в крови повышается по следующим причинам:
- Развитие инфекционно-воспалительных заболеваний.
- Попадание в организм вируса.
- Гнойные процессы — абсцесс, перитонит.
- Травмы, ранения, оперативные вмешательства и другие повреждения тканей.

- Наличие паразитов в организме.
- Обезвоживание, которое возникает из-за сильной диареи или при ожогах.
В зависимости от того, насколько вырос уровень лейкоцитов, определяют степень развития и тяжесть основного недуга.
При лейкоцитозе учитывают и возраст пациента, так как в преклонном возрасте даже при тяжелых инфекциях лейкоциты могут быть повышены незначительно.
Если анализ крови показал повышение, то возникают вопросы, как уменьшить лейкоциты в крови. Так как лейкоцитоз не считается самостоятельным заболеванием, а лишь свидетельствует о наличии другой патологии, то чтобы нормализовать показатели белых клеток, необходимо определить основную болезнь и вылечить ее. Снизить уровень лейкоцитов в крови и нормализовать состояние организма можно несколькими способами. Чаще всего применяют медикаменты.
Медикаментозное лечение
Быстро снизить лейкоциты в крови не получится.
Варианты лечения и препараты выбирают в зависимости от болезни:
- при наличии инфекционных процессов в организме пациенту приписывают антибактериальные препараты, которые устраняют патогенные микроорганизмы;
- для устранения воспаления назначают нестероидные противовоспалительные средства;
- при нарушениях целостности кожного покрова используют противомикробные и противовоспалительные средства местного действия;
- при попадании в организм аллергенов необходимо принимать антигистаминные препараты;
- в некоторых случаях повышение лейкоцитов может быть вызвано злокачественными опухолями. Тогда необходима химиотерапия, имунновостанавливающая терапия и хирургическое вмешательство;
- при повышении уровня клеток, связанном с нарушением работы костного мозга, необходимо сложное и длительное лечение;
- если лейкоциты повысились под воздействием определенного лекарства, то его дозировку постепенно снижают до полной отмены.

Для корректировки уровня белых клеток могут назначить стероидные препараты.
Если повышение лейкоцитов достигло критических показателей, то не обойтись без лейкафереза.
В ходе процедуры из больного выкачивают кровь, отделяют от нее лишние лейкоциты и вливают обратно.
Немедикаментозная терапия и народные методы
Количество белых клеток крови может повыситься также и после еды, сильных физических или эмоциональных нагрузок, а также в результате злоупотребления белковой пищей.
В таком случае анализ сдается повторно после исключения факторов повышения.
После выявления физиологических причин повышения или при незначительных отклонениях от нормы рекомендуют внести некоторые изменения в рацион и образ жизни:
- Организму необходим полноценный сон, длительность которого должна составлять не менее восьми часов в сутки.
- Вести активный образ жизни нужно обязательно, но чрезмерные нагрузки — как физические, так и эмоциональные — следует исключить.

- Для нормального обмена веществ необходимо выпивать не менее двух литров жидкости в сутки.
- Чтобы лейкоциты не повышались, питаться следует равномерно, не переедая и распределяя пищу на протяжении дня.
- В рацион можно включить рыбу, соевые продукты, пищу растительного происхождения.
- Желательно избегать продуктов, тяжелых для желудка — жирного, жареного, острого.
Понижение уровня лейкоцитов можно проводить и с помощью средств народной медицины, но делать это можно только после консультации врача, при незначительном повышении и после исключения всех патологических процессов.
Лекарственные травы могут дать хороший результат, но несоблюдение дозировки или неправильное сочетание растений может иметь серьезные последствия.
Полезными свойствами обладают такие растения:
- липовый цвет.
 Чай из липы может быстро нормализовать показатели, а также улучшить состояние при простуде;
Чай из липы может быстро нормализовать показатели, а также улучшить состояние при простуде; - настой прополиса. Он также способен скорректировать содержание лейкоцитов;
- полевой хвощ. Используют сок, выжатый из растения, или сушат траву и готовят отвары.
Как понизить уровень лейкоцитов, точно знает только специалист. Попытки самостоятельно скорректировать состав крови могут привести к серьезным последствиям, поэтому за лечением нужно обращаться к специалистам.
Как понизить лейкоциты в крови: быстро снизить народными средствами
Лейкоциты помогают иммунной системе человеческого организма противостоять болезнетворным микроорганизмам. Они обнаруживают и атакуют любые чужеродные тела, расцененные ей, как враждебные. Повышенное содержание лейкоцитов, или лейкоцитоз, не является заболеванием, как таковым. Оно свидетельствует лишь о том, что в организме происходит, какой-то патологический процесс. Поэтому, перед тем, как понизить лейкоциты в крови, необходимо выяснить, какое заболевание привело к увеличению их количества.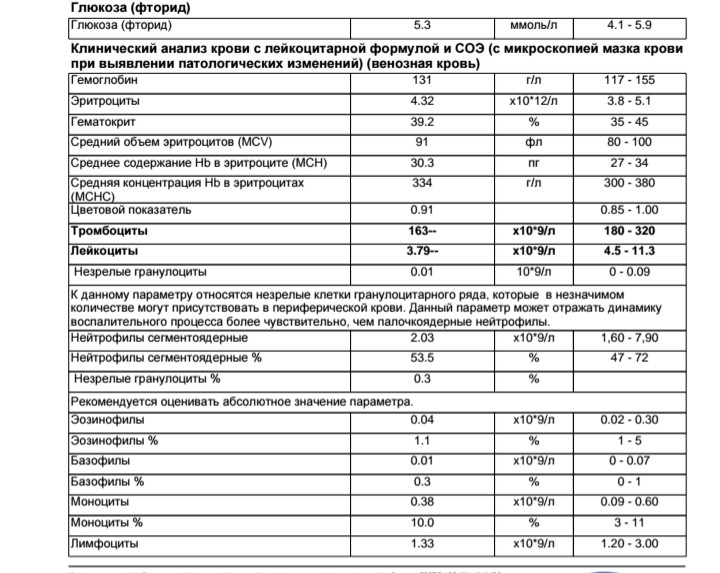
Вследствие чего может происходить повышение
Содержание белых телец в крови выше нормы, может быть обусловлено вполне естественными причинами, такими, как физическая нагрузка или эмоциональное возбуждение. В нашем напряженном и стремительно меняющемся мире люди много работают и часто вступают в конфликты, что и может приводить к подобному состоянию. Также у Вас могут быть повышены лейкоциты в крови от обычного приёма пищи. Из-за этого исследование следует проводить лишь в утренние часы. Чтобы проведённый анализ был максимально точным, обследуемый не должен подвергаться психическим или физическим нагрузкам. Ему нельзя есть. Забор крови должен проводиться натощак. Можно пить только воду. Если же, в результате диагностики выясниться, что у человека количество лейкоцитов в крови превышает норму, это может свидетельствовать о том, что он болен. В этом случае необходимо провести, комплексное и более глубокое обследование, с тем, чтобы установить заболевание, повышающее уровень белых телец.
О серьёзности патологического процесса можно судить по степени отклонения от нормального уровня. Если норма превышена на несколько тысяч единиц, то это значит, что в организме, обследуемого проходит, какой-то воспалительный процесс. Если же показатель отличается от нормального состояния на сотни тысяч, то это может свидетельствовать о развитии лейкоза. В любом случае, прежде, чем снизить лейкоциты в крови требуется провести всестороннюю диагностику. Нужно точно определить патологию, которая могла их повысить.
Болезни, вызывающие подобное состояние
Кроме обнаружения чужеродных агентов (вирусы, грибы, болезнетворные бактерии, гельминты), лейкоциты также помогают бороться с внутренними патологиями. Патологических процессов, которые приводят к повышенному содержанию лейкоцитов в человеческом организме, существует огромное множество и все они имеют разную природу возникновения. Общее у них лишь одно — благодаря им активизируется иммунитет, что приводит к повышенному содержанию лейкоцитов.
- Инфицирование организма всевозможными болезнетворными микроорганизмами, являющееся причиной таких распространённых заболеваний, как острое респираторно-вирусное заболевание, пневмония, бронхит;
- Гепатиты разных видов и иные воспалительные процессы желудочно-кишечного тракта. Также это могут быть инфекции мочеполовой системы, мозга;
- Воспаления костной и суставной тканей, вызванные, полученными травмами;
- Дегенеративно-дистрофические изменения костной и мышечной тканей;
- Обезвоживание человеческого организма, термальные травмы и прочее.
Все эти патологии усиливают деятельность иммунной системы, что и приводит к образованию большего количества белых телец, выполняющих функцию стражей нашего здоровья. Зачастую, люди случайно обнаруживают, что наших биологических защитников появилось слишком много. Это происходит при исследованиях крови. Что делать, если у человека обнаружена такая проблема?
Как уменьшить уровень лейкоцитов
Тем, кто задаётся вопросом «Как снизить содержание лейкоцитов?» нужно в первую очередь узнать, что стало причиной их повышения. От того, что явилось первопричиной повышенных белых телец, напрямую зависят дальнейшие действия врача, направленные на их снижение.
От того, что явилось первопричиной повышенных белых телец, напрямую зависят дальнейшие действия врача, направленные на их снижение.
Именно профессиональный врач знает, как уменьшить лейкоциты в крови, в зависимости от той или иной ситуации.
В подобных делах не стоит спешить.
Разумеется, многие опасаются и хотят быстро восстановить своё здоровье. Но лучше делать всё последовательно. В первую очередь, для того, чтобы снизить уровень лейкоцитов необходимо излечиться от недуга, приведшего к такому состоянию. Поэтому больной должен действовать следующим образом:
- Сначала нужно сдать кровь;
- Затем необходимо провести диагностику, с тем, чтобы выявить возможные заболевания;
- Если в процессе обследования будет установлено, что пациент страдает, каким-либо недугом, следует от него излечиться. В зависимости от заболевания лечащий врач назначает определённые лекарственные препараты. Если после проведения диагностики выяснится, что пациент страдает вирусным заболеванием, врач назначает противовирусные лекарственные средства.
 Тем, кто инфицирован болезнетворными бактериями следует принимать антибактериальные препараты ;
Тем, кто инфицирован болезнетворными бактериями следует принимать антибактериальные препараты ; - Также человек, который желает привести в норму уровень лейкоцитов в крови, должен рассказать врачу о своём образе жизни. Возможно, он слишком часто подвержен различным стрессовым ситуациям или неумеренным физическим нагрузкам (это нередко случается с профессиональными спортсменами или с людьми, которые заняты тяжёлой работой). В то же время его сон может быть недостаточным, что не позволяет организму обследуемого восстанавливаться. Он может неправильно и неполноценно питаться. В этом случае, необходимо срочно изменить образ жизни и питание. Для того, чтобы нормально высыпаться человеку требуется восемь часов. Потребляемая человеком пища должна быть сбалансированной и полностью удовлетворять его потребности Не стоит нервничать по пустякам, и вообще лучше избегать конфликтных ситуаций, которые могут приводить к эмоциональным срывам. Также желательно ограничить физические нагрузки (тяжелая работа, усиленные тренировки у спортсменов).
 Если речь идёт о женщинах, то причиной повышенных белых телец может быть беременность. У женщин в положении многократно усиливается иммунная система. В этом нет ничего страшного, и в таких ситуациях нет необходимости проводить лечение.
Если речь идёт о женщинах, то причиной повышенных белых телец может быть беременность. У женщин в положении многократно усиливается иммунная система. В этом нет ничего страшного, и в таких ситуациях нет необходимости проводить лечение.
Народные методы
С давних лет наши предки лечились травами. В те времена люди не знали, как понизить уровень лейкоцитов, потому, что они вообще не имели понятия о том, пониженный у них уровень или повышенный. Таким образом, проблемы снижения количества лейкоцитов в крови у наших предков не было.
Тем не менее, как уже было сказано, первопричиной повышения являются различные заболевания.
Современная химиотерапия весьма действенна, но и сейчас многие люди предпочитают лекарственные растения (липа, терновник, брусника и т.д.). Отвары и настойки из этих растений действуют не менее эффективно. Также для избавления от различных недугов, наши бабушки и дедушки употребляли прополис. Это природное лекарственное средство является настоящим эликсиром здоровья.
Заключение
Таким образом, повышенное содержание белых телец в человеческой крови это не патология, а её проявление. Человек должен поступать соответственно в зависимости от определённого случая. Необходимо вести здоровый образ жизни, а если заболел, своевременно обращаться к специалисту для излечения от заболевания.
Вконтакте
Google+
Одноклассники
Удар по лимфоцитам: COVID вызывает длительные сбои работы иммунитета | Статьи
Ученые из КНР предупреждают: многие переболевшие коронавирусом пациенты могут столкнуться с проблемами восстановления иммунитета. У части из них наблюдается снижение уровня лимфоцитов в крови, число которых не достигает нормы даже через 11 недель после выздоровления. Хроническое повреждение этих иммунных клеток чаще всего вызывает ВИЧ. Однако российские специалисты говорят, что, в отличие от вируса иммунодефицита человека, SARS-CoV-2 не способен размножаться в лимфоцитах. Поэтому описанные нарушения работы защитной системы организма могут носить длительный, но не перманентный характер.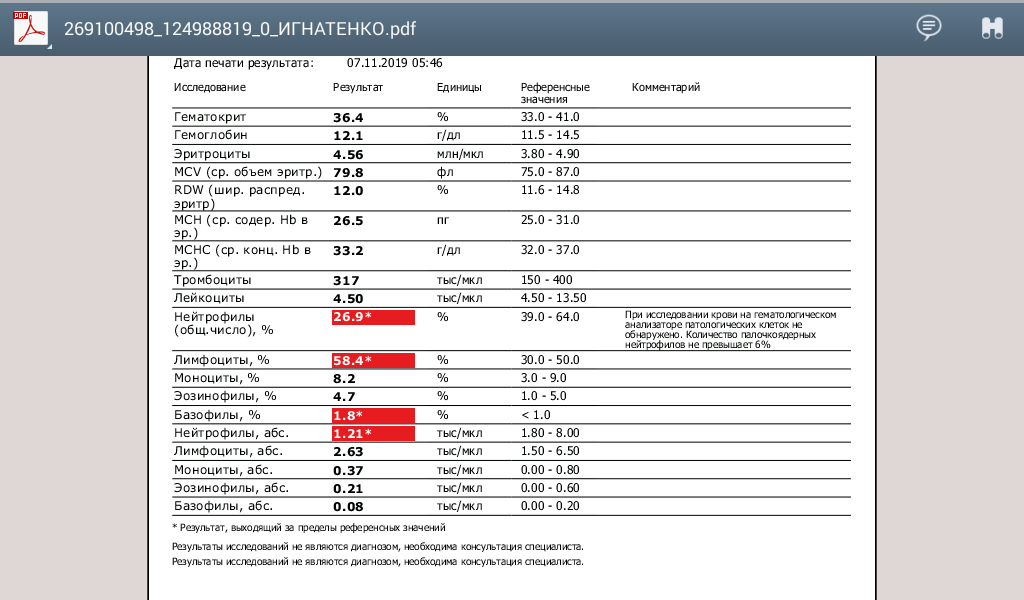
Атака на защитников
Ученые из Института вирусологии Уханя опубликовали препринт научной статьи, в которой говорится о проведенном исследовании воздействия коронавируса на лимфоциты, — клетки крови, отвечающие за иммунитет.
Как сказано в аннотации к препринту, лимфопения (временное или стойкое снижение уровня лимфоцитов в крови. — «Известия») является типичным симптомом у пациентов с COVID-19. Ученые изучили состояние 55 выздоровевших от коронавирусной инфекции людей, чтобы узнать, как меняется со временем количество иммунных клеток в их крови.
Фото: REUTERS/Manuel Claure
«У пациентов с COVID-19 всё еще наблюдались значительные фенотипические изменения в лимфоцитах после клинического выздоровления через 4–11 недель. Это говорит о том, что инфекция SARS-CoV-2 глубоко влияет на лимфоциты и приводит к длительным потенциальным дисфункциям», — сказано в тексте.
Причем пациенты не показали даже тенденции к восстановлению числа лимфоцитов в течение всего периода наблюдения. Российские ученые подтверждают, что стойкое снижение уровня лимфоцитов в крови может быть следствием перенесенного вирусного заболевания. Однако механизмы, вызывающие потерю отдельных популяций иммунных клеток, пока еще хорошо не изучены, сообщил «Известиям» младший научный сотрудник лаборатории экспериментальной хирургии и онкологии Курского государственного медицинского университета Давид Наимзада.
Российские ученые подтверждают, что стойкое снижение уровня лимфоцитов в крови может быть следствием перенесенного вирусного заболевания. Однако механизмы, вызывающие потерю отдельных популяций иммунных клеток, пока еще хорошо не изучены, сообщил «Известиям» младший научный сотрудник лаборатории экспериментальной хирургии и онкологии Курского государственного медицинского университета Давид Наимзада.
— Известно, что их перманентная потеря может вызываться не только хроническими инфекциями, — пояснил ученый.
Бойцы невидимого фронта
Сама по себе лимфопения встречается при различных патологических состояниях: вследствие длительной вирусной инфекции, иммунодефицита, патологий костного мозга и т.д. Наиболее частым инфекционным заболеванием, вызывающим снижение лимфоцитов, является СПИД, при котором разрушаются пораженные ВИЧ CD4 Т-клетки (CD4 расшифровываются как cluster of differentiation, — это особая группа Т-клеток, а именно Т-хелперов, которые помогают другим клеткам уничтожать инфицирующие организмы). Однако в этом случае повреждения иммунной системы носят хронический характер.
Однако в этом случае повреждения иммунной системы носят хронический характер.
Фото: ИЗВЕСТИЯ/Павел Бедняков
В случае же с коронавирусом речь идет о хоть и длительной, но обратимой дисфункции иммунитета. Когда человек заражается новым патогеном, в его организме происходит экспансия лимфоцитов. Это своего рода солдаты, которые должны бороться с вредоносным вирусом, пояснил «Известиям» руководитель лаборатории геномной инженерии МФТИ (вуз— участник проекта «5-100») Павел Волчков.
— А после инфекции в организме происходит «демобилизация», так как такое количество активированных Т-клеток и В-клеток уже не нужно, подчеркнул эксперт. — После активации иммунные клетки живут недолго, а затем исчезают либо становятся «клетками памяти». Это мы и называем иммунитетом. Система так устроена, что во время отправки солдат-лимфоцитов «в запас» могут обнаруживаться небольшие колебания в их количестве. Но потом провал будет восстановлен новыми клетками.
Иммунная дисфункция
О том, что коронавирус способен поражать клетки иммунитета, ранее сообщали китайские ученые из Фуданьского университета. В апреле этого года в ведущем мировом научном журнале Nature была опубликована их работа, в которой утверждалось, что в лабораторных условиях SARS-Cov-2 способен заражать Т-лимфоциты. Однако позже статья была отозвана самими авторами — выяснилось, что им следовало использовать первичные Т-клетки вместо лабораторных линий для достоверного результата.
— В данной статье было написано, что некоторые коронавирусы, например MERS (ближневосточный респираторный синдром), способны вызывать гибель клеток иммунной системы, запуская определённый каскад биохимических реакций, — рассказал «Известиям» заместитель директора по научной работе ИФХЭ РАН Олег Батищев. — Для SARS-Cov-2 четких подтверждений такой возможности пока не обнаружено. Ни один из коронавирусов в отличие от ВИЧ не может размножаться в иммунных клетках.
Фото: ИЗВЕСТИЯ/Сергей Коньков
Как подчеркнул эксперт, MERS приводил к более высокой смертности, чем COVID-19, отчасти из-за угнетения иммунного ответа.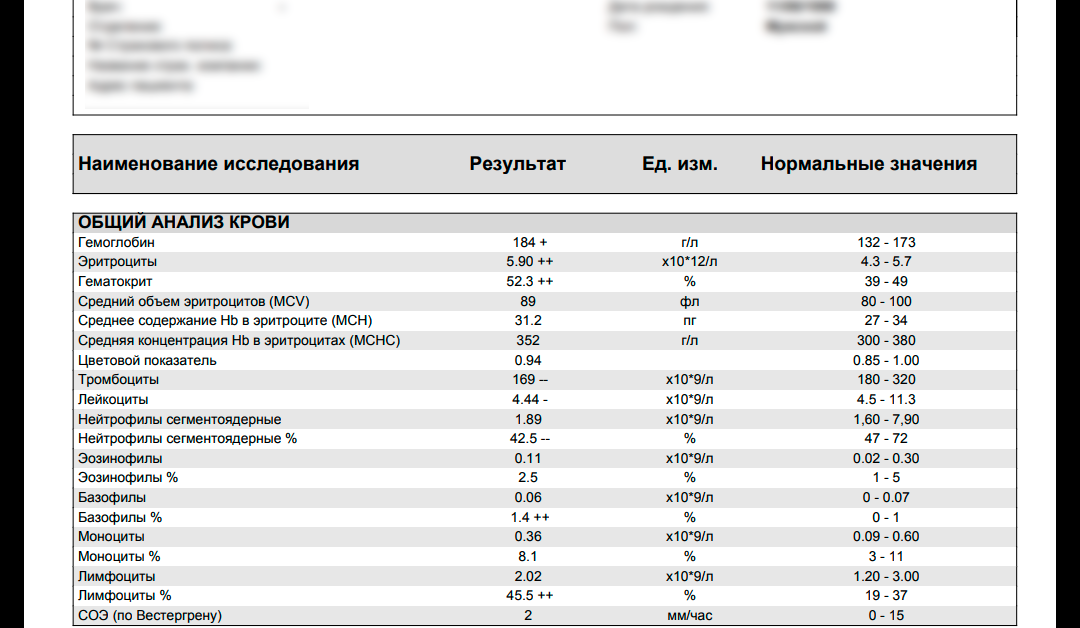
— Лимфоциты поражают ВИЧ, вирусы герпеса и некоторые другие вирусы, — сообщил «Известиям» заведующий лабораторией биотехнологии и вирусологии Новосибирского государственного университета Сергей Нетесов. — Из-за этого иммунный ответ на инфекцию может замедляться или быть неполноценным.
Что касается коронавируса, то сейчас главное — это тщательное изучение инфекционного процесса в организме пациентов, что даст наиболее важные данные о выработке полноценного иммунного ответа или сложностях в этом процессе, считает эксперт.
Не путать с ВИЧ
Некоторые специалисты уже сравнивали коронавирус нового типа с ВИЧ и даже говорили об их сходстве. В частности, лауреат Нобелевской премии 2008 года, французский вирусолог Люк Монтанье заявлял о лабораторном происхождении COVID-19 и о том, что его геном содержит в себе элементы ВИЧ. Однако позже эти идеи подверглись жесткой критике со стороны научного сообщества.
— При ВИЧ-инфекции поражаются клетки иммунной системы. Причем их инфицирование является основным способом репликации вируса иммунодефицита человека, — сказала «Известиям» сотрудник научно-клинического отдела МГЦ СПИД и Международного центра вирусологии РУДН Елена Белова.
Причем их инфицирование является основным способом репликации вируса иммунодефицита человека, — сказала «Известиям» сотрудник научно-клинического отдела МГЦ СПИД и Международного центра вирусологии РУДН Елена Белова.
Для коронавируса такая возможность не доказана. Поэтому COVID-19 и ВИЧ — это принципиально разные патогены.
Фото: ИЗВЕСТИЯ/Сергей Коньков
— COVID-19 — это вирус, вызывающий острую, а значит, краткосрочную инфекцию, — пояснил Павел Волчков. — На сегодняшний день нет ни одного случая коронавируса, который бы перешел из острой фазы в хроническую, то есть стал жить в организме человека. Данный патоген поражает фактически все органы и ткани, в силу того что рецепторы на поверхности клеток, за которые он цепляется, находятся практически на всех типах тканей. По этой причине он теоретически может инфицировать и клетки иммунной системы, что действительно может вызывать их гибель.
ВИЧ — это вирус, вызывающий хроническую инфекцию именно иммунной системы, никаких других тканей он не поражает. Говоря точнее, вирус инфицирует и живет исключительно в CD4 T-клетках, рассказал эксперт.
Говоря точнее, вирус инфицирует и живет исключительно в CD4 T-клетках, рассказал эксперт.
Что касается препринта ученых из Уханя, то они в выводах к своей статье проводят параллель со СПИДом и гепатитом С. Также исследователи утверждают, что им еще предстоит выяснить, как долго будут длиться фенотипические изменения и потенциальные дисфункции лимфоцитов у выздоровевших пациентов.
Arpimed
Что необходимо знать перед применением Рисперидона
Если у Вас есть сомнения, в том, что у Вас имеется какое-либо из указанных состояний, посоветуйтесь со своим врачом или фармацевтом, прежде чем использовать Рисперидон.
Особые указания и меры предосторожности
Проконсультируйтесь с Вашим врачом:
- если у Вас есть проблемы с сердцем. Они включают нарушения сердечного ритма, или склонность к низкому артериальному давлению или если Вы используете лекарственные препараты для снижения артериального давления. Рисперидон может вызвать понижение кровяного давления.
 Требуется корректировка дозы,
Требуется корректировка дозы, - если у Вас присутствуют факторы риска, предрасполагающие к развитию инсульта, такие как высокое артериальное давление, сердечно-сосудистые нарушения, патологические изменения в мозговых сосудах,
- если Вы когда-либо испытывали непроизвольные движения языка, рта и лица,
- если у Вас когда-либо было патологичное состояние, симптомы которых включают высокую температуру, ригидность мышц, потливость или нарушение сознания (также известное, как злокачественный нейролептический синдром),
- если у Вас болезнь Паркинсона или деменция,
- если у Вас наблюдался пониженный уровень лейкоцитов в крови в прошлом (лекарственного или иного генеза),
- если у Вас диабет,
- если у Вас эпилепсия,
- если Вы мужчина и у Вас когда-нибудь была длительная или болезненная эрекция,
- если у Вас есть проблемы с контролем температуры тела или наблюдается перегрев,
- если у Вас есть проблемы с почками,
- если у Вас проблемы с печенью,
- если у Вас есть аномально высокий уровень гормона пролактина в крови или подозревается наличие пролактин-зависимой опухоли,
- если Вы или другой член вашей семьи имеет в анамнезе случаи тромбообразования, так как нейролептики предрасполагают к образованию тромбов.

Если у Вас есть сомнения, если что- либо из вышеуказанного относится к Вам, поговорите с Вашим врачом или фармацевтом перед использованием Рисперидона.
Учитывая, что при применении Рисперидона наблюдались очень редкие случаи развития выраженной лейкоцитопении, лечащему врачу следует периодически контролировать уровень лейкоцитов в крови.
Рисперидон может привести к увеличению веса. Значительное увеличение веса может отрицательно повлиять на Ваше здоровье. Лечащий врач должен регулярно измерять массу Вашего тела.
Как развитие сахарного диабета, так и обострение уже существовавшего сахарного диабета были отмечены у больных с сахарным диабетом, принимавших Рисперидон, Вашему лечащему врачу необходимо следить за наличием возникновения симптомов повышенного содержания сахара в крови. У пациентов, больных сахарным диабетом, уровень глюкозы в крови следует регулярно контролировать.
Во время операции на глазах возможно помутнение хрусталика (катаракта), зрачок (черный кружок в центре вашего глаза) может не увеличиваться в размере при необходимости. Кроме того, радужная оболочка (цветная часть глаза) может стать излишне гибкой во время операции, что может привести к повреждению глаза. Если Вы планируете операцию на глазах, необходимо обязательно сообщить врачу, что Вы принимаете Рисперидон.
Кроме того, радужная оболочка (цветная часть глаза) может стать излишне гибкой во время операции, что может привести к повреждению глаза. Если Вы планируете операцию на глазах, необходимо обязательно сообщить врачу, что Вы принимаете Рисперидон.
Пожилые люди с деменцией
У пожилых пациентов с деменцией, существует повышенный риск инсульта. Вы не должны принимать Рисперидон, если у Вас присутствует деменция, вследствие инсульта.
Во время лечения рисперидоном следует часто посещать врача.
Терапевтические мероприятия нужно начинать сразу же, если Вы или Ваш опекун заметили внезапное изменение психического состояния или внезапную слабость, или онемение лица, рук или ног, особенно на одной стороне, или невнятную речь, даже в течении короткого периода времени. Они могут быть признаками инсульта.
Дети и подростки
Перед тем как начать лечение расстройства поведения другие причины развития агрессивного поведения должны быть исключены.
Если во время лечения рисперидоном наблюдается усталость, изменения времени приема могут устранить возникшие трудности в концентрации внимания.
Перед началом лечения, необходимо измерить Ваш вес или вес Вашего ребенка, что необходимо делать регулярно во время лечения.
Небольшое и незавершенное исследование показало, что наблюдается увеличение роста детей, принимавших рисперидон, но является ли это результатом действия препарата или произошло по какой-то другой причине не известно.
Другие лекарственные препараты и Рисперидон
Проинформируйте своего врача или фармацевта, если Вы принимаете, недавно принимали или должны принимать любые другие препараты.
Особенно важно проконсультироваться с Вашим врачом или фармацевтом, если Вы принимаете:
- препараты, влияющие на деятельность вашего мозга, например, успокоительные (бензодиазепины) или некоторые лекарственные средства для лечения боли (опиаты), препараты для лечения аллергии (антигистаминные препараты), так как рисперидон может усилить их седативный эффект,
- препараты, которые могут повлиять на электрическую активность вашего сердца, такие как лекарства от малярии, противоаритмические препараты, антигистаминные препараты, антидепрессанты или другие лекарства для лечения психических расстройств,
- препараты, вызывающие медленное сердцебиение,
- препараты, которые вызывают снижение уровня калия в крови (например, некоторые диуретики),
- препараты для лечения повышенного кровяного давления.
 Рисперидон может понизить кровяное давление,
Рисперидон может понизить кровяное давление, - препараты для лечения болезни Паркинсона (например, леводопа),
- диуретики, применяемые для лечения сердечных проблем или при отеках разных частей тела, вследствие накопления в них избыточной жидкости (например, фуросемид или хлортиазид). Рисперидон в качестве монотерапии или с фуросемидом, могут повысить риск развития инсульта или смерти у пожилых людей с деменцией.
Следующие препараты могут ослабить эффект Рисперидона
- рифампицин (лекарство для лечения некоторых инфекций),
- карбамазепин, фенитоин (лекарственные средства для лечения эпилепсии),
- фенобарбитал.
Если Вы начинаете или прекращаете принимать такие препараты, Вам может понадобиться корректировка дозы рисперидона.
Следующие препараты могут усиливать эффект Рисперидона:
- хинидин (используется для лечения некоторых видов сердечных заболеваний),
- антидепрессанты, такие как пароксетин, флуоксетин, трициклические антидепрессанты,
- бета-блокаторы (используемые для лечения повышенного артериального давления),
- фенотиазины (например, препараты, используемые для лечения психоза или в качестве седативных),
- циметидин, ранитидин (блокаторы повышенной кислотности желудка),
- итраконазол и кетоконазол (лекарственные средства для лечения грибковых инфекций),
- некоторые лекарственные средства, применяемые для лечения ВИЧ/СПИД, такие как Ритонавир,
- верапамил, лекарство, используемое для лечения повышенного артериального давления и/или нарушений сердечного ритма,
- сертралин и флувоксамин, препараты, используемые для лечения депрессии и других психических расстройств.

Если Вы начинаете или прекращаете принимать такие препараты, Вам может понадобиться корректировка дозы рисперидона.
Если у Вас есть какие либо сомнения по поводу приема препарата, то Вам следует проконсультироваться с лечащим врачом или фармацевтом перед применением.
Прием Рисперидона с пищей, напитками и алкоголем
Рисперидон можно принимать независимо от приема пищи. Вам следует избегать употребления алкоголя при приеме Рисперидона.
Беременность и кормление грудью
- Если Вы беременны или, думаете, что можете быть беременны или при планировании беременности, проконсультируйтесь со своим лечащим врачом или фармацевтом перед тем, как принимать Рисперидон.
- Следующие симптомы могут наблюдаться у новорожденных, матери, которых использовали Рисперидон в последние триместре (последние три месяца беременности): дрожь, ригидность мышц и/или слабость, сонливость, возбуждение, проблемы с дыханием, трудности в кормлении. Если у ребенка развивается любой из этих симптомов необходимо обратиться к врачу.
- Рисперидон может увеличить уровень гормона под названием «пролактин», что может повлиять на рождаемость (см. побочныe эффекты).
Влияние на способность управления автомобилем и пользования механизмами
Головокружение, усталость, и проблемы со зрением могут возникать во время лечения Рисперидоном. В этом случае нужно прекратить вождение или работу с любыми механизмами и сообщить об этом своему врачу.
Важная информация об ингредиентах, входящих в состав Рисперидона
Рисперидон, таблетки, покрытые оболочкой содержат лактозу.
Если врач сказал Вам, что у Вас имеется непереносимость к некоторым видам сахаров, то посоветуйтесь со своим врачом, прежде чем начинать прием Рисперидона.
Как принимать Рисперидон
Рисперидон следует принимать в точности так, как предписано врачом.
Если у Вас есть какие либо сомнения по поводу приема препарата, то Вам следует проконсультироваться с лечащим врачом или фармацевтом перед применением Рисперидона.
Рекомендуемые дозы
Лечение шизофрении
Взрослые
- Начальная доза обычно составляет 2 мг в сутки, на второй день дозу можно увеличить до 4 мг в сутки
- Дозировку можно индивидуально корректировать врачом, в зависимости от наблюдаемого эффекта
- Для большинства пациентов оптимальной дозой является 4-6мг в сутки
- Общая суточная доза может быть разделена на одну или две дозы в сутки. Ваш лечащий врач может подобрать оптимальную для Вас дозу.
Пациенты у пожилого возраста
- Начальная доза обычно составляет 0,5 мг два раза в сутки
- Дозировку можно постепенно увеличить лечащим врачом от 1 мг до 2 мг два раза в сутки
- Оптимальную дозу Вам может подобрать лечащий врач
Для лечения маний
Взрослые
- Начальная доза обычно составляет 2 мг один раз в сутки
- Дозировку можно постепенно корректировать врачом, в зависимости от наблюдаемого эффекта
- Для большинства пациентов оптимальной дозой является 1-6мг в сутки
Пациенты у пожилого возраста
- Ваша начальная доза обычно составляет 0,5 мг два раза в сутки
- При необходимости доза может быть повышена до 1-2мг два раза в сутки, в зависимости от наблюдаемого эффекта
Лечение приступов агрессии у больных с болезнью Альцгеймера
Взрослые (включая пожилых людей)
- Начальная доза обычно составляет 0,25 мг два раза в сутки
- Дозировку может постепенно корректировать врач, в зависимости от наблюдаемого эффекта
- Для большинства пациентов оптимальной дозой является 0,5 мг два раза в сутки. Некоторые пациенты могут нуждаться в дозе 1 мг два раза в сутки
- Продолжительность лечения у больных с болезнью Альцгеймера должна быть не более 6 недель.
Применение у детей и подростков
Детям и подросткам до 18 лет не разрешается применять Рисперидон для лечения шизофрении и мании
Лечение расстройства поведения
Дозировка зависит от веса Вашего ребенка
Для детей, весом менее 50 кг:
- начальная доза обычно составляет 0,25 мг один раз в сутки
- при необходимости доза может быть увеличена постепенно через день на 0,25мг в сутки
- обычная поддерживающая доза составляет 0,25 мг до 0,75 мг один раз в сутки
Для детей весом 50 кг или более:
- начальная доза обычно составляет 0.5мг один раз в сутки
- при необходимости эта доза может быть повышена на 0,5мг в сутки, не чаще чем через день
- обычная поддерживающая доза составляет 0,5 мг до 1,5 мг один раз в сутки.
Продолжительность лечения у больных с расстройством поведения должна быть не более 6 недель.
Не разрешается использовать Рисперидон детям младше 5 лет для лечения расстройства поведения
Пациенты с проблемами почек и печени
Вне зависимости от заболевания, подлежащего лечению, все начальные и последующие дозы рисперидона следует уменьшить вдвое. Увеличение дозы должна быть постепенным у этих пациентов. Рисперидон следует применять с осторожностью у данной группы пациентов.
Способ применения
Для приема внутрь
Вы должны проглотить таблетку, запивая водой.
Если Вы применили больше Рисперидона, чем Вам рекомендовано
- Немедленно сообщите Вашему лечащему врачу, и обязательно возьмите упаковку с собой.
- В случае передозировки Вы можете почувствовать сонливость или усталость, или неправильные движения тела, трудности при стоянии и ходьбе, головокружение из-за низкого артериального давления, или нарушения сердечного ритма, или судороги.
Если Вы забыли принять Рисперидон
- Если Вы забыли принять очередную дозу препарата, применяйте ее как только вспомните. Однако если уже время для применения следующей дозы, пропустите пропущенную дозу и продолжайте прием в обычном режиме. Если Вы пропустили два или более доз, сообщите об этом своему врачу.
- Не принимайте двойную дозу, чтобы возместить пропущенный прием.
Если Вы прекращаете прием Рисперидона
Не следует прекращать прием препарата Рисперидон самостоятельно, Вы должны посоветоваться со своим лечащим врачом, прежде чем прекратить использование этого препарата, так как возможен рецидив. Если Ваш врач решает прекратить прием лекарства, дозировку возможно следует постепенно уменьшить в течение нескольких дней.
Если у Вас возникнут какие-либо дополнительные вопросы по применению препарата следует обратиться к лечащему врачу или фармацевту.
Городская клиническая больница №31 — Пациентам в помощь. Гематологические заболевания. Часть V. Острый лейкоз
Страница 1 из 5
Острые лейкозы – это самые опасные и стремительные болезни крови. При острых лейкозах происходит поломка на уровне самых молодых клеток крови, клеток-предшественников, клеток-бластов, которые являются одним из подвидов белых кровных телец, лейкоцитов. Слово бласт происходит от слова blastos, что по-гречески означает «росток, зародыш, побег». Бласты – это быстро растущие клетки. Здоровая бластная клетка со временем развивается в какую-либо полезную клетку крови. В норме число бластов не превышает 1% от всех клеток костного мозга. В кровь они почти никогда не выходят. Если человеку срочно понадобилось большое число каких-нибудь клеток крови (например, лейкоцитов при тяжелой инфекции), то бластов организм может вырабатывать и больше, но все же их относительное число редко превышает 10%.
Бласты, которые размножаются при остром лейкозе, другие. Их можно сравнить с хулиганами-тунеядцами в человеческом обществе, потому что они не работают, питаются запасами организма и вместо собственного развития в полезные клетки быстро плодят себе подобных. Лейкозные бласты вытесняют здоровые клетки крови из их дома внутри костей и поселяются там сами. Из-за этого нарушается процесс обновления нормальной крови, начинается ее дефицит: быстро снижается гемоглобин, тромбоциты, здоровые лейкоциты. Пациент начинает слабеть, могут появиться самопроизвольные кровотечения и высокая температура. В анализе крови врач видит снижение гемоглобина и тромбоцитов и резкое повышение лейкоцитов за счет опухолевых клеток-бластов. Больше всего опухолевых клеток в костном мозге.
Принципиально врачи выделяют два типа бластов: лимфобласты и миелобласты. В зависимости от типа бластов и лейкозы бывают лимфобластные и миелобластные (нелимфобластные). Это зависит от того, в начале какого из двух путей развития клетки крови произошла авария.
В норме из здоровых лимфобластов (клеток-предщественников) образуются высокоспециализированные клетки иммунной системы В- и Т- лимфоциты. Задачи В- и Т-клеток можно сравнить с задачами войск специального назначения, которые действуют точно и эффективно. Из миелобластов в дальнейшем получаются остальные виды клеток: красные кровяные тельца, тромбоциты, гранулоциты. Красные кровяные тельца (эритроциты) – переносят кислород, тромбоциты отвечают за свертывание крови, если мы, например, поранились. Гранулоциты – «общевойсковая» часть иммунной системы, они действуют более массированными ударами.
Если произошла поломка, то нормальные клетки не созревают, а бласты остаются недоразвитыми. По внешнему виду бласта, а также с помощью проточной цитометрии можно определить, какая клетка могла бы из него получиться. Это важно для выбора лечения и понимания, насколько успешным будет лечение. Вид клеток-предшественников врачи обозначают в диагнозе, например: острый В-лимфобластный лейкоз (лейкоз из клеток-предшественников В-лимфоцитов), острый монобластный лейкоз (лейкоз из клеток-предшественников моноцитов) и т.д.
Диагноз «острый лейкоз» ставят, если выясняют, что бластов в костном мозге пациента более 20%. Чтобы понять, какой именно лейкоз у больного, делают проточную цитометрию бластов.
Острые лейкозы бывают очень разные. Лейкоз, например, может появиться «на ровном месте», то есть у человека, у которого никогда не было никаких болезней страшнее насморка. Такими лейкозами обычно болеют дети и молодые люди. У людей старшего возраста острые лейкозы, как правило, вторичны. Это значит, что в результате каких-то причин (химиотерапия по поводу других болезней, облучение или отравление некоторыми химическими веществами) может нарушиться кроветворение, то есть появляется так называемый миелодиспластический синдром (мы уже описывали его в других разделах нашего сайта). Последней ступенью миелодиспластического синдрома является вторичный острый лейкоз. Первичные лейкозы более агрессивны, чем вторичные, но все лейкозы лечат по единым принципам. Чтобы полностью вылечить пациента, часто необходимо сделать пересадку донорских стволовых клеток крови.
О некоторых типах острых лейкозов мы расскажем в этой главе:
ОАМ ОАК Бх крови. Записаться на прием в Орехово. Прием врача в Орехово.
В течение жизни каждому человеку приходится много раз сдавать всевозможные анализы. Однако все ли знают, какие бывают анализы, с какой целью их берут и о чем свидетельствуют их результаты?
Зачем сдают анализы?
Лабораторные анализы помогают максимально объективно и полно оценить состояние здоровья детей и взрослых. Любое изменение состояния организма человека вызывает изменения и в его биологических жидкостях: крови, моче, слюне и т.д. Многие заболевания на ранних стадиях протекают совершенно бессимптомно, но уже начинают «посылать сигналы» в кровь, изменяя ее биохимические показатели. Эти «сигналы» можно легко определить, сдав анализы. Благодаря этому заболевание, выявленное даже до проявления клинических симптомов, гораздо легче поддаётся лечению. Чаще всего сдают клинический анализ крови и общий анализ мочи. Результаты этих анализов в самом общем виде показывают, благополучно ли у конкретного человека со здоровьем или нет.
Что представляет собой клинический анализ крови?
Клинический, или общий анализ — один из самых часто применяемых анализов крови для диагностики различных заболеваний.
Общий анализ крови. Расшифровка, нормальные показатели.
Нормы общего анализа крови
Гемоглобин
Причины повышения гемоглобина
Низкий гемоглобин — причины
Количество эритроцитов
Причины снижения уровня эритроцитов
Причины повышения численности эритроцитов
Общее количество лейкоцитов
Причины повышения лейкоцитов
Причины снижения лейкоцитов
Гематокрит
Причины повышения гематокрита
Причины снижения гематокрита
MCH, MCHC, MCV, цветовой показатель (ЦП) — норма
Лейкоцитарная формула
Нейтрофилы
Что такое сдвиг лейкоцитарной формулы влево и вправо?
Эозинофилы
Причины повышения эозинофилов крови
Причины снижения эозинофилов
Моноциты
Причины повышения моноцитов (моноцитоз)
Причины снижения моноцитов (моноцитопения)
Базофилы
Причины повышения базофилов крови
Лимфоциты
Причины повышения лимфоцитов (лимфоцитоз)
Причины понижения лимфоцитов (лимфопения)
Тромбоциты
Причины повышения тромбоцитов
Понижение уровня тромбоцитов
СОЭ скорость оседания эритроцитов
Нормы СОЭ
Причины повышения СОЭ
Причины снижение СОЭ
Нормы общего анализа крови для взрослых
Общий анализ крови
Все мы хотя бы раз в жизни сдавали общий анализ крови. И каждый человек сталкивался с непониманием, что же написано на бланке, что означают все эти цифры? Как понять, отчего повышен или понижен тот или иной показатель? Чем может грозить повышение или снижение, например, лимфоцитов? Разберем все по порядку.
Общий анализ крови является основой диагностики большинства из известных заболеваний. Многие его показатели могут лечь в основу окончательного составления диагноза и безошибочного назначения адекватного лечения. В том случае, если вы получили результаты Вашего анализа крови, их сверить с нормой вы можете перейдя в раздел статьи, в котором предоставленная таблица с нормальными показателями.
Нормы общего анализа крови
Таблица нормальных показателей общего анализа крови
Показатель анализа Норма
Гемоглобин Мужчины: 130-170 г/л
Женщины: 120-150 г/л
Количество эритроцитов Мужчины: 4,0-5,0·1012/л
Женщины: 3,5-4,7·1012/л
Количество лейкоцитов В пределах 4,0-9,0×109/л
Гематокрит (соотношение объема плазмы и клеточных элементов крови) Мужчины: 42-50%
Женщины: 38-47%
Средний объем эритроцита В пределах 86-98 мкм3
Лейкоцитарная формула Нейтрофилы:
Сегментоядерные формы 47-72%
Палочкоядерные формы 1- 6%
Лимфоциты: 19-37%
Моноциты: 3-11%
Эозинофилы: 0,5-5%
Базофилы: 0-1%
Количество тромбоцитов В пределах 180-320·109/л
Скорость оседания эритроцитов (СОЭ) Мужчины: 3 — 10 мм/ч
Женщины: 5 — 15 мм/ч
Гемоглобин
Гемоглобин (Hb) – это белок, содержащий атом железа, который способен присоединять и переносить кислород. Гемоглобин находится в эритроцитах. Измеряется количество гемоглобина в граммах/литр (г/л). Определение количества гемоглобина имеет очень большое значение, так как при снижении его уровня ткани и органы всего организма испытывают недостаток кислорода.
Норма гемоглобина у детей и взрослых
возраст пол Единицы измерения — г/л
До 2-х недель 134 — 198
с 2-х до 4,3 недель 107 — 171
с 4,3 до 8,6 недель 94 — 130
с 8,6 недель до 4 месяцев 103 — 141
в 4 до 6 месяцев 111 — 141
с 6 до 9 месяцев 114 — 140
с 9 до 1 года 113 — 141
с 1 года до 5 лет 100 — 140
с 5 лет до 10 лет 115 — 145
с 10 до 12 лет 120 — 150
с 12 до 15 лет женщины 115 — 150
мужчины 120 — 160
с 15 до 18 лет женщины 117 — 153
мужчины 117 — 166
с 18 до 45 лет женщины 117 — 155
мужчины 132 — 173
с 45 до 65 лет женщины 117 — 160
мужчины 131 — 172
после 65 лет женщины 120 — 161
мужчины 126 – 174
Причины повышения гемоглобина
Обезвоживание (снижение потребления жидкости, обильное потоотделение, нарушение работы почек, сахарный диабет, несахарный диабет, обильная рвота или диарея, применение мочегонных препаратов)
Врожденные пороки сердца или легкого
Легочная недостаточность или сердечная недостаточность
Заболевания почек (стеноз почечной артерии, доброкачественные опухоли почки)
Заболевания органов кроветворения (эритремия)
Низкий гемоглобин — причины
Анемия
Лейкозы
Врожденные заболевания крови (серповидно-клеточная анемия, талассемия)
Недостаток железа
Недостаток витаминов
Истощение организма
Кровопотеря
Количество эритроцитов
Эритроциты – это красные кровяные тельца малого размера. Это наиболее многочисленные клетки крови. Основной их функцией является перенос кислорода и доставка его к органам и тканям. Эритроциты представлены в виде двояковогнутых дисков. Внутри эритроцита содержится большое количество гемоглобина – основной объем красного диска занят именно им.
Нормальный уровень эритроцитов у детей и взрослых
Возраст показатель х 1012/л
новорожденный 3,9-5,5
с 1 по 3-й день 4,0-6,6
в 1 неделю 3,9-6,3
во 2 неделю 3,6-6,2
в 1 месяц 3,0-5,4
во 2 месяц 2,7-4,9
с 3 по 6 месяц 3,1-4,5
с 6 месяцев до 2 лет 3,7-5,3
с 2-х до 6 лет 3,9-5,3
с 6 до12 лет 4,0-5,2
в 12-18 лет мальчики 4,5-5,3
в 12-18 лет девочки 4,1-5,1
Взрослые мужчины 4,0-5,0
Взрослые женщины 3,5-4,7
Причины снижения уровня эритроцитов
Снижение численности красных клеток крови называют анемией. Причин для развития данного состояния много, и они не всегда связаны с кроветворной системой.
Погрешности в питании (пища бедная витаминами и белком)
Кровопотеря
Лейкозы (заболевания системы кроветворения)
Наследственные ферментопатии (дефекты ферментов, которые участвуют в кроветворении)
Гемолиз (гибель клеток крови в результате воздействия токсических веществ и аутоиммунных поражений)
Причины повышения численности эритроцитов
Обезвоживание организма (рвота, диарея, обильное потоотделение, снижение потребления жидкости)
Эритремия (заболевания кроветворной системы)
Заболевания сердечнососудистой или легочной системы, которые приводят к дыхательной и сердечной недостаточности
Стеноз почечной артерии
Общее количество лейкоцитов
Лейкоциты – это живые клетки нашего организма, циркулирующие с током крови. Эти клетки осуществляют иммунный контроль. В случае возникновения инфекции, повреждения организма токсическими или иными инородными телами или веществами эти клетки борются с повреждающими факторами. Формирование лейкоцитов происходит в красном костном мозге и в лимфоузлах. Лейкоциты подразделяются на несколько видов: нейтрофилы, базофилы, эозинофилы, моноциты, лимфоциты. Разные виды лейкоцитов отличаются между собой внешним видом и выполняемыми в ходе иммунного ответа функциями.
Норма лейкоцитов у детей и у взрослых
Возраст
показатель x109/л
до 1 года 6,0 — 17,5
с 1года до 2 лет 6,0 — 17,0
с 2 до 4 лет 5,5 — 15,5
с 4 до 6 лет 5,0 — 14,5
с 6 до 10 лет 4,5 — 13,5
с 10 до 16 лет 4,5 — 13,0
после 16 лет и взрослые 4,0 — 9,0
Причины повышения лейкоцитов
Физиологическое повышение уровня лейкоцитов
После приема пищи
После активной физической нагрузки
Во второй половине беременности
После прививки
В период менструации
На фоне воспалительной реакции
Гнойно-воспалительные процессы (абсцесс, флегмона, бронхит, гайморит, аппендицит, и т.д.)
Ожоги и травмы с обширным повреждением мягких тканей
После операции
В период обострения ревматизма
При онкологическом процессе
При лейкозах или при злокачественных опухолях различной локализации происходит стимуляция работы иммунной системы.
Причины снижения лейкоцитов
Вирусные и инфекционные заболевания (грипп, брюшной тиф, вирусный гепатит, сепсис, корь, малярия, краснуха, эпидемический паротит, СПИД)
Ревматические заболевания (ревматоидный артрит, системная красная волчанка)
Некоторые виды лейкозов
Гиповитаминозы
Применение противоопухолевых препаратов (цитостатики, стероидные препараты)
Лучевая болезнь
Гематокрит
Гематокрит – это процентное соотношение объема исследуемой крови к объему, занимаемому в ней эритроцитами. Данный показатель исчисляется в процентах.
Нормы гематокрита у детей и у взрослых
Возраст пол Показатель в %
до 2 недель 41 — 65
с 2 до 4,3 недель 33 — 55
4,3 — 8,6 недель 28 — 42
С 8,6 недель до 4 месяцев 32 — 44
С 4 до 6 месяцев 31 — 41
С 6 до 9 месяцев 32 — 40
С 9 до 12 месяцев 33 — 41
с 1 года до 3 лет 32 — 40
С 3 до 6 лет 32 — 42
С 6 до 9 лет 33 — 41
С 9 до 12 лет 34 — 43
С 12 до 15 лет женщины 34 — 44
мужчины 35 — 45
С 15 до 18 лет женщины 34 — 44
мужчины 37 — 48
С 18 до 45 лет женщины 38 — 47
мужчины 42 — 50
С 45 до 65 лет женщины 35 — 47
мужчины 39 — 50
после 65 лет женщины 35 — 47
мужчины 37 — 51
Причины повышения гематокрита
Эритремия
Сердечная или дыхательная недостаточность
Обезвоживание в результате обильной рвоты, диареи, обширных ожогов, при диабете
Причины снижения гематокрита
Анемия
Почечная недостаточность
Вторая половина беременности
MCH, MCHC, MCV, цветовой показатель (ЦП) — норма
MCH– meancorpuscular hemoglobin. Данный индекс отражает абсолютное содержание гемоглобина в одном эритроците в пикограммах (пг). МСН рассчитывают по формуле:
МСН = гемоглобин (г/л)/количество эритроцитов = пг
Норма МСН
24 – 33 пг.
Цветовой показатель (ЦП) — это классический метод для определения концентрации гемоглобина в эритроцитах. В настоящее время постепенно в анализах крови его заменять МСН индекс . Данные индексы отражают одно и то же, только выражены в разных единицах.
Норма цветового показателя (ЦП)
0,9-1,1
MCHC– meancorpuscular hemoglobin concentration.Этот индекс отражает степень насыщенности эритроцита гемоглобином и выражается в %. То есть по данному индексу можно сказать, сколько процентов составляет содержание гемоглобина в одном эритроците. МСНС высчитывают следующим образом:
МСНС = (гемоглобин (г/л)/гематокрит(%))*10 = %
Норма МСНС
30 – 38%
MCV — meancorpuscular volume.Этот показатель отражает средний объём эритроцита, выраженный в микронах кубических (мкм3) или фемтолитрах (фл). Рассчитывают MCV по формуле:
MCV = гематокрит (%)*10/количество эритроцитов(Т/л) = мкм3 (фл)
Норма MCV
80-95 мкм3 (фл)
Лейкоцитарная формула
Лейкоцитарная формула – это показатель процентного соотношения различных видов лейкоцитов в крови их общего числе лейкоцитов в крови (это т показатель рассмотрен в предыдущем разделе статьи). Процентное соотношение различных видов лейкоцитов при инфекционных, заболеваниях крови, онкологических процессах будет изменяться. Благодаря этому лабораторной симптому врач может заподозрить причину проблем со здоровьем.
Виды лейкоцитов, норма
Нейтрофилы Сегментоядерные формы 47-72%
Палочкоядерные формы 1- 6%
Эозинофилы 0,5-5%
Базофилы 0-1%
Моноциты 3-11%
Лимфоциты 19-37%
Для того, чтобы узнать возрастную норму, кликните по названию лейкоцита из таблицы.
Нейтрофилы
Нейтрофилы могут быть двух видов – зрелые формы, которые так же называют сегментоядетными незрелые – палочкоядерные. В норме количество палочкоядерных нейтрофилов минимально (1-3 % от общего числа). При «мобилизации» иммунной системы происходит резкое увеличение (в разы) количества незрелых форм нейтрофилов (палочкоядерных).
Норма нейтрофилов у детей и взрослых
Возраст Сегментоядерные нейтрофилы, показатель в % Палочкоядерные нейтрофилы, показатель в %
Новорожденные 47 — 70 3 — 12
до 2-х недель 30 — 50 1 — 5
С 2 недель до 1 года 16 — 45 1 — 5
С 1 до 2 года 28 — 48 1 — 5
С 2 до 5 лет 32 — 55 1 — 5
С 6 до 7 лет 38 — 58 1 — 5
С 8 до 9 лет 41 — 60 1 — 5
С 9 до11 лет 43 — 60 1 — 5
С 12 до15 лет 45 — 60 1 — 5
С 16 лет и взрослые 50 — 70 1 — 3
Повышение уровня нейтрофилов в крови — такое состояние называют нейтрофилия.
Причины повышения уровня нейтрофилов
Инфекционные заболевания (ангина, синусит, кишечная инфекция, бронхит, пневмония)
Инфекционные процессы – абсцесс, флегмона, гангрена, травматические повреждения мягких тканей, остеомиелит
Воспалительные заболевания внутренних органов: панкреатит, перитонит, тиреоидит, артрит)
Инфаркт (инфаркт сердца, почки, селезенки)
Хронические нарушения обмена веществ: сахарный диабет, уремия, эклампсия
Раковые опухоли
Применение иммуностимулирующих препаратов, прививки
Снижение уровня нейтрофилов – это состояние называют нейтропенией
Причины понижения уровня нейтрофилов
Инфекционные заболевания: брюшной тиф, бруцеллез, грипп, корь, ветряная оспа (ветрянка), вирусный гепатит, краснуха)
Заболевания крови (апластическая анемия, острый лейкоз)
Наследственная нейтропения
Высокий уровень гормонов щитовидной железы Тиреотоксикоз
Последствия химиотерапии
Последствия радиотерапии
Применение антибактериальных, противовоспалительных, противовирусных препаратов
Что такое сдвиг лейкоцитарной формулы влево и вправо?
Сдвиг лейкоцитарной формулы влево означает, что в крови появляются молодые, «незрелые» нейтрофилы, которые в норме присутствуют только в костном мозге, но не в крови. Подобное явление наблюдается при легком и тяжелом течении инфекционных и воспалительных процессов (например, при ангине, малярии, аппендиците), а также при острой кровопотери, дифтерии, пневмонии, скарлатине, сыпном тифе, сепсисе, интоксикации.
Сдвиг лейкоцитарной формулы вправо означает, что в крови увеличивается количество «старых» нейтрофилов (сегментоядерных), а также количество сегментов ядер становится больше пяти. Такая картина бывает у здоровых людей, проживающих на территориях, загрязненных радиационными отходами. Также возможно при наличии В12 – дефицитной анемии, при недостатке фолиевой кислоты, у людей с хронической болезнью легких, или с обструктивными бронхитами.
Эозинофилы
Эозинофилы – это один из видов лейкоцитов, которые участвуют в очищении организма от токсических веществ, паразитов, участвует в борьбе с раковыми клетками. Этот вид лейкоцитов участвует в формировании гуморального иммунитета (иммунитет связанный с антителами)
Норма эозинофилов крови у детей и взрослых
возраст Показатель в %
Новорожденные 1 — 6
до 2-х недель 1 — 6
с 2 недель до 1 года 1 — 5
с 1 до 2 лет 1 — 7
с 2 до 5 лет 1 — 6
с 6 до 7 лет 1 — 5
с 8 до 9 лет 1 — 5
с 9 до 11 лет 1 — 5
с 12 до 15 лет 1 — 5
с 16 лет и взрослые 1 — 5
Причины повышения эозинофилов крови
Аллергия (бронхиальная астма, пищевая аллергия, аллергия на пыльцу и прочие воздушные аллергены, атопический дерматит, аллергический ринит, лекарственная аллергия)
Паразитарные заболевания – кишечные паразиты (лямблиоз, аскаридоз, энтеробиоз, описторхоз, эхинококкоз)
Инфекционные заболевания (скарлатина, туберкулез, мононуклеоз, венерические заболевания)
Раковые опухоли
Заболевания кроветворной системы (лейкозы, лимфома, лимфогранулематоз)
Ревматические заболевания (ревматоидный артрит, узелковый периартериит,склеродермия)
Причины снижения эозинофилов
Интоксикация тяжелыми металлами
Гнойные процессы, сепсис
Начало воспалительного процесса
.
Моноциты
Моноциты – немногочисленные, но по размеру наиболее крупные иммунные клетки организма. Эти лейкоциты принимают участие в распознавании чужеродных веществ и обучению других лейкоцитов к их распознаванию. Могут мигрировать из крови в ткани организма. Вне кровеносного русла моноциты изменяют свою форму и преобразуются в макрофаги. Макрофаги могут активно мигрировать к очагу воспаления для того, чтобы принять участие в очищении воспаленной ткани от погибших клеток, лейкоцитов, бактерий. Благодаря такой работе макрофагов создаются все условия для восстановления поврежденных тканей.
Нормы моноцитов крови у детей и взрослых
возраст Показатель в %
Новорожденные 3 — 12
до 2 недель 5 — 15
С 2 недель до 1 года 4 — 10
С 1 год до 2 лет 3 — 10
С 2 до 5 лет 3 — 9
С 6 до 7 лет 3 — 9
С 8 до 9 лет 3 — 9
С 9 до 11 лет 3 — 9
С 12 до 15 лет 3 — 9
С 16 лет и взрослые 3 — 9
Причины повышения моноцитов (моноцитоз)
Инфекции вызванные вирусами, грибками (кандидоз), паразитами и простейшими
Восстановительный период после острого воспалительного процесса.
Специфические заболевания: туберкулез, сифилис, бруцеллез, саркоидоз, неспецифический язвенный колит
Ревматические заболевания — системная красная волчанка, ревматоидный артрит, узелковый периартериит
болезни кроветворной системы острый лейкоз, миеломная болезнь, лимфогранулематоз
отравление фосфором, тетрахлорэтаном.
Причины снижения моноцитов (моноцитопения)
апластическая анемия
волосатоклеточный лейкоз
гнойные поражения (абсцессы, флегмоны, остеомиелит)
роды
после хирургической операции
прием стероидных препаратов (дексаметазон, преднизолон)
Базофилы
Базофилы – наиболее редкие иммунные клетки крови. В норме могут и не определяться в анализе крови. Базофилы принимают участие в формировании иммунологических воспалительных реакций замедленного типа. Содержат в большом количестве вещества, вызывающие воспаление тканей.
Норма базофилов крови
0-0,5%
Причины повышения базофилов крови
хронический миелолейкоз
снижение уровня гормонов щитовидной железы гипотиреоз
ветряная оспа
аллергия пищевая и лекарственная
нефроз
гемолитическая анемия
состояние после удаления селезенки
болезнь Ходжкина
лечение гормональными препаратами (эстрогенами, препаратами снижающими активность щитовидной железы)
язвенный колит
Лимфоциты
Лимфоциты – вторая по численности фракция лейкоцитов. Лимфоциты играют ключевую роль в гуморальном (через антитела) и клеточном (реализуемым при непосредственном контакте уничтожаемой клетки и лимфоцита) иммунитете. В крови циркулируют разные виды лимфоцитов – хэлперы, супрессоры и киллеры. Каждый вид лейкоцитов участвует в формировании иммунного ответа на определенном этапе.
Нормы лимфоцитов у детей и взрослых
возраст Показатель в %
Новорожденные 15 — 35
до 2 недель 22 — 55
С 2 недель до 1 года 45 — 70
С 1 год до 2 лет 37 — 60
С 2 до 5 лет 33 — 55
С 6 до 7 лет 30 — 50
С 8 до 9 лет 30 — 50
С 9 до 11 лет 30 — 46
С 12 до 15 лет 30 — 45
С 16 лет и взрослые 20 — 40
Причины повышения лимфоцитов (лимфоцитоз)
Вирусные инфекции: инфекционный мононуклеоз, вирусный гепатит, цитомегаловирусная инфекция, герпетическая инфекция, краснуха
Токсоплазмоз
ОРВИ
Заболевания системы крови: острый лимфолейкоз, хронический лимфолейкоз, лимфосаркома, болезнь тяжелых цепей — болезнь Франклина;
Отравление тетрахлорэтаном, свинцом, мышьяком, дисульфидом углерода
Применение препаратов: леводопа, фенитоин, вальпроевая кислота, наркотические обезболивающие
Лейкоз
Причины понижения лимфоцитов (лимфопения)
Туберкулез
Лимфогранулематоз
Системная красная волчанка
Апластическая анемия
Почечная недостаточность
Терминальная стадия онкологических заболеваний;
СПИД
Радиотерапия;
Химиотерапия
Применение глюкокортикоидов
Тромбоциты
Тромбоциты — это небольшого размера безъядерные клетки. Основной функцией этого компонента крови является участи в свертывании крови. Внутри тромбоцитов содержится основная часть факторов свертывания, которые высвобождаются в кровь в случае необходимости (повреждение стенки сосуда). Благодаря этому свойству, поврежденный сосуд закупоривается формирующимся тромбом и кровотечение прекращается.
Нормы тромбоцитов крови
Норма тромбоцитов крови
180 — 320×109 клеток/л
Причины повышения тромбоцитов
(тромбоцитоз, количество тромбоцитов более 320×109 клеток/л)
удаление селезенки
воспалительные процессы (обострение ревматизма, остеомиелит, туберкулез, абсцесс)
разные виды анемий (после кровопотери, железодефицитная, гемолитическая)
после хирургической операции
рак различной локализации
физическое переутомление
эритремия
Понижение уровня тромбоцитов
(тромбоцитопения – менее 180×109 клеток/л)
врожденные заболевания крови (гемофилии)
идиопатическая аутоиммунная тромбоцитопеническая пурпура
лекарственная тромбоцитопения
системная красная волчанка
инфекции (вирусные и бактериальные инфекции, риккетсиоз, малярия, токсоплазмоз)
апластическая анемия
пароксизмальная ночная гемоглобинурия
синдром Evans (аутоиммунная гемолитическая анемия и тромбоцитопения)
ДВС-синдром (диссеминированного внутрисосудистого свертывания)
Переливание крови
У детей, рожденных недоношенными
при гемолитической болезни новорожденных
сердечная недостаточность
тромбоз почечных вен
СОЭ скорость оседания эритроцитов
Скорость оседания эритроцитов (СОЭ) – лабораторный анализ, позволяющий оценить скорость разделения крови на плазму и эритроциты.
Суть исследования: эритроциты тяжелее плазмы и лейкоцитов, поэтому под воздействием силы земного притяжения они опускаются на дно пробирки. У здоровых людей мембраны эритроцитов имеют отрицательный заряд и отталкиваются друг от друга, что замедляет скорость оседания. Но во время болезни в крови происходит ряд изменений:
Увеличивается содержание фибриногена, а также альфа- и гамма-глобулинов и С-реактивного белка. Они скапливаются на поверхности эритроцитов и вызывают их склеивание в виде монетных столбиков;
Снижается концентрация альбумина, который препятствует склеиванию эритроцитов;
Нарушается электролитный баланс крови. Это приводит к изменению заряда эритроцитов, из-за чего они перестают отталкиваться.
В результате красные кровяные тельца склеиваются между собой. Скопления тяжелее отдельных эритроцитов, они быстрее опускаются на дно, вследствие чего скорость оседания эритроцитов увеличивается.
Выделяют четыре группы заболеваний, вызывающих повышение СОЭ:
инфекции
злокачественные опухоли
ревматологические (системные) заболевания
болезни почек
Что следует знать о СОЭ
Определение не является специфическим анализом. СОЭ может повышаться при многочисленных заболеваниях, которые вызывают количественные и качественные изменения белков плазмы.
У 2% больных (даже с серьезными заболеваниями) уровень СОЭ остается в норме.
СОЭ увеличивается не с первых часов, а на 2-й день заболевания.
После болезни СОЭ остается повышенным на протяжении нескольких недель, иногда месяцев. Это свидетельствует о выздоровлении.
Иногда СОЭ повышается до 100 мм/час у здоровых людей.
СОЭ повышается после еды до 25 мм/час, поэтому анализы обязательно сдают натощак.
Если температура в лаборатории выше 24 градусов, то процесс склеивания эритроцитов нарушается и СОЭ снижается.
СОЭ – составная часть общего анализа крови.
Суть методики определения скорости оседания эритроцитов?
Всемирная организация здравоохранения (ВОЗ) рекомендует методику Вестергрена. Ее используют современные лаборатории для определения СОЭ. Но в муниципальных поликлиниках и больницах традиционно пользуются методом Панченкова.
Метод Вестергрена. Смешивают 2 мл венозной крови и 0,5 мл цитрата натрия, антикоагулянта, который препятствует свертыванию крови. Смесь набирают в тонкую цилиндрическую пробирку до уровня 200 мм. Пробирку вертикально устанавливают в штатив. Через час измеряют в миллиметрах расстояние от верхней границы плазмы до уровня эритроцитов. Зачастую используются автоматические счетчики СОЭ. Единица измерения СОЭ — мм/час.
Метод Панченкова. Исследуют капиллярную кровь из пальца. В стеклянную пипетку, диаметром 1 мм, набирают раствор цитрата натрия до метки 50 мм. Ее выдувают в пробирку. После этого 2 раза пипеткой набирают кровь и выдувают ее в пробирку к цитрату натрия. Таким образом, получают соотношение антикоагулянта к крови 1:4. Эту смесь набирают в стеклянный капилляр до уровня 100 мм и устанавливают в вертикальном положении. Результаты оценивают через час, так же как и при методе Вестергрена.
Нормы СОЭ
Метод Вестергрена, норма: Метод Панченкова, норма:
дети 0-16 лет – 2-10 мм/час
мужчины до 50 лет – до 15 мм/час
мужчины старше 50 лет – до 20 мм/час
женщины до 50 лет – до 20 мм/час
женщины старше 50 лет – до 30 мм/час
дети 0-12 месяцев – 2-10 мм/час
дети 1-16 лет – 2-12 мм/час
мужчины – 1-10 мм/час
женщины – 2-15 мм/час
Определение по Вестергрену считается более чувствительной методикой, поэтому уровень СОЭ оказывается несколько выше, чем при исследовании методом Панченкова.
Причины повышения СОЭ
Причины сниженного СОЭ
Физиологические (не связанные с болезнью) колебания уровня СОЭ
Менструальный цикл. СОЭ резко повышается перед менструальным кровотечением и снижается до нормы во время менструации. Это связывают с изменением гормонального и белкового состава крови в разные периоды цикла.
Беременность. СОЭ увеличивается с 5-ой недели беременности до 4-й недели после родов. Максимальный уровень СОЭ достигает через 3-5 дней после рождения ребенка, что связано с травмами во время родов. При нормальной беременности скорость оседания эритроцитов может достигать 40 мм/ч.
Физиологические (не связанные с болезнью) колебания уровня СОЭ
Новорожденные. У младенцев СОЭ низкая из-за снижения уровня фибриногена и большого количества эритроцитов в крови.
Инфекции и воспалительные процессы (бактериальные, вирусные и грибковые)
инфекции верхних и нижних дыхательных путей: ангина, трахеит, бронхит, пневмония
воспаления ЛОР-органов: отиты, синуситы, тонзиллиты
стоматологические заболевания: стоматит, зубные гранулёмы
болезни сердечно-сосудистой системы: флебиты, инфаркт миокарда, острый перикардит
инфекции мочевыводящих путей: цистит, уретрит
воспалительные заболевания органов малого таза: аднексит, простатит, сальпингит, эндометрит
воспалительные заболевания ЖКТ: холецистит, колит, панкреатит, язвенная болезнь
абсцессы и флегмоны
туберкулез
болезни соединительной ткани: коллагенозы
вирусные гепатиты
системные грибковые инфекции
Причины снижения СОЭ:
выздоровление после недавно перенесенной вирусной инфекции
астено-невротический синдром, истощение нервной системы: быстрая утомляемость, вялость, головные боли
кахексия – крайняя степень истощения организма
длительный прием глюкокортикоидов, который привел к угнетению передней доли гипофиза
гипергликемия – повышенное содержание сахара в плазме крови
нарушение свертываемости крови
тяжелые черепно-мозговые травмы и сотрясения мозга.
Злокачественные опухоли
злокачественные опухоли любой локализации
онкологические заболевания крови
Ревматологические (аутоиммунные) заболевания
ревматизм
ревматоидный артрит
геморрагический васкулит
системная склеродермия
системная красная волчанка
Снизить СОЭ может прием медикаментов:
салицилаты – аспирин,
нестероидные противовоспалительные препараты – диклофенак, немид
сульфаниламидные препараты – сульфасалазин, салазопирин
иммунодепрессанты – пеницилламин
гормональные препараты – тамоксифен, нолвадекс
витамин В12
Болезни почек
пиелонефрит
гломерулонефрит
нефротический синдром
хроническая почечная недостаточность
Травмы
состояния после хирургических вмешательств
травмы спинного мозга
раны
ожоги
Лекарственные препараты, которые могут вызвать повышение СОЭ:
морфина гидрохлорид
декстран
метилдофа
витамин D
Необходимо помнить, что неосложненные вирусные инфекции не вызывают повышение СОЭ. Этот диагностический признак помогает определить, что болезнь вызвана бактериями. Поэтому при повышении СОЭ часто назначают антибиотики.
Замедленной считается скорость оседания эритроцитов 1-4 мм/ч. Такая реакция возникает при снижении уровня фибриногена, ответственного за свертывание крови. А также при увеличении отрицательного заряда эритроцитов в результате изменения электролитного баланса крови.
Следует учесть, что прием этих препаратов может стать причиной ложно низкого результата СОЭ при бактериальных инфекциях и ревматоидных заболеваниях.
Для чего нужен общий анализ мочи?
Он показывает, как в целом работает мочевыделительная система, включающая в себя почки, мочеточники, мочевой пузырь и мочевыводящие пути. При этом не слишком важно общее количество выделений. Общий анализ мочи предусматривает определение цвета, относительной плотности, реакции мочи, наличие в ней белка, сахара, солей. Проводится также микроскопия осадка с определением количества эритроцитов, лейкоцитов и других элементов. В общий анализ мочи входит определение ее кислотно-щелочного состояния. В норме моча кислая, но иногда люди едят продукты, содержащее много щелочных солей, например, щавель. Напитки тоже бывают как кислые, так и щелочные. Поэтому важно выяснить, хорошо ли почки справляются с поддержанием кислотности мочи.
Анализ мочи позволяет определить, выполняют ли почки свою функцию, т.е. способны ли они в достаточной мере фильтровать из крови вредные для организма продукты обмена и, наоборот, не выводят ли они нужные и полезные для организма вещества. Об этом свидетельствует плотность или удельный вес мочи. Чем больше растворенных в моче веществ, тем выше ее плотность и наоборот. Плотность мочи зависит от многих причин: от характера питания, от того, что человек ел в течение дня и перед сном, вставал ли ночью в туалет и т.д.
Наиболее активно почки работают после 2-3 часов ночи. Общий анализ мочи собирают с ночи, потому что она концентрируется в организме именно ночью. И то, что соберется за ночь в моче, очень существенно отразится потом на результатах анализа. Перед тем как собрать мочу, нужно обязательно вымыть теплой водой наружные половые органы, чтобы микробы и отмершие клетки с их поверхности не испортили картину. Для анализа мочи должно быть не менее 100 мл. Женщинам за три дня до, во время и после менструации мочу сдавать нельзя: попавшие в нее выделения дадут абсолютно неверный результат.
О какой болезни свидетельствует наличие в моче белка или глюкозы?
По анализу определяется, есть ли в моче белок, глюкоза и, если они есть, то очень приблизительно в каких пределах находится содержание белка или глюкозы. В принципе ни того, ни другого в моче не должно быть. Наличие в моче белка или глюкозы является признаком заболевания. Если почки пропускают белок, значит, их функция нарушена. А глюкоза может указывать на сахарный диабет или мочевой диабет, когда сахар в крови нормальный, а в моче он появляется.
Функциональная единица почки — нефрон. Он состоит из клубочка и трубочек, а после нефрона идет участок, который отвечает за обратное всасывание глюкозы. Если в этом участке что-то не срабатывает, а также при чрезмерных физических нагрузках или когда человек переел сладкого, сахар в крови вроде бы не повышается, а его излишек выделяется с мочой.
После исследования жидкой части мочи исследуется осадок, который отделяется с помощью центрифуги. Осадок очень важен для диагностики, потому что в нем содержатся клетки, выделенные с мочой. Важно знать, какие там клетки и в каком количестве. Для этого производится подсчет клеток разных видов в поле зрения микроскопа.
Самое главное — анализ мочи информирует врача о возможном наличии инфекции в мочевых путях, что подтверждается увеличенным количеством лейкоцитов. Эритроцитов вообще не должно быть, иногда они бывают только у женщин из-за особенностей их физиологии. От того, какие клетки эпителия (цилиндры разных видов) преобладают, можно определить, в каком месте происходит воспаление.
Для чего предназначены биохимические анализы?
Биохимические анализы позволяют оценить работу многих внутренних органов: печени, поджелудочной железы, почек, они также дают представление о характеристиках липидного обмена (он имеет прямое отношение к атеросклерозу), белкового и углеводного (глюкоза) обмена. Биохимические анализы позволяют выявить кардиологические, урологические, гастроэнтерологические, гинекологические, лор — заболевания и др. В настоящее время без этих анализов в серьезных случаях не будет ставить диагноз ни один врач-клиницист в большинстве областей медицины. Кроме того, биохимический анализ показывает, каких микроэлементов не хватает в организме. В основном это биохимический анализ крови, но есть ряд исследований, которые проводятся в моче, дополняя общий анализ крови.
Биохимическое исследование крови позволяет судить об обмене веществ, о работе почек, печени, поджелудочной железы и сердца. К примеру, билирубин повышается при желтухе. Если не справляются с работой почки, повышается уровень мочевины и креатинина. Общий белок понижается при воспалении и высокой температуре.
Правила сдачи биохимических анализов крови
Сдавать биохимию следует строго натощак, иначе большинство показателей поползет вверх. Период воздержания от еды должен составлять 8 – 12 часов. Последнюю крошку можно взять в рот в 19 часов, а после этого можно пить только чистую воду. За один – два дня до сдачи анализов не стоит употреблять алкоголь, есть жареное. Если вы специально не оговаривали с доктором прием назначенных вам лекарственных средств, которые поддерживают ваше состояние на определенном уровне, то принимать лекарства надо, запивая их чистой водой. Следует знать, что сигарета, выкуренная в течении часа перед лабораторным исследованием, может исказить его результаты. Учтите, что результаты анализов зависят и от положения тела. Если человек стоит во время забора крови или стоял за несколько минут до этого, то почти все показатели (общий белок, холестерин, креатинин, кальций, щелочная фосфатаза) повышаются. Поэтому полчаса до анализа желательно провести лежа или сидя.
Как часто нужно сдавать анализы?
По мнению врачей, даже если нет видимого ухудшения самочувствия, рекомендуется регулярно, примерно один раз в год сдавать общий анализ крови и мочи. Разумеется, почувствовав какое-либо недомогание, откладывать свой визит к врачу на год не следует. При наличии хронических заболеваний частоту повторных консультаций и обследований лучше обсудить с лечащим врачом.
В пожилом возрасте всем настоятельно рекомендуется регулярно делать тесты на содержание глюкозы. Сдавать «кровь на сахар» нужно с утра строго натощак. Перед ним нельзя не только есть, но и пить, жевать жвачку, курить и принимать лекарства.
Очень важный анализ — на общий холестерин, а также на содержание липопротеинов низкой плотности (так называемый «плохой» холестерин) и высокой плотности («хороший» холестерин). Их соотношение называется «коэффициентом атерогенности». Если он очень высокий, сердцу тяжело работать, сосуды забиты, кровь вязкая, тягучая. Это атеросклероз — ситуация перед катастрофой. В этом случае врачи подбирают терапию, чтобы улучшить липидный (жировой) обмен.
Советы по низкому количеству лейкоцитов
Нейтропения — это низкий уровень лейкоцитов. Поскольку лучевая терапия и химиотерапия разрушают клетки, которые быстро растут, часто поражаются лейкоциты. Пациенты, получающие комбинацию лучевой терапии и химиотерапии, подвержены большему риску нейтропении.
Поскольку лейкоциты играют важную роль в предотвращении инфекции, каждый раз, когда количество лейкоцитов падает, вы подвергаетесь более высокому риску заражения.Поскольку эти клетки также помогают бороться с инфекциями, попавшими в организм, может быть труднее вылечить инфекцию, когда количество лейкоцитов в крови низкое. Следовательно, вам необходимо принять меры предосторожности, чтобы снизить риск заражения во время лечения.
Количество лейкоцитов будет периодически проверяться на протяжении всего курса лечения. Каждый раз, когда количество лейкоцитов падает ниже 1000 на мм3, вы будете считаться пациентом с нейтропенией. В этом случае медсестра обсудит с вами специальные меры, которые вы должны предпринять, чтобы снизить вероятность заражения.Эти меры предосторожности при нейтропении обсуждаются ниже.
Что я могу сделать, чтобы предотвратить нейтропению?
Поскольку лейкоциты разрушаются как побочный эффект химиотерапии, вы ничего не можете сделать для предотвращения нейтропении. Тем не менее, есть несколько способов снизить риск заражения при низком уровне лейкоцитов:
Обеспечьте отличную ежедневную личную гигиену.- Часто мойте руки, особенно перед едой и после посещения туалета.
- Ежедневно используйте антисептические жидкости для полоскания рта, не содержащие спирта.
- Не режьте и не ковыряйте кутикулу. Вместо этого используйте крем для кутикулы. Даже если у вас маникюр, следует использовать только крем для кутикулы.
- Используйте дезодорант, а не антиперспирант. Антиперспиранты блокируют работу потовых желез и, следовательно, могут способствовать развитию инфекции.
- Во время менструации используйте гигиенические салфетки, а не тампоны, так как они могут способствовать инфицированию пациента с нейтропенией.
- Держитесь подальше от больных.
- Избегайте контакта с теми, кто недавно был вакцинирован, включая младенцев и детей.
- По возможности избегайте скопления людей. Собираясь в места, где часто бывает много людей (например, в церковь, за покупками), старайтесь ходить в нерабочее время, когда там не так многолюдно.
- Всегда надевайте обувь, чтобы не порезаться на ногах.
- Берегите руки от порезов и ожогов. При мытье посуды надевайте резиновые перчатки; всегда используйте прихватки или другое защитное покрытие при приготовлении пищи или выпечке; наденьте перчатки при работе в саду.
- Используйте солнцезащитный крем с фактором защиты от солнца (SPF) не менее 15 и избегайте солнечных ожогов.
- Не делайте никаких прививок, включая вакцину от гриппа, если это не одобрено вашим онкологом.
- Избегайте занятий, которые могут привести к падению и / или травмам, включая, помимо прочего, катание на велосипеде, роликовых коньках, коньках и лыжах.
Если вы порезали или поцарапали кожу, немедленно промойте пораженный участок водой с мылом и при необходимости наложите повязку.
Что такое меры предосторожности при нейтропении?
Если количество лейкоцитов падает до 1000 на мм3 или ниже, считается, что вы страдаете нейтропенией. Пока ваш счетчик не вырастет, вам необходимо будет принять дополнительные меры для дальнейшего снижения риска заражения.
Они называются «меры предосторожности при нейтропении» и включают:- Измеряйте температуру через рот четыре раза в день.Позвоните своему онкологу, если температура в полости рта выше 100,5o F.
- Исключите сырые продукты, которые могут содержать микробы, в том числе:
- сырое мясо или рыбные салаты
- сыры натуральные
- сырых яиц
- суши и сашими
- Можно есть свежие фрукты и овощи, если их тщательно вымыть и очистить.
- Избегайте свежих цветов и растений, в почве которых могут быть микробы.
- Избегайте клизм, ректальных суппозиториев и ректальных температур.
- Не выполняйте никаких стоматологических работ, за исключением экстренных случаев. Если у вас возникла неотложная ситуация, требующая стоматологической помощи, сообщите своему стоматологу при записи на прием, что вы проходите курс химиотерапии. Вы можете предложить стоматологу связаться с онкологом до запланированной стоматологической работы.
Когда мне позвонить своему врачу?
Даже если вы приняли все меры для предотвращения инфекции, вы все равно можете заразиться. При появлении любого из следующих признаков или симптомов инфекции немедленно обратитесь к врачу или медсестре.Не принимайте никаких лекарств, даже аспирина или других продуктов для снижения температуры, до консультации с врачом.
Позвоните своему врачу, если у вас есть одно или несколько из следующего:- Температура в полости рта выше 100,5 ° С, озноб или потливость
- кашель, избыток слизи, одышка или болезненное дыхание
- болезненность или припухлость во рту или горле, язвы или белые пятна во рту или изменение цвета десен
- Боль или жжение при мочеиспускании или запах мочи
- Изменение запаха, характера или частоты стула, особенно диарея
- покраснение, боль или отек любого участка кожи
- покраснение, боль, отек в области вокруг любой трубки, которая может у вас быть (например,г., катетер Хикмана, медипорт, питательная трубка, мочевой катетер)
- Гной или выделения из любого открытого пореза или язвы
- общее ощущение тошноты, даже если у вас нет температуры или каких-либо других признаков инфекции
Как лечится нейтропения?
Факторы роста
Одним из наиболее значительных достижений последних десятилетий стала разработка «факторов роста», которые стимулируют выработку организмом определенных веществ. Один фактор роста стимулирует рост лейкоцитов и часто используется у онкологических больных, особенно получающих химиотерапию и лучевую терапию.Увеличивая производство лейкоцитов в организме, этот фактор роста может снизить риск развития инфекции.
Факторы роста вводятся путем инъекции, обычно через 24 часа после завершения химиотерапии.
Накладной инжектор Neulasta® Onpro®
Иногда используется инъектор на теле, чтобы вам не приходилось возвращаться в офис на следующий день для инъекции. Ваша команда по лечению рака объяснит, как это работает и что вам нужно делать. Если у вас возникли проблемы с инжектором, установленным на теле, посмотрите это видео, чтобы узнать о рекомендуемых дальнейших действиях.
Что делать, если у вас заразилась инфекция?
Если у вас разовьется инфекция, ваш врач назначит лекарства для лечения инфекции. В зависимости от причины и тяжести инфекции лекарства можно вводить перорально или через вену с помощью внутривенного (IV) катетера. Если вам требуются препараты для внутривенного вливания, вам могут быть предоставлены условия для их получения в нашем офисе или, возможно, дома. Некоторым пациентам требуется госпитализация для эффективного лечения инфекции.
При необходимости ваш онколог может принять решение отложить дальнейшее лечение до тех пор, пока количество лейкоцитов не вернется к нормальному уровню и / или вы не избавитесь от инфекции.
Низкие тромбоциты-тромбоцитопения
Тромбоциты — это клетки крови, которые помогают организму образовывать сгустки. Это важно, чтобы предотвратить кровотечение из порезов или других травм. Нормальное количество тромбоцитов обычно колеблется от 150 000 до 400 000 на мм3 крови. Каждый раз, когда количество тромбоцитов падает ниже 50 000 на мм3, возникает повышенный риск кровотечения.Если тромбоциты упали ниже 20 000 на мм3 и есть признаки кровотечения, вам может потребоваться переливание тромбоцитов.
Низкий уровень тромбоцитов может быть вызван рядом причин. У некоторых пациентов низкий уровень тромбоцитов в результате химиотерапии; у других могут быть аутоиммунные заболевания или заболевания крови. Какой бы ни была причина низкого уровня тромбоцитов, необходимо соблюдать несколько мер предосторожности, чтобы предотвратить травмы, которые могут привести к кровотечению.
Признаки и симптомы низкого количества тромбоцитов- Чрезмерный синяк
- Крошечные точечные красные пятна на коже (называемые петехиями)
- Кровоточивость десен
- Носовые кровотечения, которые не прекращаются
- Чрезмерное кровотечение из-за травмы, которое не прекращается даже после приложения давления
- Моча темного цвета или кровь в моче
- Кровь из прямой кишки, кровь в дефекации (BM) или BM черного цвета
- Менструальное кровотечение, более сильное, чем обычно, продолжающееся дольше обычного или происходящее между менструациями
Что делать, чтобы избежать кровотечения
Измените свой образ жизни, чтобы избежать травм.- Избегайте физических нагрузок, контактных видов спорта, подъема тяжелых предметов, наклонов в пояснице, кашля, сморкания и запоров.
- Избегайте приема лекарств (см. Ниже), влияющих на свертываемость крови (если они не одобрены вашим врачом).
- Не принимайте аспирин или другие продукты, содержащие аспирин. Проверьте этикетки всех принимаемых вами лекарств на наличие салициловой кислоты — химического названия аспирина. Если вы не уверены в препарате или не можете сказать, читая этикетку, проконсультируйтесь с онкологом, медсестрой или фармацевтом.Не принимайте какие-либо нестероидные противовоспалительные препараты, такие как Motrin®, Aleve®, Advil® и т. Д. При головной или другой боли используйте ацетаминофен (Tylenol®).
- Избегайте процедур, которые могут вызвать повреждение кожи. Избегайте ректальных исследований, влагалищных исследований, сильных толчков во время полового акта, клизм, суппозиториев, спринцеваний, тампонов, вагинальных или ректальных аппликаторов, ректальных термометров, стоматологических осмотров, операций и т. Д.
- Соблюдайте особые меры предосторожности при личной гигиене.
- Избегайте падений в душе или ванне, используя противоскользящие коврики.
- Держите зубы в чистоте с помощью мягкой зубной щетки. Не используйте жидкости для полоскания рта на спиртовой основе. Не пользуйтесь зубной нитью. Держите губы влажными с помощью бальзама для губ, чтобы не растрескаться.
- Для бритья используйте электрическую бритву.
- Носите обувь, чтобы защитить ноги.
- Избегайте тесной тесной одежды или украшений.
- Используйте смягчители стула, чтобы избежать жесткой дефекации, которая может вызвать повреждение прямой кишки.
- Кровотечение, которое не прекращается после приложения давления в течение 15 минут.
- Кровотечение из прямой кишки, кровь в стуле или черный стул.
- Кровь в моче или моча темного цвета.
- Изменение вашего видения.
- Постоянная головная боль, нечеткое зрение или изменение уровня вашего сознания, например снижение концентрации внимания, чрезмерная сонливость, спутанность сознания или трудности с пробуждением.
* Если вы получили серьезную травму или у вас началось спонтанное кровотечение, немедленно обратитесь в ближайшее отделение неотложной помощи.
Низкое количество лейкоцитов (нейтропения)
Пониженный уровень иммунитета называется иммуносупрессия .Некоторые заболевания, включая рак, и определенные виды лечения, включая химиотерапию и лучевую терапию, могут вызывать у некоторых людей иммуносупрессию. Обычно это называется низким уровнем лейкоцитов, но вы можете услышать и другие слова, чтобы описать это.
Что такое нейтропения?
Нейтропения определяется как меньшее, чем обычно, количество нейтрофилов (тип лейкоцитов). Лейкоциты являются частью иммунной системы. Существуют разные типы лейкоцитов, и каждый из них играет ключевую роль в защите организма от микробов:
- Нейтрофилы
- Лимфоциты (включая Т-лимфоциты и В-лимфоциты)
- Моноциты
- Макрофаги
Нейтрофилы — ключевые борцы с инфекциями
Нейтрофилы образуют очень важную защиту от большинства типов инфекций.Обычно большинство белых кровяных телец — нейтрофилы. У больных раком нейтропения обычно вызывается лечением. Оценивая риск заражения, врачи обращают внимание на количество нейтрофилов, которые у вас есть.
Если у вас низкое количество нейтрофилов, врач может сказать, что у вас нейтропеник . Для большинства людей, больных раком, низкое количество нейтрофилов является самым большим фактором риска серьезной инфекции. Спросите своего врача, приведет ли ваше лечение рака к снижению количества нейтрофилов.
Лимфоциты могут маркировать, сигнализировать и уничтожать микробы
Некоторые виды лечения, чаще всего применяемые во время трансплантации костного мозга (стволовых клеток), могут вызвать нехватку лимфоцитов. В- и Т-лимфоциты помогают бороться с вирусами, но выполняют разные функции:
- В-лимфоциты вырабатывают особые белки, называемые антителами , которые распознают и убивают определенные микробы. Они также могут пометить микробы, которые будут уничтожены другими клетками.
- Т-лимфоциты вырабатывают сигнальные вещества, называемые цитокинами , которые говорят другим клеткам, что им делать.Они также уничтожают клетки, инфицированные вирусами.
Моноциты и макрофаги помогают распознать захватчиков
- Они помогают лимфоцитам распознавать микробы.
- Они могут окружать и переваривать микробы, покрытые антителами (белками, вырабатываемыми В-лимфоцитами).
- Они помогают бороться с бактериями, грибками и паразитами.
Что такое абсолютное количество нейтрофилов (АНК)?
Вы можете услышать, как ваш врач или медсестра говорят об абсолютном количестве нейтрофилов или ДРП.Это количество нейтрофилов в определенном количестве крови. Ваша медицинская бригада будет использовать ваш ANC, чтобы получить представление о том, насколько хорошо ваша иммунная система может работать во время лечения. Анализ крови, называемый полным анализом крови (CBC), используется, чтобы увидеть, насколько хорошо работает ваша иммунная система. Он измеряет ваши лейкоциты (WBC), и ваша бригада по лечению рака может определить ваш ANC по количеству лейкоцитов. Ваша команда по лечению рака будет использовать ваш ANC, чтобы получить представление о том, как лечение влияет на вашу иммунную систему и насколько хорошо она защищает вас от инфекции.
По мере снижения АНК обычные признаки инфекции, такие как лихорадка, гной, боль, отек и покраснение, могут не проявляться, когда начинается инфекция. Это потому, что эти признаки вызваны нейтрофилами, которые борются с микробами, и если у вас недостаточно нейтрофилов для борьбы с инфекцией, вы не сможете их вызвать. Это может затруднить определение того, есть ли у вас инфекция. Хорошо то, что другой лейкоцит, называемый моноцитом, все еще может вызывать признаки инфекции у человека с нейтропенией.Иногда у людей с тяжелой нейтропенией лихорадка может быть единственным признаком инфекции. Чем ниже ваш АНК и чем дольше он остается на низком уровне, тем выше будет риск заражения.
Спросите своего врача, может ли лечение рака привести к снижению количества нейтрофилов. Ваша онкологическая бригада поможет вам найти ANC по результатам ваших лабораторных исследований и расскажет об этом подробнее.
Что может вызвать или увеличить риск нейтропении?
- Некоторые виды химиотерапии
- Лучевая терапия
- Пересадка костного мозга или стволовых клеток
- Стероиды
Симптомы нейтропении
- Лихорадка
- Озноб
- Язвы во рту
- Кашель
- Затрудненное дыхание
- Боль в животе или прямой кишке
Проблемы, которые могут вызвать нейтропения
- Повышенный риск заражения
- У человека со здоровой иммунной системой обычные признаки инфекции могут включать жар, гной, боль, отек и покраснение.По мере того, как ДРП становится ниже, многие из этих признаков могут не проявляться, когда начинается инфекция. Это потому, что эти признаки вызваны нейтрофилами, которые борются с микробами, и у вас недостаточно нейтрофилов для их появления.
- Вашей бригаде по лечению рака, возможно, придется отложить лечение или снизить дозу, чтобы предотвратить дальнейшую нейтропению
Лечение нейтропении
Лечение может включать одно или комбинацию следующих действий:
- Миелоидные факторы роста: это белки, которые стимулируют костный мозг производить больше лейкоцитов, чтобы помочь организму бороться с инфекциями.Они также известны как факторы роста факторы или колониестимулирующие факторы (CSF) . Примеры препаратов для увеличения факторов роста включают филграстим (Neupogen), tbo-filgrastim (Granix) и пегфилграстим (Neulasta)
- В некоторых случаях могут быть назначены антибиотики для предотвращения инфекции.
- Лечение рака может быть отложено, чтобы дать вашему организму достаточно времени для выработки большего количества лейкоцитов и восстановления вашего АНК.
Поговорите со своей бригадой по лечению рака о том, на что обращать внимание.Позвоните своему врачу, если у вас жар (ваша бригада онкологов сообщит вам, какую температуру они считают лихорадкой) или любые другие симптомы нейтропении.
Низкое количество лейкоцитов (нейтропения)
Лейкоциты борются с инфекцией. Нормальное количество лейкоцитов составляет от 5000 до 10000 клеток. Количество лейкоцитов ниже 1000 увеличивает риск заражения. В некоторых случаях вашему ребенку могут дать лекарство, такое как «G-CSF ( гранулоцитарно-колониестимулирующий фактор )», чтобы увеличить количество лейкоцитов в костном мозге.Дифференциал
Различные типы белых кровяных телец выполняют разные функции. «Дифференциал» — это часть отчета об анализе крови, который показывает распределение различных типов лейкоцитов в анализе крови вашего ребенка.
Нейтрофилы помогают бороться с бактериальными инфекциями.
Лимфоциты вырабатывают антитела для борьбы с инфекциями.
Моноциты помогают бороться с инфекцией, убивая и удаляя бактерии.
Базофилы и эозинофилы отвечают во время аллергической реакции.
Термин «АНК», что означает «Абсолютное количество нейтрофилов», означает общее количество нейтрофилов в количестве лейкоцитов вашего ребенка. Мы часто называем ANC подсчетом «борющихся с инфекциями». Чем ниже падает АНК, тем выше риск заражения. Когда АНК опускается ниже 500, риск заражения высок.
Значение ANC | Риск заражения |
Меньше 500 | Самый высокий |
500–1000 | Умеренная |
Более 1000 | Нижний |
В большинстве отчетов об анализе крови вы увидите уже рассчитанный для вас показатель ANC.Вы также можете попросить своего поставщика медицинских услуг сообщить вам ANC. Чтобы рассчитать ANC самостоятельно, используйте эту формулу:
ANC = (% сегментов +% диапазонов) x WBC
Посмотрите на дифференциал вашего ребенка. Сложите процент сегментов (иногда называемых полисами или PMN) и полос (вместе они составляют количество нейтрофилов). Умножьте количество нейтрофилов на количество лейкоцитов (WBC).
Пример: WBC = 1000% сегментов = 20%% диапазонов = 1%
ANC = (% сегментов +% полос) x WBC
ANC = (20% + 1%) x 1000
ANC = (0.21 х 1000)
ANC = 210 (высокий риск заражения)Признаки инфекции
Хотя нет никаких внешних признаков низкого количества лейкоцитов, важно знать время, когда низкие показатели крови после химиотерапии. Каждый раз, когда ваш ребенок получает химиотерапию, вы должны поговорить с медсестрой о сроках низких показателей.)
Немедленно позвоните своему врачу, если вы заметили какие-либо признаки инфекции, в том числе:- Лихорадка
- Озноб
- Кашель
- Проблемы с дыханием
- Диарея
- Боль
Количество белых клеток — LiveSmart
Обзор
Количество лейкоцитов или просто количество лейкоцитов измеряет количество лейкоцитов в крови. Лейкоциты или лейкоциты помогают бороться с инфекциями. Эти клетки атакуют и уничтожают вирус, бактерии или другие организмы, вызывающие инфекцию.
Лейкоцитов меньше, но они относительно больше эритроцитов.Если у вас бактериальная инфекция, у вас может быть повышенное количество лейкоцитов. Поэтому врачи довольно часто спрашивают количество лейкоцитов, чтобы увидеть, как организм борется с инфекцией.
Хотите пройти тестирование? заказать оценку здоровья сегодня
Почему повышенное количество лейкоцитов вызывает беспокойство?
Увеличение количества лейкоцитов естественно, когда организм борется с инфекцией, но слишком большое количество лейкоцитов может потребовать дальнейшего исследования.Очень высокое количество лейкоцитов указывает на основное заболевание.
Если болезни нет, количество белых кровяных телец будет составлять 1% от общего количества крови в вашем теле. Есть пять типов лейкоцитов, включая лимфоциты, нейтрофилы, эозинофилы, моноциты и базофилы. Обычно количество лейкоцитов (на микролитр крови) должно находиться в следующих пределах:
- Нейтрофилы: от 3150 до 6200
- Лимфоциты: от 1500 до 3000
- Моноциты: от 300 до 500
- Эозинофилы: от 50 до 250
- Базофилы: от 15 до 50
Изменение количества разных типов лейкоцитов указывает на разные типы заболеваний.Например, высокое количество нейтрофилов может означать обычную инфекцию, физический стресс или рак, тогда как очень высокое количество лимфоцитов может указывать на СПИД. Бактериальная инфекция обычно присутствует, когда количество эозинофилов и моноцитов выше, чем обычно. Высокий уровень лейкоцитов может также указывать на воспаление, повреждение тканей, травму, аллергию, хронический лейкоз, хроническое заболевание костного мозга, интенсивные физические нагрузки, дивертикулярную болезнь и серьезный эмоциональный / физический стресс.
Как снизить высокое количество лейкоцитов в домашних условиях?
То, что вы едите, всегда влияет на общее количество лейкоцитов.Чтобы снизить высокое количество лейкоцитов, вам следует включить в свой рацион следующее:
- Витамин C . Употребление витамина С поможет регулировать уровень лейкоцитов в организме. Фрукты, такие как лимоны, апельсины и лайм, богаты витамином С, как и папайя, ягоды, гуава и ананасы. Вы также можете получить витамин С из овощей, таких как цветная капуста, брокколи, морковь и болгарский перец.
- Антиоксиданты. Антиоксиданты — это химические вещества, нейтрализующие вредные молекулы, называемые свободными радикалами.Эти свободные радикалы могут повредить белок, клетки и ДНК, но антиоксиданты могут устранить их, поэтому их также называют «поглотителями свободных радикалов». Вы можете добавить в свой рацион лук-порей, лук, чеснок, чай, виноград и другие фрукты и овощи, чтобы обеспечить организм антиоксидантами, поддерживающими здоровую иммунную систему.
- Омега-3 жирные кислоты. Ваше тело не может производить эти незаменимые жирные кислоты, поэтому вы должны получать их с пищей. Он улучшает здоровье сердечно-сосудистой системы и повышает активность фагоцитов, особого типа лейкоцитов, которые борются с чужеродными бактериями.Этот полиненасыщенный жир содержится в жирной рыбе, такой как сельдь, форель и лосось, а также в льняном семени и грецких орехах.
- Избегайте продуктов, богатых сахаром, жирами и солью . Вы можете заменить их любой пищей, которая снижает воспаление, чтобы уменьшить количество лейкоцитов, например виноградом, чесноком, специями, орехами, соевым белком, уксусом, черным и зеленым чаями.
Хотите пройти тестирование? заказать оценку здоровья сегодня
Низкое количество лейкоцитов
- Руководство по симптомам клиники Мэйо
- Низкое количество лейкоцитов
Медицинское заключение компании Drugs.com. Последнее обновление: 24 ноября 2020 г.
Определение
Низкое количество лейкоцитов (лейкопения) — это уменьшение количества борющихся с болезнями клеток (лейкоцитов) в крови. Лейкопения почти всегда связана с уменьшением определенного типа лейкоцитов (нейтрофилов).
Определение низкого количества лейкоцитов варьируется от одной медицинской практики к другой. В целом, для взрослых количество лейкоцитов ниже 4000 на микролитр крови считается низким количеством лейкоцитов.Для детей этот порог зависит от возраста.
У некоторых здоровых людей количество лейкоцитов ниже, чем обычно считается нормальным, но является нормальным для них.
Причины
Лейкоциты производятся в костном мозге — губчатой ткани внутри некоторых из ваших более крупных костей. Низкое количество лейкоцитов обычно вызвано:
- Вирусными инфекциями, которые временно нарушают работу костного мозга
- Определенные нарушения, присутствующие при рождении (врожденные), которые включают снижение функции костного мозга
- Рак или другие заболевания, повреждающие костный мозг
- Аутоиммунные заболевания, разрушающие лейкоциты или клетки костного мозга
- Тяжелые инфекции, при которых белые кровяные тельца расходуются быстрее, чем они могут быть произведены
- Лекарства, такие как антибиотики, которые разрушают лейкоциты
- Саркоидоз (скопление воспалительных клеток в организме)
Конкретные причины низкого количества лейкоцитов включают:
- Апластическая анемия
- Химиотерапия
- ВИЧ / СПИД
- Гиперспленизм (аномалия селезенки, вызывающая разрушение клеток крови)
- синдром Костмана ( врожденное заболевание с низкой продукцией нейтрофилов)
- L эукемия
- Волчанка
- Недоедание и дефицит витаминов
- Миелодиспластические синдромы
- Миелокатексис (врожденное заболевание, при котором нейтрофилы не попадают в кровоток)
- Лучевая терапия
- Ревматоидный артрит и другие аутоиммунные заболевания )
Когда обращаться к врачу
Низкое количество лейкоцитов обычно обнаруживается, когда ваш врач назначает анализы для определения состояния, которое вы уже испытываете.Это редко бывает неожиданным или просто случайным открытием.
Обсудите со своим врачом, что означают результаты ваших анализов. Низкое количество лейкоцитов и результаты других анализов уже могут указывать на причину вашего заболевания. Или ваш врач может порекомендовать другие тесты, чтобы дополнительно проверить ваше состояние.
Поскольку хроническое очень низкое количество лейкоцитов делает вас уязвимыми для инфекций, спросите своего врача о мерах предосторожности, чтобы избежать заражения инфекционными заболеваниями. Всегда регулярно и тщательно мойте руки.Вам также могут посоветовать надеть маску для лица и избегать простудных или других заболеваний.
© 1998-2019 Фонд медицинского образования и исследований Майо (MFMER). Все права защищены. Условия эксплуатации.
Общие сведения о ваших анализах общего анализа крови (CBC)
Общий анализ крови (CBC) — это распространенный анализ крови, который ваш врач может порекомендовать:
Помогает диагностировать некоторые виды рака крови, например лейкоз и лимфому
Узнать, распространился ли рак на костный мозг
Посмотрите, как организм человека переносит лечение рака
Диагностика других доброкачественных состояний
Если вы проходите курс химиотерапии, ваш врач, вероятно, будет часто следить за количеством клеток крови, используя общий анализ крови.
Что измеряет общий анализ крови?
CBC измеряет количество 3 типов клеток в вашей крови:
Количество лейкоцитов. Подсчет лейкоцитов, также называемый подсчетом лейкоцитов, измеряет общее количество лейкоцитов в образце крови. Эти клетки защищают организм от инфекции, нападая на бактерии, вирусы и другие инородные материалы в организме. Некоторые лейкоциты также могут атаковать раковые клетки.
Дифференциал лейкоцитов. Дифференциал лейкоцитов измеряет количество лейкоцитов каждого типа. Существует 5 основных типов лейкоцитов, и каждый из них играет свою роль в защите организма. Ваш врач может получить ценную информацию о вашем здоровье, измерив уровни этих клеток:
Нейтрофилы
Лимфоциты
Моноциты
Эозинофилы
Базофилы
Подсчет эритроцитов. Красные кровяные тельца переносят кислород по всему телу. Подсчет эритроцитов, также называемый подсчетом эритроцитов, измеряет количество красных кровяных телец в образце крови. Есть несколько способов измерить эритроциты. Два самых распространенных:
Гематокрит (Hct), процентное содержание эритроцитов в вашей крови
Гемоглобин (Hgb), количество белка в красных кровяных тельцах, переносящего кислород
Количество тромбоцитов. Подсчет тромбоцитов измеряет количество тромбоцитов в образце крови. Тромбоциты помогают остановить кровотечение, образуя тромбы.
Количество ячеек каждого из этих типов имеет нормальный диапазон. Ваша медицинская бригада отметит этот диапазон в результатах вашего лабораторного анализа крови. Диапазон используется вместо определенного числа, потому что нормальная сумма различается для каждого человека.
Что означают результаты?
Ваша медицинская бригада должна внимательно прочитать результаты теста CBC.Имейте в виду, что многие факторы, включая доброкачественные заболевания, могут привести к результатам, выходящим за пределы нормального диапазона. Попросите вашего врача помочь вам понять, что означают ваши результаты.
Низкое количество лейкоцитов. Некоторые методы лечения рака, в основном химиотерапия, могут снизить количество лейкоцитов в вашем организме. Раковые заболевания, поражающие кровь и костный мозг, также могут снизить этот показатель. Эти типы рака включают лейкоз, лимфому и множественную миелому.
Количество различных лейкоцитов. Более высокое, чем обычно, количество лимфоцитов или моноцитов может указывать на возможность определенных типов рака.
Некоторые виды рака и способы их лечения могут вызывать нейтропению. Нейтропения — это когда у человека низкое количество нейтрофилов. Это увеличивает вероятность заражения бактериальной инфекцией. Иногда ваш врач может снизить дозу химиотерапии, чтобы снизить вероятность развития нейтропении. Ваш врач может также порекомендовать лекарства, такие как факторы роста лейкоцитов, для увеличения выработки нейтрофилов вашим организмом, особенно если у вас поднялась температура.
Низкое количество эритроцитов. Некоторые виды лечения рака, в основном химиотерапия и лучевая терапия, могут снизить количество эритроцитов. Это состояние известно как анемия. Кровопотеря, вызванная хирургическим вмешательством или определенными видами рака, а также раковые образования, непосредственно поражающие костный мозг, также могут вызывать или усугублять анемию. Людям, у которых количество красных кровяных телец падает слишком низко, может потребоваться переливание крови или лекарства, чтобы вылечить это заболевание.
Низкое количество тромбоцитов. Некоторые виды лечения рака, такие как химиотерапия или лучевая терапия, могут вызвать снижение тромбоцитов. Раковые заболевания, непосредственно поражающие костный мозг, также могут снизить количество тромбоцитов. Необычно низкое количество тромбоцитов называется тромбоцитопенией. Люди с низким уровнем тромбоцитов имеют больший риск серьезных кровотечений или синяков. Если количество тромбоцитов упало до очень низкого уровня, врач может порекомендовать переливание тромбоцитов.
Вопросы, которые следует задать вашим лечащим врачам
Вы можете задать следующие вопросы о вашем тесте CBC:
Почему я прохожу этот тест?
Как и где проводится этот тест?
Нужно ли мне избегать еды и питья перед обследованием? Если так, то как долго?
Как я получу результаты своего теста?
Каковы нормальные результаты тестов?
Что означают мои результаты теста? Кто-нибудь мне их объяснит?
Если мои результаты находятся в пределах нормы, что делать дальше?
Если мои результаты находятся за пределами нормального диапазона, что делать дальше?
Как эти результаты теста соотносятся с моими предыдущими результатами?
Потребуются ли мне дополнительные тесты? Если да, то когда?
Связанные ресурсы
Когда доктор говорит о раке
Дополнительная информация
Колледж американских патологов: лечение начинается в лаборатории (видео)
MedlinePlus: лабораторные испытания
Лечение для удаления аномальных лейкоцитов (лейкаферез) | Острый миелоидный лейкоз
,00Лейкаферез — это способ удаления аномальных лейкоцитов из крови.Вы можете пройти это лечение, если у вас очень высокое количество лейкоцитов.
Очень высокое количество лейкозных клеток в крови может вызвать проблемы с нормальным кровообращением. Если это произойдет, вам необходимо быстро снизить количество кровяных телец. Химиотерапия может снизить количество лейкозных клеток в крови, но она подействует через несколько дней. А пока у вас может быть лейкаферез.
До лечения лейкаферезом
Специальной подготовки к лейкаферезу нет.
Это часто делается в срочном порядке и может произойти сразу же по прибытии в больницу.
Что происходит
Вы лежите на кровати или кресле с откидной спинкой, с трубкой в вену в каждой руке. Одна пробирка забирает кровь и передает ее в аппарат, который извлекает лейкоциты, в том числе лейкозные клетки. Остальные клетки крови и нормальная кровяная жидкость (плазма) возвращаются в ваше тело через трубку в другой руке.
Ваш врач может использовать вашу центральную линию, если она у вас есть, вместо того, чтобы вводить трубки в вены на обеих руках.
Вы не спите, пока лечитесь. Это занимает от 2 до 3 часов.
Лейкаферез безболезнен, но некоторым людям неудобно сидеть или лежать на одном месте в течение нескольких часов.
После лейкафереза
Лечение сразу снижает количество лейкоцитов. Это длится недолго, но может помочь, пока химиотерапия не подействует.
Вы можете оставить две капельницы внутри на случай, если вам понадобится дальнейшее лечение лейкаферезом.
Побочные эффекты
Уровень кальция в крови может снизиться. Это вызывает:- онемение и покалывание — особенно в руках, ногах и во рту
- болезненные мышечные спазмы
Сообщите лечащей бригаде, есть ли у вас эти побочные эффекты. Они могут дать вам кальций через капельницу.
.
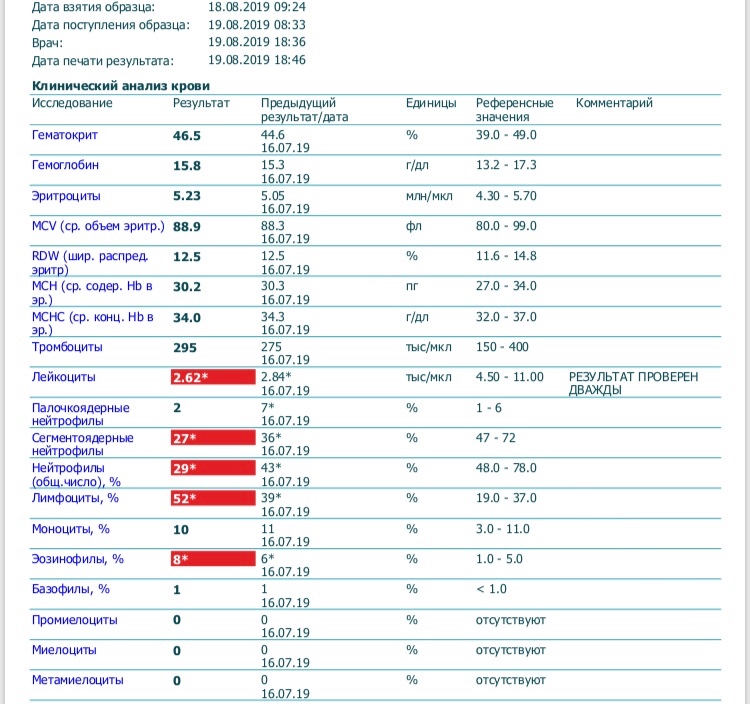

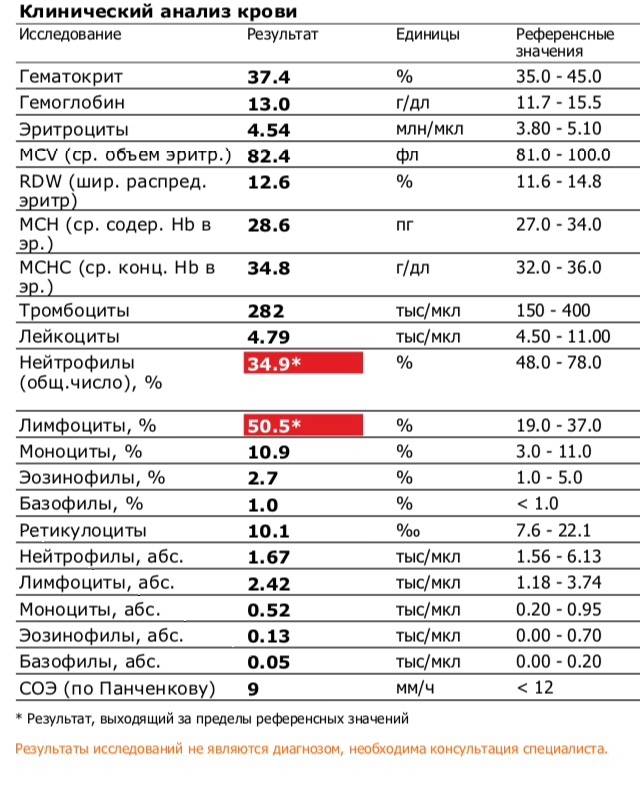
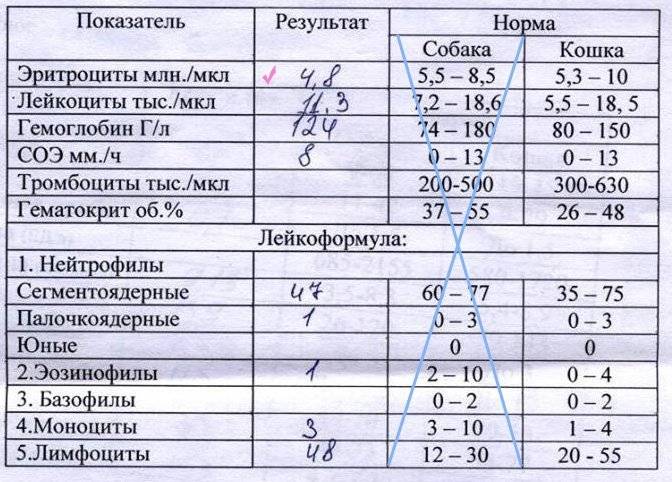
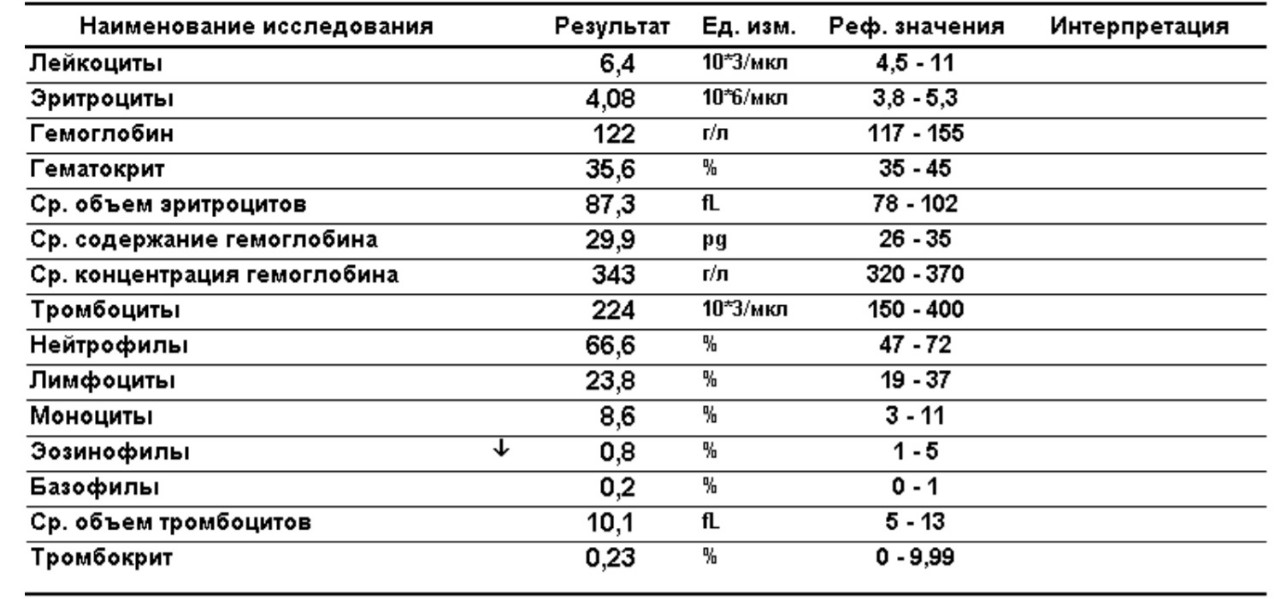 Чай из липы может быстро нормализовать показатели, а также улучшить состояние при простуде;
Чай из липы может быстро нормализовать показатели, а также улучшить состояние при простуде; Тем, кто инфицирован болезнетворными бактериями следует принимать антибактериальные препараты ;
Тем, кто инфицирован болезнетворными бактериями следует принимать антибактериальные препараты ;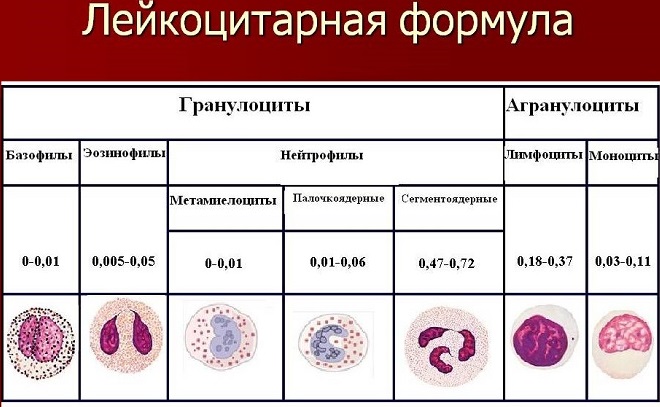 Если речь идёт о женщинах, то причиной повышенных белых телец может быть беременность. У женщин в положении многократно усиливается иммунная система. В этом нет ничего страшного, и в таких ситуациях нет необходимости проводить лечение.
Если речь идёт о женщинах, то причиной повышенных белых телец может быть беременность. У женщин в положении многократно усиливается иммунная система. В этом нет ничего страшного, и в таких ситуациях нет необходимости проводить лечение. Требуется корректировка дозы,
Требуется корректировка дозы,
 Рисперидон может понизить кровяное давление,
Рисперидон может понизить кровяное давление,