Лимфаденит — код по МКБ 10
Всемирная организация здравоохранения в 2007 году осуществила 10 пересмотр классификации болезней, чтобы подчинить их международной кодировке диагнозов, и в итоге получилось 22 подраздела. Согласно общепринятому нормативу по МКБ 10 код лимфаденита L04, за исключением некоторых заболеваний, которые мы рассмотрим ниже.
Что такое лимфаденит
Лимфаденитом называют заболевание лимфатических узлов, связанное с их воспалением, доходящее до инфекционно-гнойной формы. Патология неприятна не только болезненными ощущениями, дискомфортом, а также тем, что сказывается на внешнем виде. Наиболее часто можно встретить воспалительные процессы в области шеи, челюсти, подмышечных впадин.
 Пусковым сигналом служит попадание в лимфоузел инфекции или гноеродного микроорганизма. Они поступают в систему из крови или лимфатической жидкости. Первыми симптомами чаще всего становятся болевые ощущения, сопровождающиеся слабостью, недомоганием, повышенной температурой, головной болью, увеличением лимфоузлов в размерах.
Пусковым сигналом служит попадание в лимфоузел инфекции или гноеродного микроорганизма. Они поступают в систему из крови или лимфатической жидкости. Первыми симптомами чаще всего становятся болевые ощущения, сопровождающиеся слабостью, недомоганием, повышенной температурой, головной болью, увеличением лимфоузлов в размерах.
Виды
Можно выделить несколько классификаций данной болезни, которые также отражены в МКБ 10. В зависимости от времени протекания существует острая и хроническая форма. В зависимости от места расположения различают:
- подчелюстной лимфаденит;
- патология в области шеи;
- воспаление узлов подмышечных впадин;
- паховый лимфаденит.
Пациенты с подобными диагнозами подлежат госпитализации. Врач назначает медикаментозное лечение, физиотерапевтические процедуры, покой.
По природе инфекции можно выделить гнойную стадию, сопровождающуюся постоянной, пульсирующей болью, уплотнением, покраснением кожных покровов в области воспаления. Такой вид может привести к серьезным осложнениям, сепсису, так как быстро распространяется на соседние лимфоузлы, проникает в близлежащие ткани и клетки. Гнойная патология требует обязательного оперативного вмешательства, дренирования. При отсутствии гноя, заболевание проходит значительно легче, не требует хирургического вмешательства, не меняет состояние кожи.
Классификация согласно МКБ10
Лимфаденит в МКБ 10 можно встретить в трех разделах:
- Болезни системы кровообращения предусматривают в своем составе хронический вид болезни под номером I1, неспецифический брыжеечный в острой или хронической форме – I88.0, неспецифический неуточненный – I88.9, а также другие формы неспецифической патологии – I88.8.
- Болезни кожи и подкожной клетчатки L04 включают в свой состав острую форму патологии, пронумерованную в соответствии с местом локализации: 0 – область лица, головы и шеи, 1 – туловище, 2 – верхние конечности (в том числе подмышечные впадины, плечо), 3 – нижние конечности, области таза, 8 – другие локализации, 9 – неуточненный.
- Увеличение лимфатических узлов можно отнести скорее к симптоматике, чем к диагнозу, однако, оно также имеет отдельную классификацию: R59.0 – четко выраженная локализация, R59.1 – генерализованное увеличение, лимфаденопатия БДУ (кроме ВИЧ, который включен в B23.1), R59.9 – неуточненная форма.
Исходя из приведенной классификации, можно четко определить, куда относится тот или иной диагноз. Например, шейный лимфаденит в МКБ 10 относится к L04.0. Такой подход позволяет стандартизировать медицинские документы по всему миру.
Сохраните ссылку, или поделитесь полезной информацией в соц. сетях
Оцените статью

mkbkody.ru
| № | Препарат, формы выпуска | Дозирование | Длительность и цель применения |
| Антибиотикопрофилактика | |||
| 1 | Цефазолин порошок для приготовления раствора для инъекций 500 мг и 1000 мг | 1 г в/в (детям из расчета 50 мг/кг однократно) | 1 раз за 30-60 минут до разреза кожных покровов; при хирургических операциях продолжительностью 2 часа и более – дополнительно 0,5-1 г во время операции и по 0,5-1 г каждые 6-8 часов в течение суток после операции с целью профилактики воспалительных реакций |
| 2 | Цефуроксим + Метронидазол Цефуроксим порошок для приготовления раствора для инъекций 750 мг и 1500 мг Метронидазол раствор для инфузии 0,5% — 100 мл | Цефуроксим 1,5-2,5 г, в/в (детям из расчета 30 мг/кг однократно) + Метронидазол (детям из расчета 20-30 мг/кг однократно) 500 мг в/в | за 1 час до разреза. Если операция длится 12 часов аналогичные дозы, с целью профилактики воспалительных реакций |
| При аллергии на β-лактамные антибиотики | |||
| 3 | Ванкомицин порошок для приготовления раствора для инфузий 500мг и 1000 мг | 1 г. в/в (детям из расчета 10-15 мг/кг однократно) | 1 раз за 2 часа до разреза кожных покровов. Вводится не более 10 мг/мин; продолжительность инфузии должна быть не менее 60 мин, с целью профилактики воспалительных реакций |
| Опиоидные анальгетики | |||
| 4 | Трамадол раствор для инъекций 100мг/2мл по 2 мл или 50 мг перорально | Взрослым и детям в возрасте старше 12 лет вводят внутривенно (медленно капельно), внутримышечно по 50-100 мг (1-2 мл раствора). При отсутствии удовлетворительного эффекта через 30-60 минут возможно дополнительное введение 50 мг (1 мл) препарата. Кратность введения составляет 1-4 раза в сутки в зависимости от выраженности болевого синдрома и эффективности терапии. Максимальная суточная доза – 600 мг. Противопоказан детям до 12 лет. | с целью обезболивания в послеоперационном периоде, 1-3 суток |
| 5 | Тримеперидин раствор для инъекций 1% по 1 мл | Вводят в/в, в/м, п/к 1 мл 1% раствора, при необходимости можно повторить через 12-24ч. Дозировка для детей старше 2х лет составляет 0.1 — 0.5 мг/кг массы тела, при необходимости возможно повторное введение препарата. | с целью обезболивания в послеоперационном периоде, 1-3 суток |
| Нестероидные противоспалительные средства | |||
| 6 | Кетопрофен раствор для инъекций 100 мг/2мл по 2 мл 150мг пролонгированный перорально или 100мг. | суточная доза при в/в составляет 200-300 мг (не должна превышать 300 мг), далее пероральное применение пролонгированные 150мг 1 раз в день или 100 мг 2 раза в день | Длительность лечения при в/в не должна превышать 48 часов. Длительность общего применения не должна превышать 5-7 дней, с противовоспалительной, жаропонижающей и болеутоляющей целью. |
| 7 | Ибупрофен суспензия для приема внутрь 100 мг/5 мл100мл; или перорально 200 мг; гранулы для приготовления раствора для приема внутрь 600 мг | Для взрослых и детей с 12 лет ибупрофен назначают по 200 мг 3–4 раза в сутки. Для достижения быстрого терапевтического эффекта у взрослых доза может быть увеличена до 400 мг 3 раза в сутки. | Не более 3-х дней в качестве жаропонижающего средства Не более 5-ти дней в качестве обезболивающего средства с противовоспалительной, жаропонижающей и болеутоляющей целью. |
| 8 | Парацетамо 200 мг или 500мг; суспензия для приема внутрь 120 мг/5 мл; или ректальные 125 мг, 250 мг, 0,1 г | Взрослым и детям старше 12 лет с массой тела более 40 кг: разовая доза — 500 мг – 1,0 г (1-2 таблетки) до 4 раз в сутки. Максимальная разовая доза – 1,0 г. Интервал между приемами не менее 4 часов. Максимальная суточная доза — 4,0 г. | Продолжительность лечения при применении в качестве анальгетика и в качестве жаропонижающего средства не более 3-х дней. |
| Гемостатические средства | |||
| 9 | Этамзилат раствор для инъекций 12,5% — 2 мл | 4-6 мл 12,5 % раствора в сутки. Детям, вводят однократно внутривенно или внутримышечно по 0,5-2 мл с учетом массы тела (10-15 мг/кг). | При опасности послеоперационного кровотечения вводят с профилактической целью |
| Антибактериальные препараты | |||
| 10 | Амоксицилин клавулановая кислота (препарат выбора) | Внутривенно Взрослые: 1,2 г каждые 6-8 ч. Дети: 40-60 мг/кг/сут (по амоксициллину) в 3 введения. | При развитии одонтогенного периостита и остеомиелита, курс лечения 7-10 дней |
| 11 | Линкомицин (альтернативный препарат) | Применяют внутримышечно, внутривенно (только капельно). Вводить внутривенно без предварительного разведения нельзя. Взрослые: 0,6-1,2 каждые 12 ч. Дети: 10-20 мг/кг/сут в 2 введения. | При развитии одонтогенного периостита и остеомиелита, курс лечения 7-10 дней |
| 12 | Цефтазидим (при выделении P.aeruginosa) или | Внутривенно и внутримышечно Взрослые: 3,0 — 6,0 г/сут в 2-3 введения (при синегнойной инфекции — 3 раза в сутки) Дети: 30-100 мг/кг/сут в 2-3 введения; | При развитии одонтогенного периостита и остеомиелита, курс лечения 7-10 дней |
| 13 | Ципрофлоксацин (при выделении P.aeruginosa) | Внутривенно Взрослые: 0,4-0,6 г каждые 12 ч. Вводят путем медленной инфузии в течение 1 ч. Детям противопоказан. | При развитии одонтогенного периостита и остеомиелита, курс лечения 7-10 дней |
diseases.medelement.com
что это такое, код МКБ 10, симптомы у взрослых и лечение
Лимфаденит – это воспаление лимфатических узлов. Это заболевание инфекционной природы, проявляющееся острой симптоматикой. Патология опасна, требует своевременной диагностики и лечения. Зная специфику этого заболевания, человек сможет вовремя заподозрить начало патологического процесса и обратиться к врачу. Терапия лимфаденита без лечения его причины малоэффективна, поэтому важно пройти комплексное обследование, чтобы выявить и вылечить сопутствующие заболевания.
Что такое лимфаденит?
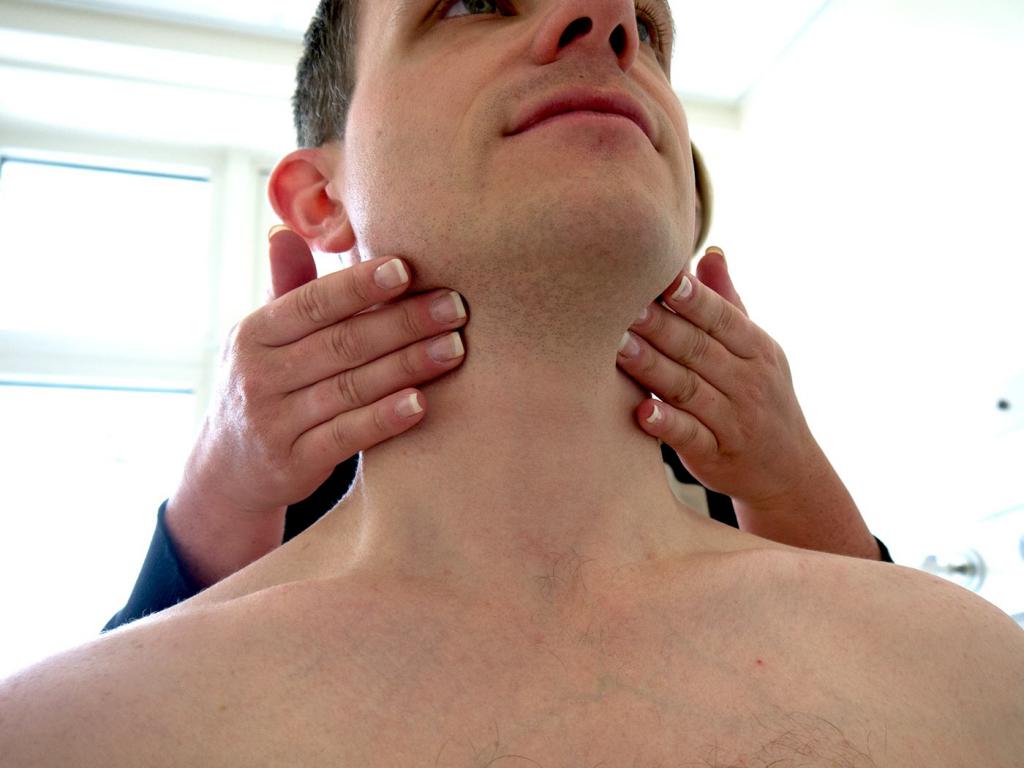
Лимфаденит – это воспалительное заболевание лимфатических узлов
Воспаление лимфатических узлов называется лимфаденитом. Лимфаденит по МКБ-10 обозначается кодом L04 (острый лимфаденит) либо I88 (неспецифический лимфаденит). Точный код по МКБ-10 будет зависеть от причины и особенностей симптоматики лимфаденита.
Заболевание связано с проникновением инфекции в лимфатические узлы. Так как основной функцией лимфатической системы является защита органов и систем организма от инфицирования, лимфоузлы поглощают патогенные частицы (бактерии, вирусы, онкогенные клетки, токсины и др.). При накоплении большого количества патогенов лимфатические узлы могут воспаляться.
Заболевание в равной степени встречается и у взрослых, и у детей. Симптомы лимфаденита в целом похожи, однако имеются различия, в зависимости от того, какая группа лимфоузлов поражена.
Важно уметь различать лимфаденит и лимфаденопатию, так как это разные заболевания с различной степенью риска. Если при лимфадените происходит воспалительный процесс в лимфоузлах, который требует безотлагательного лечения, лимфаденопатия не представляет серьезной угрозой здоровью, так как является реакцией лимфосистемы на то или иное заболевание.
При лимфаденопатии лимфоузлы только увеличиваются в размере, а при лимфадените – воспаляются. Это два разных нарушения с противоположным подходом к лечению.
В то же время лимфаденопатия предрасполагает к развитию лимфаденита. Это связано с тем, что на фоне ослабления иммунитета лимфоузлы испытывают сильную нагрузку и перестают справляться со своими функциями. В результате они увеличиваются. Если лечение не начато своевременно, ослабленный организм становится восприимчив к различным заболеваниям, поэтому вероятно инфицирование лимфатических узлов и развитие лимфаденита.
Как правило, острый лимфаденит проявляется как одностороннее поражение лимфатических узлов. Воспаление группы лимфоузлов наблюдается очень редко. Такая патология вдвойне опасна и требует немедленного обращения за медицинской помощью в клинику.
Виды заболевания
Лимфаденит у взрослых и у детей разделяют на несколько видов – по локализации воспаления, по природе воспалительного процесса и по причине возникновения. Кроме того, выделяют острый и хронический лимфаденит.
- Острая форма заболевания развивается стремительно и проявляется яркой симптоматикой. Заболевание сопровождается выраженной болью, лихорадкой, симптомами общей интоксикации. Согласно международному классификатору болезней МКБ-10, острый лимфаденит обозначается кодом L04. По причине развития он может быть неспецифическим и специфическим.
- Хроническая форма заболевания возникает в том случае, если острое воспаление не было своевременно вылечено. Также лимфаденит может перейти в хроническую форму в случае неадекватной терапии острого воспалительного процесса в лимфатических узлах. При хроническом лимфадените симптомы немного сглаживаются, однако общая клиническая картина лишь незначительно отличается от острой формы заболевания.
В зависимости от локализации воспалительного процесса лимфаденит условно делят на поверхностный и глубокий. Поверхностным лимфаденитом называется воспаление наружных лимфоузлов – подмышечных, шейных, паховых, то есть тех, которые расположены в жировой клетчатке неглубоко под кожей. К заболеваниям этого вида относят:
- лимфадениты в подмышечных впадинах;
- лимфадениты ног;
- воспаление шейных лимфоузлов;
- затылочный и подбородочный лимфадениты;
- надключичный лимфаденит;
- лимфаденит узлов за ухом;
- воспаление бедренных и паховых лимфоузлов и др.
Все эти формы заболевания поражают поверхностные лимфатические узлы, которые при воспалении заметно увеличиваются в размере, что позволяет своевременно заподозрить неладное.
При глубоком лимфадените воспаленные лимфатические узлы не пальпируются
К глубоким лимфаденитам относятся воспаления внутренних лимфоузлов (внутригрудных, узлов брюшной полости и др.). У детей нередко диагностируется мезаденит – воспаление лимфоузлов, расположенных у брыжейки кишечника.
Также при лимфадените классификация учитывает обширность поражения лимфоузлов. Выделяют односторонний (левосторонний, правосторонний) и двусторонний лимфаденит. Как правило, одностороннее воспаление развивается на фоне локальных поражений кожи или органов инфекциями, а двустороннее – при системных инфекциях.
Локальным называется воспаление только одного лимфатического узла из группы. Регионарной формой болезни считается воспаление группы лимфатических узлов в одной зоне. Генерализованное воспаление является одним из самых тяжелых лимфаденитов. Эта патология проявляется воспалением сразу нескольких групп лимфатических узлов в разных частях тела.
Отдельно выделяют несколько видов заболевания в зависимости от особенностей патологического процесса и причины его развития.
Реактивный лимфаденит
Реактивный лимфаденит – вторичное заболевание, развивающееся на фоне скрытых инфекционных процессов в организме. Как правило, реактивный лимфаденит протекает в хронической форме. С такой формой патологии сталкиваются преимущественно дети, перенесшие тяжелые инфекционные заболевания.
Реактивный лимфаденит является специфическим ответом иммунной системы на инфекционный процесс в организме. По сути, он является частью патологических изменений, вызванных скрытой инфекцией. Как правило, реактивный лимфаденит вызывают микроорганизмы, которые долгое время могут находиться в организме в скрытой форме – вирус герпеса, грибок Кандида, условно-патогенные бактерии (стрептококк и стафилококк), токсоплазмы и др.
Проблема этой формы заболевания заключается в том, что при реактивном лимфадените часто воспаляются внутренние лимфоузлы средостения или брюшной полости. Эти заболевания не имеют ярко выраженных специфических симптомов, поэтому обратить внимание следует на общее недомогание, кашель, боль в желудке, метеоризм.
Зная, как проявляется реактивный лимфаденит и что это такое, следует как можно скорее отправиться к врачу. Развитие такой формы патологии свидетельствует о скрытых инфекциях в организме, что небезопасно и требует своевременного выявления и лечения болезни.
Серозный и абсцедирующий лимфадениты
Серозный лимфаденит – это воспаление лимфатических узлов без формирования очагов некроза в лимфоидной ткани. Под острым серозным лимфаденитом подразумевается воспалительный процесс, сопровождающийся выраженным увеличением лимфоузла и уплотнением его ткани, но без нагноения. Для острого серозного лимфаденита характерно вовлечение в патологический процесс тканей вокруг лимфоузла.

Увеличение лимфоузла или группы узлов с характерной болезненностью при пальпации происходит при остром течении заболевания
Отсутствие своевременного лечения может привести к образованию гнойного содержимого в капсуле лимфоузла, и тогда болезнь перерастает в гнойный или в абсцедирующий (разновидность гнойного) лимфаденит.
Для абсцедирующего лимфаденита характерна острая мучительная боль, усиливающаяся при резких движениях, лихорадка и симптомы общей интоксикации организма. При этом высок риск прорыва абсцесса и инфицирования всего организма. Болезнь требует срочной медицинской помощи. Лечение гнойного лимфаденита может осуществляться хирургическим путем.
Специфический и неспецифический лимфадениты
По причине развития выделяют неспецифический лимфаденит и специфические лимфадениты. В свою очередь, эти патологии могут протекать в острой и хронической форме.
Так, под хроническим неспецифическим лимфаденитом подразумевается заболевание с умеренно выраженными симптомами, вызванное чрезмерной активностью условно-патогенных микроорганизмов. Неспецифическим брыжеечным лимфаденитом (мезентериальным) называется воспаление лимфоузлов брыжейки, которое вызывает нормальная микрофлора кишечника. Неспецифическим лимфаденитом неуточненной природы (код I88.9 в МКБ-10) называется негнойное воспаление, вызываемое условно-патогенными микроорганизмами в случае, когда причину выявить не удается.
Специфическим лимфаденитом называется воспалительный процесс, возникающий на фоне инфицирования возбудителями, чужеродными человеческому организму. К этому виду болезни относится сифилитический лимфаденит, развивающийся на фоне распространенного сифилиса; туберкулезный, гонорейный, туляремийный и др.
Казеозный лимфаденит
Казеозный лимфаденит – это воспаление лимфоузлов на фоне инфицирования палочкой Коха (микобактерия, возбудитель туберкулеза). Данная патология проявляется формированием очага некроза в лимфатических узлах. Болезнь выступает осложнением первичного туберкулеза.
Гранулематозный лимфаденит
Особенностью гранулематозного лимфаденита является образование узелков в капсуле узла. Эта патология относится к специфическим воспалениям лимфоузлов и возникает на фоне туберкулеза, сифилиса, гонореи. Патология может иметь как серозную, так и гнойную природу. Во втором случае в капсуле лимфатического узла образуются небольшие гнойники.
Симптомы

Боль в области расположения лимфатического узла и плохое самочувствие могут свидетельствовать о развитии болезни
Для того заболевания, как лимфаденит, характерны специфические симптомы. Главным признаком болезни является значительное увеличение лимфоузла, с повышением температуры и появлением болевого синдрома. В то же время это справедливо только для воспаления поверхностных лимфоузлов. При поражении глубоких лимфоузлов их воспаление и увеличение можно обнаружить только посредством УЗИ, рентгенографии или МРТ.
Общие симптомы поверхностного лимфаденита:
- значительное увеличение лимфатического узла;
- повышение температуры тела свыше 38 градусов;
- сильное недомогание;
- симптомы общей интоксикации: тошнота, рвота, головная боль.
В остальном же симптоматика и лечение этой патологии у взрослых и детей зависит от того, какие именно лимфатические узлы воспалены.
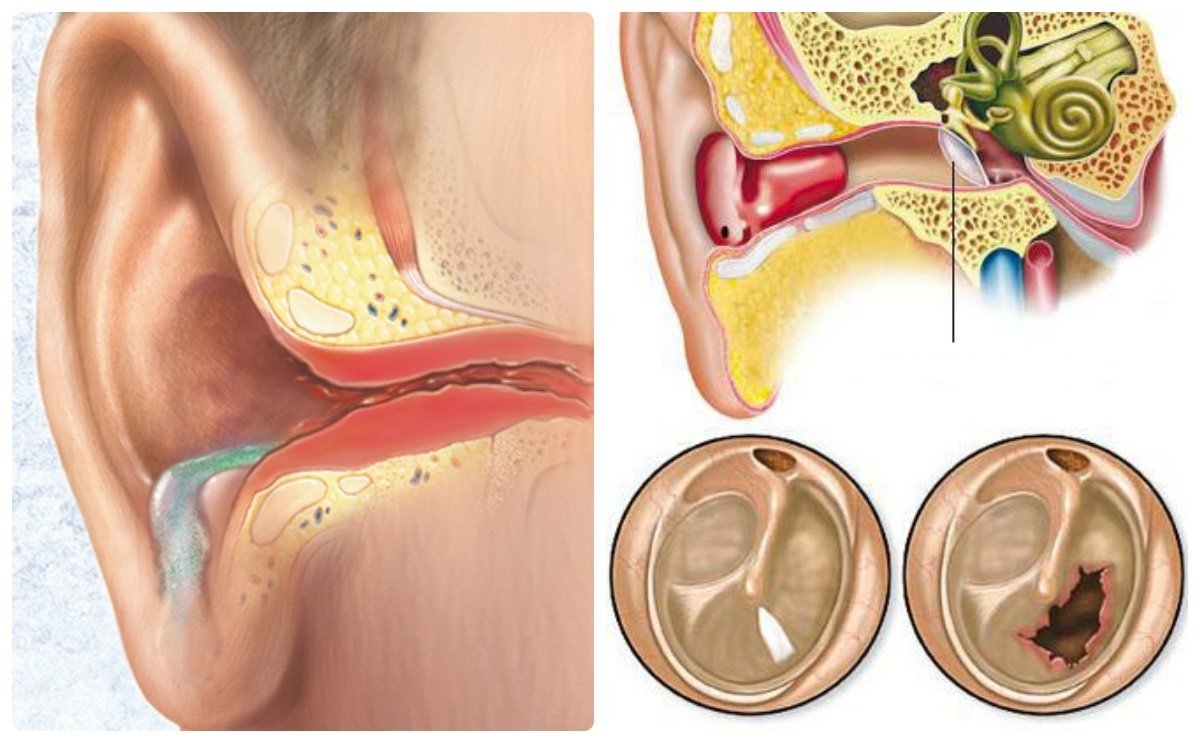
Заушный лимфаденит характеризуется образованием крупного бугорка под кожей. Лимфаденит ушного лимфоузла часто связан с инфекциями среднего уха и развивается на фоне отита. Так как это заболевание чаще встречается у детей, воспаление этой группы лимфатических узлов также наблюдается преимущественно в детском возрасте.
Одонтогенный лимфаденит связан с инфекционными заболеваниями ротовой полости и встречается одинаково часто у детей и взрослых. Он проявляется сильной болью в челюсти и отеком под подбородком, так как поражаются подчелюстные лимфоузлы.
Лимфаденит нижних конечностей часто сопровождается отеком одной ноги, так как воспаление подколенного лимфоузла приводит к нарушению оттока лимфы, в результате нога опухает.
Спецификой пахового лимфаденита является сильное увеличение лимфоузлов и острая боль, усиливающаяся при ходьбе.
Лимфаденит подмышкой нередко сопровождается нагноением, при этом узел заметно увеличивается в размерах и сильно болит. Кожа вокруг пораженной области краснеет и становится горячей на ощупь. Эта форма воспаления сопровождается сильной пульсирующей болью даже в состоянии покоя.
Признаки лимфаденита аксиллярного лимфоузла – набухание молочной железы у женщин, боль при пальпации, заметная асимметрия левой и правой стороны грудной клетки. У мужчин воспаленный лимфоузел видно невооруженным глазом.
Лимфаденит брюшной полости не визуализируется, однако сопровождается лихорадкой, болью в желудке, метеоризмом и диспепсическими расстройствами. Такая форма патологии характерна для детей и называется мезаденитом.
Проявление воспаления узлов средостения – хрипы в бронхах, осиплость голоса, кашель.
Причины заболевания
При лимфадените лечение зависит от причины заболевания, поэтому важно пройти обследование и определить, почему воспалились лимфатические узлы.
В целом причины можно разделить на две группы – общие и специфические. Общими являются различные системные инфекции, которые могут вызывать воспаление лимфатических узлов любой группы. Под специфическими причинами подразумевают заболевания отдельных органов и систем, приводящие к воспалению расположенных рядом лимфатических узлов.
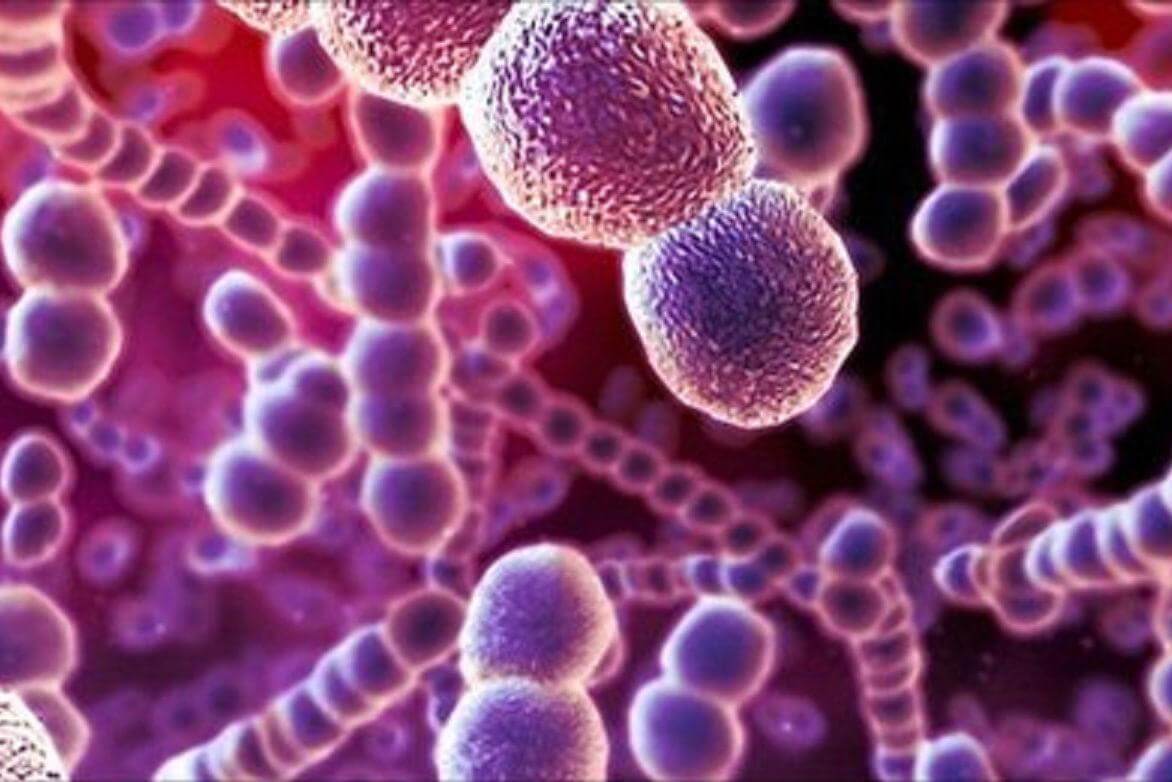
Возбудителями неспецифического лимфаденита являются стрептококки и стафилококки
Основные возбудители заболевания:
- стрептококк;
- стафилококк;
- синегнойная и кишечная палочки;
- трепонема;
- пневмококк.
Воспаление лимфатических узлов возникает при проникновении патогенного микроорганизма из очага инфекции.
Патологии лицевых лимфоузлов вызывают следующие заболевания:
- запущенный кариес;
- абсцесс челюсти;
- пульпит;
- инфекционный и грибковый стоматит;
- синусит;
- тонзиллит.
Заболевания ротовой полости могут стать причиной воспаления подчелюстных лимфатических узлов.
Различные воспалительные болезни ЛОР-органов провоцируют поражение лимфатических узлов шеи, затылка, ушей, челюсти и развитие лимфаденита этих зон.
Причиной воспаления подмышечных лимфатических узлов могут стать различные инфекционные заболевания, включая сифилис и туберкулез. Кроме того, из-за поверхностного расположения лимфатические узлы этой зоны чувствительны к местным воспалительным процессам вследствие инфицирования кожи. Так, причиной лимфаденита может выступать воспаление потовой железы, рожистое воспаление эпидермиса, фурункулез.
Кроме того, лимфаденит у детей может возникать после БЦЖ, как реакция на вакцинацию.
Обратите внимание! Инфекция может проникнуть в лимфатический узел из-за повреждения кожи во время депиляции.
Воспаление лимфатических узлов средостения часто обусловлено туберкулезом или невылеченной пневмонией. В первом случае возбудителем выступает палочка Коха, во втором случае – пневмококк.
Поражение лимфатических узлов брюшной полости в подавляющем большинстве случаев относится к неспецифическим лимфаденитам, вызванным условно-патогенными организмами, населяющими кишечник. Триггером в таких случаях является снижение иммунитета вследствие герпетической инфекции, воспаления кишечника или слизистой желудка, гепатиты.
Лимфаденит паховых узлов обычно связывают с воспалительными процессами в органах мочеполовой системы либо половыми инфекциями (сифилисом, гонореей и др.). Симптомы лимфаденита у женщин могут появляться из-за воспаления яичников.
Чем опасна патология?
Разобравшись, что такое серозный и реактивный лимфаденит, а также заболевания специфической и неспецифической этиологии, следует знать об их потенциальных осложнениях.
Опасные последствия лимфаденита – гнойное воспаление с развитием абсцесса и распространением патологического процесса за пределы лимфатического узла. В таких случаях развиваются необратимые изменения лимфоидной ткани, которые требуют хирургического вмешательства.
Среди осложнений:
- образование свища;
- тромбофлебит;
- лимфогранулематоз.
Изменения ткани лимфатического узла потенциально опасны началом озлокачествления клеток. В результате возрастает риск развития лимфомы. Отличить лимфому от лимфаденита можно по отсутствию острой симптоматики при злокачественном процессе, однако точно исключить рак можно лишь после комплексного обследования.
Абсцедирующий лимфаденит опасен инфицированием всего организма в случае разрыва капсулы воспаленного узла. При этом гнойное содержимое проникает в общий кровоток и может вызвать заражение крови, известное как сепсис. В самых запущенных случаях сепсис может стать причиной летального исхода.
Проблема хронического воспаления заключается в его длительном течении. При этом причина болезни может оставаться скрытой. Само по себе наличие очага инфекции в организме представляет опасность, так как создает условия, благоприятные для развития различных патологических процессов.
Хронический лимфаденит, лечение которого не начато вовремя, сопровождается ослаблением иммунитета, поэтому частота различных инфекционных заболеваний многократно возрастает.
Диагностика

При увеличении лимфатических узлов необходимо записаться на прием к врачу
Многие пациенты задаются вопросом о том, какой врач лечит лимфаденит. Этот диагноз ставится на основе комплексного обследования, назначить которое может врач общей практики – терапевт. В целом все зависит от того, какая группа лимфоузлов воспалилась. При увеличении паховых лимфатических узлов следует проконсультироваться с гинекологом, урологом или дерматовенерологом, при патологиях шейных и ушных лимфоузлов поможет отоларинголог. Во всех остальных случаях следует обращаться к семейному врачу, однако женщинам при воспалении лимфоузлов в подмышках следует дополнительно пройти обследование у маммолога.
Необходимый перечень анализов и исследований:
- осмотр врача;
- общий и биохимический анализы крови;
- анализ мочи;
- анализ ПЦР для выявления инфекций;
- УЗИ лимфоузлов.
При воспалении узлов грудной клетки необходимо проведение туберкулиновых проб. При лимфадените брюшной полости необходимо сделать УЗИ или МРТ органов, сдать анализ кала. В случае воспаления паховых лимфатических узлов дополнительно назначается урогенитальный мазок.
Дифференциальная диагностика проводится для исключения злокачественной природы новообразования и туберкулеза. Анализ крови при лимфадените необходим для исключения лимфомы и определения числа лимфоцитов.
Только врач может определить, какие анализы сдать при подозрениях на лимфаденит. Эта болезнь очень опасна, поэтому к лечению следует приступать только после подтверждения диагноза.
Принципы лечения
Лечение лимфаденита проводится в домашних условиях. Терапия направлена на устранение причины возникновения болезни.

Антибиотики снимают воспаление с лимфатических узлов и приводят в норму температуру тела
Так как воспаление лимфоузлов является чаще всего инфекционной патологией, антибиотики при лимфадените составляют основную часть терапии. Какие антибиотики нужно принимать при лимфадените – это зависит от возбудителя болезни. Схему терапии должен составлять лечащий врач, самолечение может быть чревато осложнениями.
Медикаментозная терапия
Вылечить лимфаденит можно только после уточнения диагноза, поэтому необходимо не затягивать с визитом к врачу. В лечении применяют:
- антибиотики;
- противовирусные препараты;
- иммуностимуляторы;
- нестероидные противовоспалительные средства.
Лечение антибиотиками позволяет быстро снять острую симптоматику и нормализовать температуру тела, однако важно правильно подобрать препарат. При лимфадените хороший результат показывают препараты Цефтриаксон, Сумамед (Азитромицин), Амоксиклав (амоксициллин + клавулановая кислота). Как правило, для лечения применяют антибиотики широкого спектра действия, однако в первую очередь учитываются результаты анализов и чувствительность возбудителя к тому или иному препарату. Таким образом, какими антибактериальными препаратами лечить лимфаденит, можно выяснить только после обследования.
Помните! Чем раньше начата терапия – тем меньше риск развития опасных осложнений.
Для симптоматического лечения лимфаденита применяют лекарства нестероидной противовоспалительной группы. Эти препараты уменьшают воспалительный процесс, устраняют болевой синдром и снимают жар. В домашних условиях для устранения боли при лимфадените можно принять Ибупрофен, Налгезин, Нимесил. Эти противовоспалительные препараты не лечат лимфаденит, поэтому без антибиотиков все же не обойтись.
Если же лимфаденит обусловлен заболеванием вирусной природы, на фоне которого произошло ослабление иммунитета и присоединение инфекции, терапию дополняют противовирусными средствами.
Как лечить лимфаденит в домашних условиях, также зависит от тяжести воспалительного процесса. При локализованном воспалении можно использовать мазь Вишневского, Левомеколь, гепариновую мазь. Эти препараты наносят под повязку, которую меняют дважды в день. Важно отметить, что мази применяют для ускорения выздоровления в дополнение к антибактериальной терапии. Противовоспалительные кремы и мази при лимфадените должен назначать врач.
После купирования воспалительного процесса пациенту может быть назначена физиотерапия при лимфадените. Часто назначаются такие физиопроцедуры, как УВЧ-терапия, позволяющая ускорить восстановление пораженных лимфатических узлов. Нередко после лимфаденита на лимфоузле остается уплотнение, которое можно уменьшить с помощью физиотерапевтических процедур.
Диета
Разобравшись, что такое лимфаденит и чем он опасен, становится ясно, что болезнь требует комплексного подхода в лечении. Помимо приема медикаментов, следует пересмотреть рацион питания при лимфадените. Важно полностью исключить из рациона любую тяжелую пищу, острые и жареные блюда, сладости и газировку.
При воспалении поверхностных лимфоузлов диета направлена на укрепление иммунитета, поэтому основу рациона составляет пища, богатая витамином С.
При воспалении лимфоузлов кишечника следует придерживаться строгого диетического питания, в этом случае рекомендован стол №15.
Народная медицина и гомеопатия
Применение народных средств при лимфадените в качестве самостоятельной терапии неоправданно, так как они малоэффективны. Лечение народными средствами можно использовать в дополнение к консервативной медикаментозной терапии и только после одобрения врача.
Методы народного лечения лимфаденита основаны на приеме отваров трав с противовоспалительными свойствами. К ним относится крапива, шалфей, календула. Смесь этих трав, взятых в равных частях, заливают кипятком из расчета 1 л воды на 2 больших ложки сырья, настаивают в термосе 4 часа, а затем принимают по 100 мл дважды в день.
Для устранения психосоматических симптомов (слабость, усталость, упадок сил) при лимфадените можно принимать настой аптечной ромашки.
Для уменьшения отека, воспаления и укрепления иммунитета допускается прием отвара шиповника, так как ягоды этого растения богаты витамином С. Для приготовления лекарства следует залить 5 г ягод 500 мл воды и проварить 10 минут на малом огне. Принимать лекарство следует по одному стакану ежедневно.
Также можно принимать эхинацею при лимфадените. Это растение является природным иммуностимулятором. Проще всего приобрести настойку этого растения в аптеке либо принимать таблетки с эхинацеей.
Важно! Компрессы с использованием спирта, как и любые согревающие процедуры, при лимфадените запрещены.
Помимо лечения лекарственными средствами, назначенными врачом, при лимфадените может применяться гомеопатическое лечение. Эффективность гомеопатии при лимфадените не доказана, однако в качестве вспомогательного средства можно применять капли Лимфомиозот.
Прогноз и профилактика

Своевременное лечение вирусных заболеваний минимизирует риск развития лимфаденита
История болезни при лимфадените зависит от причин его развития. Сложно точно сказать, сколько лечится лимфаденит. В случае острого воспалительного процесса справиться с болезнью удается за 2-3 недели, однако при хроническом воспалении лечение растягивается на несколько месяцев. Своевременно диагностированный острый лимфаденит успешно лечится и в подавляющем большинстве случаев проходит без осложнений. В случае развития абсцесса существует риск необратимых изменений в пораженных лимфоузлах, в результате которых образуется свищ.
Профилактика лимфаденита направлена на укрепление организма и своевременное лечение любых инфекционных заболеваний. Для предотвращения развития лимфаденита следует своевременно лечить грипп и ОРВИ, а также все хронические заболевания и не затягивать с визитом к врачу при появлении тревожных симптомов.
limfouzel.ru
Подчелюстной лимфаденит | Компетентно о здоровье на iLive
Симптомы подчелюстного лимфаденита
Как правило, подчелюстной лимфаденит можно довольно просто диагностировать по его симптомам. При попадании инфекции в узел, тот воспаляется, что сопровождается болью, покраснением кожных покровов в области узла. Еще коже может стать горячей, потому что местно температура тела поднимается.
В некоторых случаях лимфатический узел сильно увеличивается в размерах. Это происходит из-за отека тканей, либо из-за накопления гноя в самом узле и в тканях вокруг него. Ведь подчелюстной лимфаденит бывает двух типов: негнойный и гнойный.
Кроме болевых и других симптомов подчелюстного лимфаденита, его можно обнаружить по общему анализу крови. Уровень лейкоцитов в крови при этом заболевании резко повышается.
Местное повышение температуры, то есть горячая коже в области узла, может сопровождаться общим ухудшением самочувствия и повышение температуры всего тела. При остром течении процессов и нагноении температура тела может резко и сильно повышаться.
Пациент может испытывать слабость, озноб и проявлять признаки общей интоксикации, а именно бледность кожных покровов, вялость, отсутствие аппетита.
Острый подчелюстной лимфаденит
Подчелюстной лимфаденит бывает двух типов – острый и хронический. При первом случае заболевания, оно всегда протекает в острой форме, но если не предоставить пациенту адекватного лечения, болезнь может перейти в хроническую форму.
При остром подчелюстном лимфадените может воспаляться только один или несколько узлов сразу. Хотя острое течение заболевания может быть и при негнойной форме лимфаденита, но чаще всего оно вызвано именно нагноением.
При этом гной может собираться в узле и флюктуировать. Это значит, что гной «переливается» и «колеблется» в узле, что может привести к прорыву и дальнейшему заражению тканей. Кроме того, при остром течении болезни инфекция может поразить не только сам узел, но и другие ткани вокруг него, они отекают, краснеют и болят.
Острый лимфаденит может мешать полноценно пользоваться той частью тела, где расположен узел. При подчелюстном лимфадените может болеть шея и челюсть. Боль может появляться и при открытии или закрытии рта.
 [6], [7], [8], [9], [10], [11], [12]
[6], [7], [8], [9], [10], [11], [12]
Хронический подчелюстной лимфаденит
Хронический подчелюстной лимфаденит может появиться как следствие неправильного лечения острой формы этого заболевания. В то время как при острой форме лимфатический узел набухает, увеличивается в размере и кожа вокруг него краснеет, при хронической форме узлы могут затвердеть.
Также при хронической форме инфекция и воспаление может перекинуться с самого узла на ткани вокруг него. У больного наблюдаются те же симптомы, что и при острой форме заболевания. Поднимается как температура тела, так и температура кожи вокруг узлов. Кожа краснеет. Человек ощущает сильное недомогание, озноб и вялость.
Если лимфаденит переходит в хроническую форму, может понадобиться более радикальный метод его лечения – удаление узла. В то время как острый лимфаденит можно лечить путем удаления гноя из узла и применением антибиотикотерапии.
 [13], [14], [15], [16], [17], [18]
[13], [14], [15], [16], [17], [18]
Подчелюстной лимфаденит у детей
Подчелюстной лимфаденит у детей встречается так же часто, как и у взрослых. Инфекция может попасть в узлы через лимфу из разных очагов воспаления. Это может быть инфекция зубов и десен, хронические инфекции в носоглотке и так далее.
Нужно отметить, что у детей первых лет жизни лимфаденит не может развиться, ведь лимфатические узлы формируются на протяжении первых трех лет жизни.
Если это заболевание своевременно не лечить, то может понадобиться хирургическое вмешательство и даже удаление воспаленного узла. Поэтому, важно вовремя обратиться к врачу, ведь воспаление некоторых узлов заметить самому труднее. Многие родители и не подозревают о существовании лимфатических узлов в затылочной части головы. Хотя подчелюстной лимфаденит у детей диагностировать довольно просто.
Ребенок может жаловаться на боль в области шеи или под челюстью. Родитель может прощупать узлы. Если они здоровы, это не вызовет у ребенка никаких болезненных ощущений. Кроме того, здоровые узлы будут мягкие и подвижные на ощупь.
ilive.com.ua
Лимфаденопатия: что это такое, виды, код по МКБ-10
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Булимия
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Е] Еюноскопия
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Люмбальная пункция
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Общий анализ крови .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фолиевая кислота
- [Х] Химиотерапия .. Хоспис
- [Ц] Цветовой показатель крови .. Цианоз
- [Ш] Штамм
- [Э] Эвтаназия .. Эстрогены
- [Я] Яд .. Язва желудка
medside.ru
Лимфаденит: МКБ | Рак — лечение и профилактика
Лимфаденит – это воспалительный процесс в лимфатических узлах, в большинстве случаев гнойного характера. Заболевание часто встречается как у детей, так и у взрослых. Как правило, очаги воспаления располагаются в области шеи, а также в подчелюстной, подмышечной и паховой зонах.
Выделяют несколько видов лимфаденита в зависимости от степени тяжести течения заболевания:
- негнойный и гнойный;
- хронический и острый;
- с одиночными или множественными очагами поражения лимфатических узлов;
- неспецифический и специфический.
Лимфаденит: код по МКБ-10
Международный классификатор болезней десятого пересмотра (МКБ 10).
Острый лимфаденит (код МКД-10) отнесен к ХII классу «Инфекции кожи и подкожной клетчатки» и соответствует кодировке L04. Если существует необходимость в указании возбудителя заболевания, то применяют дополнительную идентификацию, имеющую коды В95-В97.
Острый лимфаденит в МКБ-10 подразделяется в зависимости от места расположения очагов поражения:
- L04.0 – в области шеи, лица, на голове;
- L04.1 – в лимфатических узлах туловища;
- L04.2 – в подмышечных впадинах, на плечах;
- L04.3 – поражены лимфатические узлы в области таза;
- L04.4 – очаги локализованы в других зонах;
- L04.5 – лимфаденит неуточненного типа.
Неспецифическая форма лимфаденита включена в IX класс «Болезни вен, лимфатических сосудов и узлов».
Лимфаденит (МКБ): причины
Как самостоятельное первичное заболевание, лимфаденит развивается в единичных случаях. Болезнь является следствием инфицирования лимфатических узлов болезнетворными микроорганизмами. К бактериям, провоцирующим заболевание, относятся:
- стафилококк;
- стрептококк;
- пневмококк;
- кишечная палочка;
- синегнойная палочка.
Во многих случаях причинами лимфаденита служат заболевания внутренних органов. Например, болезнетворные бактерии способны распространиться по организму с током крови, осесть в лимфатической системы и вызвать воспаления лимфоузлов в случаях инфекции в яичниках, воспалительных процессах в кишечнике, заболеваниях печени.
Самым редким способом поражения является контактный – когда бактерии напрямую попадают в лимфатические узлы при нарушении их целостности (в случае травм).
Наиболее частая причины уплотнения, роста и воспалительного процесса со стороны лимфатического узла – это неспецифическая инфекция. Лимфаденит, спровоцированный условно патогенными микроорганизмами, характерен для бедренной, подколенной, паховой, подмышечной, локтевой, шейной и подчелюстной зон. В данном случае фактором риска размножения микроорганизмов выступают: переохлаждения, стрессы, травмы лимфоузлов и пр.
Лимфоузлы – это своего рода фильтры, препятствующие проникновению болезнетворных бактерий в организм человека. Когда количество инфекционных частиц слишком большое, то лимфатическая система может не справляться, и наблюдается развитие воспалительных процессов. Лимфаденит указывает на ослабление иммунитета, вызванное рядом факторов.
Виды лимфаденита
В зависимости от того, в каких лимфатических узлах возник воспалительный процесс, выделяют лимфаденит:
- подчелюстной;
- шейный;
- паховый;
- подмышечный
Подчелюстной лимфаденит (МКБ) — наиболее распространенный вид заболевания. Он развивается в случае запущенного кариеса, воспаления десен или хронического тонзиллита. Для патологии характерно постепенное нарастание симптоматики.
Шейный лимфаденит по МБК характеризуется воспалительными процессами в шейных лимфатических узлах. Причиной развития заболевания служат инфекционно-воспалительные процессы в верхних дыхательных путях. Как правило, встречается такой вид лимфаденита у детей, в следствие пневмонии, гриппа или ОРВИ. У взрослых может указывать на туберкулез или сифилис.
Паховый лимфаденит в МБК является вторичным воспалительным процессом, когда патогенные микроорганизмы попадают в паховые лимфатические узлы с током лимфы или крови.
В чем заключается опасность лимфаденита
Развитие очага воспаления в лимфатических узлах влечет за собой гнойные серозные, геморрагические и фиброзные изменения.
Лимфаденит на запущенной стадии может привести к некрозу тканей, сепсису, ихорозному нарушению лимфатических узлов и абсцедированию.
Неспецифическая форма лимфаденита может перерастать в тромбофлебит с образованием метастатических инфицирующих очагов.
К осложнениям хронического неспецифического лимфаденита относят: лимфостаз, слоновость, отечность, дисфункцию лимфообращения.
www.no-onco.ru
симптомы и лечение, код по МКБ-10
Подчелюстной лимфаденит – распространенная патология, встречающаяся как у взрослых, так и у детей. Болезнь чревата серьезными осложнениями и требует своевременного и адекватного лечения. В некоторых случаях симптоматика недуга выражена слабо, и больные не спешат обращаться к врачу.
Что такое подчелюстной лимфаденит?
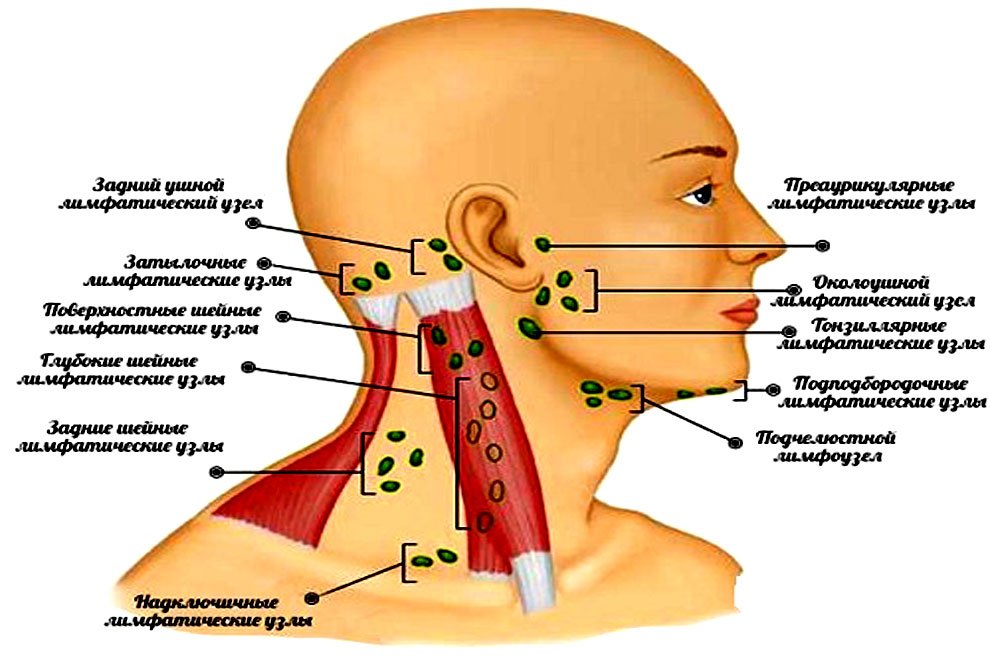
Воспаление лимфатических узлов характерно для многих заболеваний, среди которых подчелюстной лимфаденит
Подчелюстной лимфаденит (код по международной классификации болезней МКБ-10 – L0.4, L0.4.0) – это локальное воспаление лимфатических узлов, защищающих организм от патогенной микрофлоры. Развитие болезни обуславливается попаданием в лимфоузлы и накапливанием в них инфекционных агентов.
Классификация
В зависимости от характера течения заболевания различают острый и хронический челюстной лимфаденит.
Острая форма патологии характеризуется высокой скоростью появления симптоматики и общего развития болезни от первых признаков и до момента, требующего незамедлительного медицинского вмешательства.
Самолечение при острой форме подчелюстного лимфаденита категорически противопоказано.
Хронический лимфаденит отличается продолжительным инкубационным периодом, характеризующимся наличием слабо выраженной симптоматики. Болезнь в этом случае отличается трудностью лечения и требует точной постановки диагноза и комплексного подхода в терапии.
В зависимости от характера содержимого лимфоузлов подчелюстной лимфаденит подразделяется на гнойный и негнойный. Гнойной форме заболевания может предшествовать острый серозный лимфаденит подчелюстной области.
В зависимости от распространенности патологического процесса болезнь разделяется на локализованную и генерализованную формы.
Установить степень поражения лимфатической системы собственными силами по внешним признакам без специальных средств исследования практически невозможно.
В зависимости от причин, его вызвавших, лимфаденит подразделяется на специфический и неспецифический.
Кроме того, выделяют следующие формы заболевания:
- простую;
- гиперпластическую;
- деструктивную.
Простой лимфаденит сопровождается классическими проявлениями воспалительного процесса и обладает склонностью к хронизации. Болезнь проявляется покраснением кожных покровов над лимфатическими узлами, однако их размер при этом остается нормальным. Подобная форма заболевания наиболее проста в лечении.
Гиперпластический поднижнечелюстной лимфаденит является более сложной формой патологии, сопровождающейся как покраснением кожи, так и значительным увеличением лимфоузлов. Болезнь в данном случае затрагивает как узел, так и окружающие его ткани.
Деструктивный лимфаденит сопровождается разрушением лимфатических узлов и прилегающих к ним тканей на фоне развившихся гнойных процессов. Это наиболее тяжелая форма патологии, требующая незамедлительного лечения.
Причины
Отит может стать причиной воспаления
Причины развития подчелюстного лимфаденита могут быть различными. Неспецифические формы заболевания являются, как правило, следствием:
- фарингита или тонзиллита, в том числе и хронического;
- отита;
- кариеса;
- воспалительных процессов под зубными коронками и мостами;
- воспаления слюнных желез;
- инфекционно-воспалительных заболеваний ротовой полости – стоматитов, гингивитов, пародонтоза;
- пневмонии;
- гнойной ангины.
Специфические формы патологии развиваются на фоне болезней, поражающих лимфатические узлы:
- ВИЧ-инфекции;
- сифилиса;
- туберкулеза.
Симптомы подчелюстного лимфаденита
Развитие острых форм подчелюстного лимфаденита происходит стремительно. Вначале лимфатические узлы чуть-чуть увеличиваются в размерах. Они уплотняются, легко прощупываются, однако сохраняют подвижность. У заболевших наблюдаются небольшой подъем температуры и слабо выраженные признаки общего недомогания.
При дальнейшем прогрессировании болезни к концу третьего дня происходит существенное увеличение лимфоузла. Нижняя часть лица и челюсть опухают, температура тела поднимается до 38-40 С. Появляется боль острого характера, сопровождающая попытки открытия рта или шевеления головой.
Острая форма подчелюстного лимфаденита требует срочной госпитализации больного. В противном случае гной, скопившийся в узлах, может прорваться наружу, что, в свою очередь, может привести к необратимым последствиям в организме больного.
Хронические формы патологии обладают менее выраженными признаками. Незначительное увеличение лимфоидной ткани в сочетании с симптоматикой общего недомогания может продолжаться месяцами – обострения в данном случае чередуются с периодами ремиссий. Описанное течение заболевания характерно для людей, в организме которых имеется очаг хронической инфекции – тонзиллит, кариес и т.д. Больные, как правило, не спешат с обращением к врачу, вследствие чего их состояние значительно ухудшается.
Диагностика
Комплексное обследование поможет выявить причину заболевания
Диагностика подчелюстного лимфаденита требует комплексного подхода. Врач должен произвести анализ клинической картины заболевания и анамнеза пациента.
Основной целью диагностики является обнаружение первичного очага воспаления и установление причин заболевания.
Для этого могут быть использованы:
- анализ крови;
- ультразвуковое исследование лимфатических узлов;
- рентгенография грудной клетки;
- туберкулиновые пробы;
- пункция и биопсия лимфоузлов;
- бактериологический посев;
- гистологическое и цитологическое исследование тканей.
Для уточнения диагноза могут быть рекомендованы консультации отоларинголога, инфекциониста, фтизиатра, гематолога, хирурга.
Во время постановки диагноза исключаются следующие патологии со сходной симптоматикой:
- флегмоны;
- остеомиелит;
- опухоли слюнных желез;
- кистозные образования шеи и лица;
- метастазы злокачественных опухолей;
- диффузные патологии соединительной ткани – дерматомиозит, красная волчанка, ревматоидный артрит;
- ВИЧ-инфекция;
- туберкулез;
- системные болезни – саркоидоз, лейкоз;
- гранулирующий периодонтит.
Как лечить подчелюстной лимфаденит?

При отсутствии гноя в лимфатических узлах, лечение не требует хирургического вмешательства
Лечение подчелюстного лимфаденита может быть как консервативным, так и оперативным. Выбор того или иного метода лечения основывается на этиологии воспалительного процесса и наличии или отсутствия гноя в лимфатических узлах.
Лечение подчелюстного лимфаденита взрослых ничем не отличается от терапии детей.
Медикаментозная терапия
Медикаментозное лечение патологии направлено, прежде всего, на борьбу с возбудителем инфекционных процессов в организме. С этой целью используются противовирусные препараты и антибиотики, иммуномодулирующие средства.
Усилить действие медикаментозных средств помогают физиотерапевтические процедуры – электрофорез, УВЧ, гальванотерапия.
При наличии туберкулеза назначаются препараты типа ПАСК, Фтивазид, Этамбутол, Протионамид и их аналоги. Продолжительность лечения ими может достигать полугода.
Любые медикаментозные средства, в том числе и антибиотики, при подчелюстном лимфадените назначает лечащий врач. Самолечение в данном случае недопустимо.
Оперативное лечение
Оперативное лечение подчелюстного лимфаденита назначается при нагноении лимфатических узлов и прилегающих к ним тканей. Лимфоузлы в данном случае вскрываются, очищаются от гноя, дренируются и обрабатываются специальными антисептическими растворами. Затем больным назначаются антибактериальные средства, предотвращающие повторное инфицирование.
Средства народной медицины

Луковый компресс помогает устранить боль и облегчить состояние больного
Средства народной медицины используются исключительно в качестве дополнения к основному лечению. Вылечить болезнь исключительно ими невозможно. Для уменьшения выраженности симптоматики и облегчения состояния больных, как правило, используют компрессы.
Компресс с эхинацеей
Аптечную настойку эхинацеи разводят водой в пропорции 1:2. Готовым раствором смачивают бинт и прикладывают к воспаленным лимфоузлам. Компрессы ставят на ночь, обматывая шею теплым платком или шарфом.
Луковый компресс
Головку репчатого лука запекают в духовке. Запеченную луковицу очищают от кожуры, толкут и смешивают со столовой ложкой аптечного дегтя. Готовую смесь наносят на бинт и прикладывают к воспаленным лимфатическим узлам. Процедуру производят на ночь перед сном.
Компресс с травяным отваром
Листья ореха, тысячелистник, зверобой и омелу смешивают в равных пропорциях. Четыре чайных ложки готового средства заливают стаканом воды и варят на протяжении нескольких минут. В готовом средстве смачивают бинт и прикладывают к лимфоузлам. Процедуру проводят на ночь перед сном. Продолжительность лечения составляет четырнадцать дней.
Компресс с листьями мяты
Свежие листья мяты измельчаются до кашицеобразного состояния, их прикладывают к воспаленной области и закрепляют бинтом. Заменить мяту можно листьями одуванчика.
Компресс с нутряным жиром
Двести граммов нутряного жира растапливают на водяной бане и смешивают с тремя столовыми ложками измельченной травы горчичника лекарственного. Получившуюся смесь держат на водяной бане на протяжении четырех часов, затем процеживают через марлю, переливают в тару и ставят в холодильник. Готовое средство прикладывают к воспаленным лимфатическим узлам трижды в сутки.
Компресс с цикорием
Корень цикория измельчают, заливают кипятком и настаивают на протяжении двадцати минут. Затем кашицу толкут, а излишки воды выливают. Готовую смесь выкладывают на бинт и прикладывают к пораженным лимфатическим узлам на два часа.
Профилактика
Профилактика подчелюстного лимфаденита направлена, прежде всего, на предотвращение и лечение хронических болезней. Объясняется это тем, что лимфаденит является вторичным заболеванием, развивающимся на фоне воспалительных процессов (особенно часто лимфатические узлы страдают от стрептококков и стафилококков).
Важно понимать, что первичная инфекция может протекать абсолютно безболезненно. Например, это может быть кариес, не сопровождающийся зубной болью, или хронический насморк без температуры и иных выраженных проявлений.
С током лимфы инфекция из других органов проникает в лимфоузлы и провоцирует развитие в них острых воспалительных процессов. Таким образом, для предупреждения подчелюстного лимфаденита следует своевременно лечить зубы и заболевания ЛОР-органов, поддерживать гигиену ротовой полости, посещать отоларинголога и стоматолога с целью профилактического осмотра.
Прогноз

При своевременном лечении можно избежать осложнений заболевания
Своевременная и адекватная ситуации терапия позволяет полностью излечить заболевание. Однако, если болезнь не лечить, то прогнозы могут быть неутешительными.
Острая форма может перейти в хроническую, сопровождающуюся затвердением лимфоузлов, требующим их удаления.
Негнойный лимфаденит может перейти в гнойную форму, требующую использования антибактериальных препаратов и оперативного лечения с целью удаления гноя. В противном случае содержимое узлов может прорваться наружу и инфицировать окружающие ткани (быстрое распространение инфекции в данном случае способно привести к заражению крови, сепсису и летальному исходу).
limfouzel.ru
