истории борьбы с COVID-19 двух жительниц Ташкента
Узбекистан, Ташкент – АН Podrobno.uz. Ожидание рождения ребенка – это несколько тревожный период жизни для женщин даже в обычных условиях, а сегодня, когда бушует эпидемия коронавируса, – просто кошмар. Многие беременные, заразившиеся ковидом, в эти дни вынуждены принимать важные решения о будущем ребенка в условиях неизвестности.
Что происходит с зараженной матерью, как влияет вирус на плод, какие роддома принимают рожениц, у кого получить консультацию в условиях самоизоляции и локдауна, стоит ли делать аборт на ранних сроках? Это лишь небольшая часть вопросов, которыми заполнены специализированные группы для будущих мам в соцсетях. И сложность здесь в том, что на многие из них у медиков нет однозначных ответов. Врачи говорят – все индивидуально, главное не паниковать и не заниматься самолечением.
Корреспондент Podrobno.uz пообщалась с двумя жительницами Ташкента, поделившимися своими историями беременности с ковидом.
История первая, со счастливым концом
Гульноре 29 лет, у нее третья беременность. Срок на момент болезни был 28-29 недель.
«Беременность протекала хорошо, поэтому старалась лишний раз никуда не выходить, ни с кем не контактировать, оберегала себя как могла. Но эта зараза сама пришла в дом. Брат заразился на работе», – вспоминает девушка.
В первый день, когда ее брат почувствовал боль в горле, головную боль и у него повысилась температура, он сразу самоизолировался от остальных домашних. Выходил из комнаты в маске, старался не контактировать с родными.
«Через два дня я почувствовала озноб, проснулась ночью от того, что ужасно болела голова и знобило. Померила температуру, градусник показал 37,7. Утром первым делом позвонила своему акушеру-гинекологу. Врач сделал назначение на три дня – противовирусный препарат, антибиотики, обильное питье», – рассказывает Гульнора.
Три дня пролетели, но улучшения состояния у девушки не наблюдалось. Температура прыгала от 37,5 до 38. К тому же началась ужасная головная боль, появилась слабость, сильно болели кости, сил не было вообще, девушка потеряла аппетит.
Температура прыгала от 37,5 до 38. К тому же началась ужасная головная боль, появилась слабость, сильно болели кости, сил не было вообще, девушка потеряла аппетит.
«Я очень переживала за детей, ведь дома еще двое маленьких и, конечно же, за малыша, который еще не родился. Как эта болезнь отразится на нем, – этот вопрос все время меня мучал», – говорит собеседница.
Состояние продолжало ухудшаться, поэтому семья вызвала врача из поликлиники, которая пришла домой, сделала осмотр и послушала легкие у беременной. Доктор назначила обильное питье, лекарство от температуры и предупредила, если в течение трех дней не будет улучшений, необходимо будет снова ее вызывать.
По словам Гульноры, в последующие дни температура так и не падала, была ужасная слабость. К тому же ее постоянно бросало в пот, добавились кашель и боль в грудной клетке.
«Мы снова вызвали врача, она пришла и назначила антибиотики, а еще препарат, который разжижает кровь, витамин С и сироп от кашля», – рассказывает девушка.
Однако улучшения состояния не было и на этот раз. Гульнора обратилась к акушеру-гинекологу, который готовил ее к родам. Он порекомендовал лечь в стационар.
Параллельно семья девушки оставила заявку в поликлинике, чтобы к ним отправили СЭС на дом для сдачи анализов. К счастью, мобильная группа приехала и взяла тест в тот же день. При этом последующий приезд скорой поверг в шок всех родных. Фельдшер сказал, что даже если они сейчас заберут девушку, роддом без справки на ковид ее не примет.
«На следующий день мы решили сами обратиться в роддом, который принимает беременных с симптомами ковида. Но там также сказали, что без подтверждения анализа, они не могут принять. Затем обратились в роддом по месту жительства, но и там без справки не смогли мне помочь. В результате вернулись домой, я продолжила лечение по назначению врача из поликлиники», – объясняет Гульнора.
Через пару дней у нее наконец спала температура, самочувствие улучшилось.
В общей сложности беременная Гульнора температурила семь дней и принимала два разных антибиотика. Но здесь важно подчеркнуть, что девушка делала это под присмотром врача.
Через три дня после сдачи анализов позвонили из СЭС и подтвердили положительный результат на коронавирус.
«Прошло уже больше 20 дней с момента появления симптомов болезни, самочувствие у меня хорошее, температуры нет. Слава Богу с ребенком тоже все хорошо. Мне хочется пожелать всем крепкого здоровья, берегите себя и своих родных. Ну, а если вы столкнулись с этим вирусом, самое главное не поддаваться панике, отгонять от себя плохие мысли и быть на связи с врачом», – отмечает Гульнора.
История вторая, трагическая
Луиза с супругом уже несколько лет мечтали о втором ребенке. И вот, наконец, в июне этого года УЗИ подтвердило беременность.
«С одной стороны, мы были безмерно счастливы, с другой – была небольшая тревожность из-за эпидемии. Но мы не думали о плохом и надеялись на лучшее», – рассказывает девушка.
Супруги решили пока не говорить близким о положении Луизы, чтобы родители не переживали, как в условиях карантина она будет вынашивать ребенка.
«В начале июля у меня внезапно поднялась температура, немного болело горло, я решила ничем не сбивать ее, пила чай с малиной. Температура на уровне 37-37,2 держалась шесть дней, потом пропало обоняние, начались проблемы «по-женски», – вспоминает Луиза.
Еще на пятый день болезни девушка набрала номер телефона районной поликлиники, уточнила, может ли сдать тест на ковид. Ей там ответили, что районный СЭС закрыт на карантин, и тест можно сдать только в частных клиниках.
Хуже всего то, что семья столкнулась с болезнью, когда в Ташкенте произошел коронавирусный коллапс: в больницах не было мест, принимал только третий роддом с подтвержденным ковидом, а в других районных СЭС и частных центрах были огромные очереди.
«Конечно, когда читаешь в новостях, что происходит в медучреждениях, становится не по себе.
Но мы решили не паниковать. Выделения были только один день, и потом они прекратились. При том, что ныло все тело, ни в животе, ни «по-женски» после девятого дня меня ничего уже не тревожило. Тем не менее я все-таки нашла врача гинеколога, которая проконсультировала меня онлайн. Тогда была седьмая неделя беременности. Меня мучал только один вопрос: как болезнь могла повлиять на ребенка», – вспоминает Луиза.
Девушка несколько дней выполняла рекомендации специалиста, но потом боли вернулись. Поэтому было принято решение ехать к гинекологу на осмотр.
«Я записалась в частную клинику, потому что роддом принимает только при наличии справки, а ее надо ждать несколько дней. Как только я зашла на консультацию к доктору, сразу предупредила, что могла недавно переболеть коронавирусом. Она, выслушав меня, сказала, что все равно сделает осмотр, и только потом можно решать, что делать дальше. Я очень благодарна врачу, ведь в такой ситуации и не знаешь, в какие двери стучаться», – делится Луиза.
Когда девушка ехала на осмотр, то в душе уже чувствовала, что с ребенком что-то не то. Анализы подтвердили, что плод не развивается и необходимо делать аборт, чтобы не было тяжелых последствий для здоровья молодой мамы.
То, что чувствуют в такие моменты женщины, знают только они сами. Никакими словами невозможно передать боль утраты долгожданного дитя.
«Я не помню все как происходило, выпила лекарство, находилась под присмотром специалистов. Все их слова, что я еще рожу, что жизнь наладиться… все было мимо. В голове будто дятел билась только одна мысль: если бы не ковид, если бы не ковид», – плача, вспоминает девушка.
Помимо Луизы этой же болезнью переболел и ее супруг. У него пару дней держалась высокая температура, а потом наступила ломота по всему телу, пропало обоняние.
«Врачи косвенно подтвердили мой диагноз, они тоже уверены, что это был коронавирус, и вся опасность была в том, что у меня был важный триместр, когда у ребенка формируются органы,»– говорит девушка.
Позже, по рекомендации врача, девушка решила сдать общие анализы, чтобы проверить и восстановить организм.
«Я стояла в очереди и думала, может быть все-таки сдать анализ на антитела? Но 365 тысяч сумов… ради того, что известно и без бумажки? Нет, решила я, лучше потрачу их сейчас на лечение, ведь мы с супругом, несмотря ни на что, мечтаем о детях. Теперь это будет уже тогда, когда пройдет эпидемия», – рассказала девушка.
Мнение эксперта
Ранее профессор, доктор медицинских наук, член Научно-технического совета при Министерстве инновационного развития Фарида Аюпова в одной из наших публикаций рассказывала, как беременные переносят коронавирус. В частности, она отмечала, что в группе высокого риска находятся те женщины, у которых имеются различные экстрагенитальные заболевания, особенно во второй половине беременности: болезни органов дыхания (пневмония, бронхиальная астма), диабет, артериальная гипертония, хронические воспалительные процессы, сердечно-сосудистые заболевания.
Все эти болезни наряду с нарушениями иммунного статуса, гемостаза (свертываемости крови), наличием злокачественных опухолей во время беременности способствуют повышению нагрузки на организм и особенно увеличению объема циркулирующей крови, снижению показателей дыхания и развитию различных осложнений.
Отягощенный акушерский анамнез (преэклампсия, повышение артериального давления, кровотечение, нарушение свертывания крови, преждевременные роды, невынашивание беременности, различные оперативные вмешательства при прошлой беременности) тоже является фактором риска.
COVID-19 наиболее опасен во втором и третьем триместре с учетом нагрузок на разные системы организма. Фарида Аюпова рекомендовала в обязательном порядке проходить скрининги в четко установленные протоколом ведения беременности сроки, своевременно сдавать анализы, проводить УЗИ, консультироваться у врача.
Плод не является прямой мишенью для коронавирусной инфекции – он защищен плацентарным барьером, отмечает профессор. Многое зависит от состояния матери и степени тяжести коронавирусной инфекции, но роды у больных коронавирусом обычно протекают легко, и дети рождаются здоровыми.
Многое зависит от состояния матери и степени тяжести коронавирусной инфекции, но роды у больных коронавирусом обычно протекают легко, и дети рождаются здоровыми.
Не пропусти ничего важного: больше новостей в Telegram-канале Podrobno.uz.
Температура 37,4 °С | РИНЗА ®
26.08.2021 г.
73 103
8 минут
Содержание:
Причины повышения температуры до 37,4 °С
Опасна ли температура 37,4 °С?
Можно ли сбивать температуру 37,4 °С и чем это делать?
Температура 37,4 °С у ребенка
Почему может быть температура 37,4 °С без симптомов?
Что делать, если температура 37,4 °С долго не проходит?
РИНЗА® и РИНЗАСИП® с витамином С при температуре 37,4 °С
Достаточно часто у детей и взрослых обнаруживается повышение температуры тела до 37,4 °С. Что это значит? Большинство людей считают такую температуру однозначным признаком инфекции и нередко начинают принимать жаропонижающие препараты, симптоматические средства от простуды или даже антибиотики. На самом деле причин температуры 37,4 °С достаточно много. И далеко не все из них имеют инфекционно-воспалительную природу. Поэтому еще до начала применения каких-либо средств необходимо выяснить, почему температура поднялась до 37,4 °С. При этом врач должен оценить все имеющиеся симптомы и историю развития заболевания, а затем назначить обследование.
На самом деле причин температуры 37,4 °С достаточно много. И далеко не все из них имеют инфекционно-воспалительную природу. Поэтому еще до начала применения каких-либо средств необходимо выяснить, почему температура поднялась до 37,4 °С. При этом врач должен оценить все имеющиеся симптомы и историю развития заболевания, а затем назначить обследование.
Наверх к содержанию
Причины повышения температуры до 37,4 °С
Почему может повышаться температура тела до 37,4 °С? К основным факторам относят:
- ОРЗ, грипп, инфекционный мононуклеоз, простудные заболевания с поражением верхних дыхательных путей1,3. При этом температура 37,4 °С сопровождается насморком, кашлем, слабостью, болью в горле. Вирусные инфекции приводят к появлению интоксикации. В этом случае болит голова, возможны ноющие ощущения в мышцах и суставах, появляется чувство разбитости, существенно падает работоспособность;
- инфекционно-воспалительные заболевания в острой стадии, фазе обострения или иногда даже скрыто протекающие2.
 В эту группу относят пиелонефрит, цистит, бронхит, тонзиллит, гайморит (и другие синуситы), отит;
В эту группу относят пиелонефрит, цистит, бронхит, тонзиллит, гайморит (и другие синуситы), отит; - кишечные инфекции бактериальной и вирусной природы2;
- гнойные поражения мягких тканей и костей, септические осложнения2;
- туберкулез2;
- ранний послеоперационный период. Чем массивнее было хирургическое вмешательство, тем вероятнее повышение температуры. При отсутствии осложнений температура до 37,4 °С держится несколько дней;
- гормональные изменения2.
Наверх к содержанию
Опасна ли температура 37,4 °С?
Сама по себе температура до 37,4 °С не угрожает жизни человека. Она не оставляет необратимых последствий и бесследно проходит после ликвидации первопричины. Субъективно испытываемый пациентом дискомфорт обусловлен не воздействием температуры, а возникающей на фоне первичного заболевания интоксикацией (головная боль, слабость, ухудшение самочувствия и т. д.)3. Так бывает, к примеру, при вирусных и бактериальных инфекциях.
Температура до 37,4 °С не опасна. А вот вызывающие ее заболевания могут быть достаточно тяжелыми, особенно при развитии осложнений
Наверх к содержанию
Можно ли сбивать температуру 37,4 °С и чем это делать?
Сбивать температуру 37,4 °С не рекомендуется1. Ведь в большинстве случаев она свидетельствует об активной работе иммунной системы, ускоряет образование защитных комплексов при инфекционных процессах и создает неблагоприятные условия для размножения некоторых возбудителей В этом случае допустимо применение симптоматических средств3. Так называют препараты, которые не лечат основное заболевание, но облегчают состояние заболевшего. В настоящее время выпускаются средства комплексного действия для уменьшения выраженности сразу нескольких симптомов, например препарат РИНЗА®.5 Оказывая жаропонижающее и обезболивающее действие, он способствует облегчению основных симптомов простуды, гриппа или ОРВИ
В этом случае допустимо применение симптоматических средств3. Так называют препараты, которые не лечат основное заболевание, но облегчают состояние заболевшего. В настоящее время выпускаются средства комплексного действия для уменьшения выраженности сразу нескольких симптомов, например препарат РИНЗА®.5 Оказывая жаропонижающее и обезболивающее действие, он способствует облегчению основных симптомов простуды, гриппа или ОРВИ
Наверх к содержанию
Температура 37,4 °С у ребенка
У детей повышенная температура тела выявляется достаточно часто, что является поводом для особого беспокойства родителей. При этом далеко не всегда ее причиной является какое-либо воспалительное заболевание.
Система терморегуляции в детском организме еще недостаточно зрелая4.
Но и заболевания в качестве причины повышения температуры встречаются достаточно часто. Это могут быть простуды, ОРЗ, инфекция мочевыводящих путей, туберкулез и многие другие1,4. Возможны температурные реакции после травм головы, на фоне прорезывания зубов, при вакцинации4. А к наиболее распространенным неинфекционным причинам повышения температуры до 37,4 °С у ребенка относятся невротические реакции, аллергии
Определение истинной причины данного состояния у детей требует от родителей и врача особого внимания к деталям и анализа полной картины симптомов. Необдуманное применение препаратов повышает аллергизацию маленького пациента, дает необоснованную нагрузку на его печень и почки, способно негативно сказаться на течении основного заболевания.
Что делать, если у ребенка держится температура 37,4 °С, должен решать врач4. Родителям необходимо согласовывать с педиатром применение любых средств даже растительного происхождения, избегать самовольного использования препаратов и особенно антибиотиков
Наверх к содержанию
Почему может быть температура 37,4 °С без симптомов?
Бессимптомное повышение температуры обычно выявляется при случайном ее измерении, ведь человек при этом не ощущает никаких признаков нездоровья. Так бывает, например, при визите к врачу для прохождения комплексного профилактического осмотра, взятия справки о допуске в бассейн или о проведенных прививках. Повышение температуры тела до 37,4 °С без симптомов возможно при неврозах, перенесенных травмах головы и по ряду других причин У женщин нередко отмечается подобное состояние в лютеиновой фазе (период от менструации до овуляции), в первом триместре беременности и в начале климактерического периода2. Причина бессимптомного повышения температуры может быть и достаточно серьезной, поэтому при длительном сохранении повышенной температуры необходимо обратиться к врачу за консультацией.
У женщин нередко отмечается подобное состояние в лютеиновой фазе (период от менструации до овуляции), в первом триместре беременности и в начале климактерического периода2. Причина бессимптомного повышения температуры может быть и достаточно серьезной, поэтому при длительном сохранении повышенной температуры необходимо обратиться к врачу за консультацией.
Наверх к содержанию
Что делать, если температура 37,4 °С долго не проходит?
Продолжительность периода повышения температуры обычно невелика, она нормализуется по мере купирования воспаления и ликвидации инфекции. Если этого не происходит, необходимо провести тщательную диагностику. Это позволит выявить осложнения и сопутствующие заболевания, определить неинфекционные причины состояния.
Наверх к содержанию
РИНЗА® и РИНЗАСИП® с витамином С при температуре 37,4 °С
Если температура 37,4 °С сочетается с насморком, болью в горле, ознобом, головной болью, «ломотой» в суставах и мышцах, наряду с противомикробными препаратами возможно применение симптоматических средств.
Наверх к содержанию
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Литература
- Делягин В.М. Лихорадка. Многообразие причин и сложность решения / На допомогу педiатру. №1 2013, с. 80-83.
- Цогоева Л.М. Лихорадка неясного генеза (в помощь практикующему врачу). / Цогоева Л.М., Снопков Ю.П. // Медицина неотложных состояний №5(60), 2014, с. 40-45
- Васкес Абанто Х.Э. Острые респираторные инфекции у взрослых в практике врача первого звена. / Васкес Абанто Х.Э., Васкес Абанто А.Э. // Актуальна інфектологія. Том 5, № 1, 2017, с.
 50-60.
50-60. - Е.Г. Храмцова. Длительный субфебрилитет в детском возрасте: современные аспекты диагностического поиска. / Е.Г. Храмцова, Н.Н. Муравьева // Педиатр, том IV, №2, 2013, с. 97-105.
- Инструкция по применению препарата РИНЗА®. Регистрационный номер: П N015798/01.
- Инструкция по применению препарата РИНЗАсип® с ВИТАМИНОМ С. Регистрационный номер: ЛС-002579.
- Инструкция по применению препарата РИНЗА® для детей. Регистрационный номер: ЛП-001821
Вам также будет интересно
повышенная температура и одышка у беременных необязательно говорят о заражении коронавирусом
Повышенная температура тела и одышка у беременных необязательно указывают на заражение коронавирусной инфекцией. Об этом рассказала врач Светлана Жуковская во время онлайн-брифинга, сообщает корреспондент агентства «Минск-Новости».
Симптомы коронавируса у беременныхПо словам специалиста, температура тела у беременных до 37,5℃, особенно в первом триместре, может являться обычным явлением, а одышка нередко характерна для женщин в третьем триместре, поэтому именно эти симптомы не всегда указывают на обязательное заражение коронавирусом. Однако при температуре выше 37,5℃ стоит обратиться к врачу, уточнила С. Жуковская.
Однако при температуре выше 37,5℃ стоит обратиться к врачу, уточнила С. Жуковская.
При этом у беременных при коронавирусе могут наблюдаться тошнота и рвота, конъюнктивит и диарея, озноб, боли в горле и головная боль.
Относятся ли беременные к группе высокого рискаИсследования по COVID-19 чаще всего не относят беременных к группе высокого риска, однако коронавирус не до конца изучен, и мнения медиков могут расходиться или меняться, пояснила врач. При этом у женщин во время беременности меняется активность иммунной системы для защиты плода, и эта перестройка увеличивает восприимчивость представительниц прекрасного пола к инфекции. Кроме того, меняется работа дыхательной системы, и поэтому риск передачи инфекции воздушно-капельным путем возрастает.
Как протекает коронавирус у беременныхПо последним данным, у 80% беременных коронавирусная инфекция протекает в легкой форме, у 15% — в средней, у 5% — в тяжелой. При этом исследования показывают, что чаще всего COVID-19 у женщин, находящихся в положении, протекает бессимптомно.
На сроках беременности более 24 недель риск тяжелой формы коронавирусной инфекции выше, чем на ранних сроках.
Кто подвергается особенному рискуЕсли у беременной женщины есть сопутствующие заболевания, не связанные с беременностью, – сахарный диабет, проблемы с сердцем и сосудами, органами дыхания или нарушение свертываемости крови (к примеру, антифосфолипидный синдром), риск более тяжелой формы коронавирусной инфекции многократно возрастает. Также опасна инфекция как для беременных, так и для всех пациентов при наличии ожирения и нарушении обмена углеводов, отметила С. Жуковская.
Напомним, серия онлайн-стримов, посвященных бережному отношению к женскому здоровью, особенно в период COVID-19, организована по инициативе комитета по здравоохранению Мингорисполкома.
🧬 Ринит у беременных
Оториноларинголог, хирург GMS Clinic Олег Абрамов рассказывает в своей статье о рините беременных (далее РБ).
Я не случайно выбрал эту тему после серии публикаций в социальной сети про аллергический ринит (далее АР), так как последние исследования отмечают, что хоть причина возникновения РБ до конца не ясна, сочетание АР, особенно плохо контролируемого вместе с РБ, может приводить к выраженной заложенности носа, к недостаточному поступлению кислорода, и, как следствие, к повышенной утомляемости, раздражительности, частым ОРВИ, нарушению сна, что безусловно может отразиться на развитии плода. Более того, наличие АР связано с храпом у женщин во время беременности, и вместе они могут провоцировать развитие синдрома апноэ (остановки дыхания во сне), что приводит к артериальной гипертензии, преэклампсии, замедлению внутриутробного роста плода и низким показателям по шкале Апгар. Поэтому актуальность данной проблемы только растет.
Определение и понятие
Ринит беременных — это заболевание, сопровождающееся заложенностью носа и выделениями, периодическим чиханием без признаков воспаления, аллергии, или других причин. Данное состояние может возникнуть в любой триместр беременности и обычно проходит в течение двух недель после родов.
Данное состояние может возникнуть в любой триместр беременности и обычно проходит в течение двух недель после родов.
Встречаемость
Заложенность носа — очень частая проблема во время беременности (встречается примерно в 65% случаев), которая может возникнуть из-за различных причин. РБ по разным данным встречается в 9-40% случаев, причем, в одном из последних наблюдений отмечается нарастающая встречаемость, то есть больше всего РБ наблюдается в 3 триместре — 38,9%, в том числе у тех, у кого не отмечались проблемы в 1 и 2 триместре.
Причины и механизм возникновения
Механизм возникновения до конца не изучен, и считается, что РБ возникает вследствие гормональных изменений, в частности, под влиянием прогестерона, эстрогена, ХГЧ и других гормонов, концентрация которых постепенно повышается в течение беременности. Некоторые авторы считают, что возникновение РБ связанно с ухудшением сопутствующего АР. Некоторые исследования показывают, что гормональное воздействие приводит к расслаблению гладкой мускулатуры, которая составляет стенку сосудов слизистой носа, в результате чего появляется заложенность носа. Такие выводы подтверждаются другими исследованиями, которые показывают, что оральные контрацептивы вызывают схожие эффекты в полости носа (но не у всех). Другие работы показывают, что повышенный индекс массы тела, избыточный вес, множественные беременности провоцируют или отягощают РБ.
Такие выводы подтверждаются другими исследованиями, которые показывают, что оральные контрацептивы вызывают схожие эффекты в полости носа (но не у всех). Другие работы показывают, что повышенный индекс массы тела, избыточный вес, множественные беременности провоцируют или отягощают РБ.
Прогрессирование и потенциальные риски
РБ при отсутствии адекватного лечения оказывает неблагоприятное влияние на течение беременности и может приводить к развитию риносинусита, который особенно тяжело переносится в 3 триместре. С другой стороны, беременность — особый период в жизни женщины, при котором большое количество лекарств запрещены, и ЛОР патологии, эти ограничения тоже не обошли стороной. Очень часто слышу на приеме: «Доктор я беременна и мучаюсь со своим носом все это время, но врачи мне говорят — ничего не поделаешь нужно терпеть». С другой стороны, часто наблюдается обратная ситуация «Доктор, я беременная и я без сосудосуживающих капель жить не могу». Эти ситуации, конечно же, не правильны, так как с одной стороны есть выход и оптимальное лечение, а с другой стороны постоянное воздействие сосудосуживающими препаратами — это совсем не выход из ситуации.
Диагностика
На данный момент не существует специфического теста, позволяющего подтвердить или исключить РБ. Диагноз ставится на основании жалоб пациентки и исключения других патологий полости носа.
Выбор лечебной тактики
Солевые растворы
Прежде чем рассматривать более серьезные лекарства, следует начать с наших любимых солевых растворов. Следует отметить, что речь идет не про обычные солевые растворы, а гипертонические солевые растворы (с повышенным содержанием соли, примерно 19-23 г/л). Такие спреи продаются во всех аптеках, но сразу вам их не продадут (нужно попросить). Несколько исследований отмечают достоверную эффективность в снижении заложенности при использовании их при АР, хроническом риносинусите. Также сравнительные исследования показывают их большую эффективность по сравнению с обычными изотоническими растворами. Примеры: Физиомер — гипертонический раствор (мой любимый), Аквалор-заложенность, или Аквалор-сильный насморк, Аквамарис Стронг.
Доктор, не помогает…
Как известно из прошлых публикаций, наиболее эффективным в лечении АР на сегодняшний день являются интраназальные глюкокортикостероиды (иГКС). Они обладают доказанной эффективностью в снижении заложенности носа, а так же, зуда в носу и слезотечения и позволяют добиться адекватного контроля симптомов. Но, учитывая их гормональный эффект и возможное пагубное воздействие на плод, существуют определенные риски в их применении. Так же следует отметить, что на данный момент нет исследований, предоставляющих достоверные данные, подтверждающие опасность их применения. Современные ИГКС — мометазон (назонекс, дезринит) и флутиказон (авамис, фликсоназе) обладает очень низкой системной биодоступностью, меньше 1% и доказанной эффективностью, тем самым могут рассматриваться как начальная терапия РБ. В исследованиях не было выявлено статистически значимой взаимосвязи между развитием пороков плода и применением данных средств.
Кто такие FDA в США и почему их все слушают?
Все очень просто (жаль, что у нас не все так просто). Копирую объяснение из Википедии: «Агентство Министерства здравоохранения и социальных служб США, один из федеральных исполнительных департаментов. Управление занимается контролем качества пищевых продуктов, лекарственных препаратов, косметических средств, табачных изделий и некоторых других категорий товаров, а также осуществляет контроль за соблюдением законодательства и стандартов в этой области.»
Копирую объяснение из Википедии: «Агентство Министерства здравоохранения и социальных служб США, один из федеральных исполнительных департаментов. Управление занимается контролем качества пищевых продуктов, лекарственных препаратов, косметических средств, табачных изделий и некоторых других категорий товаров, а также осуществляет контроль за соблюдением законодательства и стандартов в этой области.»
Согласно классификации FDA по влиянию лекарств на плод, будесонид (тафен назаль) относится к категории В, которая означает, что есть доказательства безопасности применения данного лекарства во время беременности. При этом биодоступность будесонида составляет 33%. Этот препарат переместился из группы С в группу В, благодаря нескольким качественно проведенным исследованиям в Швеции с начала XXI века, доказавшим его безопасность.
Так же, согласно современным рекомендациям Американской Академии Аллергологии и иммунологии (AAAAI) ИГКС считаются безопасными и эффективными средствами в лечении ринита и риносинусита во время беременности. Но при этом не отмечается указание на конкретные препараты. Другие компетентные медицинские ассоциации так же не дают какие-либо рекомендации в плане выбора препарата. Поэтому, подытоживая все выше сказанное, а также согласно данным последнего обзора мометазон, флутиказон, будесонид могут рассматриваться как безопасные и эффективные средства в терапии РБ. Также следует отметить, что назначением препарата и ведением пациента должен заниматься опытный ЛОР врач, так как эти лекарства в РФ продаются без рецепта; мы настоятельно рекомендуем не заниматься самолечением.
Но при этом не отмечается указание на конкретные препараты. Другие компетентные медицинские ассоциации так же не дают какие-либо рекомендации в плане выбора препарата. Поэтому, подытоживая все выше сказанное, а также согласно данным последнего обзора мометазон, флутиказон, будесонид могут рассматриваться как безопасные и эффективные средства в терапии РБ. Также следует отметить, что назначением препарата и ведением пациента должен заниматься опытный ЛОР врач, так как эти лекарства в РФ продаются без рецепта; мы настоятельно рекомендуем не заниматься самолечением.
Да не буду я принимать эти гормоны!
В некоторых ситуациях ОРВИ во время беременности может сопровождаться (во многом благодаря сопутствующему РБ или АР или и их комбинации) затяжным насморком, заложенностью носа и тяжестью в лице — классическими симптомами риносинусита. Данное заболевание при отсутствии адекватного лечения может приводить к серьезным осложнениям, поэтому крайне важна правильная диагностика данного заболевания. Антибиотики пенициллинового ряда относятся к категории В согласно FDA и могут быть применены при лечении (ОРС). При аллергии на пеницилины также могут быть использованы некоторые цефалоспорины или линкозамиды (Клиндамицин). Все они относятся к категорям А и В. ИГКС входят в стандарты лечения острых риносинуситов (подробнее в след. публикациях) и могут обеспечить выздоровление в комбинации с солевыми растворами без антибиотиков.
Антибиотики пенициллинового ряда относятся к категории В согласно FDA и могут быть применены при лечении (ОРС). При аллергии на пеницилины также могут быть использованы некоторые цефалоспорины или линкозамиды (Клиндамицин). Все они относятся к категорям А и В. ИГКС входят в стандарты лечения острых риносинуситов (подробнее в след. публикациях) и могут обеспечить выздоровление в комбинации с солевыми растворами без антибиотиков.
P. S. Принятие решения о лечении индивидуально для каждого случая и должно быть коллективным между врачом и пациентом. Надеюсь, данный обзор позволил прояснить некоторые аспекты в особенностях РБ и дать понять, что РБ не приговор и можно его адекватно контролировать.
Источник: rumyantsevamd.ru
Простуда ОРЗ, ОРВИ при беременности, последствия, лечение
Простудные заболевания, могут внезапно застать в расплох наших замечательных будущих мам.
Что делать если во время беременности заболеешь простудой (ОРЗ/ОРВИ)?
А можно ли уберечь себя от ОРВИ?
Какие лекарства можно, а какие нельзя?
Опасно ли это для малыша?
Беременность – это чудесное состояние, но, к сожалению, даже этот прекрасный период в жизни женщины может быть омрачен обострением ранее существующих хронических заболеваний дыхательной системы (почти 10 % населения страдает той или иной патологией респираторных органов и не обращаются к врачу для лечения).
Чем грозит невнимание в ОРЗ/ОРВИ при беременности:
- Возбудители вирусных и инфекционных заболеваний могут способствовать невынашиванию беременности, увеличению кровопотери в родах.
- Вирусы также могут активизировать имеющуюся в организме и другую «дремлющую» инфекцию, способствует развитию воспалительных заболеваний внутренних половых органов.
- Особой предрасположенности к инфекции у беременных не существует, но респираторные заболевания инфекционной и вирусной природы у беременных нередко протекают тяжелее и дают значительно больше осложнений, если вовремя не начать лечение.
- Наиболее распространенным заболеванием у беременных является ОРВИ и грипп.
- Простудные заболевания опасны во время беременности как в 1 триместре, 2 триместре, так и в 3 триместре.
ОРВИ — острая респираторно-вирусная инфекция, т.е. источником болезни являются вирусы, которые в большом количестве выделяет больной человек при кашле, чихании, разговоре. Особенно мы подвержены вирусным инфекциям в холодное время года, а также в переходные периоды осень и весну — когда днем жарко, утром холодно и порой мы одеваемся совсем не по погоде.
Особенно мы подвержены вирусным инфекциям в холодное время года, а также в переходные периоды осень и весну — когда днем жарко, утром холодно и порой мы одеваемся совсем не по погоде.
Начало у ОРВИ как правило постепенное с общего недомогания вялости, незначительного повышения температуры и насморка или болей в горле.
Грипп, в отличие о ОРВИ, протекает тяжелее и представляет большую опасность, как для матери, так и для плода, Эпидемии гриппа повторяются почти ежегодно, во время них заболевает 30-40% населения.
Это острое вирусное заболевание, передающееся воздушно-капельным путем. Вирус гриппа проникает через дыхательные пути, поражает слизистую оболочку, повышает проницаемость стенок кровеносных сосудов. Вирус гриппа снижает иммунитет, на фоне чего могут обостриться хронические заболевания. Начало у Гриппа острое, внезапное: еще 30 минут назад вроде все хорошо а сейчас уже температура, озноб, жар.
Что же делать, если во время беременности заболели ОРВИ?
Лечить обязательно!!!
Не надеяться, что пройдет само и как-нибудь удастся отлежаться. Даже при незначительном недомогании вероятность возникновения осложнений у беременной женщины велика.
Даже при незначительном недомогании вероятность возникновения осложнений у беременной женщины велика.
Обязательно посетите врача, грамотный терапевт или врач общей практики даст Вам исчерпывающие рекомендации по лекарственной терапии, а также использованию домашних средств, которые не навредят Вам и Вашему малышу.
Не занимайтесь самолечением, противовирусные препараты, травки, леденцы, антибиотики и антибактериальные препараты без назначения врача принимать не следует. Ваш организм во время беременности может отреагировать по другому, не так, как в обычной жизни.
Можно ли уберечь себя от ОРВИ во время беременности?
Меры профилактики ОРВИ просты и доступны:
- Беременным женщинам следует ограничить посещение людных мест с большим скоплением народа в закрытых помещениях, чаще мыть руки( личная гигиена) , остерегаться переохлаждения, т.е. одеваться по сезону и по погоде.
- Большое значение имеет правильное сбалансированное питание, прием витаминов и побольше позитивных эмоций.

- После возращения с улицы или работы дома неплохо прополоскать горло морской водой и провести туалет носа.
- Перед работой смазывать носовую полость оксолиновой мазью или персиковым маслом.
- На работе и дома позаботьтесь о должном увлажнении воздуха (ионизаторы, увлажнители)
- Важно! Не забывайте о регулярных пеших прогулках на свежем воздухе, полноценной сексуальной жизни (при отсутствии противопоказаний) и занятиях спортом (с учетом физиологических особенностей беременной)
Какие лекарства можно принимать во время беременности, если заболели ОРВИ?
- Лекарства назначаются индивидуально, исходя из ситуации, подбирает сам доктор.
- Сбить температуру можно Парацетамолом (как таблетками, так и свечами).
- Абсолютно всем показано теплое щелочное витаминизированное питье.
Опасно ли ОРВИ для малыша?
- Если вовремя начать лечение и находиться под наблюдением врача, то малышу ваша простуда не навредит.

- Однако если заниматься самолечением, то возрастает риск невынашивания, внутриутробной гипоксии и формирования различных отклонений в развитии ребеночка.
Надеемся, что ведение беременности в клинике «Она» оставит только положительные эмоции. Наши врачи позаботятся о Вашем здоровье и здоровье Вашего будущего малыша.
Можно ли сбивать температуру у беременных, больных ОРВИ или коронавирусом? — Ульяновск сегодня
В условиях пандемии коронавируса медики выделили группы риска — людей, для которых встреча с COVID-19 может представлять наибольшую опасность. В их числе все, у кого ослаблен иммунитет, в том числе пожилые граждане, обладатели хронических заболеваний. Попадают под группу риска и беременные женщин, ведь в это время организм будущей мамы становится особенно уязвим.
Какую опасность представляет коронавирус для женщин в положении, каких ограничений им сейчас следует придерживаться, рассказывают медики.
По данным исследования, проведенного Центром по контролю и профилактике заболеваний (CDC) США среди более пяти тысяч женщин с лабораторно подтвержденной инфекцией SARS-CoV-2 в этом году, болезнь у них протекает тяжелее, роды могут произойти преждевременно. Поэтому профилактика для беременных женщин особенно важна: социальная дистанция, ношение медицинской маски, мытье рук каждый раз после выхода на улицу.
Сравнивая тяжесть течения болезни у женщин с диагнозом COVID-19, американские ученые приводят такие данные: если среди не беременных женщин процент случаев, требующих госпитализации в отделение интенсивной терапии, составляет 0,4%, то среди беременных он гораздо выше и доходит до 1,1%. Потребность в искусственной вентиляции легких у беременных женщин также повышена: 0,3% по сравнению с 0,1% у женщин, которые не беременны. Летальные случаи от COVID-19 у беременных происходят вдвое чаще.
— Все эти статистические данные вовсе не означают, что нужно впадать в панику. Напротив, в сложившейся ситуации необходимо беречь себя от стрессов и не поддаваться всеобщему состоянию тревоги, — подчеркивает референт отдела организации медицинской помощи детям и службы родовспоможения департамента организации медицинской помощи Минздрава Ульяновской области Людмила Ванина. — Вовсе не обязательно ежедневно следить за появлением новых случаев заболевания, смотреть новостные хроники, перегружая себя излишней негативной информацией. Эти данные публикуются для того, чтобы женщины во время беременности соблюдали профилактические меры и, по возможности, находились в режиме самоизоляции.
Напротив, в сложившейся ситуации необходимо беречь себя от стрессов и не поддаваться всеобщему состоянию тревоги, — подчеркивает референт отдела организации медицинской помощи детям и службы родовспоможения департамента организации медицинской помощи Минздрава Ульяновской области Людмила Ванина. — Вовсе не обязательно ежедневно следить за появлением новых случаев заболевания, смотреть новостные хроники, перегружая себя излишней негативной информацией. Эти данные публикуются для того, чтобы женщины во время беременности соблюдали профилактические меры и, по возможности, находились в режиме самоизоляции.
Она уверена: беременной так же, как и любой женщине, хочется посещать салоны красоты, ходить в кино, театр, на концерты с близкими людьми. Но в период пандемии новой коронавирусной инфекции от посещения массовых мероприятий лучше воздержаться.
— Такой риск для здоровья матери и будущего ребенка в настоящий момент совершенно не оправдан. Что же касается прогулок на свежем воздухе с соблюдением социальной дистанции, то они не только разрешены, но и полезны. Если Вы живете в многоквартирном доме, выходя в подъезд, надевайте медицинскую маску и перчатки. В сумке носите с собой антисептик или влажные салфетки для обработки рук (после снятия перчаток). Многоразовую маску нужно стирать и проглаживать с двух сторон, одноразовую – менять на новую после каждого использования. По возможности избегайте посещения магазинов, аптек и других мест массового скопления людей. Доверяйте покупку продуктов и лекарств членам семьи, либо пользуйтесь услугами доставки на дом, — говорит Людмила Ванина.
Если Вы живете в многоквартирном доме, выходя в подъезд, надевайте медицинскую маску и перчатки. В сумке носите с собой антисептик или влажные салфетки для обработки рук (после снятия перчаток). Многоразовую маску нужно стирать и проглаживать с двух сторон, одноразовую – менять на новую после каждого использования. По возможности избегайте посещения магазинов, аптек и других мест массового скопления людей. Доверяйте покупку продуктов и лекарств членам семьи, либо пользуйтесь услугами доставки на дом, — говорит Людмила Ванина.
Если же беременная женщина все-таки не уберегла себя и заболела, возникает целый ряд вопросов, связанных с лечением и образом жизни во время болезни. Эти вопросы нужно задать своему лечащему врачу сразу. Заболев, вы наверняка получите массу советов от родных и близких, как вылечить простуду народными средствами: вам будут предлагать ингаляции горячим паром, ванночки для ног и горчичники. Ничего этого делать не нужно, потому что при воспалительных процессах термические процедуры опасны и могут привести к осложнениям. Что же касается ингаляций физраствором с использованием компрессорного ингалятора – они допустимы и желательны при первых симптомах болезни. Ведите дневник самоконтроля и записывайте в него свои симптомы (температура, кашель, насморк), на очередном приеме покажите его врачу. Если в окружении появились больные ОРВИ, применяйте меры профилактики и по возможности постарайтесь изолироваться.
Что же касается ингаляций физраствором с использованием компрессорного ингалятора – они допустимы и желательны при первых симптомах болезни. Ведите дневник самоконтроля и записывайте в него свои симптомы (температура, кашель, насморк), на очередном приеме покажите его врачу. Если в окружении появились больные ОРВИ, применяйте меры профилактики и по возможности постарайтесь изолироваться.
Несколько советов, как вести себя беременным женщинам при респираторных вирусных инфекциях, дала главный специалист терапевт Министерства здравоохранения Ульяновской области Надежда Рогожина.
Для профилактики ОРВИ, гриппа и коронавирусной инфекции применяются препараты на основе интерферона. Ответ на вопрос, как снизить температуру во время беременности, до консультации с врачом, зависит от уровня температуры тела.
— Беременным женщинам нужно соблюдать общие рекомендации для больных вирусными инфекциями. Употреблять много жидкости – порядка 3 литров в день (включая суп, чай, компоты, морсы и др. ). Холодные жидкости во время болезни так же вредны, как и горячие. Питание должно быть легким, с большим содержанием витаминов. Можно и нужно включать в рацион цитрусовые и другие фрукты, овощи, яйца, молочные продукты, супы, каши, нежирное отварное мясо, птицу и рыбу. Количество жирных, жареных продуктов, а также кондитерских изделий и фаст-фуда лучше ограничить, — делится Надежда Рогожина.
). Холодные жидкости во время болезни так же вредны, как и горячие. Питание должно быть легким, с большим содержанием витаминов. Можно и нужно включать в рацион цитрусовые и другие фрукты, овощи, яйца, молочные продукты, супы, каши, нежирное отварное мясо, птицу и рыбу. Количество жирных, жареных продуктов, а также кондитерских изделий и фаст-фуда лучше ограничить, — делится Надежда Рогожина.
Если температура поднимается выше 38 градусов, допускается прием нестероидного противовоспалительного препарата (жаропонижающего). Например, на основе парацетамола, со строгим соблюдением дозировки (согласно инструкции). Очень важно как можно быстрее обратиться к врачу, потому что столь высокий уровень температуры может быть опасен для здоровья беременной женщины и будущего ребенка. Необходимое лечение для беременной женщины может подбирать и корректировать только врач, поэтому будьте постоянно на связи со своим доктором, доверяйте ему и строго соблюдайте рекомендации.
При содействии Центра общественного здоровья и медицинской профилактики Ульяновской области
причины, как сбивать в разных триместрах
На протяжении всех 9 месяцев беременная женщина подвергается риску развития острых заболеваний, а также обострения хронических болезней. У некоторых пациенток при этом повышаются температурные показатели. Одни беременные сразу же стремятся выпить таблетки для того, чтобы быстро сбить незначительный жар и не дать болезни развиться. Другие предпочитают ничего не принимать и не сбивать небольшую температуру.
У некоторых пациенток при этом повышаются температурные показатели. Одни беременные сразу же стремятся выпить таблетки для того, чтобы быстро сбить незначительный жар и не дать болезни развиться. Другие предпочитают ничего не принимать и не сбивать небольшую температуру.
Температура 37 при беременности – нормально ли это? Какие таблетки можно выпить, чтобы сбить ее на 5-8 делений? Как сбить температуру при беременности народными методами? Сколько держится температура выше 37 градусов? Чем вызвано повышение температурных показателей во втором триместре и на других сроках?
Какая температура тела считается нормальной при беременности?
О том, какая температура является нормой для пациенток в положении, спорят многие специалисты. Нормальная температура при беременности — 36,6°C. Допустимые отклонения от нормы составляют ± 0,2-0,3 градуса. Центр терморегуляции находится в гипоталамусе, выработкой тепла и теплоотдачей занимаются почки, легкие и дерма. За повышение температурных показателей отвечают пирогены – особые вещества, вырабатываемые самим организмом или попадающие извне при неблагоприятных условиях.
За повышение температурных показателей отвечают пирогены – особые вещества, вырабатываемые самим организмом или попадающие извне при неблагоприятных условиях.
Для женщин во время вынашивания младенца диапазон показателей температурной нормы несколько расширяется — от 36 до 37,5°С. Отметки выше или ниже должны вызвать беспокойство.
Чем опасно повышение температуры для будущей матери и ребенка?
Угрозу полноценному развитию беременности несет повышение температуры от 38 до 39-40 °C, которое держится более 3-х дней. Такое устойчивое состояние представляет опасность для внутриутробного развития ребенка и свидетельствует о серьезном воспалительном процессе в организме будущей матери. Повышенная субфебрильная температура при беременности может спровоцировать развитие патологий в 1 триместре. Под воздействием температуры есть высокий риск гибели эмбриона на сроке до 14 недель. Основные осложнения у малыша после продолжительной высокой температуры у будущей матери в 1 триместре:
- задержка психического развития;
- патологии развития брюшной стенки;
- паховые и пупочные грыжи;
- пороки сердечно-сосудистой системы;
- недоразвитые конечности, включая особенности деформации кистей и пальцев рук;
- деформации черепа и челюсти;
- снижение остроты зрения.

Повышенная температура во втором триместре также должна вызвать волнение и стать поводом для обращения к гинекологу, ведущему беременность. Кроме последствий для малыша существует угроза для матери, например, тромбообразование, и, как следствие, гипоксия плода или инсульт роженицы. Высокие температурные показатели, которые не сбиваются более 3-х дней также являются частой причиной преждевременных родов и замершей беременности.
Причины повышения температуры при беременности
Почему может подняться температура без признаков ОРВИ? Температурные показатели могут повышаться ближе к вечеру из-за избыточной концентрации прогестерона в плазме крови. Если повышенная субфебрильная температура вызвана этой причиной, пациентке не требуется никакое лечение. Изменение температурных показателей намного чаще случается из-за начавшегося воспалительного процесса, который может быть вызван вирусами или другими патогенными микроорганизмами. В любом случае высокая температура при беременности требует обращения к врачу.
Естественные причины
В исключительных случаях повышенная температура при беременности является реакцией организма на выброс гормонов. В первые недели беременности температура 37- 37,4 °C может указывать на повышенный уровень прогестерона, однако это вовсе не характерно для последних недель. Прогестерон — главный гормон в организме беременной, который специфически воздействует на центр терморегуляции в гипофизе, вследствие чего может вызвать небольшое повышение температуры. При этом самочувствие женщины остается прежним.
Патологические факторы
Повышение температурных показателей у будущей мамы чаще всего связано с патологическими факторами. Их изменение может свидетельствовать о воспалительном процессе, вызванном грибковой или вирусной инфекцией. К числу патологических причин того, что у женщины в положении поднимается температура, относятся:
- грипп, ОРВИ;
- инфекционно-воспалительные процессы в органах мочеполовой системы, например, пиелонефрит, цистит.

Пациентки в положении чаще всего болеют простудными заболеваниями из-за того, что они передаются воздушно-капельным путем, и защититься от них крайне тяжело даже при соблюдении профилактических мер. Сопутствующие симптомы – выделения из носа, чихание, ломота в теле, сонливость, головная и мышечная боль, першение в горле, покраснение миндалин и др.
Любое простудное заболевание опасно своими осложнениями, на фоне сниженного иммунитета у будущих мам может развиться синусит, гайморит, отит, ларингит, трахеит. Все вышеперечисленные заболевания требуют комплексного медикаментозного лечения, крайне нежелательного для женщин в положении. Кроме того, вирусные болезни очень опасны для плода в первые недели беременности — они отрицательно воздействует на его развитие, а иногда становятся причиной внутриутробной гибели.
Будущие мамы во время вынашивания малыша часто сталкиваются с проблемой воспалительных процессов в органах мочеполовой системы. Развитие заболеваний мочевыводящих путей связано с ослабленным иммунитетом, а также давлением со стороны растущей матки, которое мешает нормальному оттоку мочи.
Пиелонефрит опасен симптомами интоксикации, в частности — повышением температуры до 38,5°C и выше. Характерными признаками являются боль в области поясницы, внизу живота и при мочеиспускании (не всегда), частые позывы в туалет.
Воспалительный процесс в почках может спровоцировать развитие гестоза или преждевременные роды на поздних сроках. Почечные болезни влекут за собой и другие серьезные осложнения — плацентарную недостаточность, кислородное голодания малыша, остановку в развитии, внутриутробное инфицирование.
Стоит ли сбивать температуру?
Температура в пределах 37,0-37,5°C является нормальной в 1 триместре. Угроза прерывания беременности, преждевременных родов и патологий плода наступает при повышении температуры во втором и третьем триместрах. Если столбик термометра в третьем триместре поднимается на 4-5 делений выше нормы, а у пациентки наблюдается ухудшение самочувствия — ломота в теле, мышечная боль и пр., ей следует отправиться к гинекологу, ведущему беременность, или сразу в стационар.
Препараты для снижения температуры тела при беременности
Беременные женщины часто обращаются к гинекологу с вопросом, что делать и чем лечить повышение температуры. Будущей маме следует внимательно относиться к любым изменениям в самочувствии. Если кроме изменения температуры тела нет других симптомов (озноба, сонливости, признаков ОРВИ, типа чихания, насморка, боли и покраснения в горле), следует повременить с употреблением каких-либо препаратов. Врачи рекомендуют в этом случае больше пить для того, чтобы не допустить обезвоживания.
Врачи рекомендуют в этом случае больше пить для того, чтобы не допустить обезвоживания.
Если повышение температуры сопровождается изменением самочувствия, лучше прибегнуть к медикаментозным способам снижения температуры. До осмотра и определения причины повышения температуры врачом пациентке в положении запрещено принимать антибиотики, противомикробные, антисептические и противовирусные препараты.
К числу основных лекарственных средств, которыми лечат больных женщин в положении, относятся:
- Парацетамол. Это лекарственное средство отлично справляется с температурой, вызванной ОРВИ, гриппом и другими инфекциями. Принимать его можно не чаще 4 раз в сутки.
- Виферон. Один из немногих разрешенных препаратов в период беременности, который стимулирует работу иммунной системы.
- Аспирин. Таблетки можно пить во втором и третьем триместрах. В первые недели беременности польза от Аспирина вызывает у специалистов большие сомнения, поэтому от его применения в первом триместре беременной лучше воздержаться.

Когда можно обойтись без лекарств, какие народные средства помогут?
Когда нужно прибегать к народным средствам? Поскольку применение аптечных лекарств крайне нежелательно для беременных, пациентке в положении целесообразно попытаться снизить температуру с помощью народной медицины.
Главное правило для беременных, у которых повысились температурные показатели – пить побольше теплой жидкости. Оно не распространяется на пациенток, страдающих болезнями почек и гестационный диабетом.
Женщина в положении может выбрать на свой вкус любой из напитков, который можно приготовить в домашних условиях:
- теплое молоко с медом;
- зеленый чай с молоком;
- черный чай с лимоном;
- теплую воду с лимоном и сахаром;
- малиновый чай;
- чай с калиной или клюквой.
Можно обтереть тело мокрым полотенцем. Ни в коем случае нельзя принимать горячую ванну, парить ноги и укутываться в одеяло с целью пропотеть. Все эти действия отрицательно скажутся на организме и могут спровоцировать преждевременные роды. Беременным нельзя применять уксус для растирания — неправильные пропорции компонентов этого средства могут вызвать ожог слизистых оболочек и интоксикацию организма.
Беременным нельзя применять уксус для растирания — неправильные пропорции компонентов этого средства могут вызвать ожог слизистых оболочек и интоксикацию организма.
Профилактические меры
Женщине, желающей выносить и родить здорового малыша, необходимо заботиться о себе и оберегать ребенка. Несмотря на то, что условия жизни в большинстве городов отличаются низким уровнем экологической безопасности, а темп жизни диктует постоянный цейтнот, необходимо внимательно относиться к своему здоровью. Предупредить развитие болезни намного легче, чем ее лечить и бороться с повышением субфебрильных показателей при беременности.
Профилактика повышения температуры должна быть направлена на укрепление иммунной системы. В идеале это нужно начинать делать еще на этапе планирования потомства. Чем меньше у женщины хронических заболеваний, тем легче протекает период вынашивания малыша.
Профилактические меры для укрепления иммунитета в период беременности включают:
- избегание мест скопления людей, особенно в период эпидемий;
- общие меры закаливания – обливание ног прохладной водой, сон в проветренном помещении, длительные прогулки на свежем воздухе;
- соблюдение сбалансированного рациона питания — употребление в пищу богатых витаминами и микроэлементами продуктов, большого количества овощей и фруктов;
- соблюдение графика профилактических осмотров, сдачу всех рекомендованных анализов;
- прием комплексных витаминов для будущих мам и женщин, кормящих грудью.

Поделитесь с друьями!
Ретроспективное исследование в гинекологическом отделении
Реферат
Цель
Лихорадка — очень частая причина для неотложной консультации во время беременности и может быть связана с неблагоприятными исходами для матери, акушерства и / или плода. Целью этого исследования было определение этиологии и анализ осложнений лихорадки во время беременности у матери или плода.
Целью этого исследования было определение этиологии и анализ осложнений лихорадки во время беременности у матери или плода.
Дизайн исследования
Ретроспективное одноцентровое исследование, включающее всех пациенток, обращавшихся за консультацией по поводу температуры выше 38 ° C во время беременности в гинекологическом отделении неотложной помощи с августа 2016 года по июль 2017 года.
Результаты
Всего было включено 100 беременных женщин, обратившихся за консультацией по поводу лихорадки. Этиология: распространенные вирусные инфекции (37%), грипп (21%), пиелонефрит (11%), вирусный гастроэнтерит (6%), хориоамнионит (5%), другие заболевания (5%). Этиология была неизвестна у 15%. Лихорадка была подтверждена на консультации у 45 из 100 пациентов (45%). Среди пациентов с подтвержденной лихорадкой 21/45 (47%) были госпитализированы со средней продолжительностью пребывания 3 дня [IQR 2–4], и у 10/45 (22%) развились осложнения у плода или матери.Вероятностные антибиотики были назначены 34/45, 76% пациентов.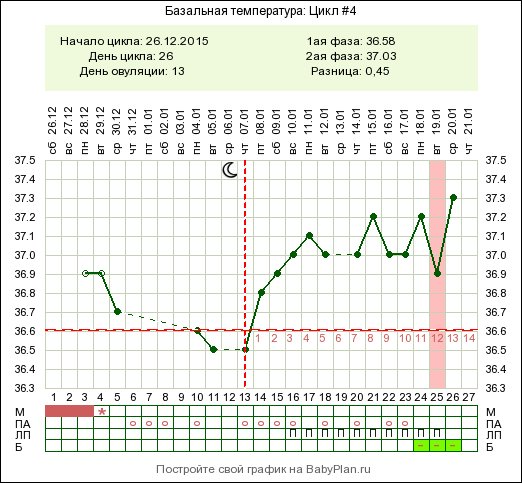 Только 14/45, 31% имели подтвержденные бактериальные инфекции. Из 32 пациентов с подтвержденной лихорадкой, у которых не было этиологического диагноза при первичном осмотре в отделении неотложной помощи, 19/32 59% получали предварительное лечение амоксициллином против Listeria monocytogenes . Ни у одного из них не было подтвержденного листериоза, и все они, вероятно, были обычными вирусными инфекциями. Среди всех пациентов частота осложнений составила 13% и 22% в подгруппе с лихорадкой, подтвержденной при обращении.
Только 14/45, 31% имели подтвержденные бактериальные инфекции. Из 32 пациентов с подтвержденной лихорадкой, у которых не было этиологического диагноза при первичном осмотре в отделении неотложной помощи, 19/32 59% получали предварительное лечение амоксициллином против Listeria monocytogenes . Ни у одного из них не было подтвержденного листериоза, и все они, вероятно, были обычными вирусными инфекциями. Среди всех пациентов частота осложнений составила 13% и 22% в подгруппе с лихорадкой, подтвержденной при обращении.
Выводы
В этом исследовании количественно оцениваются основные этиологии и осложнения лихорадки во время беременности. Задача состоит в том, чтобы сократить чрезмерное употребление антибиотиков за счет улучшения быстрой диагностики бактериальных и вирусных инфекций. Необходимы проспективные исследования для оптимального нацеливания на пациентов с риском осложнений и изучения новых стратегий ведения.
Ключевые слова: Лихорадка, беременность, грипп, этиология, осложнения, антибиотики
1.
 Введение
Введение Лихорадка является одной из наиболее частых причин для неотложной консультации во время беременности и может быть связана со значительными неблагоприятными исходами, в том числе со стороны матери ( сепсис, поражения органов) акушерские (выкидыш, преждевременные роды, хориоамнионит) или внутриутробные (пороки развития, гибель плода).Однако только в одном исследовании, в котором участвовали в основном беременные женщины во втором и третьем триместре, оценивались причины острой недифференцированной лихорадки, и у 25% женщин причина не была установлена [ 1 ]. Более того, почти 12% (IC95 8,6–16,8) пациенток с лихорадкой во время беременности нуждались в госпитализации в отделение интенсивной терапии, и было показано, что бактериемия осложняется потерей плода в 10% случаев [ 2 , 3 ]. Опубликованные исследования обычно сосредоточены на одной этиологии, такой как грипп или пиелонефрит, а некоторые исследования сосредоточены на лихорадке как симптоме во время родов [ [4] , [5] , [6] ] . Насколько нам известно, этиология и осложнения лихорадки во время беременности никогда не изучались.
Насколько нам известно, этиология и осложнения лихорадки во время беременности никогда не изучались.
Рекомендаций по поводу лихорадки у беременных нет, но обычная помощь при недифференцированной лихорадке заключается в введении вероятностного антибиотика против listeria monocytogenes , ответственного за чрезмерное использование антибиотиков. Улучшение знаний об этиологии и лечении лихорадки у беременных может изменить назначение антибиотиков, что может иметь последствия для общественного здравоохранения [ 7 ].Важность правильной диагностики и лечения подчеркивается нынешней эпидемией COVID-19.
Целью данного исследования было определение этиологии, назначения антибиотиков и осложнений со стороны матери или плода у женщин, обращающихся по поводу лихорадки во время беременности.
2. Методы
2.1. Популяция исследования
Мы провели ретроспективное одноцентровое когортное исследование, в которое были включены все беременные женщины, поступившие по поводу лихорадки в течение более одного года. Критерии включения: любые беременные женщины, обращавшиеся в период с 1 августа 2016 г. по 31 июля 2017 г. в гинекологическое отделение больницы Луи Мурье (Assistance Publique des Hopitaux de Paris), центра третичной медицинской помощи, с температурой выше или равной 38 ° С (100.4 ° F) дома или в отделении неотложной помощи. Среди всех консультаций, использование жаропонижающих средств до консультации не удалось всесторонне собрать. Мы решили включить всех пациентов, у которых была лихорадка, даже если лихорадка не была подтверждена в отделении неотложной помощи (ER). Поскольку эта группа обычно не описывалась в доступной литературе, популяция была затем проанализирована на две группы: пациенты, у которых лихорадка была подтверждена в ER, и пациенты, у которых лихорадка не была подтверждена в ER (лихорадка только дома). Критериями исключения были неполная медицинская карта, исход беременности, неизвестный или незавершенный на момент исследования, и несогласие пациентки с использованием ее медицинских данных.
Критерии включения: любые беременные женщины, обращавшиеся в период с 1 августа 2016 г. по 31 июля 2017 г. в гинекологическое отделение больницы Луи Мурье (Assistance Publique des Hopitaux de Paris), центра третичной медицинской помощи, с температурой выше или равной 38 ° С (100.4 ° F) дома или в отделении неотложной помощи. Среди всех консультаций, использование жаропонижающих средств до консультации не удалось всесторонне собрать. Мы решили включить всех пациентов, у которых была лихорадка, даже если лихорадка не была подтверждена в отделении неотложной помощи (ER). Поскольку эта группа обычно не описывалась в доступной литературе, популяция была затем проанализирована на две группы: пациенты, у которых лихорадка была подтверждена в ER, и пациенты, у которых лихорадка не была подтверждена в ER (лихорадка только дома). Критериями исключения были неполная медицинская карта, исход беременности, неизвестный или незавершенный на момент исследования, и несогласие пациентки с использованием ее медицинских данных. Мы решили не включать беременность с неизвестным исходом, потому что процент осложнений был важным результатом нашего исследования. Мы хотели быть максимально исчерпывающими в отношении результатов и избежать диагностических ошибок. Клинические характеристики, лабораторные данные, рецепты и исходы были собраны из электронных медицинских карт (Diamm ©, Villers les Nancy, France / Stare ©, France / Carestream ©, Rochester, United -Sate) с защищенным программным обеспечением (Redcap ©, Университет Вандербильта, Нэшвилл, США). Холодный сезон был определен как период, наиболее чувствительный к распространенным вирусным инфекциям, то есть с октября по март.[[ 8 ]]
Мы решили не включать беременность с неизвестным исходом, потому что процент осложнений был важным результатом нашего исследования. Мы хотели быть максимально исчерпывающими в отношении результатов и избежать диагностических ошибок. Клинические характеристики, лабораторные данные, рецепты и исходы были собраны из электронных медицинских карт (Diamm ©, Villers les Nancy, France / Stare ©, France / Carestream ©, Rochester, United -Sate) с защищенным программным обеспечением (Redcap ©, Университет Вандербильта, Нэшвилл, США). Холодный сезон был определен как период, наиболее чувствительный к распространенным вирусным инфекциям, то есть с октября по март.[[ 8 ]]
2.2. Собранные переменные: определение этиологии
Ведение лихорадки во время беременности в нашем гинекологическом отделении неотложной помощи заключается в систематическом проведении биологического обследования первой линии, включая анализы крови с гемограммой, С-реактивный белок плазмы (СРБ) и бактериологические образцы мочи. культура (UC), энтеровирус ПЦР в крови, вагинальный мазок и гемокультуры для Listeria Monocytogene . Обследование второй линии зависит от материнских симптомов (например: ПЦР-грипп при гриппоподобном синдроме, УЗИ почек при поясничной боли, рентген грудной клетки при боли в груди или одышке).Если лихорадка не подтверждается при обращении, врач решает провести диагностическое обследование. В нашем центре госпитализация не была систематической, но в основном проводилась в случае подтвержденной лихорадки без точного диагноза, чтобы контролировать возможную листерию. Точно так же лечение антибиотиками против Listeria monocytogene в основном рекомендовалось из-за отсутствия уверенности в диагнозе.
культура (UC), энтеровирус ПЦР в крови, вагинальный мазок и гемокультуры для Listeria Monocytogene . Обследование второй линии зависит от материнских симптомов (например: ПЦР-грипп при гриппоподобном синдроме, УЗИ почек при поясничной боли, рентген грудной клетки при боли в груди или одышке).Если лихорадка не подтверждается при обращении, врач решает провести диагностическое обследование. В нашем центре госпитализация не была систематической, но в основном проводилась в случае подтвержденной лихорадки без точного диагноза, чтобы контролировать возможную листерию. Точно так же лечение антибиотиками против Listeria monocytogene в основном рекомендовалось из-за отсутствия уверенности в диагнозе.
2.3. Категоризация этиологии
Этиологии были разделены на две разные группы в соответствии с достоверностью диагноза.Критерии диагноза были определены CE и OP. Все этиологии были затем классифицированы CE. В редких случаях трудностей с классификацией этиологии случаи рассматривались JS.
- • Достоверность диагноза
- — Внутриматочная инфекция: лихорадка в контексте преждевременного разрыва плодных оболочек, связанная по крайней мере с одним дополнительным критерием из следующих: стойкая тахикардия плода, болезненные сокращения матки, самопроизвольные роды или наличие гнойных околоплодных вод. как французское руководство [ 9 ].
- — Острый пиелонефрит: боль в пояснице и положительный результат посева мочи без другого наиболее вероятного диагноза
- — Грипп: носоглоточная ПЦР-положительная реакция на грипп A / B
- — Листериоз: положительная гемокультура на Listeria monocytogene
- — Другое: доказательство диагноза, объясняющее лихорадка с этиологией, не поддающейся классификации в упомянутых выше категориях
- • Вероятность постановки диагноза (только при отсутствии определенного диагноза)
- — Распространенная вирусная инфекция: гриппоподобные симптомы, т.е.озноб, головная боль, миалгия, астения, кашель без другого наиболее вероятного диагноза
- — Вирусный острый гастроэнтерит: совместимые симптомы (кишечное расстройство, тошнота / рвота, боль в животе) без какого-либо другого наиболее вероятного диагноза
- — Неизвестно: этиология не обнаружена, например .
 нет симптомов или обследования, совместимых с каким-либо из перечисленных выше диагнозов.
нет симптомов или обследования, совместимых с каким-либо из перечисленных выше диагнозов.
Каждой консультации присваивался один диагноз, если было возможно два диагноза, выбирался тот, который с большей вероятностью.
2.4. Комитет по статистическому анализу и этике
Непрерывные данные были представлены в виде медиан и 25–75 перцентилей. Категориальные данные были представлены в виде количеств и процентов. Для описания результатов был оценен 95% доверительный интервал. Для категориальных данных были выполнены точный критерий Фишера или хи-квадрат. Статистический анализ проводился с использованием программного обеспечения R (версия 3.5.1)
. Это исследование было одобрено институциональным наблюдательным советом (статус статуса IRB 00 006 477) номер 2018-032.
3. Результаты
3.1. Диагнозы
За период исследования в один год 3315 пациенток наблюдались по поводу их беременности и 121 консультировались по поводу лихорадки дома или в отделениях неотложной помощи, то есть 3,6% (95% доверительный интервал [3; 4. 3]. Для 21 из них. пациентов, медицинские карты были признаны неполными и были исключены (
). Мы сравнили характеристики пациентов в соответствии с подтверждением лихорадки при обращении (N = 45; 45%; 95% ДИ 35–55) с лихорадкой, зарегистрированной только дома (N = 55; 55% 95% ДИ 45–65) () .
3]. Для 21 из них. пациентов, медицинские карты были признаны неполными и были исключены (
). Мы сравнили характеристики пациентов в соответствии с подтверждением лихорадки при обращении (N = 45; 45%; 95% ДИ 35–55) с лихорадкой, зарегистрированной только дома (N = 55; 55% 95% ДИ 45–65) () .
Блок-схема. Женщины, поступившие по поводу лихорадки во время беременности в отделение неотложной помощи с 01.08.2016 по 31.07.2017.
Средний возраст пациентов составлял 30 лет [IQR 26–32]. Ни у одного пациента не было ранее существовавшего диабета, иммунодефицита или иммуносупрессивной терапии, и все они были серонегативными по ВИЧ, гепатиту С и сифилису. Большинство консультаций прошло в холодное время года (73% с октября по март). Характеристики не различались между двумя группами ( ) за исключением периода консультации (зима чаще была в группе без подтвержденной лихорадки, p <0.005).
Таблица 1
Характеристика 100 включенных беременных женщин по статусу лихорадки при обращении (подтверждено или только дома).
| Все пациенты (n = 100) | Лихорадка при обращении (n = 45) | Лихорадка только дома (n = 55) | P Значение * | ||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| N | % | N | % | N | % | ||||||||||||||
| Демография | 9016 9 9016 . | ||||||||||||||||||
| 17 | 17 | 11 | 24 | 6 | 11 | ||||||||||||||
| 66 | 66 | 25 | 5670 | 17 | 17 | 9 | 20 | 8 | 15 | ||||||||||
| Четность | 0. 86 86 | ||||||||||||||||||
| 50 | 50 | 21 | 47 | 29 | 53 | ||||||||||||||
| 27 | 27 | 13 | 27 | 13 | 2970 | 23 | 23 | 11 | 24 | 12 | 22 | ||||||||
| Беременность | Тип гестации | 901 901 | 901 901 | 95 | 42 | 93 | 53 | 96 | 0. 65 65 | ||||||||||
| 5 | 5 | 3 | 7 | 2 | 4 | ||||||||||||||
| Иммунизация против краснухи | 93 | 93 | 1 | 93 | 93 | 41 | 93 0,69 | ||||||||||||
| Иммунизация от токсоплазмоза | 43 | 43 | 22 | 49 | 20 | 36 | 0,22 | ||||||||||||
| Гепатит B | 9016 | ||||||||||||||||||
| 78 | 78 | 34 | 76 | 44 | 80 | 0. 63 63 | |||||||||||||
| 20 | 20 | 10 | 22 | 10 | 28 | 0,62 | |||||||||||||
| 2 | 2 | 2 | 2 | 1 | 1 | 1 | 1 | 1 | 1 1 | ||||||||||
| 0 | 0 | 0 | 0 | 0 | 0 | 1 | |||||||||||||
| Диабет | 19 | 19 | 1 | 1 | |||||||||||||||
| Консультация | Гестационный возраст | 9016 | 9016 9017 9016 9017 9017 9017 9017 9016 | 0. 53 53 | |||||||||||||||
| 36 | 36 | 19 | 42 | 18 | 33 | 0,4 | |||||||||||||
| 19 | 19 | 19 | 19 | 1 | 0,8|||||||||||||||
| 32 | 32 | 14 | 31 | 18 | 33 | 1 | |||||||||||||
| Месяц консультации | 9 | 709 | 73 | 73 | 24 | 53 | 49 | 89 | <0. 005 005 | ||||||||||
| 27 | 27 | 21 | 47 | 6 | 11 | <0,005 | |||||||||||||
| Антибиотикотерапия до консультации | 5 | 5 | 1 | ||||||||||||||||
Что касается этиологии лихорадки, 42 пациента (42%; 95% ДИ 32–52) имели определенный диагноз: 21 грипп (21%; 95% ДИ 13–29), 11 острый пиелонефрит (11%; 95% ДИ 5–17), 5 внутриматочная инфекция (5%; 95% ДИ 1–9), 5 других (5%; 95% ДИ 1–10) (подробно в
), и 58 пациентов (58%; 95% ДИ 48–67) имели только неопределенный диагноз: 37 распространенных вирусных инфекций (37%; 95% ДИ 28–46), в том числе 2 случая риновируса, диагностированного с помощью мультиплексной ПЦР, 6 вирусных инфекций. острый гастроэнтерит (6%; 95% ДИ 1–11) и 15 неизвестных (15%; 95% ДИ 8–22).(). О определенном диагнозе чаще сообщали у женщин с подтвержденной лихорадкой при обращении, чем у женщин, которые сообщили о лихорадке только дома (60% против 27%, p = 0,001). Случаев листерии не диагностировано. Распространенная вирусная инфекция определяется как связь лихорадки с одним или несколькими гриппоподобными симптомами (озноб, головная боль, миалгия, астения, кашель), тогда как в случае отсутствия симптомов, связанных с лихорадкой, мы классифицировали как неизвестный диагноз (N = 15).
острый гастроэнтерит (6%; 95% ДИ 1–11) и 15 неизвестных (15%; 95% ДИ 8–22).(). О определенном диагнозе чаще сообщали у женщин с подтвержденной лихорадкой при обращении, чем у женщин, которые сообщили о лихорадке только дома (60% против 27%, p = 0,001). Случаев листерии не диагностировано. Распространенная вирусная инфекция определяется как связь лихорадки с одним или несколькими гриппоподобными симптомами (озноб, головная боль, миалгия, астения, кашель), тогда как в случае отсутствия симптомов, связанных с лихорадкой, мы классифицировали как неизвестный диагноз (N = 15).
Таблица 2
Этиология 100 включала беременных женщин в соответствии с лихорадкой на момент обращения (подтверждено или только дома).
| Все пациенты (n = 100) | Лихорадка при обращении (n = 45) | Лихорадка только дома n = 55) | ||
|---|---|---|---|---|
| Определенный диагноз | 9 | 21 (21%) | 10 (22%) | 11 (20%) |
| Острый пиелонефрит | 11 (11%) | 8 (18%) | 3 (6%) | |
| Внутриматочная инфекция | 5 (5%) | 5 (11%) | 0 (0%) | |
| Другое | 5 (5%) | 4 (9%) 1 | 1 (2%) 2 | |
| Неопределенный диагноз | Распространенная вирусная инфекция | 37 (37%) | 11 (25%) | 26 (47%) |
| Вирусный острый гастроэнтерит | 90 6 (6%)0 (0%) | 6 (10%) | ||
| Неизвестно диагноз | 15 (15%) | 7 (15%) | 8 (15%) |
Внутриутробные инфекции произошли у пациентов, у всех которых был преждевременный разрыв плодных оболочек: у трех доношенных и одного в 22 WG в контекст известной цервикальной несостоятельности. Последний случай произошел в случае длительного разрыва плодных оболочек: PPROM был диагностирован при 17 Вт G, а внутриматочная инфекция — при 31 Вт G. Все пациентки были в родах, за исключением двух, доношенных, для которых было необходимо вызвать роды.
Последний случай произошел в случае длительного разрыва плодных оболочек: PPROM был диагностирован при 17 Вт G, а внутриматочная инфекция — при 31 Вт G. Все пациентки были в родах, за исключением двух, доношенных, для которых было необходимо вызвать роды.
3.2. Госпитализация и осложнения
В группе с подтвержденной лихорадкой на момент обращения 46% (21 из 45 пациентов; 95% ДИ 32–62) были госпитализированы, в среднем на 3 дня [IQR 2–4] и 22% (10 из 45 пациентов; 95% ДИ 10–34) имели осложнения со стороны матери или плода ( ).Осложнениями для плода были: 2 (4%) ранний выкидыш, 2 (4%) поздний выкидыш, 2 (4%) преждевременные роды при 31 W G и 26 W G, 1 (2%) мертворождение. Осложнениями со стороны матери были: 1 (2%) госпитализация по поводу болезненных сокращений матки без преждевременных родов, 3 (6%) тяжелый сепсис, 1 дополнительная пациентка (2%), потребовавшая госпитализации в отделение интенсивной терапии.
Таблица 3
Осложнения и госпитализация из 100 включенных беременных женщин в соответствии со статусом лихорадки при обращении (подтверждено или только дома).
| Все пациенты (n = 100) | Лихорадка при обращении (n = 45) | Лихорадка только дома (n = 55) | P Значение * | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| Госпитализация | Частота | 25 (25%) | 21 (46%) | 4 (7%) | <0,001 | ||||||
| Средняя продолжительность [IQR] | 3 [2–4] | 3 [ 2–4] | 2,5 [1,75–3] | ||||||||
| Осложнения плода | Недоношенность 3 | 2 | 2 | 0 | 0. 2 2 | ||||||
| Выкидыш на позднем сроке 2 | 2 | 2 | 0 | 0,2 | |||||||
| IUFD | 2 | 1 | 1 | 90149001 9030 1 | 1 | 1 | 1 | 4 | 2 | 2 | 1 |
| Всего | 10 (10%) | 7 (15%) | 3 (5%) | 0,1 | |||||||
| Осложнения матери 16709 | 9011 | 1 | 0 | 0. 45 45 | |||||||
| Тяжелый сепсис | 3 | 3 | 0 | 0,08 | |||||||
| Угрожающие преждевременные роды | 1 | 1 | 0 | % 0,4 | 5 (11%) | 0 (0%) | 0,01 | ||||
| Всего осложнений | 13 (13%) 1 | 10 (22%) 1 | 3 (5%) 1 | 0. 01 01 | |||||||
Ранний выкидыш произошел на 11 и 6 Вт G, один из которых был вызван общей вирусной инфекцией, а другой — положительным результатом ПЦР на грипп. Поздний выкидыш коснулся двух пациенток. Первый произошел в 19 Вт G после госпитализации по поводу лихорадки, схваток и кровотечения, связанных с субхорионической гематомой. Другой был внутриматочной инфекцией при 22 Вт G, упомянутой выше.
Одной из преждевременных родов была внутриматочная инфекция при 31 Вт G с PPROM, указанным выше. Другие преждевременные роды произошли у пациентки, госпитализированной при 26 Вт G по поводу кровотечения и сокращения матки с температурой 38 ° C (100.4 ° F) без признаков внутриматочной инфекции. Пациентке через два дня после госпитализации было выполнено кесарево сечение по поводу неудовлетворительной частоты сердечных сокращений плода и самопроизвольных родов. Бактериологический образец после рождения отрицательный.
Мертворождение произошло после добровольной интоксикации 10 таблетками мизопростола внутри влагалища при 21 Вт G. Пациентка представила тяжелый случай гипертермии при 40,7 ° C (105,3 ° F). Другой этиологии лихорадки не обнаружено.
Пациентка представила тяжелый случай гипертермии при 40,7 ° C (105,3 ° F). Другой этиологии лихорадки не обнаружено.
Одному пациенту потребовалась госпитализация в реанимацию по поводу герпетического менингита.Она проконсультировалась при 38 Вт G с лихорадкой (38,6 ° C / 101,5 ° F), ознобом, рвотой, головной болью и признаками спутанности сознания. ПЦР на ВПГ в спинномозговой жидкости положительный. Кесарево сечение было решено на 38 Вт G после клинического ухудшения с гемодинамической нестабильностью. Пациент родил ребенка мужского пола массой 3200 г, ПЦР ВПГ у новорожденного был отрицательным, и он имел нормальное развитие. Госпитализация матери осложнилась пневмонией, и она смогла покинуть отделение интенсивной терапии через 14 дней.
И госпитализации, и осложнения были менее частыми в группе без подтвержденной лихорадки при обращении (точный тест Фишера p <0.001 и p = 0,01 соответственно). Среди них у 3 из 55 (5%; 95% ДИ 0–11) были осложнения: выкидыш при 7 и 8 Вт G и гибель плода при 15 Вт G без какой-либо другой причины. Пациент обратился за консультацией по поводу лихорадки 38 ° дома, не подтвержденной при обращении, связанной с головной болью и болью в груди. Индукция родов прошла без осложнений и температуры; у плода не было явных пороков развития. Среди пациентов с неподтвержденной лихорадкой 4 из 55 (7%; 95% ДИ 0,2–14) были госпитализированы в среднем на 2,5 дня [IQR 1.75-3].
Пациент обратился за консультацией по поводу лихорадки 38 ° дома, не подтвержденной при обращении, связанной с головной болью и болью в груди. Индукция родов прошла без осложнений и температуры; у плода не было явных пороков развития. Среди пациентов с неподтвержденной лихорадкой 4 из 55 (7%; 95% ДИ 0,2–14) были госпитализированы в среднем на 2,5 дня [IQR 1.75-3].
Мы также сравнили частоту госпитализаций и осложнений в зависимости от того, был ли установлен точный диагноз. Частота госпитализаций была ниже среди пациентов с неопределенным диагнозом, 7/58 (12%; 95% ДИ 4–20), чем среди пациентов с определенным диагнозом: 18 из 42 госпитализаций, 43%, p <0,001). Частота осложнений не различалась: 8/58 (14% (95% ДИ 5–22) для неопределенного диагноза по сравнению с 5/42 осложнениями, 12%, для пациентов с достоверностью диагноза p = 1.0).
3.3. Биологические результаты
Среди всех пациентов у 43% (43/100) были анализы крови на C-реактивный белок (CRP), 29/45 женщин с лихорадкой в отделении неотложной помощи и 14/55 женщин с лихорадкой только дома. Уровни CRP достоверно не различались в группе с осложнениями, чем в группе без осложнений. (29,7 мг / л против 45,8 мг / л, p = 0,221). (
). Более того, 25% пациентов (2/8) в группе с осложнениями имели отрицательный CRP (<6 мг / л), а 9% пациентов (3/35) имели отрицательный CRP в группе без осложнений.Отрицательная прогностическая ценность положительного CRP для неблагоприятного исхода составила 60%.
Уровни CRP достоверно не различались в группе с осложнениями, чем в группе без осложнений. (29,7 мг / л против 45,8 мг / л, p = 0,221). (
). Более того, 25% пациентов (2/8) в группе с осложнениями имели отрицательный CRP (<6 мг / л), а 9% пациентов (3/35) имели отрицательный CRP в группе без осложнений.Отрицательная прогностическая ценность положительного CRP для неблагоприятного исхода составила 60%.
Сравнительный уровень С-реактивного белка (СРБ) в мг / л и лейкоцитов на момент консультации по поводу лихорадки в группе с осложнениями беременности и группе без осложнений.
Среди всех пациентов 58% (58/100) прошли анализ крови на лейкоциты (WCC), 37/45 женщин с лихорадкой в отделении неотложной помощи и 21/55 женщин с лихорадкой только дома. Уровни WCC в группе с осложнениями были достоверно выше, чем в группе без осложнений.(14070 × 10 9 / л по сравнению с 10720 × 10 9 / л [IQR 8100; 13 063] p = 0,03) ().
3.4. Назначение антибиотиков и лечение матери
Среди всех включенных женщин 45% (45/100) получали антибиотики и 29% (29/100) получали антибиотики, направленные против листерий (амоксициллин 2 г х 3 в день до получения результатов посева крови). Внутриматочная инфекция и острый пиелонефрит лечились соответствующими антибиотиками. Среди 21 пациента с гриппом (положительный результат ПЦР) 15 получали осельтамивир (75 мг x 2 в день в течение пяти дней), а остальные шесть пациентов не получали осельтамивир, поскольку симптомы возникли более чем за 48 ч до консультации.Еще три пациента получали осельтамивир, хотя тест ПЦР был отрицательным. Среди 32 пациентов с подтвержденной лихорадкой при поступлении и отсутствием острого пиелонефрита или внутриутробной инфекции вероятностный антибиотик против Listeria monocytogene был назначен 19 пациентам (59%, 19/32). Случаев листерии не диагностировано. Назначение антибиотиков чаще было среди женщин с подтвержденной лихорадкой при обращении, чем среди женщин, которые сообщили о лихорадке только дома (75% против 20%, p <0.001).
Внутриматочная инфекция и острый пиелонефрит лечились соответствующими антибиотиками. Среди 21 пациента с гриппом (положительный результат ПЦР) 15 получали осельтамивир (75 мг x 2 в день в течение пяти дней), а остальные шесть пациентов не получали осельтамивир, поскольку симптомы возникли более чем за 48 ч до консультации.Еще три пациента получали осельтамивир, хотя тест ПЦР был отрицательным. Среди 32 пациентов с подтвержденной лихорадкой при поступлении и отсутствием острого пиелонефрита или внутриутробной инфекции вероятностный антибиотик против Listeria monocytogene был назначен 19 пациентам (59%, 19/32). Случаев листерии не диагностировано. Назначение антибиотиков чаще было среди женщин с подтвержденной лихорадкой при обращении, чем среди женщин, которые сообщили о лихорадке только дома (75% против 20%, p <0.001).
4. Обсуждение
Хотя лихорадка во время беременности является частой клинической проблемой, это первое исследование, в котором оценивается распространенность различной этиологии и описывается лечение и осложнения. В большинстве случаев после первичного обследования диагноз оставался неопределенным (58%). Когда лихорадка была подтверждена при обращении, у 22% развились осложнения со стороны матери или плода. Когда к концу обследования диагноз не был установлен, большинство (59%) получали антибиотикотерапию, направленную на Listeria monocytogenes .Неопределенный диагноз не был связан с продолжительностью пребывания в больнице или более высоким уровнем осложнений. Большая часть осложнений, вероятно, объясняется тем, что пациенты, обращающиеся в отделение неотложной помощи больницы, являются, вероятно, наиболее тяжелыми случаями. Хотя пациентам рекомендуется обращаться в отделение неотложной помощи в случае температуры> 38 ° C, вполне вероятно, что некоторые из пациентов с наименее тяжелыми заболеваниями могли сначала проконсультироваться со своим лечащим врачом, и поэтому наше исследование может быть смещено в сторону наиболее тяжелых. пациенты.Частота лихорадки во время беременности (т.е.
В большинстве случаев после первичного обследования диагноз оставался неопределенным (58%). Когда лихорадка была подтверждена при обращении, у 22% развились осложнения со стороны матери или плода. Когда к концу обследования диагноз не был установлен, большинство (59%) получали антибиотикотерапию, направленную на Listeria monocytogenes .Неопределенный диагноз не был связан с продолжительностью пребывания в больнице или более высоким уровнем осложнений. Большая часть осложнений, вероятно, объясняется тем, что пациенты, обращающиеся в отделение неотложной помощи больницы, являются, вероятно, наиболее тяжелыми случаями. Хотя пациентам рекомендуется обращаться в отделение неотложной помощи в случае температуры> 38 ° C, вполне вероятно, что некоторые из пациентов с наименее тяжелыми заболеваниями могли сначала проконсультироваться со своим лечащим врачом, и поэтому наше исследование может быть смещено в сторону наиболее тяжелых. пациенты.Частота лихорадки во время беременности (т.е.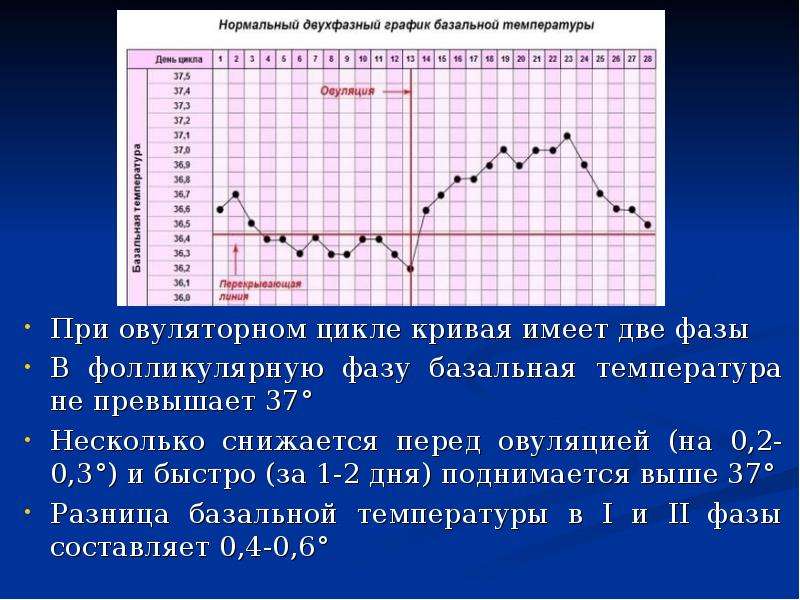 3,6%), вероятно, недооценена, потому что некоторые пациентки могли проконсультироваться в другом месте или нет.
3,6%), вероятно, недооценена, потому что некоторые пациентки могли проконсультироваться в другом месте или нет.
Грипп был одной из наиболее частых причин в нашей серии исследований. Тест на грипп обычно проводился с использованием специфической ПЦР, но в пяти случаях была проведена мультиплексная ПЦР, выявившая два положительных случая на риновирусы. Два ретроспективных исследования, проведенных во время пандемии гриппа 2009–2010 гг., Выявили у беременных женщин с гриппоподобными симптомами, уровень респираторных вирусов, не связанных с гриппом, составил 23% и уровень гриппа h2N1 составил от 31 до 42%, аналогично нашим результатам [ 10 , 11 ].Мультиплексная ПЦР не использовалась на регулярной основе, потому что это дорого и требует много времени, хотя эта стратегия, возможно, могла бы избежать использования антибиотиков и госпитализаций. В некоторых исследованиях оценивалось клиническое и экономическое влияние тестов на множественные респираторные вирусы с разными результатами, но это никогда не оценивалось на популяции беременных [ 12 ].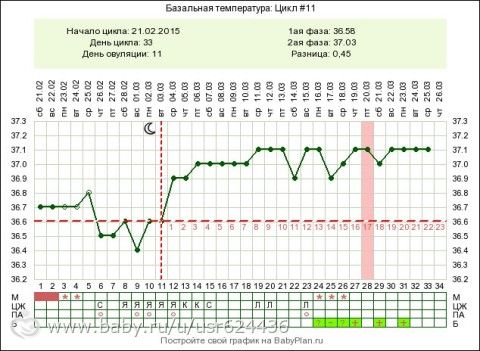 Другой альтернативой стандартной ПЦР гриппа в реальном времени, результаты которой часто выдаются через несколько часов, является использование быстрого молекулярного анализа.Недавнее исследование выявило преимущества госпитализации и употребления антибиотиков, но не дало никакого экономического эффекта [ 13 ]. Некоторые другие новые биологические тесты, такие как биосигнатура РНК, являются многообещающими, но нуждаются в валидации [ 14 ]. В этом исследовании CRP, по-видимому, не является предиктором неблагоприятного исхода, в отличие от лейкоцитов. Однако небольшое количество пациентов и ретроспективный дизайн нашего исследования требуют тщательной интерпретации этих результатов. Хотя в нашем отделении неотложной помощи есть протокол по контролю температуры, его не всегда соблюдали.Например, СРБ и гемограмма выполнялись только в 58% консультаций, а ПЦР на энтеровирус никогда не назначалась, хотя теперь мы рекомендуем проводить ее систематически, учитывая риски для плода и новорожденного, о которых недавно сообщалось ( 15 ).
Другой альтернативой стандартной ПЦР гриппа в реальном времени, результаты которой часто выдаются через несколько часов, является использование быстрого молекулярного анализа.Недавнее исследование выявило преимущества госпитализации и употребления антибиотиков, но не дало никакого экономического эффекта [ 13 ]. Некоторые другие новые биологические тесты, такие как биосигнатура РНК, являются многообещающими, но нуждаются в валидации [ 14 ]. В этом исследовании CRP, по-видимому, не является предиктором неблагоприятного исхода, в отличие от лейкоцитов. Однако небольшое количество пациентов и ретроспективный дизайн нашего исследования требуют тщательной интерпретации этих результатов. Хотя в нашем отделении неотложной помощи есть протокол по контролю температуры, его не всегда соблюдали.Например, СРБ и гемограмма выполнялись только в 58% консультаций, а ПЦР на энтеровирус никогда не назначалась, хотя теперь мы рекомендуем проводить ее систематически, учитывая риски для плода и новорожденного, о которых недавно сообщалось ( 15 ).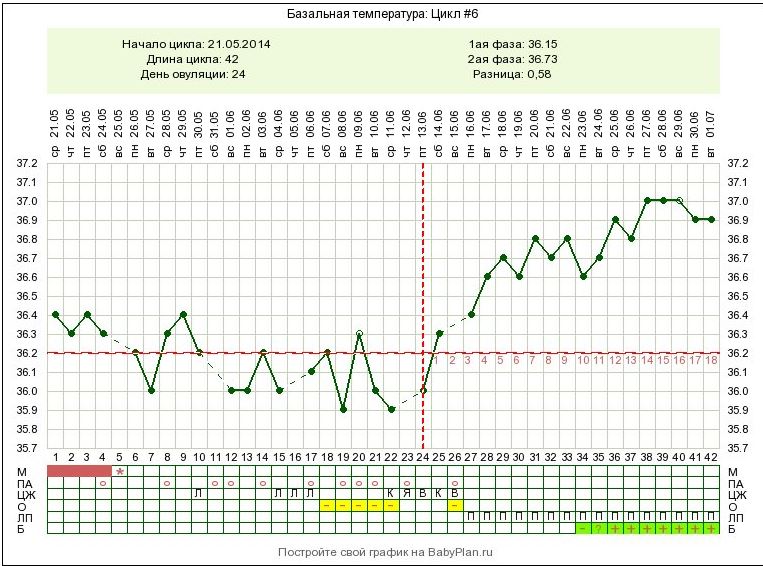
Текущая пандемия COVID-19 демонстрирует, что выполнение быстрой диагностики у беременных с лихорадкой позволяет получить надлежащий уход, включая госпитализацию по сравнению с амбулаторным лечением, а также необходимость назначения антибиотиков.
Наше исследование демонстрирует, что лихорадка во время беременности связана с высокой частотой нежелательных явлений. Основным преимуществом этого исследования является включение всех пациентов, обращающихся по поводу лихорадки, и, следовательно, включая тех, у которых диагноз не был определен. Нет ответа для пациентов, которые сообщили о лихорадке только дома, хотя клиницисты регулярно сталкиваются с этой ситуацией. Анализ этой популяции в наших исследованиях — оригинальный подход. Эти пациенты в основном исключены из других исследований, хотя этиология или воспаление, связанное с лихорадкой, также может иметь для них последствия [ 16 , 17 ].В этой подгруппе мы обнаружили значительную частоту осложнений (14%), половину от общего числа осложнений, даже если осложнения, вероятно, чаще всего являются результатом этиологии или воспаления, а не лихорадки как таковой. Из-за этого результата, который не был показан до сих пор, представляется необходимым провести дальнейшие проспективные исследования для оценки частоты осложнений в случае лихорадки, даже если в случаях, когда диагноз неясен. Частота осложнений была ниже, когда лихорадка не была подтверждена, что, возможно, было связано с менее тяжелыми инфекциями и, в неизвестной степени, с завышением температуры при приеме дома.Ведение беременных женщин с лихорадкой в домашних условиях, не подтвержденных при обращении, ранее не описывалось.
Из-за этого результата, который не был показан до сих пор, представляется необходимым провести дальнейшие проспективные исследования для оценки частоты осложнений в случае лихорадки, даже если в случаях, когда диагноз неясен. Частота осложнений была ниже, когда лихорадка не была подтверждена, что, возможно, было связано с менее тяжелыми инфекциями и, в неизвестной степени, с завышением температуры при приеме дома.Ведение беременных женщин с лихорадкой в домашних условиях, не подтвержденных при обращении, ранее не описывалось.
Лечение лихорадки во время беременности, особенно количество назначений антибиотиков, никогда не оценивалось, в отличие от других групп населения (отделения неотложной помощи для взрослых или детей), хотя введение антибиотиков беременным женщинам намного чаще, чем в этих группах населения. Помимо аллергического риска, экономической эффективности и проблемы устойчивости к антибиотикам, недавние данные свидетельствуют о том, что антибиотикотерапия во время беременности может влиять на микробиоту новорожденного и на риск диабета и ожирения [ 7 , [18] , [19] , [20] ]. У большинства пациентов (58%) в конце консультации ставится неуверенный диагноз, и рассматривается листериоз, учитывая высокий риск осложнений, включая потерю плода. Это может привести к чрезмерному назначению антибиотиков, несмотря на редкость диагноза (около 30 случаев в год во Франции на 800 000 новорожденных). В исследовании, проведенном Charlier et al. из 107 случаев инфицирования плода Listeria monocytogenes только 5% пациентов имели изолированную лихорадку. [ 21 ] Мы считаем, что разработка более надежных диагностических и прогностических стратегий снизит количество ненужных госпитализаций, ненужных назначений антибиотиков и, следовательно, экономических затрат, при этом мы будем более бдительны, когда существует значительный риск осложнений.
У большинства пациентов (58%) в конце консультации ставится неуверенный диагноз, и рассматривается листериоз, учитывая высокий риск осложнений, включая потерю плода. Это может привести к чрезмерному назначению антибиотиков, несмотря на редкость диагноза (около 30 случаев в год во Франции на 800 000 новорожденных). В исследовании, проведенном Charlier et al. из 107 случаев инфицирования плода Listeria monocytogenes только 5% пациентов имели изолированную лихорадку. [ 21 ] Мы считаем, что разработка более надежных диагностических и прогностических стратегий снизит количество ненужных госпитализаций, ненужных назначений антибиотиков и, следовательно, экономических затрат, при этом мы будем более бдительны, когда существует значительный риск осложнений.
Ограничениями этого исследования являются размер нашей популяции и ее ретроспективный характер наблюдений. Нет никаких подтвержденных критериев для прогнозирования осложнения, когда у беременной женщины появляется лихорадка, за исключением конкретных диагнозов, таких как внутриутробная инфекция.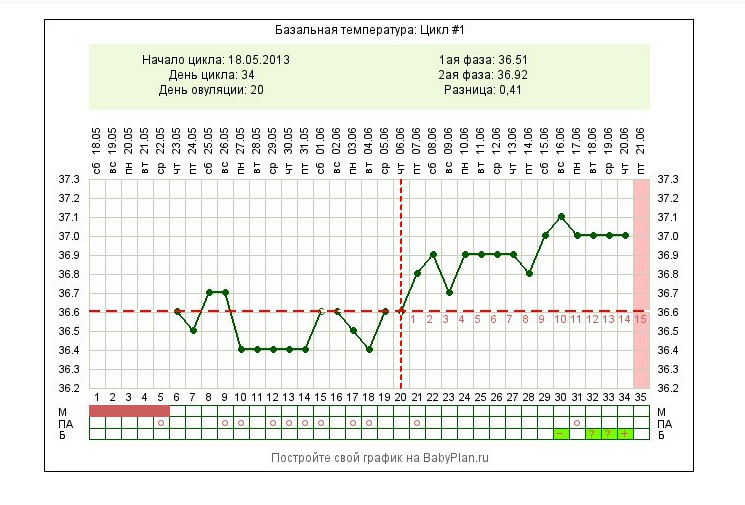 Небольшая численность нашей популяции не позволяет нам делать такого рода прогнозы. Поскольку наша серия была ретроспективной, некоторые данные могут отсутствовать. Выявлены все женщины с температурой 38 ° C и выше на момент обращения.Однако о лихорадке перед представлением можно недооценивать. Кроме того, хотя все рецепты на лекарства регистрировались, фактическое потребление антибиотиков, особенно в отношении продолжительности лечения, могло варьироваться в зависимости от соблюдения пациентом режима лечения. Классификация этиологии проводилась несколькими наблюдателями, но в некоторых случаях симптомы были необычными и систематически не подтверждались микробиологическими или гистологическими исследованиями. Например, только в случае позднего выкидыша был проведен плацентарный анализ, который подтвердил гистологическую внутриматочную инфекцию.К сожалению, для других пациентов анализ плаценты был недоступен.
Небольшая численность нашей популяции не позволяет нам делать такого рода прогнозы. Поскольку наша серия была ретроспективной, некоторые данные могут отсутствовать. Выявлены все женщины с температурой 38 ° C и выше на момент обращения.Однако о лихорадке перед представлением можно недооценивать. Кроме того, хотя все рецепты на лекарства регистрировались, фактическое потребление антибиотиков, особенно в отношении продолжительности лечения, могло варьироваться в зависимости от соблюдения пациентом режима лечения. Классификация этиологии проводилась несколькими наблюдателями, но в некоторых случаях симптомы были необычными и систематически не подтверждались микробиологическими или гистологическими исследованиями. Например, только в случае позднего выкидыша был проведен плацентарный анализ, который подтвердил гистологическую внутриматочную инфекцию.К сожалению, для других пациентов анализ плаценты был недоступен.
Материнская лихорадка во время беременности и синдром дефицита внимания у потомства с гиперактивностью
Дети, подвергшиеся материнской лихорадке во время беременности, имели повышенный риск получения диагноза СДВГ и усиления симптомов невнимательности в возрасте 8 лет. Повышенный риск диагноза СДВГ был в первую очередь связан с лихорадкой в первом триместре. Симптомы невнимательности были связаны с повышением температуры тела в первом и, в некоторой степени, во втором триместре.После поправки на коварианты связи между лихорадкой и гиперактивностью / импульсивностью не было.
Повышенный риск диагноза СДВГ был в первую очередь связан с лихорадкой в первом триместре. Симптомы невнимательности были связаны с повышением температуры тела в первом и, в некоторой степени, во втором триместре.После поправки на коварианты связи между лихорадкой и гиперактивностью / импульсивностью не было.
Большинство исследований материнской лихорадки во время беременности сосредоточено на врожденных пороках развития (например, дефектах нервной трубки, врожденных пороках сердца, расщелинах ротовой полости 7 ). Также были выявлены ассоциации с аутизмом, церебральным параличом, задержкой развития, снижением успеваемости, психозом, отсутствием настойчивости в выполнении задач и отрицательной эмоциональностью 3,6,7,8 . Наши результаты расширяют эти наблюдения, демонстрируя повышенный риск диагноза СДВГ.
Одно предыдущее исследование пренатальной лихорадки и диагноза СДВГ обнаружило, что связь ограничена лихорадкой на 9-12 неделях беременности 15 . Наши результаты подтверждают, что самый высокий риск связан с воздействием на ранних сроках беременности, но полученные данные также предполагают, что невнимательность связана с повышением температуры тела в более длительный период времени. Настоящее исследование впервые показало, что повторяющиеся эпизоды лихорадки в начале беременности были связаны с повышенным риском как диагноза СДВГ, так и симптомов невнимательности.Дети, подвергшиеся воздействию дважды или более, имели более чем в два с половиной раза более высокие шансы получить диагноз СДВГ по сравнению с детьми, не подвергавшимися воздействию, и у них были самые высокие симптомы невнимательности.
Наши результаты подтверждают, что самый высокий риск связан с воздействием на ранних сроках беременности, но полученные данные также предполагают, что невнимательность связана с повышением температуры тела в более длительный период времени. Настоящее исследование впервые показало, что повторяющиеся эпизоды лихорадки в начале беременности были связаны с повышенным риском как диагноза СДВГ, так и симптомов невнимательности.Дети, подвергшиеся воздействию дважды или более, имели более чем в два с половиной раза более высокие шансы получить диагноз СДВГ по сравнению с детьми, не подвергавшимися воздействию, и у них были самые высокие симптомы невнимательности.
Время пренатального воздействия может повлиять на риск, при этом различные расстройства могут быть результатом вариации воздействия в разные периоды беременности 35 . Такие различия триместра могут отражать влияние на различные фазы развития мозга. Мозг начинает развиваться в начале первого триместра, а производство нейронов начинается в последней части первого триместра 36 . Во втором триместре большинство нейронов переместятся в свои конечные местоположения 3 . Недавнее исследование MoBa показало, что лихорадка во втором триместре особенно связана с риском расстройств аутистического спектра у потомства 6 . Наши результаты показывают, что как диагноз СДВГ, так и симптомы невнимательности могут быть связаны с лихорадкой у матери на ранних сроках беременности. Однако временные эффекты требуют подтверждения в нескольких исследованиях.
Во втором триместре большинство нейронов переместятся в свои конечные местоположения 3 . Недавнее исследование MoBa показало, что лихорадка во втором триместре особенно связана с риском расстройств аутистического спектра у потомства 6 . Наши результаты показывают, что как диагноз СДВГ, так и симптомы невнимательности могут быть связаны с лихорадкой у матери на ранних сроках беременности. Однако временные эффекты требуют подтверждения в нескольких исследованиях.
Несколько материнских инфекций и аутоиммунных заболеваний во время беременности связаны с нарушениями развития нервной системы у потомства, что позволяет предположить, что факторы, общие для этих состояний, могут способствовать повышенному риску. 35,37 .В качестве такого общего фактора была предложена лихорадка 4,35 , и наше исследование дополняет предыдущие знания, исследуя связь между материнской лихорадкой и СДВГ у ребенка напрямую, принимая во внимание время и повторяющиеся воздействия.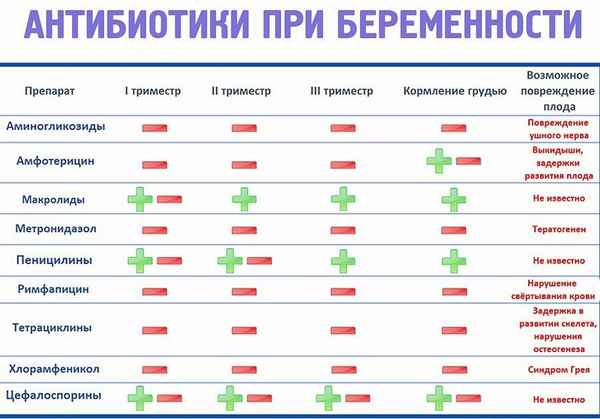 Гипертермия во время беременности связана с несколькими неблагоприятными исходами у потомства, включая задержку роста и дефекты развития как на животных моделях 5,14 , так и на людях 5 . Следовательно, одна только повышенная температура может оказывать тератогенное действие на плод и может оказывать пагубное воздействие на развитие центральной нервной системы 5,35 .Если гипертермия является механизмом, связывающим материнскую лихорадку с СДВГ у потомства, то нынешнее исследование, сфокусированное на более высоких зарегистрированных уровнях лихорадки, может привести к более точным результатам.
Гипертермия во время беременности связана с несколькими неблагоприятными исходами у потомства, включая задержку роста и дефекты развития как на животных моделях 5,14 , так и на людях 5 . Следовательно, одна только повышенная температура может оказывать тератогенное действие на плод и может оказывать пагубное воздействие на развитие центральной нервной системы 5,35 .Если гипертермия является механизмом, связывающим материнскую лихорадку с СДВГ у потомства, то нынешнее исследование, сфокусированное на более высоких зарегистрированных уровнях лихорадки, может привести к более точным результатам.
Альтернативное объяснение связи между лихорадкой и СДВГ у детей состоит в том, что лихорадка является маркером другого основного процесса, например, специфических инфекций или иммунных нарушений, которые способствуют повышенному риску СДВГ. Лихорадка отражает уровни провоспалительных цитокинов, а также других молекул 38 , таким образом, уровни материнских цитокинов могут пересекать плаценту и влиять на развитие мозга плода через механизмы, отличные от гипертермии 35 .
В текущем исследовании общие размеры эффекта были небольшими. Они сопоставимы с ассоциациями между пренатальным воздействием и исходами у детей из других проспективных когортных исследований, которые обычно дают более слабые оценки, чем те, которые сообщаются в исследованиях случай-контроль 7 . Одним из объяснений этого может быть снижение риска смещения дифференциального отзыва при проспективном сборе данных 7,39 . Было высказано предположение, что в развитии СДВГ участвуют несколько факторов окружающей среды, каждый из которых имеет небольшие эффекты 40,41 .Если эта модель верна, для каждого отдельного изученного фактора окружающей среды мы не ожидаем ничего, кроме слабых ассоциаций. Это было замечено как параллель с тысячами генетических вариантов, которые вместе влияют на СДВГ, каждый вариант с чрезвычайно слабой ассоциацией с расстройством 2,40,41 .
Существующие ассоциации между лихорадкой (в любое время во время беременности или в первом триместре) и диагнозом СДВГ аналогичны ассоциациям между лихорадкой у матери во время беременности и нарушениями развития нервной системы или связанными с ними проблемами, как сообщалось в предыдущих проспективных когортных исследованиях (e.грамм. отношение рисков (HR) = 1,4 для аутизма, HR = 1,5 для церебрального паралича, относительный риск (RR) = 1,1 для психозоподобных переживаний, OR = 1,3 для академических проблем и OR = 1,3 для отсутствия настойчивости в выполнении задачи ( 7 ) . Связь, которую мы обнаружили между множественными эпизодами лихорадки в первом триместре и диагнозом СДВГ, была несколько выше, чем эти ранее сообщенные оценки, и ниже, чем сообщенная связь между материнской лихорадкой и шизофренией (OR = 3,7) 7 .
Размеры эффекта в нашем исследовании соответствуют ранее сообщенным ассоциациям между несколькими пренатальными воздействиями и различными исходами у детей из проспективных когортных исследований, такими как материнская лихорадка и дефекты нервной трубки (OR = 1.8) 7 , нервная анорексия у матери и маленький ребенок для гестационного возраста (ОР = 1,5) 42 , прием парацетамола и СДВГ (ОР = 1,3) 43 , лихорадка у матери и врожденные дефекты (ОР = 2,3) 7 , курение и низкий вес при рождении (OR = 1,9) 44 . Что касается симптомов, сообщаемых матерями в нашем исследовании, ассоциации с лихорадкой были сопоставимы с несколькими предыдущими исследованиями различных пренатальных воздействий и постоянных результатов у детей (например, употребление алкоголя матерью и симптомы СДВГ у ребенка (бета = 0.05) 45 , а также курение матери во время беременности и интернализация симптомов у детей (бета = 0,11 и 0,06 — интерпретируется как d Коэна в этом исследовании 46 )). Связь между воздействием нескольких эпизодов лихорадки в начале беременности и симптомами невнимательности в нашем исследовании также была аналогична ранее описанной связи между воздействием алкоголя во время беременности и когнитивными способностями ребенка, о которых сообщалось в метаанализе (d Коэна = 0,13) 47 .
Значение сообщаемых величин эффекта, таких как OR, RR и HR, зависит от абсолютного риска расстройства и воздействия, а также от продолжительности и тяжести расстройства.Как материнская лихорадка во время беременности, так и СДВГ у детей являются обычными явлениями 7,48 . Следовательно, даже слабая связь между материнской лихорадкой и детским СДВГ может иметь значение на популяционном уровне. Это подчеркивается низким возрастом начала СДВГ, устойчивостью к взрослой жизни и тем фактом, что расстройство связано с несколькими неблагоприятными исходами (например, академическими проблемами, злоупотреблением психоактивными веществами, тюремным заключением и смертностью 2 ). Тем не менее, текущие результаты показывают, что у каждого отдельного ребенка, подвергшегося лихорадке во время беременности, скорее всего, не будет развиваться СДВГ или проблемы невнимательности.
СДВГ передается по наследству, и наблюдаемая связь между материнской лихорадкой и детским СДВГ может быть искажена генетическими факторами. В текущем исследовании мы скорректировали материнские симптомы СДВГ, но на связь все же могут влиять неизмеренные общие генетические факторы или факторы окружающей среды, которые увеличивают риск как СДВГ, так и лихорадки. Текущее исследование включало эпизоды лихорадки из нескольких триместров в одну и ту же модель. Можно ожидать, что стабильные смешивающие факторы, такие как общее состояние здоровья матери, систематическая ошибка в отчетности, социально-экономический статус или генетический риск, будут влиять на лихорадку во всех трех триместрах, и менее вероятны в качестве объяснения специфических для триместра ассоциаций с СДВГ у детей.Тем не менее, мы не можем исключить смешение, связанное с конкретным триместром.
Ранее было показано, что использование ацетаминофена во время беременности связано с СДВГ 20,21 . В недавнем исследовании MoBa долгосрочное использование парацетамола во время беременности было связано с повышенным риском развития СДВГ у потомства. Однако кратковременное употребление было связано со снижением риска. Эти результаты согласуются с данными, полученными в исследовании риска аутизма в MoBa, где использование ацетаминофена было связано со снижением риска у матерей с лихорадкой во время беременности 6 .Наши результаты показали, что риск диагноза СДВГ и уровень симптомов невнимательности были одинаковыми независимо от того, принимала мать парацетамол от лихорадки или нет. Это говорит о том, что связь между лихорадкой во время беременности и СДВГ у детей не связана с пагубными последствиями использования парацетамола у женщин с лихорадкой. Кроме того, наблюдение о том, что использования ацетаминофена недостаточно для снижения риска, связанного с лихорадкой, согласуется с моделью, в которой более широкий набор врожденных иммунных ответов способствует развитию СДВГ и невнимательности.Один из способов проанализировать вклад врожденной иммунной системы с использованием данных анкеты — изучить влияние нестероидных противовоспалительных препаратов (например, ибупрофена). Однако их количество невелико, поскольку беременным женщинам часто не рекомендуют принимать эти препараты во время беременности. Очень немногие женщины в текущем исследовании использовали жаропонижающие препараты, кроме ацетаминофена.
Настоящее исследование не выявило микробных причин лихорадки и иммунных реакций. Дальнейшие исследования должны изучить, какие пренатальные инфекции и воспалительные реакции могут увеличить риск отрицательных исходов у потомства 6 .
Сильные стороны исследования включают большой размер выборки и предполагаемый сбор данных. Однако некоторые ограничения заслуживают рассмотрения. Только около 40% приглашенных женщин согласились на участие, что потенциально снижает возможность обобщения наших результатов. Женщины моложе 25 лет, с низким уровнем образования и курящие были недопредставлены 44 . Однако было обнаружено, что распространенность СДВГ, психосоциальные невзгоды и глобальное функционирование детей одинаковы в МоБа и в норвежском населении в целом 49 .Кроме того, связи между переменными имеют тенденцию быть более устойчивыми к выборочному отсутствию ответа, чем оценки средних значений и частот 44,50 .
Некоторые участники, ответившие на первую анкету, не вернули более поздние анкеты. Преимуществом настоящего исследования было включение диагностических результатов на основе регистра для всех детей, независимо от ответов на анкету. В анализ по триместру были включены только женщины, ответившие на все три вопросника по лихорадке, что потенциально вносило систематическую ошибку.Однако отчеты о лихорадке в первой анкете выявили лишь минимальные различия между теми, кто отправил и не вернул более поздние анкеты на 30 неделе гестации и через 6 месяцев после рождения. Среди первых 3,1% сообщили о лихорадке, 0,2% имели два или более эпизода, а 1,2% использовали парацетамол для снятия лихорадки в первом триместре. Среди последних соответствующие цифры составили 3,3%, 0,2% и 1,1%. Кроме того, датское исследование обнаружило небольшие эффекты отсутствия ответа при последующем наблюдении в аналогичной когорте новорожденных 51 .
Сильной стороной настоящего исследования являются повторные измерения лихорадки во время беременности. Тем не менее, самооценка лихорадки может быть низкой и, таким образом, уменьшать оценку ассоциации. Некоторые исследования могут указывать на то, что ложноотрицательные результаты более распространены, чем ложноположительные, в отношении самооценки лихорадки 52,53 , а это означает, что занижение сведений может быть самой большой проблемой. Поскольку в текущем исследовании группа женщин без лихорадки очень велика, некоторые ложноотрицательные результаты вряд ли сильно повлияют на результаты.Нам не удалось обнаружить несколько эпизодов лихорадки в течение каждого четырехнедельного периода в первом триместре. Следовательно, некоторые женщины, действительно испытывающие несколько эпизодов лихорадки (например, два эпизода на 0–4 неделях гестации), могли быть закодированы как имеющие только один эпизод лихорадки. Таким образом, эти женщины не участвовали в оценке связи между множественными эпизодами лихорадки и исходами для ребенка.
Самостоятельная лихорадка также может быть предметом систематических ошибок, если завышенная или недооценка температуры связана с переменными, связанными с СДВГ у детей.Например, существующие ассоциации могут быть раздутыми или ослабленными, если женщины с СДВГ по какой-то причине систематически чаще или занижают лихорадку, чем женщины без СДВГ.
Доля женщин, сообщивших о лихорадке во время беременности, в текущем исследовании была ниже, чем в датской когорте новорожденных 15 и Национальном исследовании по профилактике врожденных дефектов 54 . Это может быть связано с занижением сведений о лихорадке в текущем исследовании или с нашим определением лихорадки как температуры выше 38.5 градусов по Цельсию. В датской когорте родившихся большинство случаев лихорадки было классифицировано как низкая интенсивность (низкая температура и / или непродолжительность).
Информация об использовании ацетаминофена представляла собой только переменную да / нет для каждого периода лихорадки, без информации о продолжительности или дозировке. Мы не можем исключить, что результаты были бы другими при более подробной информации об этом.
У нас не было информации об употреблении психоактивных веществ женщинами или психотических эпизодах до или во время беременности.Это могло иметь необъективные результаты.
У некоторых детей может быть недиагностированный СДВГ. Это может быть особенно актуально для самых маленьких детей, поскольку распространенность СДВГ в NPR увеличивается с 5 до 11 лет 55 . В конце периода наблюдения только 3,2% детей в нашей выборке были в возрасте 7 лет, а половине детей было 11 лет и старше. Возрастные различия в вероятности получения диагноза учитывались путем корректировки анализов на год рождения ребенка.
Третий триместр | Johns Hopkins Medicine
дородовых посещений в третьем триместре
Во время ваших дородовых посещений во втором и третьем триместре ваш лечащий врач или акушерка могут проверить следующее, в зависимости от вашего текущего состояния здоровья и здоровья вашего плода:
Любые текущие симптомы или дискомфорт
Ваш вес
Ваше кровяное давление
Анализ мочи.Это необходимо для поиска альбумина, белка, который может указывать на преэклампсию или токсемию, и глюкозы, которая может указывать на гипергликемию.
Положение, рост и развитие плода
Высота глазного дна (верха матки)
Сердцебиение плода
В начале третьего триместра ваш врач или акушерка изменит график ваших дородовых посещений с ежемесячных на каждые две недели.Ваши дородовые посещения могут быть запланированы один раз в неделю в течение последнего месяца. Этот график будет зависеть от вашего состояния здоровья, роста и развития плода, а также от предпочтений вашего лечащего врача или акушерки.
Ближе к более поздним неделям беременности (начиная примерно с 38-й недели) можно провести тазовое обследование, чтобы определить расширение и сглаживание шейки матки. Ваш лечащий врач или акушерка также спросят о любых схватках и обсудят роды и процедуры родоразрешения.
Третий триместр: чего ожидать
Третий триместр знаменует собой финишную прямую, поскольку вы готовитесь к родам. Плод продолжает расти в весе и размерах, а системы организма завершают созревание. Сейчас вы можете чувствовать себя более некомфортно, поскольку продолжаете набирать вес и начинаете иметь ложные схватки (так называемые схватки Брэкстона-Хикса).
Во время третьего триместра рекомендуется начать посещать занятия по родам, чтобы подготовиться к важному дню.Особенно это актуально в случае первых беременностей.
Третий триместр: изменения в вашем теле
В третьем триместре некоторые женщины чувствуют себя все более неуютно по мере приближения срока родов. По мере того, как плод увеличивается в размерах и заполняет брюшную полость, некоторые будущие матери испытывают трудности с глубоким вдохом или комфортным ночным сном, в то время как другие избавляются от какого-либо дискомфорта, поскольку они с нетерпением ждут прибытия своего нового сына или дочери. .
Ниже приводится список изменений и симптомов, которые могут возникнуть у вас в третьем триместре:
Ваш плод излучает тепло тела, из-за чего вам становится жарко из-за повышения температуры кожи.
Учащенное мочеиспускание возвращается из-за повышенного давления на мочевой пузырь.
Артериальное давление может снижаться, поскольку плод давит на главную вену, по которой кровь возвращается к сердцу.
Может произойти отек лодыжек, рук и лица (так называемый отек), если вы продолжите задерживать жидкость.
Волосы могут начать расти на руках, ногах и лице из-за повышенной гормональной стимуляции волосяных фолликулов. Волосы также могут казаться грубее.
Судороги в ногах могут возникать чаще.
Схватки Брэкстона-Хикса (ложные роды) могут происходить через нерегулярные промежутки времени при подготовке к родам.
Растяжки могут появиться на животе, груди, бедрах и ягодицах.
Молозиво (жидкость в груди, которая питает ребенка до тех пор, пока грудное молоко не станет доступным) может начать вытекать из ваших сосков.
Сухая и зудящая кожа может сохраняться, особенно на животе, поскольку кожа продолжает расти и растягиваться.
Ваше либидо (половое влечение) может снизиться.
Пигментация кожи может стать более заметной, особенно темные участки кожи на лице.
Запор, изжога и несварение желудка могут продолжаться.
У вас будут увеличенные выделения из влагалища белого цвета (лейкорея), которые могут содержать больше слизи.
Боли в спине могут сохраняться и усиливаться.
Геморрой может сохраняться и увеличиваться в степени тяжести.
Варикозное расширение вен ног может сохраняться и усиливаться.
Третий триместр: развитие плода
В течение третьего триместра ваш плод продолжает расти в размерах и весе. Легкие еще созревают, и плод начинает опускаться головой вниз. К концу третьего триместра плод составляет от 19 до 21 дюйма в длину и весит в среднем от 6 до 9 фунтов. Развитие плода в третьем триместре включает:
Плод может видеть и слышать.
Мозг продолжает развиваться.
Почки и легкие продолжают созревать.
К 36-й неделе голова может «включиться» (опускаться в область таза), и этот процесс называется осветлением.
Кости черепа остаются мягкими, чтобы облегчить прохождение родовых путей.
У многих детей радужная оболочка глаз темно-синего цвета.Постоянный цвет глаз не появится раньше, чем через несколько дней или недель после рождения.
Плод может сосать большой палец и плакать.
К 38-40 неделям лануго плода (тонкие, мягкие волосы на теле и конечностях) почти полностью исчезли.
К 38-40 неделям легкие полностью созревают.
Младенец покрыт глистной казеозой (или ее просто называют верникс), кремообразным защитным слоем на коже.
В последние пару недель беременности голова обычно поворачивается вниз.
Инфекции во время беременности, которые могут повлиять на вашего ребенка
На протяжении жизни все мы сталкиваемся с множеством вирусов и бактерий.
На этой странице рассказывается об инфекциях, которые могут вызвать проблемы во время беременности, их симптомах и о том, что делать, если вы беспокоитесь.
Ветряная оспа во время беременности
Ветряная оспа во время беременности может быть опасна как для вас, так и для вашего ребенка, поэтому важно обратиться за советом на раннем этапе, если вы подозреваете, что у вас ветряная оспа.
Вероятность того, что вы невосприимчивы к ветрянке, составляет 90%. Но если у вас никогда не было ветряной оспы (или вы не уверены, была ли она у вас), и вы контактировали с ребенком или взрослым, который болеет, немедленно обратитесь к своему терапевту, акушеру или акушерке. Анализ крови покажет, есть ли у вас иммунитет.
ЦМВ при беременности
ЦМВ (цитомегаловирус) — распространенный вирус, входящий в группу герпеса, который также может вызывать герпес и ветряную оспу. ЦМВ-инфекции часто встречаются у маленьких детей.
Инфекция может быть опасной во время беременности, поскольку она может вызвать проблемы для будущего ребенка, такие как потеря слуха, нарушение зрения или слепота, трудности в обучении и эпилепсия.
ЦМВ особенно опасен для ребенка, если беременная мать ранее не болела инфекцией.
Не всегда можно предотвратить инфекцию ЦМВ, но вы можете снизить риск, выполнив следующие действия:
- Регулярно мыть руки с мылом и горячей водой, особенно если вы меняли подгузники или работаете в детском или детском саду
- не целовать маленьких детей в лицо — лучше поцеловать их в голову или обнять
- Не делиться едой или столовыми приборами с маленькими детьми и не пить из одного стакана с ними
Это особенно важно, если у вас есть работа, которая позволяет вам тесно общаться с маленькими детьми.В этом случае вы можете сдать анализ крови, чтобы узнать, были ли вы ранее инфицированы ЦМВ.
Узнать больше о цитомегаловирусе
Стрептококк группы B при беременности
Стрептококк группы B (GBS или стрептококк группы B) редко вызывает вред или симптомы.
Это не вызывает проблем при большинстве беременностей, но в небольшом количестве стрептококк группы B заражает ребенка, обычно непосредственно перед или во время родов, что приводит к серьезному заболеванию.
Если у вас уже был ребенок, у которого была инфекция СГБ, вам должны предложить антибиотики во время родов, чтобы снизить вероятность заражения вашего нового ребенка.Вам также следует предлагать их во время родов, если во время беременности у вас была инфекция мочевыводящих путей группы B.
Заражение ребенка GBS более вероятно, если:
- у вас начнутся преждевременные роды (до 37 недель беременности)
- у вас преждевременный отток воды
- у вас жар во время родов
- в настоящее время вы носите GBS
Ваша акушерка или врач определят, следует ли предлагать вам антибиотики во время родов, чтобы защитить вашего ребенка от заражения.
Можно пройти тест на СГБ на поздних сроках беременности. Если у вас есть опасения, поговорите со своим врачом или акушеркой.
Инфекции, передающиеся от животных
Кошки
Кошачьи фекалии могут содержать токсоплазма — организм, вызывающий токсоплазмоз. Токсоплазмоз может навредить вашему ребенку.
Чтобы снизить риск заражения:
- Избегайте опорожнения лотков для кошачьих туалетов во время беременности
- Если никто другой не может опорожнить лоток, используйте одноразовые резиновые перчатки — лотки следует чистить ежедневно
- Избегайте тесного контакта с больными кошки
- , даже если у вас нет кошки, наденьте перчатки, если вы работаете в саду, если почва загрязнена фекалиями
- вымойте руки и перчатки после работы в саду
- если вы все же попали в контакт с кошачьими фекалиями, тщательно вымойте руки
- соблюдают общие правила пищевой гигиены — узнайте, как безопасно готовить пищу и как безопасно хранить пищу.
Овцы
Ягнята и овцы могут быть переносчиками микроорганизмов, которые, как известно, вызывают выкидыш у овец.Также они переносят токсоплазмы.
Избегайте окота и доения овец, а также любых контактов с новорожденными ягнятами. Сообщите своему врачу, если у вас возникнут симптомы гриппа после контакта с овцами.
Свиньи
Продолжаются исследования, чтобы выяснить, могут ли свиньи быть источником инфекции гепатита E. Эта инфекция опасна, если вы беременны.
Предотвратить инфекции:
- Тщательное приготовление мяса и мясных продуктов
- Избегайте употребления сырого или недоваренного мяса и моллюсков
- Тщательно мойте руки перед приготовлением, подачей и употреблением пищи
Узнайте больше о гепатите E в GOV.Великобритания
Гепатит B
Гепатит B — это вирус, поражающий печень. Многие люди с гепатитом B не проявляют никаких признаков болезни, но они могут быть носителями и заразить других.
Вирус передается при половом акте с инфицированным человеком без использования презерватива и при прямом контакте с инфицированной кровью. Если вы больны гепатитом В или инфицированы во время беременности, вы можете передать инфекцию своему ребенку при рождении.
Вам предложат сдать кровь на гепатит B в рамках дородового наблюдения.Младенцам из группы риска следует сделать вакцину против гепатита B при рождении, чтобы предотвратить инфекцию и серьезные заболевания печени в более позднем возрасте.
Гепатит C
Вирус гепатита C поражает печень. Многие люди с гепатитом С не имеют симптомов и не подозревают, что инфицированы. Вирус передается при прямом контакте с инфицированной кровью.
У людей, употребляющих запрещенные наркотики, это может быть результатом совместного использования игл, зараженных кровью.
Люди, которым в Великобритании переливали кровь до сентября 1991 г. или продукты крови до 1986 г., также могут подвергаться риску.
Гепатит C также может передаваться при медицинском или стоматологическом лечении в странах, где гепатит C распространен и инфекционный контроль может быть плохим, или при половом акте с инфицированным партнером.
Если у вас гепатит C, вы можете передать инфекцию своему ребенку, хотя риск намного ниже, чем при гепатите B или ВИЧ. В настоящее время этого нельзя предотвратить.
Ваш ребенок может быть проверен на гепатит С и, если он инфицирован, может быть направлен на осмотр у специалиста.
Герпес во время беременности
Генитальный герпес может быть опасен для новорожденного.
Вы можете заразиться герпесом при генитальном контакте с инфицированным человеком или в результате орального секса с больным герпесом (оральный герпес).
Первоначальная инфекция вызывает болезненные волдыри или язвы на гениталиях. Менее серьезные вспышки обычно происходят в течение нескольких лет после этого.
Лечение доступно, если первое заражение произошло во время беременности. Если ваша первая инфекция произошла ближе к концу беременности или во время родов, может быть рекомендовано кесарево сечение, чтобы снизить риск передачи герпеса вашему ребенку.
Если у вас или вашего партнера герпес, используйте презервативы или избегайте секса во время вспышки. Избегайте незащищенного орального секса, так как герпес очень легко передается.
Сообщите акушерке или врачу, если у вас или вашего партнера рецидивирующий герпес или появляются язвы.
ВИЧ во время беременности
Вам предложат конфиденциальный тест на ВИЧ (вирус иммунодефицита человека) в рамках повседневной дородовой помощи. Ваша акушерка или врач обсудят с вами тест, и в случае положительного результата можно будет получить консультацию.
Подробнее о скрининге на ВИЧ во время беременности
Текущие данные свидетельствуют о том, что если вы ВИЧ-инфицированы, имеете хорошее здоровье и не имеете симптомов инфекции, беременность вряд ли пострадает от беременности.
Однако ВИЧ может передаваться вашему ребенку во время беременности, родов, кормления грудью или грудного вскармливания.
Если вам поставили диагноз ВИЧ, вам и вашему врачу необходимо обсудить ведение беременности и родов, чтобы снизить риск заражения вашего ребенка.
Лечение во время беременности значительно снижает риск передачи ВИЧ ребенку — с 1 из 4 до менее 1 из 100. Ваш ребенок будет проходить тестирование на ВИЧ при рождении и через регулярные промежутки времени в течение 18 месяцев.
Вам посоветуют не кормить грудью и не кормить грудью, поскольку таким образом может передаваться ВИЧ вашему ребенку.
Если вы ВИЧ-положительны, поговорите со своим врачом или акушеркой о своем здоровье и возможных вариантах. Вы также можете связаться с такими организациями, как Positively UK или Terrence Higgins Trust для получения информации и поддержки.
Британская ассоциация по ВИЧ предоставляет дополнительную информацию о ВИЧ и беременности
Видео: ВИЧ и беременность
В этом видео рассказывается история Сары о ВИЧ и беременности.
Последний раз просмотр СМИ: 16 ноября 2020 г.
Срок сдачи обзора СМИ: 16 ноября 2023 г.
Синдром пощечины щеки при беременности
Синдром пощечины щеки часто встречается у детей. Обычно это вызывает сыпь на лице.
Синдром пощечины щеки очень заразен и может нанести вред ребенку.
Если вы вступите в контакт с кем-либо, кто инфицирован, вам следует поговорить со своим врачом, который может провести анализ крови, чтобы проверить, есть ли у вас иммунитет. В большинстве случаев ребенок не страдает, если у вас синдром пощечины.
Краснуха (немецкая корь) во время беременности
Краснуха в Великобритании встречается редко благодаря широкому распространению вакцинации MMR (против кори, эпидемического паротита и краснухи).
Но если у вас разовьется краснуха в первые 4 месяца беременности, это может привести к серьезным проблемам, включая врожденные дефекты и выкидыш.
Если вы беременны, вам следует как можно скорее связаться с вашим терапевтом или акушеркой, если:
- вы вступили в контакт с больным краснухой
- у вас появилась сыпь или вы контактировали с кем-либо, кто делает
- вам есть симптомы краснухи
В таких обстоятельствах маловероятно, что у вас краснуха, но для проверки вам может потребоваться анализ крови.
Если вы беременны и не уверены, сделали ли вы 2 дозы вакцины MMR, попросите своего терапевта проверить вашу историю прививок.
Если вы не принимали обе дозы или нет записей, вам следует попросить вакцину, когда вы пойдете на 6-недельный послеродовой осмотр после родов. Это защитит вас при любых будущих беременностях.
Вакцину MMR нельзя вводить во время беременности.
ИППП во время беременности
ИППП часто протекают бессимптомно, поэтому вы можете не знать, есть ли они у вас.Однако многие ИППП могут повлиять на здоровье вашего ребенка как во время беременности, так и после родов.
Если у вас есть основания полагать, что у вас или вашего партнера могут быть ИППП, как можно скорее пройдите обследование. Вы можете спросить у своего терапевта или акушерки. При желании вы можете обратиться в клинику сексуального здоровья. Конфиденциальность гарантирована.
Найдите ближайшую к вам службу сексуального здоровья
Если вам меньше 25 лет, вы также можете посетить центр Brook, чтобы получить бесплатную конфиденциальную консультацию. Вы также можете заказать бесплатный тест на хламидиоз онлайн.
Вирус Зика
Вирус Зика может вызвать врожденные дефекты, если вы заразитесь им во время беременности. В частности, это может привести к аномально маленькой голове у ребенка (микроцефалия).
Зика в Великобритании не встречается в природе. Перед поездкой проконсультируйтесь по вопросам здоровья, если вы планируете поехать в пострадавший район, например:
- Южная или Центральная Америка
- Карибский бассейн
- Юго-Восточная Азия
- Тихоокеанский регион — например, Фиджи
Во время беременности , рекомендуется отложить второстепенные поездки в районы повышенного риска.
Получите информацию о риске для конкретной страны на GOV.UK
Также рекомендуется избегать беременности во время путешествий и в течение 3 месяцев после возвращения в Великобританию.
Зика распространяется москитами. Вы можете снизить риск укусов комаров, используя репеллент от насекомых и надев свободную одежду, закрывающую руки и ноги.
Физические изменения во время беременности — проблемы женского здоровья
Тошнота и рвота можно уменьшить, изменив диету или режим питания, например, выполнив следующие действия: голоден
Употребление мягкой пищи (например, бульона, консоме, риса и макарон)
Поедание крекеров с содовой и потягивание газированного напитка
Держите крекеры у кровати и съешьте один или два, прежде чем съесть для облегчения утреннего недомогания
Изжога и отрыжка являются обычными явлениями, возможно, потому, что пища дольше остается в желудке и потому что кольцеобразная мышца (сфинктер) в нижнем конце пищевода имеет тенденцию расслабляться, позволяя содержимому желудка стекать обратно в пищевод.Некоторые меры могут помочь облегчить изжогу:
Не сгибаться и не лежать в течение нескольких часов после еды
Избегать кофеина, табака, алкоголя, аспирина и родственных препаратов (салицилатов)
Прием жидких антацидов, но не антациды, которые содержат бикарбонат натрия, потому что они содержат очень много соли (натрия)
Изжога в течение ночи может быть уменьшена следующим образом:
Отсутствие еды в течение нескольких часов перед сном
Повышение уровня изголовье кровати или использование подушек для поднятия головы и плеч
Во время беременности желудок вырабатывает меньше кислоты.Следовательно, язвы желудка редко развиваются во время беременности, а уже существующие часто начинают заживать.
По мере развития беременности давление увеличивающейся матки на прямую кишку и нижнюю часть кишечника может вызвать запор. Запор может усугубиться, потому что высокий уровень прогестерона во время беременности замедляет автоматические волны мышечных сокращений в кишечнике, которые обычно перемещают пищу. Диета с высоким содержанием клетчатки, употребление большого количества жидкости и регулярные упражнения могут помочь предотвратить запоры.
Геморрой, распространенная проблема, может возникнуть в результате давления увеличивающейся матки или запора. Если геморрой болит, можно использовать смягчители стула, обезболивающий гель или теплые ванны.
Pica, может развиться тяга к странным продуктам или непищевым продуктам (таким как крахмал или глина).
Иногда у беременных женщин, обычно страдающих утренним недомоганием, бывает избыток слюны. Этот симптом может вызывать беспокойство, но безвреден.
Меры предосторожности при беременности: часто задаваемые вопросы (для родителей)
Почти как только вы видите эту маленькую полоску на домашнем тесте на беременность, кажется, что возникает беспокойство.Вы начинаете думать о двух чашках кофе, которые вы выпили вчера на работе, о бокале вина, который вы потягивали за ужином на прошлой неделе, о стейке из тунца, который вы съели на обед 2 недели назад.
Несомненно, беременность может быть одним из самых волнующих моментов в жизни женщины. Конечно, когда вы беременны, то, что вы не вкладываете в свое тело (или подвергаете его воздействию), может быть почти так же важно, как то, что вы делаете .
Но беспокойство о каждой мелочи, с которой вы соприкасаетесь, может сделать три триместра долгими и напряженными.И беспокойство о вещах, которые вы делали до того, как узнали, что беременны, или до того, как вы узнали, что они могут быть опасными, не принесет никакой пользы ни вам, ни вашему ребенку.
Существует множество вопросов о том, что женщинам можно и что нельзя делать во время беременности. Но ответы не всегда могут быть получены из самых надежных источников, поэтому вы можете излишне волноваться. К некоторым предупреждениям стоит прислушаться; другие — популярные, но бездоказательные слухи.
Знание того, что действительно может быть вредным для вашего ребенка, а что не вызывает серьезных опасений, — ключ к сохранению вашего рассудка в течение этих 40 недель.
Основные опасности при беременности
Во время беременности вам нужно особенно внимательно относиться к нескольким вещам, некоторые из которых более вредны, чем другие. Ваш врач (или другой поставщик медицинских услуг) поговорит с вами о том, чего следует полностью избегать, чего следует значительно сократить и что следует тщательно учитывать во время беременности.
Спирт
Стоит ли этого избегать? Да! Хотя может показаться безобидным выпить бокал вина за ужином или кружку пива с друзьями, никто не знает, какое «безопасное количество» алкоголя пить во время беременности.Алкогольный синдром плода (ФАС) возникает из-за употребления большого количества алкоголя во время беременности. Какая это сумма по сравнению с безопасной суммой, на самом деле неизвестно. Из-за неопределенности всегда разумно быть осторожным и вообще не употреблять алкоголь во время беременности.
Какие риски для моего ребенка? Алкоголь — одна из наиболее частых причин физических, поведенческих и умственных недостатков. Это может быть даже более вредным для развивающегося плода, чем употребление героина, кокаина или марихуаны.
Алкоголь легко передается ребенку, чей организм менее способен избавляться от алкоголя, чем организм матери. Это означает, что у еще не родившегося ребенка, как правило, вырабатывается высокая концентрация алкоголя, который остается в организме ребенка дольше, чем в организме матери. А умеренное употребление алкоголя, а также периодическое запойное употребление алкоголя могут нанести вред развивающейся нервной системе ребенка.
Что я могу с этим поделать? Если вы выпили или два напитка до того, как узнали, что беременны (как делают многие женщины), не беспокойтесь об этом слишком сильно.Но лучше всего не употреблять алкоголь до конца беременности.
Если вы алкоголик или думаете, что у вас проблемы с алкоголем, поговорите об этом со своим врачом. Ему или ей необходимо знать, сколько алкоголя вы употребляли и когда во время беременности, чтобы лучше понять, как это может повлиять на вашего будущего ребенка. Ваш врач также может помочь вам бросить пить — ради вас и вашего ребенка.
P
Кофеин
Следует избегать и / или ограничивать это? Да.Целесообразно сократить или прекратить потребление кофеина. Исследования показывают, что потребление кофеина более 200–300 миллиграммов в день (около 2–3 чашек кофе, в зависимости от размера порции, метода заваривания и марки) может поставить под угрозу беременность. Меньше этой суммы, вероятно, безопасно.
Какие риски для моего ребенка? Высокое потребление кофеина связано с повышенным риском выкидыша и, возможно, других осложнений беременности.
Что я могу с этим поделать? Если вам трудно сразу отказаться от кофе, вот как можно начать:
- Снизьте потребление до одной или двух чашек в день.
- Постепенно уменьшайте количество, сочетая кофе без кофеина с обычным кофе.
- В конце концов отказался от обычного кофе.
И помните, что кофеин есть не только в кофе. Зеленый и черный чай, кола и другие безалкогольные напитки содержат кофеин. Попробуйте перейти на продукты без кофеина (которые все еще могут содержать немного кофеина, но в гораздо меньших количествах) или альтернативы без кофеина.
Если вам интересно узнать о шоколаде, который также содержит кофеин, хорошая новость заключается в том, что вы можете съесть немного в умеренных количествах.В чашке сваренного кофе содержится 95–135 миллиграммов кофеина, а в средней плитке шоколада — 5–30 миллиграммов. Итак, небольшое количество шоколада — это нормально.
Определенные продукты питания
Есть ли такие, которых следует избегать? Да. Продукты, которые с большей вероятностью будут загрязнены бактериями или тяжелыми металлами, следует избегать или ограничивать воздействие. Те, от которых вам следует избегать во время беременности, включают:
- мягкие непастеризованные сыры (часто рекламируемые как «свежие»), такие как фета, козий, бри, камамбер, сыры с голубыми прожилками и мексиканская фреска queso
- непастеризованное молоко, соки и яблочный сидр
- сырые яйца или продукты, содержащие сырые яйца, включая мусс, тирамису, сырое тесто для печенья, гоголь-моголь, домашнее мороженое и заправку «Цезарь»
- сырая или недоваренная рыба (суши), моллюски или мясо
- паштеты и мясные спреды
- обработанные мясные продукты, такие как хот-доги и мясные деликатесы (перед употреблением они должны быть очень хорошо приготовлены)
Кроме того, хотя рыба и моллюски могут быть чрезвычайно полезной частью вашего рациона во время беременности (они содержат полезные жирные кислоты омега-3, с высоким содержанием белка и низким содержанием насыщенных жиров), вам следует избегать употребления некоторых видов из-за высокого уровня ртуть, которая может повредить мозг развивающегося плода.
Рыбы, которой следует избегать:
- акула
- рыба-меч
- Скумбрия
- кафельная рыба
- Стейк из тунца (ограниченное количество консервов, желательно светлых, тунец в порядке)
Какие риски для моего ребенка? Хотя во время беременности важно есть много здоровой пищи, вам также необходимо избегать болезней пищевого происхождения, таких как листериоз, токсоплазмоз и сальмонелла, которые вызываются бактериями, которые содержатся в определенных продуктах питания.Эти инфекции могут быть опасными для жизни будущего ребенка и могут вызвать врожденные дефекты или выкидыш.
Что я могу с этим поделать? Обязательно тщательно мойте все фрукты и овощи, которые могут переносить бактерии или быть покрыты остатками пестицидов. И помните, что вы покупаете в продуктовом магазине или ужинаете вне дома.
Когда вы выбираете морепродукты, ешьте разнообразную рыбу и моллюсков и ограничьте их количество примерно до 12 унций в неделю — это примерно два приема пищи.Обычная рыба и моллюски с низким содержанием ртути — включают: консервы из светлого тунца, сома, минтая, лосося и креветок. Но поскольку в альбакорском (или белом) тунце содержится больше ртути, чем в консервированном светлом тунце, лучше всего съедать не более 6 унций (или одного приема пищи) альбакорового тунца в неделю.
Возможно, вам придется отказаться от некоторых продуктов во время беременности, которые вам обычно нравятся. Но только подумайте, как вкусно они будут на вкус, когда вы снова сможете их съесть!
P
Замена лотка
Стоит ли этого избегать? Да.Беременность — лучшее время, чтобы перестать чистить кошачий туалетный лоток. Но то, что не означает , означает, что вы должны держаться подальше от Fluffy!
Какие риски для моего ребенка? Инфекция, называемая токсоплазмозом, может передаваться через загрязненные кошачьи туалеты и вызывать серьезные проблемы у плода, включая недоношенность, замедленный рост и серьезные повреждения глаз и головного мозга. Заболевшая беременная женщина часто не имеет симптомов, но все же может передать инфекцию своему развивающемуся ребенку.
Что я могу с этим поделать? Попросите кого-нибудь поменять туалетный лоток, тщательно и регулярно его очищать, а затем хорошо вымыть руки.
Лекарства, отпускаемые без рецепта и по рецепту
Стоит ли их избегать? Некоторые, да; другие нет. Есть много лекарств, которые нельзя принимать во время беременности. Обязательно поговорите со своим врачом о том, какие рецептурные препараты и , отпускаемые без рецепта (OTC), вы можете и не можете принимать, даже если они кажутся несложными.
Какие риски для моего ребенка? Даже обычные безрецептурные лекарства, которые вы можете купить в магазинах без рецепта, могут быть запрещены во время беременности из-за их потенциального воздействия на ребенка. Некоторые лекарства, отпускаемые по рецепту, также могут нанести вред развивающемуся плоду. (Тип вреда и степень возможного ущерба зависят от вида лекарства.)
Кроме того, хотя они могут показаться безвредными, лекарственные травы и добавки , а не , регулируются Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA).Это означает, что они не обязаны соблюдать какие-либо стандарты безопасности и, следовательно, могут нанести вред вашему ребенку.
Что я могу с этим поделать? Чтобы убедиться, что вы не принимаете ничего, что может поставить вашего ребенка под угрозу, поговорите со своим врачом о:
- любые лекарства, которые вы принимаете — рецепт и , отпускаемые без рецепта — и спросите, какие из них безопасны для приема во время беременности
- любые опасения по поводу натуральных средств, добавок и витаминов
Также сообщите всем своим поставщикам медицинских услуг, что вы беременны, чтобы они учли это, рекомендуя или выписывая какие-либо лекарства.Если вам прописали лекарство до того, как вы забеременели от болезни, заболевания или состояния, которое у вас все еще есть, ваш врач может помочь вам взвесить потенциальные преимущества и риски продолжения вашего назначения.
Если вы заболели (например, простудились) или у вас появились симптомы, вызывающие дискомфорт или боль (например, головная боль или боль в спине), поговорите со своим врачом о лекарствах, которые вы можете принимать , и других способах помочь вам почувствовать себя лучше без медикамент.
Кроме того, если вы находитесь в третьем триместре, поговорите со своим лечащим врачом, если вам назначена операция или медицинская процедура, которая потребует использования общей анестезии.FDA выпустило предупреждение о его возможном влиянии на развитие мозга будущего ребенка.
P
Рекреационные наркотики
Стоит ли их избегать? Да!
Какие риски для моего ребенка? Беременные женщины, употребляющие наркотики, могут подвергать своего будущего ребенка риску:
- преждевременные роды
- плохой рост
- врожденные дефекты
- проблемы поведения и обучения
И их дети тоже могли родиться зависимыми от этих наркотиков.
Что я могу с этим поделать? Если вы принимали какие-либо лекарства на каком-либо этапе беременности, обязательно сообщите об этом своему врачу. Даже если вы бросите курить, ваш будущий ребенок все равно может столкнуться с проблемами со здоровьем. Если вы все еще употребляете наркотики, поговорите со своим врачом о том, как бросить курить. Медицинские клиники, такие как Planned Parenthood, также могут порекомендовать за небольшую плату или бесплатно поставщиков медицинских услуг, которые могут помочь вам избавиться от привычки и добиться более здоровой беременности.
Курение
Стоит ли этого избегать? Да! Вы бы не зажгли сигарету, не засунули ее в рот ребенку и не поощрили бы его задыхаться.Как ни смешно это звучит, беременные женщины, которые продолжают курить, позволяют курить и своему плоду. Курящая мать передает своему растущему ребенку никотин, окись углерода и многие другие химические вещества.
Точно так же вам следует избегать курящих людей, будь то сослуживцы, друзья, члены семьи или люди в общественных местах.
Какие риски для моего ребенка? Если беременная женщина курит, это может вызвать:
И риски для плода от регулярного воздействия пассивного курения включают низкий вес при рождении и замедленный рост.
Что я могу с этим поделать? Если вы курите, это может быть причиной того, что вам нужно бросить курить после рождения ребенка. Поговорите со своим врачом о вариантах избавления от этой привычки.
Если вы проводите время с курящими людьми, вежливо попросите их сделать это на улице — и подальше от вас, если вы тоже на улице.
P
Искусственные подсластители (заменители сахара)
Стоит ли их избегать? Некоторые из них в порядке, других лучше избегать.
Было обнаружено, что аспартам, сукралоза, стевиозид и ацесульфам-K безопасны для умеренного использования во время беременности.Однако вам следует избегать аспартама, если вы или ваш партнер страдаете редким наследственным заболеванием, называемым фенилкетонурией (ФКУ), при котором организм не может расщеплять фенилаланин, содержащийся в аспартаме. В этом случае вам следует вообще избегать аспартама, поскольку ваш ребенок также может родиться с этим заболеванием.
Эксперты до сих пор не уверены в том, безопасен ли сахарин, который содержится в некоторых продуктах питания и в маленьких розовых пакетиках, во время беременности — он может проникать через плаценту и оставаться в тканях плода.Кроме того, подсластитель, называемый цикламатом, запрещен в Соединенных Штатах из-за опасений по поводу возможной связи с раком.
Каковы риски для моего ребенка, если таковые имеются? Хотя некоторые люди говорят, что искусственный подсластитель аспартам связан с врожденными дефектами и заболеваниями, государственные органы и медицинские группы во всем мире оценили аспартам и одобрили его как безопасный для употребления человеком, в том числе во время беременности.
Исследования, проведенные в 1970-х годах, показали, что сахарин в больших количествах вызывает рак мочевого пузыря у лабораторных крыс.Однако с тех пор эти исследования часто ставились под сомнение. Кроме того, в 2000 году с этикеток всех сахаринсодержащих продуктов было снято предупреждение о том, что он может вызвать рак.
Что я могу с этим поделать? В отношении аспартама, сукралозы, стевиозида и ацесульфама-K ключевым моментом является умеренность. Ничего страшного — иногда есть диетические газированные напитки или пищу без сахара с этими подсластителями. Но если вы действительно жаждете чего-нибудь сладкого, вероятно, лучше съесть настоящее, но в умеренных количествах.
Если во время беременности вы уже употребляли что-то с сахарином, не зацикливайтесь на этом. Очень маловероятно, что небольшое количество может нанести вред вашему ребенку.
Тем не менее, разумно проверять этикетки продуктов и стараться избегать — или, по крайней мере, ограничивать — что-либо, содержащее искусственные подсластители (особенно сахарин), на всякий случай. В конце концов, это единственный раз в вашей жизни, когда у вас есть веская причина избегать диетических продуктов! И чем больше цельных продуктов с естественным вкусом, которые вы едите во время беременности, тем лучше.
Летающий
Стоит ли этого избегать? Нет, за исключением случаев, когда приближается срок родов или ваш врач не сообщает вам, что вы или ваш ребенок страдаете заболеванием, при котором вы должны находиться рядом с домом. Женщинам с определенными заболеваниями, такими как высокое кровяное давление (гипертония) или образование тромбов, выкидыш в анамнезе, преждевременные роды, внематочная беременность или другие пренатальные осложнения, рекомендуется не летать.
В противном случае большинство здоровых беременных женщин могут вылететь за 4 недели до положенного срока.После этого лучше оставаться поближе к дому на случай доставки.
Примечание: беременным женщинам не рекомендуется летать в высокогорные районы, регионы со вспышками заболеваний или в места, где путешественникам рекомендуются определенные вакцины.
Каковы риски для моего ребенка, если таковые имеются? Для женщин со здоровой беременностью существенных рисков нет. Тем не менее, женщины с тяжелыми беременностями, особенно с сердечно-сосудистой системой, могут пострадать от полета, и им следует обсудить любые планы полета со своим врачом.
Что я могу с этим поделать? На всякий случай обсудите с врачом любые планы относительно длительных или дальних путешествий в течение последнего триместра. Если он или она говорит, что все в порядке, узнайте у авиакомпаний, каковы их правила в отношении полетов во время беременности. (Большинство авиакомпаний разрешают беременным женщинам летать до 37 недели.)
Чтобы ваш полет был максимально комфортным:
- Регулярно двигайте голенями и / или вставайте с сиденья (особенно во время длительных перелетов), чтобы улучшить кровообращение и предотвратить образование тромбов.
- Носите поддерживающие чулки, чтобы еще больше предотвратить образование тромбов в ногах.
- Держите ремень безопасности пристегнутым, когда вы сидите, чтобы свести к минимуму сотрясения от турбулентности.
Краски для волос
Стоит ли их избегать? № Нет. Согласно Американскому колледжу акушеров и гинекологов (ACOG), поскольку очень мало краски впитывается через кожу, окрашивание волос «скорее всего безопасно» во время беременности, несмотря на то, что врачи могли советовать в прошлые годы.Это хорошая новость для многих беременных женщин — окрашивание волос может немного повысить уверенность в себе, когда все остальное, что происходит с вашим телом, кажется вам неконтролируемым.
В то время как очень мало исследований внимательно изучали различные виды лечения волос и их потенциальное воздействие на плод, то, что известно, показывает, что лечение волос, скорее всего, безопасно.
Каковы риски для моего ребенка, если таковые имеются? В настоящее время не известны.
Что я могу с этим поделать? Если вы обеспокоены, но хотите немного поднять настроение, попробуйте осветлить волосы.При этом используется гораздо меньше химикатов, чем при окрашивании всей шевелюры.
с.
Упражнение с высокой отдачей
Стоит ли этого избегать? Да. Для большинства беременных упражнения с малой нагрузкой — отличный способ улучшить самочувствие и подготовить организм к родам. Упражнения с малой нагрузкой увеличивают частоту сердечных сокращений и потребление кислорода, помогая избежать внезапных или резких действий, которые могут вызвать нагрузку на суставы, кости и мышцы. Если врач не посоветует вам иное, выполняйте упражнения с малой нагрузкой.
На сколько хватит? Министерство здравоохранения и социальных служб США рекомендует не менее 150 минут (это 2 часа 30 минут) аэробных упражнений средней интенсивности каждую неделю для здоровых женщин, которые еще не очень активны или не привыкли выполнять упражнения высокой интенсивности. Если вы были очень активны или занимались интенсивной аэробной нагрузкой до беременности, вы можете продолжать заниматься спортом, если ваш врач посоветует, что это безопасно для вас и вашего ребенка.
Разумно избегать некоторых упражнений и действий, например:
- силовые тренировки и поднятие тяжестей (после первого триместра)
- приседаний (также после первого триместра)
- Контактные виды спорта
- подводное плавание с аквалангом
- подпрыгивает
- сотрясение (все, что может вызвать сильное движение вверх и вниз, например, верховая езда)
- в прыжке
- резкое изменение направления (например, горные лыжи)
- все, что связано с повышенным риском падения, например гимнастика
Каковы риски для моего ребенка, если таковые имеются? Упражнения с высокой нагрузкой могут вызвать повышенное давление на структуры матки, что может привести к таким проблемам, как преждевременные роды или кровотечение.
Что я могу с этим поделать? Некоторые из здоровых способов, которыми беременные женщины могут оставаться в форме, включают ходьбу, плавание, водную аэробику, йогу и пилатес. Но обязательно поговорите со своим врачом, прежде чем начинать или продолжать любые упражнения во время беременности.
P
Бытовая химия
Стоит ли их избегать? Некоторые, да; другие нет. Хотя химические вещества, такие как аммиак и хлор, могут вызывать тошноту из-за запаха, они не токсичны, — сообщает March of Dimes.Но другие (например, некоторые краски, разбавители для красок, чистящие средства для духовки, средства для снятия лака, освежители воздуха, аэрозоли, средства для чистки ковров и т. Д.) Могут подойти.
Каковы риски для моего ребенка, если таковые имеются? Это зависит от продукта. Некоторые бытовые химикаты могут не иметь эффекта, тогда как другие в высоких дозах могут быть вредными.
Что я могу с этим поделать? Вот несколько советов по безопасному использованию бытовой химии во время беременности:
- Поговорите со своим врачом о любых проблемах, которые у вас возникают в связи с химическими веществами, которые вы используете дома или на работе.
- Посмотрите на этикетку продукта, прежде чем использовать любой продукт . Если использование во время беременности небезопасно, на этикетке должно быть указано, что он токсичен. Узнайте не только о том, безопасно ли использовать и , но и безопасно ли для вас быть около , когда их использует кто-то другой. Если на этикетке не указано иное, обратитесь к производителю.
- Откройте окна и двери и используйте резиновые перчатки и маску при очистке с использованием любых химических веществ.
- Вымойте руки после использования любого химического вещества, даже если вы были в перчатках.
- Для очистки выбирайте натуральные продукты, такие как пищевая сода, бура и уксус.
- Попросите кого-нибудь нарисовать детскую комнату для ребенка, если вы, вероятно, сами захотите это сделать. И определенно не помогайте с удалением краски, если ваш дом был построен до 1978 года, поскольку он может содержать краску на основе свинца. Хотя многие краски сегодня считаются более безопасными, чем те, что были в прошлом, все же неплохо позволить кому-то другому заниматься рисованием. После высыхания краски вы всегда можете взять на себя отделочные работы!
Спреи от насекомых (инсектициды, пестициды, репелленты)
Стоит ли их избегать? Да.Они считаются ядами, и беременным женщинам следует держаться от них как можно дольше.
Каковы риски для моего ребенка, если таковые имеются? Хотя случайное использование инсектицидов в домашних условиях может быть не опасным, лучше соблюдать осторожность. Высокий уровень воздействия может вызвать:
- выкидыш
- преждевременные роды
- врожденные дефекты
Что касается репеллентов от насекомых (которые могут содержать ДЭТА или диэтилтолуамид), риски полностью не известны.Поэтому лучше либо вообще не использовать их во время беременности, либо надеть перчатки, чтобы нанести небольшое количество на носки, обувь и верхнюю одежду, вместо того, чтобы наносить репелленты прямо на кожу.
Что я могу с этим поделать? Если у вас есть реальная проблема с надоедливыми насекомыми вокруг вашего дома, March of Dimes предлагает следующее:
- Используйте более безопасные методы удаления, например борную кислоту, которую вы можете найти в местном хозяйственном магазине.
- Убедитесь, что кто-то другой применяет пестициды.
- При распылении пестицидов на улице закройте все окна и выключите кондиционеры и оконные вентиляторы, чтобы пары не попадали в ваш дом.
- Уберите посуду, продукты и посуду из мест, где будут использоваться химические вещества.
- Держитесь подальше от обработанной области во время нанесения и после в течение времени, указанного на этикетке продукта.
- После использования пестицидов в помещении попросите кого-нибудь вымыть обработанное место, где готовится или подается еда.
- Надевайте резиновые перчатки при работе в саду на открытом воздухе, где использовались пестициды.
- Регулярно проверяйте систему водоснабжения, если у вас есть колодезная вода и вы используете пестициды, удобрения или средства для уничтожения сорняков.
п.
Свинец
Стоит ли этого избегать? Да. Однако женщины в Соединенных Штатах редко подвергаются воздействию высоких уровней свинца.
Каковы риски для моего ребенка, если таковые имеются? Воздействие высоких концентраций свинца может вызвать:
- выкидыш
- преждевременные роды
- низкая масса тела при рождении
- задержки развития
Но даже низкий уровень свинца может вызвать небольшие проблемы с поведением и обучением у детей.
Что я могу с этим поделать? Если ваш дом был построен до 1978 года, в нем могла быть краска на основе свинца. Но это становится проблемой только в том случае, если краска трескается, отслаивается или удаляется. В некоторых домах также могут быть свинцовые трубы или медные трубы со свинцовым припоем, которые могут пропускать свинец в водопроводную воду.
Если у вас более старый дом или вы думаете, что у вас могут быть свинцовые трубы или пайка, и вы обеспокоены воздействием свинца, вы можете попросить профессионала проверить вашу воду, пыль в вашем доме, почву на улице и / или нарисуйте вокруг своего дома свинец.
Убедитесь, что любой, кто удалит из вашего дома потенциально свинцовую краску:
- — это профессионал, обученный удалению свинцовых красок (избавление от свинцовых красок — задача не для мастера!).
- удаляет его, когда вас нет
- не царапает, не шлифует и не использует тепловую пушку для удаления краски (эти методы могут привести к выбросу свинцовой пыли в воздух).
- тщательно очищает область сразу после этого
Чтобы снизить потенциальные уровни свинца в водопроводной воде, вы можете пропустить воду в течение 30 секунд перед ее использованием и / или купить фильтр для воды, на упаковке которого указано, что он удаляет свинец.
Перегрев (гидромассажные ванны, сауны, электрические одеяла и т. Д.)
Следует избегать или ограничивать это? Да. Вам следует ограничить деятельность, которая может привести к повышению температуры тела выше 102 ° F (38,9 ° C). В их числе:
- использование сауны или гидромассажной ванны
- Принятие очень горячих, длительных ванн и душа
- с использованием электрических одеял или грелок
- высокая температура
- перегревается на улице в жаркую погоду или во время тренировок
Каковы риски для моего ребенка, если таковые имеются? Если температура вашего тела превышает 102 ° F (38.9 ° C) более 10 минут, повышенная температура может вызвать проблемы с плодом. Перегрев в первом триместре может привести к дефектам нервной трубки и выкидышу. На более поздних сроках беременности это может привести к обезвоживанию матери.
Что я могу с этим поделать? Вместо джакузи или сауны искупайтесь в прохладном бассейне. И, вероятно, будет неплохо придерживаться теплых или слегка горячих ванн и душа. Если во время беременности у вас поднялась температура, поговорите со своим врачом о способах ее снижения.И следите за сигналами своего тела, что вы перегреваетесь, когда занимаетесь спортом или наслаждаетесь свежим воздухом в теплые месяцы.
Но если вы уже перегрелись во время беременности, не беспокойтесь об этом. Скорее всего, вы вышли из неудобной ситуации до того, как был нанесен какой-либо ущерб.
Автозагар, Солнцезащитные средства для загара
Стоит ли их избегать? Может быть. Хотя нет никаких доказательств того, что средства для автозагара вредны для будущего ребенка, не было проведено много исследований их воздействия на плод.
Каковы риски для моего ребенка, если таковые имеются? Никаких рисков, связанных с загаром, не зарегистрировано.
Что я могу с этим поделать? Для летнего сияния не используйте автозагар и нанесите немного бронзатора на лицо, шею, плечи и грудь. И если вы все же решите попробовать средство для автозагара, это намного безопаснее, чем лежать на солнце и стать потенциально перегретым. Перегрев в первом триместре, как уже говорилось выше, может привести к значительным проблемам для малыша; на более поздних сроках беременности это может привести к обезвоживанию матери.Тем не менее, посоветуйтесь со своим врачом, прежде чем наносить «загар в бутылке».
с.
Пол
Стоит ли этого избегать? Нет. Большинство беременных женщин, имеющих «нормальную» беременность, могут продолжать заниматься сексом — это совершенно безопасно как для мамы, так и для ребенка, даже до родов. Конечно, вам, вероятно, придется адаптировать позы для вашего собственного комфорта, поскольку ваш живот становится больше.
Врачи могут посоветовать воздержаться от половых контактов, если они ожидают или обнаруживают серьезные осложнения с беременностью женщины, в том числе:
- Анамнез или угроза выкидыша
- История преждевременных родов (ранее роды до 37 недель) или признаки, указывающие на риск преждевременных родов (например, преждевременные сокращения матки)
- Необъяснимое вагинальное кровотечение, выделения или спазмы
- Подтекание околоплодных вод (жидкость, окружающая ребенка)
- Предлежание плаценты, состояние, при котором плацента (богатая кровью структура, питающая ребенка) расположена настолько низко, что закрывает шейку матки (отверстие матки)
- некомпетентная шейка матки, состояние, при котором шейка матки ослаблена и преждевременно расширяется (открывается), повышая риск выкидыша или преждевременных родов
- многоплодных (имеющих двойню, тройню и т. Д.))
Каковы риски для моего ребенка, если таковые имеются? Вам не следует заниматься сексом с партнером, чья сексуальная история вам неизвестна или который может иметь заболевание, передающееся половым путем (ЗППП), такое как герпес, остроконечные кондиломы, хламидиоз или ВИЧ. Если вы заразитесь, болезнь может быть передана вашему ребенку с потенциально опасными последствиями.
Что я могу с этим поделать? Поговорите со своим врачом о дискомфорте, который вы испытываете во время или после секса, или о любых других проблемах.
Водопроводная вода, питьевая вода
Стоит ли этого избегать? Не обязательно. Прежде чем пойти и купить 9-месячный запас воды в бутылках, сообщите врачу, где вы живете и есть ли у вас общественная или колодезная вода.
Также важно отметить, что то, что вода разливается в бутылки, не обязательно означает, что она безопаснее. Хотя вода в бутылках (которая регулируется FDA) может быть вкуснее или просто отличаться, вода из-под крана соответствует тем же стандартам Агентства по охране окружающей среды (EPA).
Каковы риски для моего ребенка, если таковые имеются? По данным March of Dimes, разные исследования показывают разные вещи. Некоторые обнаружили, что хлор, используемый для очистки общественной воды, может превращаться в хлороформ при смешивании с другими веществами в воде, что может увеличить риск выкидыша и замедления роста плода. Но другие исследования не обнаружили таких ссылок. Некоторых также беспокоит возможность загрязнения воды такими веществами, как свинец и пестициды. Если у вас есть колодезная вода, вам, вероятно, следует проверять ее регулярно, например, раз в год, независимо от того, беременны вы или нет.
Что я могу с этим поделать? Если вы беспокоитесь, обратитесь к местному поставщику воды, чтобы получить копию годового отчета о качестве воды. Если вы все еще обеспокоены и / или у вас есть вода из частного колодца, проверьте ее в государственной сертифицированной лаборатории. Это может стоить от 15 до сотен долларов, в зависимости от количества загрязняющих веществ, на которые вы хотите проверить воду.
Чтобы упростить себе жизнь, вы также можете купить систему фильтрации воды, которая поможет снизить уровень свинца, некоторых бактерий и вирусов, а также химикатов, таких как хлор.Обязательно читайте этикетку продукта, так как некоторые фильтры делают больше, чем другие.
Установленные на столешнице кувшины и смесители довольно недороги (некоторые стоят менее 50 долларов), тогда как системы, используемые для очистки водоснабжения всего вашего дома, намного дороже (до тысяч долларов). Вы также можете заказать многоразовые кулеры для воды, доставленные к вам домой, часто через оптовые или оптовые магазины.
с.
Отбеливатели для зубов, отбеливание зубов
Стоит ли их избегать? Может быть.Как и в случае со средствами для автозагара, отбеливателей для зубов не проводилось никаких хороших исследований, которые бы точно говорили, безопасны ли они в использовании, если вы этого ожидаете. И некоторые производители отбеливающих средств предостерегают от их использования во время беременности. Некоторые стоматологи рекомендуют подождать до наступления беременности, чтобы отбелить зубы, а другие говорят, что процедуры безопасны. Основное беспокойство вызывает химические вещества, используемые в продуктах для отбеливания зубов, которые можно проглотить, и потенциальное воздействие на плод.
Каковы риски для моего ребенка, если таковые имеются? В настоящее время нет доказательств того, что отбеливание зубов может нанести вред плоду.
Что я могу с этим поделать? Проконсультируйтесь с врачом перед использованием отбеливающих средств. Если вы предпочитаете подождать до окончания беременности, чтобы попытаться сделать зубы жемчужно-белыми, просто регулярно чистите зубы отбеливающей зубной пастой, которая может придать вашей улыбке дополнительный импульс.
Прививки
Стоит ли их избегать? Многие, да; другие нет. Для большинства вакцин лучше подождать до наступления беременности, но некоторые вакцины считаются безопасными.Ваш врач может сказать, что вакцину можно делать, если:
- есть хороший шанс, что вы можете подвергнуться определенному заболеванию или инфекции, и преимущества вакцинации перевешивают потенциальные риски
- инфекция представляет опасность для вас или вашего ребенка
- вакцина вряд ли причинит вред
Прививка от гриппа соответствует вышеуказанным критериям и рекомендована Центрами по контролю и профилактике заболеваний (CDC) на любом этапе беременности.Беременным женщинам следует делать прививку только с инактивированным вирусом. Вакцина от гриппа ранее также выпускалась в форме назального спрея (или тумана), но она содержала живые штаммы вируса и никогда не была безопасной для будущих мам. В настоящее время назальный спрей никому не рекомендуется, поскольку CDC обнаружил, что он не предотвращал случаи гриппа в период с 2013 по 2016 год.
Вакцина против гриппа может уменьшить проблемы, связанные с гриппом, у будущих мам, которые подвержены более высокому риску осложнений от болезни.К тому же вакцина безопасна — исследования не показывают вредного воздействия на плод. Это также помогает защитить мать и ее ребенка от заражения гриппом (и другими вирусами) в первый год жизни ребенка.
Вакцина Tdap (против столбняка, дифтерии и коклюша) теперь рекомендуется для всех беременных женщин во второй половине каждой беременности , независимо от того, были ли они вакцинированы ранее или когда она была введена в последний раз. Эта новая рекомендация была сделана в ответ на рост числа инфекций коклюша (коклюша), которые могут быть фатальными для новорожденных, которые еще не прошли плановую вакцинацию.
Помимо прививки от гриппа и вакцины Tdap, CDC считает безопасными во время беременности другие вакцины, но только в случае крайней необходимости:
Каковы риски для моего ребенка, если таковые имеются? Живые вирусные вакцины — содержащие живой организм — не рекомендуются беременным женщинам из-за риска того, что настоящая инфекция или заболевание, которое вакцина призвана предотвратить, может быть передана еще не родившемуся ребенку. Однако это зависит от обстоятельств и от того, будет ли вакцина в конечном итоге более безопасной для получения, чем воздействие фактического заболевания.Например, вакцина против ветряной оспы может быть безопаснее для вашего будущего ребенка, чем заражение. Поэтому важно поговорить со своим врачом, если вы считаете, что могли заразиться какой-либо болезнью.
Однако по большей части исследователи не знают, какой риск могут представлять некоторые вакцины для плода. Поэтому разумно просто дождаться вакцинации, если ваш врач не скажет вам иное.
Что я могу с этим поделать? Обязательно проконсультируйтесь со своим врачом перед вакцинацией любой во время беременности.Также сообщите своему врачу, если вы забеременели в течение 4 недель после вакцинации. И если на вашем рабочем месте требуются определенные вакцины, обязательно сообщите им, что вы беременны, прежде чем соглашаться на вакцинацию.
P
Рентгеновские снимки
Стоит ли их избегать? Да и нет. Если ваш врач считает, что действительно необходимо — для вашего собственного благополучия или вашего ребенка — получить его во время беременности, то маловероятно, что низкие уровни рентгеновского излучения будут вредными.Однако, если вы можете спокойно дождаться рентгеновского снимка до рождения ребенка, то это, вероятно, лучший способ.
Каковы риски для моего ребенка, если таковые имеются? Эксперты в области здравоохранения утверждают, что рентгеновские лучи, скорее всего, безопасны во время беременности. Большинство диагностических рентгеновских лучей излучают намного меньше 5 рад, что является пределом того, что FDA рекомендует подвергать беременную женщину.
В различных исследованиях визуализации используется разное количество излучения, и направление рентгеновского луча также влияет на возможное облучение плода.Рентген зубов, например, не вызывает особого беспокойства, потому что область рентгеновского снимка находится далеко от матки.
Что я могу с этим поделать? Исследователи полагают, что плод более подвержен риску поражения радиацией из-за высокой скорости деления его клеток. Перед тем, как сделать рентгеновский снимок, всегда убедитесь, что ваши медицинские работники (включая стоматолога и рентгенолога) знают о вашей беременности. Также убедитесь, что ваш живот прикрыт свинцовым фартуком.
Если вы обеспокоены и предпочли бы вообще не делать рентгеновский снимок во время беременности, ваш врач может в любое время провести МРТ (магнитно-резонансную томографию) в первом триместре или провести ультразвуковое исследование.
Сохраняя перспективу
Хотя некоторые вещи во время беременности небезопасны, постарайтесь не тратить слишком много времени на размышления и беспокойство. Если вы сомневаетесь, просто руководствуйтесь здравым смыслом — если это кажется плохой идеей, не нужно делать прямо сейчас или может быть рискованно, подождите, по крайней мере, пока вы не поговорите об этом со своим врачом.Он или она, вероятно, поможет вам успокоить ум и даже скажет, что можно делать то, чего вы никогда не ожидали, до тех пор, пока не закончите особые роды.
Прежде всего, убедитесь, что вы следуете самым важным здоровым привычкам во время беременности — правильно питайтесь; достаточно времени для отдыха; держитесь подальше от наркотиков, алкоголя и табака — и вы будете на правильном пути к сохранению здоровья и себя, и своего ребенка.
Беременность: использование гидромассажной ванны и сауны
Обзор темы
Повышение внутренней температуры тела называется гипертермией.Это может нанести вред вашему развивающемуся ребенку (плоду). Это наиболее вредно в первые недели, когда формируются органы. Эксперты не запрещают пользоваться джакузи или сауной. Но они советуют соблюдать осторожность. сноска 1
Гипертермия в течение первых недель беременности связана с дефектами нервной трубки. сноска 2
Будьте осторожны, если вы пользуетесь гидромассажной ванной или сауной. Ванна или сауна не должны быть настолько горячими, чтобы вам было неудобно. Снизьте температуру ниже 38,9 ° C. И ограничьте, как долго вы сидите в гидромассажной ванне или сауне.Специалисты рекомендуют пользоваться сауной не более 15 минут, а в гидромассажной ванне — не более 10 минут. Возьмите с собой еще одного взрослого. Чтобы не перегреться в гидромассажной ванне, сядьте, положив руки и грудь над водой. сноска 1
Немедленно выходите, если вы чувствуете головокружение, слабость, учащенный пульс, нерегулярное сердцебиение, боль в животе или покалывание в ногах и руках.
Ссылки
Ссылки
- Американская академия педиатрии, Американский колледж акушеров и гинекологов (2007).Дородовой уход. В Руководство по перинатальной помощи , 6-е изд., Стр. 83–137. Деревня Элк-Гроув, Иллинойс: Американская академия педиатрии.
- Cunningham FG, et al. (2010). Пренатальная диагностика и терапия плода. В Уильямс акушерство , 23-е изд.

 В общей сложности беременная Гульнора температурила семь дней и принимала два разных антибиотика. Но здесь важно подчеркнуть, что девушка делала это под присмотром врача.
В общей сложности беременная Гульнора температурила семь дней и принимала два разных антибиотика. Но здесь важно подчеркнуть, что девушка делала это под присмотром врача.  Но мы решили не паниковать. Выделения были только один день, и потом они прекратились. При том, что ныло все тело, ни в животе, ни «по-женски» после девятого дня меня ничего уже не тревожило. Тем не менее я все-таки нашла врача гинеколога, которая проконсультировала меня онлайн. Тогда была седьмая неделя беременности. Меня мучал только один вопрос: как болезнь могла повлиять на ребенка», – вспоминает Луиза.
Но мы решили не паниковать. Выделения были только один день, и потом они прекратились. При том, что ныло все тело, ни в животе, ни «по-женски» после девятого дня меня ничего уже не тревожило. Тем не менее я все-таки нашла врача гинеколога, которая проконсультировала меня онлайн. Тогда была седьмая неделя беременности. Меня мучал только один вопрос: как болезнь могла повлиять на ребенка», – вспоминает Луиза.  В эту группу относят пиелонефрит, цистит, бронхит, тонзиллит, гайморит (и другие синуситы), отит;
В эту группу относят пиелонефрит, цистит, бронхит, тонзиллит, гайморит (и другие синуситы), отит; 50-60.
50-60.
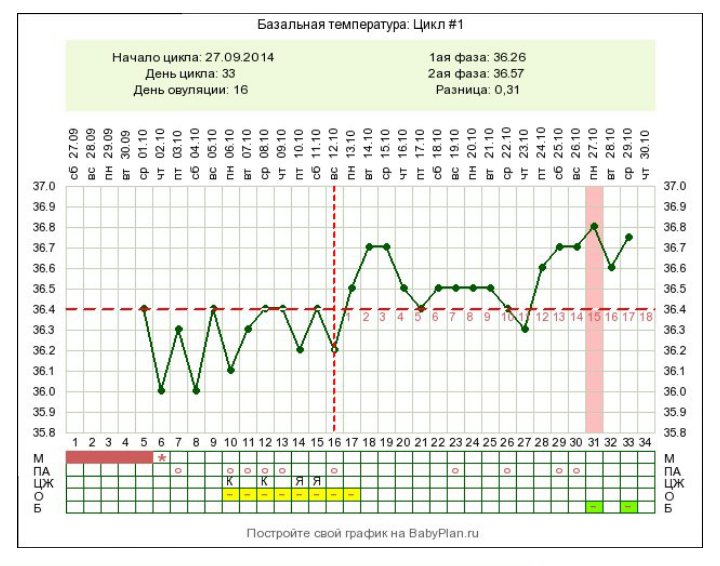



 нет симптомов или обследования, совместимых с каким-либо из перечисленных выше диагнозов.
нет симптомов или обследования, совместимых с каким-либо из перечисленных выше диагнозов.