Радиочастотная аблация сердца (РЧА)
Радиочастотная катетерная аблация – эффективный метод лечения тахиаритмий и, являясь достаточно безопасной процедурой, может навсегда устранить причину нарушения ритма сердца.
Суть процедуры радиочастотной аблации заключается в разрушении тканей сердца, вызывающих аномальный сердечный ритм. В ряде случаев аблация предотвращает попадание в сердце аномальных электрических сигналов и, таким образом, останавливает аритмию.
Радиочастотная аблация проводится с помощью катетера, представляющего собой тонкую гибкую трубку, которая вводится через бедренную или подключичную вену, либо бедренную артерию. По проводнику подается импульс, разрушающий патологический очаг, вызывающий аритмию – путем воздействия током высокой частоты или низкой температурой, достигающей -80˚С.
Для чего проводится аблация?
Нарушения ритма сердца возникают вследствие закручивания электрических импульсов, задающих сердцебиение – сердце бьется слишком быстро, медленно или нерегулярно.
Радиочастотная аблация проводится в тех случаях, когда:
- медикаменты для лечения аритмии оказались неэффективными
- появились серьезные побочные эффекты от лекарств для лечения аритмии
- при определенных типах аритмии, которые хорошо реагируют на аблацию, таких как синдром Вольфа-Паркинсона-Уайта и наджелудочковая тахикардия
- у пациента высокий риск развития осложнений от аритмии (внезапная сердечная смерть, сердечная недостаточность, потери сознания и т.д.)
Показания для проведения РЧА
Наджелудочковые нарушения ритма:
- атриовентрикулярная узловая реципрокная тахикардия (АВУРТ),
- атриовентрикулярная реципрокная тахикардия (АВРТ) связанная с функционированием дополнительного пути проведения (ДПП)
- предсердная тахикардия (ПТ)
- фибрилляция предсердий (ФП)
- трепетание предсердий (ТП)
- предсердная экстрасистолия
Желудочковые нарушения ритма:
- желудочковая экстрасистолия
- идиопатическая желудочковая тахикардия
- желудочковая тахикардия на фоне структурных заболеваний сердца.

Эффективность операции при атрио-вентрикулярной узловой реципрокной тахикардии (АВУРТ) составляет 95-98%, синдроме WPW (синдром Вольфа-Паркинсона-Уайта) — более 98%, трепетании предсердий — 90-95%.
При пароксизмальных формах мерцательной аритмии эффективность первичных процедур составляет 65-75%, вторичная операция позволяет достичь эффективности и улучшения качества жизни у 90% пациентов.
Подготовка к радиочастотной аблации
Перед процедурой вам может быть назначено медицинское обследование для оценки состояния сердечно-сосудистой системы (анализы крови, ЭКГ, ЭХОКГ, МСКТ сердца и т.д.). В ночь перед процедурой необходимо отказаться от приема пищи и воды. Если вы принимаете лекарства, спросите вашего врача, следует ли вам принимать их перед процедурой. Обязательно скажите доктору или медсестре, если у Вас есть аллергия на лекарства.
Если у Вас есть имплантированный кардиостимулятор или кардиовертер-дефибриллятор, уточните у врача, следует ли вам соблюдать особые меры предосторожности.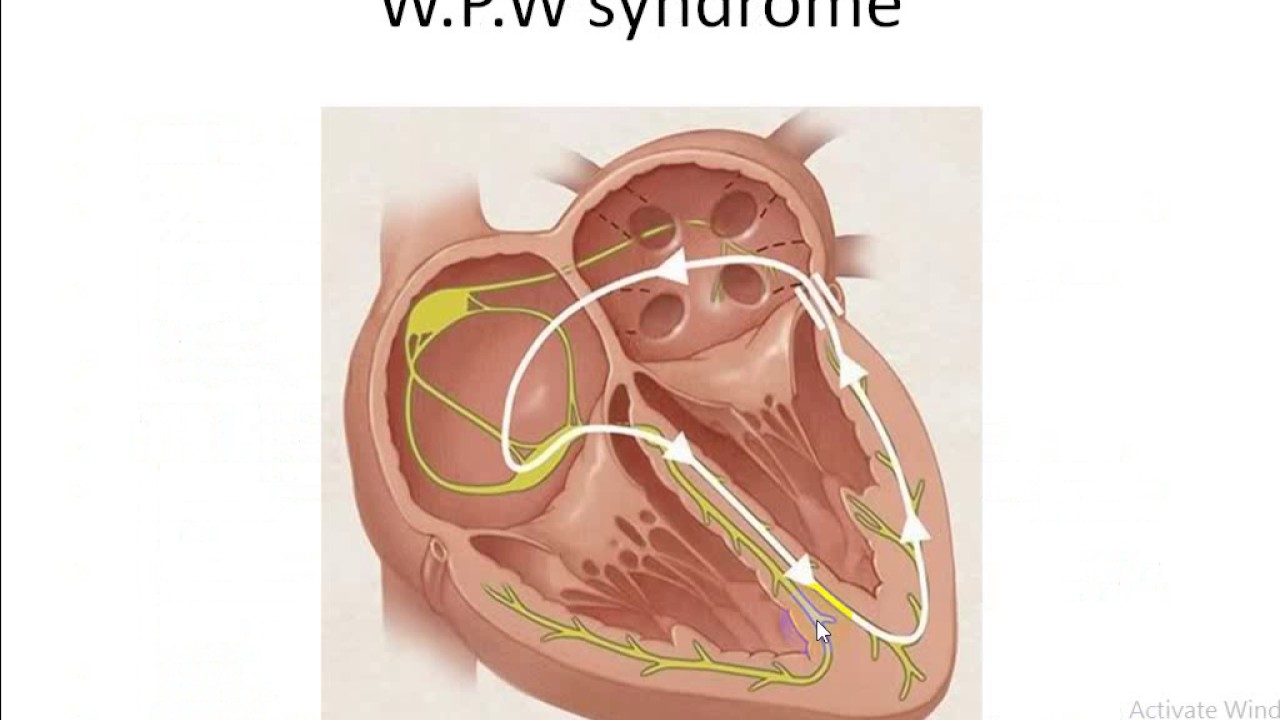
Как проходит процедура?
Процедура аблации проводится в стационаре в рентгеноперационной под местной или общей анестезией. После анестезии врач через прокол в бедренной вене или артерии либо в подключичной вене вводит диагностический катетер и подводит его к сердцу. Первым этапом выполняется электрофизиологическое исследование сердца (ЭФИ). На конце катетера расположены электроды, с помощью которых подаются электрические импульсы и ведется запись электрической активности сердца. Эта процедура называется картирование сердца.
Исследование позволяет точно определить аритмогенные участки, после чего доктор приступает к лечебной процедуре. Катетер подводится непосредственно к патологическому очагу, по проводнику подается ток высокой частоты, позволяющий разрушить участок ткани, отвечающий за неправильный ритм.
Примерно через 20 минут после эффективных воздействий проводится повторное электрофизиологическое исследование сердца для оценки эффективности процедуры.
Длительность аблации сердца обычно составляет от двух до пяти часов, в сложных случаях процедура может занять больше времени.
После окончания процедуры и извлечения электродов для предотвращения кровотечения в области пункций накладываются давящие повязки. В первые сутки, следует соблюдать постельный режим, что позволяет стабилизировать состояние пациента. В зависимости от вашего состояния вы можете вернуться домой в тот же день или остаться в больнице. Если Вы поедете домой, планируйте, чтобы кто-то другой отвез вас после процедуры.
Незначительная боль или дискомфорт в области сердца после радиочастотной аблации не должны беспокоить больше недели. Вы сможете вернуться к своей обычной деятельности в течение нескольких дней после процедуры.
Рекомендации после РЧА
Радиочастотная и криоаблация имеют высокую эффективность и в большинстве случаев позволяют навсегда устранить причину нарушений ритма, избавить пациента от необходимости постоянно принимать лекарства, при этом сохраняя возможность вести активный образ жизни.
В редких случаях может потребоваться проведение повторной процедуры.
Для поддержания здоровья сердца после аблации рекомендуется изменить образ жизни с целью профилактики заболеваний или состояний, которые могут вызвать или усугубить аритмию, например, следить за уровнем артериального давления, гормонов щитовидной железы, сахара крови и т.д.
Общие рекомендации после аблации:
- Употреблять меньше соли, которая может помочь снизить артериальное давление
- Увеличить физическую активность
- Бросить курить
- Не употреблять алкоголь
- Придерживаться принципов здорового питания
- Следить за весом тела
Радиочастотная аблация в EMC
Врачи Клиники сердца и сосудов EMC оказывают помощь при всех видах аритмии, в том числе редких и трудно поддающихся лечению.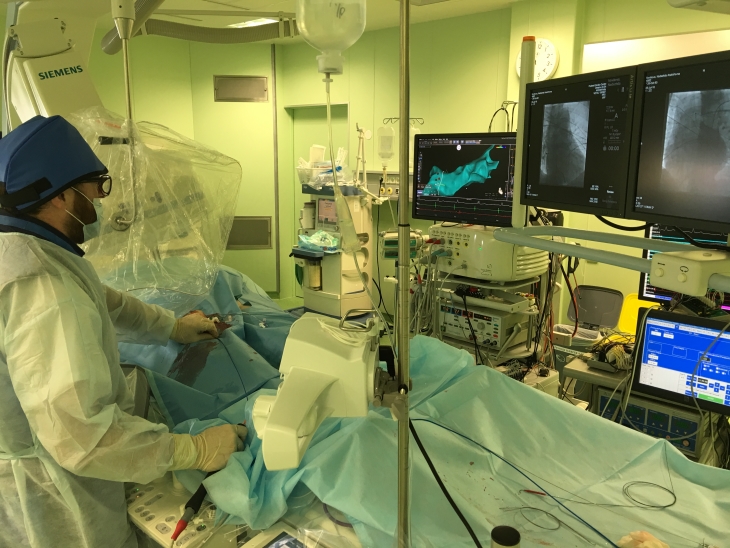
В нашей клинике возможно проведение аблации у пациентов с соматическими заболеваниями, у пациентов пожилого возраста, а также у детей (плановая РЧА показана для детей старше 5 лет) с врожденными пороками сердца и без них.
Операции выполняет один из ведущих российских специалистов в области эндоваскулярной хирургии и аритмологии, к.м.н. доктор Фархад Рзаев.
В EMC процедура аблации проводится с использованием самых передовых технологий. Электрофизиологическая лаборатория оборудована навигационной системой CARTO® 3 — современной и самой точной технологией для трехмерного картирования сердца в реальном времени.
Система электрофизиологического мониторинга Prucka CardioLab серии IT представляет собой новый уровень эффективности и непревзойденного качества электрофизиологического мониторинга.
Клиника также оснащена новейшей системой для радиочастотной аблации SmartAblate и системой для проведения криоаблаций. Всё это помогает точно определить патологический очаг и провести лечение с максимальной эффективностью.
Всё это помогает точно определить патологический очаг и провести лечение с максимальной эффективностью.
Противопоказания
Абсолютных противопоказаний для радиочастотной аблации нет, она может проводиться пожилым пациентам и пациентам сопутствующими заболеваниями. К относительным противопоказаниям относятся острые инфекционные заболевания, нестабильная стенокардия, бактериемия/септицемия, острая декомпенсированная сердечная недостаточность, эндокардит, а также аллергические реакции на контрастное вещество и непереносимость йода. Обсуждение рисков, преимуществ и альтернатив проведения аблации для принятия решения об операции проводится совместно с электрофизиологом.
Количество осложнений в ЕМС составляет менее 1%. Среди возможных осложнений: гемоперикард (накопление жидкости в сердечной сумке), гематомы в области пункций, парез диафрагмального нерва (только при криопроцедурах). Все осложнения эффективно устраняются в госпитальный период.
Стоимость РЧА
Окончательная стоимость операции РЧА определяется индивидуально, зависит от состояния пациента, сложности процедуры, необходимости выполнения дополнительных исследований и других факторов. В EMC операция выполняется одним из лучших российских специалистов с госпитализацией в комфортабельный стационар, оснащенный по международным стандартам.
Интервенционная помощь, катетерная аблация в Тюмени
Отделение хирургического лечения сложных нарушений ритма сердца и электрокардиостимуляции (ОХЛСНРС и Э)Катетерная аблация аритмогенного субстрата – малоинвазивная рентгенохирургическая процедура лечения тахикардий и аритмий с помощью эндоваскулярного катетера; при этом для разрушения аритмогенного субстрата используют радиочастотный ток или холод. Соответственно применяемой энергии выделяют радиочастотную аблацию и криоаблацию. Кроме РЧА сердца существуют методики лазерной, химической, криоаблации аритмогенных очагов.
Мы в своей практике чаще применяем метод радиочастотной аблации (РЧА), который основан на точечном воздействии электрода на аритмогенный субстрат, которым может быть участок с нарушенной проводимостью, либо источник патологической импульсации, либо добавочный путь проведения.
РЧА сердца относится к катетерным операциям малого риска, позволяющим эффективно восстановить упорядоченный ритм сердца. Успешность методики РЧА сердца при различных клинических формах аритмий близка к 100%. Основной целью РЧА сердца является точечная деструкция (аблация) очагов сердца, порождающих патологические сигналы, с помощью радиочастотного импульса. РЧА сердца является малоинвазивной альтернативой лекарственного и хирургического лечения жизнеугрожающих аритмий. Преимуществами РЧА сердца служат легкая переносимость, быстрое восстановление, в большинстве случаев — отсутствие необходимости в последующей антиаритмической и противосвертывающей терапии.
Показания к проведению РЧА сердца
определяются кардиохирургом-аритмологом или кардиологом-аритмологом на основании сбора анамнестических данных (частых приступах сердцебиения, внезапной потери сознания), а также при проведении диагностики, включающей различные методы исследования (они могут отличаться при различных видах аритмии): ЭКГ, суточное ЭКГ-мониторирование, эхокардиография, чреспищеводная электрокардиостимуляция, мультиспиральная компьютерная томография легочных артерий, чреспищеводная эхокардиография. При ИБС или пороках сердцах дополнительно может потребоваться выполнение коронарографии, вентрикулогрии или МРТ сердца. Для снижения риска осложнений перед оперативным лечением проводится эзофагогастродуоденоскопия (ЭГДС).
При ИБС или пороках сердцах дополнительно может потребоваться выполнение коронарографии, вентрикулогрии или МРТ сердца. Для снижения риска осложнений перед оперативным лечением проводится эзофагогастродуоденоскопия (ЭГДС).РЧА сердца проводится в специализированных кардиохирургических стационарах, оснащенных рентгеновской операционной и необходимым оборудованием для мониторирования сердечной деятельности.
Показания к РЧА сердца.
РЧА сердца выполняется при жизнеугрожающих, не корригируемых с помощью медикаментозных препаратов нарушениях ритма.При предсердных формах нарушения ритма РЧА сердца показана в случае фибрилляции или трепетания предсердий, при неэффективности медикаментозного антиаритмического лечения, наличии выраженных симптомов, связанных с аритмией, и риском развития декомпенсаторной сердечной недостаточности.
Данный метод показан для лечения различных наджелудочковых пароксизмальных тахиаритмиях – AV-узловых, ортодромной и антидромной форме синдрома WPW, скрытых предсердно-желудочковых соединениях; причем, при этом эффективность РЧА достигает 98%.

Выполнение РЧА сердца требуется пациентам со стойкими желудочковыми нарушениями ритма, не поддающимися медикаментозной терапии, или пациентам с жизнеугрожающими желудочковыми аритмиями, часто рецидивирующими после имплантации кардиовертера-дефибриллятора.
Противопоказания к РЧА.
РЧА сердца не выполняется при онкопатологии III-IV стадии, тяжелых органических поражениях сердца (кардиомиопатии, инфаркте миокарда в остром периоде, нестабильной стенокардии, легочной гипертензии, полиморфных желудочковых аритмиях, недостаточности кровообращения), окклюзирующей патологии сосудов ног, тромбозах или аневризмах сосудов.Этапы проведения РЧА сердца.
РЧА сердца является эндоваскулярной кардиохирургической методикой, выполняемой с помощью введенного в полость сердца зондового электрода, генерирующего высокочастотные импульсы. РЧА сердца может потребоваться по плановым либо неотложным показаниям.РЧА сердца проводится в условиях местной либо комбинированной (местной и внутривенной) анестезии в рентгеноперационной, оснащенной специальным электрофизиологическим и реанимационным медоборудованием (рисунок 1). Рентгеноперационная нашего отделения оснащена системой магнитной навигации CARTO 3, позволяющей с высокой точностью (до 1 мм) локализовать очаг аритмии и устранить его с помощью катетерной аблации.
Рентгеноперационная нашего отделения оснащена системой магнитной навигации CARTO 3, позволяющей с высокой точностью (до 1 мм) локализовать очаг аритмии и устранить его с помощью катетерной аблации.
Рисунок 1. R-операционная отделения ХЛСНРСиЭ.
Эндоваскулярным способом осуществляется введение гибкого проводника-интродьюсера, по которому к источнику эктопического ритма в сердце подводятся собственно электроды. При РЧА правых камер сердца ретроградно катетеризируется бедренная или подключичная вена, левых отделов – бедренная артерия (рисунок 2). В левые камеры сердца электрод может проводиться трансептально – путем специального прокола межпредсердной перегородки.
Рисунок 2. Расположение электродов в сердце при выполнении аблации на правых отделах сердца.
Для выявления аритмогенных участков или аномальных проводящих путей сердца, подлежащих РЧА, выполняется электрофизиологическое исследование (ЭФИ) – датчики электродов регистрируют внутрисердечную электрокардиограмму в покое и после провоцирующих аритмию тестов. В этот момент у пациента может возникнуть сердцебиение, ощущение дискомфорта, небольшая болезненность в груди.
В этот момент у пациента может возникнуть сердцебиение, ощущение дискомфорта, небольшая болезненность в груди.
В последние годы для поиска расположения аритмогенного субстрата используется метод магнитной навигации с помощью системы CARTO (рисунок 3). Система трехмерного электроанатомического картирования CARTO позволяет увидеть сложные пространственные взаимоотношения структур сердца. Это делает систему CARTO незаменимым инструментом для точной диагностики и лечения аритмий. Данная система разработана для минимизации радиочастотных аппликаций, уменьшения дозы облучения и сокращения времени процедуры.
Рисунок 3. Система магнитной навигации CARTO.
Пример создания такой электроанатомической карты представлен на рисунке 4: изображена карта левого предсердия с участками выполненной аблации (точки красного цвета) во время выполнения РЧА у пациента с фибрилляцией предсердий.
Рисунок 4. Электроанатомическая карта левого предсердия во время РЧА вокруг устьев легочных у пациента с фибрилляцией предсердий.
После определения аритмогенного очага производится подача радиочастотного импульса. Под действием высокочастотного тока рабочий кончик электрода нагревается до 40-70°С (в зависимости от места расположения аритмогенного субстрата), прижигая патологический очаг, который в итоге утрачивает способность генерировать или проводить импульсы. Последующее повторное выполнение ЭФИ позволяет оценить эффективность воздействия. Если при ЭФИ регистрируется стабильный синусовый ритм, не сбиваемый медикаментозной или электроимпульсной провокацией, операция РЧА сердца заканчивается. После извлечения внутрисосудистых зондов место катетеризации укрывается давящей повязкой.
В ряде случаев после РЧА сердца возникает необходимость в установке электрокардиостимулятора либо кардиовертера-дефибриллятора. С учетом сложности корригируемого нарушения операция РЧА сердца может длиться от 1,5 до 3-х часов.
Как подготовиться к РЧА.
РЧА проводится в плановом порядке. Операция проводится в рентген-операционной.
Общие принципы подготовки к операции включают в себя:
- Последний прием пищи вечером накануне операции (12 ч голода).
- В месте установки катетера (паховая и подключичная область) должны быть выбриты волосы.
- В ночь перед исследованием проводится очищение кишечника.
- Спросите своего врача, следует ли вам принимать обычные лекарства утром.
- Все антиаритмические препараты отменяются за 2–3 дня до исследования (пять периодов полувыведения), для кордарона это — 28 дней.
- Если у вас сахарный диабет, спросите своего врача, следует ли Вам принимать инсулин или другие сахароснижающие пероральные препараты перед исследованием.
Осложнения РЧА сердца.
После выполнения РЧА сердца пациенту требуется строгий покой в течение суток. В этот период осуществляется кардиомониторинг. В преобладающем большинстве процедуры РЧА сердца не сопровождаются осложнениями.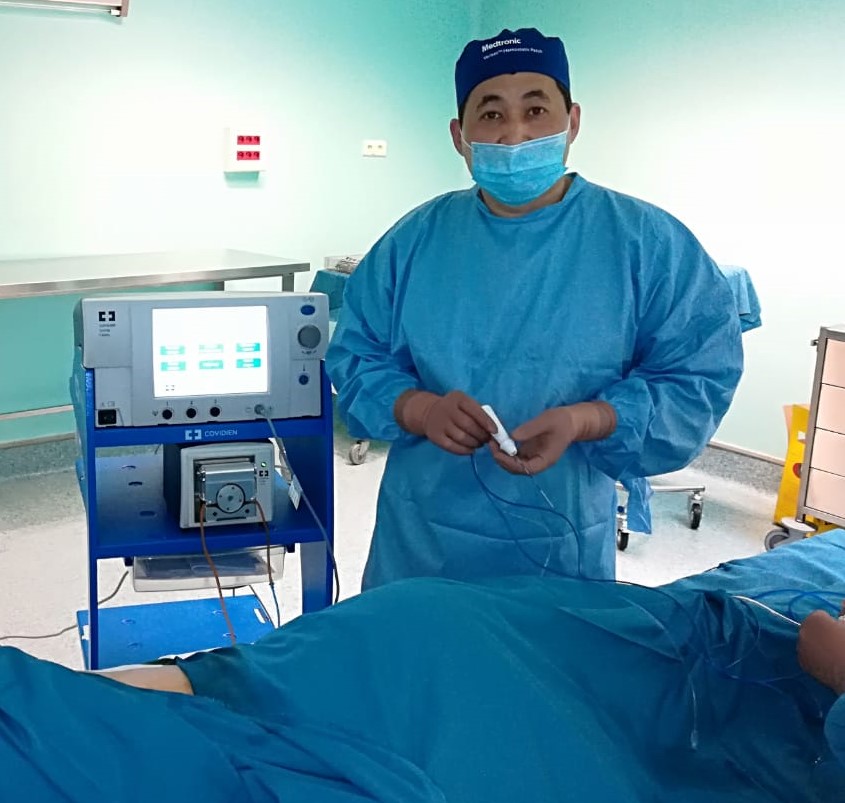
Возможные осложнения РЧА сердца.
Потенциально после РЧА сердца могут развиться патологические состояния, связанные с выполнением пункции и катетеризации сосудов – локальные гематомы, тромбозы глубоких периферических вен, артериовенозные фистулы, перфорации артерий, пневмоторакс.Среди внутрисердечных осложнений РЧА сердца иногда наблюдаются микроэмболии, повреждения клапанов, диссекция или тромбоз коронарной артерии.
К осложнениям, вызванным непосредственно радиочастотным воздействием, относятся случаи перфорации миокарда или венечного синуса, окклюзии или спазма венечных артерий, цереброваскулярных нарушений.
С 2014г. в отделении внедрен метод холодовой деструкции аритмогенного субстрата. К настоящему времени выполнено около 30 таких операций. В данном случае в качестве энергии, воздействующей на аритмогенный субстрат, используется холод (рисунок 5).
Рисунок 5. Оборудование для криодеструкции.
Услуги и цены отделения
Жизнь после радиочастотной катетерной аблации (РЧА)
ЖИЗНЬ ПОСЛЕ РАДИОЧАСТОТНОЙ КАТЕТЕРНОЙ АБЛАЦИИ (РЧА).
 ЧТО НУЖНО ЗНАТЬ?
ЧТО НУЖНО ЗНАТЬ?Радиочастотная катетерная аблация (РЧА) – малоинвазивный (нетравматичный) метод хирургического лечения нарушения ритма сердца, имеющий высокую эффективность. Положительный результат достигается в 50-60 % при РЧА фибрилляции предсердий, 75-80% при РЧА атипичного трепетания предсердий и 90 — 98% при РЧА пароксизмальной наджелудочковой тахикардии (АВУРТ, WPW), типичного трепетания предсердий, предсердной тахикардии, наджелудочковой и желудочковой экстрасистолии. Однако, чтобы получить максимальный эффект, мы просим и самих пациентов относиться к своему сердцу с уважением, а к нашим рекомендациям – с ответственностью. Итак:
Рекомендации пациентам после радиочастотной катетерной аблации фибрилляции предсердий (ФП):
- Наблюдение кардиолога (терапевта) по месту жительства.
- Ограничение физических нагрузок в течение 2 недель.
- Контроль суточного мониторирования ЭКГ (ХМЭКГ), ЭХОКГ через 3 месяца по месту жительства.

- Приём Варфарина или новых оральных антикоагулянтов (Прадакса, Ксарелто, Эликвис) не менее 3 месяцев, возможно до 6-12 месяцев, при постоянной форме ФП пожизненный приём.
- Приём антиаритмических препаратов (ААП) не менее трех месяцев. Если на фоне отмены ААП возобновление пароксизмов ФП – продолжить приём. Возможен подбор ААП кардиологом по месту жительства.
- При возникновении пароксизма ФП – вызвать скорую медицинскую помощь 03, снять ЭКГ (Обязательно, оставить пленку ЭКГ на руках у пациента!!!), восстановление синусового ритма медикаментозной и\или электрической кардиоверсией желательно в течение короткого времени.
- После оперативного лечения ФП в течение трех месяцев эффективность операции не оценивается. В это время могут сохраняться ощущения перебоев в работе сердца, дискомфорт, возможны срывы ритма. У 10-15 % пациентов по истечению трех месяцев сохраняются пароксизмы ФП, может потребоваться повторная консультация аритмолога для решения вопроса о необходимости повторной процедуры.
 Чаще это пациенты с большим объемом левого предсердия (более 120 мл), персистирующей и длительно персистирующей формой ФП, атипичным трепетанием предсердий.
Чаще это пациенты с большим объемом левого предсердия (более 120 мл), персистирующей и длительно персистирующей формой ФП, атипичным трепетанием предсердий. - При сохранении пароксизмов ФП, при согласии пациента, возможно рассмотреть вопрос о повторной операции и\или паллиативном лечении – имплантации однокамерного (в режиме желудочковой стимуляции VVIR) или двухкамерного ЭКС в режиме DDDR с последующей РЧА атриовентрикулярного соединения (создаётся искусственная атриовентрикулярная блокада), когда сердце работает от навязанного ритма ЭКС. Пациент субъективно нарушения ритма сердца не ощущает, но при этом нарушения ритма сердца сохраняются, что требует продолжить приём Варфарина или Прадаксы, Ксарелто, Эликвиса + ААП. Такая процедура улучшает качество жизни некоторым пациентам и позволяет вести им достаточно активный образ жизни.
Рекомендации для пациентов после радиочастотной катетерной аблации АВУРТ, WPW, предсердной тахикардии:
- На следующий день после РЧА АВУРТ, предсердной тахикардии, скрытого WPW – контроль ЧП-ЭФИ в поликлинике ФЦССХ.

После выписки из стационара:
- Наблюдение кардиолога (терапевта) по месту жительства.
- Ограничение физических нагрузок в течение 2 недель.
- ААП отменяются за 10-14 дней до госпитализации, после операции чаще всего не требуется прием ААП т.к. эффективность РЧА составляет более 98%
- При появлении пароксизмов сердцебиения вызвать БСМП «03», снять ЭКГ, при необходимости записаться на повторную консультацию аритмолога в ФЦССХ г.Челябинск (при себе иметь ЭКГ с зарегистрированным нарушением сердечного ритма).
Рекомендации для пациентов до и после радиочастотной катетерной аблации наджелудочковой (СВЭС) и желудочковой экстрасистолии (ЖЭС):
- Подготовка к РЧА – отмена ААП за 2-4 недели до госпитализиции.
- За 2 недели до госпитализации повторить ХМЭКГ – при отсутствии экстрасистолии сообщить по телефону или лично врачу, направившему на операцию.
- На следующий день после РЧА выполняется контроль ХМЭКГ.

После выписки из стационара:
- Наблюдение кардиолога по месту жительства.
- Ограничение физических нагрузок в течение 2 недель.
- Контроль ХМЭКГ через 3 месяца по месту жительства.
- При рецидиве СВЭС, ЖЭС возможно рассмотреть вопрос о проведении повторной РЧА при согласии пациента. Так же возможен подбор ААП кардиологом по месту жительства при отказе пациента от РЧА.
стоимость, рча сердца, цена в СПб
Радиочастотная аблация (деструкция) проводящих путей сердца, достаточно молодой, эффективный и малоинвазивный метод радикального лечения тахикардий.
В основе этого метода лежит локальное (точечное) – воздействие электрическим током высокой частоты на «очаг» аритмии или участок цепи кругового движения импульса при тахикардиях.
Симптомы, на которые следует обратить внимание:
- перебои в работе сердца,
- приступы тахикардии,
- эпизоды слабости, головокружения, болей за грудиной на фоне приступа сердцебиения,
- потеря сознания на фоне приступа сердцебиения.

При обращении пациента на консультацию к кардиохирургу-аритмологу необходимо иметь электрокардиограмму, выполненную во время приступа тахикардии, или результаты суточного мониторирования ЭКГ с зарегистрированным приступом.
Для проведения вмешательства пациенты госпитализируются в стационар. Перед операцией нужно выполнить ряд обследований и сдать перечень необходимых анализов. Операция выполняется в условиях рентгеноперационной под постоянным контролем врача-анестезиолога и мониторированием артериального давления и электрокардиограммы.
Процедура (операция) катетерной абляции сердца при тахикардиях
Радиочастотная абляция, как правило, не требует проведения общего обезболивания (наркоза). Непосредственно перед аблацией проводится инвазивное электрофизиологическое исследование сердца, чтобы определить механизм аритмии и ее локализацию. Оно осуществляется с помощью диагностических катетеров-электродов, вводимых через крупные вены (бедренная, подключичная) или артерии, и позволяющих точно определить локализацию «патологического очага» аритмии.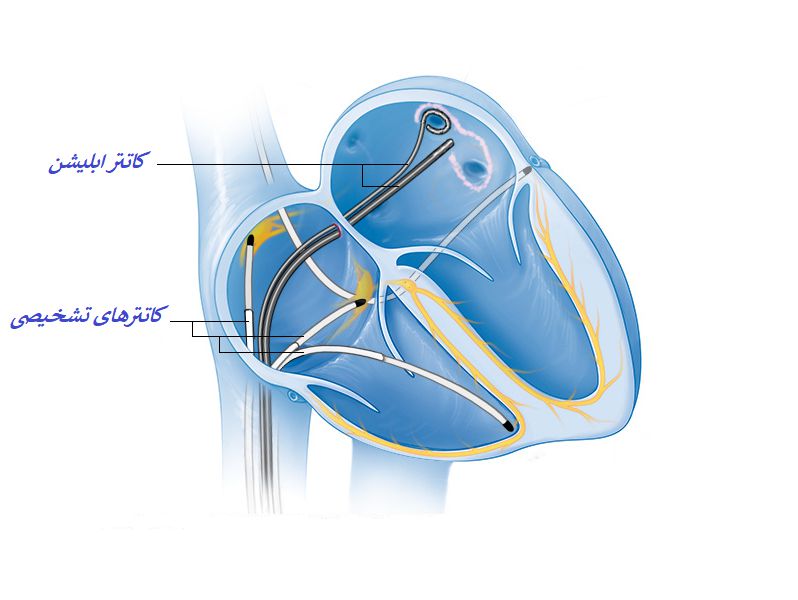 Предварительно под местной анестезией в эти крупные сосуды вводят гемостатические интродьюсеры («трубочки»), которые позволяют защитить сосуд. Электроды доставляют в сердце. Всю процедуру проводят под контролем рентгеноскопии. Затем с помощью специального «абляционного» электрода проводится «прижигание» очага аритмии. Операция в среднем длится около 1,5 часов. Как правило, на 1-2-е сутки пациент может быть выписан из стационара.
Предварительно под местной анестезией в эти крупные сосуды вводят гемостатические интродьюсеры («трубочки»), которые позволяют защитить сосуд. Электроды доставляют в сердце. Всю процедуру проводят под контролем рентгеноскопии. Затем с помощью специального «абляционного» электрода проводится «прижигание» очага аритмии. Операция в среднем длится около 1,5 часов. Как правило, на 1-2-е сутки пациент может быть выписан из стационара.
Радиочастотная абляция аритмогенной зоны способна радикально излечить:
- Пароксизмальную атриовентрикулярную узловую re-entry тахикардию.
- Пароксизмальную атриовентрикулярную реципрокную тахикардию с участием дополнительного пути проведения (синдром WPW).
- Пароксизмальную форму типичного, атипичного трепетания предсердий.
- Пароксизмальную, персистирующую, длительно-существующую персистирующую форму фибрилляции предсердий (ФП) при отсутствии эффекта от проводимой антиаритмической терапии.

- Пароксизмальную предсердную тахикардию.
- Желудочковую тахикардию.
- Желудочковые экстрасистолы с клинической симптоматикой.
Противопоказания для проведения катетерной абляции (рча) сердца при тахикардиях:
- острые инфекционные заболевания,
- острый инфаркт миокарда,
- нестабильная стенокардия в течение 4 недель,
- хроническая сердечная недостаточность III-IV ф.к. по NYHA,
- аневризма левого желудочка с тромбом,
- тромбы в полостях сердца,
- сердечные механические протезы левых камер сердца при доступе слева.
При выполнении катетерной абляции сердца при аритмиях частота осложнений не превышает 1%. С целью профилактики последних проводятся все необходимые мероприятия на всех этапах диагностики и лечения.
Плюсами данного метода является его малотравматичность. Как правило, госпитализация не занимает более 3 дней, пациенты достаточно быстро возвращаются к обычному образу жизни, и реабилитация не занимает более недели. Операции являются высокотехнологичными, для их выполнения используются современные дорогостоящие расходные материалы.
Операции являются высокотехнологичными, для их выполнения используются современные дорогостоящие расходные материалы.
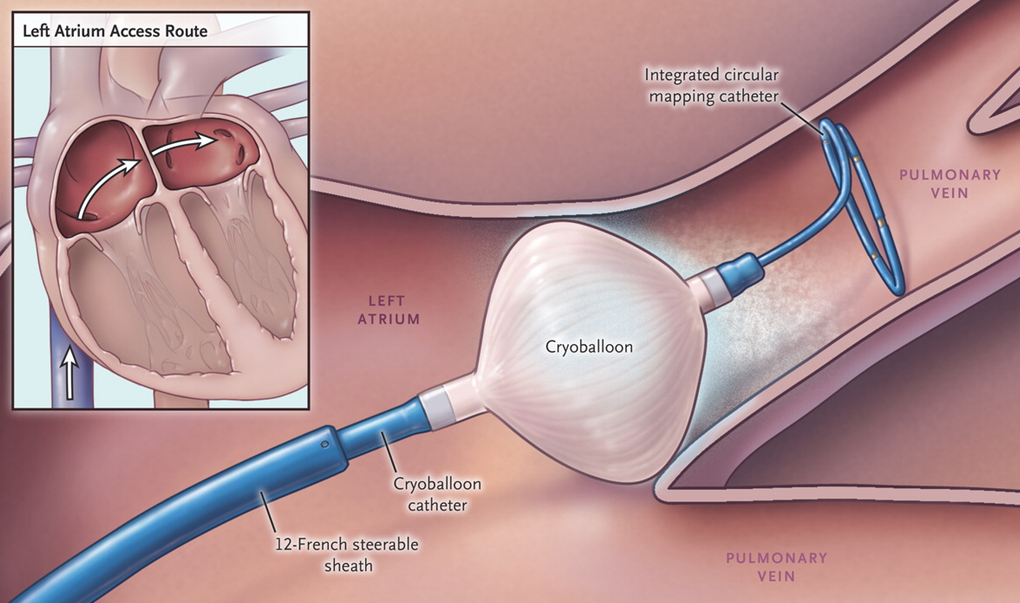
Операция криоабляция для лечения фибрилляции предсердий и левопредсердных тахиаритмий
Подготовительный этап, этап доступа в левое предсердие сходные для обеих процедур. Процесс электрической изоляции легочной вены отличается. При криобаллонной изоляции баллон подводится к устью вены на специальном диагностическом проводнике-катетере. Раздувается, полностью перекрывая на время воздействия кровоток по вене. Наноситься холодовое (крио) воздействие (рис 3). Жидкий сжатый N2O поступает из криоконсоли к катетеру, происходит испарение N2O и абсорбция тепла из окружающих тканей, теплый газ отводится обратно в консоль, многочисленные системы безопасности контролируют утечку газа. По окончанию воздействия баллон сдувается, восстанавливается кровоток по вене. С помощью специального циркулярного катетера оценивается эффект воздействия (рис 4), при необходимости процедура повторяется.
Рис. 4. Электрическая изоляция легочной вены после нанесения крио воздействия. Сохраняется активность в легочной вене (регистрация на каналах «Ach2-2» и «Ach6-7»), проведение на предсердие отсутствует: синусовый ритм по данным поверхностной ЭКГ и данным внутрисердечной регистрации (CS5-1).
В ходе процедуры проводится последовательная изоляция всех легочных вен. В отличие от метода поточечной радиочастотной абляции, циркулярное повреждение вокруг устья легочной вены происходит за одно воздействие. Это позволяет получить равномерное повреждение с ровными границами. По окончании процедуры удаляются все электроды, интродьюсеры. Пациент переводится в палату, на ближайшие часы рекомендуется постельный режим. Длительность госпитализации составляет 3-4 дня.
Методика криобаллонной абляции устьев легочных вен эффективна, хорошо переносима, длительность процедур меньше, чем при радиочастотной изоляции. К недостаткам метода можно отнести невозможность адаптировать криобаллон ко всем анатомическим вариантам строения левого предсердия и легочных вен, невозможность наносить воздействия вне устьев легочных вен, более высокая рентгенологическая нагрузка на медицинский персонал и пациента.
Решение о выборе метода лечения принимается врачом индивидуально, исходя из данных инструментальных обследований (ЭхоКГ, компьютерная томография левого предсердия в показанных случаях).
ВАЖНО!
Операция проводится на фоне приема пациентом антикоагулянтов. Обязателен прием антикоагулянтов не менее трех недель до операции и не менее трех месяцев после. Решение об отмене антикоагулянтов принимается врачом. Основанием для принятия решения является не результат операции, а индивидуальные риски тромбоэмболических осложнений конкретного пациента.
Катетерная аблация фибрилляции предсердий
1. Что такое Фибрилляция предсердий?
В норме регулярная работа нашего сердца поддерживается электрическими импульсами, которые генерируются группой специальных клеток. Эти клетки сформированы в компактное образование – синусовый узел, расположенный в верхней части правого предсердия [рис. 1].
При фибрилляции предсердий (мерцательной аритмии) вместо регулярного сердечного ритма в предсердиях возникают множественные электрические волны, приводящие к хаотичным сокращениям обоих предсердий с очень высокой частотой [рис. 2].
2].
Фибрилляция предсердий (мерцательная аритмия), как правило, проявляется учащенным нерегулярным сердечным ритмом, одышкой, плохой переносимостью физических нагрузок. Нередко фибрилляции предсердий протекает бессимптомно и обнаруживается случайно при регистрации ЭКГ. Нередко у пациентов с фибрилляцией предсердий (мерцательной аритмии) обнаруживается еще один вид нарушений сердечного ритма – трепетание предсердий [ рис.3 ]. Симптомы трепетания предсердий мало отличаются от фибрилляции предсердий. Точная диагностика данных нарушений ритма и определение тактики лечения должны определяется кардиологом-аритмологом.
2. Зачем и как лечить фибрилляцию предсердий?
Лечение фибрилляции предсердий ставит своей целью:
- устранение симптомов аритмии, т.е. улучшение качества жизни пациентов;
- устранение угрозы развития сердечной недостаточности;
- профилактика тромбоэмболических осложнений.
По данным мировой медицинской статистики фибрилляция предсердий (мерцательная аритмия) – самое часто встречающаяся (1-2 % в популяции) нарушение сердечного ритма. У значительной части пациентов (до 40%) ФП носит бессимптомный характер. У этой категории больных медикаментозное антиаритмическое или немедикаментозное лечение (катетерная аблация) ФП, как правило, не проводится. Лечение этих пациентов заключается в контроле частоты сердечного ритма и назначении антикоагулянтов для профилактики тромбоэмболических осложнений. Пациентам, у которых фибрилляция предсердий сопровождается описанными выше симптомами назначают постоянную антиаритмическую терапию, направленную на профилактику рецидивов ФП. Приблизительно у одной трети среди всех больных ФП удается подобрать эффективный антиаритмический препарат или их комбинацию.
У значительной части пациентов (до 40%) ФП носит бессимптомный характер. У этой категории больных медикаментозное антиаритмическое или немедикаментозное лечение (катетерная аблация) ФП, как правило, не проводится. Лечение этих пациентов заключается в контроле частоты сердечного ритма и назначении антикоагулянтов для профилактики тромбоэмболических осложнений. Пациентам, у которых фибрилляция предсердий сопровождается описанными выше симптомами назначают постоянную антиаритмическую терапию, направленную на профилактику рецидивов ФП. Приблизительно у одной трети среди всех больных ФП удается подобрать эффективный антиаритмический препарат или их комбинацию.
У 30% больных с симптомной, плохо переносимой фибрилляцией предсердий не удается подобрать эффективную антиаритмическую терапию, либо прием антиаритмических средств противопоказан, сопровождается развитием побочных эффектов или пациенты не хотят придерживаться тактики длительного консервативного медикаментозного лечения. Этой категории больных в соответствии с современными международными и российскими рекомендациями рекомендуется проведение катетерной аблации.
Следует подчеркнуть, что выбор вариантов лечения в каждом конкретном случае – задача кардиолога-аритмолога с учетом мнения пациента и объективных медицинских данных.
3. Катетерная и хирургическая аблация
В зависимости от формы фибрилляция предсердий (пароксизмальная, персистирующая или постоянная), наличия другой патологии со стороны сердечно-сосудистой системы и сопутствующих заболеваний применяются 3 разновидности катетерной (или хирургической) аблации:
• внутрисердечная катетерная аблация – наиболее широко используемый метод немедикаментозного лечения ФП. Катетерная аблация проводится в условиях рентгеноперационной с использованием управляемых катетеров, перемещаемых в камеры сердца через сосудистые доступы (бедренные и подключичные вены). Цель катетерной аблации радикальное устранение «источников» аритмии в левом и (при трепетании предсердий) правом предсердии. В настоящее время широкое клиническое применение нашли 2 вида катетерной аблации: радиочастотная катетерная аблация и баллонная криоаблация.
• катетерная аблация (деструкция) АВ узла – разновидность внутрисердечной катетерной аблации, которая применяется в тех случаях, когда ФП сопровождается стойко высокой частотой сердечных сокращений при невозможности медикаментозного контроля или радикального устранения ФП. Аблация АВ узла проводится только после имплантации искусственного водителя ритма (кардиостимулятора).
• операция «Лабиринт» — хирургическая аблация ФП. Операция «лабиринт» (MAZE) применяется в тех случаях, когда пациенту с ФП показано хирургическое вмешательство на открытом сердце в связи с наличием «основного» заболевания сердца: операция аорто-коронарного шунтирования, протезирование клапанов и т.д. В качестве самостоятельного вмешательства при ФП операция «лабиринт» применяется в виде модифицированных малоинвазивных операций с торакоскопическим доступом и только при неэффективности раннее выполненных попыток катетерной аблации.
4. Радиочастотная или баллонная криоаблация?
Согласно современным представлениям, ключевая роль в развитии ФП принадлежит так называемым «арит0могенным» легочным венам (т. н. триггеры ФП) — крупным сосудам, впадающим в левое предсердие [ рис.4 ]. Именно поэтому, большинству пациентов с пароксизмальной и персистирующей формами фибрилляции предсердий показано выполнение катетерной аблации (изоляции) легочных вен.
н. триггеры ФП) — крупным сосудам, впадающим в левое предсердие [ рис.4 ]. Именно поэтому, большинству пациентов с пароксизмальной и персистирующей формами фибрилляции предсердий показано выполнение катетерной аблации (изоляции) легочных вен.
Как это работает?
При радиочастотной катетерной аблации изоляция легочных вен достигается нанесением большого количества точечных воздействий с использованием тока высокой частоты. Эти воздействия должны сформировать непрерывную цепь из множества последовательных коагуляционных некрозов вокруг каждой из вен [рис.5A]. При использовании другой технологии — баллонной криоаблации [видео 1] зона некроза вокруг вен создается благодаря воздействию низкой температуры (до — 60ºС) в криобаллоне, расположенном последовательно в каждом из устьев легочных вен [рис.5Б]. В большинстве случаев полная изоляция достигается однократным криовоздействием в течение нескольких минут, что является безусловным преимуществом перед радиочастотной аблацией.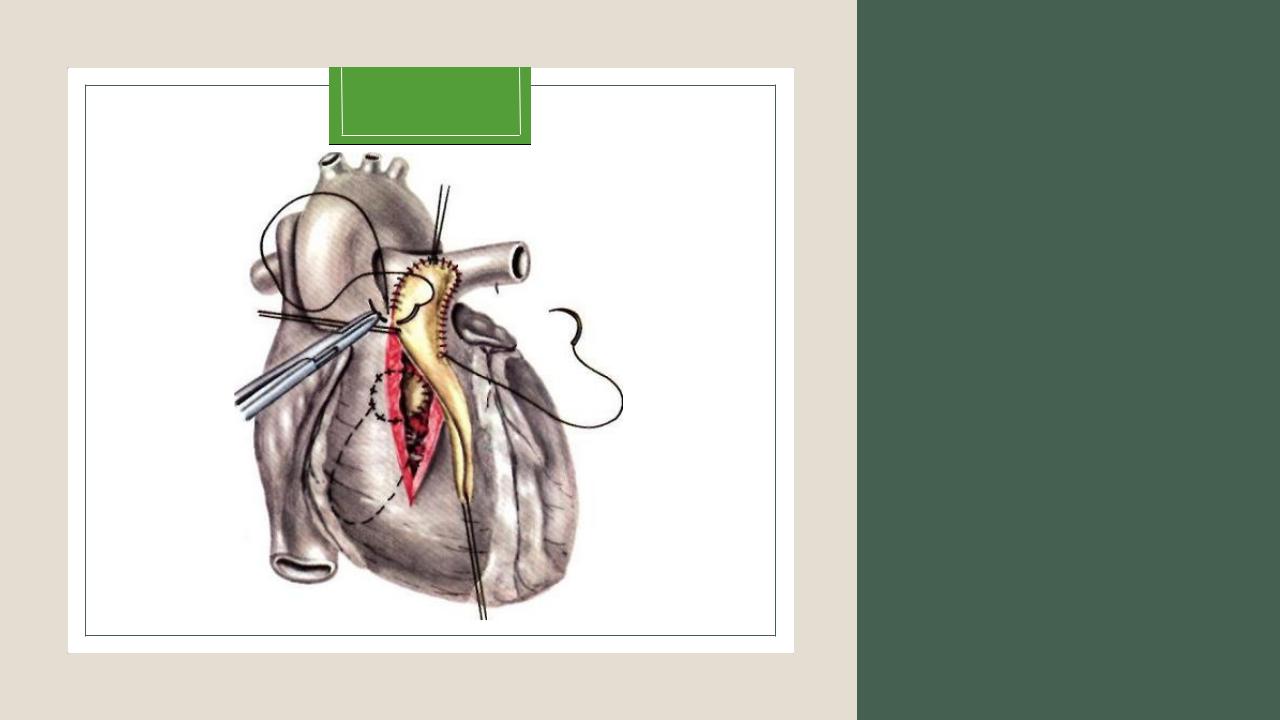 Оба вида катетерных аблаций проводятся в рентгеноперационной под наркозом или в условиях глубокой седации. Данные вмешательства являются высокотехнологичными видами медицинской помощи и должны выполняться квалифицированными специалистами с достаточным опытом интервенционных вмешательств.
Оба вида катетерных аблаций проводятся в рентгеноперационной под наркозом или в условиях глубокой седации. Данные вмешательства являются высокотехнологичными видами медицинской помощи и должны выполняться квалифицированными специалистами с достаточным опытом интервенционных вмешательств.
Видео 1. Баллонная криоаблация
Эффективность и безопасность
Общепринятым определением эффективности катетерной аблации при ФП считается отсутствие любых предсердных аритмий после аблации без применения антиаритмических средств. Контроль за эффективностью осуществляется клинически (самоконтроль пациентов) или с использованием систем длительной регистрации ЭКГ (ХМ ЭКГ или специальные имплантируемые регистраторы сердечного ритма).
Одним из основных факторов, определяющих эффективность катетерных аблаций при ФП является длительность эпизодов фибрилляции. В тех случаях когда приступы аритмии не превышают нескольких часов или дней (т.н. пароксизмальная форма) и, как правило, закачиваются самостоятельно, оперативное лечение максимально эффективно. В сравнительных исследованиях (международное исследование «Fire and Ice») рецидивов ФП в течение первого года не было у 65% больных как после радиочастотной, так и после баллонной криоаблации. При этом, есть наблюдения, что у лиц без сопутствующей кардиальной патологии эффективность баллонной криоаблации может достигать 80-90%.
В тех случаях когда приступы аритмии не превышают нескольких часов или дней (т.н. пароксизмальная форма) и, как правило, закачиваются самостоятельно, оперативное лечение максимально эффективно. В сравнительных исследованиях (международное исследование «Fire and Ice») рецидивов ФП в течение первого года не было у 65% больных как после радиочастотной, так и после баллонной криоаблации. При этом, есть наблюдения, что у лиц без сопутствующей кардиальной патологии эффективность баллонной криоаблации может достигать 80-90%.
У пациентов с персистирующей формой ФП, т.е. с аритмией длительностью более 7 дней, а также требующей для восстановления синусового ритма проведения медикаментозной или электрической кардиоверсии, ожидаемая эффективность катетерных аблаций – около 50-60%.
Если после катетерной аблации ФП рецидивирует с прежней частотой и длительностью, оправданным является проведение повторного вмешательства.
Осложнения при катетерной аблации ФП могут проявляться в виде повреждения сосудов в месте пункции, перфорации стенки сердца с развитием тампонады, образование тромбов в полости сердца и тромбоэмболическими осложнениями, термическим повреждением пищевода, развитием пареза диафрагмального нерва и рядом других. Применение современных высокотехнологичных методов контроля во время внутрисердечных вмешательств, достаточный опыт и квалификация врачей позволяет выполнять данные вмешательства эффективно и без значительного риска развития осложнений. Вместе с тем, необходимо четко осознавать, что решение о проведении интервенционного лечения ФП должен принимать врач с достаточным опытом лечения подобной категории больных, объективно учитывая аргументы «за и против».
Применение современных высокотехнологичных методов контроля во время внутрисердечных вмешательств, достаточный опыт и квалификация врачей позволяет выполнять данные вмешательства эффективно и без значительного риска развития осложнений. Вместе с тем, необходимо четко осознавать, что решение о проведении интервенционного лечения ФП должен принимать врач с достаточным опытом лечения подобной категории больных, объективно учитывая аргументы «за и против».
5. Катетерная аблация ФП в отделе клинической электрофизиологии и рентгенхирургии нарушений ритма
Интервенционная аритмология – одно из основных направлений в научной и клинической работе отдела клинической электрофизиологии с момента его основания в 1990 г. Почти 20 лет насчитывает опыт лечения различных нарушений сердечного ритма с использованием технологии катетерных аблаций.
С 2012 года в отделе был внедрен метод катетерных аблаций при ФП. Сегодня приоритетным методом, используемым в клинической практике отдела клинической электрофизиологии при немедикаментозном лечении ФП является метод баллонной криоаблации. Этот выбор основан на том, что криоаблация при ФП не уступает по эффективности радиочастотной, являясь при этом наиболее безопасным методом интервенционного лечения ФП, что было доказано при анализе многолетнего опыта ведущих мировых центров в лечении ФП.
Этот выбор основан на том, что криоаблация при ФП не уступает по эффективности радиочастотной, являясь при этом наиболее безопасным методом интервенционного лечения ФП, что было доказано при анализе многолетнего опыта ведущих мировых центров в лечении ФП.
Специалисты отдела клинической электрофизиологии проводят полноценное предоперационное обследование пациентов, выполняют интервенционное вмешательство и обеспечивают амбулаторное наблюдение за всеми пациентами в течение не менее 1 года после катетерной криоаблации ФП. В тех случаях, когда у пациентов имеются сложные сопутствующие нарушения сердечного ритма применяется комплексное (одномоментное) интервенционное лечение, либо т.н. «гибридная терапия», сочетающая катетерное вмешательство и последующее медикаментозное лечение. В случае рецидива ФП может быть выполнена повторная баллонная криоаблация или радиочастотная катетерная аблация.
Катетерная аблация фибрилляции предсердий
У некоторых пациентов не удается удерживать ритм с помощью лекарств. Для них существуют современные хирургические и микрохирургические методы лечения.
Для них существуют современные хирургические и микрохирургические методы лечения.
Хирургическая операция типа «лабиринт» выполняется под наркозом на остановленном сердце. Правое и левое предсердия разрезаются скальпелем, а затем сшиваются. Таким образом удается сформировать нормальный «путь» для распространения нормального ритма от предсердий на желудочки. Однако эта операция является сложной и требует разрезания грудной клетки.
Врачи, обладающие опытом в лечении нарушений ритма сердца, постоянно разрабатывают новые методы выявления источников аритмии без разрезания грудной клетки (картирования) и прижигания источников фибрилляции предсердий (ФП) так, чтобы ФП исчезла раз и навсегда.
Врачи, обладающие опытом в лечении нарушений ритма сердца, постоянно разрабатывают новые методы выявления (картирования) и прижигания источников фибрилляции предсердий так, чтобы ФП исчезла раз и навсегда. Процедура картирования и прижигания впервые стала использоваться с конца 1990-х годов, с каждым годом внедряются новые варианты картирования и аблации этой аритмии. В настоящее время наилучшие результаты достигаются при использовании специальной системы внутрисердечной навигации (CARTO), которая позволяет управлять специальным катетером, прижигающим аритмию, внутри полостей сердца с точностью до 1 мм. Этот катетер позволяет построить «карту аритмии».
Процедура картирования и прижигания впервые стала использоваться с конца 1990-х годов, с каждым годом внедряются новые варианты картирования и аблации этой аритмии. В настоящее время наилучшие результаты достигаются при использовании специальной системы внутрисердечной навигации (CARTO), которая позволяет управлять специальным катетером, прижигающим аритмию, внутри полостей сердца с точностью до 1 мм. Этот катетер позволяет построить «карту аритмии».
Это довольно сложная и долгая процедура, длящаяся несколько часов, но в большинстве случаев она проходит успешно. Иногда процедуру проводят в несколько этапов, поскольку у конкретного пациента могут отмечаться множественные зоны, участвующие в возникновении и поддержании ФП.
Процедура более эффективна в отношении пациентов с частыми короткими пароксизмами ФП; эффективность процедуры в отношении длительно существующей ФП значительно ниже.
Процедура аблации ФП не лишена рисков. Примерно у 2-3% пациентов наблюдаются серьезные осложнения в виде просачивания крови в области сердца (тампонада), инсульты, повреждение нервов, сужение легочных вен или образование отверстия между предсердиями и пищеводом (предсердно-пищеводная фистула). Многие из этих осложнений излечимы, но требуют, чтобы пациент находился в клинике в течение продолжительного периода времени.
Примерно у 2-3% пациентов наблюдаются серьезные осложнения в виде просачивания крови в области сердца (тампонада), инсульты, повреждение нервов, сужение легочных вен или образование отверстия между предсердиями и пищеводом (предсердно-пищеводная фистула). Многие из этих осложнений излечимы, но требуют, чтобы пациент находился в клинике в течение продолжительного периода времени.
Поэтому для принятия решения о целесообразности проведения процедуры врач взвешивает потенциальную пользу и возможные риски в отношении конкретного пациента, выбирая оптимальное для данного пациента в настоящее время решение. Несмотря на то, что данная процедура несет с собой некоторые риски, она предоставляет реальную возможность выздоровления. Современные компьютерные технологии позволят улучшить эффективность данной процедуры в ближайшие годы.
Катетерная аблация атриовентрикулярного соединения.
Если аблация ФП не эффективна, либо, по мнению врача-специалиста не целесообразна, может сложиться такая ситуация, когда врач выберет метод контроля ритма сердца при помощи кардиостимулятора.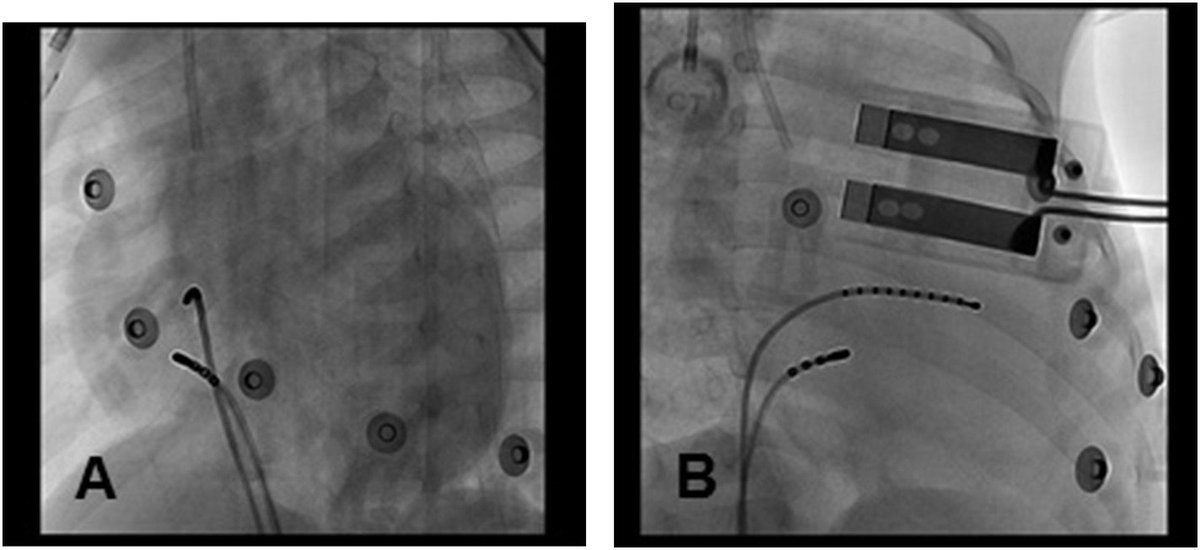 Операция заключается в том, что для обеспечения регулярного ритма у некоторых пациентов приходится разрушить атрио-вентрикулярное соединение при помощи катетера и установить стимулятор непосредственно в желудочки, который и будет регулировать ритм пациента. К счастью, такой метод терапии предназначен только для очень тяжелых случаев, когда все другие средства лечения потерпели неудачу.
Операция заключается в том, что для обеспечения регулярного ритма у некоторых пациентов приходится разрушить атрио-вентрикулярное соединение при помощи катетера и установить стимулятор непосредственно в желудочки, который и будет регулировать ритм пациента. К счастью, такой метод терапии предназначен только для очень тяжелых случаев, когда все другие средства лечения потерпели неудачу.
Трепетание предсердий.
Трепетание предсердий зачастую представляет собой родственную фибрилляции предсердий аритмию, при которой предсердия сокращаются с высокой частотой — до 200-300 сокращений в минуту, и этот быстрый ритм проводится на желудочки и заставляет их сокращаться с частотой 100-150 ударов в минуту. Это приводит к быстрому нарушению нормальной насосной функции сердца. Лечение трепетания предсердий при помощи лекарств обычно бывает неэффективным.
Оптимальным методом лечения пациентов с часто повторяющимися пароксизмами трепетания предсердий также является аблация (прижигание), которая дает положительные результаты приблизительно для 90% пациентов.
Чрезмерно быстрое сердцебиение, источником которого является первичный очаг в желудочках сердца, называется желудочковой тахикардией (ЖТ). Самым распространенным симптомом ЖТ является быстрое сердцебиение, однако ЖТ также может вызвать боль в груди, одышку, головокружение или даже временную потерю сознания. Эта аритмия часто представляет серьезную угрозу для жизни пациента, что требует назначения специальных препаратов, использования инвазивных (аблации при помощи катетеров) или даже хирургических методов лечения.
Обычно устойчивые ЖТ лечат при помощи подшивания под кожу специального устройства — имплантируемого кардиовертера-дефибриллятора (ИКД), которое позволяет оборвать тяжелые приступы аритмии при помощи электрического разряда изнутри.
В некоторых случаях желудочковая тахикардия становится настолько угрожающей или отмечается настолько часто, что принимается решение о проведения процедуры аблации. Сложные компьютерные системы позволяют создать карту возбуждения сердца во время такой тахикардии, чтобы позволяет выявить источник желудочковой тахикардии.
Радиочастотная абляция при фибрилляции предсердий — Сводный обзор сравнительного обзора эффективности Руководства для потребителей
Фибрилляция предсердий (также называемая A-fib) — наиболее распространенный сердечный ритм проблема. Вероятность наличия A-фиброза увеличивается с возрастом. Менее 3 из 1000 люди в возрасте до 65 лет имеют A-фибрилляцию. Но 90 из 1000 человек к возрасту заболевают. из 80.
A-fib вызывает учащенное сердцебиение и может вызывать такие симптомы, как учащенное сердцебиение, одышка и низкая энергия.A-fib также увеличивает шанс иметь Инсульт.
Краткая информация
Существуют различные способы лечения фибрилляции предсердий (A-fib). Один вид лечение включает в себя восстановление нормального ритма сердца.
Радиочастотная абляция (RFA) — это процедура, используемая для сердце вернулось в нормальный ритм.
Во время RFA тонкий провод посылает тепло, чтобы исправить проблемные области, которые вызывают аномальные сердце бьется.

Лекарства также могут использоваться для восстановления нормального ритма сердца.
Для людей, которые уже попробовали лекарства от сердечного ритма, РЧА лучше вернуть сердце в нормальный ритм, чем пробовать эти лекарства опять таки.
Серьезные проблемы возникают редко. Из каждых 100 человек, страдающих РЧА, примерно у 2 будет инсульт или кровотечение в области сердца.
Что охватывает это руководство?
В этом руководстве рассказывается о процедуре для людей с A-fib, который может вернуть сердце в нормальный ритм.Процедура называется радиочастотной абляцией (РЧА). Абляция означает удаление проблемных зон. Во время РЧА врачи продевают тонкую проволоку через вену к сердцу. Тогда тепло отправлено по проводам в проблемные места. Тепло разрушает небольшое количество ткани и останавливает ненормальное сердцебиение.
Информация в этом руководстве взята из обзора исследований, финансируемых государством. сравнивает РЧА с лекарствами от сердечного ритма. Врачи могут использовать каждый из этих методов лечения.
чтобы попытаться вернуть сердце в нормальный ритм.
сравнивает РЧА с лекарствами от сердечного ритма. Врачи могут использовать каждый из этих методов лечения.
чтобы попытаться вернуть сердце в нормальный ритм.
Что не описано в этом руководстве?
Это руководство не охватывает все методы лечения A-fib. Это не говорит о исследование:
Лекарства для предотвращения инсультов, такие как варфарин (Coumadin®).
Лекарства, замедляющие сердцебиение (например, метопролол, дилтиазем и дигоксин).
Другие способы вернуть сердце в нормальный ритм, например электрические. кардиоверсия (шокирование сердца), кардиостимуляторы или операция на открытом сердце.
Другие виды абляции без использования тепла, такие как криоабляция (замораживание терапия).
Сердце
Камеры сердца
Сердце состоит из четырех камер. Правое предсердие и левое предсердие — это
верхние камеры. В верхних камерах кровь удерживается до того, как она попадет в нижние.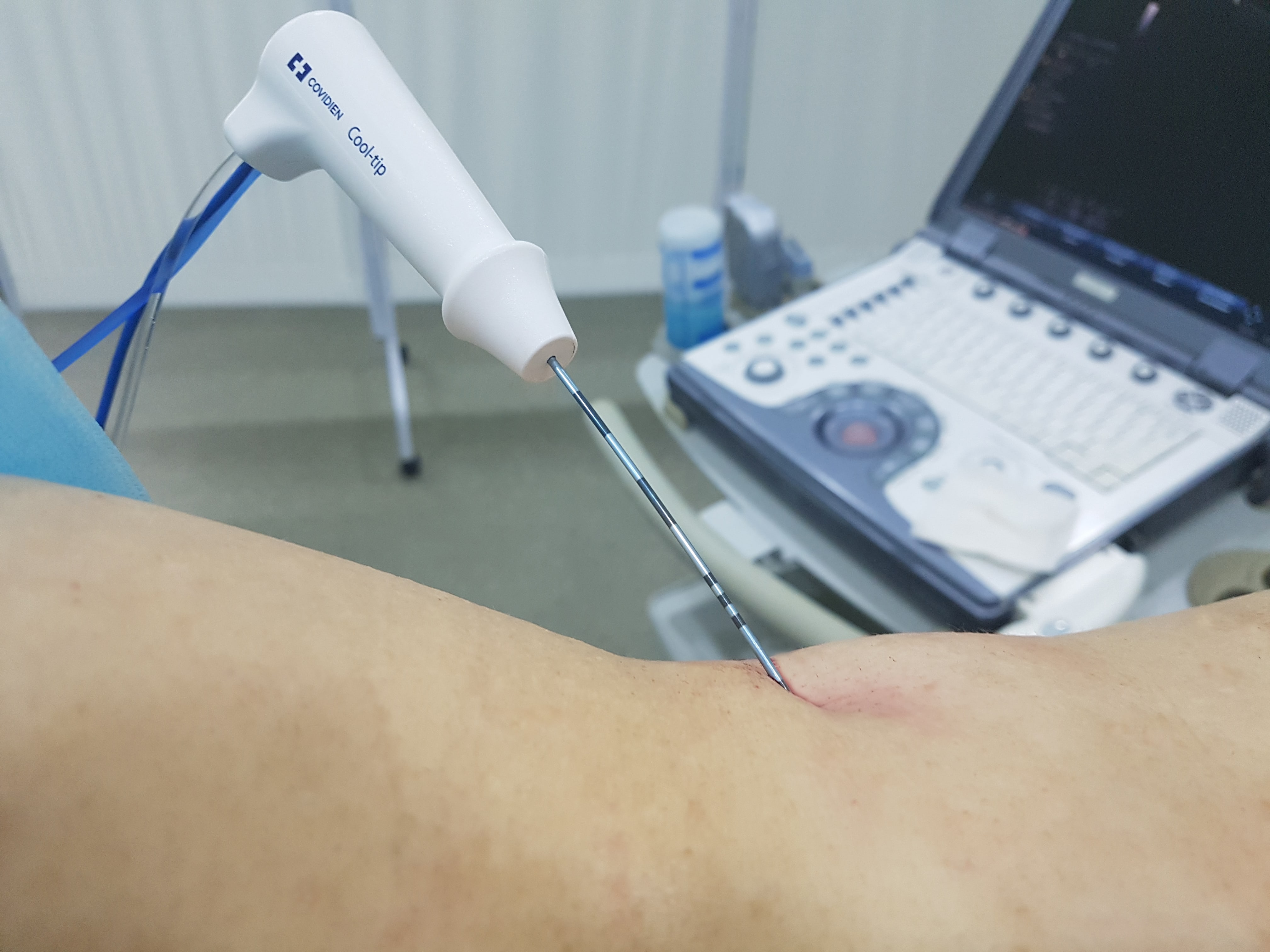 камеры. Правый желудочек и левый желудочек — это нижние камеры. В
желудочки перекачивают кровь из сердца в легкие и остальную часть
тело.
камеры. Правый желудочек и левый желудочек — это нижние камеры. В
желудочки перекачивают кровь из сердца в легкие и остальную часть
тело.
Естественная электрическая система сердца
На рисунке ниже показана естественная электрическая система сердца. Сердце бьется (сокращения) контролируются электрическими сигналами. Каждый сигнал начинается через узел СА, находящийся в правом предсердии. Электрический сигнал проходит через правое предсердие и левое предсердие на пути к АВ-узлу. AV-узел отправляет сигнал желудочкам. Это заставляет желудочки сокращаться и перекачивать кровь. из сердца. Обе стороны сердца работают одновременно.Электрический сигналы от узла SA обычно вызывают сердцебиение от 60 до 100 раз за минута.
A-Fib
Что вызывает A-fib?
A-fib возникает из-за проблемы с электрической системой сердца. С A-fib большинство
электрические сигналы начинаются из других мест, кроме узла SA. Это делает
Правое предсердие и левое предсердие сокращаются очень быстро и с нерегулярным ритмом. Этот
нерегулярное биение называется фибрилляцией . Для некоторых людей,
A-fib постоянно. Для других это приходит и уходит.
Этот
нерегулярное биение называется фибрилляцией . Для некоторых людей,
A-fib постоянно. Для других это приходит и уходит.
А-фибрилляция предсердий чаще всего встречается у людей старше 65 лет. у вас есть медицинские условия, которые увеличивают риск A-фиброза, например сердечные заболевания и высокое кровяное давление.
Зачем лечить А-фиб?
При A-fib сердцебиение человека намного быстрее, чем обычно. Это может вызвать такие симптомы, как учащенное сердцебиение, одышка и упадок сил. Некоторые у людей вообще нет симптомов.
Даже если у вас совсем нет симптомов, A-fib может вызвать проблемы. A-fib увеличивается шанс получить инсульт.При A-fib правое и левое предсердия не сжимаются плавно. Это означает, что кровь не полностью сливается в желудочки. Когда это происходит, в предсердии могут образовываться сгустки. Сгустки могут сломаться расслабиться, попасть в мозг и вызвать инсульт.
Лечения A-Fib
Некоторые люди с A-fib принимают лекарства только для предотвращения образования тромбов и инсультов.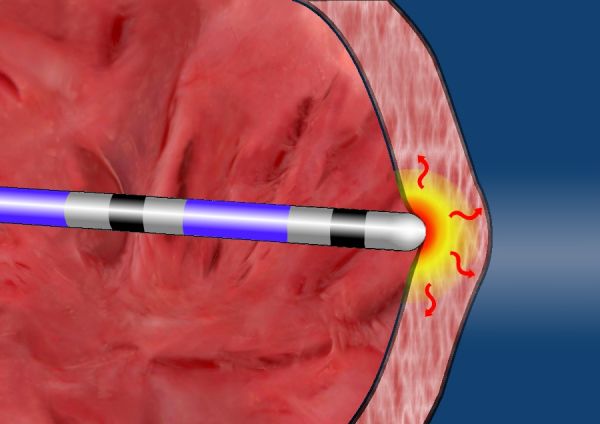 Это лекарство обычно представляет собой варфарин (Coumadin®) или аспирин.
Это лекарство обычно представляет собой варфарин (Coumadin®) или аспирин.
Другие методы лечения A-fib делятся на две разные группы.Один замедляет частота сердечных сокращений, а другой возвращает сердце в нормальный ритм.
Врачи обычно рекомендуют сначала попытаться контролировать частоту сердечных сокращений. Для многих людей, все, что нужно — это лекарство для контроля частоты сердечных сокращений.
Если люди не могут принимать эти лекарства, или если лекарства не снимают туберкулез симптомы, врачи могут попробовать другую стратегию. Вместо этого они могут попытаться получить сердце вернулось в нормальный ритм.
Лекарства от сердечного ритма и РЧА — это методы лечения, используемые для восстановления сердечного ритма. нормальный ритм.Если сердце вернется в нормальный ритм, верхний и нижние камеры сердца хорошо работают вместе.
Лекарства от сердечного ритма
Многие лекарства используются для восстановления нормального ритма сердца. В
перечисленные ниже лекарства сравнивались с РЧА в исследованиях.
Эти лекарства могут помочь вернуть сердцу нормальный ритм, но они могут серьезные побочные эффекты. Они могут вызвать новые проблемы с сердечным ритмом. Они также могут заставляют ваше сердце биться слишком медленно.Возможны многие другие побочные эффекты.
Как выполняется РЧА?
RFA — еще один способ вернуть сердцу нормальный ритм. Это останавливает электрические сигналы, поступающие из других мест, кроме узла SA. В RFA тонкий провода продеваются в сердце через вену на руке или ноге. Один провод используется для поиска проблемных участков в электрической системе сердца. Тогда тепло отправлено через другой провод. Тепло разрушает небольшое количество ткани в проблемные зоны и останавливает ненормальное сердцебиение.Как только все проблемные места будут фиксируется, провода вынуты.
Процедура RFA может занять 3 часа и более. Врач осторожно перемещает провода
между камерами сердца. После завершения процедуры большинство людей не
испытывать сильную боль. Вам нужно будет полежать несколько часов, но, возможно, вы
возможность выписаться из больницы в тот же день. Некоторым людям нужно оставаться в
больница на ночь или дольше. У большинства людей РЧА проводится только один раз.
Некоторым людям нужно оставаться в
больница на ночь или дольше. У большинства людей РЧА проводится только один раз.
Преимущества RFA
Для людей, которые попробовали лекарства от сердечного ритма и все еще имеют A-fib, RFA лучше вернуть сердце в нормальный ритм, чем пробовать лекарство от сердечного ритма во второй раз.
Исследование показывает, что через 1 год:
Мы не знаем, как сравнивать РЧА и лекарства от сердечного ритма через более длительный период времени. Большинство исследование длилось не более 1 года.
RFA одинаково хорошо работает для мужчин и женщин, а также для людей разного возраста. Как долго человек, перенесший А-фибрилляцию, также не влияет на то, насколько хорошо работает РЧА.
Что еще неизвестно?
Исследований недостаточно, чтобы ответить на некоторые вопросы, которые могут у вас возникнуть. по поводу RFA.
Мы не знаем наверняка, как сравниваются препараты для лечения РЧА и сердечного ритма.
 предотвращение инсультов, застойной сердечной недостаточности или смерти в
будущее.
предотвращение инсультов, застойной сердечной недостаточности или смерти в
будущее.Мы не знаем наверняка, лучше ли РЧА, чем лекарства от сердечного ритма. для людей, которые никогда не пробовали принимать лекарства от сердечного ритма до.
Мы не знаем наверняка, могут ли люди перестать принимать лекарства для предотвращения тромбы и инсульты чаще при РЧА или при сердечном ритме лекарства.
Мы не знаем наверняка, какое лечение (РЧА или лекарства от сердечного ритма) заставляет людей чувствовать себя лучше.
Риски RFA
Некоторые возможные проблемы с RFA — кровотечение или боль в месте введения проводов.Возможны и более серьезные проблемы, но они встречаются редко.
Инсульт
RFA может вызвать проблемы, которые могут привести к инсульту.
Кровотечение вокруг сердца
РЧА может вызвать проблемы с кровотечением вокруг сердца. Иногда RFA вызывает утечку
стена сердца. Если в карман вокруг сердца потечет достаточно крови,
это может оказать давление на сердце. Это называется тампонадой сердца.
(тамп-э-нод). Если это случилось, нужно убрать кровь из кармана.
вокруг сердца.В большинстве случаев это делается путем введения иглы в
грудная клетка. Иногда требуется операция.
Это называется тампонадой сердца.
(тамп-э-нод). Если это случилось, нужно убрать кровь из кармана.
вокруг сердца.В большинстве случаев это делается путем введения иглы в
грудная клетка. Иногда требуется операция.
Иногда проблема с кровотечением более серьезна. В редких случаях может образоваться дыра между сердцем и пищеводом (eh-SAW-fuh-gus) после РЧА. Если это произойдет, кровь просачивается из сердца в пищевод. Это случилось всего с несколькими люди, перенесшие РЧА. Когда это происходит, это может вызвать сильное кровотечение и смерть.
Сужение легочной вены
Легочные вены переносят кровь от легких к сердцу.RFA уничтожает проблему области около легочных вен, чтобы остановить A-fib. Шрамы, которые образуются впоследствии, могут заставляют вены сужаться.
Сужение легочной вены происходит менее чем у 1 из 100 человек, которые есть RFA.
Обычно сужение легочной вены не вызывает симптомов и не вызывает нужно лечение.
Поговорите с врачом об A-Fib и RFA
Исследование не может сказать нам наверняка, какие люди с наибольшей вероятностью получат пользу от RFA. Поговорите со своим врачом или медсестрой о том, насколько это может сработать для вас. Вот некоторые
вопросы, которые вы можете задать.
Поговорите со своим врачом или медсестрой о том, насколько это может сработать для вас. Вот некоторые
вопросы, которые вы можете задать.
Могу я просто принять лекарство, чтобы замедлить сердечный ритм?
Могу я просто принять лекарство, чтобы изменить ритм моего сердца?
Поможет ли РЧА при моих симптомах A-fib?
Можно ли прекратить прием лекарств от тромбов и инсультов, например варфарина? (Кумадин®), если РЧА останавливает А-фибрилляцию?
Какое наблюдение мне потребуется после RFA?
Агентство медицинских исследований и качества (AHRQ) создало Фонд Айзенберга. Центр, чтобы сделать исследования полезными для потребителей.Это руководство было написано Рашель Николай, бакалавр медицины, Сомнат Саха, доктор медицины, Марта Шехтель, Р.Н., и Дэвид Хикам, доктор медицины, Орегонского университета здоровья и науки. Люди с заблуждением помогли им разработать это руководство.

Радиочастотная абляция при фибрилляции предсердий — Сводка обзора сравнительной эффективности Руководства для потребителей
Фибрилляция предсердий (также называемая A-fib) — наиболее распространенный сердечный ритм проблема. Вероятность наличия A-фиброза увеличивается с возрастом.Менее 3 из 1000 люди в возрасте до 65 лет имеют A-фибрилляцию. Но 90 из 1000 человек к возрасту заболевают. из 80.
A-fib вызывает учащенное сердцебиение и может вызывать такие симптомы, как учащенное сердцебиение, одышка и низкая энергия. A-fib также увеличивает шанс иметь Инсульт.
Краткая информация
Существуют различные способы лечения фибрилляции предсердий (A-fib). Один вид лечение включает в себя восстановление нормального ритма сердца.
Радиочастотная абляция (RFA) — это процедура, используемая для сердце вернулось в нормальный ритм.
Во время RFA тонкий провод посылает тепло, чтобы исправить проблемные области, которые вызывают аномальные сердце бьется.

Лекарства также могут использоваться для восстановления нормального ритма сердца.
Для людей, которые уже попробовали лекарства от сердечного ритма, РЧА лучше вернуть сердце в нормальный ритм, чем пробовать эти лекарства опять таки.
Серьезные проблемы возникают редко. Из каждых 100 человек, страдающих РЧА, примерно у 2 будет инсульт или кровотечение в области сердца.
Что охватывает это руководство?
В этом руководстве рассказывается о процедуре для людей с A-fib, который может вернуть сердце в нормальный ритм. Процедура называется радиочастотной абляцией (РЧА). Абляция означает удаление проблемных зон. Во время РЧА врачи продевают тонкую проволоку через вену к сердцу. Тогда тепло отправлено по проводам в проблемные места. Тепло разрушает небольшое количество ткани и останавливает ненормальное сердцебиение.
Информация в этом руководстве взята из обзора исследований, финансируемых государством. сравнивает РЧА с лекарствами от сердечного ритма.Врачи могут использовать каждый из этих методов лечения.
чтобы попытаться вернуть сердце в нормальный ритм.
сравнивает РЧА с лекарствами от сердечного ритма.Врачи могут использовать каждый из этих методов лечения.
чтобы попытаться вернуть сердце в нормальный ритм.
Что не описано в этом руководстве?
Это руководство не охватывает все методы лечения A-fib. Это не говорит о исследование:
Лекарства для предотвращения инсультов, такие как варфарин (Coumadin®).
Лекарства, замедляющие сердцебиение (например, метопролол, дилтиазем и дигоксин).
Другие способы вернуть сердце в нормальный ритм, например электрические. кардиоверсия (шокирование сердца), кардиостимуляторы или операция на открытом сердце.
Другие виды абляции без использования тепла, такие как криоабляция (замораживание терапия).
Сердце
Камеры сердца
Сердце состоит из четырех камер. Правое предсердие и левое предсердие — это
верхние камеры. В верхних камерах кровь удерживается до того, как она попадет в нижние. камеры. Правый желудочек и левый желудочек — это нижние камеры. В
желудочки перекачивают кровь из сердца в легкие и остальную часть
тело.
камеры. Правый желудочек и левый желудочек — это нижние камеры. В
желудочки перекачивают кровь из сердца в легкие и остальную часть
тело.
Естественная электрическая система сердца
На рисунке ниже показана естественная электрическая система сердца. Сердце бьется (сокращения) контролируются электрическими сигналами. Каждый сигнал начинается через узел СА, находящийся в правом предсердии. Электрический сигнал проходит через правое предсердие и левое предсердие на пути к АВ-узлу. AV-узел отправляет сигнал желудочкам. Это заставляет желудочки сокращаться и перекачивать кровь. из сердца. Обе стороны сердца работают одновременно.Электрический сигналы от узла SA обычно вызывают сердцебиение от 60 до 100 раз за минута.
A-Fib
Что вызывает A-fib?
A-fib возникает из-за проблемы с электрической системой сердца. С A-fib большинство
электрические сигналы начинаются из других мест, кроме узла SA. Это делает
Правое предсердие и левое предсердие сокращаются очень быстро и с нерегулярным ритмом. Этот
нерегулярное биение называется фибрилляцией . Для некоторых людей,
A-fib постоянно. Для других это приходит и уходит.
Этот
нерегулярное биение называется фибрилляцией . Для некоторых людей,
A-fib постоянно. Для других это приходит и уходит.
А-фибрилляция предсердий чаще всего встречается у людей старше 65 лет. у вас есть медицинские условия, которые увеличивают риск A-фиброза, например сердечные заболевания и высокое кровяное давление.
Зачем лечить А-фиб?
При A-fib сердцебиение человека намного быстрее, чем обычно. Это может вызвать такие симптомы, как учащенное сердцебиение, одышка и упадок сил. Некоторые у людей вообще нет симптомов.
Даже если у вас совсем нет симптомов, A-fib может вызвать проблемы. A-fib увеличивается шанс получить инсульт.При A-fib правое и левое предсердия не сжимаются плавно. Это означает, что кровь не полностью сливается в желудочки. Когда это происходит, в предсердии могут образовываться сгустки. Сгустки могут сломаться расслабиться, попасть в мозг и вызвать инсульт.
Лечения A-Fib
Некоторые люди с A-fib принимают лекарства только для предотвращения образования тромбов и инсультов. Это лекарство обычно представляет собой варфарин (Coumadin®) или аспирин.
Это лекарство обычно представляет собой варфарин (Coumadin®) или аспирин.
Другие методы лечения A-fib делятся на две разные группы.Один замедляет частота сердечных сокращений, а другой возвращает сердце в нормальный ритм.
Врачи обычно рекомендуют сначала попытаться контролировать частоту сердечных сокращений. Для многих людей, все, что нужно — это лекарство для контроля частоты сердечных сокращений.
Если люди не могут принимать эти лекарства, или если лекарства не снимают туберкулез симптомы, врачи могут попробовать другую стратегию. Вместо этого они могут попытаться получить сердце вернулось в нормальный ритм.
Лекарства от сердечного ритма и РЧА — это методы лечения, используемые для восстановления сердечного ритма. нормальный ритм.Если сердце вернется в нормальный ритм, верхний и нижние камеры сердца хорошо работают вместе.
Лекарства от сердечного ритма
Многие лекарства используются для восстановления нормального ритма сердца. В
перечисленные ниже лекарства сравнивались с РЧА в исследованиях.
Эти лекарства могут помочь вернуть сердцу нормальный ритм, но они могут серьезные побочные эффекты. Они могут вызвать новые проблемы с сердечным ритмом. Они также могут заставляют ваше сердце биться слишком медленно.Возможны многие другие побочные эффекты.
Как выполняется РЧА?
RFA — еще один способ вернуть сердцу нормальный ритм. Это останавливает электрические сигналы, поступающие из других мест, кроме узла SA. В RFA тонкий провода продеваются в сердце через вену на руке или ноге. Один провод используется для поиска проблемных участков в электрической системе сердца. Тогда тепло отправлено через другой провод. Тепло разрушает небольшое количество ткани в проблемные зоны и останавливает ненормальное сердцебиение.Как только все проблемные места будут фиксируется, провода вынуты.
Процедура RFA может занять 3 часа и более. Врач осторожно перемещает провода
между камерами сердца. После завершения процедуры большинство людей не
испытывать сильную боль. Вам нужно будет полежать несколько часов, но, возможно, вы
возможность выписаться из больницы в тот же день. Некоторым людям нужно оставаться в
больница на ночь или дольше. У большинства людей РЧА проводится только один раз.
Некоторым людям нужно оставаться в
больница на ночь или дольше. У большинства людей РЧА проводится только один раз.
Преимущества RFA
Для людей, которые попробовали лекарства от сердечного ритма и все еще имеют A-fib, RFA лучше вернуть сердце в нормальный ритм, чем пробовать лекарство от сердечного ритма во второй раз.
Исследование показывает, что через 1 год:
Мы не знаем, как сравнивать РЧА и лекарства от сердечного ритма через более длительный период времени. Большинство исследование длилось не более 1 года.
RFA одинаково хорошо работает для мужчин и женщин, а также для людей разного возраста. Как долго человек, перенесший А-фибрилляцию, также не влияет на то, насколько хорошо работает РЧА.
Что еще неизвестно?
Исследований недостаточно, чтобы ответить на некоторые вопросы, которые могут у вас возникнуть. по поводу RFA.
Мы не знаем наверняка, как сравниваются препараты для лечения РЧА и сердечного ритма. предотвращение инсультов, застойной сердечной недостаточности или смерти в будущее.
Мы не знаем наверняка, лучше ли РЧА, чем лекарства от сердечного ритма. для людей, которые никогда не пробовали принимать лекарства от сердечного ритма до.
Мы не знаем наверняка, могут ли люди перестать принимать лекарства для предотвращения тромбы и инсульты чаще при РЧА или при сердечном ритме лекарства.
Мы не знаем наверняка, какое лечение (РЧА или лекарства от сердечного ритма) заставляет людей чувствовать себя лучше.
Риски RFA
Некоторые возможные проблемы с RFA — кровотечение или боль в месте введения проводов.Возможны и более серьезные проблемы, но они встречаются редко.
Инсульт
RFA может вызвать проблемы, которые могут привести к инсульту.
Кровотечение вокруг сердца
РЧА может вызвать проблемы с кровотечением вокруг сердца. Иногда RFA вызывает утечку стена сердца. Если в карман вокруг сердца потечет достаточно крови, это может оказать давление на сердце. Это называется тампонадой сердца. (тамп-э-нод). Если это случилось, нужно убрать кровь из кармана. вокруг сердца.В большинстве случаев это делается путем введения иглы в грудная клетка. Иногда требуется операция.
Иногда проблема с кровотечением более серьезна. В редких случаях может образоваться дыра между сердцем и пищеводом (eh-SAW-fuh-gus) после РЧА. Если это произойдет, кровь просачивается из сердца в пищевод. Это случилось всего с несколькими люди, перенесшие РЧА. Когда это происходит, это может вызвать сильное кровотечение и смерть.
Сужение легочной вены
Легочные вены переносят кровь от легких к сердцу.RFA уничтожает проблему области около легочных вен, чтобы остановить A-fib. Шрамы, которые образуются впоследствии, могут заставляют вены сужаться.
Сужение легочной вены происходит менее чем у 1 из 100 человек, которые есть RFA.
Обычно сужение легочной вены не вызывает симптомов и не вызывает нужно лечение.
Поговорите с врачом об A-Fib и RFA
Исследование не может сказать нам наверняка, какие люди с наибольшей вероятностью получат пользу от RFA.Поговорите со своим врачом или медсестрой о том, насколько это может сработать для вас. Вот некоторые вопросы, которые вы можете задать.
Могу я просто принять лекарство, чтобы замедлить сердечный ритм?
Могу я просто принять лекарство, чтобы изменить ритм моего сердца?
Поможет ли РЧА при моих симптомах A-fib?
Можно ли прекратить прием лекарств от тромбов и инсультов, например варфарина? (Кумадин®), если РЧА останавливает А-фибрилляцию?
Какое наблюдение мне потребуется после RFA?
Агентство медицинских исследований и качества (AHRQ) создало Фонд Айзенберга. Центр, чтобы сделать исследования полезными для потребителей.Это руководство было написано Рашель Николай, бакалавр медицины, Сомнат Саха, доктор медицины, Марта Шехтель, Р.Н., и Дэвид Хикам, доктор медицины, Орегонского университета здоровья и науки. Люди с заблуждением помогли им разработать это руководство.
Радиочастотная абляция при фибрилляции предсердий — Сводка обзора сравнительной эффективности Руководства для потребителей
Фибрилляция предсердий (также называемая A-fib) — наиболее распространенный сердечный ритм проблема. Вероятность наличия A-фиброза увеличивается с возрастом.Менее 3 из 1000 люди в возрасте до 65 лет имеют A-фибрилляцию. Но 90 из 1000 человек к возрасту заболевают. из 80.
A-fib вызывает учащенное сердцебиение и может вызывать такие симптомы, как учащенное сердцебиение, одышка и низкая энергия. A-fib также увеличивает шанс иметь Инсульт.
Краткая информация
Существуют различные способы лечения фибрилляции предсердий (A-fib). Один вид лечение включает в себя восстановление нормального ритма сердца.
Радиочастотная абляция (RFA) — это процедура, используемая для сердце вернулось в нормальный ритм.
Во время RFA тонкий провод посылает тепло, чтобы исправить проблемные области, которые вызывают аномальные сердце бьется.
Лекарства также могут использоваться для восстановления нормального ритма сердца.
Для людей, которые уже попробовали лекарства от сердечного ритма, РЧА лучше вернуть сердце в нормальный ритм, чем пробовать эти лекарства опять таки.
Серьезные проблемы возникают редко. Из каждых 100 человек, страдающих РЧА, примерно у 2 будет инсульт или кровотечение в области сердца.
Что охватывает это руководство?
В этом руководстве рассказывается о процедуре для людей с A-fib, который может вернуть сердце в нормальный ритм. Процедура называется радиочастотной абляцией (РЧА). Абляция означает удаление проблемных зон. Во время РЧА врачи продевают тонкую проволоку через вену к сердцу. Тогда тепло отправлено по проводам в проблемные места. Тепло разрушает небольшое количество ткани и останавливает ненормальное сердцебиение.
Информация в этом руководстве взята из обзора исследований, финансируемых государством. сравнивает РЧА с лекарствами от сердечного ритма.Врачи могут использовать каждый из этих методов лечения. чтобы попытаться вернуть сердце в нормальный ритм.
Что не описано в этом руководстве?
Это руководство не охватывает все методы лечения A-fib. Это не говорит о исследование:
Лекарства для предотвращения инсультов, такие как варфарин (Coumadin®).
Лекарства, замедляющие сердцебиение (например, метопролол, дилтиазем и дигоксин).
Другие способы вернуть сердце в нормальный ритм, например электрические. кардиоверсия (шокирование сердца), кардиостимуляторы или операция на открытом сердце.
Другие виды абляции без использования тепла, такие как криоабляция (замораживание терапия).
Сердце
Камеры сердца
Сердце состоит из четырех камер. Правое предсердие и левое предсердие — это верхние камеры. В верхних камерах кровь удерживается до того, как она попадет в нижние. камеры. Правый желудочек и левый желудочек — это нижние камеры. В желудочки перекачивают кровь из сердца в легкие и остальную часть тело.
Естественная электрическая система сердца
На рисунке ниже показана естественная электрическая система сердца. Сердце бьется (сокращения) контролируются электрическими сигналами. Каждый сигнал начинается через узел СА, находящийся в правом предсердии. Электрический сигнал проходит через правое предсердие и левое предсердие на пути к АВ-узлу. AV-узел отправляет сигнал желудочкам. Это заставляет желудочки сокращаться и перекачивать кровь. из сердца. Обе стороны сердца работают одновременно.Электрический сигналы от узла SA обычно вызывают сердцебиение от 60 до 100 раз за минута.
A-Fib
Что вызывает A-fib?
A-fib возникает из-за проблемы с электрической системой сердца. С A-fib большинство электрические сигналы начинаются из других мест, кроме узла SA. Это делает Правое предсердие и левое предсердие сокращаются очень быстро и с нерегулярным ритмом. Этот нерегулярное биение называется фибрилляцией . Для некоторых людей, A-fib постоянно. Для других это приходит и уходит.
А-фибрилляция предсердий чаще всего встречается у людей старше 65 лет. у вас есть медицинские условия, которые увеличивают риск A-фиброза, например сердечные заболевания и высокое кровяное давление.
Зачем лечить А-фиб?
При A-fib сердцебиение человека намного быстрее, чем обычно. Это может вызвать такие симптомы, как учащенное сердцебиение, одышка и упадок сил. Некоторые у людей вообще нет симптомов.
Даже если у вас совсем нет симптомов, A-fib может вызвать проблемы. A-fib увеличивается шанс получить инсульт.При A-fib правое и левое предсердия не сжимаются плавно. Это означает, что кровь не полностью сливается в желудочки. Когда это происходит, в предсердии могут образовываться сгустки. Сгустки могут сломаться расслабиться, попасть в мозг и вызвать инсульт.
Лечения A-Fib
Некоторые люди с A-fib принимают лекарства только для предотвращения образования тромбов и инсультов. Это лекарство обычно представляет собой варфарин (Coumadin®) или аспирин.
Другие методы лечения A-fib делятся на две разные группы.Один замедляет частота сердечных сокращений, а другой возвращает сердце в нормальный ритм.
Врачи обычно рекомендуют сначала попытаться контролировать частоту сердечных сокращений. Для многих людей, все, что нужно — это лекарство для контроля частоты сердечных сокращений.
Если люди не могут принимать эти лекарства, или если лекарства не снимают туберкулез симптомы, врачи могут попробовать другую стратегию. Вместо этого они могут попытаться получить сердце вернулось в нормальный ритм.
Лекарства от сердечного ритма и РЧА — это методы лечения, используемые для восстановления сердечного ритма. нормальный ритм.Если сердце вернется в нормальный ритм, верхний и нижние камеры сердца хорошо работают вместе.
Лекарства от сердечного ритма
Многие лекарства используются для восстановления нормального ритма сердца. В перечисленные ниже лекарства сравнивались с РЧА в исследованиях.
Эти лекарства могут помочь вернуть сердцу нормальный ритм, но они могут серьезные побочные эффекты. Они могут вызвать новые проблемы с сердечным ритмом. Они также могут заставляют ваше сердце биться слишком медленно.Возможны многие другие побочные эффекты.
Как выполняется РЧА?
RFA — еще один способ вернуть сердцу нормальный ритм. Это останавливает электрические сигналы, поступающие из других мест, кроме узла SA. В RFA тонкий провода продеваются в сердце через вену на руке или ноге. Один провод используется для поиска проблемных участков в электрической системе сердца. Тогда тепло отправлено через другой провод. Тепло разрушает небольшое количество ткани в проблемные зоны и останавливает ненормальное сердцебиение.Как только все проблемные места будут фиксируется, провода вынуты.
Процедура RFA может занять 3 часа и более. Врач осторожно перемещает провода между камерами сердца. После завершения процедуры большинство людей не испытывать сильную боль. Вам нужно будет полежать несколько часов, но, возможно, вы возможность выписаться из больницы в тот же день. Некоторым людям нужно оставаться в больница на ночь или дольше. У большинства людей РЧА проводится только один раз.
Преимущества RFA
Для людей, которые попробовали лекарства от сердечного ритма и все еще имеют A-fib, RFA лучше вернуть сердце в нормальный ритм, чем пробовать лекарство от сердечного ритма во второй раз.
Исследование показывает, что через 1 год:
Мы не знаем, как сравнивать РЧА и лекарства от сердечного ритма через более длительный период времени. Большинство исследование длилось не более 1 года.
RFA одинаково хорошо работает для мужчин и женщин, а также для людей разного возраста. Как долго человек, перенесший А-фибрилляцию, также не влияет на то, насколько хорошо работает РЧА.
Что еще неизвестно?
Исследований недостаточно, чтобы ответить на некоторые вопросы, которые могут у вас возникнуть. по поводу RFA.
Мы не знаем наверняка, как сравниваются препараты для лечения РЧА и сердечного ритма. предотвращение инсультов, застойной сердечной недостаточности или смерти в будущее.
Мы не знаем наверняка, лучше ли РЧА, чем лекарства от сердечного ритма. для людей, которые никогда не пробовали принимать лекарства от сердечного ритма до.
Мы не знаем наверняка, могут ли люди перестать принимать лекарства для предотвращения тромбы и инсульты чаще при РЧА или при сердечном ритме лекарства.
Мы не знаем наверняка, какое лечение (РЧА или лекарства от сердечного ритма) заставляет людей чувствовать себя лучше.
Риски RFA
Некоторые возможные проблемы с RFA — кровотечение или боль в месте введения проводов.Возможны и более серьезные проблемы, но они встречаются редко.
Инсульт
RFA может вызвать проблемы, которые могут привести к инсульту.
Кровотечение вокруг сердца
РЧА может вызвать проблемы с кровотечением вокруг сердца. Иногда RFA вызывает утечку стена сердца. Если в карман вокруг сердца потечет достаточно крови, это может оказать давление на сердце. Это называется тампонадой сердца. (тамп-э-нод). Если это случилось, нужно убрать кровь из кармана. вокруг сердца.В большинстве случаев это делается путем введения иглы в грудная клетка. Иногда требуется операция.
Иногда проблема с кровотечением более серьезна. В редких случаях может образоваться дыра между сердцем и пищеводом (eh-SAW-fuh-gus) после РЧА. Если это произойдет, кровь просачивается из сердца в пищевод. Это случилось всего с несколькими люди, перенесшие РЧА. Когда это происходит, это может вызвать сильное кровотечение и смерть.
Сужение легочной вены
Легочные вены переносят кровь от легких к сердцу.RFA уничтожает проблему области около легочных вен, чтобы остановить A-fib. Шрамы, которые образуются впоследствии, могут заставляют вены сужаться.
Сужение легочной вены происходит менее чем у 1 из 100 человек, которые есть RFA.
Обычно сужение легочной вены не вызывает симптомов и не вызывает нужно лечение.
Поговорите с врачом об A-Fib и RFA
Исследование не может сказать нам наверняка, какие люди с наибольшей вероятностью получат пользу от RFA.Поговорите со своим врачом или медсестрой о том, насколько это может сработать для вас. Вот некоторые вопросы, которые вы можете задать.
Могу я просто принять лекарство, чтобы замедлить сердечный ритм?
Могу я просто принять лекарство, чтобы изменить ритм моего сердца?
Поможет ли РЧА при моих симптомах A-fib?
Можно ли прекратить прием лекарств от тромбов и инсультов, например варфарина? (Кумадин®), если РЧА останавливает А-фибрилляцию?
Какое наблюдение мне потребуется после RFA?
Агентство медицинских исследований и качества (AHRQ) создало Фонд Айзенберга. Центр, чтобы сделать исследования полезными для потребителей.Это руководство было написано Рашель Николай, бакалавр медицины, Сомнат Саха, доктор медицины, Марта Шехтель, Р.Н., и Дэвид Хикам, доктор медицины, Орегонского университета здоровья и науки. Люди с заблуждением помогли им разработать это руководство.
Радиочастотная абляция при фибрилляции предсердий — Сводка обзора сравнительной эффективности Руководства для потребителей
Фибрилляция предсердий (также называемая A-fib) — наиболее распространенный сердечный ритм проблема. Вероятность наличия A-фиброза увеличивается с возрастом.Менее 3 из 1000 люди в возрасте до 65 лет имеют A-фибрилляцию. Но 90 из 1000 человек к возрасту заболевают. из 80.
A-fib вызывает учащенное сердцебиение и может вызывать такие симптомы, как учащенное сердцебиение, одышка и низкая энергия. A-fib также увеличивает шанс иметь Инсульт.
Краткая информация
Существуют различные способы лечения фибрилляции предсердий (A-fib). Один вид лечение включает в себя восстановление нормального ритма сердца.
Радиочастотная абляция (RFA) — это процедура, используемая для сердце вернулось в нормальный ритм.
Во время RFA тонкий провод посылает тепло, чтобы исправить проблемные области, которые вызывают аномальные сердце бьется.
Лекарства также могут использоваться для восстановления нормального ритма сердца.
Для людей, которые уже попробовали лекарства от сердечного ритма, РЧА лучше вернуть сердце в нормальный ритм, чем пробовать эти лекарства опять таки.
Серьезные проблемы возникают редко. Из каждых 100 человек, страдающих РЧА, примерно у 2 будет инсульт или кровотечение в области сердца.
Что охватывает это руководство?
В этом руководстве рассказывается о процедуре для людей с A-fib, который может вернуть сердце в нормальный ритм. Процедура называется радиочастотной абляцией (РЧА). Абляция означает удаление проблемных зон. Во время РЧА врачи продевают тонкую проволоку через вену к сердцу. Тогда тепло отправлено по проводам в проблемные места. Тепло разрушает небольшое количество ткани и останавливает ненормальное сердцебиение.
Информация в этом руководстве взята из обзора исследований, финансируемых государством. сравнивает РЧА с лекарствами от сердечного ритма.Врачи могут использовать каждый из этих методов лечения. чтобы попытаться вернуть сердце в нормальный ритм.
Что не описано в этом руководстве?
Это руководство не охватывает все методы лечения A-fib. Это не говорит о исследование:
Лекарства для предотвращения инсультов, такие как варфарин (Coumadin®).
Лекарства, замедляющие сердцебиение (например, метопролол, дилтиазем и дигоксин).
Другие способы вернуть сердце в нормальный ритм, например электрические. кардиоверсия (шокирование сердца), кардиостимуляторы или операция на открытом сердце.
Другие виды абляции без использования тепла, такие как криоабляция (замораживание терапия).
Сердце
Камеры сердца
Сердце состоит из четырех камер. Правое предсердие и левое предсердие — это верхние камеры. В верхних камерах кровь удерживается до того, как она попадет в нижние. камеры. Правый желудочек и левый желудочек — это нижние камеры. В желудочки перекачивают кровь из сердца в легкие и остальную часть тело.
Естественная электрическая система сердца
На рисунке ниже показана естественная электрическая система сердца. Сердце бьется (сокращения) контролируются электрическими сигналами. Каждый сигнал начинается через узел СА, находящийся в правом предсердии. Электрический сигнал проходит через правое предсердие и левое предсердие на пути к АВ-узлу. AV-узел отправляет сигнал желудочкам. Это заставляет желудочки сокращаться и перекачивать кровь. из сердца. Обе стороны сердца работают одновременно.Электрический сигналы от узла SA обычно вызывают сердцебиение от 60 до 100 раз за минута.
A-Fib
Что вызывает A-fib?
A-fib возникает из-за проблемы с электрической системой сердца. С A-fib большинство электрические сигналы начинаются из других мест, кроме узла SA. Это делает Правое предсердие и левое предсердие сокращаются очень быстро и с нерегулярным ритмом. Этот нерегулярное биение называется фибрилляцией . Для некоторых людей, A-fib постоянно. Для других это приходит и уходит.
А-фибрилляция предсердий чаще всего встречается у людей старше 65 лет. у вас есть медицинские условия, которые увеличивают риск A-фиброза, например сердечные заболевания и высокое кровяное давление.
Зачем лечить А-фиб?
При A-fib сердцебиение человека намного быстрее, чем обычно. Это может вызвать такие симптомы, как учащенное сердцебиение, одышка и упадок сил. Некоторые у людей вообще нет симптомов.
Даже если у вас совсем нет симптомов, A-fib может вызвать проблемы. A-fib увеличивается шанс получить инсульт.При A-fib правое и левое предсердия не сжимаются плавно. Это означает, что кровь не полностью сливается в желудочки. Когда это происходит, в предсердии могут образовываться сгустки. Сгустки могут сломаться расслабиться, попасть в мозг и вызвать инсульт.
Лечения A-Fib
Некоторые люди с A-fib принимают лекарства только для предотвращения образования тромбов и инсультов. Это лекарство обычно представляет собой варфарин (Coumadin®) или аспирин.
Другие методы лечения A-fib делятся на две разные группы.Один замедляет частота сердечных сокращений, а другой возвращает сердце в нормальный ритм.
Врачи обычно рекомендуют сначала попытаться контролировать частоту сердечных сокращений. Для многих людей, все, что нужно — это лекарство для контроля частоты сердечных сокращений.
Если люди не могут принимать эти лекарства, или если лекарства не снимают туберкулез симптомы, врачи могут попробовать другую стратегию. Вместо этого они могут попытаться получить сердце вернулось в нормальный ритм.
Лекарства от сердечного ритма и РЧА — это методы лечения, используемые для восстановления сердечного ритма. нормальный ритм.Если сердце вернется в нормальный ритм, верхний и нижние камеры сердца хорошо работают вместе.
Лекарства от сердечного ритма
Многие лекарства используются для восстановления нормального ритма сердца. В перечисленные ниже лекарства сравнивались с РЧА в исследованиях.
Эти лекарства могут помочь вернуть сердцу нормальный ритм, но они могут серьезные побочные эффекты. Они могут вызвать новые проблемы с сердечным ритмом. Они также могут заставляют ваше сердце биться слишком медленно.Возможны многие другие побочные эффекты.
Как выполняется РЧА?
RFA — еще один способ вернуть сердцу нормальный ритм. Это останавливает электрические сигналы, поступающие из других мест, кроме узла SA. В RFA тонкий провода продеваются в сердце через вену на руке или ноге. Один провод используется для поиска проблемных участков в электрической системе сердца. Тогда тепло отправлено через другой провод. Тепло разрушает небольшое количество ткани в проблемные зоны и останавливает ненормальное сердцебиение.Как только все проблемные места будут фиксируется, провода вынуты.
Процедура RFA может занять 3 часа и более. Врач осторожно перемещает провода между камерами сердца. После завершения процедуры большинство людей не испытывать сильную боль. Вам нужно будет полежать несколько часов, но, возможно, вы возможность выписаться из больницы в тот же день. Некоторым людям нужно оставаться в больница на ночь или дольше. У большинства людей РЧА проводится только один раз.
Преимущества RFA
Для людей, которые попробовали лекарства от сердечного ритма и все еще имеют A-fib, RFA лучше вернуть сердце в нормальный ритм, чем пробовать лекарство от сердечного ритма во второй раз.
Исследование показывает, что через 1 год:
Мы не знаем, как сравнивать РЧА и лекарства от сердечного ритма через более длительный период времени. Большинство исследование длилось не более 1 года.
RFA одинаково хорошо работает для мужчин и женщин, а также для людей разного возраста. Как долго человек, перенесший А-фибрилляцию, также не влияет на то, насколько хорошо работает РЧА.
Что еще неизвестно?
Исследований недостаточно, чтобы ответить на некоторые вопросы, которые могут у вас возникнуть. по поводу RFA.
Мы не знаем наверняка, как сравниваются препараты для лечения РЧА и сердечного ритма. предотвращение инсультов, застойной сердечной недостаточности или смерти в будущее.
Мы не знаем наверняка, лучше ли РЧА, чем лекарства от сердечного ритма. для людей, которые никогда не пробовали принимать лекарства от сердечного ритма до.
Мы не знаем наверняка, могут ли люди перестать принимать лекарства для предотвращения тромбы и инсульты чаще при РЧА или при сердечном ритме лекарства.
Мы не знаем наверняка, какое лечение (РЧА или лекарства от сердечного ритма) заставляет людей чувствовать себя лучше.
Риски RFA
Некоторые возможные проблемы с RFA — кровотечение или боль в месте введения проводов.Возможны и более серьезные проблемы, но они встречаются редко.
Инсульт
RFA может вызвать проблемы, которые могут привести к инсульту.
Кровотечение вокруг сердца
РЧА может вызвать проблемы с кровотечением вокруг сердца. Иногда RFA вызывает утечку стена сердца. Если в карман вокруг сердца потечет достаточно крови, это может оказать давление на сердце. Это называется тампонадой сердца. (тамп-э-нод). Если это случилось, нужно убрать кровь из кармана. вокруг сердца.В большинстве случаев это делается путем введения иглы в грудная клетка. Иногда требуется операция.
Иногда проблема с кровотечением более серьезна. В редких случаях может образоваться дыра между сердцем и пищеводом (eh-SAW-fuh-gus) после РЧА. Если это произойдет, кровь просачивается из сердца в пищевод. Это случилось всего с несколькими люди, перенесшие РЧА. Когда это происходит, это может вызвать сильное кровотечение и смерть.
Сужение легочной вены
Легочные вены переносят кровь от легких к сердцу.RFA уничтожает проблему области около легочных вен, чтобы остановить A-fib. Шрамы, которые образуются впоследствии, могут заставляют вены сужаться.
Сужение легочной вены происходит менее чем у 1 из 100 человек, которые есть RFA.
Обычно сужение легочной вены не вызывает симптомов и не вызывает нужно лечение.
Поговорите с врачом об A-Fib и RFA
Исследование не может сказать нам наверняка, какие люди с наибольшей вероятностью получат пользу от RFA.Поговорите со своим врачом или медсестрой о том, насколько это может сработать для вас. Вот некоторые вопросы, которые вы можете задать.
Могу я просто принять лекарство, чтобы замедлить сердечный ритм?
Могу я просто принять лекарство, чтобы изменить ритм моего сердца?
Поможет ли РЧА при моих симптомах A-fib?
Можно ли прекратить прием лекарств от тромбов и инсультов, например варфарина? (Кумадин®), если РЧА останавливает А-фибрилляцию?
Какое наблюдение мне потребуется после RFA?
Агентство медицинских исследований и качества (AHRQ) создало Фонд Айзенберга. Центр, чтобы сделать исследования полезными для потребителей.Это руководство было написано Рашель Николай, бакалавр медицины, Сомнат Саха, доктор медицины, Марта Шехтель, Р.Н., и Дэвид Хикам, доктор медицины, Орегонского университета здоровья и науки. Люди с заблуждением помогли им разработать это руководство.
Радиочастотная абляция при фибрилляции предсердий — Сводка обзора сравнительной эффективности Руководства для потребителей
Фибрилляция предсердий (также называемая A-fib) — наиболее распространенный сердечный ритм проблема. Вероятность наличия A-фиброза увеличивается с возрастом.Менее 3 из 1000 люди в возрасте до 65 лет имеют A-фибрилляцию. Но 90 из 1000 человек к возрасту заболевают. из 80.
A-fib вызывает учащенное сердцебиение и может вызывать такие симптомы, как учащенное сердцебиение, одышка и низкая энергия. A-fib также увеличивает шанс иметь Инсульт.
Краткая информация
Существуют различные способы лечения фибрилляции предсердий (A-fib). Один вид лечение включает в себя восстановление нормального ритма сердца.
Радиочастотная абляция (RFA) — это процедура, используемая для сердце вернулось в нормальный ритм.
Во время RFA тонкий провод посылает тепло, чтобы исправить проблемные области, которые вызывают аномальные сердце бьется.
Лекарства также могут использоваться для восстановления нормального ритма сердца.
Для людей, которые уже попробовали лекарства от сердечного ритма, РЧА лучше вернуть сердце в нормальный ритм, чем пробовать эти лекарства опять таки.
Серьезные проблемы возникают редко. Из каждых 100 человек, страдающих РЧА, примерно у 2 будет инсульт или кровотечение в области сердца.
Что охватывает это руководство?
В этом руководстве рассказывается о процедуре для людей с A-fib, который может вернуть сердце в нормальный ритм. Процедура называется радиочастотной абляцией (РЧА). Абляция означает удаление проблемных зон. Во время РЧА врачи продевают тонкую проволоку через вену к сердцу. Тогда тепло отправлено по проводам в проблемные места. Тепло разрушает небольшое количество ткани и останавливает ненормальное сердцебиение.
Информация в этом руководстве взята из обзора исследований, финансируемых государством. сравнивает РЧА с лекарствами от сердечного ритма.Врачи могут использовать каждый из этих методов лечения. чтобы попытаться вернуть сердце в нормальный ритм.
Что не описано в этом руководстве?
Это руководство не охватывает все методы лечения A-fib. Это не говорит о исследование:
Лекарства для предотвращения инсультов, такие как варфарин (Coumadin®).
Лекарства, замедляющие сердцебиение (например, метопролол, дилтиазем и дигоксин).
Другие способы вернуть сердце в нормальный ритм, например электрические. кардиоверсия (шокирование сердца), кардиостимуляторы или операция на открытом сердце.
Другие виды абляции без использования тепла, такие как криоабляция (замораживание терапия).
Сердце
Камеры сердца
Сердце состоит из четырех камер. Правое предсердие и левое предсердие — это верхние камеры. В верхних камерах кровь удерживается до того, как она попадет в нижние. камеры. Правый желудочек и левый желудочек — это нижние камеры. В желудочки перекачивают кровь из сердца в легкие и остальную часть тело.
Естественная электрическая система сердца
На рисунке ниже показана естественная электрическая система сердца. Сердце бьется (сокращения) контролируются электрическими сигналами. Каждый сигнал начинается через узел СА, находящийся в правом предсердии. Электрический сигнал проходит через правое предсердие и левое предсердие на пути к АВ-узлу. AV-узел отправляет сигнал желудочкам. Это заставляет желудочки сокращаться и перекачивать кровь. из сердца. Обе стороны сердца работают одновременно.Электрический сигналы от узла SA обычно вызывают сердцебиение от 60 до 100 раз за минута.
A-Fib
Что вызывает A-fib?
A-fib возникает из-за проблемы с электрической системой сердца. С A-fib большинство электрические сигналы начинаются из других мест, кроме узла SA. Это делает Правое предсердие и левое предсердие сокращаются очень быстро и с нерегулярным ритмом. Этот нерегулярное биение называется фибрилляцией . Для некоторых людей, A-fib постоянно. Для других это приходит и уходит.
А-фибрилляция предсердий чаще всего встречается у людей старше 65 лет. у вас есть медицинские условия, которые увеличивают риск A-фиброза, например сердечные заболевания и высокое кровяное давление.
Зачем лечить А-фиб?
При A-fib сердцебиение человека намного быстрее, чем обычно. Это может вызвать такие симптомы, как учащенное сердцебиение, одышка и упадок сил. Некоторые у людей вообще нет симптомов.
Даже если у вас совсем нет симптомов, A-fib может вызвать проблемы. A-fib увеличивается шанс получить инсульт.При A-fib правое и левое предсердия не сжимаются плавно. Это означает, что кровь не полностью сливается в желудочки. Когда это происходит, в предсердии могут образовываться сгустки. Сгустки могут сломаться расслабиться, попасть в мозг и вызвать инсульт.
Лечения A-Fib
Некоторые люди с A-fib принимают лекарства только для предотвращения образования тромбов и инсультов. Это лекарство обычно представляет собой варфарин (Coumadin®) или аспирин.
Другие методы лечения A-fib делятся на две разные группы.Один замедляет частота сердечных сокращений, а другой возвращает сердце в нормальный ритм.
Врачи обычно рекомендуют сначала попытаться контролировать частоту сердечных сокращений. Для многих людей, все, что нужно — это лекарство для контроля частоты сердечных сокращений.
Если люди не могут принимать эти лекарства, или если лекарства не снимают туберкулез симптомы, врачи могут попробовать другую стратегию. Вместо этого они могут попытаться получить сердце вернулось в нормальный ритм.
Лекарства от сердечного ритма и РЧА — это методы лечения, используемые для восстановления сердечного ритма. нормальный ритм.Если сердце вернется в нормальный ритм, верхний и нижние камеры сердца хорошо работают вместе.
Лекарства от сердечного ритма
Многие лекарства используются для восстановления нормального ритма сердца. В перечисленные ниже лекарства сравнивались с РЧА в исследованиях.
Эти лекарства могут помочь вернуть сердцу нормальный ритм, но они могут серьезные побочные эффекты. Они могут вызвать новые проблемы с сердечным ритмом. Они также могут заставляют ваше сердце биться слишком медленно.Возможны многие другие побочные эффекты.
Как выполняется РЧА?
RFA — еще один способ вернуть сердцу нормальный ритм. Это останавливает электрические сигналы, поступающие из других мест, кроме узла SA. В RFA тонкий провода продеваются в сердце через вену на руке или ноге. Один провод используется для поиска проблемных участков в электрической системе сердца. Тогда тепло отправлено через другой провод. Тепло разрушает небольшое количество ткани в проблемные зоны и останавливает ненормальное сердцебиение.Как только все проблемные места будут фиксируется, провода вынуты.
Процедура RFA может занять 3 часа и более. Врач осторожно перемещает провода между камерами сердца. После завершения процедуры большинство людей не испытывать сильную боль. Вам нужно будет полежать несколько часов, но, возможно, вы возможность выписаться из больницы в тот же день. Некоторым людям нужно оставаться в больница на ночь или дольше. У большинства людей РЧА проводится только один раз.
Преимущества RFA
Для людей, которые попробовали лекарства от сердечного ритма и все еще имеют A-fib, RFA лучше вернуть сердце в нормальный ритм, чем пробовать лекарство от сердечного ритма во второй раз.
Исследование показывает, что через 1 год:
Мы не знаем, как сравнивать РЧА и лекарства от сердечного ритма через более длительный период времени. Большинство исследование длилось не более 1 года.
RFA одинаково хорошо работает для мужчин и женщин, а также для людей разного возраста. Как долго человек, перенесший А-фибрилляцию, также не влияет на то, насколько хорошо работает РЧА.
Что еще неизвестно?
Исследований недостаточно, чтобы ответить на некоторые вопросы, которые могут у вас возникнуть. по поводу RFA.
Мы не знаем наверняка, как сравниваются препараты для лечения РЧА и сердечного ритма. предотвращение инсультов, застойной сердечной недостаточности или смерти в будущее.
Мы не знаем наверняка, лучше ли РЧА, чем лекарства от сердечного ритма. для людей, которые никогда не пробовали принимать лекарства от сердечного ритма до.
Мы не знаем наверняка, могут ли люди перестать принимать лекарства для предотвращения тромбы и инсульты чаще при РЧА или при сердечном ритме лекарства.
Мы не знаем наверняка, какое лечение (РЧА или лекарства от сердечного ритма) заставляет людей чувствовать себя лучше.
Риски RFA
Некоторые возможные проблемы с RFA — кровотечение или боль в месте введения проводов.Возможны и более серьезные проблемы, но они встречаются редко.
Инсульт
RFA может вызвать проблемы, которые могут привести к инсульту.
Кровотечение вокруг сердца
РЧА может вызвать проблемы с кровотечением вокруг сердца. Иногда RFA вызывает утечку стена сердца. Если в карман вокруг сердца потечет достаточно крови, это может оказать давление на сердце. Это называется тампонадой сердца. (тамп-э-нод). Если это случилось, нужно убрать кровь из кармана. вокруг сердца.В большинстве случаев это делается путем введения иглы в грудная клетка. Иногда требуется операция.
Иногда проблема с кровотечением более серьезна. В редких случаях может образоваться дыра между сердцем и пищеводом (eh-SAW-fuh-gus) после РЧА. Если это произойдет, кровь просачивается из сердца в пищевод. Это случилось всего с несколькими люди, перенесшие РЧА. Когда это происходит, это может вызвать сильное кровотечение и смерть.
Сужение легочной вены
Легочные вены переносят кровь от легких к сердцу.RFA уничтожает проблему области около легочных вен, чтобы остановить A-fib. Шрамы, которые образуются впоследствии, могут заставляют вены сужаться.
Сужение легочной вены происходит менее чем у 1 из 100 человек, которые есть RFA.
Обычно сужение легочной вены не вызывает симптомов и не вызывает нужно лечение.
Поговорите с врачом об A-Fib и RFA
Исследование не может сказать нам наверняка, какие люди с наибольшей вероятностью получат пользу от RFA.Поговорите со своим врачом или медсестрой о том, насколько это может сработать для вас. Вот некоторые вопросы, которые вы можете задать.
Могу я просто принять лекарство, чтобы замедлить сердечный ритм?
Могу я просто принять лекарство, чтобы изменить ритм моего сердца?
Поможет ли РЧА при моих симптомах A-fib?
Можно ли прекратить прием лекарств от тромбов и инсультов, например варфарина? (Кумадин®), если РЧА останавливает А-фибрилляцию?
Какое наблюдение мне потребуется после RFA?
Агентство медицинских исследований и качества (AHRQ) создало Фонд Айзенберга. Центр, чтобы сделать исследования полезными для потребителей.Это руководство было написано Рашель Николай, бакалавр медицины, Сомнат Саха, доктор медицины, Марта Шехтель, Р.Н., и Дэвид Хикам, доктор медицины, Орегонского университета здоровья и науки. Люди с заблуждением помогли им разработать это руководство.
Хирургия сердца по поводу мерцательной аритмии (лабиринт)
Обзор
Доктор Марк Гиллинов обсуждает результаты рандомизированного контролируемого исследования Сети кардиоторакальных хирургических исследований и рекомендует хирургическую абляцию или процедуру лабиринта для пациентов, перенесших операцию на сердце и имеющих ранее существовавшую фибрилляцию предсердий.Что такое мерцательная аритмия?
Фибрилляция предсердий (AF или AFib) является наиболее частым нарушением сердечного ритма. Фибрилляция предсердий — это нерегулярный, часто учащенный сердечный ритм, возникающий в предсердиях (верхних камерах сердца). Вместо нормальной ситуации (нормальный синусовый ритм), при которой одиночный импульс упорядоченно проходит через сердце, при ФП многие импульсы начинаются одновременно и распространяются по предсердиям, вызывая учащенное и неорганизованное сердцебиение. .
Когда-то мерцание предсердий считалось безобидным раздражителем.Однако сейчас фибрилляция предсердий признана опасным состоянием. Фибрилляция предсердий увеличивает риск смерти вдвое. Это также увеличивает риск инсульта в пять-семь раз по сравнению с человеком без мерцательной аритмии. Кроме того, фибрилляция предсердий может вызвать застойную сердечную недостаточность и неприятные симптомы, связанные с учащенным пульсом. Узнайте больше о фибрилляции предсердий (afib).
Достижения в области абляции (как минимально инвазивной хирургической, так и катетерной) открывают возможность излечения большого числа пациентов.
Лечение мерцательной аритмии
Цели лечения фибрилляции предсердий включают восстановление нормального сердечного ритма (синусовый ритм), контроль частоты сердечных сокращений, предотвращение образования тромбов и снижение риска инсульта.
Медицинское лечение мерцательной аритмии
Изначально лекарства используются для лечения фибрилляции предсердий. Лекарства от фибрилляции предсердий могут включать:
- Лекарства для контроля ритма (антиаритмические препараты)
- Лекарства, контролирующие частоту сердечных сокращений (для замедления сердечного ритма)
- Кумадин (варфарин — антикоагулянт или разжижитель крови) для предотвращения образования тромбов и инсульта
Хирургическое лечение фибрилляции предсердий
Хирургическое лечение фибрилляции предсердий рассматривается при:
- Медикаментозная терапия неэффективно контролирует или корректирует фибрилляцию предсердий
- Лекарства от фибрилляции предсердий не переносятся
- Антикоагулянты (кумадин / варфарин) нельзя принимать
- Сгустки крови, включая инсульты
Минимально инвазивная хирургия — вариант для многих пациентов с фибрилляцией предсердий.Хирургическое лечение фибрилляции предсердий также может быть рассмотрено, когда операция необходима для лечения сопутствующего сердечного заболевания, такого как болезнь клапана или коронарной артерии.
Оценка
Чтобы определить, подходит ли хирургическое лечение фибрилляции предсердий, будет проведена тщательная оценка, которая включает:
- Обзор вашей истории болезни
- Эхокардиограмма (эхо)
- Полный медицинский осмотр
- Тест монитора Холтера
- Электрокардиограмма (ЭКГ)
- Другие тесты по мере необходимости
После обследования хирург обсудит варианты лечения, и вместе вы определите, подходите ли вы для операции.
Кто кандидат на операцию по поводу мерцательной аритмии?
Доктор Марк Гиллинов обсуждает результаты рандомизированного контролируемого исследования Сети кардиоторакальных хирургических исследований и рекомендует хирургическую абляцию или процедуру лабиринта для пациентов, перенесших операцию на сердце и имеющих ранее существовавшую фибрилляцию предсердий.
Хирурги Cleveland Clinic обладают самым большим в стране опытом в области аблации (лечения) фибрилляции предсердий. Используя новейшие технологии, в том числе передовую хирургическую робототехнику, кардиохирурги Cleveland Clinic теперь могут распространить лечение практически на всех пациентов с фибрилляцией предсердий.Хирургическое лечение фибрилляции предсердий называется процедурой «лабиринт» или абляцией; другие часто используемые термины включают «мини-лабиринт» или изоляцию легочной вены. Хотя разновидности этих процедур являются обычным явлением, в клинике Кливленда мы считаем, что наилучшие результаты достигаются при использовании менее инвазивных подходов к выполнению процедуры, которая очень похожа на классическую процедуру лабиринта. Пациенты, которым требуется хирургическая абляция, делятся на две группы:
- Пациенты с изолированной фибрилляцией предсердий — могут быть кандидатами на малоинвазивные методы лечения.
- Пациенты с фибрилляцией предсердий, которым требуется операция на сердце по другим причинам, чаще всего для лечения ишемической болезни сердца или порока клапанов сердца.
Минимально инвазивная хирургия для пациентов с изолированной фибрилляцией предсердий
В настоящее время большинство пациентов с фибрилляцией предсердий являются кандидатами на малоинвазивную хирургическую абляцию. Процедура лабиринта — это хирургическая абляция, имеющая наибольший долгосрочный успех при лечении фибрилляции предсердий.Процедура лабиринта включает создание линий блока проводимости (рубцовой ткани), которые блокируют аномальные импульсы, вызывающие фибрилляцию предсердий, что позволяет восстановить нормальный синусовый ритм. Линии блока проводимости создаются с помощью криотермии (замораживания) или радиочастотной энергии. Хирургическая абляция также включает удаление ушка левого предсердия, основного источника инсульта у пациентов с фибрилляцией предсердий.
Процедура лабиринта подходит пациентам с выраженной симптоматикой фибрилляции предсердий, пациентам с неудачной катетерной аблацией и пациентам, у которых в анамнезе есть инсульт или другие тромбы.Вероятность успеха составляет примерно от 80% до 90%, в зависимости от характеристик пациента.
Пациенты с фибрилляцией предсердий, которым требуется другая операция на сердце
Фибрилляция предсердий очень часто встречается у пациентов, которым требуется операция на сердце по другим причинам (например, операция на митральном клапане, операция на аортальном клапане, аортокоронарное шунтирование и другие хирургические процедуры). Последние данные клиники Кливленда показывают, что нелеченная фибрилляция предсердий у таких пациентов увеличивает смертность (см. Графики ниже).Поэтому у пациентов с фибрилляцией предсердий в анамнезе хирурги Cleveland Clinic лечат фибрилляцию предсердий во время других видов кардиохирургических вмешательств.
Выживание после операции на сердце
Хирургия фибрилляции предсердий в сочетании с восстановлением митрального клапана
Пациенты с нелеченной предоперационной ФП (синие линии) имеют пониженную выживаемость. Теперь во время операции на сердце вся ФП удаляется.
Когда пациенты с ФП подвергаются операции на клапане или шунтировании, хирурги создают классический очаг лабиринта на сердце, используя радиочастотную энергию или криотермию.Обычно это добавляет 15 минут к оперативной процедуре и не увеличивает операционный риск. Синусовый ритм восстанавливается у 75–85% пациентов, в зависимости от характеристик пациента.
Отобранные пациенты с пороком клапанов сердца и фибрилляцией предсердий могут быть кандидатами на малоинвазивный подход, позволяющий лечить оба состояния.
Эта информация касается процедур и может включать инструкции, относящиеся к Cleveland Clinic. Пожалуйста, проконсультируйтесь со своим врачом для получения информации о вашей конкретной процедуре.
Детали процедуры
Перед процедурой
Для большинства пациентов операция по поводу фибрилляции предсердий является плановой. Это позволяет вам претендовать на участие в нашей программе TCI. TCI означает «приходить» и позволяет пациентам прибыть в клинику Кливленда в тот же день, что и запланированная операция, вместо того, чтобы быть госпитализированными за несколько дней до этого. Перед запланированной датой операции вам будет назначен предоперационный прием по номеру:
.- Получите специальные инструкции, которые помогут вам подготовиться к операции.Будет обсуждаться информация о еде, питье и приеме лекарств перед операцией.
- Встретьтесь со своим анестезиологом, медсестрой, кардиологом и хирургом.
- Обсудите вашу операцию и получите возможность задать вопросы.
Пациенты, госпитализированные перед операцией, получат подробную информацию о предоперационных процедурах и подготовке от своего кардиолога и хирурга.
Что происходит во время операции?
Во время малоинвазивной хирургии хирург просматривает эпикардиальную (внешнюю) поверхность сердца с помощью эндоскопа.Специальные инструменты используются для изоляции легочных вен и создания других линий проводимости. В отличие от традиционной кардиохирургии, здесь нет большого разреза грудной клетки. Поэтому выздоровление идет быстро.
Поскольку хирург может видеть сердце снаружи, риск стеноза легочной вены практически исключен. Кроме того, в левую часть бьющегося сердца не вводятся катетеры, что снижает риск образования тромбов и инсультов.
Ушко левого предсердия — это небольшой тканевый лоскут в форме уха, расположенный в левом предсердии.Эта ткань — частый источник тромбов у пациентов с фибрилляцией предсердий. Во время хирургических процедур по лечению фибрилляции предсердий ушко левого предсердия либо исключается, либо удаляется, что снижает риск позднего инсульта.
После процедуры
Пациент переведен в отделение интенсивной терапии (ОИТ) для тщательного наблюдения в течение одного-двух дней после операции. Затем пациента переводят в отдельную палату в обычном медпункте. Большинство пациентов могут покинуть больницу через 4 дня после малоинвазивной операции, при комбинированной операции этот срок будет дольше; возврат к полной активности обычно возможен в течение 3-6 недель.
От 30 до 50 процентов пациентов испытывают пропущенные сердцебиения или короткие эпизоды фибрилляции предсердий в течение первых трех месяцев после процедуры. Это обычное явление из-за воспаления (отека) ткани предсердия и лечится лекарствами. После того, как сердце зажило, эти аномальные сердцебиения должны утихнуть.
Небольшому количеству пациентов (около шести процентов) требуется кардиостимулятор после операции из-за основного ритма, такого как синдром слабости синусового узла или блокада сердца, которые ранее не были обнаружены.
Лекарства после операции могут включать:
- Антикоагулянт (разжижитель крови), например кумадин, для предотвращения образования тромбов
- Антиаритмический препарат для контроля нарушений сердечного ритма
- Мочегонное средство для уменьшения задержки жидкости
- Другие лекарства по мере необходимости
Ваш врач будет следить за вашим выздоровлением и определять, когда и можно ли прекратить прием этих лекарств.
Восстановление и Outlook
Потребуется ли вам наблюдение у кардиолога?
Вы вернетесь в послеоперационную клинику Cleveland Clinic, а также к своему местному врачу в течение одной недели после выписки из больницы, чтобы убедиться, что вы выздоравливаете должным образом.После этого в течение 4-6 недель после выписки вы обратитесь к кардиологу, чтобы проверить свой сердечный ритм и еще раз убедиться, что вы правильно выздоравливаете. Мы рекомендуем делать ЭКГ через 3, 6 и 12 месяцев после операции, а затем ежегодно. Кроме того, мы рекомендуем более длительный монитор сердечного ритма (называемый холтеровским монитором) через 6 месяцев и 1 год. Мы были бы признательны, если бы вы попросили своего врача отправить копию ЭКГ и монитора Холтера в клинику Кливленда для добавления в вашу медицинскую карту.Если после выписки вы заметили фибрилляцию предсердий, вам необходимо обратиться к кардиологу. Персонал клиники Кливленда будет рад работать с вами, вашим местным врачом и вашим местным кардиологом, чтобы помочь вам полностью восстановиться после операции. Послеоперационная бригада предоставит вам номер телефона, по которому вы сможете связаться по любым вопросам после выписки.
Успешных результатов
Хирурги начали выполнять процедуру лабиринта в клинике Кливленда в 1991 году и в настоящее время имеют самый большой в стране опыт хирургического лечения фибрилляции предсердий.За прошедшие годы усовершенствования хирургических методов дали успешные результаты у большинства пациентов:
- Быстрое восстановление после малоинвазивной абляции
- Долговременное отсутствие фибрилляции предсердий
- Ослабление симптомов
- Значительное снижение количества эмболических событий (например, сгустков крови или инсульта)
- Уменьшение размера предсердия (верхней камеры сердца) у пациентов с предоперационным расширением предсердий, особенно у тех, кто проходит процедуру лабиринта с процедурой восстановления митрального клапана
- Посмотрите наши хирургические результаты
Вы также можете использовать нашу Защищенную онлайн-службу второго мнения через Интернет.
Если вы уже лечитесь в клинике Кливленда от фибрилляции предсердий, поговорите со своим кардиологом о том, подходит ли вам операция.
Ресурсы
Лечащие врачи
Доктора различаются по качеству из-за разной подготовки и опыта; больницы различаются по количеству доступных услуг. Чем сложнее ваша медицинская проблема, тем значительнее становятся эти различия в качестве и тем большее значение они имеют.
Очевидно, что врач и больница, которые вы выберете для комплексного специализированного медицинского обслуживания, будут иметь прямое влияние на то, насколько хорошо вы себя чувствуете.Чтобы помочь вам сделать этот выбор, ознакомьтесь с результатами нашего Института сердца, сосудов и торакальной системы семьи Миллер.
Cleveland Clinic Heart, Vascular & Thoracic Institute Кардиологи и хирурги
Выбор врача для лечения нарушения сердечного ритма зависит от того, на каком этапе диагностики и лечения вы находитесь. Следующие отделения и отделения Института сердца, сосудов и торакальной хирургии лечат пациентов с аритмией:
- Отдел электрофизиологии и кардиостимуляции : Кардиологическое обследование для медицинского управления или электрофизиологических процедур или устройств — Позвоните на прием к кардиологу по бесплатному телефону 800.223.2273, добавочный 4-6697 или запишитесь на прием онлайн.
- Отделение торакальной и сердечно-сосудистой хирургии : хирургическая оценка хирургического лечения фибрилляции предсердий, установка эпикардиального электрода и, в некоторых случаях, при необходимости, имплантация и удаление электрода и устройства. Для получения более подробной информации, пожалуйста, свяжитесь с нами.
- Вы также можете воспользоваться нашей консультацией MyConsult «второе мнение» через Интернет.
Институт сердца, сосудов и грудной клетки также имеет специализированные центры для лечения определенных групп пациентов:
Для молодых пациентов с нарушениями сердечного ритма:
См. Раздел «О нас», чтобы узнать больше о Семейном кардиологическом, сосудистом и торакальном институте Сиделла и Арнольда Миллеров.
Контакт
Если вам нужна дополнительная информация, нажмите здесь, чтобы связаться с нами, поговорите в чате с медсестрой или позвоните в Ресурсную и информационную медсестру Института сердечно-сосудистых заболеваний и торакальной хирургии семьи Миллер по телефону 216.445.9288 или по бесплатному телефону 866.289.6911. Будем рады вам помочь.
Стать пациентом
Нарушения сердечного ритма
Руководства по лечению
Диагностические тесты
Диагностические тесты используются для диагностики аномального сердцебиения и определения наиболее эффективного метода лечения.
Анатомия
Веб-чаты
Наши веб-чаты и видеочаты дают пациентам и посетителям еще одну возможность задать вопросы и пообщаться с нашими врачами.
Видео
Интерактивные инструменты
Ссылки на ресурсы
* Откроется новое окно браузера с этой ссылкой.
Включение ссылок на другие веб-сайты не означает одобрения материалов на этих веб-сайтах или какой-либо связи с их операторами.
Почему стоит выбрать клинику Кливленда для лечения?
Наши результаты говорят сами за себя.Пожалуйста, ознакомьтесь с нашими фактами и цифрами, и если у вас есть какие-либо вопросы, не стесняйтесь их задавать.
Катетерная абляция | Johns Hopkins Medicine
Если вам поставили диагноз сердечная аритмия — проблема с частотой или ритмом вашего сердцебиения — ваш врач может порекомендовать процедуру, называемую катетерной аблацией, для улучшения вашего состояния.
Факты о катетерной абляции
Также известная как абляция сердца или радиочастотная абляция, эта процедура направляет трубку в ваше сердце, чтобы разрушить небольшие участки ткани, которые могут вызывать аномальное сердцебиение.
Катетерная абляция необходима не всем с сердечной аритмией. Обычно его рекомендуют людям с аритмией, которую невозможно контролировать с помощью лекарств, или с определенными типами аритмий из верхних камер сердца, называемых предсердиями. Катетерная абляция также иногда рекомендуется людям с аритмией, которая начинается в нижних камерах сердца, известных как желудочки.
Процедура
Катетерная абляция может занять от двух до четырех часов.Процедура проводится в электрофизиологической лаборатории, где вы будете находиться под тщательным наблюдением.
Перед началом процедуры вам внутривенно введут лекарства, которые помогут расслабиться и даже заснуть. В некоторых случаях вас может усыпить анестезиолог.
После того, как лекарство подействует, врач обезболит участок в вашем паху и проделает в коже небольшое отверстие. Затем врач поместит три или четыре катетера через кровеносные сосуды к вашему сердцу, чтобы облегчить процедуру.
После установки катетеров электроды на концах катетеров используются для стимуляции сердца и определения области, вызывающей нарушение сердечного ритма. Затем врач использует умеренную радиочастотную тепловую энергию, чтобы разрушить или «удалить» проблемную зону, которая обычно довольно мала — около одной пятой дюйма в размере. Могут использоваться другие методы абляции, такие как криоабляция, при которой очень низкие температуры разрушают проблемную зону. Ваш врач решит, какой вид абляционной терапии вам больше всего подходит.Как только ткань разрушена, аномальные электрические сигналы, вызвавшие аритмию, больше не могут быть отправлены в остальную часть сердца.
Большинство людей не чувствуют боли во время процедуры. Вы можете почувствовать легкий дискомфорт в груди. После завершения абляции врач удалит проволочный проводник и катетеры из груди.
После процедуры
После катетерной абляции вам, вероятно, придется полежать от двух до шести часов, чтобы снизить риск кровотечения.Медицинский персонал может оказывать давление на то место, куда был вставлен катетер. Специальные машины будут следить за вашим сердцем, пока вы выздоравливаете. Некоторые люди могут пойти домой в тот же день, что и абляция, но другие останутся в больнице на одну или несколько ночей.
Тактика после катетерной абляции
Восстановление после катетерной абляции обычно довольно просто. В первые дни после процедуры вы можете испытывать легкие симптомы, такие как боль в груди и дискомфорт, или синяк в области, куда был введен катетер.Вы также можете заметить пропущенное сердцебиение или нерегулярный сердечный ритм. Большинство людей могут вернуться к своей обычной деятельности в течение нескольких дней.
Немедленно обратитесь к врачу, если у вас есть необычная боль или отек, чрезмерное кровотечение или постоянные нарушения сердечного ритма.
В зависимости от типа лечат аритмии, эффективность катетерной аблации может превышать 90 процентов, но некоторым людям может потребоваться повторная процедура или другие методы лечения сердечной аритмии.Ваш врач может пожелать, чтобы вы продолжали принимать лекарства, которые помогают контролировать сердцебиение.
После катетерной абляции обязательно следуйте всем инструкциям врача, особенно в отношении последующих посещений, графиков приема лекарств и безопасных уровней физической активности.
.


 Чаще это пациенты с большим объемом левого предсердия (более 120 мл), персистирующей и длительно персистирующей формой ФП, атипичным трепетанием предсердий.
Чаще это пациенты с большим объемом левого предсердия (более 120 мл), персистирующей и длительно персистирующей формой ФП, атипичным трепетанием предсердий.


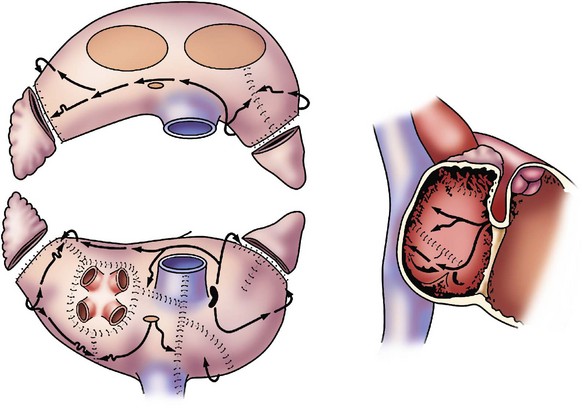
 предотвращение инсультов, застойной сердечной недостаточности или смерти в
будущее.
предотвращение инсультов, застойной сердечной недостаточности или смерти в
будущее.