Сердечный кашель: как отличить? | Кашель при сердечной недостаточности: симптомы
Большинство людей привыкло к тому, что кашель – это спутник простуды или аллергии. А может ли быть кашель от сердца? Да, потому что при сердечных патологиях может нарушаться синхронная работа желудочков сердца. Правый активно наполняет кровью ткани легких, а левый откачивает ее медленнее. Это провоцирует ухудшение кровообращения и повышение давления в легких, что вызывает гипоксию. Больному постоянно хочется откашляться и вдохнуть больше воздуха, при этом чаще всего кашель имеет сухой характер. В таких случаях говорят о сердечном кашле.
Причины сердечного кашля
Одним из распространенных симптомов патологий сердца, связанных с работой легких, является одышка. Ее можно ощутить уже на ранних стадиях болезни. Нередко можно заметить, что люди с одышкой при физических или эмоциональных нагрузках начинают покашливать. Это и есть так называемый «кашель от сердца».
Своим происхождением данный вид кашля обязан функциональным нарушениям работы сердечной мышцы. Кашель при заболеваниях сердца – достаточно распространенное явление, ведь сердечная мышца и ее основные сосуды тесно связаны с легкими и бронхами.
Нарушения кровотока в малом (легочном) круге кровообращения могут проявлять себя в различной степени: на раннем этапе вызывать легкое покашливание, а в запущенном состоянии – отек легких. Это наиболее тяжелое проявление сердечной недостаточности, связанное с кашлем. В этом случае больному требуется срочная медицинская помощь. Сейчас у вас есть уникальная возможность пройти бесплатную консультацию специалиста и комплекс подготовительных обследований при записи на курс усиленной наружной контрпульсации или ударно-волновой терапии сердца:
Акция
Только до конца осени пройди бесплатную консультацию и комплекс подготовительных обследований* при записи на курс усиленной наружной контрпульсации или ударно-волновой терапии сердца. **
**
Спешите оставить заявку, период действия акции ограничен.
Как возникает кашель при болезнях сердца?
Слабая работа левого желудочка и происходящие в нем патологические процессы – вот главная причина сердечного кашля. В данном случае говорят о левожелудочковой недостаточности. Она приводит к ухудшению кровообращения в легочных артериях, склерозу мелких сосудов, повышению давления в легких. Их тканям не хватает кислорода – именно поэтому больной испытывает одышку и задыхается. В свою очередь, проблемы в легочном круге кровообращения усугубляют состояние сердечной мышцы.
Одним из симптомов кашля при сердечной недостаточности является кровохарканье. Это явление также имеет свою причину: так как объем крови в легких превышает нормальный показатель, ее излишки скапливаются и при кашле выходят из бронхов. Ведь кашель – это естественная реакция организма, когда легкие, бронхи, альвеолы переполняет жидкость или в них попадает инородное тело.
Сердечный кашель практически всегда проявляет себя в моменты, когда больной подвергается физическим нагрузкам. Однако при достаточно тяжелых нарушениях работы сердца пациенту, чтобы начать задыхаться от кашля, достаточно принять положение лежа. При этом избыток жидкости начинает интенсивно заполнять легкие, вызывая раздражение и непрерывный кашель.
Какие заболевания сопровождает сердечный кашель?
Это частый спутник таких патологий, как:
- сердечная недостаточность;
- ишемическая болезнь сердца;
- аритмии;
- кардиомиопатия;
- гипертония.
Велика вероятность его возникновения при проблемах в работе клапанов сердца, сердечных пороках. Часто сердечный кашель наблюдается у пациентов, переживших инфаркт.
Кашель при сердечной недостаточности
Сердечная недостаточность – чрезвычайно распространенное заболевание, связанное с застоем крови из-за нарушений ее циркуляции в крупных сосудах. У большинства пациентов данная патология сопровождается одышкой и кашлем, имеющим описанное выше происхождение.
У большинства пациентов данная патология сопровождается одышкой и кашлем, имеющим описанное выше происхождение.
Характер кашля может быть разным:
- приступообразный и сухой;
- изнуряющий и громкий;
- раздражающий сухой;
- резкий и короткий.
Сердечный кашель может постоянно беспокоить людей с хронической сердечной недостаточностью. Он возникает в момент физических или эмоциональных нагрузок и обычно характеризуется как сухой и отрывистый.
При острой сердечной недостаточности кашель может начаться с одышки в ночное время, которая переходит в удушье из-за переполнения легких жидкостью. При дыхании легкие начинают издавать клокочущие звуки. Больной может кашлять с выделением кровавой пенистой мокроты из-за быстрого увеличения ее объема в легких.
Симптомы сердечного кашля
Чаще всего больных на ранних стадиях развития патологий сердца настораживает сухой кашель, который длится продолжительное время и не связан с простудами.
Впоследствии приступы кашля начинают одолевать пациента даже при минимальных физических нагрузках и в ночное время, зачастую сопровождаясь выделением пенистой мокроты со следами крови. Именно поэтому многие «сердечники» спят сидя.
Среди других распространенных симптомов:
- учащение сердечного ритма;
- слабость и потеря сознания;
- нехватка воздуха;
- набухание вен на шее;
- слышимое на расстоянии клокотание в легких.
Как уже сказано, сердечный кашель практически всегда сопровождает одышка. В отличие от бронхита, при сердечном кашле редко выделяется мокрота. Также он разнится и с кашлем курильщика, имеющим лающий характер.
Симптомы сердечного кашля у ребенка
Появление у ребенка в ночное время кашля, сопровождающегося указанными выше симптомами, должно насторожить родителей.
Нередко этот симптом указывает на врожденный порок сердца, а выраженность кашля – на степени поражения сердечных тканей. Дети также испытывают боль в области сердца при кашле, могут задыхаться и вести себя крайне возбужденно.
Лечение сердечного кашля
Для назначения эффективной терапии необходимо диагностировать причину симптомов сердечного кашля. Лечение назначают в зависимости от выявленных проблем в работе сердца. Это может быть как лекарственная терапия, так и оперативное вмешательство.
При лечении применяют также препараты, подавляющие приступы кашля, и мочегонные для уменьшения жидкости в организме.
Диагностика сердечного кашля и консультации в CBCP
Для того чтобы узнать, как лечить сердечный кашель в том числе при сердечной недостаточности и сердечные патологии, ставшие его причиной, или откуда боль в сердце, пройдите обследование на оборудовании экспертного класса в клинике CBCP.
Записаться на прием врача можно прямо сейчас на сайте или по телефону: +7 (495) 640-57-56.
Что нужно делать при подозрениях на инфаркт — Российская газета
В Интернете появились рекомендации, как можно пережить инфаркт, когда рядом никого нет.
Советы настолько просты, что люди активно пересылают их друг другу, размещают в чатах и вообще высказывают восторг: мол, спасутся тысячи бедолаг! Вот что пишет безымянный интернет-автор:
«Предположим, вы едете домой (в одиночестве, конечно) после тяжелого дня на работе. Неожиданно начинаете чувствовать сильную боль в груди, которая отдается в руку и поднимается к шее. Как пережить инфаркт, когда вы один? Что делать человеку, чье сердце бьется неправильно, который начинает слабеть и у него есть 10 секунд до потери сознания?» И тут же автор отвечает на свой же вопрос: «Не паникуйте, а начинайте кашлять быстро и очень сильно. Обязательно глубоко вдохните перед каждым кашлем. Кашель должен быть глубоким и долгим, отхаркивающим, из самой глубины груди. Вдох и кашель должны повторяться примерно каждые две секунды без передышки до тех пор, пока не подоспеет помощь или вы не почувствовали, что сердце снова стало биться нормально.
Обязательно глубоко вдохните перед каждым кашлем. Кашель должен быть глубоким и долгим, отхаркивающим, из самой глубины груди. Вдох и кашель должны повторяться примерно каждые две секунды без передышки до тех пор, пока не подоспеет помощь или вы не почувствовали, что сердце снова стало биться нормально.
Глубокие вдохи подают кислород в легкие, а кашель сжимает сердце и помогает крови циркулировать. Сжимающее давление на сердце также помогает ему восстановить нормальный ритм. Таким образом, жертва инфаркта может добраться до больницы».
Можно ли доверять подобным советам? Об этом мы спросили директора Российского научного центра хирургии РАМН, доктора медицинских наук Сергея Леонидовича Дземешкевича:
— Мне даже неловко комментировать подобные глупости, — сказал профессор, познакомившись с рекомендациями неизвестного автора. — Ни один человек не в состоянии сам определить, что означают подобные симптомы — развивающийся инфаркт или приступ стенокардии. Подчас мы, специалисты, даже в реанимации не можем определить это сразу, необходимы экстренные анализы, наблюдение за пациентом.
Что нужно делать?
— Вызвать «скорую помощь» и спокойно лежать.
— Если состояние ухудшается и есть нитроглицерин, принять одну таблетку или капсулу (положить под язык, а не глотать!).
— Через 5 минут, и если не стало легче, принять еще одну таблетку, можно принять и третью, но не более.
— Приняв нитроглицерин, нельзя вставать — от резкого снижения давления может кружиться голова.
— Если вы видите, что на улице, на автобусной остановке, в магазине и т.п. человеку стало плохо, не проходите мимо — вызовите «скорую», побудьте с ним до приезда врачей: расстегните тугой воротник и пояс, по возможности уложите, обеспечьте доступ воздуха.
Что нужно знать
— Признаки инфаркта, при которых нужно вызывать «скорую помощь»: боль в сердце, которая может отдавать в руку, плечо, нижнюю челюсть, желудок, а также жжение за грудиной.
— Реакция на нитроглицерин. Если после его приема боль и жжение не прошли, это один из характерных признаков инфаркта.
— Страх смерти. Когда сердцу плохо, происходит выброс гормонов стресса, провоцирующих приступ страха. При этом человек бледнеет, появляется холодный пот.
— Чаще всего инфаркт случается в утренние часы, поскольку в это время пик продукции гормонов, в частности гормонов надпочечников и стресса. Утром будьте внимательней к себе и родным — при недомогании скорее обращайтесь к врачу.
сдать анализ в лаборатории KDLmed
Боль в груди – любые болезненные проявления или дискомфорт в области грудной клетки. Она может быть вызвана различными заболеваниями, в том числе патологией сердца, сосудов, перикарда, легких, плевры, трахеи, пищевода, мышц, ребер, нервов. В некоторых случаях боль в груди является признаком повреждения органов, находящихся за пределами грудной клетки, например желудка, желчного пузыря, поджелудочной железы.
Грудные боли очень разнообразны: острые, тупые, ноющие, режущие, колющие, тянущие, распирающие, жжение или давление. Болезненные ощущения отличаются при различных заболеваниях, однако боль не является специфическим симптомом конкретной болезни. Характеристики болей могут варьироваться в зависимости от возраста, пола пациента, сопутствующих заболеваний, психологических особенностей. Выявление непосредственной причины боли в груди зачастую представляет сложную задачу и требует ряда диагностических процедур.
Болезненные ощущения отличаются при различных заболеваниях, однако боль не является специфическим симптомом конкретной болезни. Характеристики болей могут варьироваться в зависимости от возраста, пола пациента, сопутствующих заболеваний, психологических особенностей. Выявление непосредственной причины боли в груди зачастую представляет сложную задачу и требует ряда диагностических процедур.
Она является одним из наиболее тревожных симптомов, так как может быть проявлением тяжелых, жизнеугрожающих состояний, требующих экстренной медицинской помощи, в частности инфаркта миокарда.
Синонимы русские
Торакалгия, грудная боль, боль в грудной клетке
Синонимы английские
Chest pain, pain in the chest, thoracalgia.
Симптомы
Боль в груди может носить различный характер. Иногда она отдается в руку, плечо, лопатку, спину, шею. Пациент может жаловаться не только на боль, но и на стеснение, жжение, дискомфорт в области груди.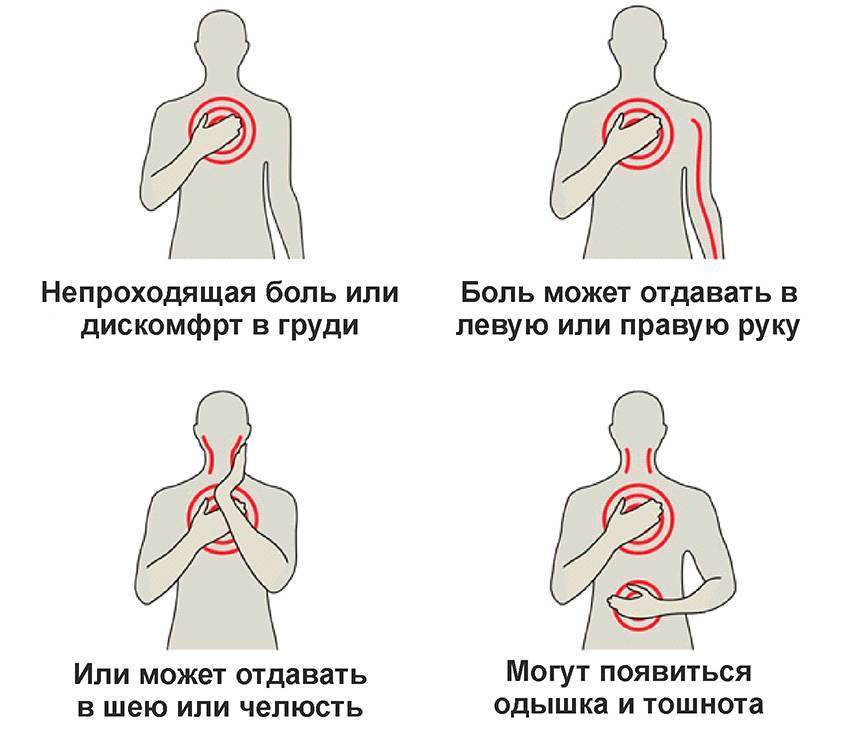
Неприятные ощущения могут усиливаться при кашле, глубоком дыхании, глотании, надавливании на грудь, изменении положения тела (постоянные или периодические). Боль и дискомфорт в груди могут сопровождаться и рядом дополнительных симптомов, в зависимости от основного заболевания: отрыжкой или горечью во рту, тошнотой, рвотой, затруднением глотания.
Общая информация о заболевании
Боль в груди бывает проявлением различных заболеваний, каждое из которых требует определенного врачебного подхода.
- Острый инфаркт миокарда (сердечный приступ). Острая боль в груди у лиц старше 40 лет чаще всего ассоциируется именно с этим заболеванием. Инфаркт миокарда возникает при повреждении и гибели участка миокарда в результате нарушения кровообращения в коронарных сосудах. Чаще всего он проявляется острой болью за грудиной или левее грудины, которая отдается в спину, шею, плечо, руку и не уменьшается при приеме нитроглицерина или в покое. Симптомыразличны у разных пациентов.
 Для женщин пожилого возраста характерна атипичная симптоматика: резкая слабость, тошнота и рвота, учащенное дыхание, боль в животе.
Для женщин пожилого возраста характерна атипичная симптоматика: резкая слабость, тошнота и рвота, учащенное дыхание, боль в животе.
- Стенокардия. Состояние, при котором в результате атеросклероза и сужения коронарных сосудов нарушается кровоснабжение сердечной мышцы. Боли при стенокардии напоминают таковые при инфаркте миокарда, однако возникают при физической нагрузке, уменьшаются в покое и купируются нитроглицерином.
- Расслаивающая аневризма аорты. Аорта – это крупный сосуд, несущий кровь от левого желудочка сердца к органам и тканям. При расслаивающей аневризме происходит разрыв интимы (внутренней оболочки) аорты с проникновением крови в другие слои стенки аорты и последующим расслоением стенки, которое чаще всего приводит к полному разрыву аорты и массивному внутреннему кровотечению. Заболевание в большинстве случаев заканчивается летальным исходом в течение нескольких часов или суток, даже при своевременной диагностике и вовремя начатом лечении.
Расслаивающая аневризма аорты чаще всего является следствием длительно протекающей артериальной гипертензии, а также может возникать при синдроме Марфана, в результате травмы грудной клетки, при беременности или как позднее осложнение операций на сердце.
Боль при расслаивающей аневризме аорты сходна с болями при инфаркте миокарда и стенокардии, может продолжаться в течение нескольких часов или суток, не уменьшается в состоянии покоя или при приеме нитроглицерина.
- Тромбоэмболия легочной артерии. Закупорка тромбом легочной артерии или ее ветвей, по которым венозная кровь поступает из правого желудочка в легкие для насыщения кислородом. В результате нарушается газообмен, возникает гипоксия, увеличивается давление в легочных артериях. Боль в груди возникает внезапно, усиливается при глубоком вдохе, сопровождается учащенным дыханием и в некоторых случаях кровохарканьем. Риск тромбоэмболии увеличивается после хирургических операций, длительной вынужденной неподвижности, при беременности, приеме оральных контрацептивов, особенно в сочетании с курением, при онкологических заболеваниях.
- Пневмоторакс. Скопление воздуха или другого газа в плевральной полости – щелевидном пространстве между оболочками, выстилающими поверхность легких и внутреннюю поверхность грудной клетки.
 Сопровождается острой болью в груди, учащенным дыханием, беспокойством, потерей сознания.
Сопровождается острой болью в груди, учащенным дыханием, беспокойством, потерей сознания. - Перикардит. Воспаление сердечной сумки (перикарда), то есть серозной оболочки сердца. Боль возникает за счет трения воспаленных листков перикарда. Перикардит может быть следствием вирусной инфекции, ревматоидного артрита, системной красной волчанки, почечной недостаточности. Часто встречается идиопатический перикардит, то есть перикардит неизвестной этиологии. Боль острая, возникает лишь на начальных стадиях заболевания, может сопровождаться учащенным дыханием, жаром, недомоганием.
- Пролапс митрального клапана. Патология клапана, который находится между левым предсердием и левым желудочком сердца. У некоторых людей митральный клапан при сокращении левого желудочка прогибается в предсердие и часть крови из левого желудочка поступает обратно в левое предсердие. У большинства пациентов это не вызывает неприятных ощущений, однако у некоторых учащается сердцебиение и появляются боли в груди, которые не зависят от физических нагрузок и не иррадиируют, в отличие от стенокардии.

- Пневмония. Воспаление легочной ткани. Боль в груди при пневмонии, как правило, односторонняя, усиливается при кашле, сопровождается лихорадкой, недомоганием, кашлем.
- Эзофагит. Воспаление пищевода. Сопровождается болью в груди, нарушением глотания. Симптомыне уменьшаются при приеме антацидов.
- Гастроэзофагеальная рефлюксная болезнь. Хроническое заболевание, при котором происходит заброс кислого содержимого желудка в пищевод, что приводит к повреждению нижних отделов пищевода. При этом может возникать острая, режущая боль в груди по ходу пищевода, тяжесть, дискомфорт в груди, отрыжка, горечь во рту, нарушение глотания, сухой кашель.
- Плеврит. Воспаление листков плевры. Трение воспаленных листков плевры вызывает болевые ощущения. Плеврит может быть результатом вирусной или бактериальной инфекции, онкологических заболеваний, химио- или лучевой терапии, ревматоидного артрита.
- Перелом ребер. В этом случае боль усиливается при глубоком дыхании и при движении.

- Другие причины: панкреатит, желчнокаменная болезнь, депрессия.
Кто в группе риска?
- Люди старше 40 лет.
- Страдающие ожирением.
- Больные артериальной гипертензией.
- Люди с повышенным уровнем холестерола в крови.
- Недавно перенес
Почему могут быть боли в груди — блог медицинского центра ОН Клиник
Заболело в груди. Первое, что приходит в голову – сердечный приступ. Конечно, грудную боль нельзя игнорировать. Но следует помнить, что этот симптом не всегда угрожает здоровью.
Заболело в груди. Первое, что приходит в голову – сердечный приступ. Конечно, грудную боль нельзя игнорировать. Но следует понять, что этот симптом имеет множество причин и не всегда угрожает здоровью.
Боль в груди вызывается болезнями легких, пищевода, мышечным спазмом, переломом ребер или повреждением нервов. Некоторые из этих заболеваний могут угрожать жизни, некоторые – не наносят вреда здоровью и проходят самостоятельно. Если чувствуете боль в груди и не знаете, чем она вызвана (вы не падали, вас не били в грудь), единственный способ узнать причину – спросить у врача.
Если чувствуете боль в груди и не знаете, чем она вызвана (вы не падали, вас не били в грудь), единственный способ узнать причину – спросить у врача.
Вы можете ощущать грудную боль где угодно: от нижней части шеи до верхушки живота. Боли в груди (торакалгия) бывают:
- острыми;
- тупыми;
- жгучими;
- ноющими;
- колющими;
- давящими.
Ниже представлены некоторые из наиболее распространенных причин торакалгии.
Причины боли в груди: проблемы с сердцем
Хоть и симптом не всегда связан с сердцем, именно оно чаще всего вызывает болезненные ощущения в груди.
Ишемическая болезнь сердца (ИБС). Сопровождается закупоркой артерий, которые питают сердце. К сердечной мышце поступает меньше крови – возникает гипоксия и ишемия миокарда. Это вызывает жгучую и давящую боль, которая в медицине называется стенокардия. Стенокардия – это обратимое нарушение кровообращения сердца, не сопровождается отмиранием миокарда. Но это первый сигнал того, что в будущем возможен сердечный приступ.
Кардиалгия (сердечная боль) при приступе стенокардии распространяются на левую лопатку, плечо, кисть, челюсть и спину. Внезапная кардиалгия возникает при или после физической нагрузки, секса, волнения, возбуждения, переживаний страха. Симптом уходит во время отдыха.
Инфаркт миокарда. Это необратимые нарушения сердечной мышцы из-за остановки кровообращения в коронарных артериях. Клетки миокарда отмирают, а на их месте через 1–2 недели образуется рубец. При сердечном приступе боль в области сердца более выраженная и острая, нежели при стенокардии. Торакалгия локализуется слева или в центре груди и не проходит в спокойствии. Сердечный приступ сопровождается страхом смерти, потливостью, тошнотой, слабостью и дезориентацией.
Это неотложное состояние, которое требует врачебной помощи. Первый признак инфаркта – жгучая, давящая или сжимающая боль в груди, которая распространяется на левую лопатку, плечо, руку и спину. В отличие от стенокардии, торакалгия при инфаркте миокарда длится дольше 15 минут и не устраняются нитроглицерином. Если вы обнаружили эти симптомы, вызовите скорую помощь.
Если вы обнаружили эти симптомы, вызовите скорую помощь.
Миокардит. Это воспаление сердечной мышцы. Вдобавок к грудным болям, миокардит сопровождается лихорадкой, истощением, учащенным сердцебиением и перебоями дыхания. При воспалении миокарда коронарные артерии не закупориваются и сердце нормально кровоснабжается, однако боли в груди при миокардите могут напоминать сердечный приступ.
Перикардит. Это воспаление сердечного мешка, который защищает орган от механических повреждений и смещения. Болезнь провоцирует торакалгию, которая напоминают приступ стенокардии. Однако у перикардита есть особенности:
- боли возникают вдоль шеи и мышц плеча;
- боли могут быть острыми или ноющими;
- дискомфорт в груди усиливается на высоте вдоха, во время еды или лежа на спине.
Гипертрофическая кардиомиопатия. Это наследственная болезнь, которая вызывает чрезмерное утолщение сердечной мышцы. Иногда кардиомиопатия нарушает сердечный кровоток, но чаще провоцирует торакалгию и одышку при физической нагрузке. Когда сердечная мышца увеличивается до предела, возникает сердечная недостаточность. Сердцу требуется больше кислорода и энергии, чтобы выталкивать кровь в аорту и качать ее по большому кругу кровообращения. Гипертрофическая кардиомиопатия, кроме торакалгии, сопровождается головокружением, обмороками и усталостью.
Когда сердечная мышца увеличивается до предела, возникает сердечная недостаточность. Сердцу требуется больше кислорода и энергии, чтобы выталкивать кровь в аорту и качать ее по большому кругу кровообращения. Гипертрофическая кардиомиопатия, кроме торакалгии, сопровождается головокружением, обмороками и усталостью.
Пролапс митрального клапана. Патология сопровождается тем, что сердечный клапан не может правильно закрыться: при сокращении мышц сердца он выпячивает в левое предсердие и часть крови стремится обратно в предсердие.
Пролапс митрального клапана проявляется болями в груди, учащенным сердцебиением и головокружением. Пролапс на начальной стадии развития не проявляется.
Расслоение коронарной артерии. Это смертельно опасное заболевание, при котором в коронарной артерии возникает диссекция – надрыв стенки сосуда с последующим кровоизлиянием и инфарктом миокарда. Расслоение вызывает сильную и острую торакалгию, которая переходит на спину, живот и в шею.
Причины боли в груди: проблемы с легкими
Легочные болезни могут приводить к болезненным ощущениям в груди. Вот причины, связанные с легочной системой.
Вот причины, связанные с легочной системой.
Плеврит. Это воспаление плевры, которая покрывает легкие и отделяет их от грудной клетки. При плеврите торакалгия возникает во время глубокого вдоха, чихания или кашля. Обычно болезнь развивается из-за бактериальной или вирусной инфекции, легочной эмболии или пневмоторакса. Менее распространенные причины – рак легких, системная красная волчанка и ревматоидный артрит.
Пневмония или абсцесс легкого. Болезни вызывают плеврит, торакалгию и глубокую загрудинную боль. Пневмония развивается быстро и внезапно: повышается температура тела, возникает озноб и кашель с гнойными выделениями.
Тромбоэмболия легочной артерии. Мигрирующий кровяной сгусток может попасть в легкие. Это вызывает острую боль в груди, затрудняет дыхание и учащает сердцебиение. Состояние сопровождается жаром и дезориентацией. Вероятность тромбоэмболии легочной артерии возрастает у пациентов, которые:
- ранее страдали тромбозом глубоких вен;
- перенесли операцию;
- болеют или болели раком.

Пневмоторакс. Это патология, при которой воздух скапливается в плевральной полости. Чаще всего возникает при тяжелой травме ребер, грудины или позвоночника с внутренним повреждением легких, из которых воздух и попадает в полость грудной клетки. Пневмоторакс сопровождается болью в груди на высоте вдоха, снижением артериального давления, одышкой и приступами сухого кашля.
Легочная гипертензия. Патология характеризуется высоким давлением в легочных артериях. Это повышает сопротивление – правым отделам сердца приходится усиленно работать, чтобы вытолкнуть кровь. Легочная гипертензия вызывает торакалгию, которые по характеру похожа на приступ стенокардии.
Бронхиальная астма. Острый приступ бронхоспазма (сужения бронхов) сопровождается затруднением дыхания, хрипами со свистом, влажным кашлем и болями в груди.
Причины боли в груди: желудочно-кишечные заболевания
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Недуг появляется из-за дефекта пищеводного сфинктера, в результате чего пища и соляная кислота из желудка проникает в пищевод. Кислотный рефлюкс вызывает изжогу в груди, отрыжку кислым и кислый привкус во рту. Болезнь провоцируется ожирением, курением, острой пищей и малоподвижным образом жизни. Боль в груди возникает потому, что пищевод тесно прилегает к сердцу – раздражение передается к органам груди по нервной системе
Кислотный рефлюкс вызывает изжогу в груди, отрыжку кислым и кислый привкус во рту. Болезнь провоцируется ожирением, курением, острой пищей и малоподвижным образом жизни. Боль в груди возникает потому, что пищевод тесно прилегает к сердцу – раздражение передается к органам груди по нервной системе
Гиперсенситивный рефлюксный синдром (гиперсенситивный пищевод). Патология сопровождается повышенной чувствительностью к химическим веществам и механическому движению пищи. Нарушается обработка нервных сигналов: чувствительность усиливается при малейшем давлении или контакте с едой, вплоть до возникновения болей в груди.
Дискинезия пищевода. Болезнь характеризуется нарушением моторики пищевода. При этом пища к желудку передвигается медленнее, а в самом пищеводе повышается давление. Это приводит к грудным болям.
Перфорация пищевода. Характеризуется внезапной острой болью за грудиной, которая обычно появляется после рвоты или поступления большого объема пищи. Может привести к разрыву пищевода.
Пептические язвы. Это дефекты слизистой оболочки желудка или двенадцатиперстной кишки. Они провоцируются алкоголем, острой и жирной пищей, психоэмоциональными стрессами и большими дозами обезболивающих лекарств (ибупрофен, аспирин, анальгин, диклофенак). Боль при пептических язвах передается из желудка и кишечника в грудную клетку.
Грыжа пищевода. Это патологическое выпадение части желудка в просвет пищеводной трубки. В большинстве случаев протекает без проявлений, однако периодически вызывает симптомы рефлюкса, изжогу и боль в грудине, которая становится сильнее, если лежать на спине.
Панкреатит. Из-за воспаления поджелудочной железы возникает боль в верхней и средней части живота, которая распространяется на грудную клетку. Боль усиливается, если прилечь на спину или наклониться вперед, при рвоте и физических нагрузках.
Патологии желчного пузыря. После приема жирной пищи вы ощущаете тяжесть в правом подреберье и нижней части живота? Если это так, грудная боль может возникать из-за болезней желчного пузыря. При наличии любых вышеописанных симптомов следует обращаться к гастроэнтерологу.
При наличии любых вышеописанных симптомов следует обращаться к гастроэнтерологу.
Причины боли в груди: проблемы с костями, мышцами или нервами
Торакалгия возникает из-за повреждения грудной клетки в результате травм, после ударов и чрезмерной нагрузки мышц.
Проблемы с ребрами. Перелом ребра может вызвать сильную торакалгию, которая усиливается во время вдоха, кашле и чихании. Часто боль ограничена одной областью и обостряется при нажатии. Перелом может спровоцировать артрит в суставе между ребром и грудиной. Это вызовет болевой синдром.
Мышечный спазм. Мускулы могут воспалиться или повредиться, могут растянуться связки. Это рефлекторно сокращает мышцы груди, а сильное и длительное мышечное сокращение вызывает боль.
Опоясывающий лишай. Возникает, когда организм инфицируется вирусом опоясывающего лишая. Болезнь вызывает острую торакалгию, которая идет вдоль пораженного нерва. Появление сыпи через несколько дней после возникновения болей подтверждает диагноз опоясывающего лишая.
Другие возможные причины боли в груди
Неприятные ощущения и торакалгия могут вызываться повышенной тревогой, страхом или панической атакой. Дополнительные симптомы: головокружение, потливость, дезориентация, одышка, учащенное сердцебиение, дрожание рук, покалывание и онемение некоторых частей тела.
Когда обращаться к врачу по поводу боли в груди
Вызовите скорую по номеру 103, если боль в груди:
- жгучая, острая и давящая, длится дольше 15 минут и не снимается приемом таблетки нитроглицерина;
- распространяется на челюсть, левую конечность, спину или левую лопатку;
- появляется внезапно и вызывает трудности в дыхании;
- вызывает спутанность сознания и повышенное потоотделение;
- сопровождается быстрым падением артериального давления;
- сопровождается замедлением частоты сердечных сокращений;
- возникает при лихорадке, кашле с выделением слизи зеленого цвета, нарушенном глотании.
Если вы не знаете о происхождении болей в груди, которая длится дольше 2 недель и не проходит после изменения диеты, приема обезболивающих и умеренной физической активности, обратитесь к врачу для консультации.
Рейтинг статьи:
4.29 из 5 на основе 14 оценок
Задайте свой вопрос кардиологу
«ОН Клиник»
ЕЩЁ РАЗ О СИМПТОМАХ И МЕРАХ ПРОФИЛАКТИКИ COVID-19
Симптомы коронавируса
Самыми частыми симптомами коронавируса являются повышение температуры тела (чаще до 38–39 °С), утомляемость и сухой кашель (иногда мокрота выделяется в небольшом количестве). В некоторых случаях больной человек ощущает чувство сдавленности в грудной клетке, одышку. Иногда к перечисленным симптомам присоединяется мышечная и головная боль. Заболевание может также дебютировать с диареи, тошноты, рвоты и снижения аппетита.
Насколько тяжело протекает заболевание
Эксперты отмечают, что в большинстве случаев (81–85 %) инфекция протекает в легкой форме. Медицинская помощь необходима 10–14 % пациентов. В интенсивной терапии нуждаются 5–6 %. Как правило, это возрастные пациенты с сопутствующими патологиями (сахарный диабет, хроническая обструктивная болезнь легких, артериальная гипертензия, ишемическая болезнь сердца, онкологические болезни и др. ). Это наиболее тяжелая категория пациентов. Именно поэтому пожилым людям необходимо максимально ограничить контакты с родственниками, у кого есть признаки вирусных инфекций, не выходить лишний раз в аптеку или магазин, не посещать без острой необходимости поликлинику.
). Это наиболее тяжелая категория пациентов. Именно поэтому пожилым людям необходимо максимально ограничить контакты с родственниками, у кого есть признаки вирусных инфекций, не выходить лишний раз в аптеку или магазин, не посещать без острой необходимости поликлинику.
Повышенная температура, кашель и затрудненное дыхание – серьезный повод для беспокойства и обращения за медицинской помощью.
Пути передачи коронавирусной инфекции
Основной путь передачи инфекции – воздушно-капельный. Заболевание распространяется при близком контакте с заболевшим. Возможен также контактно-бытовой путь передачи. Например, больной при кашле и чихании прикрылся рукой, затем взялся за дверную ручку. Именно поэтому специалисты рекомендуют при необходимости соблюдать респираторный этикет, а также не пренебрегать правилами гигиены (если нет возможности помыть руки, следует воспользоваться спиртосодержащим антисептическим средством).
Как защититься от заражения
Меры профилактики коронавирусной инфекции заключаются в соблюдении определенных правил:
-
следите за тем, чтобы руки были чистыми.
 Их необходимо мыть с мылом в течение не менее 20 секунд или обрабатывать антисептическим раствором;
Их необходимо мыть с мылом в течение не менее 20 секунд или обрабатывать антисептическим раствором; -
не прикасайтесь лишний раз немытыми руками к лицу, не трогайте глаза, нос, рот. Так вирусные частицы могу попасть в организм;
-
не посещайте многолюдные места. Если такой возможности нет, старайтесь держаться на расстоянии не меньше 1-1,5 метра от людей, у которых есть признаки респираторного заболевания;
-
соблюдайте респираторный этикет. При кашле или чихании прикрывайте лицо салфеткой либо согнутым локтем;
-
если чувствуете, что заболели, оставайтесь дома. При повышении температуры, появлении кашля и при затрудненном дыхании вызывайте врача и следуйте всем указаниям специалистов.
Режим самоизоляции
Если вы вернулись из стран эпидемиологически неблагоприятных по коронавирусу, в течение 14 дней после прибытия соблюдайте режим самоизоляции. При любых признаках инфекции, которые появились в течение этого периода (например, повысилась температура, появился кашель), нужно вызвать бригаду скорой медицинской помощи, а также проинформировать медперсонал о том, в каких странах находились, и дате своего возвращения.
При любых признаках инфекции, которые появились в течение этого периода (например, повысилась температура, появился кашель), нужно вызвать бригаду скорой медицинской помощи, а также проинформировать медперсонал о том, в каких странах находились, и дате своего возвращения.
Нужно ли носить маску?
Эксперты поясняют, что в силу своей структуры марлевая повязка не может в полной мере «задержать» вирус. Кроме того, если носить ее длительное время, не менять каждые два часа, она станет влажной, на ней могут появиться микробы.
Вместе с тем носить маску нужно тем, кто болен или ухаживает за инфицированными людьми. Маска должна закрывать рот и нос, плотно прилегать к коже. Как только маска станет влажной, ее следует сменить.
Можно ли заболеть коронавирусом повторно?
Согласно информации экспертов Всемирной организации здравоохранения, после перенесенной коронавирусной инфекции формируется иммунитет. Насколько он будет стойким, покажут дальнейшие исследования.
Материалы с сайта 24health.by
Боли в грудной клетке. Причины — Актуально — Пенза Взгляд
О распространенных проблемах рассказала кардиолог ГБУЗ «Городской поликлиника» поликлиники №4 Ольга Шулемятьева.
Основной жалобой пациентов на приеме у кардиолога является боль в грудной клетке. Достаточно часто боли в груди возникают при патологии других органов и систем и не связаны с патологией сердца. Врач ГБУЗ «Городской поликлиника» поликлиники №4 Ольга Шулемятьева рассказала о наиболее частых причинах и характеристиках болей.
Приступ стенокардии
Боль возникает за грудиной, бывает сжимающей, сдавливающей, иногда режущей, но никогда острой, а всегда тупой. Человек не может точно указать, где болит, и прикладывает руки ко всей груди. Боль отдает в область между лопатками, в левую руку, челюсть, шею. Обычно появляется при эмоциональном перенапряжении, физических нагрузках, при выходе на холод из теплого помещения, во время еды, в ночное время. Когда болит сердце, дискомфорт длится от нескольких секунд до двадцати минут. Обычно больной застывает на месте, у него появляется одышка, ощущение нехватки воздуха, чувство страха смерти. Значительное облегчение или полное купирование приступа происходит сразу после приема нитроглицерина. Боли в сердце не зависят от положения тела, вдоха или выдоха.
Когда болит сердце, дискомфорт длится от нескольких секунд до двадцати минут. Обычно больной застывает на месте, у него появляется одышка, ощущение нехватки воздуха, чувство страха смерти. Значительное облегчение или полное купирование приступа происходит сразу после приема нитроглицерина. Боли в сердце не зависят от положения тела, вдоха или выдоха.
Инфаркт миокарда
Внезапная острая боль за грудиной давящего или жгучего характера, отдающая в левую сторону груди и спину. У больного возникает ощущение, что на сердце лежит очень тяжелый груз. Человек испытывает чувство страха смерти. При инфаркте учащается дыхание, при этом больной не может лежать, он пытается сесть. В отличие от стенокардии, боли при инфаркте очень резкие и могут усиливаться от движения. Часто не купируются нитроглицерином, возможен кратковременный эффект.
Воспалительные заболевания сердца
Боль в сердце возникает при воспалительных процессах, таких как миокардит и перикардит.
При миокардите ощущения почти такие же, как при стенокардии. Основные признаки – это ноющие или колющие боли, отдающие в левое плечо и шею, чувство давления за грудиной, обычно чуть левее. Они практически непрерывные и продолжительные, могут усиливаться при физической нагрузке. Нитроглицерин не снимает боль. Пациенты страдают приступами удушья и одышкой при физической работе и в ночное время, возможны отеки и болезненные ощущения в области суставов.
Признаки перикардита – умеренные тупые однообразные боли и повышенная температура. Болезненные ощущения могут локализоваться в левой части груди, обычно над сердцем, а также в верхней левой части живота, левой лопатке. Они усиливаются при кашле, при изменении положения тела, при глубоком дыхании, в состоянии лежа.
Расслаивающая аневризма аорты отличается сильными распирающими болями за грудиной, за которыми может последовать потеря сознания. Требуется экстренная помощь.
Тромбоэмболия легочной артерии
Ранний признак этого тяжелого заболевания – сильная боль в груди, усиливающаяся при вдохе. Напоминает боль при стенокардии, но не отдает в другие части тела. Не проходит после обезболивающих. Больной испытывает сильную одышку и сердцебиение. Наблюдается синюшность кожных покровов и быстрое снижение давления. Состояние требует немедленной госпитализации.
Напоминает боль при стенокардии, но не отдает в другие части тела. Не проходит после обезболивающих. Больной испытывает сильную одышку и сердцебиение. Наблюдается синюшность кожных покровов и быстрое снижение давления. Состояние требует немедленной госпитализации.
Боли не сердечного происхождения
Межреберная невралгия
Межреберную невралгию очень часто принимают за боль в сердце. Она действительно напоминает стенокардию, но есть существенные отличия. Невралгия характеризуется резкой простреливающей болью, которая усиливается при движениях, поворотах туловища, кашле, смехе, вдохе–выдохе. Боль может пройти быстро, но может длиться часами и сутками, усиливаясь при каждом резком движении. Боль локализуется точечно слева или справа между ребрами, боль может отдавать прямо в сердце, поясницу, спину или позвоночник. Обычно пациент может точно указать место боли.
Остеохондроз
При грудном остеохондрозе человек испытывает боль в сердце, которая отдает в спину, вверх живота, лопатку и усиливается во время движения и дыхания. Возможно чувство онемения межлопаточной области и левой руки. Многие принимают свое состояние за стенокардию, особенно если боль возникает ночью и при этом присутствует чувство страха. Отличить боль в сердце от остеохондроза можно по тому, что в последнем случае нитроглицерин не помогает.
Возможно чувство онемения межлопаточной области и левой руки. Многие принимают свое состояние за стенокардию, особенно если боль возникает ночью и при этом присутствует чувство страха. Отличить боль в сердце от остеохондроза можно по тому, что в последнем случае нитроглицерин не помогает.
Заболевания органов пищеварения
Болезненные ощущения в груди обычно возникает из-за мышечных спазмов стенок желудка. Узнать их истинное происхождение помогут такие симптомы, как тошнота, изжога, рвота. Эти боли продолжительнее, чем сердечные, и имеют ряд особенностей. Зависят от приема пищи: например, появляются натощак и исчезают после еды. Нитроглицерин при таких состояниях не помогает, но эффективны спазмолитики.
На стенокардию похожа сильная боль при грыже пищевода (отверстия диафрагмы). Она появляется в ночное время, когда человек находится в горизонтальном положении. Стоит принять вертикальное положение, состояние улучшается.
О том, какая помощь необходима сердцу в зимний период, читайте здесь.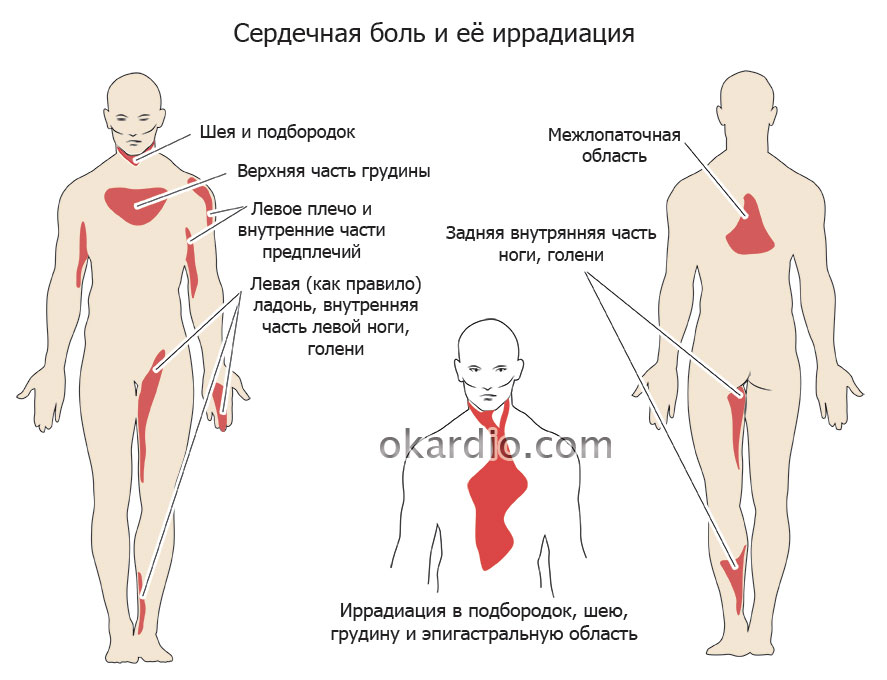
«Несердечная» кардиалгия — Медицинская практика «Здорова Спина»
Некоторые пациенты при заболеваниях позвоночника предъявляют жалобы на «боль в сердце», кардиалгию. Это вертеброкардиальный синдром, требующий дополнительного обследования. Основная задача врача — определить, это сердечная или «несердечная» боль. Мы пользуемся алгоритмом дифференциации боли в грудной клетке, соответственно проводим обследование и лечение, определяем факторы риска сердечно-сосудистых заболеваний. Врач-кардиолог нашего центра при болях в области сердца делает ЭКГ, проводит клинический осмотр пациента, детально изучает жалобы. У большинства таких пациентов не было органических изменений со стороны сердца и к основному диагнозу добавлялась вертеброгенная торакокардиалгия (боль в грудной клетке в области сердца).
Больные с вертеброкардиальным синдромом предъявляли жалобы на боли в области сердца и за грудиной, длящиеся минуты или несколько часов и даже суток. Это были тупые, ноющие, распирающие боли. Кроме боли в сердце наблюдались боли в спине, межлопаточной области, иногда боль отдавала в область плечевого пояса слева и левую руку. Иногда болевой синдром сопровождался чувством тяжести и скованности во всей грудной клетке.
Боль в сердце бывает разной степени выраженности, длительной или кратковременной. Важно отличать кардиалгию от стенокардии, требующей срочного лечения, поэтому при болях в сердце необходимо обратиться к врачу, или вызвать «Скорую помощь». Стенокардия чаще зависит от физической или эмоциональной нагрузки. Может возникнуть во время быстрой ходьбы. Загрудинные давящие боли иррадиируют влево, в плечо, лопатку, в челюсть. Сердечники, как правило, носят с собой нитроглицерин или спрей типа Изокета. Каждый врач обязан научить такого пациента правильно оказывать себе помощь.
Если боли сопровождаются повышенным артериальным давлением у гипертоника, следует принять средства быстрого гипотензивного действия (рассасываются под языком).
Если же боль в сердце появилась впервые, имеет неопределенную локализацию, как правило, пациент указывает пальцем точку боли или прикладывает ладонь, боль может сопровождаться чувством нехватки воздуха, беспокойством, необходимо остановиться, принять валидол, корвалмент под язык. Можно сделать несколько коротких вдохов носом, немножко задержать дыхание и медленно выдохнуть. Если вы не знаете точной причины боли, обратитесь к врачу немедленно или вызовите скорую медицинскую помощь.
В наш центр «Здорова Спина» обращаются пациенты с болью в спине и очень часто жалуются на боли в области сердца, то возникающие, то проходящие. Особенно тревожат ночные боли в области сердца, онемение рук во время сна; перебои, иногда тахикардия.
Причиной «несердечной» кардиалгии могут быть:
- Различные нарушения позвоночника, болезни неврологического характера. Остеохондроз в шейно-грудном отделе позвоночника, межреберная невралгия, воспалительные процессы грудных мышц, мышечно-фасциальный синдром, травмы ребер и грудины, боль в плече, плечелопаточный периартроз. Боль начинается при физических нагрузках, или утром после просыпания, при глубоком вдохе, кашле, чихании. Часто болевой синдром связан с переохлаждением, резким подъёмом тяжести, после физической тренировки, длительным неудобным положением тела.
- Гормональные изменения во время климакса у женщин.
- Заболевания органов желудочно-кишечного тракта. Это грыжи пищеводного отверстия диафрагмы, холецистит, воспалительные заболевания и язвы пищевода. Высокое стояние диафрагмы из-за вздутия живота, ожирения, провоцирует возникновение болей после еды, особенно если пациент приляжет.
- Заболевания легких, пневмонии. Плеврит, особенно слева.
- Психогенная кардиалгия, требует особого подхода, изучения жалоб, обязательного обследования. Такой пациент также требует внимания, беседы. Очень часто искренний разговор о случившейся ситуации является для пациента большим облегчением.
Лечение зависит от активного участия самого человека и разумного отношения к своему здоровью. Боль в сердце, боль в грудной клетке, любая боль — сигнал к действию. Боль независимо от причин указывает на какие-то нарушения в организме. Боль заставляет человека обратиться за помощью и искать способы предотвращения болезни.
Мы желаем Вам здоровья и всегда готовы помочь!
Бронхиальная болезнь при язвенном колите.
Торакс. 1980 Aug; 35 (8): 581–585.
Эта статья цитируется в других статьях в PMC.Abstract
Десять пациентов с язвенным колитом, все из которых не курили, поступили с продуктивным кашлем. У шести пациентов рентгенография грудной клетки была нормальной, и единственным симптомом был кашель; у трех из этих пациентов при обследовании был обнаружен незначительный обструктивный дефект дыхания. Четыре пациента жаловались на одышку при физической нагрузке и имели как ненормальную рентгенограмму грудной клетки с двусторонними легочными тенями, так и смешанный обструктивный и ограничительный дефект вентиляции.Биопсия бронхиального эпителия у четырех пациентов (два с легочными тенями и два без них) выявила гиперплазию базальных резервных клеток, утолщение базальной мембраны и подслизистое воспаление, изменения, которые чаще всего связаны с курением сигарет. Вдыхание беклометазона дипропионата облегчило кашель у семи пациентов. Возникновение заболевания эпителия дыхательных путей в сочетании с язвенным колитом повышает вероятность системного механизма, влияющего на эпителий как бронхов, так и толстой кишки. Маловероятно, что сульфасалазин был причиной легочного синдрома у этих пациентов.
Полный текст
Полный текст доступен в виде отсканированной копии оригинальной печатной версии. Получите копию для печати (файл PDF) полной статьи (1,1 Мбайт) или щелкните изображение страницы ниже, чтобы просмотреть страницу за страницей. Ссылки на PubMed также доступны для Избранные ссылки .
Изображения в этой статье
Щелкните изображение, чтобы увидеть его в увеличенном виде.
Избранные ссылки
Эти ссылки находятся в PubMed. Это может быть не полный список ссылок из этой статьи.
- Дэвис Д., Макфарлейн А. Фиброзирующий альвеолит и лечение сульфасалазином. Кишечник. 1974 Март; 15 (3): 185–188. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Томас П., Ситон А., Эдвардс Дж. Респираторное заболевание, вызванное сульфасалазином. Клиническая аллергия. Март 1974 г., 4 (1): 41–47. [PubMed] [Google Scholar]
- Isenberg JI, Goldstein H, Korn AR, Ozeran RS, Rosen V. Легочный васкулит — редкое осложнение язвенного колита. Отчет о случае. N Engl J Med. 1968 декабря 19; 279 (25): 1376–1377.[PubMed] [Google Scholar]
- Kraft SC, Earle RH, Roesler M, Esterly JR. Необъяснимое бронхолегочное заболевание с воспалительным заболеванием кишечника. Arch Intern Med. 1976, апрель; 136 (4): 454–459. [PubMed] [Google Scholar]
- AUERBACH O, FORMAN JB, GERE JB, KASSOUNY DY, MUEHSAM GE, PETRICK TG, SMOLIN HJ, STOUT AP. Изменения бронхиального эпителия в связи с курением и раком легкого; отчет о проделанной работе. N Engl J Med. 1957, 17 января; 256 (3): 97–104. [PubMed] [Google Scholar]
- Кирснер Дж.Б.Язвенный колит 1970 г. — последние разработки. Scand J Gastroenterol Suppl. 1970; 6: 63–91. [PubMed] [Google Scholar]
- Thach BT, Cummings NA. Синдром Бехчета с «афтозным колитом». Arch Intern Med. Июнь 1976 г .; 136 (6): 705–709. [PubMed] [Google Scholar]
- Basu MK. Устные проявления болезни Крона: исследования в патогенезе. Proc R Soc Med. Октябрь 1976 г., 69 (10): 765–766. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- История болезни Массачусетской больницы общего профиля.Еженедельные клинико-патологические упражнения. Дело 35-1978. N Engl J Med. 1978, 7 сентября; 299 (10): 538–544. [PubMed] [Google Scholar]
- Tydd TF. Сульфасалазин легкого. Med J Aust. 1976 г., 17 апреля; 1 (16): 570–573. [PubMed] [Google Scholar]
Статьи из Thorax любезно предоставлены Издательской группой BMJ
CHEST
Если вы не помните свой пароль, вы можете сбросить его, введя свой адрес электронной почты и нажав кнопку «Сбросить пароль».Затем вы получите электронное письмо, содержащее безопасную ссылку для сброса пароля
Если адрес совпадает с действующей учетной записью, на __email__ будет отправлено электронное письмо с инструкциями по сбросу пароля
СУНДУК
Если вы не помните свой пароль, вы можете сбросить его, введя свой адрес электронной почты и нажав кнопку «Сбросить пароль».Затем вы получите электронное письмо, содержащее безопасную ссылку для сброса пароля
Если адрес совпадает с действующей учетной записью, на __email__ будет отправлено электронное письмо с инструкциями по сбросу пароля
СУНДУК
Если вы не помните свой пароль, вы можете сбросить его, введя свой адрес электронной почты и нажав кнопку «Сбросить пароль».Затем вы получите электронное письмо, содержащее безопасную ссылку для сброса пароля
Если адрес совпадает с действующей учетной записью, на __email__ будет отправлено электронное письмо с инструкциями по сбросу пароля
Хронический кашель, связанный с болезнью Крона | Кашель
Известно, что воспалительные заболевания кишечника (ВЗК), язвенный колит (ЯК) и болезнь Крона (БК) имеют несколько внекишечных проявлений, причем в 36% случаев имеется хотя бы одно [1].Хотя связь между респираторным заболеванием и ВЗК наблюдалась более трех десятилетий назад, клинически значимые респираторные проявления ВЗК встречаются редко [2, 3]. Любая часть легкого и его сосудистая сеть могут быть связаны с ВЗК. Заболевание крупных дыхательных путей — наиболее частая локализация поражения легких при ВЗК. В недавнем обзоре на них приходилось 39% случаев, из которых две трети приходились на бронхоэктазы. Бронхоэктазы чаще всего наблюдаются при ЯК, преобладают у женщин и чаще встречаются у некурящих.Интересно, что обострение бронхоэктазов наблюдалось в течение года после колэктомии [4, 5]. Этот перенос воспалительного процесса из желудочно-кишечного тракта в легкие был предложен в качестве доказательства причинной связи между ними [6]. Общее происхождение легких и желудочно-кишечного тракта от примитивной передней кишки и сходство в структуре тканей предполагают патофизиологическую причину вовлечения легких в ВЗК.
Клинически меньшее поражение дыхательных путей при ВЗК встречается редко и поражается как в более молодом возрасте, так и на ранней стадии развития болезни.Патологически чаще всего сообщается о бронхиолите. Облитерирующий бронхиолит, организующий пневмонию (BOOP), является наиболее частым паренхиматозным проявлением легких, связанным с ВЗК. В большинстве случаев ассоциация связана с UC. Как и идиопатический BOOP, он хорошо поддается терапии кортикостероидами. Сообщалось о нескольких других паренхиматозных заболеваниях легких, таких как другие интерстициальные пневмонии и эозинофильные пневмонии, а также легочные узелки. Легочные узелки встречаются редко и могут быть некробиотическими или гранулематозными [4, 5, 7, 8].
Хотя легочные проявления ВЗК хорошо описаны в литературе, наш пациент отличался вялотекущим проявлением, а также отличительными рентгенологическими особенностями. При БК наблюдается поражение крупных дыхательных путей в виде тяжелого трахеобронхиального стеноза с выраженным воспалением [8]. У нашего пациента стеноз был выявлен в дыхательных путях среднего размера. Биопсия бронхов показала признаки воспаления, которое является наиболее частым участником ВЗК [5]. Расположение стеноза в бронхах среднего размера приводит к уникальной рентгенологической картине расширенных, заполненных жидкостью периферических дыхательных путей, видимой на компьютерной томографии.Видимые пятнистые области консолидации могут представлять собой BOOP. В контексте ВЗК сопутствующие заболевания легких хорошо поддаются лечению кортикостероидами. Дозировка, продолжительность и способ введения являются эмпирическими и основаны на клиническом опыте. Поскольку симптомы у нашего пациента были легкими по своей природе, мы начали лечение с относительно низкой дозы преднизолона, на которую он очень хорошо отреагировал. Однако прекращение приема преднизолона привело к рецидиву его симптомов, что потребовало введения небольшой поддерживающей дозы вместе с ингаляционным будесонидом.Он остается здоровым после вышеупомянутого лечения.
Трахеобронхит при язвенном колите: клинический случай терапевтического ответа на инфликсимаб и обзор литературы | BMC Gastroenterology
Kraft SC, Earle RH, Roesler M, Esterly JR. Необъяснимое бронхолегочное заболевание с воспалительным заболеванием кишечника. Arch Intern Med. 1976 г., 136 (4): 454–9.
CAS Статья Google ученый
Black H, Mendoza M, Murin S.Грудные проявления воспалительного заболевания кишечника. Грудь. 2007. 131 (2): 524–32.
Артикул Google ученый
Herrlinger KR, Noftz MK, Dalhoff K, Ludwig D, Stange EF, Fellermann K. Нарушения функции легких при воспалительном заболевании кишечника часты и сохраняются во время ремиссии. Am J Gastroenterol. 2002. 97 (2): 377–81.
CAS Статья Google ученый
Кузела Л., Ваврецкая А., Приказская М., Другда Б., Хронец Ю., Сенькова А. и др. Легочные осложнения у пациентов с воспалительным заболеванием кишечника. Гепатогастроэнтерология. 1999. 46 (27): 1714–9.
CAS PubMed Google ученый
Годе П.Г., Коуи Р., Вудман Р.С., Сазерленд Л.Р. Нарушения функции легких у больных язвенным колитом. Am J Gastroenterol. 1997. 92 (7): 1154–6.
CAS PubMed Google ученый
Vutcovici M, Brassard P, Bitton A. Воспалительное заболевание кишечника и заболевания дыхательных путей. Мир Дж. Гастроэнтерол. 2016; 22 (34): 7735–41.
CAS Статья Google ученый
Кар С., Томас С.Г. Случай трахеобронхита при язвенном колите: обзор литературы. Clin Respir J. 2009; 3 (1): 51–4.
Артикул Google ученый
Махадева Р., Уолш Г., Цветочный компакт-диск, Шнеерсон Дж. М..Клинико-рентгенологическая характеристика заболеваний легких при воспалительном заболевании кишечника. Eur Respir J. 2000; 15 (1): 41–8.
CAS Статья Google ученый
Ямамото А.К., Бабар Ж.Л. Случай 184: язвенный трахеобронхит. Радиология. 2012. 264 (2): 609–13.
Артикул Google ученый
Javia S, Agrawal A, Patell R, Jasdanwala S. Трахеобронхит как внекишечное проявление язвенного колита.BMJ Case Rep.2014; 2014. https://doi.org/10.1136/bcr-2014-205328.
Ocak I, Bollino G, Fuhrman C. Отсроченный рецидив язвенного колита, проявляющийся трахеобронхитом, бронхиолитом и бронхиолектазом. Radiol Case Rep. 2017; 12 (4): 686–9.
Артикул Google ученый
Хигенботтам Т., Кокрейн Г.М., Кларк Т.Дж., Тернер Д., Миллис Р., Сеймур В. Бронхиальная болезнь при язвенном колите. Грудная клетка. 1980. 35 (8): 581–5.
CAS Статья Google ученый
Фор С., де Санта-Барбара П. Молекулярная эмбриология передней кишки. J Pediatr Gastroenterol Nutr. 2011; 52 Дополнение 1 (Дополнение 1): S2–3.
Артикул Google ученый
Омори Х., Асахи Х., Иноуэ Й., Иринода Т., Сайто К. Поражение легких в болезни Крона: отчет о случае и обзор литературы. Воспаление кишечника.2004. 10 (2): 129–34.
Артикул Google ученый
Ward H, Fisher KL, Waghray R, Wright JL, Card SE, Cockcroft DW. Констриктивный бронхиолит и язвенный колит. Кан Респир Дж. 1999; 6 (2): 197–200.
CAS Статья Google ученый
Педерсен Н., Дурикова Д., Мункхольм П. Легочная болезнь Крона: редкое внекишечное проявление при лечении инфликсимабом.Колит Дж. Крона. 2009. 3 (3): 207–11.
Артикул Google ученый
Гилл К.Р., Махадеван У. Инфликсимаб для лечения метастатической болезни Крона в печени и легких. Воспаление кишечника. 2005. 11 (2): 210–2.
Артикул Google ученый
Кришнан С., Банкет А, Ньюман Л., Катта У, Патил А, Дозор А.Дж. Поражения легких у детей с болезнью Крона, проявляющиеся как неизлечимые пневмонии, и ответ на терапию инфликсимабом.Педиатрия. 2006. 117 (4): 1440–1440.
Артикул Google ученый
Уилкокс П., Миллер Р., Миллер Дж., Хит Дж., Нелемс Б., Мюллер Н. и др. Поражение дыхательных путей при язвенном колите. Грудь. 1987. 92 (1): 18–22.
CAS Статья Google ученый
Kuzniar T, Sleiman C, Brugiere O, Groussard O, Mal H, Mellot F, et al. Тяжелый трахеобронхиальный стеноз у пациента с болезнью Крона.Eur Respir J. 2000; 15 (1): 209–12.
CAS PubMed Google ученый
Васишта С., Вуд Дж. Б., МакГинти Ф. Язвенный трахеобронхит через годы после колэктомии по поводу язвенного колита. Грудь. 1994. 106 (4): 1279–81.
CAS Статья Google ученый
Гарг К., Линч Д.А., Ньюэлл Д.Д. Воспалительное заболевание дыхательных путей при язвенном колите: особенности КТ и КТ высокого разрешения.J Thorac Imaging. 1993. 8 (2): 159–63.
CAS Статья Google ученый
Дэниэлс Дж. А., Ледерман Х. М., Майтра А., Монтгомери Е. А.. Патология желудочно-кишечного тракта у пациентов с общим вариабельным иммунодефицитом (ОВИН): клинико-патологическое исследование и обзор. Am J Surg Pathol. 2007. 31 (12): 1800–12.
Артикул Google ученый
Bayraktaroglu S, Basoglu O, Ceylan N, Aydin A, Tuncel S, Savas R.Редкое внекишечное проявление язвенного колита: трахеобронхит, связанный с язвенным колитом. Колит Дж. Крона. 2010. 4 (6): 679–82.
Артикул Google ученый
Хиёси М., Кавай К., Сибуя М., Одзава Т., Кишикава Дж., Нирей Т. и др. Трахеобронхит с одышкой у больного язвенным колитом. Intern Med. 2015; 54 (7): 749–53.
Артикул Google ученый
Йунг В., Говинд А.Г., Арасту С., Генри Ч. Трахеобронхит у больного болезнью Крона. ACG Case Rep J. 2016; 3 (3): 181–3.
Артикул Google ученый
Ивама Т., Хигучи Т., Имаджо М., Акагава С., Мацубара О., Мисима Ю. Трахео-бронхит как осложнение болезни Крона — клинический случай. Jpn J Surg. 1991. 21 (4): 454–7.
CAS Статья Google ученый
Janssen WJ, Bierig LN, Beuther DA, Miller YE. Стридор у мужчины 47 лет с воспалительным заболеванием кишечника. Грудь. 2006. 129 (4): 1100–6.
Артикул Google ученый
Чен Дж. Х., Эндрюс Дж. М., Кариявасам В., Моран Н., Гаундер П., Коллинз Г. и др. Обзорная статья: острый тяжелый язвенный колит — консенсусные утверждения, основанные на доказательствах. Алимент Pharmacol Ther. 2016; 44 (2): 127–44.
Артикул Google ученый
Каллиолия Г.Д., Ивашков ЛБ. Биология TNF, патогенетические механизмы и новые терапевтические стратегии. Nat Rev Rheumatol. 2016; 12 (1): 49–62.
CAS Статья Google ученый
Марч Ш., Ламкин В.А., Сэвидж М.О., Уолкер-Смит Д.А., Макдональд ТТ. Концентрация фактора некроза опухоли альфа в сыворотке крови при хроническом воспалительном заболевании кишечника у детей. Кишечник. 1991. 32 (8): 913–7.
CAS Статья Google ученый
MacDonald TT, Hutchings P, Choy MY, Murch S, Cooke A. Фактор некроза опухоли-альфа и продукция интерферона-гамма, измеренная на уровне отдельных клеток в нормальном и воспаленном кишечнике человека. Clin Exp Immunol. 1990. 81 (2): 301–5.
CAS Статья Google ученый
Murch SH, Braegger CP, Walker-Smith JA, MacDonald TT. Расположение фактора некроза опухоли альфа с помощью иммуногистохимии при хроническом воспалительном заболевании кишечника.Кишечник. 1993. 34 (12): 1705–1709.
CAS Статья Google ученый
Reinecker HC, Steffen M, Witthoeft T, Pflueger I, Schreiber S, MacDermott RP, et al. Повышенная секреция фактора некроза опухоли альфа, ИЛ-6 и ИЛ-1 бета изолированными мононуклеарными клетками собственной пластинки от пациентов с язвенным колитом и болезнью Крона. Clin Exp Immunol. 1993. 94 (1): 174–81.
CAS Статья Google ученый
Hanauer SB, Feagan BG, Lichtenstein GR, Mayer LF, Schreiber S, Colombel JF и др. Поддерживающий инфликсимаб при болезни Крона: рандомизированное исследование ACCENT I. Ланцет. 2002. 359 (9317): 1541–9.
CAS Статья Google ученый
ten Hove T, van Montfrans C, Peppelenbosch MP, van Deventer SJ. Лечение инфликсимабом вызывает апоптоз Т-лимфоцитов собственной пластинки при болезни Крона. Кишечник. 2002. 50 (2): 206–11.
Артикул Google ученый
Альрашид А.И., Браун Р.Д., Михалов М.Л., Секосан М, Пастика Б.Дж., Вену Р.П. Болезнь Крона с поражением легких: разрешение с помощью инфликсимаба. Dig Dis Sci. 2001. 46 (8): 1736–9.
CAS Статья Google ученый
Хайек А.Дж., Пфаннер Т.П., Белый HD. Воспалительное заболевание кишечника легких: роль инфликсимаба? Respir Med Case Rep. 2015; 15: 85–8.
PubMed PubMed Central Google ученый
Silbermintz A, Krishnan S, Banquet A, Markowitz J. Гранулематозный пневмонит, склерозирующий холангит и панкреатит у ребенка с болезнью Крона: ответ на инфликсимаб. J Pediatr Gastroenterol Nutr. 2006. 42 (3): 324–6.
Артикул Google ученый
Киркалди Дж., Лим В.С., Джонс А., Пойнтон К. Стридор при болезни Крона и использовании инфликсимаба. Грудь. 2006. 130 (2): 579–81.
Артикул Google ученый
Изменения функции легких у больных язвенным колитом
https: // doi.org / 10.1016 / j.rmed.2006.09.005Получить права и контентРезюме
Цели
Информация о возникновении и частоте поражения легких у пациентов с язвенным колитом (ЯК) противоречива. Некоторые авторы сообщили о легочной недостаточности с ЯК с помощью стандартных легочных функциональных тестов (PFT) и задокументировали сниженную способность к диффузии монооксида углерода (DLCO), особенно у пациентов с активным заболеванием, тогда как другие не смогли обнаружить различий в обычных PFT между пациентами с UC и контрольной группой.
Цель
Целью этого проспективного исследования было определение частоты и типа легочной дисфункции у пациентов с ЯК в зависимости от активности заболевания. Кроме того, оценить влияние курения, статуса питания, цитологии мокроты и сульфасалазиновой терапии на параметры PFT. Пациенты и методы объем в 1 с (ОФВ 1 %) и их соотношение (ОФВ 1 / ФЖЕЛ) и поток форсированного выдоха 25–75% (FEF25–75%), а также насыщение кислородом.Пациентам с ЯК были выполнены колоноскопия и биопсия. Активность заболевания оценивали по индексу Truelove для ЯК. Образцы индуцированной мокроты были взяты на цитологическое исследование. Регистрировались привычка к курению, индекс массы тела (ИМТ) и лекарства.
Результаты
Пятнадцать из 26 пациентов с ЯК (57,6%) показали, по крайней мере, один патологический тест функции легких (<80% от прогнозируемого значения). Небольшая обструкция дыхательных путей наблюдалась у 15 пациентов, рестриктивная дисфункция - у 30,7% и обструктивная дисфункция - у 11.5%. Нарушение PFT было значительным и более выраженным у пациентов с активным заболеванием, FVC (−14% от прогнозируемого), FEV 1 (−9% от прогнозируемого) и FEF25–75% (−32% от прогнозируемого), P < 0,01, 0,05 и 0,01 соответственно. Не было значительного влияния курения и лекарств на PFT.

 Для женщин пожилого возраста характерна атипичная симптоматика: резкая слабость, тошнота и рвота, учащенное дыхание, боль в животе.
Для женщин пожилого возраста характерна атипичная симптоматика: резкая слабость, тошнота и рвота, учащенное дыхание, боль в животе. Сопровождается острой болью в груди, учащенным дыханием, беспокойством, потерей сознания.
Сопровождается острой болью в груди, учащенным дыханием, беспокойством, потерей сознания.


 Их необходимо мыть с мылом в течение не менее 20 секунд или обрабатывать антисептическим раствором;
Их необходимо мыть с мылом в течение не менее 20 секунд или обрабатывать антисептическим раствором;