Как укрепить сосуды: советы и рекомендации
Ломкость сосудов — настоящая проблема, которая не дает покоя женщинам во всем мире. Появление сосудистых звездочек, синяков и покраснений — все свидетельствует о необходимости обратить внимание на кровеносную систему. Но не стоит бежать в аптеку и покупать средства укрепляющие сосуды, надо выяснить откуда у Вас появилось это заболевание.
Причины ломкости сосудов
Нередко стенки сосудов становятся хрупкими по причине воспалительных процессов, а также токсических изменений (это нередко происходит при заболеваниях инфекционного характера, а также при хроническом тонзиллите и ревматических недомоганиях).
Также генетически человек может быть предрасположен к ломкости и хрупкости сосудов с самого рождения. Необходимо внимательно отнестись к данной проблеме с раннего возраста и укреплять кровеносную систему
Снижение тонуса сосудистой системы еще может возникать при дефиците витамина C. Конечно, причину может установить только врач после проведения обследования.
Первое и самое главное средство укрепляющее сосуды – грамотно составленный рацион питания. Он должен быть богат витамином C: большое количество этого витамина содержится в цветной капусте, а также в шиповнике.
Следует употреблять продукты, богатые рутином (гречневая крупа, щавель). Воздержитесь от пищи, расширяющей сосудистые стенки (речь идет о спиртных напитках, кофе, острых продуктов и приправ). Не следует злоупотреблять слишком горячей пищей.
Второй способ – это использование народных средств укрепляющих сосуды. Неплохой народный метод – это лечение с помощью бессмертника. 30 грамм этой лекарственной травы заливают одним стаканом кипящей воды. Отвар должен находиться на огне на протяжении десяти минут. Затем он закрывается крышкой и настаивается один час. Средство следует принимать по одной трети стакана несколько раз в день.
Третий способ – прием специальных препаратов. Данные лекарственные средства назначаются врачом. Это могут быть медикаменты из группы статинов и фибратов. Помните, что прием таких лекарств без назначения врача может привести к неблагоприятным последствиям.
Это могут быть медикаменты из группы статинов и фибратов. Помните, что прием таких лекарств без назначения врача может привести к неблагоприятным последствиям.
Четвертый способ – это регулярные физические упражнения. Правильные физические нагрузки особенно актуальны при хрупких сосудах в ногах. Почаще ходите пешком, поднимайтесь по лестнице и занимайтесь на тренажере-велосипеде. Если вы ведете сидячий образ жизни, регулярно поднимайте нижние конечности (например, на соседний стул). Делать это нужно в течение пяти минут.
Наконец, пятый способ – это контрастный душ. Чередование прохладной и теплой воды прекрасно укрепляет сосуды сердца, предотвращает многие сердечно-сосудистые заболевания.
Для предотвращения хрупкости сосудов важно вести правильный образ жизни, питаться пищей, насыщенной витаминами, по возможности избегать стрессовых ситуаций и подвергать свой организм адекватным физическим нагрузкам. Помните, что злоупотребление спиртными напитками, а также курение существенно снижают эластичность стенок сосудов.
Здоровье сосудов
Как надолго сохранить упругость сосудов и без лекарств поддерживать нормальный сосудистый тонус
Нормальное функционирование сердечно–сосудистой системы является залогом хорошего здоровья всего организма. Правильный обмен веществ и полноценное «питание» внутренних органов напрямую зависят от беспрепятственного кровотока по сосудам — важной транспортной
системе нашего организма. Это касается как артериального, так и венозного сосудистого русла. В нормальном состоянии стенка сосудов гладкая и эластичная и по мере необходимости может расширяться или, наоборот, сокращаться, обеспечивая таким образом ткани
организма всем необходимым для полноценной жизнедеятельности. Вместе с тем жизнь современного человека сопровождается постоянной спешкой и изобилует стрессами и другими «вредностями», приводящими к быстрому изнашиванию сосудов и сердца, отложению холестерина,
развитию и прогрессированию атеросклероза. Поэтому пока не поздно следует задуматься о профилактических мероприятиях, способных замедлить этот губительный процесс.
Нелишним будет напомнить, что наиболее распространенными источниками проблем с сосудами являются вредные привычки (табакокурение, алкоголизм), несбалансированное питание (избыток жирной пищи, недостаток витаминов и минералов), стресс, малоподвижный образ жизни, неблагоприятная экологическая среда. К сожалению, большинство людей не задумываются о поддержании здоровья кровеносных сосудов вплоть до появления первых неприятных симптомов недуга. Вот только некоторые из них: скачки давления, плохая переносимость холода или жары, повышенная утомляемость, головокружение или потемнение в глазах, чувство скованности мышц, похолодание конечностей. Разумеется, всего этого можно избежать, если соблюдать довольно простые правила.
Итак, для того чтобы надолго сохранить упругость сосудов и без лекарств поддерживать нормальный
сосудистый тонус, следует подумать в первую очередь о здоровом питании. Основной принцип сбалансированного меню заключается в разнообразии продуктов и наличии в них жизненно важных веществ.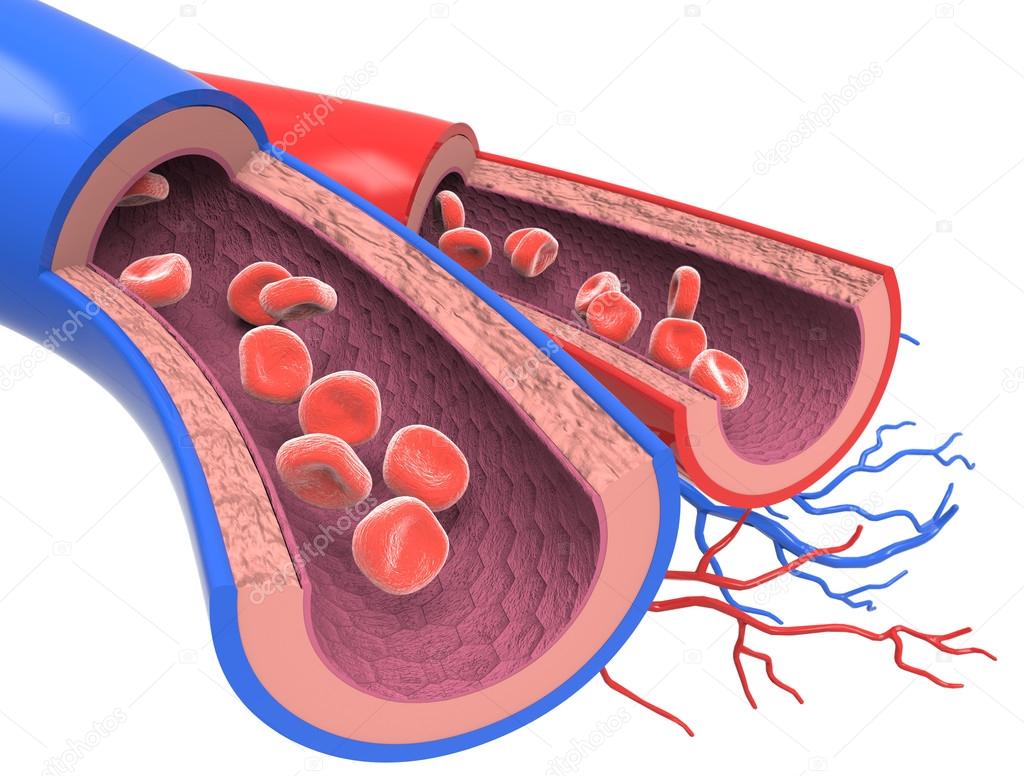

Отличным тренингом для сосудов являются закаливание и занятия физкультурой (бег, плавание, езда на велосипеде, лыжи). Кроме того, это отличный старт для профилактики простудных
заболеваний. Длительность водных процедур и перепады температур, так же, как и интенсивность физических нагрузок, должны быть строго дозированными, хорошо продуманными и регулярными. Не следует начинать закаливание с хождения босиком по снегу или обливания
ледяной водой на морозе. На первом этапе достаточно контрастного душа или обтирания с минимальным (10 — 150С) перепадом температуры воды. Разумеется, в пожилом возрасте чрезмерная физическая активность может оказаться опаснее гиподинамии, поэтому для
нетренированных людей оптимальны пешеходные прогулки на свежем воздухе, занятия гимнастикой или посильная работа в саду–огороде.
Следует помнить, что любую болезнь проще предупредить, чем вылечить. Поэтому ранняя профилактика всегда эффективнее медикаментозного или другого терапевтического воздействия.
Владимир ХРЫЩАНОВИЧ, доктор медицинских наук.
мы о них часто забываем
К сожалению, никто не застрахован на сто процентов от появления проблем с венами. Современные молодые люди все чаще страдают от варикозного расширения вен – врачи склонны связывать эту печальную тенденцию с плохой экологической ситуацией и малоподвижным образом жизни. Варикоз может поразить практически любой орган – пищевод, семенной канатик у мужчин (варикоцеле) или прямую кишку (геморрой), однако чаще всего страдают вены ног. Из-за застоя крови в нижних конечностях сосуды растягиваются, теряют эластичность, их диаметр увеличивается – это приводит к нарушению питания тканей.
Людям, подозревающим у себя предрасположенность к варикозу, следует регулярно проверяться у специалиста, чтобы выявить заболевание на раннем этапе – в этом случае его проще излечить.
Особенно внимательно следить за состоянием сосудов необходимо тем, кто по роду занятий вынужден сидеть или стоять большую часть дня, ведь, когда ноги долго находятся в неподвижном состоянии, часто возникает застой крови, что может привести к варикозу. Кроме того, в группе риска находятся молодые люди, чьи родители страдали от проблем с венами – в 80% случаев предрасположенность к варикозу передается по наследству.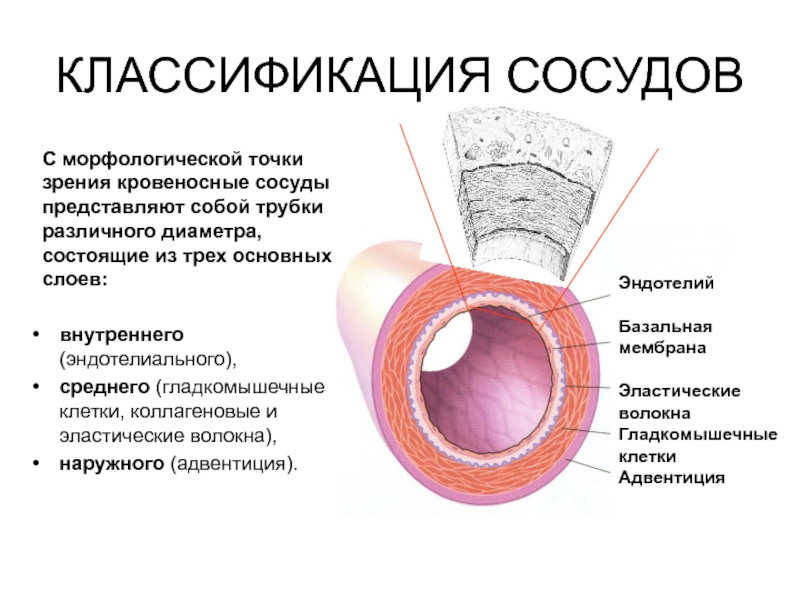 Наконец, тучные люди, беременные женщины и те, чья деятельность связана с частым подъемом тяжестей (например, грузчики), также могут столкнуться с варикозным расширением вен, поскольку нагрузка на ноги возрастает с увеличением веса.
Наконец, тучные люди, беременные женщины и те, чья деятельность связана с частым подъемом тяжестей (например, грузчики), также могут столкнуться с варикозным расширением вен, поскольку нагрузка на ноги возрастает с увеличением веса.
Сегодня медицина предлагает множество современных способов борьбы с этим неприятным недугом. Конечно, лучше всего начать борьбу за здоровье сосудов задолго до появления первых признаков заболевания. Профилактические меры включают в себя самые различные виды двигательной активности: ходьба, бег, велопрогулки, плавание помогают избежать застоя крови в нижних конечностях. Для улучшения кровообращения также используется специальный компрессионный трикотаж, который предотвращает проявления усталости и отечности ног. Стоит помнить, что правильно подобрать уровень компрессии может только врач.
При появлении первых признаков заболеваний сосудов многие люди идут в аптеку за специальными мазями и кремами. Эти средства не могут победить варикоз, однако уменьшают выявленность различных неприятных симптомов и облегчают жизнь больному. Подобрать комплексное решение проблемы может только профессионал, поэтому врачи советуют не заниматься самолечением в течение долгого времени. Проблема не решится сама собой, необходимо как минимум подобрать компрессионный трикотаж и пройти курс венотонизирующих препаратов, которые подберет флеболог. Лекарства помогают восстановить эластичность стенок сосудов, укрепить их, повысить тонус. Эти меры довольно быстро помогают увидеть желаемый результат. Небольшие сосудистые звездочки прекрасно удаляются при помощи лазера. Правда, эта операция имеет скорее косметический эффект: если вены не лечить, то вполне вероятно, что звездочка появится вновь.
Эти средства не могут победить варикоз, однако уменьшают выявленность различных неприятных симптомов и облегчают жизнь больному. Подобрать комплексное решение проблемы может только профессионал, поэтому врачи советуют не заниматься самолечением в течение долгого времени. Проблема не решится сама собой, необходимо как минимум подобрать компрессионный трикотаж и пройти курс венотонизирующих препаратов, которые подберет флеболог. Лекарства помогают восстановить эластичность стенок сосудов, укрепить их, повысить тонус. Эти меры довольно быстро помогают увидеть желаемый результат. Небольшие сосудистые звездочки прекрасно удаляются при помощи лазера. Правда, эта операция имеет скорее косметический эффект: если вены не лечить, то вполне вероятно, что звездочка появится вновь.
Тем людям, которые боятся удаления крупных сосудов, помогут современные методики склеротерапии. Склеротерапия – это современный и надежный способ лечения варикозного расширения вен. Лечение заключается во введении в поврежденные вены специального препарата, который склеивает их стенки.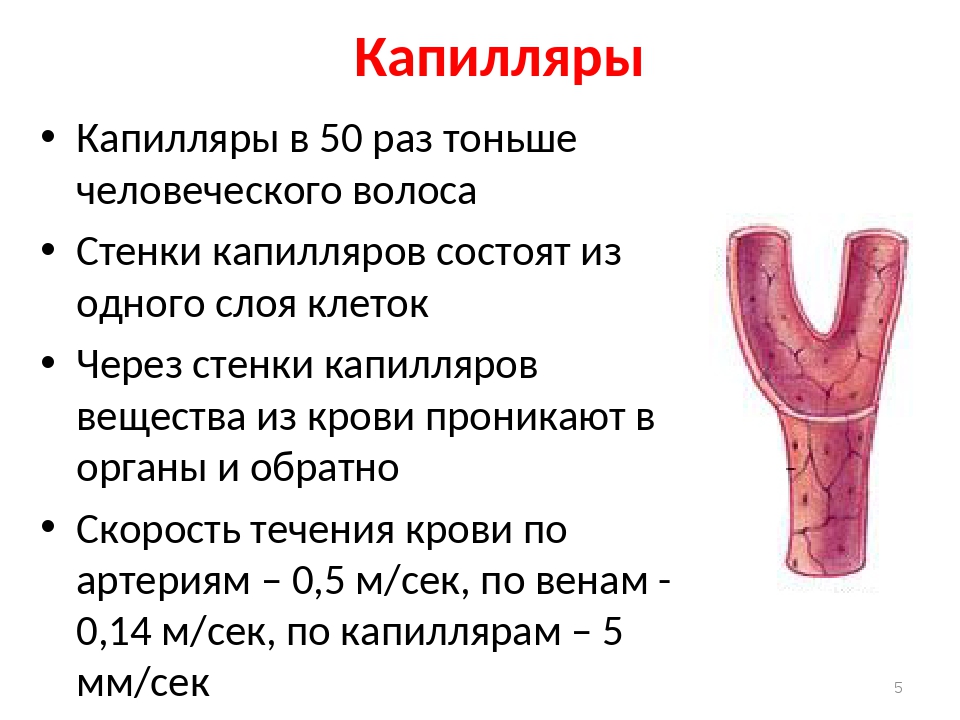 После такой безболезненной и не оставляющей следов процедуры больные сосуды постепенно исчезают сами собой, превращаясь в тонкие жгутики соединительной ткани. Пациенту не требуется проводить ни минуты в больничной палате после склеротерапии – напротив, врачи рекомендуют прогуляться пешком сразу после окончания процедуры. С помощью склеротерапии также можно быстро удалить некрасивые сосудистые звездочки. Всего несколько инъекций – и вы снова сможете носить короткие юбки, демонстрируя идеальные ноги.
После такой безболезненной и не оставляющей следов процедуры больные сосуды постепенно исчезают сами собой, превращаясь в тонкие жгутики соединительной ткани. Пациенту не требуется проводить ни минуты в больничной палате после склеротерапии – напротив, врачи рекомендуют прогуляться пешком сразу после окончания процедуры. С помощью склеротерапии также можно быстро удалить некрасивые сосудистые звездочки. Всего несколько инъекций – и вы снова сможете носить короткие юбки, демонстрируя идеальные ноги.
Для полного исчезновения вены или сосудистой звездочки вам придется посетить врача 1–5 раз, во время каждого посещения вам будет сделано от 3 до 10 инъекций в поврежденную вену. Во время лечения вам может быть предписано ношение компрессионного трикотажа, чтобы стенки вены быстрее склеились.
В качестве вспомогательных методов лечения варикозного расширения вен применяется ароматерапия. Добавление эфирных масел кипариса и лайма в ванночки для ног помогает укрепить стенки сосудов, смягчить и тонизировать кожу.
Даже если вы пока не видите неприглядного венозного узора на поверхности кожи, но подозреваете, что с вашим образом жизни и наследственной предрасположенностью вам следует опасаться варикозного расширения вен, стоит периодически посещать флеболога. Для диагностики заболевания применяются современные методы, такие как УЗИ, флебография и светорефлексореография. При флебографии вены заполняют специальным раствором, чтобы сделать их видимыми на рентгеновском снимке. Анализируя снимок, врач может диагностировать тромбоз и определить состояние глубоких вен. УЗИ помогает оценить состояние сосудов, не скрытых под мышечной тканью, этот метод хорош, прежде всего, тем, что он не доставляет ровным счетом никаких неприятных ощущений пациенту. Светорефлексореография – метод выявления нарушений в работе сосудов при помощи специального прибора. Врач прикрепляет к коже пациента электроды и просит выполнить несколько упражнений. Показания, снятые прибором, помогают выявить заболевания сосудов на ранней стадии.
Способы укрепления сосудов головного мозга в домашних условиях.
От кровоснабжения головного мозга зависят процессы, протекающие в организме человека. Здоровье сосудов является залогом долгой, полноценной жизни.
Есть несколько способов улучшить кровоснабжение мозга. Они включают правильное питание и определенные физические упражнения.
Кому необходимо укреплять сосуды?
Ишемическая болезнь сердца и инсульты являются наиболее частыми причинами смерти на планете. Есть несколько категорий людей, которые входят в группу риска по этим болезням:
- Малоподвижные люди. Возникают тромбозы, поскольку при отсутствии движения капилляры практически не работают, кровь в них застаивается.
- Спортсмены. Когда увеличивается физическая нагрузка, повышается давление. Если стенки сосудов будут слабыми, могут развиться осложнения.

- Лица с проблемной наследственностью. Если в роду есть пострадавшие от инсульта или ишемии, необходимо обратить очень пристальное внимание на данные аспекты здоровья.
- Наличие сахарного диабета, лишнего веса, эндокринных заболеваний.
Все эти факторы и наличие вредных привычек ухудшают состояние сосудов головного мозга. Первыми симптомами появления проблемы являются:
- постоянная усталость и сниженная работоспособность;
- шум в ушах;
- слабость в ногах по вечерам;
- одышка;
- сонливость и вялость;
- плохое самочувствие при смене погоды.
Представляем вам ннновационную комплексную программу для активной работы мозга и поддержания острого зрения — Neurovision — Siberian Super Natural Nutrition. Входящие в состав ингредиенты от ведущих европейских производителей с гарантированным уровнем качества и стандартизованным количеством активных веществ помогут активизировать мозговую активность, повысить внимание и защитить зрение от вредного излучения электронных устройств.
Растительный комплекс Гинкго билоба и байкальский шлемник — Essential Botanics, усиленный витаминами A, E и С нормализует мозговое кровообращение, способствует укреплению памяти и активизации мозговой деятельности. Входящие в состав витамины обеспечивают дополнительную антиоксидантную защиту.
Внимание! Если не обращать внимания на эти симптомы, можно довести организм до инсульта. Поэтому лучше заняться укреплением своего здоровья.
Несколько способов для укрепления сосудов
Есть несколько эффективных методов, помогающих в домашних условиях укрепить сосуды головного мозга. Важно использовать их регулярно и начать как можно раньше, чтобы не допустить предынсультного состояния.
Правильное питание
Соблюдение правильного рациона и режима дня способствует оздоровлению организма. Есть список продуктов, которые необходимо включить в ежедневное меню, чтобы укрепить сосуды головного мозга:
- Виноградный сок.
 Он помогает улучшить краткосрочную память.
Он помогает улучшить краткосрочную память. - Капуста. Значительно снижает риск развития болезни Альцгеймера.
- Орехи. Повышают эластичность сосудов, а также предупреждают риск развития атеросклероза.
- Рыба. Поставляет серотонин, который активно стимулирует работу головного мозга.
- Оливковое масло. Снижает «вредный» холестерин, который может привести к атеросклерозу.
- Зелень. Способствует повышению интеллекта, активизирует кровообращение мозга.
- Чай. Помогает расширить сосуды, а вещество танин способствует развитию их эластичности.
Отличный вариант полезного перекуса — Питательный коктейль Ванильная лукума — Yoo Gо, богатый витаминами, аминокислотами и полезными жирами. Каждая порция наполнена пищевыми волокнами, омега-3 ПНЖК, белком и L-карнитином. Сбалансированный состав обеспечивает организм жизненно важными нутриентами и помогает сохранить ощущение сытости долгое время.
Также полезен темный шоколад с большим количеством какао в составе. Если правильно питаться, то риск проблем с сосудами значительно снижается.
Из рациона следует исключить:
- сладости;
- выпечку;
- фастфуд;
- жареную и острую пищу;
- алкоголь и кофеиносодержащие напитки.
Внимание! Желательно заменить в рационе сливочные жиры на растительные, а также снизить количество потребляемой соли.
Физические упражнения
Чтобы сосуды головного мозга укрепились, необходимо вести активный образ жизни. Некоторые упражнения, если их выполнять ежедневно, способствуют улучшенному кровоснабжению головного мозга, а также расслабляют и укрепляют мышцы и сосуды шеи:
- Дрожащий на ветру лист. Необходимо лечь на спину, а ноги и руки поднять вверх, чтобы они находились под прямым углом к остальному телу.
 Ладони и ступни расположить параллельно спине. 4 минуты потрясти руками и ногами в таком положении утром и 6 минут вечером.
Ладони и ступни расположить параллельно спине. 4 минуты потрясти руками и ногами в таком положении утром и 6 минут вечером. - Золотая рыбка. Необходимо делать с утра, еще лежа в постели. Лежать на спине, руки сомкнуть на затылке. Всем телом потрясти из стороны в сторону.
- Наклоны головы. Выполнять в положении стоя. Сначала наклонить голову вперед, при этом подбородок должен коснуться груди, а потом медленно опрокинуть голову назад. Затем сделать наклоны головы в сторону, чтобы уши касались плеч. Повторить 3-4 раза.
- Вращения головой. Производятся медленно. Помогают расслабить мышцы шеи. Необходимо выполнять по 3-4 вращения в каждую сторону.
Внимание! Такая помощь головному мозгу не только позволит укрепить сосуды, но и улучшит умственную деятельность.
Для поддержки сердечно-сосудистой системы также рекомендуем гипоаллергенный Витамин D3 от Siderian Wellness. Он защищает сосуды, повышает иммунитет, обладает anti-age эффектом, поддерживает здоровье и красоту кожу, а также является незаменимым помощником в укреплении костной системы детей и взрослых.
Он защищает сосуды, повышает иммунитет, обладает anti-age эффектом, поддерживает здоровье и красоту кожу, а также является незаменимым помощником в укреплении костной системы детей и взрослых.
Контрастный душ
Также специалисты рекомендуют принимать контрастный душ. Для начала нужно просто принять душ. Затем постепенно сделать воду горячей и постоять под ней 30 секунд. Поменять воду на холодную на 20 секунд. Затем сделать душ теплым и можно выходить. Этот простой метод закаливания положительно сказывается на сосудах.
Внимание! В любом случае быстрого результата ожидать не стоит. Для здоровой и полноценной жизни все правила лучше соблюдать постоянно, а не только до момента хорошего самочувствия.
Как лечить сосудистые звёздочки — «Институт Вен» лечение варикоза в Киеве и Харькове
Они появились внезапно.
Маленькие тонкие линии на лице и ногах. Или целые узоры из сосудов.
Или целые узоры из сосудов.
Они опасны? Можно ли убрать сосудистые звёздочки?
Мы постараемся ответить на эти вопросы в нашей статье.
Сосудистые звёздочки (телеангиоэктазии) — это повреждённые и расширенные сосуды кожи. Обычно такие узоры фиолетовые, синие или красные.
Сразу удалять такие косметические дефекты не обязательно, поскольку они не вредят здоровью.
Телеангиоэктазии похожи на варикозные вены причинами возникновения. Эти явления — разные формы венозной недостаточности. Но их степени угрозы различается.
Варикозные вены вызывают тяжёлые осложнения — иногда вплоть до смертельного исхода, а телеангиоэктазии всегда остаются исключительно косметической проблемой.
Многие люди стремятся узнать, как вылечить сосудистые звёздочки на ногах. Просто из-за их непривлекательного вида. Да и вряд ли кому-то понравится, что на его чистой коже внезапно нарисовались непонятные узоры. Особенно на лице.
Впрочем, для таких людей есть приятная новость — избавиться от телеангиоэктазий очень просто. Доктора убирают их несколькими эффективными методами. О них мы расскажем позднее.
Доктора убирают их несколькими эффективными методами. О них мы расскажем позднее.
Какой врач лечит сосудистые звёздочки на ногах?
В первую очередь сходите к сосудистому хирургу или к флебологу. Эти доктора специализируются на сосудах и легко выявят причину появления телеангиоэктазий. А вот убрать неприятные узоры можно у многих врачей, поскольку речь идёт о косметической процедуре и её выполняют не только в клиниках, но и в салонах.
Главное — не избавляйтесь от сосудистых звёздочек без диагностики. Узнайте, почему возник дефект, и тогда сможете предотвратить развитие других, более серьёзных заболеваний.
Причины появления сосудистых звёздочек
На лице и ногах телеангиэктазии выскакивают по разным причинам. На голове сосуды повреждаются из-за сильного давления и влияния ультрафиолетовой радиации. То есть после долгого пребывания на солнце лицо часто получает парочку неприятных украшений в виде красных узоров.
У сосудов на ногах другая проблема.
По венам кровь течёт от ног к сердцу. Она должна преодолеть силу притяжения и потому часть крови нередко стекает вниз. Этому препятствуют клапаны внутри сосудов. Они останавливают стекающую кровь и возвращают её в кровоток, так что в венах не формируются скопления крови.
Она должна преодолеть силу притяжения и потому часть крови нередко стекает вниз. Этому препятствуют клапаны внутри сосудов. Они останавливают стекающую кровь и возвращают её в кровоток, так что в венах не формируются скопления крови.
Когда клапаны ослабевают или повреждаются, кровообращение ухудшается. Кровь переполняет сосуды. Поэтому такие вены на поверхности кожи сразу бросаются в глаза.
Вероятность появления сосудистых звёздочек зависит от факторов риска:
- Пожилой возраст
Из-за старения клапаны в сосудах ослабевают и часто пропускают кровь вниз Также у людей старше 60-ти лет хуже работают мышцы ног, которые помогают венам перекачивать кровь к сердцу.
- Беременность и ожирение
Эти факторы увеличивают количество крови в организме и повышают давление на сосуды в ногах.
- Гормональный дисбаланс
Гормональные препараты с эстрогеном ослабляют венозные клапаны. Для сосудов опасны противозачаточные и некоторые виды гормональной терапии.
Для сосудов опасны противозачаточные и некоторые виды гормональной терапии.
- История повреждения вен или тромбоза
Травмы сосудов и твёрдые сгустки крови часто наносят венозным клапанам большой урон. От этого клапаны перестают нормально задерживать кровь.
- Повышенное давление на сосуды лица
Во время сильной рвоты, кашля и чихания сосуды подвергаются большим нагрузкам и нередко повреждаются. Схожая проблема возникает при родах, когда женщина тужится.
- Долгая неподвижность в стоячем или сидячем положении
В этих позах мышцы ног не работают и вены плохо перекачивают кровь, которая скапливается на отдельных участках и давит на венозные стенки.
Важно сказать о наследственном факторе. Он — наиболее важный. Сосудистые звёздочки появляются у 90% людей, чьи родители также страдали от этой проблемы. Поэтому люди с генетической предрасположенностью к ослаблению венозных клапанов не смогут полностью избавиться от опасности телеангиоэктазий.
Впрочем, борьба с факторами риска всё равно важна. При правильной профилактике частое лечение сосудистых звёздочек не понадобится даже в пожилом возрасте.
Кстати, эти узоры делятся на несколько разновидностей.
Виды телеангиоэктазий.
В среднем диаметр сосудистых звёздочек 0,1-0,3 мм. Как уже говорилось, они бывают красными, синими или фиолетовыми, а окраска зависит от цвета крови, которая течёт по сосудам. Красные телеангиоэктазии подпитываются от артериальной системы, синие и фиолетовые — от венозной.
Врачи выделяют разновидности сосудистых звёздочек по форме:
- Линейные — одна или несколько линий, идущих параллельно.
- Древовидные — телеангиоэктазии похожи на дерево, с такой же ветвящейся структурой.
- Паукообразные — присутствует чёткий центр, от которого в разные стороны расходятся лучи.
Самое любимое место появления болезненных узоров — это область под коленом, а ещё они нередко выскакивают на бедре, голени и лодыжке.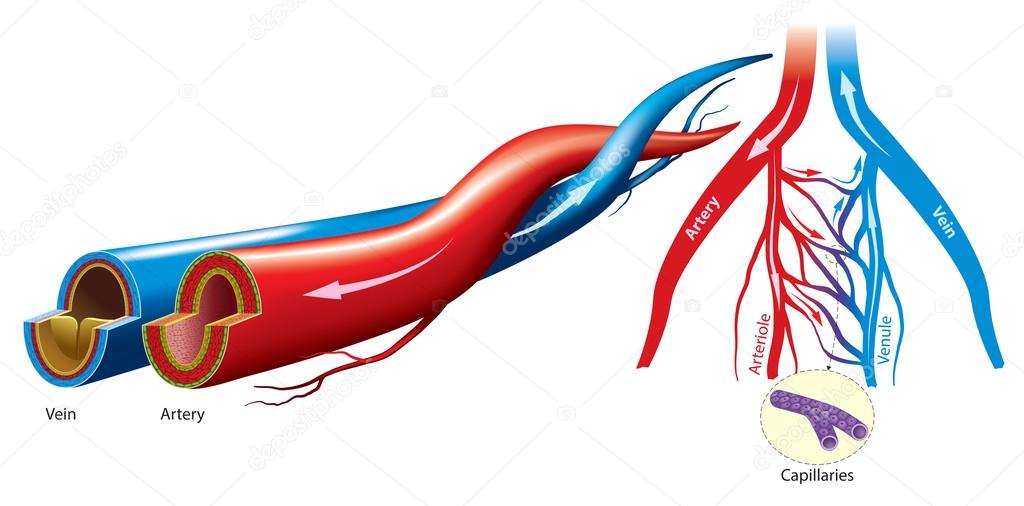
Врач назначает лечение в зависимости от вида сосудистых звёздочек. Одни методы лучше подходят для артериальных телеангиоэктазий, а другие для венозных. Ещё он учитывает симптомы болезни.
Симптомы сосудистых звёздочек
Главная проблема с узорами из сосудов — внешний вид. Их сложно назвать украшением для кожи. Обычно телеангиоэктазии плоские или чуть приподнятые, и даже на ощупь их сложно обнаружить.
О лечении варикозных звёздочек в закрытых одеждой местах люди думают редко, ведь в большинстве случаев эти узоры не доставляют дискомфорта.
Не самое мудрое решение.
Телеангиоэктазии могут быть первым признаком более серьезной болезни. В этом случае к звёздочкам скоро добавляются симптомы:
- Боль
- Зуд
- Кровотечение
- Отёк
- Тяжесть в ногах
Поэтому да, вы можете повременить с лечением. Но в таком случае через месяц или через несколько лет состояние сосудов сильно ухудшится и для устранения проблемы может потребоваться даже хирургическое вмешательство.
Обратитесь к врачу при первых сосудистых звёздочках. Так вы сможете избавиться от них самым безопасным способом.
Методы лечения сосудистых звёздочек
Людям с телеангиоэктазиями вовсе не обязательно ложиться под скальпель хирурга, чтобы избавиться от узоров на коже.
На самом деле это даже вредно.
Обычно лечение сосудистых звёздочек нижних конечностей выполняется без хирургического вмешательства. Хотя такие операции эффективны на крупных венах, мелкие сосуды быстро лечат и менее грубыми способами.
Врач может выписать пациенту компрессионный трикотаж. Специальные чулки — это не совсем лечение. Бельё давит на вены с определённой силой, в результате чего сосуды сужаются, а проявления на коже исчезают.
Однако трикотаж — лишь часть комплексной терапии. Он останавливает развитие болезни, но её причину можно устранить только другими методами.
Ещё доктора лечат сосуды лазером. С помощью такой терапии устраняют телеангиоэктазии диаметром меньше трёх миллиметров, у самой поверхности кожи. Врач разрушает больные сосуды мощным лучом света. Проявления на коже сразу пропадают.
Одним из лучших способов борьбы с сосудистыми звёздочками продолжает оставаться склеротерапия и её разновидности.
Микросклеротерапия
Микросклеротерапия — это процедура, которая разрушает стенки сосудов и прекращает в нём кровообращения. Такой малотравматичный метод позволяет легко избавиться от синих и красных узоров на коже. Впрочем, лучше всего он работает против венозных телеангиоэктазий.
Главные особенности операции:
Микросклеротерапия назначается только против сосудистых звёздочек. Она не лечит варикоз. Операция убирает сосудистые узоры любой формы.
- Ход процедуры
Врач вводит в сосуды склерозант — специальное вещество, которое разрушает венозные стенки. Используется игла диаметром 0,3 мм. Поэтому флеболог вкалывает склерозант в самые тонкие поверхностные сосуды. Повреждённые стенки воспаляются и перекрывают вену. Кровообращение в ней прекращается, и кровь движется в обход по другим сосудам. Узоры на коже исчезают.
Операция сразу устраняет почти все проявления — до 98%. Оставшиеся следы пропадают за четыре недели. Иногда раньше. Процедура безопасна и безболезненна даже для людей с высокой чувствительностью.
- Противопоказания
К сожалению, микросклеротерапия подойдёт не для всех людей из-за различных заболеваний и других внешних факторов. Она не проводится при беременности и кормлении грудью. Не проводится у людей с аллергией на склерозант. Ещё одно противопоказание — почечная, сердечная, лёгочная и печёночная недостаточность. Инфекция кожи и мягких тканей, острое воспаление и сахарный диабет первых двух типов также препятствует выполнению микросклеротерапии.
Как видите, эта операция устраняет сосудистые звёздочки всего за один сеанс. Повторное лечение требуется редко.
Перед процедурой врач должен убедиться в отсутствии противопоказаний у пациента. Только при этом условии микросклеротерапия безопасна.
Отнеситесь к выбору клиники ответственно и лечитесь у опытных докторов, которые проведут операцию по всем правилам.
Флебологи клиники «Институт Вен» уберут телеангиоэктазии с лица и ног без боли и шрамов
Разобраться с сосудистыми звёздочками не так сложно, как может показаться некоторым людям из-за разговоров про операцию. Да, она необходима. Но обычно лишь одна.
Очень важно проконсультироваться с флебологом до процедуры.
Микросклеротерапия устраняет внешние дефекты, но не убирает причину их появления. Поэтому лечение само по себе не решает проблему, а лишь откладывает её на более поздний срок.
Например, человек удаляет несколько телеангиоэктазий. Вроде всё хорошо. Но вот через несколько месяцев на коже возникают новые узоры. Начинает казаться, что вызваться из замкнутого круга больных сосудов просто невозможно.
К счастью, предотвратить эту проблему не сложно. Нужно пройти курс лечения сосудистых звёздочек во время комплексной терапии — так вы одновременно боретесь с причиной болезни и её внешними проявлениями.
Не стоит доверять косметическим салонам, где телеангиоэктазии просто удаляют. Это не полноценное лечение. Долговременных результатов оно не даст.
Мы рекомендуем обратиться в клинику «Институт Вен».
Наши врачи накопили обширный опыт борьбы с разными болезнями сосудов. Многие из них лечат варикоз и другие заболевания больше 20-ти лет и успешно прооперировали свыше 4 000 пациентов. И это лишь те люди, которым понадобилась операция. Очень часто флебологи «Института Вен» возвращают пациентам здоровье консервативными методами. То есть без хирургического вмешательства.
Доктора нашей клиники — самые опытные специалисты по болезням сосудов в Киеве и Харькове. Благодаря десяткам тысяч вылеченных пациентов и сотням тысяч обследований. Ещё они занимаются не только лечебной, но и научно-исследовательской работой.
Также наши доктора участвуют в международных конференциях. Для разных специальностей.
Обращайтесь в «Институт Вен». Наши флебологи избавят вас от сосудистых звёздочек и других проблем с сосудами малотравматичными методами — без шрамов и боли.
Врачи-флебологи клиники «Институт Вен»
Врач-хирург высшей категории, флеболог
Опыт работы: 21 год
Врач-хирург высшей категории, флеболог
Опыт работы: 20 лет
Флеболог высшей категории
Опыт работы: 34 года
Дерматолог высш. кат., директор
Опыт работы: 20 лет
Врач-хирург первой категории
Опыт работы: 15 лет
Врач-хирург, флеболог
Опыт работы: 17 лет
Врач-хирург, флеболог
Опыт работы: 5 лет
Врач-хирург первой категории
Опыт работы: 12 лет
Сосудистый хирург, главный врач
Опыт работы: 11 лет
Сосудистый хирург, флеболог
Опыт работы: 10 лет
Сосудистый хирург, флеболог
Опыт работы: 8 лет
Сосудистый хирург, флеболог
Опыт работы: 5 лет
Сосудистый хирург, флеболог
Опыт работы: 8 лет
Ассоциация сердечно-сосудистых хирургов России Секция «Кардиология и визуализация в кардиохирургии»
ЧТО ТАКОЕ АТЕРОСКЛЕРОЗ?
Атеросклероз – хроническое заболевание артерий крупного и среднего калибра, связанное с патологическим отложением липидов, характеризующееся утолщением и потерей эластичности сосудистой стенки.
Артерии – это кровеносные сосуды, по которым кислород и питательные вещества доставляются от сердца ко всем органам и тканям нашего тела. Здоровые артерии гибкие, эластичные и прочные. Однако со временем стенки артерий могут становиться более толстыми и жесткими, что может приводить к ухудшению притока крови к органам и тканям. Этот процесс называется атеросклерозом или артериосклерозом.
Причины формирования атеросклероза
Само слово атеросклероз происходит от греческих слов атеро (athero) – кашица, и склерозис (sclerosis) – твердый. При развитии атеросклероза происходит отложение холестерина, продуктов распада клеток, кальция и других веществ на внутренней поверхности артерий.
Атеросклероз – это медленно развивающееся, прогрессирующее заболевание, начинающееся уже в детском возрасте. Хотя точная причина остается не установленной, исследователи говорят, что атеросклероз начинается с повреждения внутреннего слоя, выстилающего стенку артерии. Причинами такого повреждения могут быть ряд факторов, включая:
– Высокий уровень холестерина;
– Раздражители, такие как никотин;
– Высокое артериальное давление;
– Некоторые заболевания, такие как диабет.
Любое повреждение стенки сосуда приводит к локальному воспалению. Когда внутренний слой артерии повреждается, к месту повреждения из кровотока направляются белые кровяные тельца – лимфоциты, вызывающие воспалительную реакцию. Таким образом, организм пытается «вылечить» место повреждения. Со временем в этом месте формируется новый вид ткани. Эта ткань притягивает к себе холестерин, циркулирующий в крови. Холестерин, попав в стенку сосуда, окисляется. Лимфоциты отыскивают окисленный холестерин, поедают его и умирают, выделяя вещества, запускающие новый цикл воспалительной реакции.
Эти процессы приводят к формированию и росту атеросклеротических бляшек, состоящих из холестерина и продуктов распада клеток. Бляшка может расти в просвет сосуда, суживая его, или наружу. Органы и ткани, которые кровоснабжаются посредством суженного сосуда, не получают достаточного притока крови, насыщенной кислородом и питательными веществами. Появление таких бляшек в сосудах сердца вызывает развитие стенокардии.
Можно предположить, что чем больше бляшка, тем больше риск развития инфаркта, но это не совсем так. Инфаркт вызывают бляшки с тонкой покрышкой. И большие и совсем маленькие бляшки могут привести к инфаркту миокарда.
Атеросклеротические бляшки сужают просвет артерии и приводят к значительному снижению кровотока.
Внутренний слой сосудистой стенки в области бляшки (так называемая, покрышка) максимально уязвим для повреждения, его поверхность может «трескаться», изъязвляться. Такие бляшки называются нестабильными. Кровяные клетки, называемые тромбоцитами, стремятся «сесть» на место повреждения, чтобы попытаться восстановить стенку артерии. В этом месте образуется кровяной тромб, который за короткое время полностью перекрывает кровоток по сосуду. Это может стать причиной повреждения (инфаркта) того органа, к которому несет кровь поврежденная артерия, например способствовать развитию инфаркта миокарда.
Иногда кусочки бляшки отрываются и с током крови путешествуют по артериям. Если такой тромб, представляющий собой фрагмент бляшки, застрянет в сосуде и перекроет кровоток, например в сердечной мышце, это может стать причиной стенокардии и инфаркта миокарда.
Что такое холестерин?
Холестерин – мягкое, жироподобное вещество, необходимое для строительства всех клеток человеческого тела. Он участвует в формировании оболочки клетки (мембраны), из него организм производит некоторые гормоны и другие необходимые вещества.
Мы получаем холестерин из 2 основных источников. Большую часть холестерина (около 1 г в день) производит наша печень. Другую часть (400-500мг и больше) мы получаем непосредственно из пищи. Холестерин содержится в продуктах животного происхождения, особенно много его в яичном желтке, мясе, рыбе, птице, и продуктов из цельного молока. Растительная пища не содержит холестерина. Организм производит холестерин в достаточном количестве, поэтому нет необходимости его поступления извне.
Высокий уровень холестерина в крови является одним из факторов риска заболевания сердца и сосудов, развития инфаркта миокарда и инсульта. Высокое содержание холестерина в крови обозначается термином гиперхолестеринэмия.
Холестерин и другие жиры не растворяются в крови, поэтому для их транспортировки к клеткам нужны специальные переносчики, называемые липопротеидами, которые вырабатываются печенью. В липопротеидах содержится холестерин и триглицериды для снабжения ими всех клеток организма.
Гарвардский медицинский институт рекомендует
10 продуктов питания¸ снижающих холестерин:
– Овес в виде овсяных хлопьев
или сухих завтраков
– Злаки
– Фасоль
– Баклажаны
– Орехи
– Растительное масло: подсолнечное, оливковое,
рапсовое
– Фрукты: яблоки, виноград, клубника,
цитрусовые
– Соя в виде тофу (японский соевый творог)
или соевого молока
– Жирная рыб
Холестерин вместе с другими веществами из пищи поступает в пищеварительную систему и всасывается. В стенке кишечника формируются хиломикроны. Хиломикроны – это мелкие жировые частицы, состоящие из триглицеридов, холестерина, фосфолипидов и белков. Хиломикроны поступают в кровь и разносятся кровотоком ко всем клеткам организма, обеспечивая клетки питательными веществами. Остатки хиломикронов, содержащие большое количество холестерина, с током крови достигают печени и всасываются. Печень синтезирует переносчики холестерина: липопротеиды низкой плотности (ЛНП), липопротеиды высокой плотности (ЛВП) и ряд других липопротеидов, несущих холестерин и другие вещества к органам и тканям.
«Плохой» холестерин
Полезные продукты по-разному
снижают уровень холестерина:
– одни содержат пищевые волокна, которые
выводят холестерин из организма еще до
того, как он успел всосаться в кровь из
пищеварительной системы;
– другие содержат полиненасыщенные
жирные кислоты, которые напрямую снижают
уровень холестерина в крови;
– некоторые содержат растительные стерины
и станолы, блокирующие всасывание холестерина.
Липопротеиды низкой плотности (ЛНП) – основные переносчики холестерина. В них содержится 60-80% всего холестерина. Часть этого холестерина используется клетками для строительства, часть – возвращается в печень. При повышенном содержании холестерина в ЛНП, он начинает медленно откладываться в стенках артерий, постепенно сужая их просвет. Вместе с другими веществами холестерин формирует бляшки, приводящие к атеросклерозу. Именно поэтому холестерин липопротеидов низкой плотности часто называют «плохим» холестерином. Низкий уровень холестерина ЛНП отражает низкий риск развития сердечно-сосудистых заболеваний. Высокий уровень холестерина ЛНП (более 160 мг/дл или 4 ммоль/л) отражает высокий риск развития сердечно-сосудистых заболеваний.
Существуют препараты, способные снижать
синтез холестерина, они называются статины.
Исследования показали, что статины снижают
риск развития сердечно-сосудистых
заболеваний и смертности на 30-40%.
Помните, что любое лекарство обладает
побочными эффектами и должно назначаться
строго под наблюдением врача!!!
Особенно важно поддержание оптимальных значений холестерина у людей, уже страдающих ишемической болезнью сердца, перенесших инфаркт миокарда или инсульт. Оптимальный уровень холестерина ЛНП для таких людей – менее 100 мг/дл (или 2,5 ммоль/л). Люди, еще не болеющие ИБС, но имеющие факторы риска, должны стремиться снизить уровень холестерина ЛНП ниже 130 мг/дл (3,3 ммоль/л).
«Хороший» холестерин
Гарвардский медицинский институт рекомендует
5 способов повысить уровень
хорошего холестерина
1. Регулярные физические упражнения
2. Небольшие дозы алкоголя (не более
1 бокала красного вина в день)
3. Снижение массы тела
4. Меньше транс-жиров (жареная пища,
и продукты с надписью «частично
гидрогенезированные жиры» на этикетке)
5. Больше фруктов и овощей
Липопротеиды высокой плотности (ЛВП) – еще одни переносчики холестерина, в которых содержится до 30% всего холестерина. Роль ЛВП заключается в переносе холестерина из артерий обратно в печень, где он выводится из организма.
ЛВП удаляют избыток холестерина из атеросклеротических бляшек, препятствуя их росту. Кроме того, ЛВП способны подавлять развитие атеросклероза, т.к. обладают противовоспалительной и антиоксидантной активностью.
Полезные свойства «хорошего» холестерина: – Действует как антиоксидант. «Хороший» холестерин предотвращают соединение «плохого» холестерина с кислородом, не давая ему окисляться, утолщать и повреждать стенки сосудов.
– Противовоспалительное свойство. В стенках сосудов местное воспаление запускает процесс образование атеросклероза и тромбов, которые являются непосредственной причиной инфарктов и инсультов.
– Предотвращает тромбообразование. Образование кровяных сгустков – тромбов – приводит к закупорке сосуда и развитию инфаркта.
Холестерин ЛВП называют «хорошим» холестерином, его высокое содержание снижает риск развитие заболеваний сердца и сосудов. У совершенно здоровых людей уровень холестерина в ЛВП должен быть выше 39 мг/дл (1 ммоль/л). Больные ИБС, перенесшие инфаркт или инсульт, должны иметь уровень 40-60 мг/дл (1-1,5 ммоль/л). Низкое содержание холестерина ЛВП (менее 40 мг/дл или 1 ммоль/л) увеличивает риск развития атеросклероза.
Как правило, у женщин уровень холестерина ЛВП выше, чем у мужчин. Женский половой гормон эстроген повышает уровень ЛВП. Женщины до менопаузы обычно защищены от развития сердечно-сосудистых заболеваний, т.к. уровень эстрогена достаточно высокий.
Гарвардский медицинский институт рекомендует
Лекарства, повышающие уровень «хорошего» холестерина
– Никотиновая кислота (витамин PP). В высоких дозах (1-2 грамма в день) никотиновая кислота увеличивает содержание «хорошего» холестерина на 20-30%. Но этот витамин обладает одним неприятным побочным эффектом: он вызывает внезапные приливы и покраснение кожи, чего можно избежать, приняв аспирин за 30 минут до приема никотиновой кислоты.
– Фибраты: фенофибрат (трайкор, грофибрат, липантил), ципрофибрат (липанор), безафибрат (безалип). Фибраты снижают уровень триглицеридов и повышают уровень «хорошего» холестерина. Эти препараты назначают при уровне триглицеридов более 200мг/дл (2 ммоль/л).
– Статины. Эти препараты чаще всего назначаются при повышенном уровне «плохого» холестерина, тем не менее они также увеличивают уровень «хорошего» холестерина. Эффект препарата зависит от выбранного статина и является дозозависимым.
Любое лекарство обладает побочными эффектами и должно назначаться строго под наблюдением врача!!!
Баланс «хорошего» и «плохого» холестерина
Таким образом, атеросклероз может развиваться в тех случаях, когда количество “плохого” холестерина в крови превышает нормальные значения; а также, если “плохой” холестерин в крови в норме, но при этом снижен уровень “хорошего” холестерина. Соответственно, самым нежелательным вариантом является сочетание высокого уровня “плохого” и низкого уровня “хорошего” холестеринов.
“Хороший” холестерин также вырабатывается в организме, но в значительно меньших количествах. Он не содержится в пищевых продуктах в готовом виде, как это имеет место с “плохим” холестерином (последний в больших количествах содержится в рыбьей икре, яичном желтке, печени, почках, мозге). “Хороший” холестерин вырабатывается в организме под влиянием систематических физических тренировок средней интенсивности, в том числе и у больных, перенесших инфаркт миокарда и/или инсульт. Его концентрация возрастает в крови также при приеме не более 60-70 г/день крепких спиртных напитков или 1 бокала в день сухого натурального вина (но не больше!). Очень интенсивные тренировки и/или физические нагрузки, прием большого количества спиртных напитков, напротив, подавляют в организме синтез этого полезного холестерина.
Триглицериды
Триглицериды вместе с холестерином являются основными источниками жира, циркулирующего у нас в крови. Если холестерин используется для построения стенок клеток, то триглицериды являются основными источниками энергии. Уровень триглицеридов варьирует от 50 до 250мг/дл, в зависимости от пола и возраста. С возрастом и при избыточной массе тела уровень триглицеридов и холестерина повышается.
У женщин уровень триглицеридов выше, чем у мужчин. Люди с сердечно-сосудистыми заболеваниями и сахарным диабетом также имеют повышенный уровень триглицеридов. Высокий уровень триглицеридов в сочетании с низким уровнем холестерина в ЛВП или высоким уровнем холестерина в ЛНП ускоряет развитие атеросклероза. Уровень триглицеридов не должен превышать 150 мг/дл или 1,7 ммоль/л.
Анализ крови на липидный спектр
– Анализ крови на липидный спектр сдается утром натощак
– Для точности результатов не следует есть как минимум в течение 12 часов перед исследованием и не потреблять алкоголь в течение 24 часов
– Простуда и ОРВИ могут повлиять на показатели липидного спектра
– Если вы принимаете какие-либо препараты для снижения холестерина, нет необходимости прекращать их пить перед сдачей анализа
Как атеросклероз поражает органы?
Атеросклероз чаще всего является причиной сердечных проблем, но он может затрагивать артерии во всех частях тела.
– Если затронуты артерии, питающие сердце, может развиться ишемическая болезнь сердца – ИБС (ишемия – недостаточное поступление кислорода к органам и тканям). Другое название ИБС – коронарная болезнь сердца – от названия артерий, питающих сердце – венечные или коронарные артерии.
– Если атеросклероз затрагивает артерии конечностей, проблемы с кровообращением в руках и ногах называются заболеваниями периферических артерий.
– Если поражены артерии, снабжающие кровью головной мозг, это может быть причиной транзиторной ишемической атаки (ТИА) или инсульта.
– Атеросклероз может также способствовать образованию выпячиваний (мешковидных выбуханий) в стенке артерии – аневризма.
Часто о наличии атеросклероза человек узнает уже при развитии осложнений, требующих неотложного медицинского вмешательства. Однако вы можете предпринять ряд шагов, чтобы защитить себя. Помочь могут здоровый образ жизни и при необходимости медикаменты.
Каков истинный возраст Ваших артерий?
По словам великого английского врача – Томаса Сиденгама, «возраст человека равен возрасту его артерий». И этот возраст не всегда соответствует количеству свечей на Вашем праздничном пироге. Артерии стареют медленнее остального организма, если они «привыкли» к хорошим условиям: здоровой пище, ежедневной физической активности и хорошим отношениям с семьей и друзьями. Они изнашиваются гораздо быстрее, если ежедневно подвержены агрессивному воздействию сигаретного дыма, жирной пищи, хроническому стрессу. Зная возраст Ваших артерий, можно составить для себя картину о здоровье собственного сердца.
Нам доступны два метода, оценивающих возраст артерий. Это измерение скорости пульсовой волны и толщины комплекса «интима-медиа» сонной артерии. Помимо этих методов на состояние артерий указывают уровень холестерина крови и артериальное давление.
Скорость пульсовой волны. С каждым ударом сердца кровь разносится по артериальной сети по всему организму. Чем более жесткие артерии, тем выше скорость кровотока. Измеряя скорость пульсовой волны, мы можем судить об эластичности сосудистой стенки. Обычно измерение проводится при помощи специального прибора, имеющего чувствительный датчик, который надевается на палец.
Толщина комплекса «интима-медиа» сонной артерии. Внутренний слой артерии, выстилающий ее просвет, называется интима. Он обеспечивает гладкость поверхности, непосредственно соприкасающейся с кровью. Медиа – это средний слой артериальной стенки. Он состоит из мышечных и эластических волокон и обеспечивает упругость. Чем толще эти два слоя, тем больше артериальная стенка изменена отложениями холестерина. Толщина стенки измеряется при помощи сосудистого ультразвукового исследования. Исследование сонной артерии на шее считается наиболее показательным.
Фрамингемская шкала. В крупнейшее Фрамингемское исследование были включены тысячи участников с 1948 года. Данные, полученные исследователями, были положены в основу так называемой Фрамингемской шкалы 10-летнего риска возникновения сердечно-сосудистых заболеваний. При помощи этой шкалы также можно определить возраст Ваших артерий.
Как снизить риск развития атеросклероза?
Предрасположенность к развитию атеросклероза и заболеваниям сердечно-сосудистой системы наследуется от родителей. Если в семье есть родственники, страдающие заболеваниям сердца и сосудов, риск развития атеросклероза увеличивается. Атеросклероз – процесс непрерывный. Поэтому риск сосудистых осложнений повышается с возрастом. Эти факторы риска – возраст и наследственность – называются неконтролируемыми. Для уменьшения риска мы можем снизить влияние контролируемых факторов развития атеросклероза, таких как:
– Высокий уровень холестерина (особенно ЛПНП, или «плохого» холестерина)
– Курение и пассивное курение
– Высокое артериальное давление
– Сахарный диабет
– Ожирение
– Низкая физическая активность
Здоровый образ жизни способствует защите артерий. Необходимо бросить курить. Ешьте здоровую пищу и регулярно занимайтесь физкультурой. В ряде случаев не обойтись без приема препаратов и хирургических процедур.
Изменение стиля жизни помогут Вам предотвратить или замедлить прогрессирование атеросклероза.
– Употребление здоровой пищи. Здоровое питание, основанное на потреблении фруктов, овощей и цельно-зерновых культур – продуктов, содержащих малое количество насыщенных жиров, холестерина и соли – поможет вам контролировать вес, уровень кровяного давления и уровень холестерина крови. Подробнее…
– Физические нагрузки. Регулярные физические нагрузки обеспечивают более эффективное использование кислорода вашими мышцами. Регулярные занятия физкультурой способствуют улучшению циркуляции крови в организме и дают стимул для развития новых кровеносных сосудов, которые являются естественными обходными путями кровотоку (естественными шунтами) при наличии сужений – коллатеральные сосуды. Подробнее…
– Отказ от курения. Курение повреждает Ваши артерии. Если Вы курите, прекращение курения – лучший выбор, чтобы предотвратить прогрессирование атеросклероза и уменьшить риск сосудистых осложнений. Подробнее…
– Контроль над стрессом. С одной стороны, необходимо уменьшить вероятность попадания в стрессовые ситуации, но главное – это повышение стрессоустойчивости. Возможно, целесообразной будет помощь психолога, можно воспользоваться специальными методиками, например, мышечной релаксацией, дыхательными техниками. Подробнее…
Если вы имеете высокий уровень холестерина крови, высокое артериальное давление, сахарный диабет и другие хронические заболевания, работайте вместе с вашим доктором над лечением этих состояний и улучшением общего здоровья. Запишитесь на прием.
Аневризма
Чем опасна аневризма?
Аневризма сосудов головного мозга представляет собой выпячивание стенки артерии, образуя так называемый мешок. Стенка сосуда состоит из трех слоев — мышечный слой, эластическая мембрана, соединительная ткань. А стенка аневризмы имеет только соединительную ткань, поэтому сосуд в этом месте очень тонкий. В любой момент аневризма может разорваться, и человек умирает. Процент умирающих от этой болезни высокий — до 75%.
Аневризма может быть не только в головном мозге, у молодых людей часто бывает аневризма грудной аорты — травматическая. Она возникает, например, после автомобильных аварий или других травм.
Аневризма — это бессимптомное заболевание, очень часто ее называют бомбой замедленного действия. Человек может не подозревать о ее существовании многие годы и лишь случайно обнаружить, сделав МРТ или КТ сосудов головного мозга, УЗИ или рентген. Этих людей по праву можно назвать счастливчиками, т.к. они могут пойти на операцию и тем самым сохранить себе жизнь. Но в большинстве случаев, о существовании аневризмы люди узнают уже слишком поздно.
От аневризмы, например, умерли известные люди, многие из них в достаточно молодом возрасте: Альберт Эйнштейн, Роберт Кох, Шарль де Голль, Андрей Миронов, Женя Белоусов и др.
Аневризмы бывают разного размера. Небольшие аневризмы составляют менее 11 миллиметров в диаметре, средние аневризмы — 11-25 миллиметров, и гигантские аневризмы — больше 25 мм в диаметре.
Болезнь может поражать как молодых, так и пожилых людей (чаще встречается у лиц в возрасте 50 лет). Поэтому всем, у кого повышается давление и высокий холестерин в крови, нужно обязательно периодически делать МРТ сосудов головного мозга.
Если в результате обследования болезнь обнаружили, то лечение одно — хирургическое, никакими другими средствами аневризму не вылечить. Важно чтобы операция производилась в сосудистом центре, имеющем опыт подобных операций, минимальные показатели летальности, инвалидизации, осложнений.
Причины возникновения аневризмы сосудов головного мозга.
В настоящее время единой теории происхождения аневризм нет. Большинство авторов сходятся во мнении, что происхождение аневризм многофакторное. Выделяют так называемые предрасполагающие и производящие факторы.
К предрасполагающим относятся те факторы, в результате которых происходит изменение нормальной сосудистой стенки:
- наследственный фактор — врожденные дефекты в мышечном слое церебральных артерий (дефицит коллагена III типа), чаще наблюдаемые в местах изгибов артерий, их бифуркации или отхождения от артерии крупных ветвей. Вследствие этого церебральные аневризмы часто сочетаются с другой патологией развития: поликистозом почек, гипоплазией почечных артерий, коарктацией аорты и др.
- травма артерии
- бактериальная, микотическая, опухолевая эмболия
- воздействие радиации
- атеросклероз, гиалиноз сосудистой стенки.
На сегодняшний день профилактики возникновения аневризмы не существует. Люди с таким диагнозом диагнозом должны тщательно следить за своим давлением, не курить и не употреблять наркотические вещества.
Возврат к списку
Симптомы, лечение и причины васкулита
Обзор
Что такое васкулит?
Васкулит — это воспаление кровеносных сосудов тела. Васкулит может поражать очень мелкие кровеносные сосуды (капилляры), кровеносные сосуды среднего размера или крупные кровеносные сосуды, такие как аорта (основной кровеносный сосуд, выходящий из сердца).
При воспалении кровеносные сосуды могут ослабевать и увеличиваться в размерах, что может привести к аневризмам. Сосуды также могут стать настолько тонкими, что разорвутся, что приведет к кровотечению в ткани.Васкулит также может вызывать сужение кровеносных сосудов до полного закрытия (так называемая окклюзия). Если кровоток в сосуде с васкулитом уменьшается или прекращается, ткани, которые получают кровь из этого сосуда, повреждаются и начинают умирать.
Симптомы и причины
Что вызывает васкулит?
В большинстве случаев точная причина неизвестна; однако очевидно, что иммунная система (система, которая поддерживает здоровье тела) играет большую роль. Хотя иммунная система обычно работает для защиты тела, иногда она может стать «сверхактивной» и в конечном итоге атаковать части тела.В большинстве случаев васкулит что-то вызывает иммунную или «аллергическую» реакцию в стенках кровеносных сосудов. Вещества, вызывающие аллергические реакции, называются антигенами. Иногда определенные лекарства или болезни могут действовать как антигены и запускать этот процесс.
Каковы симптомы васкулита?
Общие симптомы включают:
Дополнительные симптомы могут возникать в зависимости от области тела, пораженной васкулитом. Если кровеносный сосуд на коже при васкулите небольшой, сосуд может разорваться и вызвать крошечные участки кровотечения в ткани.Эти области будут выглядеть на коже в виде маленьких красных или пурпурных точек. Если воспаляется более крупный сосуд в коже, он может опухнуть и образовать узелок (комок или массу ткани), который можно почувствовать, если кровеносный сосуд находится близко к поверхности кожи.
Диагностика и тесты
Как диагностируется васкулит?
Диагноз васкулита основывается на истории болезни человека, текущих симптомах, полном физическом обследовании и результатах специализированных лабораторных исследований. Врач может проверить наличие аномалий крови, которые могут возникнуть при наличии васкулита.К этим отклонениям относятся:
- Анемия (пониженное количество эритроцитов)
- Высокое количество лейкоцитов
- Высокое количество тромбоцитов
- Признаки проблем с почками или печенью
Анализы крови также могут идентифицировать иммунные комплексы или антитела (способы, которыми организм борется с тем, что он считает угрозой), которые могут быть связаны с васкулитом. Дополнительные тесты могут включать рентген, биопсию тканей, сканирование кровеносных сосудов и сердца.
Ведение и лечение
Как лечится васкулит?
Точное лечение васкулита зависит от конкретного типа васкулита и пораженных участков / органов.Некоторые меры, которые могут потребоваться, включают использование кортикостероидов, таких как преднизон. При более серьезных типах васкулита также используются другие лекарства, подавляющие иммунную систему. У этих лекарств есть свои побочные эффекты, и за этим лечением нужно очень внимательно следить.
ЧТО ВЫЗЫВАЕТ СЛАБЫЕ КАПИЛЛЯРЫ ?: Томас Р. Витерс, доктор медицины: общий и сосудистый хирург
Есть ли на вашей коже крошечные нитевидные вены? Если это так, то эти вены могут быть слабыми капиллярами, и Венский центр в Маунт-Плезант, Южная Каролина предлагает несколько вариантов лечения, которые помогут их удалить.Есть много факторов, которые способствуют тому, что вызывает слабость капилляров, некоторые из которых действительно можно предотвратить.
Что такое слабые капилляры?
Слабые капилляры, также называемые сломанными капиллярами, сосудистыми звездочками или телеангиэктазиями, представляют собой тонкие кровеносные сосуды, которые были повреждены или расширены. Из-за повреждения или расширения капилляры более заметно выглядят как крошечные нитевидные прожилки на поверхности кожи.
Что их вызывает?
Генетика
Генетика является основным фактором, вызывающим ослабление капилляров.Если у вас есть семейная история слабых кровеносных сосудов или заболеваний, вызывающих слабость кровеносных сосудов, то это может быть связано с генетической причиной.
Старение
С возрастом в коже будет меньше коллагена и меньше эластичности, поэтому она станет тоньше и эластичнее. Это изменение кожи приводит к тому, что капилляры становятся уязвимыми для солнечных лучей и других повреждений кожи.
Солнце Урон
Повторное пребывание на солнце, приводящее к солнечным ожогам, — еще один фактор, вызывающий ослабление капилляров.Ультрафиолетовые (УФ) лучи разрушают коллаген, и капилляры становятся более заметными на поверхности кожи. Ущерб от хронического солнечного ожога заставляет кожу восстанавливаться и восстанавливаться за счет образования новых капилляров. После многократного пребывания на солнце и восстановления в коже будет меньше коллагена, чем раньше, а капилляры станут более уязвимыми и / или поврежденными.
Травма кожи
Повторные травмы кожи также могут вызвать ослабление капилляров. Повседневные занятия, такие как агрессивное очищение кожи, отшелушивание или даже появление прыщей, могут ослабить капилляры.Точно так же люди, страдающие травмами ног, подвержены риску ослабления капилляров из-за изменений кровотока в результате травмы.
Образ жизни
Стоять и сидеть большую часть рабочего дня может быть еще одним фактором. Работа весь день может ослабить капилляры, потому что вены на ногах работают намного тяжелее, обеспечивая циркуляцию крови обратно к сердцу. Сидение большую часть дня ослабляет капилляры, потому что существует высокий риск блокирования кровообращения, что приведет к повышению артериального давления.
Гормоны
Гормональные изменения также являются причиной ослабления капилляров. Изменения уровня прогестерона и эстрогена увеличивают кровоток в организме за счет образования кровеносных сосудов.
Поговорите с нашими экспертами
В Венском центре в Маунт-Плезант, Южная Каролина, мы предлагаем варианты лечения, которые помогут вам решить различные проблемы, связанные с венами. Свяжитесь с нами сегодня, чтобы записаться на консультацию и узнать больше!
Сосудистая система 1: анатомия и физиология
Сосудистая система снабжает организм кислородом и выводит отходы через пять типов кровеносных сосудов.В этой статье, первой в серии из трех частей, обсуждаются анатомия и физиология сосудов
Аннотация
Сосудистая сеть — это сеть кровеносных сосудов, соединяющих сердце со всеми другими органами и тканями тела. Артерии и артериолы несут богатую кислородом кровь и питательные вещества от сердца к органам и тканям, а венулы и вены несут дезоксигенированную кровь обратно к сердцу. Обмен газов и перенос питательных веществ между кровью и тканями происходит в капиллярах.Четкое понимание того, как работает сосудистая сеть, является ключом к пониманию того, что с ней может пойти не так. Эта первая статья из серии из трех частей посвящена анатомии и физиологии; в части 2 и части 3 обсуждается патофизиология сосудистой системы.
Образец цитирования: Jarvis S (2018) Сосудистая система 1: анатомия и физиология. Nursing Times [онлайн]; 114: 4, 40-44.
Автор: Селина Джарвис — медсестра-исследователь и бывший научный сотрудник Мэри Сикол в Кингстонском университете и Лондонском университете Святого Георгия, а также King’s Health Partners, Фонд Гая и Сент-Томаса.
Введение
Организму необходимы кислород и питательные вещества, а также необходимо удалять продукты жизнедеятельности для поддержания метаболической стабильности. Сосудистая система играет решающую роль в доставке кислорода и питательных веществ к каждому органу и ткани, а также в удалении продуктов жизнедеятельности через ряд кровеносных сосудов. Вместе с сердцем, которое действует как насос, он образует сердечно-сосудистую систему (Jarvis and Saman, 2018). Артерии, выходящие из сердца с насыщенной кислородом кровью, обеспечивают кислород, питательные вещества, гормоны и другие вещества по всему телу.Вены, покидающие органы и ткани, возвращаются в сердце, неся метаболические отходы.
Пять классов кровеносных сосудов
Существует пять классов кровеносных сосудов: артерии и артериолы (артериальная система), вены и венулы (венозная система) и капилляры (мельчайшие кровеносные сосуды, связывающие артериолы и венулы через сети внутри органов и тканей) (рис. 1) . Артерии описываются как «разветвляющиеся» или «разветвляющиеся» сосуды, поскольку крупные артерии (например, аорта) разветвляются на более мелкие артерии и артериолы.Вены описываются как «сходящиеся» или «соединяющиеся» сосуды, поскольку венулы и вены соединяются для возврата крови к сердцу через самые крупные вены (такие как верхняя и нижняя полые вены) (Marieb and Hoehn, 2015). Капилляры находятся в тесном контакте с тканями, снабжая их питательными веществами и удаляя продукты жизнедеятельности через свои тонкие стенки на клеточном уровне. В таблице 1 подробно описаны функции пяти типов кровеносных сосудов.
Строение сосудов
Кровеносные сосуды, за исключением самых мелких, состоят из трех слоев: внутренней оболочки, средней оболочки и внешней оболочки (или адвентиции).
Туника внутренняя
Внутренняя оболочка (самый внутренний слой) представляет собой единый слой плоских эпителиальных клеток, называемых эндотелием; эта гладкая подкладка в прямом контакте с кровью оказывает небольшое сопротивление кровотоку (Marieb and Hoehn, 2015). Эндотелиальные клетки могут быть легко повреждены гипертонией, токсинами, такими как сигаретный дым, или гипергликемией; это повреждение может привести к атеросклерозу. Эти нежные клетки покоятся на тонком слое соединительной ткани, состоящей из эластина и коллагена (эластичные и структурные опорные волокна), которые прикрепляют внутреннюю оболочку к средней оболочке.Эндотелий регулирует кровоток и препятствует свертыванию; он производит химические вещества, такие как оксид азота, которые помогают регулировать кровоток, расслабляя гладкие мышцы кровеносных сосудов.
Tunica media
Срединная оболочка (средний слой) занимает большую часть стенки артериального сосуда и состоит из гладких мышечных волокон и эластина. Именно здесь активированная симпатическая нервная система может стимулировать сокращение гладких мышечных волокон, вызывая сужение кровеносных сосудов (сужение сосудов) и уменьшая кровоток (Marieb and Hoehn, 2015).Когда симпатические нервы подавлены, мышечные волокна средней оболочки расслабляются, кровеносные сосуды увеличиваются в диаметре (вазодилатация) и увеличивается кровоток.
Туника внешняя
Наружная оболочка (внешний слой) состоит в основном из волокон соединительной ткани, которые защищают кровеносные сосуды и прикрепляют их к окружающим тканям. В более крупных кровеносных сосудах дополнительные мелкие сосуды — vasa vasorum — снабжают кровью и питательными веществами внешнюю оболочку и среднюю оболочку оболочки.
Анатомия сосудистой сети
Артериальная система
Артерии снабжают организм насыщенной кислородом кровью — за исключением легочных артерий от сердца; они несут дезоксигенированную кровь в легкие и пупочную артерию, по которой деоксигенированная кровь идет от плода к плаценте.Кровь проходит от артерий к артериолам и далее к капиллярам, где происходит газообмен.
Самая большая артерия — это аорта, которая проходит от левого желудочка вниз по левой стороне тела. Он делится на четыре основные области: восходящую аорту, дугу аорты, грудную аорту и брюшную аорту. В таблице 2 перечислены основные ответвления от аорты.
Артерии можно разделить на эластичные артерии, мышечные артерии и артериолы. Эластические артерии самые крупные (1-2.5 см в диаметре) и содержат большое количество эластина, а также гладких мышц. У них большой просвет с низким сопротивлением кровотоку, они могут расширяться и отскакивать, чтобы приспособиться к изменениям объема крови.
Мышечные артерии регулируют местный кровоток и доставляют кровь к отдельным органам. Они имеют диаметр от 0,3 до 1 см и имеют больше гладких мышц, но меньше эластина, чем эластичные артерии.
Артериолы — самые маленькие артерии (0,01-0,3 мм в диаметре). В определенных областях у них есть все три сосудистых слоя (внутренняя оболочка, средний и внешний).Когда они расположены близко к капиллярам, они составляют единственный слой гладких мышц, покрывающий эндотелиальные клетки. Кровоток в капилляры определяется диаметром артериол и может увеличиваться за счет расширения сосудов.
Венозная система
Вены — это тонкие эластичные сосуды, которые служат резервуаром крови. Им не нужно большое количество эластина и гладких мышц, поскольку они транспортируют кровь с низким давлением обратно к сердцу. У них большой просвет, а также клапаны, обеспечивающие односторонний приток крови к сердцу.
Венулы имеют диаметр 8–100 мкм, самые большие из них имеют тонкую внешнюю оболочку и среднюю оболочку, состоящую из двух или трех слоев гладкомышечных клеток. Венулы соединяются, образуя вены, в которых внешняя оболочка, состоящая из толстых коллагеновых пучков, является самым большим слоем. Самые большие вены — верхняя и нижняя полые вены — имеют большую внешнюю оболочку, дополнительно утолщенную гладкими мышечными связями (Marieb and Hoehn, 2015). Венозная система представляет собой нерегулярную сеть, которая имеет тенденцию повторять ход артерий.
Капилляры
Капилляры можно сравнить с самыми маленькими ветвями дерева и соединять артериолы с венулами. Артерии делятся на артериолы, которые, в свою очередь, делятся на капилляры. Они возвращают кровь в венулы, которые соединяются с более крупными венами и, в конечном итоге, с верхней или нижней полой веной. Существует три основных типа капилляров: непрерывные, окончатые и синусоидальные. В таблице 3 перечислены их особенности и приведены примеры их расположения в организме.
Капилляры действуют как полупроницаемая мембрана, обеспечивающая диффузию газов и перенос питательных веществ и продуктов жизнедеятельности. Единственный слой сплюснутых эндотелиальных клеток капилляров способствует обмену веществ между капиллярами и тканями. Газы, такие как O2 и CO2, продукты метаболизма, лактат, глюкоза и другие питательные вещества переносятся через стенки капилляров через небольшие щели в эндотелиальных клетках, известные как поры или фенестрации. Чтобы капилляры не теряли жизненно важные вещества, такие как белки плазмы, щели в эндотелиальных клетках меньше, чем эти белки.
Движение жидкости между капиллярами и тканями
Как происходит газообмен и перенос питательных веществ между капиллярами и тканями? Согласно принципу Старлинга (названному в честь физиолога Эрнеста Старлинга, описавшего его в 1896 году), движение жидкости через стенки капилляров регулируется гидростатическим давлением и онкотическим давлением.
Как и любая жидкость, проталкиваемая через ограниченное пространство, кровь в капилляре оказывает давление на стенку сосуда из-за давления, которое оказывает кровь, выходящая из артериолы, вверх по потоку.Артериальное давление (АД) создает гидростатическое давление, которое выталкивает жидкость из пор капилляра в интерстициальный отсек. Размер пор в капилляре определяет, доставляются ли определенные питательные вещества в определенные ткани. Гидростатическое давление является самым высоким на артериальном конце и самым низким на венозном конце капилляра.
Другая сила воздействия — онкотическое давление, в основе которого лежит принцип осмоса; это пассивное движение воды через полупроницаемую мембрану из области с низкой концентрацией растворенного вещества в область с высокой концентрацией растворенного вещества с целью достижения равновесия.В крови белки плазмы, которые не могут легко проходить через стенки капилляров, оказывают осмотическое давление, которое имеет тенденцию втягивать жидкость из окружающей ткани (в которой концентрация воды выше) в капилляр (в котором концентрация воды ниже). Это называется онкотическим давлением.
Рис. 2 иллюстрирует взаимодействие между гидростатическим и онкотическим давлением. На артериальном конце капилляра гидростатическое давление превышает онкотическое, поэтому жидкость выходит из капилляра в интерстициальный отсек.На венозном конце капилляра две силы меняются местами, поэтому жидкость возвращается из ткани в капилляр.
В последние годы принцип скворца оспаривается. Требуется дополнительная работа, чтобы полностью понять сложные процессы, происходящие в капиллярах (Levick and Michel, 2010).
Еще одним важным фактором является архитектура капилляров, которая варьируется в зависимости от их расположения в организме и влияет на их проницаемость (Таблица 3).Существуют локальные различия в переносе жидкости между капиллярами; например, в клубочках (где капилляры снабжают и отводят отдельные почечные образования) капилляры пористые и, следовательно, очень проницаемые. Напротив, у гематоэнцефалического барьера в головном мозге очень плотная структура капилляров снижает их проницаемость.
Физиологическая регуляция АД
НаBP, который имеет решающее значение для поддержания перфузии органов, влияют:
- Общий объем крови в организме;
- Сердечный выброс — количество крови, выбрасываемое сердцем за одну минуту;
- Сопротивление периферических сосудов (PVR), сопротивление потоку крови в артериальной системе, на которое влияют такие факторы, как длина сосуда, диаметр просвета и вязкость крови.
АД может зависеть от изменения сердечного выброса или ЛСС. Важным показателем является среднее артериальное давление (САД), которое представляет собой давление, которое продвигает кровь к тканям с каждым сердечным циклом и создает перфузионное давление в органах.
Существуют различные краткосрочные и долгосрочные физиологические механизмы, регулирующие АД, обобщенные на рис. 3 и описанные ниже.
Реакция барорецептора
Вазомоторный центр в продолговатом мозге головного мозга, в котором находится большинство симпатических нейронов нервной системы, играет ключевую роль в регулировании тонуса сосудов.Он передает сигналы по симпатическим нервным волокнам к гладким мышцам сосудов, в основном на уровне артериол. Это приводит к сужению сосудов или расширению сосудов с соответствующими эффектами на АД и кровоток к тканям.
Изменения АД обнаруживаются датчиками механического давления (барорецепторами), обнаруженными в артериальной стенке каротидного синуса (участок между внутренней и внешней сонными артериями) и дуге аорты. Если АД внезапно повышается, стенки этих сосудов расширяются, что увеличивает частоту нервных импульсов, посылаемых в сосудодвигательный центр.Вазомоторный центр подавляется, вызывая рефлекторную вазодилатацию (снижение тонуса сосудов из-за меньшей активности симпатических нервов) и снижение АД.
И наоборот, если АД падает, уменьшение растяжения артериальных стенок вызывает снижение активности барорецепторов и достигает высшей точки в рефлекторной вазоконстрикции и повышении АД. Это кратковременный ответ барорецепторов, регулирующий АД.
Ответ хеморецептора
Подобное явление происходит через химически индуцированный рефлекс через хеморецепторы, которые обнаруживаются в специализированных клетках артерий шеи (общие сонные артерии) и дуги аорты.Эти периферические хеморецепторы преимущественно обнаруживают изменения уровня кислорода, углекислого газа и pH (только каротидные тела). Наряду с центральными хеморецепторами, обнаруженными в головном мозге, они контролируют дыхание и поддерживают кислородный и кислотно-щелочной статус. Однако они также могут влиять на сердечно-сосудистую функцию либо напрямую, контролируя вазомоторный центр в головном мозге, либо косвенно через рецепторы растяжения легких (Klabunde, 2018).
Активация ренин-ангиотензин-альдостероновой системы
Почки и надпочечники играют решающую роль в долгосрочном регулировании АД, в котором участвует гормональная система, известная как ренин-ангиотензин-альдостероновая система (РААС).РААС активирует симпатическую нервную систему и регулирует уровень натрия и АД в плазме и нацелен на многие препараты, предназначенные для контроля АД и лечения сердечных заболеваний, включая ингибитор ангиотензинпревращающего фермента (АПФ) рамиприл или блокатор рецепторов ангиотензина II ирбесартан.
РААС начинается с расщепления ангиотензиногена (протеина плазмы, вырабатываемого печенью) ренином (фермент, вырабатываемый почками). Специализированные клетки, составляющие юкстагломерулярный аппарат почек, могут определять изменения АД.Когда он низкий, высвобождается ренин, вызывая каскад ферментативных реакций: ангиотензиноген производит неактивный пептид, называемый ангиотензином I; АПФ (фермент, вырабатываемый легкими) превращает ангиотензин I в ангиотензин II, сильнодействующее сосудосуживающее средство, которое вызывает повышение АД.
Ангиотензин II также может вызвать выработку надпочечниками альдостерона, минералокортикоидного гормона, который посылает сигналы через свой рецептор в почках. Это приводит к реабсорбции натрия и регуляции воды, увеличивает объем крови и, в конечном итоге, повышает АД.
Кроме того, гипоталамо-гипофизарная ось выделяет антидиуретический гормон, другой гормон, важный для баланса жидкости, который стимулирует почки к экономии воды. В тяжелых условиях, таких как кровотечение, вырабатывается больше антидиуретического гормона. Это может вызвать сужение сосудов и помочь восстановить падающее АД (Marieb and Hoehn, 2015).
Ауторегуляция местного кровотока
Некоторые органы и ткани способны автоматически регулировать собственный кровоток, изменяя диаметр артериол (Marieb and Hoehn, 2015).Без ауторегуляции снижение перфузионного давления может привести к гибели клеток, в то время как высокое перфузионное давление может повредить хрупкие кровеносные сосуды. Для некоторых органов, особенно для почек, сердца и мозга, эта ауторегуляция местного кровотока имеет решающее значение.
В органе, способном к ауторегуляции, когда давление перфузии падает (что привело бы к падению кровотока), орган реагирует снижением сосудистого сопротивления посредством локальной вазодилатации, что приводит к увеличению кровотока.Этот ответ может быть опосредован метаболическими, миогенными или эндотелиальными механизмами (Таблица 4).
Не все органы или ткани способны к ауторегуляции, и в «пассивном» сосудистом русле падение перфузионного давления и, в конечном итоге, кровотока просто не корректируется.
Заключение
Кровеносные сосуды сосудистой сети работают вместе по замкнутому контуру с сердцем, доставляя кислород и питательные вещества в организм и выводя продукты жизнедеятельности. Различные анатомические и физиологические особенности артерий, артериол, вен, венул и капилляров позволяют каждому правильно выполнять свои функции.АД и жизненная перфузия органов поддерживаются посредством ряда механизмов, задействованных барорецепторами, хеморецепторами, РААС и гипоталамо-гипофизарной системой. Понимание этих физиологических механизмов помогает понять, как различные заболевания (например, атеросклероз) влияют на сосудистую сеть и как их лечить. Части 2 и 3 этой серии статей посвящены патофизиологии сосудистой системы.
Ключевые моменты
- Сосудистая сеть работает с сердцем, снабжая организм кислородом и питательными веществами и удаляя продукты жизнедеятельности
- Есть пять классов кровеносных сосудов: артерии, артериолы, вены, венулы и капилляры
- Капилляры обеспечивают диффузию газов и перенос питательных веществ и продуктов жизнедеятельности между кровью и тканями
- Кровоток и артериальное давление регулируются нервными, химическими и гормональными механизмами
- Некоторые органы и ткани могут автоматически регулировать собственный кровоток
Klabunde RE (2018) Концепции физиологии сердечно-сосудистой системы .
Levick JR, Michel CC (2010) Микроваскулярный обмен жидкости и пересмотренный принцип Старлинга. Сердечно-сосудистые исследования ; 87: 2, 198-210.
Мариеб EN, Hoehn KN (2015) Анатомия и физиология человека (10-е изд.). Лондон: Пирсон.
Ультраструктура кровеносных сосудов — артерий — вен
У среднего человека в теле примерно шесть литров крови.Эта кровь переносится несколькими различными типами кровеносных сосудов, каждый из которых выполняет свою роль в циркуляции крови по телу.
Есть три основных типа судов; артерии, вены и капилляры. Артерии (за исключением легочной артерии) доставляют оксигенированной крови к тканям. В тканях обмен кислорода и питательных веществ осуществляется капиллярами. Капилляры также возвращают деоксигенированную кровь в вены, которые возвращают ее к сердцу (за исключением легочных вен).
Рис. 1.0 — Обзор сосудов, участвующих в кровообращении. [/ caption]В этой статье мы проследим путь крови по телу, исследуя структуру и функции основных типов кровеносных сосудов.
Стенки емкости можно разделить на три части; tunica intima (самая внутренняя), tunica media и tunica adventitia. Каждый должен быть рассмотрен.
Артериальная система
В целом артериальная система забирает насыщенную кислородом кровь от сердца и доставляет ее в капилляры, где может происходить обмен кислорода и питательных веществ.
В организме есть четыре основных типа артерий, каждая из которых имеет различную структуру и функцию. Мы рассмотрим каждый из них более подробно (в порядке уменьшения размера).
Большие эластичные (проводящие) артерии
Рис. 1.1 — Компоненты стенки артерии. [/ caption]Это самые большие артерии в организме, расположенные ближе всего к сердцу. Они служат для того, чтобы «проводить» кровь от сердца к участкам тела, где она может быть распределена.
Эластичные артерии включают большинство названных сосудов, окружающих сердце, таких как аорта и легочная артерия .
Структура:
- Tunica Intima : Эндотелиальные клетки с тонким субэндотелием соединительной ткани и прерывистыми эластичными пластинками.
- Tunica Media : Среда оболочки состоит из 40-70 окончатых эластичных мембран с гладкомышечными клетками и коллагеном между этими пластинками.Это самая толстая часть эластичной артерии.
- Tunica Adventitia : Тонкий слой соединительной ткани, содержащий лимфатические, нервные и vasa vasorum (кровеносные сосуды, которые снабжают кровью артерию — артериям нужна кровь, чтобы выжить, как и любой другой ткани!)
Medium Muscular ( Разводящие) артерии
Из крупных эластических артерий кровь поступает в более мелкие, распределяющие артерии. Они распределяют кровь по частям тела.
Средние мышечные артерии похожи по строению на крупные эластические артерии.
Структура:
- Tunica Intima : состоит из эндотелия, субэндотелиального слоя и толстой эластичной пластинки.
- Tunica Media : Состоит из примерно 40 слоев гладких мышц, соединенных щелевыми соединениями, чтобы обеспечить скоординированное сокращение.
- Tunica Adventitia : Тонкий слой соединительной ткани, содержащий второстепенные сосуды сосудов, лимфатические и нервные волокна.
Артериолы
Артериолы входят в состав микроциркуляции . Они несут кровь от мышечных артерий к метартериолам.
Структура :
Артерии диаметром менее 0,1 мм классифицируются как артериолы. Обычно они имеют около 3 слоев гладкомышечных клеток, а внутренняя эластичная пластинка отсутствует. Наружная эластическая пластинка присутствует только в более крупных артериолах.
Метартериолы
Артерии, снабжающие капиллярное русло, известны как метартериолы .
Вместо того, чтобы иметь непрерывный слой из гладкомышечных клеток , в определенных точках расположены промежуточные кольца гладких мышц. Эти кольца известны как прекапиллярные сфинктеры , , которые сокращаются, чтобы контролировать кровоток в капиллярном ложе.
[старт-клиника]
Клиническая значимость: прекапиллярные сфинктеры
Прекапиллярные сфинктеры очень важны для контроля перфузии тканей . Когда организм выполняет определенные действия, эти структуры могут ограничивать кровоток в определенных областях и поощрять его к другим.
Например, при беге скелетной мышце требуется намного больше крови, чем обычно. Чтобы приспособиться к этому, прекапиллярные сфинктеры в скелетных мышцах расслабляются, чтобы увеличить кровоток .
[окончание клинической]
Капилляры
Капилляры состоят из одного слоя эндотелия и его конкордантной базальной мембраны.
Они специально адаптированы для обеспечения короткого расстояния диффузии для обмена питательных веществ и газов с тканями, которые они поставляют.
Есть три типа капилляров; непрерывный , фенестрированный и синусоидальный , каждый из которых имеет промежутки различного размера между эндотелиальными клетками.
Эти промежутки действуют как сито, контролирующее, какие молекулы и структуры могут покидать капилляр. Например, в непрерывных капиллярах (расположенных в скелетных мышцах ) может уходить только вода и определенные ионы. В синусоидальных капиллярах (расположенных в печени ) могут выходить более крупные структуры, такие как клетки и белки.
Рис. 1.2. Три различных типа капилляров. [/ caption]Венозная система
Венозная система забирает дезоксигенированную кровь из капилляров и доставляет ее к сердцу (за исключением легочных вен). Из сердца кровь может перекачиваться в легкие и повторно насыщаться кислородом.
Подобно артериальной системе, венозная система состоит из различных сосудистых структур. Мы рассмотрим каждый из них более подробно (в порядке возрастания размера по мере удаления от капилляров).
Посткапиллярные венулы
Посткапиллярная венула получает кровь из капилляров и впадает в венулу . Кроме того, окружающая тканевая жидкость имеет тенденцию стекать в них, поскольку их давление ниже, чем давление в капиллярах или ткани.
Структура:
Стенка представляет собой эндотелиальную выстилку с ассоциированными перицитами и диаметром 10-30 мкм. Это похоже на структуру капилляров, но посткапиллярные венулы более проницаемы, что делает их предпочтительным местом миграции белых кровяных телец (e.грамм. к участкам заражения).
[старт-клиника]
Клиническая значимость: воспаление и посткапиллярные венулы
Во время воспаления давление в венулах фактически становится на выше, чем на , чем в окружающем интерстиции . Это позволяет жидкости просачиваться в место воспаления вместе с воспалительными цитокинами и лейкоцитами.
[окончание клинической]
Венулы
Венулы непрерывные с посткапиллярными венулами.Они продолжают отводить кровь от ложа капилляров. Многие венулы объединяют , образуя вену.
Структура :
Эндотелий связан с перицитами или тонкими гладкомышечными клетками (начало средней оболочки), образуя очень тонкую стенку. Венулы могут иметь диаметр до 1 мм. Они также содержат клапаны , которые сжимаются, чтобы ограничить ретроградный транспорт крови.
Жил
Вены — это основные сосуды венозной системы .Это последний шаг на пути к возвращению крови к сердцу.
Структура :
Рис. 1.3 — Структура стенки жилы. [/ caption]Вены обычно имеют больший диаметр и более тонкую стенку, чем соответствующая артерия. В стенке сосуда больше соединительной ткани, меньше эластичных и мышечных волокон.
Вены незначительно различаются по структуре в зависимости от их размера:
- Малая и средняя вены имеют хорошо развитую адвентициальную оболочку и тонкую внутреннюю и среднюю оболочки.
- Крупные вены имеют диаметр более 10 мм и более толстую внутреннюю оболочку. У них хорошо развита продольная гладкая мускулатура адвентициальной оболочки. Среда имеет круглую гладкую мускулатуру, которая обычно не выделяется, за исключением поверхностных вен ног.
Вены содержат клапанов , которые в первую очередь предотвращают обратный ток крови. Они также действуют вместе с сокращением мышц, сжимая вены, чтобы продвигать кровь к сердцу.
Venae Comitantes
Venae comitantes — глубокие парные вены, заключенные вместе с артерией в одно влагалище. Пульсация артерии способствует венозному возврату в парные вены.
НАПРЯЖЕНИЕ КРОВЯНЫХ СОСУДОВ: УРАВНЕНИЕ ЛАПЛАСА
НАПРЯЖЕНИЕ КРОВЯНЫХ СОСУДОВ: УРАВНЕНИЕ ЛАПЛАСАНАПРЯЖЕНИЕ В СОСУДАХ: УРАВНЕНИЕ ЛАПЛАСА
Введение: Замкнутая система кровообращения позвоночных состоит из артерий, вен и капилляров.Артерии имеют толстые стенки и несут кровь от сердца. Вены несут кровь к сердцу. Капилляры — это маленькие трубочки которые соединяют артериолы (мелкие артерии) и венулы (мелкие вены).
Важность: мы можем использовать уравнение, описывающее натяжение стенки полого цилиндра, чтобы собрать информацию о конструкции кровеносных сосудов и понять, почему типы кровеносных сосудов различаются по толщине и размеру.
Вопрос: Как влияет на натяжение стенок кровеносных сосудов их толщина и размер? Имеет ли смысл размер и толщина кровеносных сосудов, учитывая их особую роль?
Переменные:
т | напряжение стенки кровеносного сосуда (кг / с 2 |
р | радиус кровеносного сосуда (мм) |
п. | Давление на стенке сосуда (кПа) |


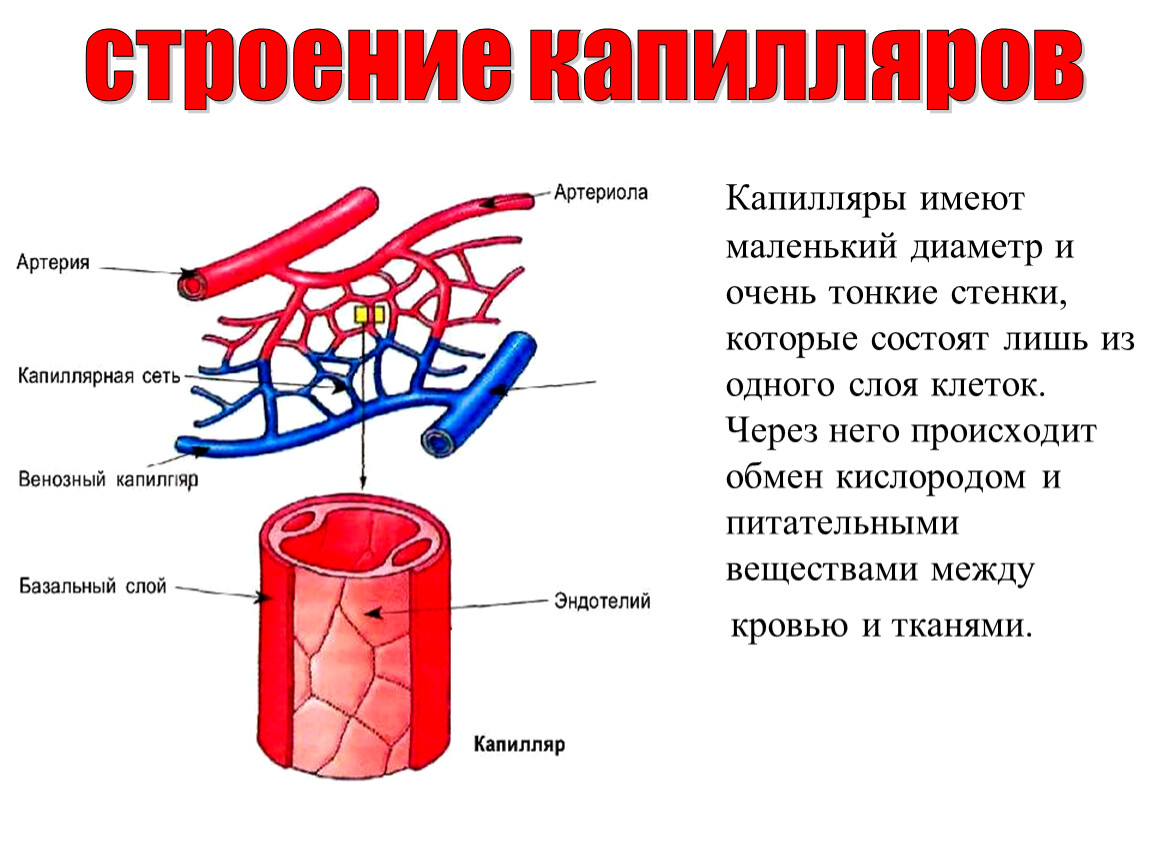 Он помогает улучшить краткосрочную память.
Он помогает улучшить краткосрочную память. Ладони и ступни расположить параллельно спине. 4 минуты потрясти руками и ногами в таком положении утром и 6 минут вечером.
Ладони и ступни расположить параллельно спине. 4 минуты потрясти руками и ногами в таком положении утром и 6 минут вечером.