Панариций: Описание, причины, симптомы, диагностика и лечение
Панариций у ребенка представляет собой воспалительный процесс, протекающий в основном в тканях верхней фаланги пальца руки или ноги. Панарицию всегда предшествуют мелкие проникающие травмы мягких тканей, не прошедшие должной обработки обеззараживающими средствами, особенно при повреждениях эпидермиса у новорожденных.
Залеченный местной терапией панариций у новорожденных склонен к частым рецидивам в старшем возрасте.
С учетом месторасположения и характера пораженных тканей выделяют следующие виды панариция: кожный, околоногтевой, подногтевой, подкожный, костный, суставной, костно-суставной, сухожильный.
Причины
Причины возникновения панариция всегда связаны с инфицированием травмированных мягких тканей пальцев рук и ног у детей. Способов занесения инфекции множество: царапины, оставленные животными, занозы, не обработанные антисептиками порезы, царапины, ссадины пальца, полученные при падении во время уличных игр.
Симптомы
Симптомы панариция развиваются быстро. Сначала воспаляются глубокие слои кожи, поверхность кожи краснеет. Если лечение отсутствует, начинается гнойный процесс. Образовывается пузырь с мутным серовато-желтым гноем. Область гнойника сильно болит, жжет. На этом этапе нельзя откладывать лечение, воспаление будет усугубляться, гнойник расти, проникая еще глубже в ткани.
Различные виды панариция проявляют свои специфические симптомы. Но существуют общие признаки, указывающие на острый гнойный воспалительный процесс:
— Палец руки, ноги отекает, опухает, поверхность кожи сильно краснеет. Если нагноение усугубляется, цвет кожи приобретает синюшный оттенок.
— Воспалившаяся область сильно болит, боль пульсирующая, постоянная, усиливающаяся.
— Подвижность пальца ограничена, ребенок не может согнуть, разогнуть пораженный палец, каждое движение приносит боль.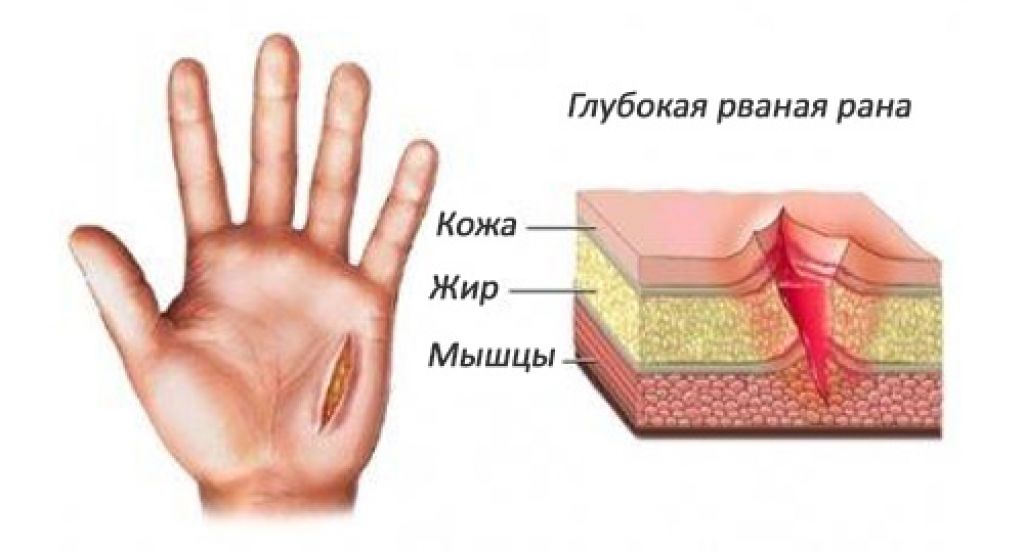
— Из-за острого воспаления повышается температура.
Диагностика
Диагноз выставляется на основании клинических симптомов болезни. Для определения формы панариция и уточнения локализации гнойника проводится пальпация пуговчатым зондом. Для исключения костного и суставного панариция выполняют рентгенографию. При этом следует учитывать, что, в отличие от костного панариция, при суставной форме заболевания изменения выявляются не сразу и могут быть слабо выраженными. Поэтому для уточнения диагноза следует назначать сравнительные рентгенограммы одноименного здорового пальца на другой руке или ноге.
Лечение
Лечение панариция нужно начинать на самой ранней стадии, как только станут заметны первые симптомы. Тогда можно обойтись без оперативного вмешательства, ограничившись консервативными методами терапии. Консервативное лечение эффективно только во время серозно-инфильтративной стадии нагноения. Применяются методы местной гипотермии, УВЧ-терапии, сеансы электрофореза, ультразвука, ванночки с солью и содой, повязки на основе спирта и лекарственных препаратов.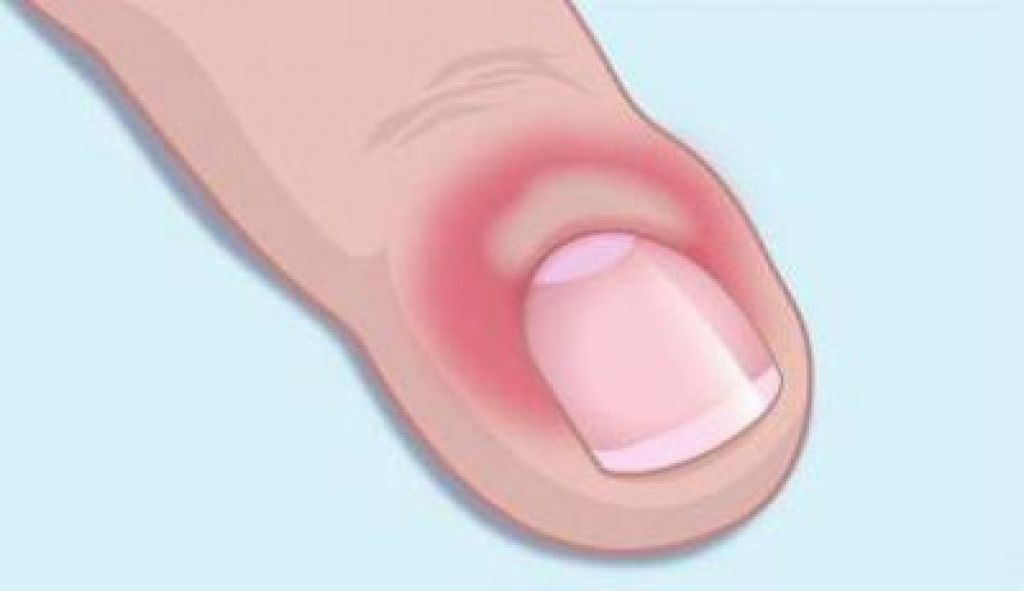
При запущенном процессе проводится операция с применением местной анестезии. Иногда применяют альтернативные методы анестезии, включая общий наркоз. Врач делает разрезы тканей в пораженной области, удаляет омертвевшие участки кожи, вводит антибиотик местного действия в глубокие слои эпидермиса.
Жизнеспособные ткани дренируют, разрезы дезинфицируют, далее следует перевязка. Перед перевязкой врач тщательно осматривает разрезы, нет ли свищевого входа в глубокие слои тканей, где и расположен очаг нагноения.
Чтобы разрезы заживали быстрее и не происходило повторное инфицирование, назначают курс местной и общей антибактериальной терапии — антибиотики и антисептики.
причины и симптомы, диагностика, лечение и профилактика
Симптомы панариция
Первым признаком болезни является пульсирующая боль, припухлость и покраснение кожных покровов вокруг ногтя (в нижней, боковой или верхней части). Вскоре под кожей появляется пузырь, заполненный гноем, а болевой синдром становится все более интенсивным. Область воспаления подкожного панариция постепенно расширяется, а сам воспалительный процесс направляется вглубь, распространяясь на сухожилия и суставы.
Область воспаления подкожного панариция постепенно расширяется, а сам воспалительный процесс направляется вглубь, распространяясь на сухожилия и суставы.
Разновидности болезни
- Если под ноготь попала заноза с частичками грязи, то панариций развивается непосредственно под ногтем.
- Околоногтевой панариций часто возникает после маникюрной обработки ногтей, когда мастер травмирует кожный валик, прилегающий к ногтю.
- Костный панариций нередко является следствием открытого перелома либо осложнением подкожного нагноения.
- Суставный панариций локализуется между фалангами. Этот процесс возникает при травмах конечности, когда в сустав попадают гнилостные бактерии.
- Сухожильный панариций (тендовагинит) – одна из самых тяжелых форм гнойного процесса. При этой болезни пальцы сильно опухают и теряют подвижность. Выпрямить их невозможно из-за сильнейшей боли.
Лечение панариция
Легче всего вылечить подкожный и околоногтевой панариций на начальной стадии, когда еще не образовался гнойный пузырь и нет выраженной отечности. В качестве лекарственных препаратов используют местные антисептики (ванночки с фурацилином или мирамистином). На ночь прикладывают компрессы из ромашки, подорожника, коры дуба. Если больной обратился к врачу, когда гнойная капсула уже сформировалась, то назначается хирургическое вскрытие с последующим промыванием и лекарственной обработкой мягких тканей.
В качестве лекарственных препаратов используют местные антисептики (ванночки с фурацилином или мирамистином). На ночь прикладывают компрессы из ромашки, подорожника, коры дуба. Если больной обратился к врачу, когда гнойная капсула уже сформировалась, то назначается хирургическое вскрытие с последующим промыванием и лекарственной обработкой мягких тканей.
При подногтевом панариции без отслойки ногтевой пластины производится резекция корня ногтя или дистального отдела ногтя (по показаниям). Если же ноготь отслаивается, показана полная резекция, после чего рана закрывается антисептической мазью и накладывается повязка.
Панариций на пальцах ног часто развивается в результате врастания ногтя. На начальной стадии процесса врач прописывает компрессы с антисептиками, повязки с антибактериальной мазью, спиртовые примочки. При запущенной форме применяется резекция ногтя, вскрытие тканей с последующей антисептической обработкой.
Если вы обнаружили признаки панариция, обращайтесь к специалистам нашей клиники, которые окажут вам эффективную помощь под надежной местной анестезией.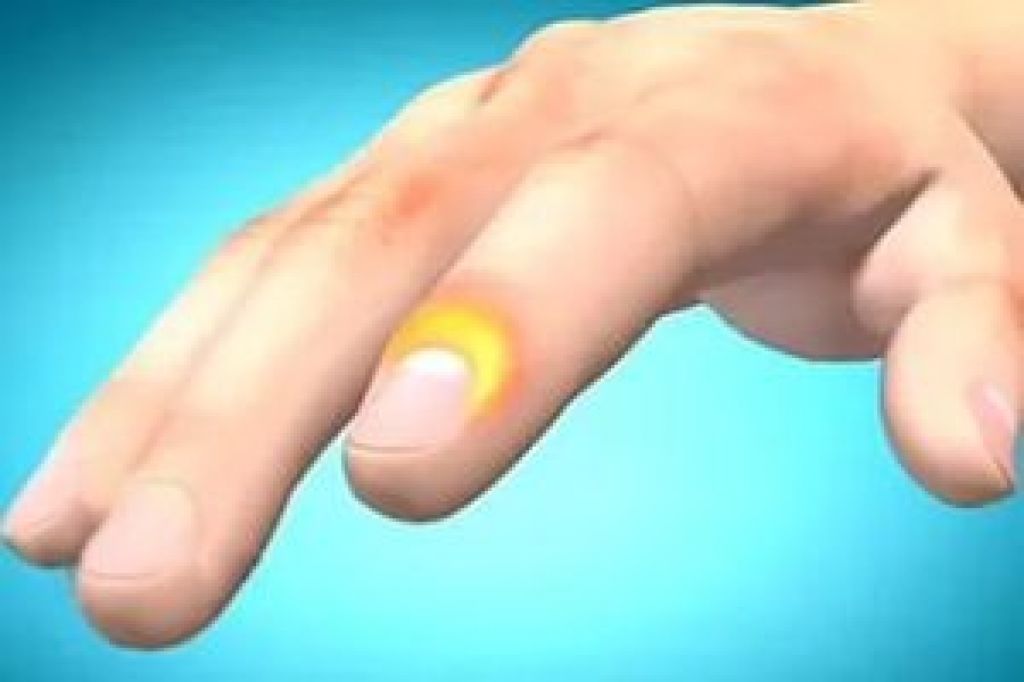
Паронихия у детей
Что такое паронихия и чем она отличается от панариция?
Если вкратце, панариций – это общее медицинское название для разных видов гнойных воспалений тканей рук и ног. Воспаления эти могут иметь разную локализацию на пораженной конечности, быть кожными, подкожными, суставными и даже костными. Паронихия же представляет собой частный случай панариция: это воспаление тканей около ногтевой пластины. Иногда паронихию называют околоногтевым панарицием.
Конечно, сама по себе ранка еще не обязательно приведет к воспалению тканей.
 Поэтому любые порезы и проколы кожи нужно как можно скорее начать обрабатывать антисептиком. Но если в ранку попала инфекция, ткани краснеют, отекают, позже может появиться гной – это уже проявления паронихии.
Поэтому любые порезы и проколы кожи нужно как можно скорее начать обрабатывать антисептиком. Но если в ранку попала инфекция, ткани краснеют, отекают, позже может появиться гной – это уже проявления паронихии.К какому врачу записаться, если у ребенка воспалился палец?
Если вы обнаружили воспаление вокруг ногтя ребенка недавно, есть смысл в первую очередь записаться на прием к педиатру. У детей паронихия чаще дает не только местную боль и дискомфорт, но и общее ухудшение самочувствия: повышение температуры, плаксивость и капризность от постоянного раздражающего фактора, нарушения сна. Может появиться даже слабость и тошнота. Все это последствия интоксикации. Поэтому обратиться к детскому врачу нужно как можно быстрее.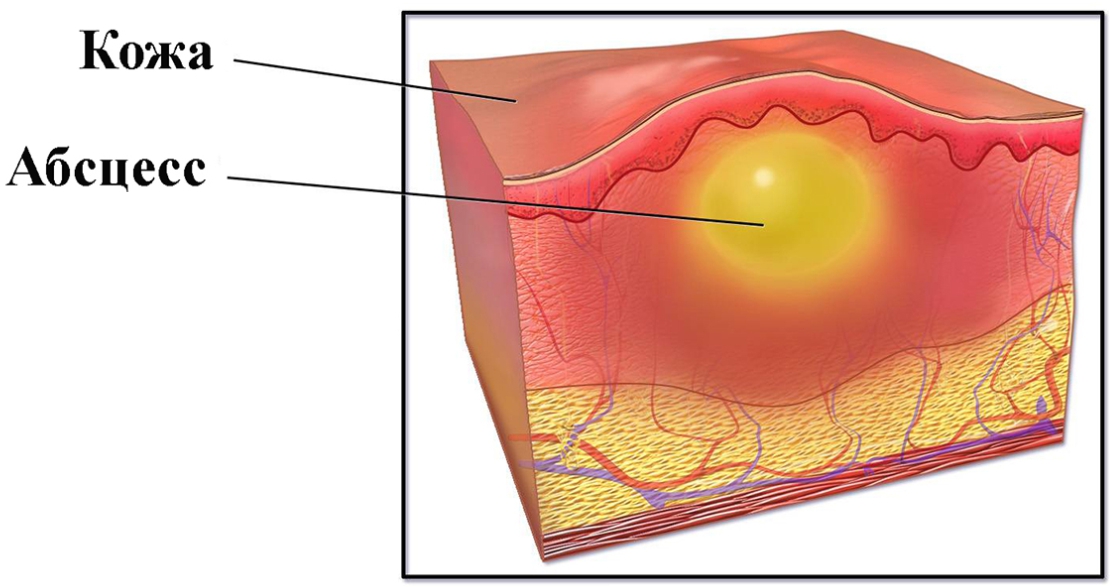
Осмотрев палец, грамотный педиатр или назначит консервативную терапию для местного лечения поврежденной области, или, если инфекция уже развилась до гнойной стадии, направит маленького пациента к врачу-специалисту – детскому хирургу. Если вы обнаружили гной самостоятельно, можно сразу записаться в детскую поликлинику непосредственно к хирургу, минуя педиатра.
Как лечат паронихию?
На стадии консервативного лечения в зависимости от того, что стало причиной поражения, врач может назначить противогрибковые препараты или антибиотики – как местные, так и общие, принимаемые перорально. Обычно назначают также теплые примочки, которые нужно прикладывать к месту поражения. Часто для обработки прописывают левомеколь, который оказывает хороший противовоспалительный эффект, в том числе при инфицировании стафилококком.
Оперативное лечение паронихии не отличается от любого другого гнойного воспаления. Гнойник вскрывают, очищают от гнойного содержимого, полость раны, если нужно, дренируют, пораженную область обеззараживают. До выздоровления предстоит каждый день менять повязку. Эта процедура проводится под местной анестезией и занимает в среднем 20 минут. Ребенку могут быть назначены антибиотики – местные, в виде мази, или для приема внутрь. В реабилитационный период палец нельзя будет мочить. Поэтому от посещения бассейна и сауны придется отказаться. Купаться можно, если сам ребенок или взрослый, который ему помогает, может проконтролировать, чтобы палец остался сухим.
Гнойник вскрывают, очищают от гнойного содержимого, полость раны, если нужно, дренируют, пораженную область обеззараживают. До выздоровления предстоит каждый день менять повязку. Эта процедура проводится под местной анестезией и занимает в среднем 20 минут. Ребенку могут быть назначены антибиотики – местные, в виде мази, или для приема внутрь. В реабилитационный период палец нельзя будет мочить. Поэтому от посещения бассейна и сауны придется отказаться. Купаться можно, если сам ребенок или взрослый, который ему помогает, может проконтролировать, чтобы палец остался сухим.
Страница не найдена |
Страница не найдена | 404. Страница не найдена
Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
15161718192021
22232425262728
2930
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Метки
Настройки
для слабовидящих
Как лечить панариций пальца
Неаккуратно удалили или выдернули заусенцы, прокололи мягкую ткань пальца рыбной костью или иголкой и не обработали ранку йодом — и здравствуй, боль! Это панариций — в переводе с латинского “ногтеед”. При таком состоянии образуется небольшой гнойничок, но боль такая острая и пульсирующая, что спасу нет.
При таком состоянии образуется небольшой гнойничок, но боль такая острая и пульсирующая, что спасу нет. Многие поначалу не слишком озабочены, мол, все само пройдет. Но продолжается это недолго. Палец краснеет, распухает на глазах и не может свободно сгибаться. Куда уж дальше терпеть?..
Что в таких случаях обычно делали наши бабушки? Готовили крепкий горячий раствор из пищевой соды и заставляли окунать туда палец. Было больно, припекало, но после нескольких таких неприятных процедур все приходило в норму. А если все пустить на самотек, увы, в последующем без помощи хирурга не обойтись, предупреждает заведующий травматолого-хирургическим отделением 34-й поликлиники Минска Владимир Автухов. Поэтому попытаемся разобраться, за кем охотится панариций, и если вы попали в его “капкан”, как от этого избавиться.
Врачи призывают не вскрывать панариций самостоятельно, даже если на пальце выросла “шишка”. Как только гнойный мешочек созреет, он самостоятельно прорвется.Иначе в рану может проникнуть инфекция, тогда заниматься вашей проблемой будут хирурги. А это больно и неприятно
Что поможет?
Пищевая сода — отличный помощник, но не единственное средство избавления от боли. Хороши также теплые ванночки бледно-розового раствора кристаллов марганцовки, настойки или отвар трав, например, ромашки, чистотела, календулы и т. д. Они эффективно дезинфицируют поверхность, уничтожают микробов и способствуют устранению воспаления.
Обычно больной палец держат в воде примерно 10—15 минут и по возможности повторяют эту процедуру несколько раз в день. После ванночек насухо вытрите руку и нанесите на больное место мазь или гель, которые продаются в аптеке, — их выбор достаточно широк. Кстати, эти средства можно использовать и в качестве основных в лечении панариция.
Несомненную пользу принесут также теплые компрессы. Их надо делать несколько раз в день. Эффективны, например, компрессы из репчатого лука. Луковицу очищают от шелухи и запекают в духовке до мягкости. Прикладывают к больному месту, закрепив на пальце пластырем или бинтом. Спустя 4—5 часов делают новый компресс.
Луковицу очищают от шелухи и запекают в духовке до мягкости. Прикладывают к больному месту, закрепив на пальце пластырем или бинтом. Спустя 4—5 часов делают новый компресс.
Можно разогреть касторовое масло на небольшом огне до приемлемой температуры, окунуть в него кусочек ваты и приложить к больному пальцу. Менять такой компресс надо через 1,5—2 часа.
Гнойный нарыв прорывается и благодаря измельченной кашице мякоти листьев алоэ.
Воспаление снимут также отвары на основе календулы, эвкалипта или чистотела.
Ели вы решите самостоятельно лечить панариций, имейте в виду, что нарыв на пальце может появиться из-за проникновения в ранку стафилококка или стрептококка. В таком случае только народными средствами не обойтись!
Иногда подкожное воспаление вызывает грибковая инфекция. В этом может разобраться только доктор, который пропишет противогрибковую мазь или какой-то другой препарат. Это защитит от проникновения инфекции в кровь, в противном случае могут пострадать и внутренние органы.
НАРОДНЫЕ РЕЦЕПТЫ
- Для расправы с панарицием используют горячие ванночки и примочки с листьями крестовника скученного. Кладут несколько листиков (свежих или сухих) в дуршлаг, держат 1—2 минуты над кастрюлей с кипящей водой, а затем остужают и прикладывают теплые листья к больному месту. Если в течение дня сделать 5—7 таких процедур, на следующее утро о панариции вы забудете.
- Натрите на терке половину куска хозяйственного мыла, добавьте 1—2 ст. л. сливок и две мелко нарезанные луковицы. Поместите все в эмалированную посуду, поставьте на плиту в сковородку с песком (как на водяную баню) и варите 10 минут, пока масса не станет густой и однородной. Остудите и используйте как мазь.
- Панариций одолеет и такое средство: смешайте в равных частях (по 1 ст. л.) натуральный мед, кашицу натертого на мелкой терке репчатого лука и просеянную ржаную муку. Прикладывайте на ночь к пораженному участку, закрепив бинтом.
Таким способом от гнойного нарыва можно избавиться за несколько дней. Хранить такую мазь надо в холодильнике.
Заметили ошибку? Пожалуйста, выделите её и нажмите Ctrl+Enter
О процедуре с ногтями | Memorial Sloan Kettering Cancer Center
Эта информация поможет вам подготовиться к процедуре с ногтями, проводимой в кабинете у вашего врача, такой как отрыв или биопсия ногтя.
Отрыв ногтя — это процедура по удалению ногтевой пластины (твердой части ногтя) с пальца на руке или ноге. Врач может рекомендовать эту процедуру, если другие виды лечения не помогли решить ваши проблемы с ногтями.
Отрыв ногтя может выполняться для:
- лечения инфекции ногтя;
- удаления нароста на ногте;
- лечения серьезной травмы ногтя;
- лечения вросшего ногтя.
Отрыв ногтя может также выполняться для лечения проблем с ногтями (например, покраснения, отека, кровоточивости, боли, инфекции или неприятного запаха), вызванных лечением рака. Химиотерапия на основе taxane и некоторые виды целевой терапии могут быть причиной проблем с ногтями.
Биопсия ногтя — это процедура, при которой берут образец кожи под ногтем. Она может выполняться для проверки на наличие аномальных клеток.
Вернуться к началуДо процедуры
- Купите специальные повязки для пальцев рук или ног. Вам потребуется использовать их после процедуры.
 Вы можете купить их в ближайшей аптеке.
Вы можете купить их в ближайшей аптеке. - Если процедура будет проходить на пальцах ног, вы можете принести обувь с открытыми носками, чтобы надеть ее после процедуры.
- Если вы приехали на прием за рулем автомобиля, возьмите с собой кого-нибудь, кто сможет отвезти вас домой после приема.
Вечером накануне процедуры или утром в день процедуры примите душ. Вы можете употреблять пищу и принимать все лекарства как обычно.
Вернуться к началуЧего ожидать во время процедуры
Примерно за 5-10 минут до процедуры ваш врач или медсестра/медбрат поставят вам инъекцию (укол) местного анестетика (лекарства, которое вызовет онемение этого участка) рядом с пораженным(-и) ногтем(-ями). Вам также промоют пораженную область медицинским мылом или спиртом.
После онемения области ваш врач удалит часть ногтевой пластины или всю ногтевую пластину целиком.
После удаления ногтя врач или медсестра/медбрат наложит на рану повязку с антибиотической мазью.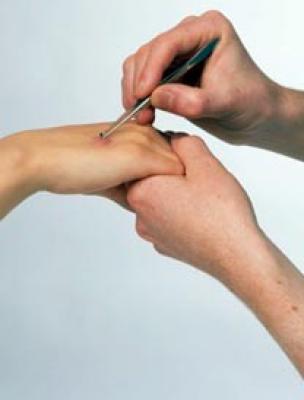 Ваш врач также может выписать вам рецепт на антибиотик, который вы будете принимать дома.
Ваш врач также может выписать вам рецепт на антибиотик, который вы будете принимать дома.
Уход за раной
- Не снимайте повязку в течение __________ часов после процедуры. Следите, чтобы она оставалась сухой.
- Через _____ часа(-ов) смените повязку. Соблюдайте указания из раздела «Смена повязки».
- Чувство онемения в затронутой области через 1–2 часа после процедуры — это нормальная реакция. Это происходит из-за действия местного анестетика.
- Если вам выполнили процедуру на пальце ноги, не носите тесную одежду в течение 1–2 недель после процедуры. Если ваша одежда будет слишком тесной, вы можете нечаянно стянуть повязку, когда будете раздеваться.
- Не занимайтесь плаванием, не выполняйте никаких интенсивных физических упражнений (например, не бегайте трусцой и не играйте в теннис) и не поднимайте ничего тяжелее 5–10 фунтов (2,3–4,5 кг) в течение _____ недель после процедуры.
Полное обновление ногтя на руке занимает 6 месяцев, а на ноге — 1 год. Новый ноготь обычно имеет нормальный внешний вид.
Новый ноготь обычно имеет нормальный внешний вид.
Смена повязки
Смените повязку через _____ часа(-ов) после процедуры. Выполните следующие действия:
- Подержите затронутый палец на ноге или руке в теплой воде в течение 15 минут. Это поможет повязке не приклеиться к ране.
- Осторожно снимите повязку.
- Промойте рану водой с мылом. Промокните ее насухо чистой марлей.
- Проверьте, не изменился ли цвет раны на синий или фиолетовый, и нет ли красноты. Если вы увидите какое-либо изменение цвета или покраснение, позвоните вашему врачу.
- Нанесите мазь ___________ на рану и наложите сверху новую повязку. Держите кончик пальца руки или ноги открытым, чтобы вы могли проверять, не измененился ли цвет и не появилась ли краснота.
Меняйте повязку 1–2 раза в день до полного заживления раны. Обычно это занимает 5–7 дней.
Вернуться к началуУстранение побочных эффектов
После процедуры у вас могут возникнуть пульсация, боль, отек, кровотечение, выделения и повышенная чувствительность затронутого пальца руки или ноги. Чтобы справиться с этими побочными эффектами, соблюдайте следующие рекомендации.
Чтобы справиться с этими побочными эффектами, соблюдайте следующие рекомендации.
- В течение первых 48 часов после процедуры поднимайте затронутую руку или ногу как можно выше над уровнем сердца. Это поможет уменьшить боль и отек. На протяжении 1 недели старайтесь держать затронутую руку или ногу поднятой как можно чаще.
- Если у вас возникло кровотечение, крепко прижмите к ране чистую марлевую салфетку на 15 минут. Если кровотечение не остановилось через 15 минут, крепко зажмите рану еще на 15 минут. Если кровотечение по-прежнему не останавливается, позвоните своему врачу.
- При желании вы можете принимать acetaminophen (Tylenol®) или extra strength acetaminophen (Extra Strength Tylenol®) для устранения боли или дискомфорта. Не принимайте aspirin и нестероидные противовоспалительные препараты (НПВП), такие как ibuprofen (Advil®) или naproxen (Aleve®). Эти лекарства могут усилить кровотечение.
- Следуйте указаниям по дозировке на упаковке.
 Если указанная дозировка не уменьшает боль, позвоните вашему врачу.
Если указанная дозировка не уменьшает боль, позвоните вашему врачу. - Если у вас аллергия на acetaminophen или вы не можете принимать его по состоянию здоровья, спросите у медицинского сотрудника, какое лекарство вы можете принимать вместо этого.
- Если вы участвуете в клиническом испытании по лечению рака, спросите у вашего онколога (врача по лечению рака), какие обезболивающие лекарства вы можете принимать.
- Следуйте указаниям по дозировке на упаковке.
- Вы также можете приложить к ране пакет со льдом для уменьшения боли, отека и синяка. Прикладывайте пакет со льдом к ране на 15–20 минут каждый час или в соответствии с указаниями медицинского сотрудника.
Позвоните врачу, если у вас наблюдается:
- температура 100,4 °F (38 °C) или выше;
- озноб;
- какие-либо из следующих симптомов в ране или в области вокруг нее:
- увеличивающееся покраснение или отек кончика пальца руки или ноги;
- усиливающаяся боль или дискомфорт;
- твердая, теплая или горячая на ощупь кожа;
- выделения ярко-желтого или зеленого цвета;
- неприятный запах от кожи или ногтей;
- кровотечение, которое не останавливается после прижатия салфетки;
- изменение цвета кончика пальца руки или ноги на синий или фиолетовый;
- непроходящие или ухудшающиеся кожные симптомы;
- новые или ухудшающиеся симптомы после начала лечения кожи.

На ноге под ногтем гной что делать. Что делать если нарывает палец? Причины и лечение. Симптомы и стадии
Устранить симптомы недуга и снять болевые ощущения можно и в домашних условиях.
Однако, такое лечение может использоваться лишь при легком течении (если нет нагноений, сильного воспаления).
Важно как можно скорее продезинфицировать нарыв. Для этого используют такие доступные всем средства как зеленка, йод, сода, и прочее.
Можно приготовить такую ванночку: в стакан теплой кипяченой воды добавляют несколько капель йода, 1 ст.л. соли и столько же соды. В полученный раствор погружают палец на 10 минут. После этого на рану накладывают чистую марлевую повязку;
Для дезинфекции так же можно использовать одеколон, спиртовой раствор, приготовленный из водки, разведенной водой, перекись водорода.
Снять воспаление поможет свежий сок алоэ . Нужно взять небольшой лист растения, разрезать его так, чтобы выделился сок, приложить к области нарыва.
Медовая лепешка. Небольшое количество меда смешивают с мукой так, чтобы получилась тестообразная консистенция. Из этой массы формируют лепешку, которую прикладывают к нарыву, фиксируют повязкой или пластырем, оставляют на 12 часов.
При обнаружении первых симптомов нарыва необходимо принять срочные меры по устранению данной проблемы. Для этого нужно:
Важно ! Данный метод дает ожидаемый эффект в том случае, если лечение начато на ранней стадии развития нарыва.тПолезное видео
Как лечить гнойный нарыв на пальце руки возле ногтя:
Важно знать! Врачи ошарашены!
Новый способ выведения ГРИБКА из организма открытый Александром Мясниковым. Нужно всего лишь перед сном …
Панариций – это заболевание инфекционной природы. Основной симптом состояния – скопление гноя под ногтевой пластиной. Воспалительный процесс затрагивает мягкие ткани пальцев. Нарыв под ногтем на ноге становится причиной болезненных ощущений. Если не принять мер по его удалению, развивается осложнение. Воспаление доходит до костной ткани.
Воспаление доходит до костной ткани.
Причины патологии
Гной под ногтем на ноге начинает скапливаться из-за патологической деятельности микроорганизмов. Бактерии проникают внутрь через имеющиеся небольшие ранки или трещинки. Факторами, провоцирующими развитие панариция, могут служить:
неправильный уход за ногтями; отсутствие дезинфекции педикюрных инструментов; травмы; занозы под ногтями; врастание ногтей; грибковое поражение; эндокринные заболевания; нарушения обмена веществ в организме.
Появление гноя под ногтем – следствие работы защитной системы. По сути это смесь живых и мёртвых лейкоцитов. Такие клетки крови скапливаются в участках, где протекает воспалительный процесс. Иммунная система обеспечивает уничтожение болезнетворных микроорганизмов, проникших под ногтевую пластину и в мягкие ткани.
Воспаление на пальцах ног развивается быстро. Это связано со сложностью сохранения абсолютной чистоты. Повышенная влажность является благоприятной средой для развития и жизнедеятельности патогенных микроорганизмов.
Лечение патологии связано с приостановлением воспалительного процесса. Также важно вытянуть имеющийся гной из-под ногтя. При подозрении на наличие панариция нужно обратиться к врачу. Удалить гной самостоятельно получится не во всех случаях.
Основные симптомы
Патология имеет свои характерные симптомы. По этим признакам её дифференцируют от других состояний.
Человека беспокоят болезненные ощущения. Их интенсивность высокая. Характер боли пульсирующий. Она появляется не только при ходьбе, но и в спокойном состоянии. Если загноился палец, то мягкие ткани отекают. Опухлость достаточно сильная. Околоногтевой валик становится жёстким. Иногда отекает вся стопа. Покраснение также свидетельствует о нагноении. Изменение цвета кожных покровов наблюдается непосредственно около повреждённого ногтя. Локальное повышение температуры говорит о том, что присутствует гной под ногтем. Палец становится горячим.
Подногтевой панариций может не проявлять других визуальных признаков.
По мере развития происходит накопление большого количества гноя. Ноготь постепенно видоизменяется. Пластина может утолщаться или крошиться. Болезнетворные микроорганизмы разрушают ногтевое ложе.
Если гноя много, то симптоматика усиливается. Боль становится нестерпимой. Скопление лейкоцитов заметно в уголке повреждённого ногтя. Оно визуализируется как желтоватое пятно под верхним слоем кожи. В тяжёлых случаях, когда воспалительный процесс распространяется по всем мягким тканям, у человека наблюдается повышение температуры тела. Это является поводом обратиться к специалисту.
Применение мазей для лечения панариция
На ранних стадиях вылечить панариций на большом пальце ноги можно в домашних условиях. Основная задача – вытянуть гной. Специалисты советуют использовать мази. Обзор самых известных препаратов приведён в таблице.
| Название препарата | Действующее вещество | Принцип работы | Длительность лечения |
| Левомеколь | Мазь содержит диоксометилтетрагидропиримидин и хлорамфеникол.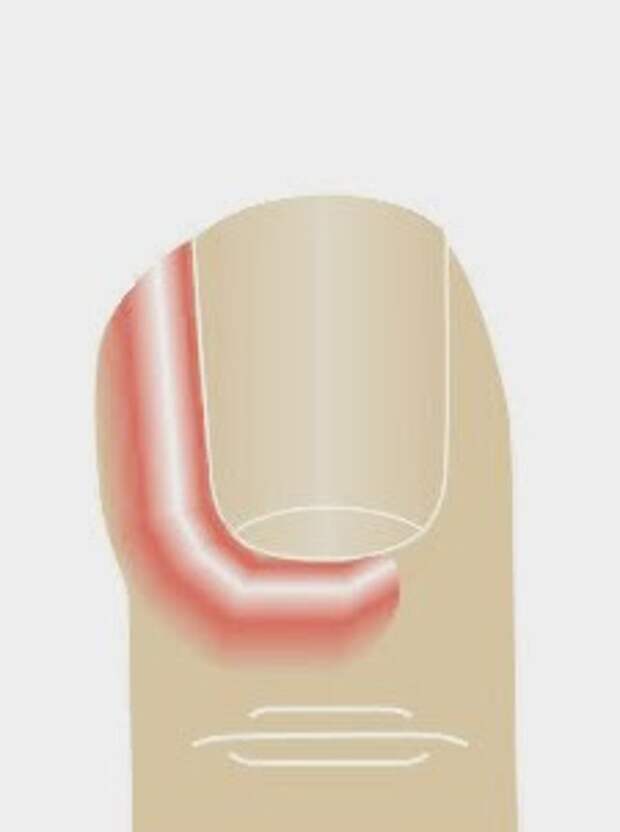 | Мазь обладает комбинированным действием. Активное вещество стимулирует ускоренную регенерацию тканей. Антибиотик борется с болезнетворными микроорганизмами. | От 3 до 5 дней. |
| Мазь Вишневского | Среди основных ингредиентов средства присутствуют берёзовый дёготь, ксероформ и касторовое масло. | Препарат позволяет вытягивать гной за счёт ускорения кровообращения в тканях. Мазь обладает антисептическими и регенерационными свойствами. | От 5 до 7 дней. |
| Ихтиоловая мазь | Основной действующий компонент мази – ихтиол. Это вещество на основе серы. | Препарат способен ускорять втягивание гноя. Мазь – хороший антисептик. | От 5 до 10 дней. |
| Диоксидин | Активный компонент препарата является производным хиноксалина. | Это бактерицидный препарат, ускоряющий лечение панариция. | От 3 до 7 дней. |
Длительность использования мазей определяется врачом. Некоторые препараты имеют свои ограничения. Так, Диоксидин не назначают в детском возрасте, а также при беременности и лактации. Если гной под ногтем появился у ребёнка, то лучше выбрать мазь Вишневского. Она считается самым безопасным препаратом.
Некоторые препараты имеют свои ограничения. Так, Диоксидин не назначают в детском возрасте, а также при беременности и лактации. Если гной под ногтем появился у ребёнка, то лучше выбрать мазь Вишневского. Она считается самым безопасным препаратом.
Доктор медицинских наук Сергеев Ю.В. :
«На самом деле, грибок — опасный враг. В процессе жизнедеятельности он выделяет в организм токсины, что является причиной снижения иммунитета, заболеваний внутренних органов,тяжёлых аллергических реакций…» >>>
Применяют средства местного действия в качестве аппликаций. Мазь обильно наносят на повреждённый ноготь. Сверху накладывается фиксирующая повязка. Аппликацию оставляют на ночь. За это время активные компоненты успевают проникнуть под ноготь. Постепенно воспаление уменьшается, а боль утихает.
Как вытянуть гной народными средствами
Многих интересует, как удалить гной без применения медикаментозных средств. Существует несколько эффективных рецептов народной медицины. При наличии небольшого локального воспаления можно попробовать удалить гной самостоятельно. Для этого повреждённый палец на ноге распаривают в горячей воде. В ванночку добавляют слабый раствор марганцовки. Это обеспечит антибактериальный эффект.
При наличии небольшого локального воспаления можно попробовать удалить гной самостоятельно. Для этого повреждённый палец на ноге распаривают в горячей воде. В ванночку добавляют слабый раствор марганцовки. Это обеспечит антибактериальный эффект.
В некоторых случаях на коже околоногтевого валика самостоятельно образуется разрыв. Через это отверстие гной выходит наружу. Важно не занести инфекцию в открытую ранку. Поверхность кожи и сам ноготь обрабатывают спиртом.
Если палец гноится, то можно сделать ванночку для ног с добавлением трав. Специалисты рекомендуют использовать следующие растения:
ромашка; календула; шалфей; зверобой; подорожник.
Из смеси трав готовят отвар, который добавляют в воду для принятия ванночки. Вытяжки из этих растений обладают антимикробными свойствами. Такой отвар стимулирует заживление повреждённых тканей.
Другой способ вылечить загноившийся ноготь – применение прополиса. Настойка этого продукта разбавляется водой. Полученный раствор добавляется в ванночку или используется в качестве компресса для вытягивания гноя.
Если палец нарывает, то помогут примочки со спиртовым раствором фурацилина. Веществом пропитывается стерильная марлевая салфетка. Компресс прикладывается к пальцу и оставляется на ночь. Повязку можно смачивать раствором по мере высыхания.
Хирургическое вмешательство и возможные осложнения
Лечить панариций в домашних условиях мазями или народными средствами можно только на ранних стадиях. Если под ногтем гной причиняет сильную боль, палец опух и покраснел, то нужно обратиться за медицинской помощью.
Врач проведёт осмотр и решит, что делать в конкретной ситуации. Возможно, потребуется вскрытие полостей с гноем под местной анестезией. В ряде случаев удаляют всю ногтевую пластину.
Образовавшаяся рана может загноиться повторно. Чтобы предотвратить проникновение внутрь патогенных микроорганизмов врач порекомендует обрабатывать кожу антисептиком. С этой целью используют йод, зелёнку или перекись водорода.
Панариций нельзя оставлять без внимания.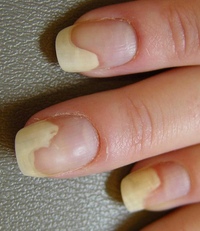 Это состояние способно спровоцировать развитие серьёзных осложнений. Основными являются:
Это состояние способно спровоцировать развитие серьёзных осложнений. Основными являются:
сепсис; лимфангит; лимфаденит; гангрена.
После удаления гноя из-под ногтя врач пропишет курс антибиотиков. Медикаменты устранят микроорганизмы, оставшиеся в тканях. Воспалительные процессы затихают. На месте раны формируются здоровые ткани.
После устранения абсцесса важно соблюдать меры профилактики. Болезненность может беспокоить в течение нескольких дней. Марлевая повязка обеспечит защиту от пыли и загрязнений. Обувь должна быть свободной. Эти правила позволят сохранить здоровье ногтей.
УСТАЛИ ОТ ЗУДА, ТРЕЩИН И СТРАШНЫХ НОГТЕЙ…? жжение; шелушение; желтые ногти; потливость и запах. Забыли, когда было хорошее настроение, а тем более самочувствие? Да, проблемы с грибком могут серьезно испортить жизнь! Но есть решение: доктор медицинских наук, академик РАЕН и заслуженный врач дерматолог России Сергеев Ю.В рассказывает подробности…>>>
Гнойное воспаление кожного покрова и других тканей пальцев на руках и ногах называется панариций. Гной под ногтем на большом пальце ноги может появиться из-за повреждений кожи, плохо сделанного маникюра и педикюра, вросшего ногтя, которые дают возможность микробам проникать в глубокие ткани, а также разных заболеваний, таких как меланома и т. д. Но иногда нагноение под ногтем на большом пальце ноги может указывать на появление серьезных проблем, требующих немедленного лечения. Если кожа около ногтя воспалилась, а также произошло накопление гноя под ногтем большого пальца, сразу же требуется отправиться к специалисту.
Лечение заболевания, чаще всего, консервативное, включающее применения специальных мазей и гелей, ванночек для ног, но в тяжелых случаях не обойтись без операции.
Гной под ногтем на большом пальце ноги может появиться из-за повреждений кожи, плохо сделанного маникюра и педикюра, вросшего ногтя, которые дают возможность микробам проникать в глубокие ткани, а также разных заболеваний, таких как меланома и т. д. Но иногда нагноение под ногтем на большом пальце ноги может указывать на появление серьезных проблем, требующих немедленного лечения. Если кожа около ногтя воспалилась, а также произошло накопление гноя под ногтем большого пальца, сразу же требуется отправиться к специалисту.
Лечение заболевания, чаще всего, консервативное, включающее применения специальных мазей и гелей, ванночек для ног, но в тяжелых случаях не обойтись без операции.
Причины проявления заболевания
Как правило, панариций развивается после попадания под ноготь инфекции. Бактерии в кровь могут попасть, если поврежден кожный покров возле ногтя.
Чаще всего панариций верхних и нижних конечностей развивается:
У детей, имеющих привычку грызть ногти или сосать пальцы рук. При вросшем ногте. При грибке на ногтях и стопах (онихомикозе). При сахарном диабете, нарушенном кровотоке нижних конечностей (тромбофлебит, меланома и проч.). У людей, профессии которых связаны с ручным трудом.
При вросшем ногте. При грибке на ногтях и стопах (онихомикозе). При сахарном диабете, нарушенном кровотоке нижних конечностей (тромбофлебит, меланома и проч.). У людей, профессии которых связаны с ручным трудом.
Следует отметить, что если появился нарост на ногте большого пальца ноги (к примеру, бородавка), а ноготь в зоне поражения отходит от ногтевого ложа также требуется обратиться за помощью к специалистам.
Иногда заболевание можно встретить у младенцев и маленьких детей. Объясняется это просто: ногти ребенка были неаккуратно обработаны либо своевременно не обработана ранка на пальце. Маленькие дети не имеют настолько сильного иммунитета как взрослые, поэтому если у ребенка наблюдается пожелтение пальца или кровоизлияние под кожу, то воспаление необходимо устранить как можно скорее. Несвоевременное лечение нагноения не только не даст нужный эффект, но и грозит серьезными осложнениями для организма.
На первый взгляд, панариций не кажется серьезной проблемой, при этом лечение заболевания – процедура непростая. Именно по этой причине сначала требуется проконсультироваться со специалистом, ведь при неправильном лечении панариций может перейти в другой недуг. Не нужно пренебрегать профилактическими мерами, к примеру, носить ортопедические стельки и обувь.
Именно по этой причине сначала требуется проконсультироваться со специалистом, ведь при неправильном лечении панариций может перейти в другой недуг. Не нужно пренебрегать профилактическими мерами, к примеру, носить ортопедические стельки и обувь.
На руках заболевание может возникнуть из-за неправильно сделанного маникюра. Блестя ухоженными ногтями, никто даже не задумывается, что если в процессе не полностью была удалена кутикула, то оставшиеся кусочки кожи могут отойти, если засунуть руки в карманы. В результате происходит скручивание кутикулы, кожа отходит от ногтя, а в образовавшуюся полость попадают микробы, проникающие в кровь, и начинается воспаление.
На ногах воспаление может начаться из-за плохо сделанного педикюра, неудобной обуви, особенно если в ней простые, а не ортопедические стельки. Кроме того, панариций может быть вызван другим заболеванием, к примеру, новообразования на пальцах (меланома и проч.).
Мало того, что отошедший от ложа ноготь, под которым скапливается гной, — это постоянные приступы боли, так еще и последствия бывают разными. Самое малое, что может произойти, если не начать лечение – это потеря подвижности пальцев рук и ног. Происходит это из-за того, что гной проникает вглубь тканей, повреждая сухожилия.
Самое малое, что может произойти, если не начать лечение – это потеря подвижности пальцев рук и ног. Происходит это из-за того, что гной проникает вглубь тканей, повреждая сухожилия.
Наибольший вред, который может быть нанесен организму заболеванием – заражение крови и сепсис. Если во время не будут приняты соответствующие меры, это может привести к смерти человека. При панариции во время беременности риск возрастает, потому что заболевание и его последствия (к примеру, возникшая на пальце меланома) могут повлиять не только на организм матери, но и ребенка.
Признаки и симптоматика
Панариций может возникать как на руках, так и на ногах, и имеет несколько стадий развития, различающихся глубиной поражения тканей. На ранних стадиях панариция ступня начинает краснеть и появляется уплотнение в районе больного пальца. Если инфекция проникает глубже, на жировые ткани, то приступы боли приобретают дергающий характер. В запущенной стадии начинают гноиться мышцы и другие ткани пальцев.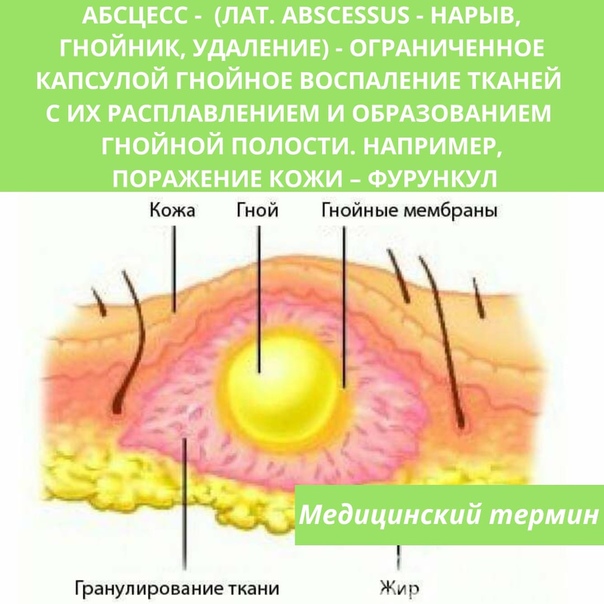 Проявляется это в сильных приступах боли, появляется уплотнение, нарушается подвижность пальцев и всей стопы, повышается температура, а пораженный палец может посинеть.
Проявляется это в сильных приступах боли, появляется уплотнение, нарушается подвижность пальцев и всей стопы, повышается температура, а пораженный палец может посинеть.
Разновидности панариция
Подкожный и кожный. Воспалительные процессы в районе пальца, проявляемые болью, зудом, покраснением и отечностью в зоне поражения. Чаще всего кожный панариций можно локализовать своими силами в течение пары дней без использования специальных средств.
Паронихия (панариций околоногтевой). В этом случае кожа по краям ногтя воспаляется и начинает скручиваться. Это происходит из-за плохого маникюра, обрезания заусенцев, врастания ногтя и грибковых инфекций. Подногтевой – нарыв под пластиной ногтя, возникающий после чрезмерного обрезания ногтей, попадания инородных тем под ноготь, а также после проникновения гноя при других видах болезни. Для этой формы недуга характерны краснота пальца и выделение гноя из-под пластины. Очень часть ноготь отходит до такой степени, что происходит его выпадение. Тендовагинит (панариций сухожилий). Воспалительные процессы, которые начинаются в поверхностных слоях, поражают сухожилия пальцев. При такой форме заболевания великий палец на ноге постоянно болит, краснеет, опухает и теряет подвижность. Чтобы устранить дискомфорт при передвижении приходится заказываться ортопедические стельки. Костный. Последняя стадия заболевания, при которой воспаление переходит на кости и суставы, а боль преследует человека постоянно.
Тендовагинит (панариций сухожилий). Воспалительные процессы, которые начинаются в поверхностных слоях, поражают сухожилия пальцев. При такой форме заболевания великий палец на ноге постоянно болит, краснеет, опухает и теряет подвижность. Чтобы устранить дискомфорт при передвижении приходится заказываться ортопедические стельки. Костный. Последняя стадия заболевания, при которой воспаление переходит на кости и суставы, а боль преследует человека постоянно.
Как лечить?
Поражая пальцы на ногах, болезнь несет дискомфорт и неприятные ощущения. Специалисты рекомендуют лечить этот недуг, применяя рецепты народной медицины и специальные препараты внешнего действия (мази, кремы, гели). Потому что комплекс народной и классической терапии дает максимальный эффект.
Что делать, если начался панариций? Этот вопрос задают все, кто хоть раз сталкивался с этим недугом. При первых признаках воспаления следует делать различные компрессы, ванночки и примочки для ног.
Чтобы удалить боль и воспаление рекомендуется использовать отвары лекарственных растений, в которые опускаются пальцы ног.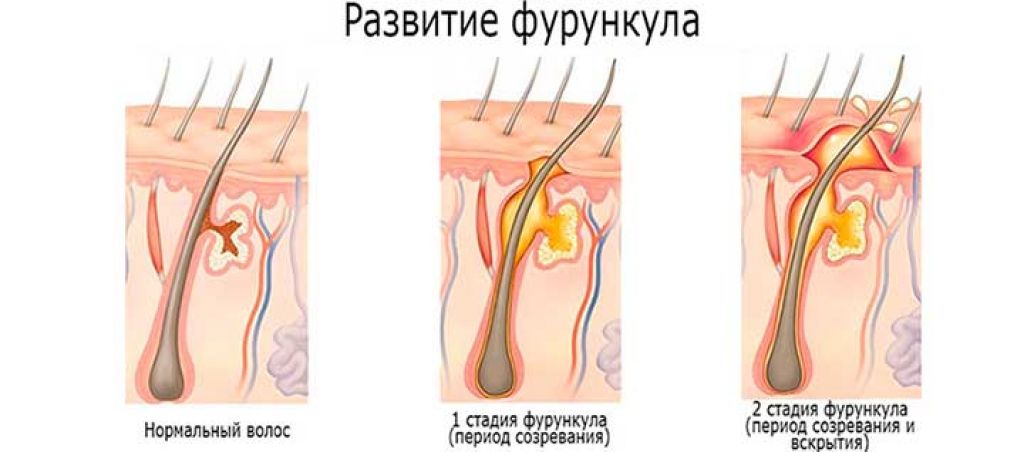 Перед проведением процедуры каждый ноготь нужно подвергнуть санитарной обработке антисептиком или стерильными салфетками. После процедуры рекомендуется применять ортопедические стельки.
Перед проведением процедуры каждый ноготь нужно подвергнуть санитарной обработке антисептиком или стерильными салфетками. После процедуры рекомендуется применять ортопедические стельки.
Для удаления гноя следует применять косметические палочки, с помощью которых приподнимается ноготь. После чего требуется аккуратно придавить ногтевую пластину и противоположный край пальца, тем самым выдавливая гной. Остатки гноя убираются с применением стерильного бинта, кусочка ткани или салфетки. После чего палец обрабатывается спиртом.
Конечно, специалисты не рекомендуют удалять гной из-под ногтя большого пальца ноги самостоятельно. Лучше всего эту процедуру проведет врач, который не только быстро проведет осмотр, избавится от нарыва, но и разработает схему лечения пальца, ведь панариций указывать на различные заболевания, такие как, например, меланома. В таком случае самолечение только навредит, потому что своими силами удалить причину возникновения патологии невозможно. А без устранения причины нельзя вылечить заболевание.
Профилактические меры
Чтобы избежать попадания под ногтевую пластину микробов требуется придерживаться нескольких правил. В первую очередь, аккуратно состригать ногти на руках и ногах. Обрезая кутикулу, не наносить повреждения коже. Своевременно обрезать заусенцы и устранять инородные тела из-под ногтя. Кроме того, носить только ортопедическую обувь и стельки.
Есть такое неприятное и опасное заболевание околоногтевой области как панариций, сопровождающийся образованием нарыва под ногтем. Это довольно болезненное образование, мешающее полноценной жизнедеятельности. Неудобство вызвано и тем обстоятельством, что внешняя картина проявления заболевания, выглядит весьма непривлекательно и вызывает опасения со стороны окружающих.
Фото с сайта: gribokoq.ru
Данная проблема требует пристального внимания и своевременной помощи. «Идеальный маникюр» расскажет, что делать, если под ногтем образовался гной. Забегая вперед, скажем, что представленные ниже меры носят характер первой доврачебной помощи и эффективны только на начальных стадиях образования панариция. Серьезные осложнения требуют врачебного вмешательства и адекватного лечения.
Серьезные осложнения требуют врачебного вмешательства и адекватного лечения.
Нагноение ногтя. Характеристика проблемы
Для начала давайте разберемся – что такое панариций. Это воспаление мягких тканей преимущественно околоногтевой области – кутикулы или боковых валиков – вызванных действием патогенных бактерий группы стрептококка или стафилококка. Иногда локализация воспаления распространяется глубже и заходит под весь ноготь, захватывает костную ткань и даже сухожилия.
Фото с сайта: sovetydljazdorovja.ru
Выделяют следующие виды панариция:
В зависимости от места локализации проблемы:
Нарыв под ногтем на руке. Нагноение под ногтем на ноге (более распространенное явление).
В зависимости от площади поражения:
Очаговое, когда затронут один палец. Обширное, когда нагноение наблюдается на нескольких пальца. В тяжелых случаях, при одновременном образовании нарыва под ногтем на ноге и руках, причем на всех пальцах следует говорить об общем сепсисе организма и ослаблении его защитных функций.
Различают два вида протекания заболевания:
Острый панариций, когда наблюдается стремительная картина развития заболевания с ярко выраженным болевым синдромом, покраснением и отеком, обширной локализацией гнойника и частичным обездвиживание поврежденной конечности. При наличии данной симптоматики необходимо незамедлительное обращение к врачу. Хронический (или нарастающий) панариций. При данном варианте течения заболевания ощущается дискомфорт в пораженном участке, боль возникает при надавливании на очаг воспаления. Наблюдается незначительная припухлость и покраснение кожных покровов. Такое течение патологии более благоприятно и проблему можно исправить самостоятельно, пользуясь консервативными и традиционными методами. Но важно вовремя начать лечение в противном случае, если запустить проблему, она может перейти в стадию, когда образуется гной под ногтем на руке или ноге.
Фото с сайта: manikyur.ru-best.com
Если вы столкнулись с последней вариацией протекания панариция, тщательно следите за стоянием воспаления и не пускайте проблему на самотек, иначе вероятны такие осложнения как:
Сепсис. Тяжелейшее заражение крови, при отсутствии должного лечения может привести к летальному исходу. Флегмона. Характеризуется распространением нагноения вглубь жировой ткани. Тендовагинит. Затрагивает область сухожилий, в результате чего развивается некроз, приводящий к полному обездвиживанию пальцев.
Тяжелейшее заражение крови, при отсутствии должного лечения может привести к летальному исходу. Флегмона. Характеризуется распространением нагноения вглубь жировой ткани. Тендовагинит. Затрагивает область сухожилий, в результате чего развивается некроз, приводящий к полному обездвиживанию пальцев.
Почему образовался гной под ногтем и что делать?
Причины, приводящие к такому страшному недугу банальны, и каждый может с ними столкнуться:
Фото с сайта: lechim-prosto.ru
Ненадлежащая гигиена рук и ног. Руки в силу постоянного контакта с окружающей средой содержат большое количество бактерий, которые сложно смыть даже при использовании антисептика. Ноги же из-за длительного и частого пребывания в закрытой обуви просто идеальная среда для развития патогенной микрофлоры. Потому то, так часто образуется гной под ногтем на большом пальце ноги. Микротравмы и повреждения ногтя и зоны околоногтевой области. Даже банальная заноза, вошедшая под ноготь, может привести к образованию гнойника под ногтем на руке, лечение которого займет длительное время. Вредные привычки – сосание пальцев, привычка грызть ногти. Казалось бы, банальные детские привычки, но и они могут привести к тяжелым последствиям. Некачественно сделанный маникюр и педикюр. Порезы, травматизация ногтевой пластины, пренебрежение гигиеной и асептикой – все это может привести к развитию панариция.
Вредные привычки – сосание пальцев, привычка грызть ногти. Казалось бы, банальные детские привычки, но и они могут привести к тяжелым последствиям. Некачественно сделанный маникюр и педикюр. Порезы, травматизация ногтевой пластины, пренебрежение гигиеной и асептикой – все это может привести к развитию панариция.
Поклонницам гелевого маникюра следует воздержаться от покрытия поврежденных пластин гель-лаком. Так истонченный ноготь с небольшими трещинками, покрытый гелевой субстанцией может привести к печальной картине: треснувшему посередине ногтю и нагноением под ним – верному признаку образования панариция.
Специфический род профессиональной деятельности. Многие профессии, сопричастные с загрязнениями, вынужденным ношением латексных перчаток, постоянным контактом с химическими и едкими составами приводят к образованию гноя под ногтями. В зоне риска такие профессии как: парикмахер, сельскохозяйственные, медицинские специальности и т.п. Выполнение хозяйственных работ без перчаток может привести к травматизации и последующему загрязнению раны. Образование вросшего ногтя. Если данную проблему пустить на самотек, то со временем она может привести к нагноению раны и последующему поражению околоногтевой области. Такие заболевания как сахарный диабет, ослабленный иммунитет, также являются риском для возникновения панариция.
Образование вросшего ногтя. Если данную проблему пустить на самотек, то со временем она может привести к нагноению раны и последующему поражению околоногтевой области. Такие заболевания как сахарный диабет, ослабленный иммунитет, также являются риском для возникновения панариция.
Устранение вышеназванных рисков и пристальное внимание к своему здоровью будет самой эффективной профилактикой того чтобы не допустить образования панариция.
Как лечить нарыв под ногтем на руке и ноге
Что делать, если гной под ногтем ноги или руки все-таки образовался? Для начала нужно провести самостоятельное визуальное обследование. Если вы видите покраснение, обширный отек и изменение цвета ткани, а пальпирование пораженной области отзывается сильной пульсирующей болью, то следует незамедлительно обратиться за помощью к врачу. В данной ситуации заниматься самолечением небезопасно, нагноение в быстрые сроки может проникнуть вглубь и нанести непоправимый вред.
Фото с сайта: operabelno. ru
ru
Врач же назначит лечение, которое будет зависеть от степени развития проблемы. Так консервативные методы лечения предполагают прием курса антибактериальных препаратов и наружные гигиенические процедуры.
Запущенные и острые случаи, требуют незамедлительного вскрытия гнойника. Но как убрать гной из-под ногтя, если его очаг воспаления расположился прямо под ним? В таких особо тяжелых случаях требуется операция по удалению ногтевой пластины и дальнейшей обработки раны под наблюдением врача. Период заживления составляет 5 – 7 дней, но и в дальнейшем трубится регулярное выполнение антибактериальных процедур – наложение асептических повязок и применение лечебных ванночек.
Если гнойник небольшой или он еще не успел развиться, либо же по каким-то причинам вы не можете в срочном порядке обратиться к врачу, то на помощь вам придут традиционные средства. Так самостоятельно в домашних условиях можно проводить следующие мероприятия:
Обеззараживающие ванночки и ванночки, помогающие вытянуть гной из-под ногтя. Лечебные компрессы. Аппликации на основе антибактериальных мазей.
Лечебные компрессы. Аппликации на основе антибактериальных мазей.
Перед приемом ванночек или другими методами лечения гнойника следует тщательно обработать пораженный участок антисептическим средством – йодом, перекисью водорода, спиртом. Таким образом, вы частично уменьшите количество бактерий.
Рассмотрим каждый метод более подробно.
Как удалить гной из-под ногтя при помощи лечебных ванночек
Ванночки по своему действию на проблему можно разделить на две группы:
Антисептические, направленные на обеззараживание раны. Вытягивающие нагноение.
Фото с сайта: 10palchikov.ru
К первой группе относятся ванночки с настоями ромашки, череды, календулы и дезинфицирующими средствами – перекисью водорода, раствором йода, фурацелина, марганцовки и т.п. Все они должны быть приготовлены на основе теплой воды, горячая противопоказана из-за риска увеличения площади нагноения, так как повышенная температура – идеальная среда для дальнейшего развития патогенных бактерий.
Ко второй группе относятся солевые ванночки. Причем они должны быть очень солеными (концентрация 5 ст. л. поваренной соли на один литр воды). Для смягчения воды к соленому раствору можно добавить соду (1 ч. л. на литр воды). В данном случае ванночка должна быть именно горячей, настолько насколько могут терпеть ноги или руки. Все дело в том, что горячая вода сморщивает кожу и под ее давлением гной начинает вытекать из раны, в свою очередь соленая вода будет вытягивать всю влагу в себя, в том числе и гнойную жидкость.
Знайте, если образовался нарыв под ногтем на руке или ноге, что делать самостоятельное вскрытие гнойника нельзя! Если он так и не вскрылся сам, то его можно вскрывать только в условиях стационара.
Ванночки должны длиться 20 минут с периодичностью не менее трех раз в день.
Компрессы
Фото с сайта: netderm.ru
Обычные сырая свёкла, натертый чеснок, прополис, пюре из отварного лука, кашица листьев алоэ и даже растолченный лист подорожника – действенные средства того чем можно вытянуть гной из-под ногтя.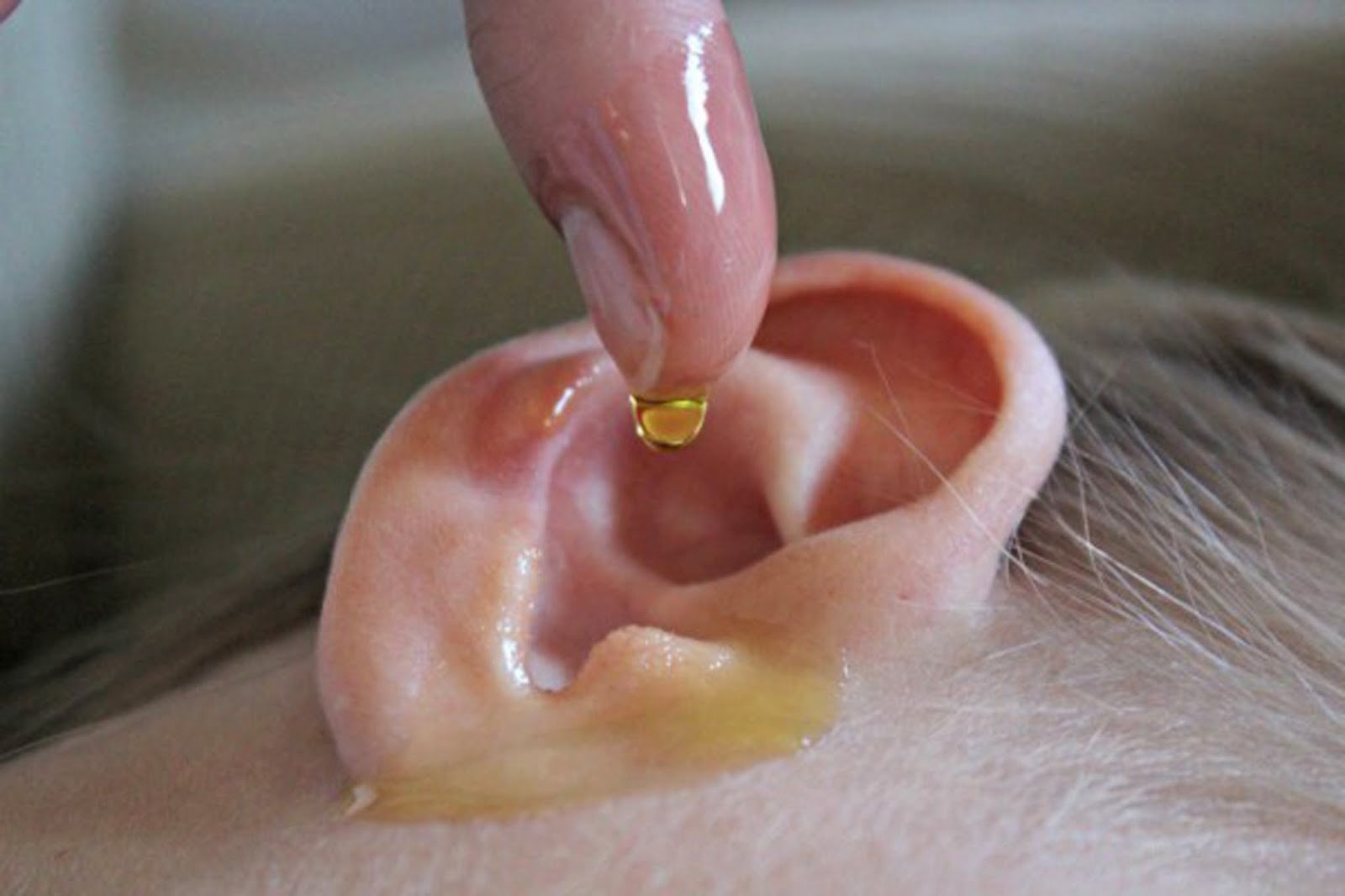 Какое либо из этих средств, в виде компресса, следует нанести на раневую поверхность и плотно обвязать марлевой тканью.
Какое либо из этих средств, в виде компресса, следует нанести на раневую поверхность и плотно обвязать марлевой тканью.
Все компрессы следует делать на ночь, так вы не будете тревожить рану и обеспечите длительное воздействие полезных веществ на очаг поражения.
Лечебные аппликации
Фото с сайта: vseprogemorroy.ru
Для выполнения лечебных аппликаций потребуется любая антибактериальная мазь – «Левомеколь», «Тетрациклин» и т.п. Отличное средство при гное под ногтем – мазь Вишневского, она помогает вытянуть гной из раны. Лечебные аппликации делаются следующим образом: сложенная в несколько раз марля пропитывается лечебным препаратом и затем накладывается на раневую поверхность. Для фиксации можно использовать пластырь на тканевой основе или обычный бинт.
Аппликации, так же как и компрессы, следует выполнять на ночь.
В идеале же требуется комплексное воздействие на решение проблемы: применение лечебных ванночек и наложение компрессов или аппликаций.
В заключении еще раз отметим, что панариций это серьезное заболевание, которое требует врачебного наблюдения и самостоятельное лечение допустимо только в легких случаях на начальных этапах, когда еще действенны обычные антисептические процедуры, либо же в качестве поддерживающих мер для снятия острой боли. Ну, а главное тщательно следите за своим здоровьем, и не допускайте ситуаций, провоцирующих возникновение панариция.
Повредить ноготь на пальце руки или ногтевую пластину довольно просто, ведь именно руки человека ежесекундно выполняют различную работу. Поэтому анализируемый вид повреждения как в домашних условиях, так и в производственном процессе считается самым распространенным видом травматизма. Однако не стоит считать, что анализируемое повреждение является безобидным и пройдет само по себе, особенно если гной под ногтем на руке заметен даже невооруженным взглядом. Ведь даже после ушиба, практически безболезненного, как у ребенка, так и у взрослого в рану могут проникнуть различные виды микроорганизмов или чужеродные тела, способные привести к развитию серьезных недугов. В медицине анализирующий патологический процесс называют панарицием. Чтобы не допустить развития серьезных осложнений, к примеру, избежать гангрены, убрать гной следует как можно быстрее, применяя для этого комплексное и самое главное эффективное лечение.
В медицине анализирующий патологический процесс называют панарицием. Чтобы не допустить развития серьезных осложнений, к примеру, избежать гангрены, убрать гной следует как можно быстрее, применяя для этого комплексное и самое главное эффективное лечение.
Симптомы патологии
Разумеется, нагноение под ногтем вызывает как у ребенка, так и взрослого неприятные и даже болезненные ощущения. Как показывает статистика, именно дети чаще всего страдают от анализируемого патологического проявления, так как не полностью понимают, как правильно заботиться о гигиене собственных рук. Понять, что гнойный процесс начал свое пагубное воздействие, возможно по следующим симптомам:
- зудящим ощущениям в области поврежденного ногтя;
- пульсирующей боли;
- отечности кожного покрова;
- возникновению гнойного мешочка под ногтевой пластиной.
Вышеперечисленные признаки возникают как после ушиба, так и после незначительной травмы на месте повреждения и стремительно развиваются, если лечение не будет назначено комплексное и своевременное.
При запущенной стадии развития нагноение может затронуть как фалангу, так и весь палец. А в худшем случае больному будет поставлен диагноз гангрена для лечения, которой придется ампутировать поврежденный палец.
Лечебная методика
Не стоит оставлять без внимания гной под ногтем на руке, особенно у ребенка, ведь это явный признак развития панариция, требующего незамедлительного лечения. Если вышеперечисленные симптомы патологии будут заметны, обратиться за помощью к врачу следует незамедлительно.
Народными методиками, проверенными и эффективными, так же можно убрать гной под ногтем, но только после того, как доктор осмотрит место ушиба и одобрит выбранную методику лечения.
Какая медицинская методика будет задействована для лечения нагноения под ногтем, в первую очередь зависит от стадия развития патологии:
- На начальном этапе прогрессирования процесс нагноения возможно убрать консервативной методикой лечения. После осмотра места ушиба доктор назначает пациенту ванночки для рук, в основу которых добавляются вещества дезинфицирующего характера, к примеру, обычная поваренная соль или фурацилин. Такие процедуры негативно отобразятся на чужеродном теле и помогут снять воспаление. Поврежденный палец опускают в дезинфицирующий теплый состав на 15 минут, далее наносят на место нагноения противовоспалительную мазь. Обязательно назначают прием внутрь антибиотиков.
- Если консервативная методика лечения не дает желаемого эффекта, доктор предлагает пациенту сделать операцию. Оперативное вмешательство производится двумя способами:
- через небольшой надрез, сквозь который будет выходить гной;
- удаляя полностью ногтевую пластину и производя дальнейшие процедуры для устранения гнойных образований.
- При лечении нагноения хирургическим методом обязательно задействуется местная анестезия. После окончания палец и ногтевая пластина обрабатывается антисептическим медицинским препаратом и перевязывается стерильным бинтом. Больной обязан принимать приписанные врачом антибиотики на протяжении 7-10 дней.
Народные способы для удаления нагноений
В народной медицине существует несколько методик, помогающих убрать гной под ногтем. Остановившись на народной методике лечения, обязательно нужно получить одобрение лечащего врача и проводить любой вид процедур в стерильных домашних условиях. Среди самых эффективных методик можно выделить следующие:
- Ванночку на основе настойки прополиса. Для лечебного состава потребуется подготовить 5 частей теплой воды и 1 часть настойки прополиса. Повреждений палец погружают в состав на 15-20 минут, 3-4 раза в день. Процедуры следует повторять до тех пор, пока гной из-под ногтевой пластины полностью не удалится.
- Не менее эффективно помогает избавиться от гноя травяной целебный сбор, состоящий из цветков обычной ромашки, листьев подорожника, зверобоя и шалфея. Вышеперечисленных трав следует взять в равном количестве, залить 1 литром воды, кипятить на медленном огне 10 минут. В слегка остывший отвар добавляют одну столовую ложку соды. Палец погружают в отвар на 25-30 минут.
- Теплая ванночка из обычной соли поможет избавиться от гнойного процесса на самой ранней стадии развития патологии. На один литр горячей воды потребуются 3 столовые ложки соли. Погружать палец в соленную ванну рекомендуют на 25 минут, 3-4 раза в день.
На первый взгляд, травмы пальцев верхних и нижних конечностей в области в виде порезов, ссадин, царапин, уколов, заусенец не вызывают серьезных опасений до тех пор, пока не присоединится инфекция. Появляется покраснение, припухлость, отечность, боль, гной под ногтевой пластинкой и возле нее. На протяжении жизни многие люди сталкиваются с такой проблемой, как образование гноя под ногтевыми пластинами. Такая клиническая картина указывает на то, что в организме человека начинает развиваться инфекционное заболевание – .
В большинстве случаев воспалительные явления с гнойным экссудатом наблюдаются у пациентов педиатрического отделения, имеющих вредную привычку грызть ногтевые пластины и у взрослых, которые заняты в следующих сфера деятельности: сельское хозяйство, повара, столяры, слесари и другие.
Откуда берется гной под ногтем на ноге?Одной из самых главных причин возникновения этого заболевания выступает поражение инфекцией ран, различными патогенными микроорганизмами, и болезнетворными бактериями. Процесс инфицирования осуществляется путем проникновения патогенных гнойных возбудителей в мягкие ткани организма.
После того, как они поселятся в комфортной для себя среде, они приступают к своей функциональной деятельности, которая заключается в разрушении целостности здоровых клеток кожи в области ногтевого ложа.
Для того, чтобы болезнетворны микробы проникли в организм человека им требуется характерная среда, которой обладают травмы кожных покровов. В большинстве случаев каждый из нас не придает особого значения незначительным царапинам, ссадинам термическим ожогам, а зря. Именно такие повреждение кожи являются наиболее подходящим «приглашением» для проникновения бактерий в структуру эпидермиса с последующим углублением и развитием инфекции во всех слоях.
В случае если иммунная система человека функционирует на достаточном уровне, то защитная функция организма самостоятельно предотвратит развитие инфекции. Но, а если организму не удастся победить болезнетворную бактерию, то в скором будущем проявятся признаки панариции.
К основным причинам, провоцирующим образование гноя под ногтем относятся:
- Несвоевременная обработка раневой поверхности пальцев антисептическими или полное отсутствие дезинфицирующих мероприятий.
- Проведение косметических процедур в парикмахерских с нарушением правил дезинфекции инструментов для педикюра.
- Вросшие ногти на ногах и руках, причиняющие физический и психологический дискомфорт.
- Попадание чужеродного предмета извне под ногтевую пластинку.
- Протекание грибковых заболеваний с осложнениями.
- Наличие в анамнезе пациента такого заболевания как сахарный диабет.
- Проблемы со стороны сосудов конечностей.
- Снижение защитных сил организма.
- Не соблюдение элементарных правил личной гигиены.
В случае если нагноение находится под одним ногтем, то можно предположить, что его появление связано с местным травмированием пальца. Но, если наличие гноя наблюдается сразу под несколькими ногтевыми пластинами, то можно смело диагностировать общее инфицирование всего организма. В большинстве случаев основными видами возбудителей, поражающих человеческий организм являются стафилококки, а также стрептококки. Именно в результате их жизнедеятельности образуются инфекции местного и общего характера.
Под ногтем гной, что делать для его ликвидацииПеред тем как приступать к лечению пальца, на котором под ногтевой пластиной находится гной, необходимо самостоятельно провести визуальный осмотр пораженного пальца. Если при несильном нажатии на него ощущаются дискомфортные ощущения, то панариций в данном случае имеет не очень выраженную форму, что говорит о начальной стадии развития заболевания.
В начале заболевания каждый из нас старается справиться с этой проблемой самостоятельно. Обрабатываем место нагноения дезинфицирующим препаратом и выполняем аппликации с любой мазью, в составе которой есть антибиотик. И конечно же не обходится лечение без методов . Начинаем делать разного рода ванночки, примочки, ставить компрессы.
Если же под ногтем наблюдается нагноение большое по площади, а кожа вокруг ногтя и сам палец с яркими признаками воспаления, то необходимо немедленно обратиться к врачу за медицинской помощью. Ухудшение состояния приведет нас к специалисту, который правильно оценит состояние здоровья и назначит точное лечение, направленное, в первую очередь, на уничтожение болезнетворных микробов, а также на устранение симптомов и проявлений болезни, борьбу с осложнениями.
План лечения гноя под ногтем состоит из приема системных препаратов антибактериального, противогрибкового либо противовоспалительного воздействия на организм. Назначение лекарства любой группы делает исключительно врач на основании результатов микроскопического исследования гноя, которые способствую точному установлению вида возбудителя. Зачастую такие требуют приема обезболивающих и жаропонижающих препаратов.
Также для локального воздействия непосредственно на очаг воспаления назначается использование местных препаратов. Для этого перед их нанесением рекомендуется ежедневно принимать специальные ванночки, способствующие размягчению структуру пораженного ногтя и воспаленных кожных покровов вокруг него. Зачастую их проводят с раствором из морской соли, пищевой соды с йодом марганцовки или фурацилина. После таких водных процедур рациональным и правильным будет накладывание повязки с мазями антисептического либо антибиотического воздействия.
В случае если консервативные методы терапии не принесли желаемого результата, при этом состояние только ухудшилось, хирурги назначают проведение оперативного вмешательства. Путем проведения операции происходит щадящее вскрытие гнойного мешка с последующим удалением пораженных участков эпидермиса. Если гной находится далеко и глубокого под ногтевой пластиной происходит полное удаление ногтевой пластины. Все зависти исключительно от степени развития панариция.
Такая операция проводится по местной анастезией. После ее завершения на инфицированный участок накладывается марлевая повязка смоченная в антибактериальном препарате. В среднем временной период для восстановления после операции составляет 5-10 суток, на протяжении которых требуется ежедневное проведение перевязок.
Гной под ногтем на большом пальце ноги: альтернативная терапияДанный патологический процесс несет заболевшему массу неприятных ощущений. Возникает он в следствии травматических повреждений ногтя и близлежащих тканей при присоединении инфекции. Может протекать как самостоятельное заболевание.
Болезнь начинается с появления покраснения и зуда на пораженном участке, потом присоединяется пульсирующая боль. Кожа в области воспаления натягивается и лоснится, отмечается отек и припухлость. Вырисовывается место скопления гноя белого или желтого цвета. В некоторых случаях гнойное содержимое может вытекать. Распухание и боль ограничивают движения пораженного пальца. Иногда отмечают повышение температуры тела.
Помочь в борьбе с панарицией, и избавить человека от неприятных симптомов заболевания может народная медицина. При грамотном сопоставлении традиционной и альтернативной терапии, можно получить быстрый и результативный терапевтический эффект.
В данном случае конечно же не обходится лечение без методов народной медицины. Начинаем ставить компрессы, делать разного рода , примочки. От того, как правильно соблюдается технология их проведения зависит и результат.
Чтобы удалить неприятные болезненные ощущения, снять воспаление возьмем по одинаковому количеству следующих лечебных трав: соцветия лекарственного шалфея и аптечной ромашки; сушенная листва сирени, зверобой, подорожник. Заливаем холодной водой в количестве 1000 мл, вскипятим на протяжении 3-6 минут. Снимем с плиты и всыпаем 12г пищевой соды. Остудим, отвар должен быть теплым.
Проводить процедуру желательно ежедневно на протяжении десяти суток, длительность одной манипуляции составляет в среднем 15 минут с полным погружением пальца в раствор, периодичность трижды в день. Перед ванночкой, надо провести санитарную обработку инфицированного поля: тщательно, используя стерильные салфетки, протереть, любым имеющимся в доме, антисептиком.
Осторожно, с помощью стеклянных лопаточек или косметических палочек, приподнять ногтевую пластинку и по очереди надавить сначала на поверхность ногтя потом на противоположную сторону пальца, выдавливая таким образом гной. Остатки гнойного содержимого убрать одноразовой стерильной салфеткой. Еще раз обработать спиртом и погрузить палец в ванночку.
Инфекция рук: виды и лечение
Инфекции рук — обычное явление. Они могут поражать пациентов любого возраста. Есть несколько типов и причин инфекций. Поэтому лечение этих инфекций варьируется. Важно понимать, что инфекция рук может вызвать долгосрочные осложнения. К сожалению, постоянные проблемы могут возникнуть даже при правильном и быстром лечении.
Ниже приведены некоторые конкретные типы и причины инфекций кисти и пальцев:
Инфекция укушенной раны
При укусе бактерии с собственной кожи пациента могут проникнуть вглубь из-за прокола зуба.Другие бактерии, вызывающие инфекцию, исходят непосредственно изо рта / зубов «кусающего». Часто случаются укусы как людей, так и животных. Чтобы избавиться от инфекции, необходимо тщательное промывание, замачивание и часто хирургическое дренирование укушенной раны. Чем меньше колотая рана (укус кошки), тем выше риск заражения, так как очистить можно только поверхность кожи. Маленькие раны часто нужно сжимать, чтобы из них вышла жидкость, или увеличивать их, чтобы лучше очистить их. Более крупную открытую рану часто легче промыть, и, в зависимости от местоположения, степени загрязнения и того, какие глубокие ткани обнажаются, рану можно закрыть швами или оставить открытой.Другие способы лечения ран могут включать тампонирование раны марлей. Если рану оставить открытой, иногда ее можно закрыть позже или оставить рану зажить самостоятельно. Это называется исцелением вторичным намерением. Во время лечения также часто используются антибиотики. Иногда используются таблетки, а иногда необходимы внутривенные антибиотики при более тяжелых инфекциях, поражающих кости или суставы.
Когда кто-то бьет другого человека кулаком в рот, может произойти «боевой укус». Это когда зуб другого человека проникает сквозь кожу перфоратора над суставом.«Бороться с укусами» руки и может вызвать особые проблемы, когда бактерии или инородный материал (например, зубы) могут попасть в суставы пальцев. Эти суставные травмы часто требуют срочного хирургического вмешательства, чтобы увеличить рану, чтобы эффективно промыть ее и определить, проник ли зуб в сустав. После травмы хрящ не может зажить. Немедленное лечение и начало приема антибиотиков часто защищают хрящ, даже если инфекция еще не присутствует. Это называется профилактическим лечением.Это означает, что операция проводится, чтобы предотвратить развитие инфекции или ее серьезное развитие, если она легкая. Таким образом, важно, как быстро вы обратитесь за лечением. Если вы подождете несколько дней после травмы, чтобы обратиться к врачу, инфекция часто установится и будет тяжелой, по сравнению с обращением за медицинской помощью в течение первых нескольких часов.
Бешенство также следует учитывать после ран от укусов животных. Лечение и оценка должны быть начаты как можно скорее. Часто требуется введение антирабического иммуноглобулина как в область раны, так и в удаленную мышцу.Необходимо несколько инъекционных процедур. Это особенно важно при укусах диких животных или собак с неизвестным прививочным статусом.
Целлюлит
Целлюлит — это кожная инфекция, которая может вызывать покраснение, тепло и боль кожи. У пациентов с целлюлитом может быть жар, озноб или тошнота. Целлюлит обычно возникает вокруг трещины или пореза на коже. Инфекция может быстро распространяться по конечности или в кровоток, поэтому важно незамедлительно начать лечение.Лечение этого типа инфекции включает антибиотики и возможное хирургическое дренирование, если есть абсцесс под кожей. Поскольку кожа хорошо видна, многие инфекции приводят к покраснению кожи. Вашему врачу важно определить, ограничивается ли инфекция кожей (целлюлит) или существует более глубокая инфекция, при которой кожа является «верхушкой айсберга». Глубокие инфекции включают фасциит, теносиновит, миозит, остеомиелит (костный), септический сустав или абсцесс.
Инфекции глубокого космоса
Рука разделена на множество отдельных «отсеков» или «глубоких пространств».Один или несколько из них могут заразиться даже из небольшой колотой раны. Абсцесс может образоваться в мышечной области у основания большого пальца (тенарное пространство), ладони (глубокое ладонное пространство) или в промежутках между пальцами. Эти инфекции могут распространяться на другие области, даже на запястье и предплечье. Срочная оценка будет включать осмотр врача, а иногда и визуализацию и тесты для определения места заражения. Лечение будет включать комбинацию антибиотиков, хирургического дренажа и ухода за раной.
Преступник
Болезненная пульсирующая инфекция пульпы кончика пальца называется «преступником» (см. Рис. 1). Это замкнутое пространство разделено на множество небольших отделений, каждое из которых заполнено инфекцией и гноем. Преступник может возникнуть после работы в саду, стрижки ногтей или других действий, связанных с использованием острых предметов возле кончика пальца. Диабетики часто подвергаются высокому риску из-за того, что для проверки уровня сахара в крови у них несколько пальцев. Некоторых уголовников можно вылечить с помощью ванн и пероральных антибиотиков, но других может потребоваться дренирование.Если не лечить на ранней стадии, может произойти разрушение мягких тканей и даже костей, что приведет к таким осложнениям, как плохое заживление ран, скованность и боль.
Паронихия
Паронихия — это инфекция специальной кожи ногтевого валика, которая представляет собой область вокруг ногтя (см. Рисунок 2). Паронихия может возникать в разное время и вызывать инфекцию. При острой паронихии бактерии вызывают покраснение, отек и болезненность кожи вокруг ногтя. Если инфекцию вылечить на достаточно ранней стадии, смачивание и пероральные антибиотики могут вылечить инфекцию.Если под кожей образовался гной, необходимо хирургическое дренирование для отвода гноя. Иногда требуется удаление всего ногтя или его части. Хроническая паронихия может быть вызвана грибком, и это обычно происходит у людей, чьи руки часто мокрые (например, в посудомоечной машине) или чья иммунная система не работает. Область кутикулы становится слегка красной и опухшей, без дренажа и с легкой болезненностью. Это можно лечить специальными препаратами и стараться сохранить кожу сухой. Постоянное воздействие влаги может способствовать развитию грибковой инфекции.Можно использовать лекарства местного действия, такие как горечавка синяя. Иногда требуется хирургическое вмешательство для удаления инфицированной ткани.
Herpetic Whitlow
Herpetic Whitlow — это вирусная инфекция руки, обычно на пальцах, вызванная вирусом герпеса. Это чаще наблюдается у медицинских работников, чьи руки подвергаются воздействию слюны пациентов, переносящих герпес. Состояние, характеризующееся небольшими опухшими, болезненными, окрашенными кровью волдырями, обычно проходит в течение нескольких недель без многих долгосрочных последствий.Иногда лечение включает использование противовирусных препаратов.
MRSA
MRSA, или устойчивый к метициллину золотистый стафилококк, представляет собой тип бактерий, устойчивых к определенным антибиотикам. В прошлом MRSA наблюдались у пациентов в больницах и встречались реже. Со временем этот тип инфекции стал более распространенным в больницах и в обществе. Кожные инфекции обычно выглядят как нарывы или скопления гноя. Лечение антибиотиками и необходимость хирургического вмешательства обычно зависят от локализации и тяжести этой инфекции.Важно сразу же лечить кожный MRSA, чтобы предотвратить более серьезные инфекции и распространение среди других. Если эта бактерия обнаружена, важно избегать контакта с другими людьми. Медицинские работники должны носить халат и перчатки, чтобы предотвратить передачу инфекции себе или другим людям.
Некротический фасциит, или «питающиеся плотью бактерии»
Некротический фасциит — очень редкая, но тяжелая инфекция. Фасция — это глубокая соединительная ткань, которая покрывает мышцы и находится ниже жирового слоя.Поскольку это глубокая инфекция ниже уровня кожи, она может быстро распространяться без особого покраснения кожи до очень позднего времени. Это часто приводит к сильной боли и отеку, непропорциональному внешнему виду кожи. На коже могут быть волдыри. Больные часто тяжело болеют. Streptococcus pyogenes или другие «плотоядные бактерии» попадают в организм через порез. Эти бактерии производят токсины, которые разрушают кожу, мышцы и другие мягкие ткани и приводят к низкому кровяному давлению, учащенному сердцебиению и проблемам с кровотечением, печенью и почками.Некротический фасциит — это настоящая чрезвычайная ситуация, она может быть опасной для жизни и очень сильной. Часто сразу же назначают несколько внутривенных антибиотиков. Обычно требуется срочная операция по удалению мертвых тканей и фасций, чтобы остановить распространение инфекции, подобно вырубке живых деревьев перед распространяющимся огнем, чтобы остановить распространение огня. Эти инфекции имеют высокий шанс ампутации и смерти. Хотя они редки, очень важно быстро распознать их для достижения наилучшего результата. Определенные факторы могут увеличить вероятность развития этой инфекции, в том числе диабет, злоупотребление наркотиками внутривенно или у пациентов со слабой иммунной системой.
Микобактериальные инфекции
Менее распространенные инфекции могут быть вызваны микобактериями, особой категорией инфекционных организмов. Эти организмы очень медленно растут, и их трудно идентифицировать в лаборатории. Один из этих типов, инфекция Mycobacterium marinum, может развиться после колотой раны от иглы рыб или заражения простой раны зараженной водой (природной или аквариумной). Эти атипичные инфекции развиваются постепенно и могут сопровождаться отеком и ригидностью без сильной боли или покраснения.Может потребоваться хирургическое удаление инфицированной ткани, которое поможет определить, какое лекарство поможет вылечить инфекцию. Определение происхождения в лабораторной культуре может занять 6 недель. Часто лечение длится несколько месяцев. Пациенты, чья иммунная система не работает должным образом (например, те, кто проходит химиотерапию или инфицированы ВИЧ), более восприимчивы к атипичным микобактериальным инфекциям.
Септический артрит / остеомиелит
Рана в суставе или рядом с ним может вызвать септический артрит, который представляет собой серьезную инфекцию внутри сустава.Раны различного типа и размера, в том числе колотые, могут вызвать этот вид инфекции. Этот тип и место заражения могут быстро вызвать проблему. Поэтому необходимо срочное хирургическое дренирование и антибиотики. Если это лечение будет отложено, может произойти инфицирование кости (остеомиелит) или быстрое разрушение хряща. Септический артрит с остеомиелитом или без него может потребовать одной или нескольких операций и длительного лечения антибиотиками. Поскольку хрящ не может зажить, как только он поврежден бактериями, а белые кровяные тельца выделяют токсичное химическое вещество для борьбы с инфекцией, он может оставить у человека болезненный, опухший и жесткий сустав даже после того, как инфекция будет излечена.Если это происходит у молодого активного человека, вариантов лечения может быть несколько. Некоторые маленькие, хронически болезненные суставы могут быть сращены хирургическим путем для облегчения боли.
Инфекция оболочки сухожилия («Инфекционный теносиновит сгибателей»)
Сухожилия, сгибающие пальцы, проходят от запястья через ладонь к кончикам пальцев. У основания пальца сухожилия сгибателя входят в систему шкивов или влагалище. Если на пальце появляется небольшой порез или колотая рана, особенно возле сустава со стороны ладони, канал, через который проходит сухожилие сгибателя, может инфицироваться.Рекомендуется немедленное лечение, так как эта инфекция может вызвать сильную жесткость или даже разрушить и повредить сухожилие. Сухожилие может разорваться или срастаться с костью или влагалищем, ограничивая или исключая его движение. Палец с инфекцией влагалища сухожилия опух, красный и болезненный на ладонной стороне пальца, палец часто слегка сгибается, чтобы уменьшить давление и боль, и его очень болезненно выпрямлять (см. Рисунок 3). Эта инфекция обычно требует госпитализации пациента для внутривенного введения антибиотиков, а хирургический дренаж часто является частью лечения.
Инфекции рук — Американский семейный врач
Обратите внимание: Эта информация была актуальной на момент публикации. Но медицинская информация постоянно меняется, и некоторая информация, приведенная здесь, может быть устаревшей. Для получения регулярно обновляемой информации по различным темам, связанным со здоровьем, посетите familydoctor.org, веб-сайт AAFP по обучению пациентов.
Информация от вашего семейного врача
Что вызывает инфекции рук?
Инфекции рук возникают при травме кожи руки, пальцев, кутикулы или ногтевых складок.Общие причины включают маникюр, вросшие ногти, укусы или колотые раны. Инфекция может появиться в складке ногтя, на кончике пальца или в любом месте руки. Симптомы инфекции включают боль, покраснение и отек. Иногда вирусы вызывают инфекции рук. У людей с этими типами инфекций обычно появляются волдыри, легкое жжение или зуд.
Могу ли я лечить инфекцию рук самостоятельно?
Большинство легких кожных инфекций хорошо поддаются лечению в домашних условиях. Это включает в себя замачивание в теплой воде, поднятие руки над сердцем и отдых руки со слегка согнутыми пальцами.Обязательно промойте все открытые раны водой с мылом. На раны, имеющие дренаж, следует наложить повязку. Никогда не выдавливайте и не снимайте кожицу с волдыря.
Когда мне следует обратиться к врачу?
Обратитесь к врачу, если после выполнения описанных выше действий инфекция ухудшится или не улучшится. Вам могут потребоваться антибиотики или процедура, чтобы вывести гной из раны.
Эти виды инфекций рук должны немедленно лечиться вашим доктором:
Любая инфекция подушечки пальца
Укушенные раны, в том числе травмы, вызванные соприкосновением сжатых кулаков со ртом другого человека
Инфекции, вызванные попаданием предмета в глубокие ткани руки
Эти типы инфекций могут вызывать долгосрочные проблемы, если их не лечить быстро.Немедленно обратитесь к врачу, если у вас возникли проблемы с перемещением пальцев, если весь ваш палец опух или если прикосновение к нему вызывает сильную боль.
Инфекции рук в закрытом пространстве: рекомендации по диагностике и лечению
Abstract
Несмотря на современные методы диагностики, хирургические достижения и эволюцию антибиотиков, острые инфекции рук в закрытом пространстве все еще остаются терапевтической проблемой. Цель этого обзора — представить его особые клинические особенности и текущее терапевтическое лечение, основанное на очаге инфекции, типе инфекционного патогена и типе хозяина.Анатомические пути способствуют распространению инфекции к точкам пониженной резистентности. Накопление гнойного материала впоследствии повышает давление в замкнутом пространстве, что приводит к ишемии и некрозу. Эти инфекции обычно связаны с грамположительными кокками, и клиницисты должны также учитывать местное распространение внебольничных устойчивых к метициллину S. aureus и сопутствующие заболевания хозяина (иммуносупрессия, диабет), прежде чем выбирать соответствующие антибиотики.Хирургическое лечение, включая дренаж и ирригацию, обязательно. Знание анатомии, патофизиологии замкнутого пространства и текущие обновления микробиологии и методов дренажа / ирригации являются предпосылками для быстрой диагностики и оптимального лечения острых инфекций рук в замкнутом пространстве.
Ключевые слова: инфекций рук, замкнутое пространство, теносиновит, глубокий космос, компартмент.
Введение
Инфекции рук в закрытых пространствах традиционно считались серьезной проблемой и рассматривались как неотложные.Несмотря на современные методы диагностики, достижения в хирургическом лечении и появление новых антибиотиков, инфекции рук остаются терапевтической проблемой. 1 Даже те авторы, которые выступают за очевидное снижение доли инфекций рук, подчеркивают необходимость лечения инфицированных рук опытным персоналом. 2
Цель этого обзора — представить особые клинические особенности и текущее терапевтическое лечение инфекций закрытых рук на основе локализации (точка входа и распространение в соседние структуры), патогена и типа хозяина. .Адекватное знание анатомии руки, 3,4 патофизиологии закрытого пространства и текущие обновления микробиологии являются предпосылками для быстрой диагностики и оптимального лечения.
Анатомия мягких тканей руки: соображения, относящиеся к инфекции
Различия между ладонными и дорсальными структурами могут объяснить разные пути разгибания и разные клинические признаки инфекции между двумя сторонами кисти. Кожа ладони толще спинной и прикреплена к нижележащим структурам.В нем много потовых желез, но нет волосяных фолликулов или сальных желез, тогда как жесткая ладонная фасция представляет собой толстый и прочный слой фиброзной ткани. И кожа, и фасция препятствуют горизонтальному распространению гноя и даже отеку ладони. Гной скорее ориентирован на более глубокие структуры ладони, в то время как отек всегда более выражен на тыльной стороне кисти. 5 В более глубоких структурах кисти анатомические отношения устанавливаются, но нельзя исключать вариации. 6–8 В зависимости от патопсизиологии представлены особенности всех структур ладонной и тыльной сторон кисти от дистальной к проксимальной. 4,5
Таблица 1
Особенности анатомии закрытых пространств кисти.
| Анатомическая структура | Особые характеристики | Патофизиология |
|---|---|---|
| Пульпа пальца | Каркас соединительной ткани | Условия закрытого пространства к ладонной фасции, предотвращая |
| Горизонтальное распространение | ||
| Сухожилие сгибателя пальца | Окружающая оболочка | Условия замкнутого пространства |
| Сухожилие сгибателя мизинца 9060 Соединение с траекторией | 901 901 с пониженным сопротивлением||
| Сухожилие сгибателя большого пальца | Возможное соединение с лучевой сумкой | Путь пониженного сопротивления |
| Локтевая бурса (на уровне кисти) | Обволакивающее влагалище сухожилия сгибателя кольца / sma Все пальцы | Путь снижения сопротивления |
| Ульнарная бурса (на уровне запястья) | Возможное соединение с лучевой сумкой | Путь снижения сопротивления |
| Мышечные компартменты | Поверхностные (тенар, межпозвоночные промежутки), -adductor pollicis muscle) | Состояние закрытого пространства |
| Фасциальные пространства | Состояние закрытого пространства | |
| Поверхность: | ||
| Распространение инфекции в подкожно дистально и дорсально (абсцесс воротниковой пуговицы) | ||
| Глубоко: | ||
| .Тенар | 1. Между отделом тенарной мышцы и приводящей мышцей большого пальца | Распространение инфекции в соседние фасциальные пространства / сумку |
| 2. Срединная ладонь | 2. Располагается глубоко в сухожилиях сгибателей длинных, безымянных и мизинских пальцев и на поверхности. до 3 -го –5 -го пястных костей. На лучевой стороне она отделена от тенарного пространства очень прочной перегородкой с более слабым проксимальным краем, а на локтевой стороне пространство перекрывается локтевой сумкой | Распространение инфекции в соседние фасциальные пространства / бурсу |
| 3.Гипотенар | ||
| Смазочный канал | Туннель фасции, окружающий коммуникацию смазочных мышц между паутиной и глубокими ладонными фасциальными пространствами | Путь пониженного сопротивления |
Пути распространения гноя по анатомии
представляют собой пути снижения сопротивления распространяющемуся гною (). 3,4,9,10 Однако на поздних стадиях гнойной инфекции ожидается прямое распространение в окружающие ткани посредством разжижающего некроза.Таблица 2
Пути распространения гноя.
| От | до | До | |||
|---|---|---|---|---|---|
| Оболочка сухожилия индексного сгибателя | 1. Проксимальный край | Тенарное пространство (наоборот) | |||
| Влагалище сухожилия среднего и кольцевого сгибателей | 1. Проксимальный край | Срединно-ладонное пространство (наоборот) | |||
| 2.Смазочный канал | |||||
| Пространство для перепонки | Смазочный канал | Глубокие ладонные пространства (наоборот) | |||
| Оболочка сухожилия длинной мышцы сгибателя большого пальца | Проксимальный край | Лучевая сумка 9014 | (наоборот) влагалище сухожилия сгибателя | 1. Проксимальный край | 1. Локтевая бурса (т. е. vesa) |
| 2. Смазочный канал | 2. Срединное пространство ладоней | ||||
| Локтевая сумка | 1.Радиальный край | 1. Срединное пространство ладоней (наоборот) | |||
| 2. Связь дистальнее запястья | 2. Лучевая сумка (чаще наоборот) | ||||
| 3. Проксимальный край | 3 Пространство Пароны запястья | ||||
| Лучевая сумка | 1. Локтевой край | 1. Пространство Тенара (наоборот) | |||
| 2. Проксимальный край | 2. Пространство Пароны запястья | ||||
| Узкое соединение на уровне MCP | Дорсальное субапоневротическое пространство пальца |
Патофизиология
Во всех закрытых пространствах кисти скопление гнойного материала повышает давление, нарушая кровоток и вызывая ишемию и некроз.Эти условия еще больше усугубляют инфекцию, создавая порочный круг . 8,11,12 Прямая инокуляция (лизис эпителия), распространяющаяся из соседних некротических тканей или через лимфатический путь, может привести к развитию инфекций рук.
Патогены
грамположительные кокки и особенно S. aureus и β-гемолитический стрептококк группы А (пиоген). Это результат инокуляции кожной флоры во время травмы. 13 S. aureus , как сообщается, составляет от 30 до 80% положительных культур. 1,2,5,14–20 хотя было показано, что этот процент уменьшается, в то время как смешанные грамположительные и грамотрицательные инфекции рук увеличиваются. 21,22 Возникающим патогеном является S. aureus , который несет ген PVL ; это обычно внебольничная жизнь и приводит к некротическим поражениям. 22 Необходимо заказать не менее 3 наборов культур, в каждый из которых входят культуры бактерий, микобактерий и грибов.Окрашивание по Граму дает важную информацию. Хотя посевы часто бывают отрицательными, 20,23 недавние достижения в обнаружении и идентификации бактериальных патогенов молекулярными методами значительно облегчают диагностику и ускоряют начало лечения. 24
Эмпирическое лечение антибиотиками обязательно, 1,2,17,18,25 в ожидании результатов посева, принимая во внимание госпитальную флору и местное распространение внебольничной резистентности к метициллину S.aureus (CA-MRSA). Внедрение антибиотиков стало большим прогрессом в раннем лечении инфекций рук и привело к уменьшению серьезных осложнений, таких как ампутации. 13,26–28
Тип хозяина и инфекция
У пациентов с ослабленным иммунитетом (основная злокачественная опухоль и иммуносупрессивное заболевание) или пациентов, получающих стероиды и факторы противоопухолевого некроза, инфекции рук в закрытом пространстве проявляются незначительно, и высокий уровень заболеваемости должен следует ожидать, если лечение откладывается.Повышение температуры, локальная болезненность и эритема являются показаниями для госпитализации, при этом необходимы антибиотики широкого спектра действия и хирургическая обработка раны. Обесцвечивание, флюктуация, дренаж или, что еще хуже, гипотония были поздними признаками. 2,11,18 Полимикробные инфекции и смешанные инфекции могут возникать у этих пациентов, включая грамотрицательные бактерии и / или анаэробы, и необходимо вводить соответствующие антибиотики. Те же принципы применимы к пациентам с сахарным диабетом, внутривенным употреблением наркотиков и с укусами и раздавливанием человека, а также с травмами в сильно загрязненной окружающей среде.
Диагноз
Из-за глубокого расположения скоплений замкнутого пространства типичные признаки заражения часто отсутствуют. Пульсирующая боль, отек и ограничение движения пальцев являются наиболее частыми признаками и симптомами, в то время как специфические клинические признаки, такие как признаки Канавела (септический теносиновит), могут быть получены в случаях инфекций в закрытых помещениях. Наконец, системные признаки инфекции обычно отсутствуют. Помимо полного лабораторного исследования (общий анализ крови, СОЭ, СРБ), визуализирующие исследования, такие как рентгенограммы и УЗИ, полезны в диагностике сопутствующего поражения скелета или скоплений в глубоком космосе.Перед введением антибиотиков необходимо получить образцы культур; Окрашивание по Граму, фенотипы устойчивости к антибиотикам, обнаружение гена mec A и молекулярное типирование изолятов необходимо запрашивать в отделениях микробиологии.
Лечение
При инфекциях рук в глубоком космосе, за исключением покрытия антибиотиками и иммобилизации с поднятием руки, хирургический разрез и дренирование всех потенциально сообщающихся пространств и компартментов являются обязательными, наряду с интраоперационной ирригацией, а иногда и непрерывной послеоперационной ирригацией.Для радикального и успешного лечения необходимо учитывать такие параметры, как путь инокуляции, окружающая среда, в которой произошло первоначальное повреждение, и, прежде всего, основное состояние хозяина. Наконец, послеоперационная терапия рук должна быть начата, как только исчезнут острые признаки инфекции.
Лечение антибиотиками обычно начинается с пенициллина или цефалоспоринов, устойчивых к пенициллиназе. Пероральное эмпирическое лечение антибиотиками, которое, как ожидается, будет эффективным против подозреваемых инфекций CA-MRSA, включает ципрофлоксацин, клиндамицин, рифампицин, тетрациклины и TMP-триметоприм / сульфаметоксазол.При более серьезных инфекциях рекомендуется внутривенное введение ванкомицина. Альтернативные внутривенные методы лечения включают даптомицин, гентамицин и линзолид. 17,22,29 При травмах раздавливания, травмах в сильно загрязненной среде или у хозяев с ослабленным иммунитетом подозреваются грамотрицательные бактерии и / или анаэробы. 1,6,14,15,18,23,25,30
Антибиотики обычно требуются в течение 7–10 дней, если не возникают осложнения. 18 Путь введения — внутривенный для всех случаев, требующих госпитализации, до ремиссии острых признаков инфекции.Впоследствии можно было назначить пероральный режим.
Конкретные подходы будут представлены для различных типов инфекций закрытых пространств. Во всех случаях бескровное поле обязательно для оценки всех потенциально инфицированных закрытых пространств и для дренажа через безопасные анатомические пути. Особое внимание следует уделять недопущению использования повязки Эршмарка, чтобы ограничить распространение инфекции. Для бескровного поля обычно достаточно простого поднятия кисти и предплечья.
Преступник
Преступник — инфекция пульпы дистальной фаланги. Обычно это первичная инфекция, вызванная незаметной травмой более чем в 50% случаев. 19 Многие авторы выступают за вторичную инфекцию в результате распространения тяжелой или запущенной инфекции вокруг ногтя, поскольку разжижающий некроз ткани способствует распространению на окружающие ткани, 16,19,31 , хотя анатомический ход лимфатических сосудов не поддерживает этого мнение. 4
Присутствуют типичные признаки острого воспаления.Первоначальная колющая боль в дистальной фаланге трансформируется в сильную пульсирующую боль, в то время как первоначальное напряжение пульпы сменяется уплотнением, а затем колеблющейся болотной массой. Из-за наличия перегородок гной или отек не имеют средств для свободного выхода и, следовательно, перекрывают кровоснабжение и приводят к некрозу пульпы и дистальной фаланги. На первой стадии некроз может сохранить эпифиз и дистальный межфаланговый сустав (ДИП), 4–6,14,15,31 , но в запущенных случаях ожидается спонтанное изгнание некротической ткани.На этом этапе пульпа пальца представляет собой синеватый нечувствительный гнойный мешок с оспиной, открывающейся со стороны ногтя. Обычно системные признаки инфекции отсутствуют. 6
Боковой разрез предпочтительнее, поскольку поперечное рассечение излучающих столбов жира и соединительной ткани приводит к более эффективному дренажу, а закрытие раны происходит за счет вторичного натяжения. Следует обратить внимание на то, чтобы не обнажить здоровый сустав DIP или влагалище сухожилия сгибателя через проксимально расширенный разрез. 5,14 Лечение сопутствующего остеомиелита дистальной фаланги зависит от степени поражения кости и включает резекцию пораженной кости или даже ампутацию.
Основные моменты
Хирургическое дренирование пульпы пальца, выполненное слишком рано, на стадии более диффузного воспаления, которое некоторые авторы называют ранним преступником , 15,19 может быть ненужной и даже вредной процедурой при целлюлите , 6 , вызывая разлитую боль и болезненность по всему пальцу. 4,31 Методы визуализации ( например, ультразвук) могут помочь в дифференциальной диагностике путем обнаружения скоплений жидкости.
Уменьшение боли иногда сигнализирует об ухудшении состояния панариция, поскольку некротический процесс разрушает перегородки и, следовательно, дает временное облегчение.
Теносиновит / бурсит
Первичная инфекция вызывается прямой инокуляцией влагалища сухожилия / сумки.
При переломах нередко инфицирование влагалища сухожилия, но в других случаях начальная травма может остаться незамеченной. 8 Вторичная инфекция передается через лимфатические сосуды или через гной, распространяющийся из соседних фасциальных пространств. Соколов утверждал, что первичная инфекция протекает быстрее и разрушительнее. 20
Изящная болезненность по всему телу — наиболее частый из основных симптомов и признаков Канавела. 32 Отек соседних пальцев часто дополняет клиническую картину, тогда как системные симптомы инфекции встречаются редко.
При тяжелых или усугубляющихся инфекциях необходим дренаж через широкий или ограниченный доступ в бескровном поле.Широкий доступ может быть либо латеральным, либо ладонным (зигзаг), тогда как ограниченный доступ состоит из двух небольших разрезов по двум краям (шкивы A1 и A5) инфицированного влагалища. Хирурги, выступающие за ограниченный доступ, заявляют о лучшем конечном диапазоне движений, 14,23,25,27,29,32–34 , в то время как другие считают, что ограниченный доступ следует использовать в менее тяжелых случаях, 20,33 , хотя есть нет исследований уровня I, сравнивающих типы разрезов. Все авторы согласны с тем, что интраоперационное орошение полезно или, по крайней мере, не причиняет вреда.Кроме того, многие авторы рекомендуют послеоперационное орошение интродьюсера до разрешения острого воспаления. 5,11,14,15,23,30,33,35 Ирригационный раствор состоит из физиологического раствора без антибиотиков. 30,34
Ульнарный бурсит часто трудно диагностировать из-за его глубокого расположения. Для него характерно развитие отека рук, особенно на тыльной стороне. На ладони видна общая полнота, но ладонная вогнутость сначала не теряется.Стенка бурсы часто некротизируется перед обширным образованием экссудата, и это позволяет скоплению проникнуть в окружающие замкнутые пространства. Наблюдается исключительная нежность, запястье становится неподвижным, тогда как мизинец, а иногда и безымянный палец проявляют нежность при пальпации и боль при пассивном разгибании. Распространение на лучевую сумку наблюдается до 85% случаев. 4,9
Радиальный бурсит диагностируется по припухлости и болезненности в области возвышения теней и вдоль лучевой сумки.
Лечение гнойных скоплений состоит из хирургического дренирования, обработки абсцессов через ладонный разрез над инфицированной областью с последующим интраоперационным орошением физиологическим раствором. Следует проявлять осторожность, чтобы не повредить ветвь срединного нерва, которая снабжает мышцы тенара, когда она проходит через лучевую сумку примерно на 1 см дистальнее поперечной связки запястья.
И при тендосиновите, и при бурсите хирургические раны могут быть закрыты вторичным натяжением, если не проводится постоянное послеоперационное орошение. 36 Пассивные и активные упражнения для восстановления диапазона движений начинаются с ремиссии острого воспаления и после удаления послеоперационной ирригационной системы (через 24–48 часов). 5,8 Однако Nemoto et al. в 1991 г. предложил начать мобилизацию даже при наличии ирригационной системы и рекомендует использовать ее в течение недели после операции.
Основные моменты
При наличии нескольких болезненных пальцев тщательная оценка позволит выявить инфицированный палец по его выраженной болезненной жесткости.
Снижение болезненности в значительной степени не обязательно означает явное улучшение; это может быть только временное облегчение из-за разрыва инфицированного влагалища на его проксимальном крае и, следовательно, распространения гноя на более проксимальные структуры. Дифференциальный диагноз должен включать острое кровотечение в оболочку сухожилия у пациентов, получающих антикоагулянтную терапию, а также тендосиновит, развивающийся у 2/3 пациентов с гонококковой инфекцией. 5,19
Инфекции глубокого пространства кисти
Это инфекции среднего ладонного пространства, тенарного пространства и компартмента, гипотенарного пространства и компартмента, а также субапоневротического пространства тыльной стороны кисти.Это либо первичные инфекции, вызванные прямой бактериальной инокуляцией, либо вторичные инфекции, распространяющиеся из прилегающей синовиальной оболочки сухожилия / сумки или фасциальных пространств. Агрессивное лечение может предотвратить тяжелые осложнения со стороны соседних влагалищ, нервов, костей и суставов. Всегда необходимо тщательное наблюдение и антибиотики. Дренирование, обработка раны и интраоперационная ирригация являются следующими этапами, тогда как решение о продолжении послеоперационной ирригации основывается на интраоперационных результатах.Рана может быть закрыта позже или вторичным натяжением, если не используется постоянное послеоперационное орошение. 14,36 Реабилитация с пассивными вспомогательными или активными упражнениями на диапазон движений начинается после ремиссии острого воспаления.
В инфекция средней ладони обычно утрачивается вогнутость ладони. Бледная, а иногда и красная, пораженная область очень болезненна. Пальцы держатся жестко согнутыми, с уменьшением жесткости от мизинца до указательного пальца.Однако ригидность пальцев при инфекциях средней ладони менее выражена, чем ригидность при септическом теносиновите. Обычно наблюдается точечный отек на оставшейся ладони (над тенаром) и на тыльной стороне кисти, 14,15 , в то время как в случае распространения гноя по смазочному каналу также наблюдается отек перепончатого пространства. Срединно-ладонное пространство дренируется и очищается через разрез ладоней (поперечный, продольный или вдоль одного из смазочных каналов), стараясь избежать повреждения сосудисто-нервного пучка или загрязнения окружающих тканей (в частности, локтевой сумки). 4,28,31
При инфекциях тенарового пространства и тенарного пространства наблюдается болезненное отек возвышения тенара. Утрачивается вогнутость ладони и часто присутствует мягкий отек на тыльной стороне кисти. 1 st пястная кость и большой палец отведены, дистальное сгибание фаланги становится более выраженным. При обширных инфекциях необходим двойной разрез на ладонной и спинной стороне для дренирования инфицированных пространств / отделов. 14,15,28,31,36
В гипотенарном отсеке и пространстве инфекции абсцесс более локализован. Часто наблюдается ограниченная припухлость ладони, но всегда болезненная припухлость возвышения гипотенара. Разрез делают над гипотенаром осторожно, чтобы не повредить сосудисто-нервный пучок. 15
При инфекциях субапоневротического пространства спинной отек более мягкий, а ишемия кожи менее выражена, чем в случаях подкожного скопления гноя. 4,28 Попытки разгибания пальцев могут быть ограничены болью. Дорсальные разрезы для дренирования субапоневротического пространства продольные, над 2 -й и между 4 -м –5 -м пястными костей. 14
Основные моменты
Из-за тесной взаимосвязи средней ладонной части и тенара любая инфекция, сохраняющаяся более 48 часов, в большинстве случаев распространяется на соседнее пространство. При поражении обоих пространств под сухожилиями сгибателей образуется значительный абсцесс.
Инфекции веб-пространства
Это либо первичные инфекции, вызванные прямой инокуляцией, либо вторичные, распространяющиеся из соседних анатомических структур. Диагноз является клиническим и основан на образовании абсцесса на дистальном крае ладони, разделяющем соседние пальцы. Прикрепление ладонной фасции к коже приводит к распространению гноя в дорсальное подкожное пространство с типичной картиной абсцесса воротничка. 15,36 Хирургическое лечение включает дренирование часто множественного абсцесса через ладонный и / или тыльный разрез.Разрез никогда не должен пересекать край паутины, чтобы избежать образования дисфункциональных рубцов.
Основные моменты
Интернет — важный перекресток инфекций рук.
Колотые раны | HealthLink BC
У вас колотая рана?
Это рана, вызванная попаданием острого заостренного предмета через кожу. Колотые раны глубже и уже, чем порезы.
Сколько тебе лет?
Менее 12 лет
Менее 12 лет
12 лет и старше
12 лет и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
Медицинская оценка симптомов основана на имеющихся у вас частях тела.
- Если вы трансгендер или небинарный человек, выберите пол, который соответствует вашим частям тела (например, яичникам, семенникам, простате, груди, пенису или влагалищу), которые у вас сейчас в районе, где у вас наблюдаются симптомы .
- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам, возможно, придется дважды пройти через этот инструмент сортировки (один раз как «мужские» и один раз как «женские»). Это гарантирует, что инструмент задает вам правильные вопросы.
У вас травма глаза?
Вы получили травму из-за рыболовного крючка?
У вас глубокая рана на голове, шее, груди или животе?
Глубокая колотая рана в любой из этих областей может повредить внутренние органы.
Да
Глубокая колотая рана головы, шеи, груди или живота
Нет
Глубокая колотая рана головы, шеи, груди или живота
У вас проблемы с дыханием (больше, чем заложенный нос)?Да
Затрудненное дыхание больше, чем заложенный нос
Нет
Затрудненное дыхание больше, чем заложенный нос
Продолжалась ли боль более 8 часов?
Да
Боль более 8 часов
Нет
Боль более 8 часов
Усиливается ли боль?
Вам вводили что-то под высоким давлением, например масло или краску из распылителя?
Да
Впрыск под высоким давлением
Нет
Впрыск под высоким давлением
Есть ли глубокий прокол в суставе или над ним?
Прокол сустава может быть серьезным.
Да
Глубокий прокол в области сустава
Нет
Глубокий прокол в области сустава
У вас есть рана на руке, ноге, кисти или ступне, которая больше, чем просто царапина?
Для раны руки или ноги, является ли кожа ниже раны (дальше по конечности) синей, бледной или холодной на ощупь и отличается от кожи на другой руке или ноге?
Это может означать, что главный кровеносный сосуд был поврежден и кровь не доходит до остальной части руки или ноги.
Да
Кожа синяя, бледная или холодная под травмой руки или ноги
Нет
Кожа синяя, бледная или холодная под травмой руки или ноги
Можете ли вы нормально переместить область под травмой? хоть может и больно?
Да
Может нормально двигать конечностью ниже травмы
Нет
Невозможно нормально двигать конечностью ниже травмы
При ранении руки или ноги, есть ли онемение, покалывание или потеря чувствительности вокруг раны или ниже рана (дальше по руке или ноге)?
Это может означать, что нерв был поврежден.
Да
Онемение, покалывание или потеря чувствительности вокруг или под травмой руки или ноги
Нет
Онемение, покалывание или потеря чувствительности вокруг или ниже травмы руки или ноги
Как вы думаете, у вас может быть лихорадка?
Есть ли красные полосы, отходящие от пораженного участка, или вытекающий из него гной?
У вас диабет, ослабленная иммунная система, заболевание периферических артерий или любое хирургическое оборудование в этом районе?«Оборудование» включает в себя такие вещи, как искусственные суставы, пластины или винты, катетеры и медицинские насосы.
Да
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в пораженной области
Нет
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в пораженной области
Вы застряли с использованным или грязная игла?
Да
Застрял использованной или грязной иглой
Нет
Застрял использованной или грязной иглой
В ране застрял какой-то предмет, который невозможно вытащить?
Возможно, вы не сможете удалить ее из-за того, где и насколько глубока рана, или из-за того, что она вызывает сильную боль.
Объект большой или маленький?
«Большой» означает такие предметы, как гвоздь или кусок дерева длиной не менее 5,1 см (2 дюйма) и все, что больше. Под маленькими подразумеваются такие вещи, как кончик карандаша, небольшая заноза или щепка.
Большой
Большой внедренный объект
Маленький
Маленький внедренный предмет
Появились ли у вас отек или синяк в течение 30 минут после травмы?
Да
Отек или синяк в течение 30 минут после травмы
Нет
Припухлость или синяк в течение 30 минут после травмы
Появилось ли опухоль или синяк размером более 4 см (1.5 дюймов) поперек или глубиной? Это будет больше, чем мяч для гольфа или мяч для пинг-понга.
Да
Шишка больше мяча для гольфа или мяча для пинг-понга
Нет
Шишка больше мяча для гольфа или мяча для пинг-понга
У вас колотая рана на ступне?
Да
Колотая рана стопы
Прошел ли предмет сквозь туфлю или ботинок?
Предмет, за которым имеется достаточная сила, чтобы пройти сквозь обувь, может вызвать серьезную травму стопы.Колотые раны на подошве стопы также имеют высокий риск инфицирования.
Да
Объект прошел через ботинок или ботинок
Нет
Объект прошел через ботинок или ботинок
Многие факторы могут повлиять на то, как ваше тело реагирует на симптом, и какой уход может вам понадобиться. К ним относятся:
- Ваш возраст . Младенцы и пожилые люди, как правило, быстрее заболевают.
- Общее состояние вашего здоровья .Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, или натуральные продукты для здоровья могут вызывать симптомы или ухудшать их.
- Недавние события со здоровьем , такие как операция или травма.Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.
- Ваше здоровье и образ жизни , например, привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, половой анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали).Вам может потребоваться помощь раньше.
Симптомы инфекции могут включать:
- Усиление боли, отека, тепла или покраснения в области или вокруг нее.
- Красные полосы, ведущие из области.
- Гной вытекает из области.
- Лихорадка.
Боль у взрослых и детей старшего возраста
- Сильная боль (от 8 до 10) : Боль настолько сильна, что вы не можете выдержать ее более нескольких часов, не можете спать и не можете делать ничего, кроме как сосредоточиться на боли.
- Умеренная боль (от 5 до 7) : Боль достаточно сильная, чтобы нарушить вашу нормальную деятельность и ваш сон, но вы можете терпеть ее часами или днями. Умеренная также может означать боль, которая приходит и уходит, даже если она очень сильная.
- Легкая боль (от 1 до 4) : Вы замечаете боль, но ее недостаточно, чтобы нарушить ваш сон или деятельность.
Боль у детей младше 3 лет
Трудно сказать, насколько сильно болит ребенок.
- Сильная боль (от 8 до 10) : Боль настолько сильна, что ребенок не может спать, не может чувствовать себя комфортно и постоянно плачет, что бы вы ни делали. Ребенок может пинаться, сжиматься в кулаке или гримасничать.
- Умеренная боль (от 5 до 7) : ребенок очень суетлив, много цепляется за вас и, возможно, плохо спит, но реагирует, когда вы пытаетесь его или ее утешить.
- Легкая боль (от 1 до 4) : ребенок немного суетлив и немного цепляется за вас, но реагирует, когда вы пытаетесь его или ее утешить.
Определенные состояния здоровья и лекарства ослабляют способность иммунной системы бороться с инфекциями и болезнями. Вот некоторые примеры у взрослых:
- Заболевания, такие как диабет, рак, болезни сердца и ВИЧ / СПИД.
- Длительные проблемы с алкоголем и наркотиками.
- Стероидные лекарства, которые можно использовать для лечения различных состояний.
- Химиотерапия и лучевая терапия рака.
- Другие лекарства, применяемые для лечения аутоиммунных заболеваний.
- Лекарства, принимаемые после трансплантации органов.
- Отсутствие селезенки.
При сильном кровотечении может быть правдой любое из этих утверждений:
- Кровь выкачивается из раны.
- Кровотечение не останавливается и не замедляется при надавливании.
- Кровь быстро просачивается через повязку за повязкой.
С умеренным кровотечением может быть правдой любое из этих утверждений:
- Кровотечение замедляется или останавливается при надавливании, но начинается снова, если вы снимаете давление.
- Кровь может просочиться через несколько повязок, но это не быстро и не выходит из-под контроля.
При легком кровотечении может быть верным любой из следующих вариантов:
- Кровотечение останавливается само по себе или под давлением.
- Кровотечение останавливается или замедляется до жидкой или тонкой струйки через 15 минут надавливания. Он может сочиться или просачиваться до 45 минут.
Вам может понадобиться прививка от столбняка в зависимости от того, насколько грязна рана и сколько времени прошло с момента последней прививки.
- Для глубокой или грязной раны , в которой есть грязь, слюна или фекалии, вам может потребоваться укол, если:
- Вы не делали прививку от столбняка за последние 5 лет.
- Вы не знаете, когда был ваш последний выстрел.
- Вы не получили 3 дозы вакцины против столбняка.
- Для чистой раны вам может понадобиться укол, если:
- Вы не получали прививку от столбняка за последние 10 лет.
- Вы не знаете, когда был ваш последний выстрел.
- Вы не получили 3 дозы вакцины против столбняка.
Симптомы затрудненного дыхания могут варьироваться от легких до тяжелых. Например:
- Вы можете немного запыхаться, но все еще можете говорить (легкое затруднение дыхания), или вы можете настолько запыхаться, что вообще не можете говорить (серьезное затруднение дыхания).
- Возможно, вам становится трудно дышать при активности (легкое затруднение дыхания), или вам, возможно, придется очень много работать, чтобы дышать, даже когда вы находитесь в состоянии покоя (серьезное затруднение дыхания).
Обратитесь за помощью сегодня
Судя по вашим ответам, вам может скоро потребоваться медицинская помощь . Проблема, вероятно, не исчезнет без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшаются, скорее обратитесь за помощью.
Обратитесь за помощью сейчас
На основании ваших ответов, вам может потребоваться немедленная помощь . Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев, когда:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-то другого отвезти вас.
- Вы находитесь в районе, где интенсивное движение или другие проблемы могут замедлить вас.
Позвоните по телефону 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другие службы экстренной помощи прямо сейчас .
Иногда люди не хотят звонить в службу 911. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Позвоните 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другие службы экстренной помощи прямо сейчас .
Непосредственно надавливайте на рану, пока не прибудет помощь. По возможности держите область приподнятой.
Иногда люди не хотят звонить в службу 911. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Травмы глаза
Травмы рыболовным крючком
Инфекции области хирургического вмешательства | Johns Hopkins Medicine
Ваша кожа — естественный барьер от инфекций. Даже при наличии множества мер предосторожности и протоколов для предотвращения заражения любая операция, вызывающая разрыв кожи, может привести к инфекции. Врачи называют эти инфекции инфекциями области хирургического вмешательства (SSI), потому что они возникают на той части тела, где проводилась операция. Если вам сделают операцию, вероятность развития ИОХВ составляет от 1% до 3%.
Виды инфекций в области хирургического вмешательства
ИОХВ обычно возникает в течение 30 дней после операции. CDC описывает 3 типа инфекций в области хирургического вмешательства:
Поверхностная инцизионная ИОХВ. Эта инфекция возникает как раз на участке кожи, где был сделан разрез.
Глубокий инцизионный имплант. Эта инфекция возникает под областью разреза в мышцах и тканях, окружающих мышцы.
Орган или пространство SSI.Этот тип инфекции может быть в любой области тела, кроме кожи, мышц и окружающих тканей, которые были задействованы во время операции. Это включает в себя орган тела или пространство между органами.
Признаки и симптомы инфекций в области хирургического вмешательства
Любая ИОХВ может вызвать покраснение, задержку заживления, лихорадку, боль, болезненность, тепло или отек. Это другие признаки и симптомы определенных типов SSI:
.Поверхностная послеоперационная ИОХВ может выделять гной из раны.Образцы гноя можно выращивать в культуре, чтобы определить типы микробов, вызывающих инфекцию.
При глубоком послеоперационном вмешательстве также может выделяться гной. Место раны может открыться само по себе, или хирург может снова открыть рану и обнаружить внутри раны гной.
Орган или пространство SSI может показывать выделения гноя, выходящие из дренажа, помещенного через кожу в пространство или орган тела. Скопление гноя, называемое абсцессом, представляет собой замкнутую область гноя и распадающейся ткани, окруженную воспалением.Абсцесс можно увидеть, когда хирург повторно вскрывает рану или при специальных рентгеновских исследованиях.
Причины и факторы риска инфекций в области хирургического вмешательства
Инфекции после операции вызваны микробами. К наиболее распространенным из них относятся бактерии Staphylococcus , Streptococcus и Pseudomonas . Микробы могут заразить хирургическую рану посредством различных форм контакта, например, от прикосновения к зараженному лицу, осуществляющему уход, или хирургического инструмента, через микробы в воздухе или через микробы, которые уже находятся на вашем теле или в нем, а затем распространяются в рану.
Степень риска ИОХВ зависит от типа вашей хирургической раны. Хирургические раны классифицируются следующим образом:
Чистые раны. Они не воспалены и не загрязнены и не требуют операции на внутренних органах.
Чисто загрязненные раны. У них нет доказательств инфекции во время операции, но есть операция на внутреннем органе.
Зараженные раны.Они включают операцию на внутреннем органе с вытеканием содержимого из органа в рану.
Грязные раны. Это раны, в которых на момент операции присутствует известная инфекция.
Это другие факторы риска ИОХВ:
Операция продолжительностью более 2 часов
Наличие других медицинских проблем или заболеваний
Быть пожилым человеком
Избыточный вес
Курение
Рак
Со слабой иммунной системой
Болеют диабетом
Операция неотложной помощи
Абдоминальная хирургия
Помощь в профилактике инфекций в области хирургического вмешательства
Если вам предстоит операция, спросите своего врача, что вы можете сделать, чтобы снизить риск инфекции в области хирургического вмешательства.Важно бросить курить до операции и рассказать хирургам о своей истории болезни, особенно если у вас диабет или другое хроническое заболевание. Также избегайте бритья тех участков кожи, которые планирует оперировать хирург.
Какими бы любопытными они ни были, близкие не должны трогать вашу рану или место операции. Тщательно следуйте инструкциям врача по уходу за раной после операции. Позвоните своему врачу, если у вас появится жар или гной, покраснение, жар, боль или болезненность возле раны или любые другие признаки или симптомы инфекции в области хирургического вмешательства.
Лечение инфекций в области хирургического вмешательства
Большинство ИОХВ можно лечить антибиотиками. Иногда для лечения ИОХВ может потребоваться дополнительная операция или процедуры. Во время выздоровления убедитесь, что друзья и члены семьи моют руки до и после того, как они войдут в вашу комнату. Убедитесь, что врачи, медсестры и другие лица, осуществляющие уход, тоже моют руки.
Информационный бюллетень о фурункулах и кожных инфекциях
Что такое фурункулы?
Фурункул (иногда известный как фурункул) — поражение кожи, чаще всего вокруг волосяного фолликула.Обычно он вызывается бактериями Staphylococcus aureus, (широко известными как золотой стафилококк). Многие здоровые люди переносят эти бактерии на коже или в носу, но не имеют никаких симптомов. Фурункулы возникают, когда бактерии проникают через поврежденную кожу и вызывают болезненные, опухшие, похожие на прыщи язвы, полные гноя. Фурункулы обычно проходят сами по себе, но в тяжелых или повторяющихся случаях может потребоваться медицинская помощь и поддержка.
Бактерии стафилококка могут также вызывать другие кожные инфекции, включая импетиго.Импетиго, широко известное как школьные язвы (поскольку они поражают детей школьного возраста), представляет собой небольшие волдыри или плоские твердые язвы на коже. См. Информационный бюллетень Импетиго для получения конкретной информации об Импетиго.
Как ставят диагноз?
Большинство кожных инфекций диагностируется на основании их внешнего вида и наличия каких-либо связанных с ними симптомов (например, лихорадки). Ваш врач может взять мазки или образцы из фурункулов, ран или других участков инфекции, чтобы определить бактерии, ответственные за это. Некоторые инфекции могут быть вызваны бактериями, устойчивыми к некоторым антибиотикам.См. MRSA в информационном бюллетене сообщества для получения подробной информации об инфекциях, вызываемых устойчивыми к антибиотикам штаммами.
Как с ними обращаются?
Держите фурункулы или другие кожные инфекции в чистоте и прикрывайте.
- Промойте нарыв или язву водой с мылом или смесью соленой воды
- Приложите горячий компресс, чтобы кипение достигло пика
- Держите фурункулы и другие кожные инфекции прикрытыми и регулярно меняйте повязку.
Не сдавливайте фурункулы, так как это может вызвать распространение инфекции.
- Дренирование кожных нарывов или абсцессов должно выполняться только врачом, обученной медсестрой или медицинским работником
- В некоторых случаях инфекции могут потребовать лечения антибиотиками.
Если язвы распространились или ухудшились, или вы почувствовали недомогание из-за лихорадки, обратитесь к врачу. Ваш врач может назначить антибиотики (внутрь или в виде мази). Очень важно соблюдать рекомендованное лечение и пройти полный курс антибиотиков.
Как они распространяются?
Фурункулы и другие кожные инфекции передаются между людьми:
- прямой контакт с инфицированным участком или распространение бактерий на руках или предметах, которые были в контакте с зараженным участком
- : неправильное мытье рук и обмен такими предметами, как использованные полотенца, постельное белье и предметы ухода, такие как бритвы, могут увеличить риск распространения инфекции.
Как остановить распространение?
Пока у тебя зараза
- Хорошее мытье рук действительно важно для предотвращения распространения фурункулов и кожных инфекций. Необходимо тщательно вымыть все части рук проточной водой с мылом в течение 10-15 секунд.
- до и после прикосновения / одевания инфицированной области, а также перед обработкой или приемом пищи
- после туалета
- после сморкания
- после прикосновения к использованной одежде или белья или обращения с ними
- держите порезы, царапины и фурункулы чистыми и закрытыми, чтобы избежать заражения
- не делитесь личными вещами, такими как одежда, полотенца, простыни (если вы спите с кем-то, держите язвы или раны закрытыми на ночь), бритвы и зубные щетки, а также тщательно дезинфицируйте / мойте предметы ухода после каждого использования, такие как ножницы для ногтей. , пинцет №
- Регулярно стирайте постельное белье и одежду, сушите в сушилке или на открытом воздухе на солнце.
Для предотвращения фурункулов и кожных инфекций детям следует рекомендовать:
Помимо общих мер гигиены, конкретные меры по предотвращению распространения инфекции в школах и детских учреждениях включают:
- Учителя, дети и семьи должны понимать важность правильного мытья рук, прикрытия ран и оставаться дома в случае болезни
- Средства для мытья рук (дозаторы мыла, проточная вода и бумажные полотенца) должны быть в наличии и доступны
- мероприятия должны предусматривать время для мытья рук как часть повседневной практики (перед едой и после посещения туалета)
- Поверхности, такие как прилавки, столы и игрушки, которые контактируют с незакрытыми или плохо прикрытыми инфекциями, следует мыть ежедневно водой и моющим средством, а также всякий раз, когда они явно загрязнены.
- Исключение из школы не рекомендуется, за исключением некоторых детей с импетиго.См. Информационный бюллетень Impetigo для получения дополнительной информации.
Каковы ответные меры общественного здравоохранения?
Фурункулы и кожные инфекции в Новом Южном Уэльсе не подлежат регистрации. Подразделения общественного здравоохранения могут дать рекомендации по борьбе со вспышками.
Для получения дополнительной информации позвоните в местное отделение общественного здравоохранения по телефону 1300 066 055
.Зараженный палец | EmergeOrtho
Заражение пальца может случиться с кем угодно и когда угодно. Нечто такое, казалось бы, простое, как порез или кусочек вашего питомца, может быть заражено, особенно если не лечить быстро и должным образом.Как только начинается инфекция, вероятность серьезных проблем возрастает в геометрической прогрессии. Чтобы избежать потери нервной ткани и / или кости, крайне важно обратиться за лечением к опытному врачу.
В EmergeOrtho наши высококвалифицированные врачи понимают, что даже небольшая травма может привести к серьезной инфекции. Именно по этой причине наша команда EmergeOrtho Hand and Wrist, прошедшая стажировку, предоставляет инновационные услуги высочайшего качества для пациентов по всей Северной Каролине. Наш приоритет — помочь всем нашим пациентам стать сильнее.Здоровее. Лучше.
Как определить, что палец у меня инфицирован?
Инфекция пальца возникает в результате попадания бактерий, вирусов и паразитов в организм через рану. Независимо от размера — небольшой порез или большая рана — любой разрыв на коже является приглашением для инфекции. Попадая в организм, инфекция разрушает здоровые ткани и начинает распространяться по крови. Он может даже проникнуть в ваши суставы (септический артрит) и кости (остеомиелит).
Серьезные проблемы со здоровьем, оставленные без лечения, могут не только привести к потере нервной ткани и костей, но также могут привести к опасной для жизни ситуации.Симптомы инфекций пальцев включают:
- Покраснение
- Набухание
- Тепло
- Гнойный дренаж
- Лихорадка (в некоторых случаях)
Причины и типы инфекций пальцев и рук
Возможно, широко не известно, существует несколько распространенных причин инфекций пальцев и рук, которые включают (но не ограничиваются ими):
- Инфекция оболочки сухожилия
Когда колотая рана в пальце вызывает инфекцию в сухожилиях сгибателей вокруг запястья, это может повлиять на вашу способность сгибать пальцы.В результате пальцы и рука становятся жесткими, опухшими, красными и болезненными. Эта инфекция часто требует лечения антибиотиками внутривенно. - Глубокие колотые раны
Укусы кошек, собак и других животных служат узнаваемым и частым примером глубоких колотых ран. В частности, вызывают беспокойство раны от укусов кошек, поскольку кошачьи клыки могут глубоко проникать в суставы и ткани. Результат: идеальная питательная среда для инфекций. Если вас укусило животное, независимо от того, дикое оно или одомашненное, вас следует немедленно проверить на бешенство. - Целлюлит
Эта бактериальная инфекция возникает в результате разрыва или трещины на коже вокруг ногтей. Он может быстро распространиться в кровоток, и с ним нужно быстро бороться с помощью лечения антибиотиками, чтобы избежать серьезных последствий. Некоторым пациентам может потребоваться госпитализация для борьбы с болезнью. - Хроническая паронихия
Паронихия — это термин, используемый, когда целлюлит прогрессирует более 10–12 недель. Хроническая паронихия описывает медленное начало инфекции, а острая паронихия — это внезапное начало инфекции.Для лечения инфекции можно использовать местные стероиды. - Инфекция глубокого космоса
Когда один из отделов руки инфицирован и образуется абсцесс, это состояние называется инфекцией глубокого космоса. Эти инфекции часто проявляются в пространстве между пальцами или в мышцах у основания большого пальца и ладони. - MRSA
Метициллин-устойчивый золотистый стафилококк или MRSA — это бактериальная инфекция, передающаяся в основном из крупных общественных мест, таких как больницы, спортивные залы, общежития и даже детские сады.MRSA необходимо лечить как можно скорее, чтобы предотвратить его превращение в более серьезную инфекцию. - Грибковые инфекции
Чаще встречаются у тех, чьи руки часто мокрые, например, в посудомоечных машинах, грибковые бактериальные инфекции поражают область вокруг ногтя. Признаки включают покраснение, опухание и болезненность кутикулы. Хотя эту инфекцию можно лечить с помощью лекарств, для полного слива гноя может потребоваться операция. - Септический артрит
Этот тип инфекции возникает, когда рана возле сустава инфицирована, обычно в результате проникающего ранения, такого как укус, небольшая игла или инъекция.Требуется срочная хирургическая помощь, потому что суставной хрящ может быть разрушен всего за несколько дней. Если не выявить рано, септический артрит может потребовать нескольких недель лечения антибиотиками и нескольких операций. - Вирус герпеса
Хотя у большинства людей вирус герпеса может не ассоциироваться с руками, он может вызвать инфекцию, приводящую к появлению небольших болезненных волдырей с оттенком крови. Это состояние обычно проходит в течение нескольких недель с помощью базового лечения. - Садоводство или деятельность, связанная с острыми предметами
Несчастный случай с садовым инструментом или другим острым предметом может привести к инфицированию мякоти кончика пальца, которое называется уголовным преступником.Это вызывает болезненную пульсацию, и может потребоваться дренирование. В более серьезных случаях могут быть разрушены мягкие ткани и кости.
Лечение инфицированных пальцев
В то время как с некоторыми инфекциями можно справиться с помощью антибиотиков или местных стероидов, для других может потребоваться хирургическое вмешательство или даже обширная госпитализация.

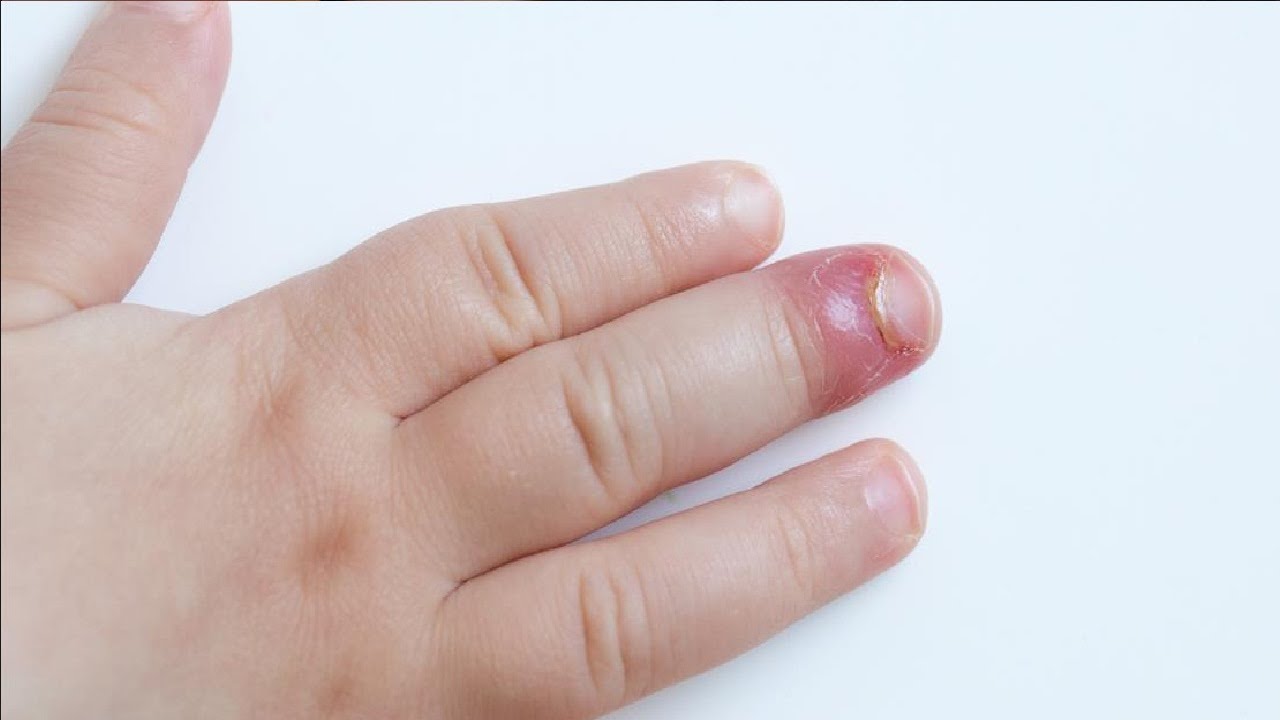 Иначе в рану может проникнуть инфекция, тогда заниматься вашей проблемой будут хирурги. А это больно и неприятно
Иначе в рану может проникнуть инфекция, тогда заниматься вашей проблемой будут хирурги. А это больно и неприятно
 Таким способом от гнойного нарыва можно избавиться за несколько дней. Хранить такую мазь надо в холодильнике.
Таким способом от гнойного нарыва можно избавиться за несколько дней. Хранить такую мазь надо в холодильнике.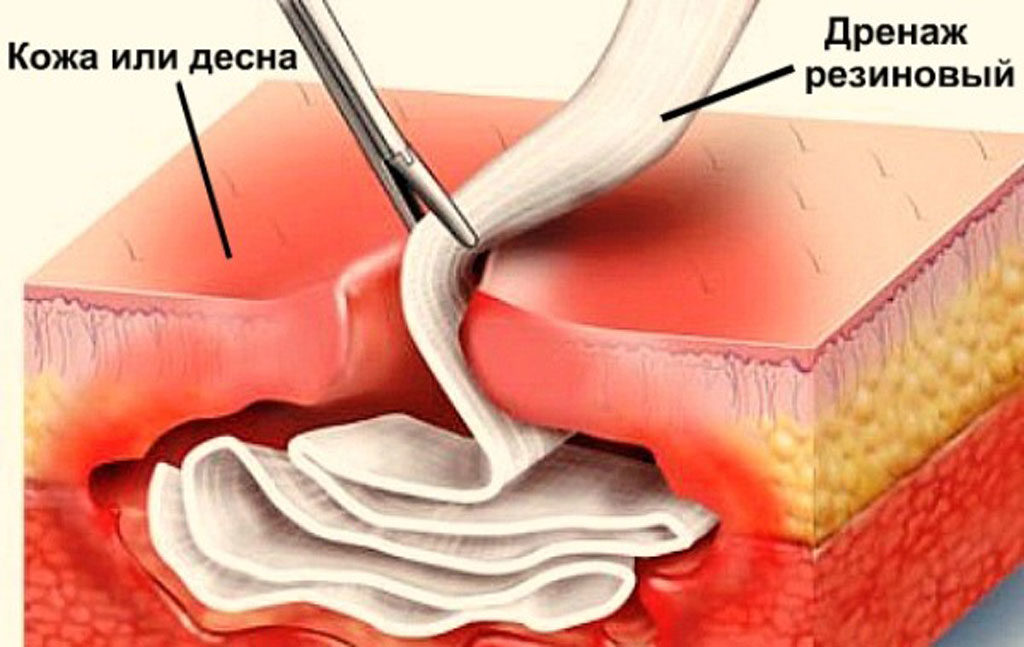 Вы можете купить их в ближайшей аптеке.
Вы можете купить их в ближайшей аптеке.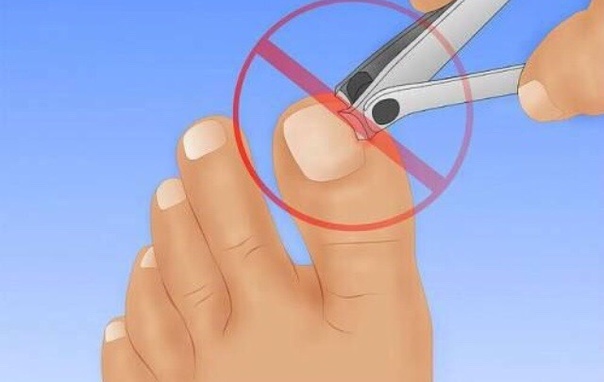 Если указанная дозировка не уменьшает боль, позвоните вашему врачу.
Если указанная дозировка не уменьшает боль, позвоните вашему врачу.
 По мере развития происходит накопление большого количества гноя. Ноготь постепенно видоизменяется. Пластина может утолщаться или крошиться. Болезнетворные микроорганизмы разрушают ногтевое ложе.
По мере развития происходит накопление большого количества гноя. Ноготь постепенно видоизменяется. Пластина может утолщаться или крошиться. Болезнетворные микроорганизмы разрушают ногтевое ложе.