Воспаление пищевода: причины, симптомы и лечение
Под воспалением пищеводной трубки принято понимать заболевание, которое ведет к поражению слизистой оболочки в результате травмирования или инфекционного поражения. Такой тип патологии носит медицинское название «эзофагит». Бывает двух видов: острым и хроническим. Чтобы болезнь не привела к осложнениям, необходимо знать симптомы и причины воспаления слизистой пищевода.
Причины воспаления пищевода
Эзофагит пищевода относится к одному из видов повреждения. Причиной появления заболевания может стать все что угодно. При этом болезнь не сразу дает о себе знать. Неблагоприятные факторы могут долгое время воздействовать на ткани внутренних органов.
Отек пищевода возникает в результате:
- поражения респираторных путей и кишечного канала инфекцией острого характера, паразитами или грибками;
- травмирования пищевода во время обследования или попадания чужеродных объектов;
- ожога слизистой оболочки химического или термического характера;
- нарушения перистальтики желудка. Ведет к накоплению непереваренной пищи;
- аллергических реакций на продукты питания;
- заболеваний желудочно-кишечного тракта хронического характера в виде гастрита, язвенного поражения, колита;
- длительной интоксикации организма;
- употребления холодной или горячей пищи;
- приема крепких спиртных напитков;
- вдыхания вредных паров, пыли или химических веществ на заводе;
- острого недостатка витаминов и микроэлементов;
- наличия лишнего веса;
- курения;
- диафрагмальной грыжи;
- высокого артериального давления;
- длительного приема медикаментов, которые повышают кислотность желудка.
Также выделяются отдельные причины эзофагита в виде патологического забрасывания содержимого желудка в пищевод. В медицине такое явление называют рефлюксом. Имеет хроническое течение и ведет к повреждению нижнего отдела пищевода. Определить наличие рефлюкса не так сложно, ведь заболевание сопровождается дискомфортом, изжогой и болезненными ощущениями.
Виды воспалительного процесса в пищеводе
Воспаление пищевода считается одной из распространенных проблем. При этом у 40% больных отсутствуют какие-либо выраженные симптомы.
Эзофагит принято подразделять по течению, характеру и распространенности заболевания.
Воспалительный процесс бывает двух видов. Острый тип болезни имеет три степени поражения в виде:
- незначительного повреждения слизистой оболочки. Эрозии и язвочки не образуются;
- поражения оболочки по всей поверхности. В некоторых местах присутствуют некротические изменения;
- повреждения подслизистых слоев. Формируются дефекты и перфорация пищевода, что ведет к внутреннему кровотечению.
Хроническое заболевание подразделяется на основные этапы в виде:
- гиперемии. При этом эрозии отсутствуют;
- небольших эрозий слизистой оболочки;
- увеличения в размерах язвочек и их врастание в поверхность;
- уменьшения в диаметре пищеводного отверстия. Этот процесс ведет к затруднению его проходимости.
Эзофагит также разделяется по месту распространения и бывает:
- дистальным. Эрозия имеет продолжительный характер, поражает нижнюю область пищевода;
- проксимальным. Повреждению подвергаются верхние отделы;
- тотальным. Язвы распространяются по всей поверхности слизистой оболочки.
Воспалительный процесс в пищеводе делится по характеру болезни и бывает:
- катаральным. Повреждается только верх пищевода. Считается легкой степенью повреждения;
- псевдомембранозным. Подслизистая оболочка не подвергается воспалению;
- отечным. Ведет к отеку слизистой оболочки;
- геморрагическим. Наблюдается кровоизлияние в пищеводе;
- эксфолиативным. Воспалению подвергается подслизистый слой ткани;
- некротическим. Формируется при тяжелом и продолжительном отравлении;
- флегмонозным. Причиной патологии становится травмирование пищевода чужеродными объектами;
- эрозивным. Подразумевает формирование эрозий язв на поверхности органа. С каждым разом они все больше раздают слизистую и поражают более глубокие слои.
Последний вид заболевания возникает только на последних стадиях. Причиной эрозивного эзофагита чаще всего становится ожог или инфекционное поражение.
Болезненные ощущения могут возникать при любой форме болезни, даже если имеется только покраснение и отечность при катаральном эзофагите.
Симптоматическая картина
Симптомы эзофагита пищевода напрямую зависят от формы заболевания. При острой форме заболевания пациент может жаловаться на некоторые признаки в виде:
- острых болезненных ощущений в грудной зоне. Могут отдавать в загрудинную или спинную часть;
- усиленного отделения слюны;
- изжоги. Ее трудно устранить даже при помощи специальных медикаментов;
- затрудненного глотания. Такой симптом чаще наблюдается при катаральном эзофагите;
- понижения аппетита;
- ослабленности.
В более сложных случаях возникает рвота. В рвотных массах можно разглядеть прожилки крови.
Симптомы воспаления пищевода в хронической форме характеризуются:
- частым возникновением изжоги после приема горячих, острых и жирных блюд;
- отрыжкой;
- тошнотой;
- сбоями в работе пищеварительного тракта;
- обострениями и стиханиями болезни;
- ноющими болезненными ощущениями в груди и лопатках.
Если заболевание имеет затянутый характер, то на слизистой оболочке формируются рубцовые изменения. Очень часто эзофагит хронического типа ведет к затруднению дыхания. Такой процесс может повлиять на развитие пневмонии или бронхиальной астмы.
При каждом воспалении пищевода у человека нередко проявляются признаки герпеса или стоматита в виде язвочек в ротовой полости. Причиной такого состояния считается резкое понижение иммунитета и занесение инфекции.
Диагностические мероприятия
Как лечить воспаление пищевода, зависит от степени поражения органа. Чтобы выявить тип заболевания и его причину, нужно посетить врача. Основываясь на жалобах, доктор назначит обследование.
Оно включает:
- сдачу крови и мочи на общий анализ;
- проведение эндоскопической биопсии. Методика подразумевает заглатывание зонда, на которой имеется лампочка и маленькая видеокамера. Во время осмотра можно распознать покраснение, отечность и повреждение слизистой оболочки;
- рентгенографию с использованием контрастного вещества;
- ультразвуковую диагностику пищевода;
- проведение суточной рН-метрии. Исследование может выполняться в течение суток или пройти моментально. Если рН-уровень будет меньше 4, то это говорит о развитии патологического процесса.
Диагноз ставится по результатам обследования. Также определяется первопричина и степень развития недуга.
Лечебные мероприятия при воспалении пищевода
Когда наблюдается воспаление желудка и пищевода, врач дает рекомендации, которые позволяют устранить раздражение.
Медикаментозная терапия
Лечение воспаления пищевода основывается на приеме следующих медикаментов.
- Антацидные средства. Их воздействие направлено на нейтрализацию соляной кислоты. Доктор прописывает Алмагель, Ренни, Гастал, Фосфалюгель.
- Прокинетики. Такой тип медикаментов повышает тонус нижнего участка пищевода. К этой категории препаратов относят Мотиллиум, Мотилак.
- Антисекреторные средства. Они подавляют образование соляной кислоты и нормализуют состав желудочного сока. К часто назначаемым препаратам относят Омепразол, Фамотидин.
- Ингибиторы протонной помпы. Позволяют восстановить поверхностный слой. Назначаются не только для лечения, но и для профилактики обострений. Сюда относят Рабепразол, Ранитидин.
В качестве дополнительного метода используется физиотерапия.
Оно подразумевает:
- выполнение электрофореза. Под процедурой подразумевают постоянное воздействие электрического импульса на пораженный участок;
- амплипульстерапию. Один из лечащих методов, который заключается в стимуляционном воздействии электрочастот на больные области;
- грязелечение и водные процедуры;
- лечебную физкультуру.
Во время острого течения или тяжелой формы болезни физиотерапевтическое лечение противопоказано. Это может еще сильнее раздражать слизистую оболочку.
Применение народных средств
Лечение эзофагита пищевода на ранних стадиях может проводиться при помощи народных средств. В таких случаях обычно используются травы и настои, которые проявляют вяжущее воздействие.
Есть несколько эффективных рецептов.
- Для приготовления напитка берется в равном соотношении кора дуба, орешина и орегано. Залить все тремя кружками кипяченой воды и дать настояться около трех часов. Процедить. Принимать напиток нужно 3-4 раза в день.
- Чтобы лечить воспаление, можно приготовить отвар на основе душицы, ольхи, фиалки и кровохлебки. Ложка травяной смеси заливается стаканом кипяченой воды. Настаивается 2-3 часа. Процеживается. Пить по 100 миллилитров после еды. Кратность приема — 3 раза в сутки.
- Можно сделать лечебный сироп. Берется емкость из темного стекла. Туда кладут цветы одуванчиков и засыпают сахаром. Расталкивают до тех пор, пока не появится сироп. Выдерживают в течение 6 часов в темном месте. Настой разбавляется водой в объеме 100 миллилитров. Употреблять готовое средство рекомендуется 2-3 раза за день.
- Хорошо помогает облепиховое масло. Оно оказывает выраженный противовоспалительный, регенерирующий и заживляющий эффект. Его необходимо принимать за 30 минут до приема пищи.
Если у пациента наблюдается отечный или язвенный эзофагит, то перед использованием народных средств необходимо проконсультироваться с доктором.
При появлении первых неприятных признаков стоит незамедлительно обратиться к доктору.
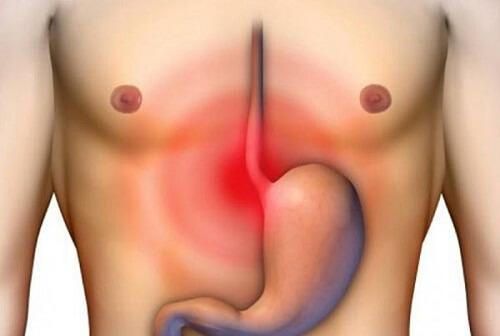
Отек пищевода симптомы и лечение
Пищевод
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Пищевод – узкая трубка, состоящая из мышечной ткани, расположенная в промежутке между глоткой и желудком. Именно по нему пища попадает в органы пищеварения.
С пищеводом связаны и различные заболевания, которые по симптоматике можно спутать с болезнями других элементов ЖКТ. Чтобы своевременно обратиться за помощью к врачу, необходимо знать об основных заболеваниях этого органа и уметь их распознать.
Понятие пищевода
Пищевод – часть пищеварительного канала, по которому пища из глотки попадает в полость желудка. У взрослых людей эта мышечная трубка составляет от 25 до 30 см, и начинается в шейном отделе позвоночника на уровне 5–7 позвонка. Проходит в средостении через всю грудную полость, после чего переходит в брюшную полость, где, на уровне 10–11 грудного позвонка переходит в желудок.
Анатомические особенности
Стенки пищевода покрыты слизистой оболочкой, состоящей из многослойного эпителия. Также есть подслизистая основа, где происходит секреция слизи, необходимой для свободного продвижения пищи к желудку. Мышечная оболочка пищевода имеет внутренний и наружный слой. Еще одной составляющей пищевода является соединительнотканная оболочка.
Основные функции
При участии этого отдела пищеварительного канала происходит:
- сокращение мышц, перистальтика, сила тяжести и изменение давления, что способствует продвижению пищи по каналу;
- секреция слизи, насыщающей пищевой комок, за счет чего пища легко перемещается в желудок;
- защита верхних дыхательных путей от выброса желудочного содержимого.
Нарушение этих функций приводит к боли в пищеводе и развитию различных заболеваний. Рассмотрим самые распространенные из них.
Основные болезни пищевода
Боли в пищеводе могут возникать не только по причине застревания кусочков пищи, но и под воздействием определенных патологических процессов:
- кардиоспазм;
- грыжа;
- доброкачественные новообразования;
- онкологические процессы;
- эрозия;
- наличие инородного тела.
Вышеописанные причины возникновения боли в пищеводе, а также их клинические признаки имеют отличия, которые нужно уметь различать.
Кардиоспазм
Ахалазия
Опухоль пищевода: симптомы, лечение, прогноз
Симптомы опухолей пищевода зависят от степени дифференцировки образования, особенностей роста, размера опухоли. Новообразования в пищеводе, носящие доброкачественный или злокачественный характер, возникают в различных слоях стенки пищевода. Патология встречается достаточно часто и занимает шестое место среди новообразований других органов и третье место по смертности после рака желудка и легких. В большей степени развитию рака или опухоли доброкачественного течения подвержены мужчины в возрасте пятидесяти пяти – шестидесяти лет. Перерождение клеток пищевода до тридцати лет очень редкое явление.
Симптоматика новообразований в просвете органа довольно специфическая, на первых стадиях признаки могут отсутствовать, потом же возникают проблемы при глотании пищи, потеря веса, истощение. Опухоль может поразить любой отдел пищевода, но наиболее часто опухоль поражает среднюю и нижнюю часть органа. При разрастании тканей возникает полная непроходимость, что часто приводит к смерти не от самого заболевания, а от его осложнений.

При злокачественном новообразовании раковые клетки распространяются в другие ткани и органы. Чаще всего метастазы обнаруживают в трахее и бронхах, однако они могут возникать в любом органе. Для постановки диагноза проводятся исследования в гастроэнтерологии: лабораторные, инструментальные, визуализированные. Самый эффективный метод лечения рака или доброкачественного новообразования – хирургическое удаление опухоли.
Эффективного народного лечения рака не существует, поэтому лучше не заниматься самолечением, это только усугубит ситуацию. При любых нарушениях в организме, связанных с пищеварительным трактом, необходимо обратиться к доктору и пройти обследование. Ранняя диагностика рака позволяет полностью устранить проблему и предотвратить рецидив.
Причины
Точные причины рака пищевода не установлены, но ученые пришли к выводу, что появлению опухоли могут способствовать внешние факторы, такие как частое употребление горячей пищи и алкоголь. Чаще всего со злокачественной или доброкачественной опухолью пищевода сталкиваются люди, проживающие в Иране, Китае, Средней Азии, что говорит о таком факторе, как употребление в пищу большого количества маринадов, приправ, плесневых грибов и нитрозаминов наряду с недостатком в рационе свежих овощей и фруктов, а также селена.


К факторам риска можно отнести авитаминозы, особенно недостаток в организме витамина A и C. Курильщики рискуют столкнуться с патологическим перерождением клеток в четыре раза больше, а у пьющих людей опухоли пищевода обнаруживаются чаще в двенадцать раз. Не редки случаи, когда онкологический процесс развивается через несколько лет после ожога щелочью. При таких относительно легких заболеваниях, как ахалазия пищевода, эзофагит или синдром Баррета существует десятипроцентная вероятность возникновения карциномы.
Классификация
В подавляющем числе случаев (99%) изменения в клетках пищевода носят злокачественный характер. В медицинской практике зарегистрировано лишь около четырех сотен случаев доброкачественных новообразований в этом органе, поэтому, когда говорят об опухолях в какой-либо части пищевода, то обычно речь идет о раке. Классификация опухолей пищевода по особенности роста такова:
- Эндофитный (интрамулярный) рост – новообразование возникает в толще тканей или формируется из слизистых желез в подслизистом слое;
- Экзофитный (полипообразный) рост – опухоль растет внутрь органа, возвышаясь над слизистой оболочкой и перекрывая просвет;
- Смешанные образования – прорастают все слои, быстро изъязвляются и распадаются.
По месту локализации бывают опухоли шейного отдела и внутригрудного, к которому относится нижний, средний и верхний. При одновременном поражении желудка, доктора при постановке диагноза выявляют, какой орган задет больше.
Доброкачественные
Исходя из гистологического строения доброкачественных опухолей пищевода, они могут быть эпителиальными (состоят из клеток эпителия) и неэпителиальными (которые возникают из клеток сосудов, нервных волокон). К эпителиальным новообразованиям относятся:
- полип;
- папиллома;
- аденома;
- киста.
Неэпителиальные новообразования следующие:
- миксома;
- хондрома;
- нейрофиброма;
- невринома;
- миома;
- ангиома;
- фиброма;
- липома;
- остеохондрома;
- лейомиома;
- тератома;
- лимфангиома.
Киста может быть ретенционной, бронхогенной, энтерогенной, редупликационной.
Злокачественные
Злокачественные новообразования пищевода бывают эпителиальными и неэпителиальными. К эпителиальным опухолям, относятся:
- ороговевающий плоскоклеточный рак пищевода;
- неороговевающий плоскоклеточный рак;
- базальноклеточный;
- анапластический;
- мукоэпидермоидный;
- переходноклеточный;
- аденокарцинома пищевода.
На долю плоскоклеточного рака приходится девяносто процентов онкологических процессов. К опухолям неэпителиального строения относят меланому, лимфому и саркому.


По степени дифференцировки любая форма рака классифицируется на высокодифференцированную, умеренно дифференцированную, низкодифференцированную и недифференцированную. Чем ниже степень дифференцировки, тем тяжелее заболевание и хуже прогноз. По течению онкопроцесса стадии у мужчин и женщин одинаковы:
- Первая стадия – опухоль не выходит за пределы слизистой оболочки;
- Вторая стадия – новообразование прорастает подслизистый слой, сужая просвет органа, возникают метастазы в регионарных лимфоузлах;
- Третья стадия – происходит поражение мышечного слоя, опухоль метастазирует в один или несколько отдаленных органов;
- Четвертая стадия – новообразование метастазирует по всему организму и распадается, приводя к раковой интоксикации, происходит загнивание канала органа и кахексия (сильное истощение).
В большинстве случаев онкология пищевода приводит к смерти, однако ранняя диагностика при любых новообразованиях может спасти жизнь больного.
Симптомы
Клиническая картина опухоли пищевода на начальном этапе отсутствует, иногда человеку может казаться, что пища прилипает к стенкам пищевода. Также может присутствовать небольшое воспаление в горле. Когда доброкачественная опухоль в пищеводе разрастается, развивается дисфагия (затруднение глотания пищи). При злокачественных образованиях к признакам добавляется раковая интоксикация, возникающая вследствие распада опухоли. Основные симптомы новообразований таковы:
- нарушается функция глотания;
- першит в горле;
- становится трудно принимать даже жидкую пищу;
- возникает ощущение, будто в органе присутствует инородное тело;
- возникает тошнота и рвота, иногда с кровью;
- повышается слюноотделение;
- за грудиной возникают боли, становящиеся интенсивнее во время трапезы;
- возникает слабость, головокружение, быстрая утомляемость;
- вес резко становится меньше;
- развивается железодефицитная анемия.

 При отсутствии своевременной терапии пищеводный канал полностью закупоривается, даже жидкую пищу становится невозможно проглотить, на фоне распада опухоли возникает внутреннее кровотечение, стенки органа истончаются и покрываются язвами. Больной отмечает возникновение приступообразного кашля, в пораженном отделе пищевода возникают свищи, которые постепенно распространяются на средостение. При метастазировании в шею, мозг, легкие, кости, печень и другие органы возникает соответствующая симптоматика.
При отсутствии своевременной терапии пищеводный канал полностью закупоривается, даже жидкую пищу становится невозможно проглотить, на фоне распада опухоли возникает внутреннее кровотечение, стенки органа истончаются и покрываются язвами. Больной отмечает возникновение приступообразного кашля, в пораженном отделе пищевода возникают свищи, которые постепенно распространяются на средостение. При метастазировании в шею, мозг, легкие, кости, печень и другие органы возникает соответствующая симптоматика.
Методы диагностики
В гастроэнтерологии диагностика опухоли пищевода включает ряд инструментальных и лабораторных исследований:
- Рентгенография органов грудной клетки с введением контрастного вещества – помогает определить, насколько сужен просвет органа, где именно локализована опухоль, каких размеров она достигла;
- Эзофагоскопия – пищевод осматривается на мониторе после введения в орган эндоскопа. Если сужение просвета мешает введению инструмента, проводится бужирование. Во время эзофагоскопии также проводится прицельная биопсия.
- Бронхоскопия – помогает выявить метастазы на ткани голосовых связок, в трахее и бронхах.
- Компьютерная или магнитно-резонансная томография – помогает исследовать стенки органа по слоям, чтобы определить, насколько глубоко инфильтровало новообразование, а также присутствуют ли метастазы.
- Ультразвуковое исследование внутренних органов – для выяснения степени распространенности онкологического процесса по организму.
- Анализ венозной крови на наличие онкомаркеров – данная опухоль выделяет специфические белки TM 2, CA 19-9.
- Гистологическое исследование взятого во время биопсии материала – для определения, из клеток каких тканей сформировано новообразование.

Отек пищевода — Заболевание желудка
Причины воспаления пищевода
Эзофагит пищевода относится к одному из видов повреждения. Причиной появления заболевания может стать все что угодно. При этом болезнь не сразу дает о себе знать. Неблагоприятные факторы могут долгое время воздействовать на ткани внутренних органов.
Отек пищевода возникает в результате:
- поражения респираторных путей и кишечного канала инфекцией острого характера, паразитами или грибками;
- травмирования пищевода во время обследования или попадания чужеродных объектов;
- ожога слизистой оболочки химического или термического характера;
- нарушения перистальтики желудка. Ведет к накоплению непереваренной пищи;
- аллергических реакций на продукты питания;
- заболеваний желудочно-кишечного тракта хронического характера в виде гастрита, язвенного поражения, колита;
- длительной интоксикации организма;
- употребления холодной или горячей пищи;
- приема крепких спиртных напитков;
- вдыхания вредных паров, пыли или химических веществ на заводе;
- острого недостатка витаминов и микроэлементов;
- наличия лишнего веса;
- курения;
- диафрагмальной грыжи;
- высокого артериального давления;
- длительного приема медикаментов, которые повышают кислотность желудка.
Также выделяются отдельные причины эзофагита в виде патологического забрасывания содержимого желудка в пищевод. В медицине такое явление называют рефлюксом. Имеет хроническое течение и ведет к повреждению нижнего отдела пищевода. Определить наличие рефлюкса не так сложно, ведь заболевание сопровождается дискомфортом, изжогой и болезненными ощущениями.
Виды воспалительного процесса в пищеводе
Воспаление пищевода считается одной из распространенных проблем. При этом у 40% больных отсутствуют какие-либо выраженные симптомы.
Эзофагит принято подразделять по течению, характеру и распространенности заболевания.
Воспалительный процесс бывает двух видов. Острый тип болезни имеет три степени поражения в виде:
- незначительного повреждения слизистой оболочки. Эрозии и язвочки не образуются;
- поражения оболочки по всей поверхности. В некоторых местах присутствуют некротические изменения;
- повреждения подслизистых слоев. Формируются дефекты и перфорация пищевода, что ведет к внутреннему кровотечению.
Хроническое заболевание подразделяется на основные этапы в виде:
- гиперемии. При этом эрозии отсутствуют;
- увеличения в размерах язвочек и их врастание в поверхность;
- уменьшения в диаметре пищеводного отверстия. Этот процесс ведет к затруднению его проходимости.
Эзофагит также разделяется по месту распространения и бывает:
- дистальным. Эрозия имеет продолжительный характер, поражает нижнюю область пищев
Чем лечить отек пищевода
 Эзофагит или воспаление пищевода — это поражение слизистой оболочки пищевода, для которого характерны симптомы сильной грудной боли, чрезмерно активное образование слюны и проблемы с глотанием пищи.
Эзофагит или воспаление пищевода — это поражение слизистой оболочки пищевода, для которого характерны симптомы сильной грудной боли, чрезмерно активное образование слюны и проблемы с глотанием пищи.
Возникает такой воспалительный процесс по разным причинам, но чаще всего из-за местных раздражителей, таких как зондирование, частая, длительная рвота, изжога, ожоги щелочами или кислотами, а также частые приемы слишком горячей или холодной пищи.
Важно: Воспаление пищевода может иметь и первопричину инфекционного характера. Именно поэтому важно выявить источник проблемы и только после проходить лечение.
Заболевание очень часто переходит в осложненную форму, в связи с чем стоит вовремя обратить внимание на подозрительные симптомы и обратиться в клинику для прохождения диагностики и назначения дальнейшей терапии.
Важно: К осложнениям, которые могут возникнуть вследствие эзофагита относят язвы, Болезнь Барретта, перфорация стенок пищевода и стеноз.
Диагностика должна состоять из:
- эзофагоскопии;
- рентгенографии пищевода;
- эндоскопической биопсии.
Также врачом могут быть назначены и другие методы исследований.
Особенности болезни
 В начальной стадии, болезнь поражает внутреннюю оболочку слизистой органа. С усугублением стадии, воспаление может повредить и более глубокие слои тканей пищеводной трубки.
В начальной стадии, болезнь поражает внутреннюю оболочку слизистой органа. С усугублением стадии, воспаление может повредить и более глубокие слои тканей пищеводной трубки.
Эзофагитом, относительно других болезней ЖКТ, пациенты страдают чаще всего. Объясняется это тем, что почти в 40% случаев, эзофагит протекает практически бессимптомно. У пациента может появиться слабая изжога или слабовыраженный болевой синдром в загрудинной области, который часто путают с болью в сердце.
Воспалительный процесс пищевода подразделяют на острый и хронический. Острый тип воспаления подразделяют на 3 стадии:
- поверхностное поражение слизистой оболочки, язвы и эрозии отсутствуют;
- существенное повреждение тканей пищевода распространяется по всей площади, вызывает появление язв и некротических участков;
- поражение более глубоких тканей, перфорация стенок, серьезные дефекты и кровотечения.
Хронический тип недуга развивается в 4 этапа:
- гиперемия, эрозии отсутствуют;
- небольшие эрозии на слизистой оболочке;
- эрозии стремительно разрастаются и соединяются между собой;
- слизистая укрывается язвами, что приводит к стенозу.
При несвоевременно начатом лечении, проблемы с пищеводом могут усилиться и осложниться.
Осложнения
Воспаление слизистой любого органа — очень опасно. В случае с пищеводом, воспаление может привести к очень серьёзным осложнениям, среди которых:
- язва пептического типа. При данном недуге стенки пищевода покрываются рубцами, появляются и прочие нарушения, среди которых укорочение трубки пищевода;
- болезнь Барретта, при которой возможно перерождение. Считается предраковым состоянием органа;
- воспаление, осложненное образованием гноя, возникающее в случае повреждения трубки пищевода посторонними предметами;
- сужение или стеноз пищевода. При этом прохождение пищи из гортани в желудок осложнено, и пациент начинает стремительно терять вес;
- перфорация стенок пищевода, требующая проведения операции.
Причины
 Причины воспаления зависят от того, в какой, острой или хронической форме находится болезнь. Для острого воспаления пищеводной трубки характерны следующие причины:
Причины воспаления зависят от того, в какой, острой или хронической форме находится болезнь. Для острого воспаления пищеводной трубки характерны следующие причины:
- гастрит желудка;
- аллергические реакции на какие-либо продукты;
- физические повреждения зондом, инородным предметом, горячими продуктами или напитками;
- химические повреждения парами и химическими соединениями;
- инфекция пищевода, возникающая при дифтерии, гриппе, других недугах;
- попадание желудочного сока на стенки пищевода, что опасно и для желудка.
Сложнее всего лечить химические ожоги пищевода. Лечение такого недуга бывает особенно длительным.
У хронического типа воспаления также есть свои причины:
- постоянно систематическое потребление острых, жирных и горячих блюд, что травмирует тело пищевода;
- потребление крепких алкогольных напитков, что приводит к алиментарному эзофагиту и сказывается на работе желудка;
- аллергический эзофагит, при острой реакции на определенные продукты питания;
- длительное отравляющее воздействие вредных веществ на организм;
- проблемное продвижение пищевого комка в желудок, как следствие — застойные воспалительные процессы;
- работа на вредных предприятиях без соответствующих средств индивидуальной защиты — профессиональная форма эзофагита.
Важно: Врачи также выделяют эзофагит невыясненной этиологии, когда определить причину воспаления не удаётся. Лечение тела пищевода в таком случае затруднено.
Выяснение причин болезни очень важно для назначения эффективного лечения.
Симптоматика
Для острой формы воспаления пищевода характерны следующие симптомы:
- высокая чувствительность пищевода к температурному режиму поглощаемой пищи или жидкости;
- проблемы при сглатывании пищевого комка;
- болезненные ощущения, резкие или тянущие;
- обильное слюноотделение;
- непроходимость пищевода;
- срыгивание не переваренной пищи.
Сверхчувствительность трубки пищевода к горячим блюдам — характерный симптом для катарального типа воспаления. Обычно развивается болезнь бессимптомно, но во время обострения, пациенты жалуются на боли в груди. Боль может иррадиировать в поясницу, ключицу, живот и даже в шейный отдел позвоночника. Синдром отличается непостоянством.
 Воспаление также может сопровождаться изжогой и срыгиванием пищи, которая не успела перевариться. Срыгивание может произойти в момент отрыжки. Усиливается отрыжка в моменты наклонов или поднятия тяжестей.
Воспаление также может сопровождаться изжогой и срыгиванием пищи, которая не успела перевариться. Срыгивание может произойти в момент отрыжки. Усиливается отрыжка в моменты наклонов или поднятия тяжестей.
В случае запущенности недуга возможно возникновение рвоты, дисфагии, ощущения того, что пища застряла и не может продвинуться в желудок по пищеводу. Также воспаление тела пищевода имеет симптомы, похожие на симптоматику некоторых болезней желудка.
Важно: Ощущение комка в горле или пищеводе у некоторых пациентов пропадает после приёма стакана теплой воды.
Симптомы могут исчезать и возвращаться снова, что говорит о запущенности болезни. Воспаление тела пищевода требует лечение компетентного врача. Только так можно избежать стеноза и злокачественного перерождения клеток органа.
В отличие от хронической формы эзофагита, для острой характерно резкое появление симптомов. Признаки становятся невыносимыми для большинства пациентов и болезнь требует неотложного врачебного вмешательства.
Для эзофагита в хронической форме характерны следующие симптомы:
- жжение в загрудинной области;
- изжога длительного характера, часто возникающая сразу после приема пищи;
- болевые ощущения в загрудинной области.
Боль имеет умеренный характер и отличается непостоянством. Так как заброс желудочного сока может раздразнить дыхательные пути, у пациентов могут появляться следующие признаки:
- боль в горле;
- фарингит;
- сухой кашель;
- охриплость голоса;
- астма.
Важно: В особенно сложных случаях, пациенты могут столкнуться с рвотой кровью или кровавыми сгустками. Такое состояние может привести к анемии, потере веса, сонливости и шоковому состоянию.
Диагностика
 Чаще всего для выявления причины возникновения эзофагита, врачу достаточно провести опрос пациента. Как проявляет себя воспаление тела пищевода его симптомы и лечение, которое назначалось раньше стоит озвучить врачу. Позже доктор должен подтвердить свои догадки при помощи эзофагоскопии. Эта процедура позволяет выявить изменения слизистой и их характер.
Чаще всего для выявления причины возникновения эзофагита, врачу достаточно провести опрос пациента. Как проявляет себя воспаление тела пищевода его симптомы и лечение, которое назначалось раньше стоит озвучить врачу. Позже доктор должен подтвердить свои догадки при помощи эзофагоскопии. Эта процедура позволяет выявить изменения слизистой и их характер.
Также врач может провести эндоскопическую биопсию. Для этого элемент слизистой пищевода отправляется на исследование, что впоследствии позволяет вовремя выявить злокачественное перерождение клеток.
Также доктор может назначить эзофагоманометрию, процедуру, которая позволяет выявить нарушения моторики. Ещё одно исследование — рентгенография. Она позволяет обнаружить изменения в просвете пищевода, отеки стенок, скопления слизи и язвы.
Лечение
Говоря о лечении острой формы эзофагита, больным требуется воздержание от приемов пищи на протяжение 2 суток. Из медикаментов назначаю препарат от изжоги и препараты группы фамотидина. Воспрещено курение и прием алкоголя.
При устранении эзофагитов хронического типа назначаются следующие виды терапии:
- антациды;
- обволакивающие препараты;
- инфузионная терапия;
- обезболивающие;
- антибиотикотерапия;
- некоторые народные средства.
При особенно сложном протекании болезни, проводится хирургическая операция. Также хирургическое вмешательство необходимо при развитие сложной стриктуры пищевода.
Диета
 Диета назначается индивидуально для каждого пациента. Однако есть и ряд общих рекомендаций.
Диета назначается индивидуально для каждого пациента. Однако есть и ряд общих рекомендаций.
- При обострении диета резко ужесточается. Количество потребляемой пищи также становится значительно меньшим, а из рациона убирают мясные продукты и бульоны на птице.
- Температура пищи должна быть примерно равной температуре тела человека. Отклонения должны быть совсем незначительными.
- Потребуется отказ от бобовых, капусты, грибов, шоколада и некоторых молочных продуктов, а также тех блюд, которые могут вызвать избыточное газообразование.
Сам рацион составляет гастроэнтеролог. Назначение меню производится после ознакомления врача с результатами диагностики.
Народные методы
Лечение пищевода народными средствами увы невозможно. Однако некоторые из них могут поддержать организм, справиться с определенной симптоматикой и ускорить процесс выздоровления.
Так при появлении сильной изжоги, рекомендуется подавлять её следующими продуктами:
- свежевыжатый картофельный сок;
- кусочек банана;
- несколько глотков воды без газа;
- пару глотков молока.
Отличным средством, которое может успокоить стенки пищевода является чай из ромашки. Он прекрасно успокаивает пищевод и желудок. Но не стоит использовать народные средства, в составе которых указаны мята и мелиса. Оба эти компонента могут привести к сильной изжоге и травмированию органа.
Профилактические меры
Профилактика эзофагита включает в себя простые правила, соблюдать которые достаточно легко:
- Стоит избегать возможных причин возникновения болезни, это ожоги горячей пищей, химикатами, повреждения инородными предметами и чрезмерное потребление горячительных напитков.
- Необходимо соблюдать простейшие правила питания, кушать регулярно и маленькими порциями, избегая острых специй и блюд.
- При наличии у больного эзофагита в хронической форме, стоит регулярно обследоваться у гастроэнтеролога и проходить лечение.
- В случае хронического эзофагита протекающего на протяжении нескольких лет, пациентам рекомендуют проходить санаторно-курортное лечение.
Для того, чтобы не искать средства лечения болезни, стоит заниматься профилактикой и уделять своему организму больше времени.
Ахалазия — это заболевание пищевода, или пищевода, которое приводит к потере функций клеток и мышц. Это может привести к трудностям с глотанием, болью в груди и отрыжкой. Пища может также попасть в легкие, вызывая кашель и проблемы с дыханием.
Ахалазия может повлиять на любую часть пищеварительного тракта, включая кишечник. Болезнь Гиршпрунга — это разновидность ахалазии.
Люди обычно получают диагноз ахалазии пищевода в возрасте от 25 до 60 лет.По данным Американского журнала гастроэнтерологии, он поражает примерно 1 человека на каждые 100 000 человек и встречается в равной степени у мужчин и женщин.
Врачи не знают, что вызывает ахалазию, и в настоящее время нет никакого лечения. Тем не менее, лечение может облегчить симптомы.
Поделиться на PinterestА У человека с ахалазией пищевода могут возникнуть проблемы с глотанием пищи.Пищеварительная ахалазия — это хроническое заболевание пищевода, которое вызывает медленное ухудшение нервной функции.
Пищевод — это трубка, которая соединяет горло с желудком.Он расположен между дыхательной трубкой и позвоночником и продолжается вниз по шее, где он соединяется с верхним или сердечным концом желудка.
Когда человек глотает, мышцы стенок пищевода сокращаются и выталкивают пищу или жидкость в желудок. Железы в пищеводе вырабатывают слизь, которая поддерживает движение глотания.
При ахалазии пищевода пищевод не открывается, чтобы пропустить пищу. Это связано со слабостью гладких мышц в нижней части пищевода.
Когда эта гладкая мышца не может сдвинуть пищу с ног, это называется аперистализацией пищевода.
Причина остается неизвестной, но, по данным Общества торакальных хирургов, последние исследования показывают, что это может быть аутоиммунное заболевание, при котором иммунная система атакует нервные клетки в мышцах пищевода.
Паразит в Южной Америке, вызывающий болезнь Шагаса, также может вызывать ахалазию.
Расстройство не происходит в семьях, и риск одинаков для всех этнических групп.
Сначала симптомы могут быть слабыми и их легко игнорировать. В конечном счете, однако, прогрессирует ахалазия, что затрудняет глотание пищи и жидкости.
Человек может заметить:
- дисфагия, или затруднение при глотании пищи
- , приносящее еду и жидкость обратно после глотания
- кашель, особенно когда лежа
- боль в груди, похожая на изжогу, которая может напоминать сердечный приступ
- затрудненное дыхание, когда человек вдыхает пищу, жидкость и слюну в легкие
Человек также может терять вес, испытывать трудности с отрыжкой и чувствовать, будто у него ком в горле.
Люди могут попытаться дать компенсацию, съев медленнее, подняв шею или откинув плечи назад, чтобы облегчить глотание.
Однако симптомы часто ухудшаются.
Поделиться на PinterestA врач может заказать рентгенологическое исследование и исследование на глотание бария для диагностики ахалазии пищевода.Симптомы ахалазии сходны с симптомами гастроэзофагеальной рефлюксной болезни (ГЭРБ), грыжи пищевода и некоторых психосоматических расстройств. Это может затруднить постановку диагноза врачом.
Врач может назначить следующие диагностические тесты, чтобы исключить другие состояния.
Рентген и тест на глотание бария: Человек проглатывает белый жидкий раствор, известный как сульфат бария. Сульфат бария виден на рентгеновских лучах. Когда человек проглатывает суспензию, раствор покрывает пищевод. Это показывает полую структуру пищевода на рентгеновских снимках.
Пищеводная манометрия: Измеряет мышечное давление и движения в пищеводе. Специалист по расстройствам пищеварения или гастроэнтеролог вводит манометр, представляющий собой тонкую трубку, через нос человека.
Человек с подозрением на ахалазию должен будет проглотить несколько раз.
Прибор измеряет мышечные сокращения в различных частях пищевода. Эта процедура помогает врачу определить, правильно ли расслабляется сфинктер нижнего отдела пищевода, когда человек глотает.
Он также может оценить функцию гладких мышц, а также исключить рак.
Эндоскопия: Это включает использование камеры на тонкой освещенной трубке. Гастроэнтеролог передает трубку вниз по пищеводу, в то время как человек находится под седацией.
Это позволяет врачу видеть пищевод и желудок. Это может показать признаки ахалазии или любого воспаления, язв или опухолей, которые также могут вызывать симптомы.
Во время эндоскопии врач также может сделать биопсию для выявления любых видов рака, которые могут вызывать проблемы с пищеварением. Это включает сбор образца ткани и отправку его в лабораторию для анализа под микроскопом.
Узнайте больше об эндоскопии здесь.
Лечение не может вылечить ахалазию пищевода или полностью восстановить нервную функцию.Однако есть способы уменьшить тяжесть симптомов.
Лекарства: Если врач диагностирует расстройство на ранней стадии его развития, лекарства могут помочь расширить суженную часть пищевода, чтобы пища могла пройти через нее.
Примеры включают блокаторы кальциевых каналов и нитраты. Некоторые люди могут испытывать головные боли и опухшие ноги.
Через несколько месяцев некоторые лекарства могут перестать работать. Если это происходит, человеку может потребоваться другое лечение.
Расширение пневматического баллона: Хирурги раздувают баллон, чтобы расширить пространство, разрывая мышцу в нижнем пищеводном сфинктере.
Примерно у 70% людей лечение баллоном снимает симптомы. Эту процедуру, возможно, придется проходить более одного раза. По данным Американского журнала гастроэнтерологии, около 30% людей, которые подвергаются пневматическому расширению баллона, могут нуждаться в последующей процедуре.
Побочные эффекты включают боль в груди сразу после процедуры и небольшой риск прободения пищевода.Если возникает перфорация, человеку потребуется дальнейшее лечение.
Расширение воздушного шара также приводит к ГЭРБ примерно у 15–35% пациентов.
Миотомия: Это операция по сокращению мышц. Обычно это помогает предотвратить обструкцию.
Американский журнал гастроэнтерологии заявляет, что вероятность хирургической миотомии составляет 60–94%. Тем не менее, до 31% людей могут развить ГЭРБ после миотомии, в зависимости от типа процедуры, которую они имеют.
Существует целый ряд различных подходов к миотомии, включая трансабдоминальную миотомию, торакоскопическую миотомию, лапароскопическую миотомию и миотомию Хеллера.
Пероральная эндоскопическая миотомия (POEM): Хирург пропускает электрический скальпель через эндоскоп. Они делают разрез в слизистой оболочке пищевода и создают туннель в стенке пищевода.
Эта процедура представляется безопасной и эффективной. Тем не менее, это относительно новая процедура, и ее долгосрочные последствия неизвестны.
Ботокс: Человек может получить инъекции ботулинического токсина или ботокса. Это может расслабить мышцы в нижней части пищевода.
инъекции ботокса могут помочь тем, кто не в состоянии или не в состоянии перенести операцию. Одна инъекция дает облегчение на срок до 6 месяцев примерно для 50% людей. Многие люди нуждаются в повторных уколах после того, как эффект первого изнашивается.
После неинвазивной хирургии человек может ожидать провести в больнице 24–48 часов. Как правило, они смогут вернуться к нормальной деятельности через 2 недели.
Человеку, который подвергается открытой операции, вероятно, потребуется более длительное пребывание в больнице, но он может возобновить активный образ жизни через 2–4 недели.
После операции или некоторых процедур врач может назначить лекарство, известное как ингибитор протонной помпы (ИПП). Это может помочь уменьшить количество кислоты, участвующей в пищеварении и риск кислотного рефлюкса.
Здесь вы узнаете больше о процедурах для снятия спазмов пищевода.
Поскольку лечения ахалазии пищевода не существует, люди должны искать регулярные последующие наблюдения для выявления и лечения любых осложнений на ранних стадиях.
Кислотный рефлюкс, серьезное расширение пищевода и плоскоклеточный рак пищевода — все возможные осложнения.
Американский колледж гастроэнтерологии не рекомендует проводить регулярный скрининг эндоскопии на рак пищевода, поскольку исследования не предполагают, что это снижает риск прогрессирования рака.
Однако некоторые врачи рекомендуют каждые 3 года проводить скрининг у людей, у которых в течение 10–15 лет был диагностирован ахалазия пищевода. Вместо выявления рака это более полезно для диагностики осложнений, таких как увеличение пищевода или мегаэзофагуса.
Рак пищевода и пищевода может потребовать от хирурга удаления всего пищевода.Однако раннее выявление и лечение могут предотвратить это.
Человек, вероятно, будет нуждаться в жидкой диете в течение первых нескольких дней после лечения. Когда глотание становится легче, они могут перейти на твердую диету.
Люди с ахалазией должны есть медленно, тщательно пережевывать пищу и пить много воды во время еды. Им следует избегать приема пищи перед сном.
Сон со слегка поднятой головой может помочь гравитации опустошить пищевод и снизить риск прилипания отрыжки.
Продукты, которых следует избегать:
- цитрусовые
- алкоголь
- кофеин
- шоколад
- кетчуп
Это может стимулировать рефлюкс. Жареная и острая пища также может раздражать пищеварительную систему и ухудшать симптомы.
Не существует специальной диеты для людей с ахалазией. Тем не менее, обзор 2017 года предполагает, что диета с низким содержанием клетчатки может уменьшить объем пищи и позволить ей легче проходить через пищевод.
Хотя исследователям еще многое предстоит узнать об ахалазии, по данным Информационного центра по генетическим и редким заболеваниям, около 90% людей видят долговременное улучшение симптомов после лечения.
Иногда хирургу может понадобиться удалить весь пищевод. Это происходит примерно у 10-15% людей.
Если люди начинают испытывать трудности с глотанием, им следует обратиться за консультацией как можно раньше, чтобы улучшить свои перспективы.
Симптомы, причины, диагностика и лечение
Что такое эзофагит?
Эзофагит — это воспаление (отек) слизистой оболочки пищевода, трубки, которая соединяет горло с желудком. Если его не лечить, эзофагит может стать очень неудобным, вызывая затруднения при глотании, и язвы или рубцы пищевода. Пищевод Барретта, осложнение кислотного рефлюкса, является фактором риска развития рака пищевода.
Что вызывает эзофагит?
Эзофагит это раздражение пищевода, вызванное любой из следующих:
- Обратный поток кислой жидкости из желудка в пищевод (ГЭРБ)
- Рвота
- Лекарства, такие как аспирин и противовоспалительные средства
- Вирусы, грибки, бактерии или заболевания, которые ослабляют иммунную систему
Каковы симптомы эзофагита?
Симптомы эзофагита включают в себя:
- Трудное и / или болезненное глотание
- Изжога
- Кислотная регургитация (доставка пищи обратно в рот из желудка)
Если у вас есть какие-либо из этих симптомов, вам следует обратиться к врачу.
Последний обзор медицинским работником Клиники Кливленда 03.06.2009.
Рекомендации
Получите полезную, полезную и актуальную информацию о здоровье и здоровье

 е Новости
е НовостиКлиника Кливленда является некоммерческим академическим медицинским центром.Реклама на нашем сайте помогает поддержать нашу миссию. Мы не поддерживаем продукты или услуги не Cleveland Clinic. политика
симптомов и лекарств, чтобы исцелить его
Пищевод — это полая трубка, которая соединяет рот с желудком. Пища и жидкость изо рта проходит через пищевод в желудок. Пищевод относительно менее подвержен травмам. Однако иногда оболочка пищевода может быть повреждена из-за обратного оттока кислоты из желудка при рефлюкс-эзофагите или может поцарапаться при случайном проглатывании острых предметов, что в основном возможно у детей.
Рыбья кость и другие продукты с острыми краями могут также повредить подкладку, если их не разжевать должным образом.Царапины и шрамы в пищеводе также могут возникать в результате случайного и преднамеренного приема кислот или щелочей.
Это более разрушительный тип травмы.Некоторые лекарства, такие как НПВП и сильное давление, могут нанести вред пищеводу. Слизистая оболочка пищевода может порваться из-за давления, вызванного сильной рвотой. Поцарапанный пищевод в медицинской терминологии также называют эрозией пищевода.
Симптомы поцарапанного пищевода
- Травма и царапины или эрозия в пищеводе могут вызвать чрезвычайный дискомфорт для пациента.Одной из основных особенностей является боль под грудной костью или по всей длине пищевода.
- Боль, как правило, жгучая и острая. Это обычно то, что люди называют изжогой. Это обычно происходит при кислотном рефлюксном заболевании, где из-за слабого пищеводного сфинктера кислота из желудка стекает обратно в нижний конец пищевода. Желудочная кислота вызывает постепенную эрозию, ведущую к жгучей боли. Изжога обычно возникает через час после приема пищи.
- Царапина на пищеводе может вызвать воспаление вокруг него.Ткани пищевода могут опухнуть, сужая его проход. В результате пациент испытывает трудности при глотании пищи и жидкости. Царапина может возникнуть в любой области трубки.
- Боль может усиливаться при глотании, физических нагрузках или даже при кашле.
- Царапины могут вызвать кровотечение. Рвота из желудка может содержать следы крови, а в тяжелых случаях может быть рвота кровью. Стул может стать смолистым, если из царапины вытекает небольшое количество крови.
- В случае, если царапина слишком глубокая и вызывает перфорацию пищевода, пациент может потерять сознание.
Домашние средства для лечения поцарапанного пищевода
Поцарапанный пищевод является болезненным состоянием. Лечение обычно зависит от причины и тяжести травмы слизистой пищевода. Пациент может нуждаться в медицинской помощи в диагностике состояния. Врач после прохождения истории болезни и медицинского осмотра способен установить вероятный диагноз.
Однако для выяснения проблемы он может порекомендовать рентгенологическое глотание бария и эндоскопию. После подтверждения поцарапанного пищевода, лечение зависит от причины.
Если рваная рана незначительна с легким воспалением вокруг нее, пациенту может потребоваться наблюдение и консервативное лечение, которое может состоять из антацидов и анальгетиков, а также изменений в питании.
Диетаиграет важную роль в заживлении раны пищевода. Он состоит в том, чтобы избегать определенных продуктов, которые могут ухудшить симптомы. Продукты, которых следует избегать, это чай, кофе, острая и жирная пища. Пациент также должен избегать цитрусовых, чили, томатного соуса, горячих супов и т. Д.Эти продукты увеличивают содержание кислоты в желудке и наносят больший вред, если он поступает в пищевод, как в случае рефлюксной кислоты.
В течение нескольких дней пациенту может быть рекомендована мягкая и жидкая диета, которая может состоять из определенных продуктов, таких как каша, молоко, пахта, рис и многие другие виды мягкой пищи. Основная цель — ограничить ухудшение воспаления и способствовать раннему заживлению.
Алоэ вера — это природное вещество, обладающее огромными лечебными свойствами. Алоэ вера успокаивает травму и снижает выработку кислоты.
Разъедание в пищеводе, вызванное неосложненной пищей, легко заживает в течение нескольких дней; Однако в более серьезных случаях может потребоваться медицинское обслуживание в течение более длительного периода времени. В некоторых случаях хирургическое вмешательство может быть необходимым.
,Что такое варикозное расширение вен пищевода?
Варикозное расширение вен — это увеличенные или опухшие вены. Пищевод — это трубка, которая соединяет горло с желудком. Когда на слизистой оболочке пищевода возникают увеличенные вены, они называются варикозным расширением вен пищевода.
Кто подвергается риску варикозного расширения вен пищевода, который открывается и кровоточит?
Не у всех, кто развивает варикозное расширение вен пищевода, будет кровотечение. Факторы, которые увеличивают риск кровотечения, включают:
- Высокое портальное кровяное давление : чем выше портальное давление, тем выше риск кровотечения.
- Большие варикозные расширения : Риск кровотечения увеличивается с увеличением размера варикозно расширенных вен.
- Тяжелые заболевания печени : прогрессирующий цирроз печени или печеночная недостаточность увеличивает риск.
- Непрерывное употребление алкоголя : У пациентов с варикозной болезнью, вызванных алкоголем, употребление алкоголя увеличивает риск кровотечения.
Что вызывает варикозное расширение вен пищевода?
Печень — это орган, который очищает кровь от ядов. Воротная вена доставляет кровь к печени. Варикозное расширение вен пищевода обычно встречается у людей с заболеваниями печени. Кровоток через печень замедляется у людей с заболеваниями печени. Когда это происходит, давление в воротной вене повышается.
Высокое кровяное давление в воротной вене (портальная гипертензия) выталкивает кровь в окружающие кровеносные сосуды, включая сосуды в пищеводе. Эти кровеносные сосуды имеют тонкие стенки и находятся близко к поверхности. Лишняя кровь заставляет их расширяться и набухать. Варикоз также может развиваться в мелких кровеносных сосудах в верхней части желудка.
Если давление, вызванное лишней кровью, становится слишком высоким, варикоз может вскрыться и кровоточить. Кровотечение является неотложной ситуацией, которая требует срочного лечения.Неконтролируемое кровотечение может быстро привести к шоку и смерти.
Тромбоз (сгусток крови) в воротной вене или селезеночной вене, которая соединяется с воротной веной, может вызвать варикозное расширение вен пищевода.
Два редких состояния, которые могут вызывать варикозное расширение вен пищевода, — это синдром Бадда-Киари (закупорка определенных вен в печени) и инфекция паразитным шистосомозом.
Какие заболевания печени могут привести к варикозному расширению вен пищевода?
Любой тип серьезного заболевания печени может вызвать варикозное расширение вен пищевода.Цирроз является наиболее распространенным типом заболеваний печени. Более чем у 90% этих пациентов разовьются варикозное расширение вен пищевода в течение жизни, и около 30% будут кровоточить.
У пациентов с циррозом печени большие участки рубцовой ткани развиваются по всей печени и замедляют кровоток. Цирроз может быть вызван алкогольной болезнью печени, ожирением печени, вирусным гепатитом или другими заболеваниями печени.
Каковы симптомы варикозного расширения вен пищевода?
Большинство людей не знают, что у них варикозное расширение вен пищевода, пока они не начнут кровоточить.Когда кровотечение внезапное и сильное, у человека появляется большое количество крови. Когда кровотечение менее сильное, человек может проглотить кровь, что может вызвать черный, смолистый стул. Если кровотечение не контролируется, у человека могут развиться признаки шока, включая бледную, липкую кожу, нерегулярное дыхание и потерю сознания.
Далее: Диагностика и тестыПоследний отзыв медицинского специалиста клиники Кливленда 04/10/2019.
Рекомендации
- Garcia-Tsao G, Sanyal AJ, Grace ND, Carey WD. Профилактика и лечение гастроэзофагеального варикоза и кровотечения из варикозно расширенных вен при циррозе. Am J Gastroenterol 2007; 102: 2086-2102.
- Poza Cordon J, Froilan Torres C, Burgos García A, et al. Эндоскопическое лечение варикозного расширения вен пищевода. Всемирный журнал желудочно-кишечной эндоскопии .2012 июл 16; 4 (7): 312-22.
- Merck Ручная потребительская версия. Желудочно-кишечные кровотечения. Получено 17.04.2009.
Получите полезную, полезную и актуальную информацию о здоровье и здоровье

 е Новости
е НовостиКлиника Кливленда является некоммерческим академическим медицинским центром.Реклама на нашем сайте помогает поддержать нашу миссию. Мы не поддерживаем продукты или услуги не Cleveland Clinic. политика
,