Пневматоз кишечника — причины, симптомы, диагностика и лечение
Пневматоз кишечника — патологический процесс, при котором в кишечной стенке формируются воздушные кисты. Заболевание проявляется схваткообразной разлитой болью и чувством распирания в животе. Возникает расстройство стула, тошнота, отрыжка, рвота. Диагностические мероприятия включают в себя осмотр гастроэнтеролога, проведение обзорной рентгенографии брюшной полости, ирригоскопии, колоноскопии. В зависимости от преобладающих симптомов при пневматозе назначают ветрогонные, спазмолитические, слабительные или противодиарейные препараты, диетическое питание с пониженным употреблением газообразующих продуктов.
Общие сведения
Пневматоз кишечника – редкое заболевание ЖКТ, при котором кишечные газы проникают в толщу стенки органа и образуют в ней воздушные полости. Чаще патологический процесс локализуется в подслизистом или субсерозном слое толстой или тощей кишки. Заболевание может поражать людей всех возрастов, но преимущественно встречается у младенцев и пожилых людей ввиду пониженной физической активности и частых нарушений в работе пищеварительной системы. Размеры воздушных кист могут варьировать от 0,5 до 5 см в диаметре. По распространенности процесса пневматоз разделяют на ограниченный, затрагивающий одну область кишечника, и диффузный. Последний характеризуется равномерным распространением патологических образований по всей площади кишечного тракта.
Заболевание может поражать людей всех возрастов, но преимущественно встречается у младенцев и пожилых людей ввиду пониженной физической активности и частых нарушений в работе пищеварительной системы. Размеры воздушных кист могут варьировать от 0,5 до 5 см в диаметре. По распространенности процесса пневматоз разделяют на ограниченный, затрагивающий одну область кишечника, и диффузный. Последний характеризуется равномерным распространением патологических образований по всей площади кишечного тракта.
Пневматоз кишечника
Причины
Заболевание редко является самостоятельной патологией, чаще возникает на фоне первичного поражения ЖКТ. Основной причиной пневматоза является избыточное образование и длительное нахождение газов в кишечнике, возникающее в результате следующих состояний:
- Кишечные инфекции

- Опухоли ЖКТ. В результате злокачественных и доброкачественных новообразований кишечника возникает сужение или закупорка его просвета, что приводит к кишечной непроходимости, избыточному скоплению газов и их проникновению внутрь кишечной стенки.
- Другие заболевания пищеварительного тракта
- Нездоровый образ жизни. Адинамия, нервные расстройства, потребление избыточного количества продуктов, вызывающих газообразование (капуста, хлеб и др.), могут приводить к нарушению пищеварения, метеоризму и формированию воздушных полостей в кишечной стенке.
Патогенез
Механизм образования патологических кист до конца не изучен. На сегодняшний день существует три теории формирования кишечного пневматоза: легочная, инфекционная и механическая.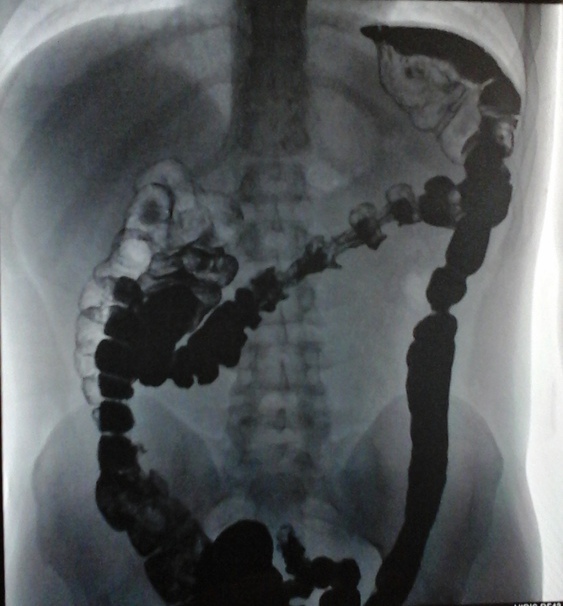
 Кисты изнутри выстланы эпителием и могут содержать различные газы: азот, кислород, водород, аргон, двуокись углерода и др.
Кисты изнутри выстланы эпителием и могут содержать различные газы: азот, кислород, водород, аргон, двуокись углерода и др.КТ ОБП. Включения газа в стенке сигмовидной кишки на фоне долихосигмы.
Симптомы пневматоза кишечника
Клиническая картина болезни зависит от степени распространения и количества газовых полостей. Пациенты предъявляют жалобы на чувство дискомфорта и тяжести в животе, нарушение отхождения газов (метеоризм). Появляются периодические схваткообразные абдоминальные боли без четкой локализации. Формирование воздушных кист приводит к замедлению перистальтики и возникновению запоров. Отсутствие стула сменяется диареей с примесью слизи. Возникает тошнота и рвота, отрыжка с неприятным запахом. Диффузное распространение пневматоза приводит к ухудшению общего состояния пациента: отмечается бледность кожных покровов, нарастает слабость, снижается АД, компенсаторно повышается ЧСС.
Осложнения
Увеличение внутрикишечного давления способствует изменению формы петель кишечника с формированием заворота или инвагинации. Рост количества пузырей или увеличение их размеров приводит к полной или частичной закупорке просвета органа с развитием обтурационной кишечной непроходимости. Обтурация сопровождается общей интоксикацией организма, что может привести к инфекционно-токсическому шоку и летальному исходу. Разрастание полостей способствует образованию кишечных спаек. Давление на стенку кишки приводит к нарушению ее питания, развитию ишемии и некроза. Омертвление участков органа и избыточное давление газов может вызывать разрывы кишечной стенки и проникновение содержимого кишки в брюшную полость. В этом случае возникает перитонит, а при отсутствии экстренных мероприятий — сепсис.
Рост количества пузырей или увеличение их размеров приводит к полной или частичной закупорке просвета органа с развитием обтурационной кишечной непроходимости. Обтурация сопровождается общей интоксикацией организма, что может привести к инфекционно-токсическому шоку и летальному исходу. Разрастание полостей способствует образованию кишечных спаек. Давление на стенку кишки приводит к нарушению ее питания, развитию ишемии и некроза. Омертвление участков органа и избыточное давление газов может вызывать разрывы кишечной стенки и проникновение содержимого кишки в брюшную полость. В этом случае возникает перитонит, а при отсутствии экстренных мероприятий — сепсис.
Диагностика
При ограниченном пневматозе кишечника ввиду отсутствия выраженной специфической симптоматики диагностика затруднительна. При возникновении болей, нарушении процесса пищеварения пациентам необходима консультация гастроэнтеролога. Специалист проводит комплексный осмотр, изучает анамнез заболевания и сопутствующую патологию, обращая особое внимание на болезни ЖКТ. В некоторых случаях при глубокой пальпации живота удается прощупать небольшие округлые образования, идущие вереницей вдоль кишечного тракта, напоминая гроздь винограда. Для установления диагноза проводятся следующие исследования:
В некоторых случаях при глубокой пальпации живота удается прощупать небольшие округлые образования, идущие вереницей вдоль кишечного тракта, напоминая гроздь винограда. Для установления диагноза проводятся следующие исследования:
- Обзорная рентгенография брюшной полости. Позволяет определить газовые пузыри различных размеров, расположенные цепочкой. Для пневматоза характерно наличие двойных кольцевидных теней в раздутых кишечных петлях.
- Ирригоскопия. При помощи данного метода определяется избыточный газ в увеличенных петлях толстого кишечника в виде нескольких близко расположенных округлых теней, разделенных стенкой. В ходе исследования можно обнаружить участки сужения просвета, патологические новообразования, изъязвления кишечной трубки.
- Колоноскопия

Дифференциальная диагностика пневматоза проводится с неспецифическим колитом, пневмоперитонеумом, дивертикулами и дупликатурой кишечника. При полной обтурации исключают кишечную непроходимость другой этиологии.
КТ ОБП. Пневматоз стенки сигмовидной кишки (этот же пациент).
Лечение пневматоза кишечника
Исходя из того, что патология развивается вторично, на фоне других заболеваний ЖКТ, в первую очередь необходимо устранить первопричину болезни. Тактика лечения пневматоза направлена на уменьшение вздутия живота и облегчение выхода газов естественным путем. Ввиду того, что после резекции пораженного участка кишки возникают частые рецидивы болезни, хирургическое удаление пузырей применяется крайне редко. Лечение заболевания проводится по следующим направлениям:
- Медикаментозная терапия. Включает назначение препаратов на основе фенхеля и симетикона, которые устраняют симптомы метеоризма. При боли и спазмах в животе применяют спазмолитики, при запоре — слабительные, при диарее — противодиарейные препараты.

- Диета. Грамотный рацион при пневматозе должен состоять из нежирной, свежей пищи. Рекомендовано употреблять супы, каши, постные виды птицы и рыбы. Из напитков следует отдать предпочтение морсу, некрепкому чаю, киселю. Блюда следует употреблять небольшими порциями 4-5 раз в сутки в свежем, вареном и тушеном виде. Необходимо исключить продукты, вызывающие повышенное газообразование: бобы, помидоры, капусту, яблоки, жаренную и копченую пищу, консервы, сладкую выпечку, хлебобулочные изделия, газированные напитки. Следует отказаться от употребления алкоголя.
Дополнительным методом лечения пневматоза является гипербарическая оксигенация (ГБО). В результате активного насыщения крови кислородом происходит снижение общего давления газов венозной крови, что может способствовать рассасыванию газовых пузырей. Оперативные методы лечения применяются при развитии осложнений (кишечной непроходимости, перитоните, инвагинации кишечника и др.).
Оперативные методы лечения применяются при развитии осложнений (кишечной непроходимости, перитоните, инвагинации кишечника и др.).
Прогноз и профилактика
При устранении первичного заболевания, проведении лечебных мероприятий и соблюдении диеты прогноз благоприятный. Образование больших или/и множественных газовых кист увеличивает риск развития осложнений (перитонит, кишечная непроходимость) и значительно ухудшает прогноз болезни. Профилактика пневматоза кишечника включает своевременную диагностику и лечение заболеваний ЖКТ, употребление в пищу свежей и качественной пищи. При наличии хронической патологи со стороны пищеварительной системы рекомендовано 1-2 раза в год проходить плановое УЗИ брюшной полости.
Пневматоз кишечника — причины, симптомы, диагностика и лечение
Пневматоз кишечника — патологический процесс, при котором в кишечной стенке формируются воздушные кисты. Заболевание проявляется схваткообразной разлитой болью и чувством распирания в животе..jpg)
Общие сведения
Пневматоз кишечника – редкое заболевание ЖКТ, при котором кишечные газы проникают в толщу стенки органа и образуют в ней воздушные полости. Чаще патологический процесс локализуется в подслизистом или субсерозном слое толстой или тощей кишки. Заболевание может поражать людей всех возрастов, но преимущественно встречается у младенцев и пожилых людей ввиду пониженной физической активности и частых нарушений в работе пищеварительной системы. Размеры воздушных кист могут варьировать от 0,5 до 5 см в диаметре. По распространенности процесса пневматоз разделяют на ограниченный, затрагивающий одну область кишечника, и диффузный. Последний характеризуется равномерным распространением патологических образований по всей площади кишечного тракта.
Последний характеризуется равномерным распространением патологических образований по всей площади кишечного тракта.
Пневматоз кишечника
Причины
Заболевание редко является самостоятельной патологией, чаще возникает на фоне первичного поражения ЖКТ. Основной причиной пневматоза является избыточное образование и длительное нахождение газов в кишечнике, возникающее в результате следующих состояний:
- Кишечные инфекции. При тяжелые инфекционных поражениях кишечника (дизентерия, холера, сальмонеллёз, пищевые токсикоинфекции) повышенное газообразование является следствием процесса брожения и выделения газообразных веществ патогенными микроорганизмами.
- Опухоли ЖКТ. В результате злокачественных и доброкачественных новообразований кишечника возникает сужение или закупорка его просвета, что приводит к кишечной непроходимости, избыточному скоплению газов и их проникновению внутрь кишечной стенки.
- Другие заболевания пищеварительного тракта.
 Атония, воспалительные заболевания кишечника (колит, энтероколит, болезнь Крона), наличие спаек между петлями органа способствуют нарушению утилизации образовавшегося газа и формированию пневматоза.
Атония, воспалительные заболевания кишечника (колит, энтероколит, болезнь Крона), наличие спаек между петлями органа способствуют нарушению утилизации образовавшегося газа и формированию пневматоза. - Нездоровый образ жизни. Адинамия, нервные расстройства, потребление избыточного количества продуктов, вызывающих газообразование (капуста, хлеб и др.), могут приводить к нарушению пищеварения, метеоризму и формированию воздушных полостей в кишечной стенке.
Патогенез
Механизм образования патологических кист до конца не изучен. На сегодняшний день существует три теории формирования кишечного пневматоза: легочная, инфекционная и механическая. Согласно легочной теории, пневматоз возникает вследствие хронических заболеваний легких (бронхиальная астма, ХОБЛ). В результате постоянного кашля происходят микронадрывы альвеол, возникает пневмомедиастинум, который приводит к распространению воздуха в забрюшинное пространство. Оттуда свободный газ диффундирует в кишечную стенку и накапливается под серозной оболочкой.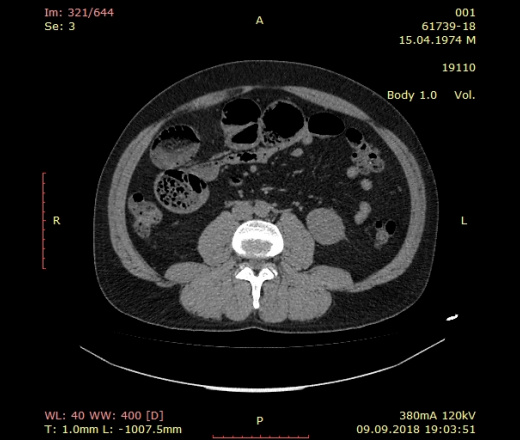 В соответствии с инфекционной теорией происхождения болезни, газы, которые выделяют бактерии, проникают в воспаленную стенку кишки и могут сливаться с образованием больших пузырей.
В соответствии с инфекционной теорией происхождения болезни, газы, которые выделяют бактерии, проникают в воспаленную стенку кишки и могут сливаться с образованием больших пузырей.
В гастроэнтерологии наибольшее признание получила механическая теория пневматоза. Согласно данной концепции, воздушные кисты кишечника возникают при первичной патологии ЖКТ (опухоль, энтероколит, стеноз) и врожденных дефектах кровеносных и лимфатических сосудов кишки. На фоне заболеваний ЖКТ происходит травматизация и истончение внутренней оболочки кишки. Газ под воздействием внутрикишечного давления проходит через микродефекты, попадает в подслизистые лимфатические сосуды и распространяется с помощью перистальтики в подслизистом слое кишечника. Кисты изнутри выстланы эпителием и могут содержать различные газы: азот, кислород, водород, аргон, двуокись углерода и др.
КТ ОБП. Включения газа в стенке сигмовидной кишки на фоне долихосигмы.
Симптомы пневматоза кишечника
Клиническая картина болезни зависит от степени распространения и количества газовых полостей. Пациенты предъявляют жалобы на чувство дискомфорта и тяжести в животе, нарушение отхождения газов (метеоризм). Появляются периодические схваткообразные абдоминальные боли без четкой локализации. Формирование воздушных кист приводит к замедлению перистальтики и возникновению запоров. Отсутствие стула сменяется диареей с примесью слизи. Возникает тошнота и рвота, отрыжка с неприятным запахом. Диффузное распространение пневматоза приводит к ухудшению общего состояния пациента: отмечается бледность кожных покровов, нарастает слабость, снижается АД, компенсаторно повышается ЧСС.
Пациенты предъявляют жалобы на чувство дискомфорта и тяжести в животе, нарушение отхождения газов (метеоризм). Появляются периодические схваткообразные абдоминальные боли без четкой локализации. Формирование воздушных кист приводит к замедлению перистальтики и возникновению запоров. Отсутствие стула сменяется диареей с примесью слизи. Возникает тошнота и рвота, отрыжка с неприятным запахом. Диффузное распространение пневматоза приводит к ухудшению общего состояния пациента: отмечается бледность кожных покровов, нарастает слабость, снижается АД, компенсаторно повышается ЧСС.
Осложнения
Увеличение внутрикишечного давления способствует изменению формы петель кишечника с формированием заворота или инвагинации. Рост количества пузырей или увеличение их размеров приводит к полной или частичной закупорке просвета органа с развитием обтурационной кишечной непроходимости. Обтурация сопровождается общей интоксикацией организма, что может привести к инфекционно-токсическому шоку и летальному исходу.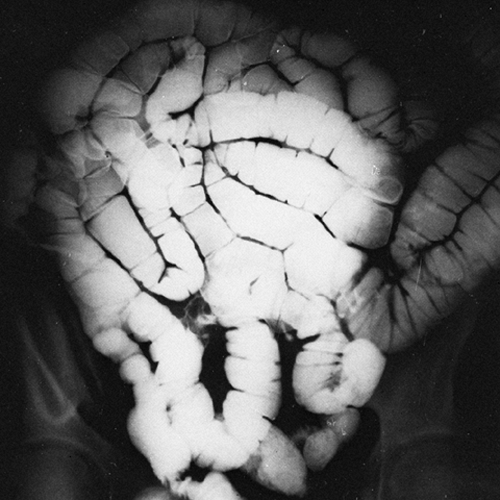 Разрастание полостей способствует образованию кишечных спаек. Давление на стенку кишки приводит к нарушению ее питания, развитию ишемии и некроза. Омертвление участков органа и избыточное давление газов может вызывать разрывы кишечной стенки и проникновение содержимого кишки в брюшную полость. В этом случае возникает перитонит, а при отсутствии экстренных мероприятий — сепсис.
Разрастание полостей способствует образованию кишечных спаек. Давление на стенку кишки приводит к нарушению ее питания, развитию ишемии и некроза. Омертвление участков органа и избыточное давление газов может вызывать разрывы кишечной стенки и проникновение содержимого кишки в брюшную полость. В этом случае возникает перитонит, а при отсутствии экстренных мероприятий — сепсис.
Диагностика
При ограниченном пневматозе кишечника ввиду отсутствия выраженной специфической симптоматики диагностика затруднительна. При возникновении болей, нарушении процесса пищеварения пациентам необходима консультация гастроэнтеролога. Специалист проводит комплексный осмотр, изучает анамнез заболевания и сопутствующую патологию, обращая особое внимание на болезни ЖКТ. В некоторых случаях при глубокой пальпации живота удается прощупать небольшие округлые образования, идущие вереницей вдоль кишечного тракта, напоминая гроздь винограда. Для установления диагноза проводятся следующие исследования:
- Обзорная рентгенография брюшной полости.
 Позволяет определить газовые пузыри различных размеров, расположенные цепочкой. Для пневматоза характерно наличие двойных кольцевидных теней в раздутых кишечных петлях.
Позволяет определить газовые пузыри различных размеров, расположенные цепочкой. Для пневматоза характерно наличие двойных кольцевидных теней в раздутых кишечных петлях. - Ирригоскопия. При помощи данного метода определяется избыточный газ в увеличенных петлях толстого кишечника в виде нескольких близко расположенных округлых теней, разделенных стенкой. В ходе исследования можно обнаружить участки сужения просвета, патологические новообразования, изъязвления кишечной трубки.
- Колоноскопия. Эндоскопическое исследование позволяет визуализировать газовые пузырьки, оценить масштабы поражения и состояние слизистой оболочки ЖКТ. При необходимости эндоскопист проводит биопсию участка кишки для гистологического анализа.
Дифференциальная диагностика пневматоза проводится с неспецифическим колитом, пневмоперитонеумом, дивертикулами и дупликатурой кишечника. При полной обтурации исключают кишечную непроходимость другой этиологии.
КТ ОБП. Пневматоз стенки сигмовидной кишки (этот же пациент).
Лечение пневматоза кишечника
Исходя из того, что патология развивается вторично, на фоне других заболеваний ЖКТ, в первую очередь необходимо устранить первопричину болезни. Тактика лечения пневматоза направлена на уменьшение вздутия живота и облегчение выхода газов естественным путем. Ввиду того, что после резекции пораженного участка кишки возникают частые рецидивы болезни, хирургическое удаление пузырей применяется крайне редко. Лечение заболевания проводится по следующим направлениям:
- Медикаментозная терапия. Включает назначение препаратов на основе фенхеля и симетикона, которые устраняют симптомы метеоризма. При боли и спазмах в животе применяют спазмолитики, при запоре — слабительные, при диарее — противодиарейные препараты. При замедлении перистальтики назначают прокинетки. Инфекционная природа болезни может потребовать использования антибактериальных препаратов.

- Диета. Грамотный рацион при пневматозе должен состоять из нежирной, свежей пищи. Рекомендовано употреблять супы, каши, постные виды птицы и рыбы. Из напитков следует отдать предпочтение морсу, некрепкому чаю, киселю. Блюда следует употреблять небольшими порциями 4-5 раз в сутки в свежем, вареном и тушеном виде. Необходимо исключить продукты, вызывающие повышенное газообразование: бобы, помидоры, капусту, яблоки, жаренную и копченую пищу, консервы, сладкую выпечку, хлебобулочные изделия, газированные напитки. Следует отказаться от употребления алкоголя.
Дополнительным методом лечения пневматоза является гипербарическая оксигенация (ГБО). В результате активного насыщения крови кислородом происходит снижение общего давления газов венозной крови, что может способствовать рассасыванию газовых пузырей. Оперативные методы лечения применяются при развитии осложнений (кишечной непроходимости, перитоните, инвагинации кишечника и др. ).
).
Прогноз и профилактика
При устранении первичного заболевания, проведении лечебных мероприятий и соблюдении диеты прогноз благоприятный. Образование больших или/и множественных газовых кист увеличивает риск развития осложнений (перитонит, кишечная непроходимость) и значительно ухудшает прогноз болезни. Профилактика пневматоза кишечника включает своевременную диагностику и лечение заболеваний ЖКТ, употребление в пищу свежей и качественной пищи. При наличии хронической патологи со стороны пищеварительной системы рекомендовано 1-2 раза в год проходить плановое УЗИ брюшной полости.
Пневматоз кишечника — причины, симптомы, диагностика и лечение
Пневматоз кишечника — патологический процесс, при котором в кишечной стенке формируются воздушные кисты. Заболевание проявляется схваткообразной разлитой болью и чувством распирания в животе. Возникает расстройство стула, тошнота, отрыжка, рвота. Диагностические мероприятия включают в себя осмотр гастроэнтеролога, проведение обзорной рентгенографии брюшной полости, ирригоскопии, колоноскопии.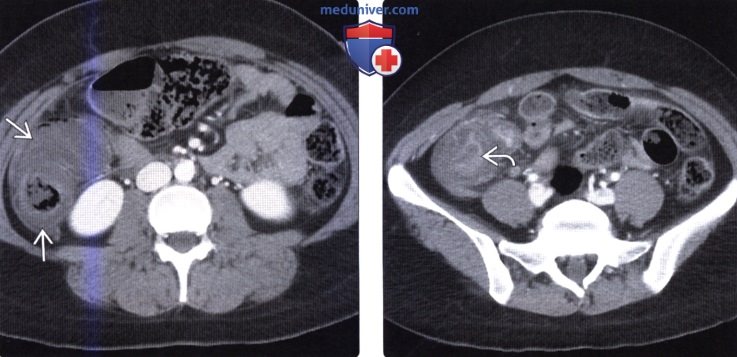 В зависимости от преобладающих симптомов при пневматозе назначают ветрогонные, спазмолитические, слабительные или противодиарейные препараты, диетическое питание с пониженным употреблением газообразующих продуктов.
В зависимости от преобладающих симптомов при пневматозе назначают ветрогонные, спазмолитические, слабительные или противодиарейные препараты, диетическое питание с пониженным употреблением газообразующих продуктов.
Общие сведения
Пневматоз кишечника – редкое заболевание ЖКТ, при котором кишечные газы проникают в толщу стенки органа и образуют в ней воздушные полости. Чаще патологический процесс локализуется в подслизистом или субсерозном слое толстой или тощей кишки. Заболевание может поражать людей всех возрастов, но преимущественно встречается у младенцев и пожилых людей ввиду пониженной физической активности и частых нарушений в работе пищеварительной системы. Размеры воздушных кист могут варьировать от 0,5 до 5 см в диаметре. По распространенности процесса пневматоз разделяют на ограниченный, затрагивающий одну область кишечника, и диффузный. Последний характеризуется равномерным распространением патологических образований по всей площади кишечного тракта.
Пневматоз кишечника
Причины
Заболевание редко является самостоятельной патологией, чаще возникает на фоне первичного поражения ЖКТ. Основной причиной пневматоза является избыточное образование и длительное нахождение газов в кишечнике, возникающее в результате следующих состояний:
- Кишечные инфекции. При тяжелые инфекционных поражениях кишечника (дизентерия, холера, сальмонеллёз, пищевые токсикоинфекции) повышенное газообразование является следствием процесса брожения и выделения газообразных веществ патогенными микроорганизмами.
- Опухоли ЖКТ. В результате злокачественных и доброкачественных новообразований кишечника возникает сужение или закупорка его просвета, что приводит к кишечной непроходимости, избыточному скоплению газов и их проникновению внутрь кишечной стенки.
- Другие заболевания пищеварительного тракта. Атония, воспалительные заболевания кишечника (колит, энтероколит, болезнь Крона), наличие спаек между петлями органа способствуют нарушению утилизации образовавшегося газа и формированию пневматоза.

- Нездоровый образ жизни. Адинамия, нервные расстройства, потребление избыточного количества продуктов, вызывающих газообразование (капуста, хлеб и др.), могут приводить к нарушению пищеварения, метеоризму и формированию воздушных полостей в кишечной стенке.
Патогенез
Механизм образования патологических кист до конца не изучен. На сегодняшний день существует три теории формирования кишечного пневматоза: легочная, инфекционная и механическая. Согласно легочной теории, пневматоз возникает вследствие хронических заболеваний легких (бронхиальная астма, ХОБЛ). В результате постоянного кашля происходят микронадрывы альвеол, возникает пневмомедиастинум, который приводит к распространению воздуха в забрюшинное пространство. Оттуда свободный газ диффундирует в кишечную стенку и накапливается под серозной оболочкой. В соответствии с инфекционной теорией происхождения болезни, газы, которые выделяют бактерии, проникают в воспаленную стенку кишки и могут сливаться с образованием больших пузырей.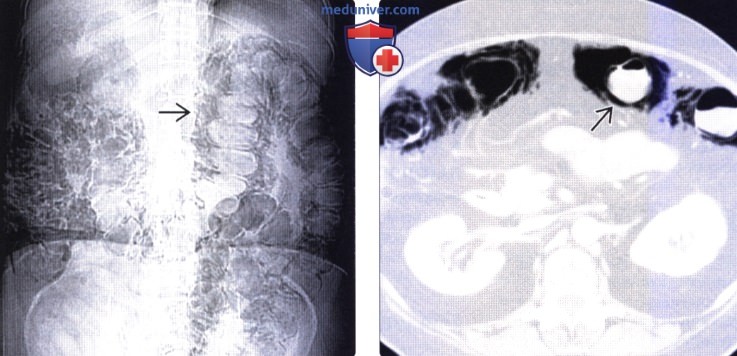
В гастроэнтерологии наибольшее признание получила механическая теория пневматоза. Согласно данной концепции, воздушные кисты кишечника возникают при первичной патологии ЖКТ (опухоль, энтероколит, стеноз) и врожденных дефектах кровеносных и лимфатических сосудов кишки. На фоне заболеваний ЖКТ происходит травматизация и истончение внутренней оболочки кишки. Газ под воздействием внутрикишечного давления проходит через микродефекты, попадает в подслизистые лимфатические сосуды и распространяется с помощью перистальтики в подслизистом слое кишечника. Кисты изнутри выстланы эпителием и могут содержать различные газы: азот, кислород, водород, аргон, двуокись углерода и др.
КТ ОБП. Включения газа в стенке сигмовидной кишки на фоне долихосигмы.
Симптомы пневматоза кишечника
Клиническая картина болезни зависит от степени распространения и количества газовых полостей. Пациенты предъявляют жалобы на чувство дискомфорта и тяжести в животе, нарушение отхождения газов (метеоризм). Появляются периодические схваткообразные абдоминальные боли без четкой локализации. Формирование воздушных кист приводит к замедлению перистальтики и возникновению запоров. Отсутствие стула сменяется диареей с примесью слизи. Возникает тошнота и рвота, отрыжка с неприятным запахом. Диффузное распространение пневматоза приводит к ухудшению общего состояния пациента: отмечается бледность кожных покровов, нарастает слабость, снижается АД, компенсаторно повышается ЧСС.
Осложнения
Увеличение внутрикишечного давления способствует изменению формы петель кишечника с формированием заворота или инвагинации. Рост количества пузырей или увеличение их размеров приводит к полной или частичной закупорке просвета органа с развитием обтурационной кишечной непроходимости. Обтурация сопровождается общей интоксикацией организма, что может привести к инфекционно-токсическому шоку и летальному исходу. Разрастание полостей способствует образованию кишечных спаек. Давление на стенку кишки приводит к нарушению ее питания, развитию ишемии и некроза. Омертвление участков органа и избыточное давление газов может вызывать разрывы кишечной стенки и проникновение содержимого кишки в брюшную полость. В этом случае возникает перитонит, а при отсутствии экстренных мероприятий — сепсис.
Диагностика
При ограниченном пневматозе кишечника ввиду отсутствия выраженной специфической симптоматики диагностика затруднительна. При возникновении болей, нарушении процесса пищеварения пациентам необходима консультация гастроэнтеролога. Специалист проводит комплексный осмотр, изучает анамнез заболевания и сопутствующую патологию, обращая особое внимание на болезни ЖКТ. В некоторых случаях при глубокой пальпации живота удается прощупать небольшие округлые образования, идущие вереницей вдоль кишечного тракта, напоминая гроздь винограда. Для установления диагноза проводятся следующие исследования:
- Обзорная рентгенография брюшной полости. Позволяет определить газовые пузыри различных размеров, расположенные цепочкой. Для пневматоза характерно наличие двойных кольцевидных теней в раздутых кишечных петлях.
- Ирригоскопия. При помощи данного метода определяется избыточный газ в увеличенных петлях толстого кишечника в виде нескольких близко расположенных округлых теней, разделенных стенкой. В ходе исследования можно обнаружить участки сужения просвета, патологические новообразования, изъязвления кишечной трубки.
- Колоноскопия. Эндоскопическое исследование позволяет визуализировать газовые пузырьки, оценить масштабы поражения и состояние слизистой оболочки ЖКТ. При необходимости эндоскопист проводит биопсию участка кишки для гистологического анализа.
Дифференциальная диагностика пневматоза проводится с неспецифическим колитом, пневмоперитонеумом, дивертикулами и дупликатурой кишечника. При полной обтурации исключают кишечную непроходимость другой этиологии.
КТ ОБП. Пневматоз стенки сигмовидной кишки (этот же пациент).
Лечение пневматоза кишечника
Исходя из того, что патология развивается вторично, на фоне других заболеваний ЖКТ, в первую очередь необходимо устранить первопричину болезни. Тактика лечения пневматоза направлена на уменьшение вздутия живота и облегчение выхода газов естественным путем. Ввиду того, что после резекции пораженного участка кишки возникают частые рецидивы болезни, хирургическое удаление пузырей применяется крайне редко. Лечение заболевания проводится по следующим направлениям:
- Медикаментозная терапия. Включает назначение препаратов на основе фенхеля и симетикона, которые устраняют симптомы метеоризма. При боли и спазмах в животе применяют спазмолитики, при запоре — слабительные, при диарее — противодиарейные препараты. При замедлении перистальтики назначают прокинетки. Инфекционная природа болезни может потребовать использования антибактериальных препаратов.
- Диета. Грамотный рацион при пневматозе должен состоять из нежирной, свежей пищи. Рекомендовано употреблять супы, каши, постные виды птицы и рыбы. Из напитков следует отдать предпочтение морсу, некрепкому чаю, киселю. Блюда следует употреблять небольшими порциями 4-5 раз в сутки в свежем, вареном и тушеном виде. Необходимо исключить продукты, вызывающие повышенное газообразование: бобы, помидоры, капусту, яблоки, жаренную и копченую пищу, консервы, сладкую выпечку, хлебобулочные изделия, газированные напитки. Следует отказаться от употребления алкоголя.
Дополнительным методом лечения пневматоза является гипербарическая оксигенация (ГБО). В результате активного насыщения крови кислородом происходит снижение общего давления газов венозной крови, что может способствовать рассасыванию газовых пузырей. Оперативные методы лечения применяются при развитии осложнений (кишечной непроходимости, перитоните, инвагинации кишечника и др.).
Прогноз и профилактика
При устранении первичного заболевания, проведении лечебных мероприятий и соблюдении диеты прогноз благоприятный. Образование больших или/и множественных газовых кист увеличивает риск развития осложнений (перитонит, кишечная непроходимость) и значительно ухудшает прогноз болезни. Профилактика пневматоза кишечника включает своевременную диагностику и лечение заболеваний ЖКТ, употребление в пищу свежей и качественной пищи. При наличии хронической патологи со стороны пищеварительной системы рекомендовано 1-2 раза в год проходить плановое УЗИ брюшной полости.
Что такое пневматоз кишечника? | Нетгастриту
Многих интересует вопрос: пневматоз кишечника, что это за болезнь и как правильно ее лечить. Ее диагностируют у людей преклонного возраста, у маленьких и грудных детей.
Связано заболевание с накоплением газов в желудке, которые проникая сквозь слизистую, попадают в кровообращение, провоцируя образование кист. При несвоевременном лечении происходят воспалительные процессы в полостях, где сконцентрировано повышенное количество газов.
Причины пневматоза кишечника
Главной причиной развития пневматоза являются нарушения в пищеварительной системе, в результате чего происходит повышенное скопление газов.
На появление заболевания влияют следующие факторы:
- если в детском возрасте ребенок перенес серьезную интоксикацию организма;
- если наблюдается выраженная гипотония кишечной перистальтики, из-за чего происходит сильное скопление газов в области толстой кишки;
- если в кишечнике наблюдаются сильные спазмы, которые не позволяют газам выйти самостоятельно. Это приводит в последствии к образованию кист;
- любая кишечная непроходимость;
- пищевое отравление;
- нарушения в питании провоцируют пневматоз;
- инфекционные заболевания толстого и тонкого кишечников;
- спайки в кишках;
- грыжи в кишечнике;
- травмирование кишечника;
- колит;
- аппендицит;
- заболевания поджелудочной железы;
- беременность;
- заболевания печени;
- если в районе анального отверстия есть опухоли и полипы, которые не позволяют выйти газам наружу может появиться пневматоз.
Симптомы
Выявив симптомы, лечение проводят только по показаниям врача. В зависимости от возраста и запущенности пневматоза, болезнь может проявляться по-разному.
Наиболее характерными признаками являются:
- ощущение тяжести и переполненности кишечника;
- при диагностике мешки с газами напоминают гроздья винограда;
- у больного наблюдается повышенное газообразование;
- человека беспокоят болезненные ощущения в животе в виде коликов;
- боли могут быть постоянными или приступообразными;
- наблюдаются часты запоры;
- возможно появление непроходимости кишечника;
- киста у детей напоминает скопление небольших воздушных пузырьков;
- ощущение дискомфорта в брюшной полости;
- тошнота или рвота;
- в местах локализации газов наблюдается вздутие живота. Особенно явно это проявляется у новорожденных;
- постоянная отрыжка воздухом;
- боли в области селезенки;
- синюшность кожных покровов;
- общее недомогание;
- понижение давления;
- пневматизация кишечника;
- при осложнениях может быть шок или потеря сознания.
Диагностика пневматоза кишечника
Чаще всего больные приходят к врачу с жалобами на недомогания и проблемы с желудочно-кишечным трактом. И только после диагностических мероприятий у человека выявляют пневматоз кишечника. Определить скопление газов врач уже может при пальпации, если у пациента наблюдается гиперпневматоз. При надавливании на брюшную полость слышно, как в животе начинают лопаться пузырьки газа.
Но, чтобы установить точный диагноз, определить пневматоз необходимо пройти ряд диагностических процедур:
- рентген;
- колоноскопию, при которой исследуется полость кишечника на наличие кист;
- эндоскопию, которая позволяет не только установить правильный диагноз и оценить состояние слизистой кишечника, но и взять материал на биопсию, чтобы исключить или подтвердить наличие злокачественных образований.
Несвоевременное диагностирование и лечение пневматизации кишечника может привести к серьезным осложнениям. Поэтому только врач решает, как лечить пневматоз и какие методы необходимо применять при заболевании.
Осложнения при пневматозе кишечника
При несвоевременном лечении пневматоз кишечника вызывает тяжелые осложнения, которые могут в запущенных случаях привести к летальному исходу. Чаще всего при запущенной гиперпневматизации могут развиться:
- полная или частичная непроходимость кишечника;
- закупоривание кистами просвета кишечника;
- образование петли желудка, когда одна его часть подгибается под другую;
- интенсивный спаечный процесс;
- ободочное омертвение слизистой, которое приводит к нарушению кровообращения.
Осложнения пневматоза могут вызвать у человека потерю сознания и шок. Часто при запущенной стадии пневматоза происходит разрыв стенок кишечника, в результате чего развивается перитонит. Если своевременно не провести хирургическое вмешательство, возможен летальный исход.
Лечение
Пневматоз провоцирует неправильная работа желудочно-кишечного тракта. Поэтому лечение направлено на борьбу с причинами развития заболевания. Только на запущенных стадиях, когда у пациента выраженный пневматоз и наблюдается непроходимость кишечника, прибегают к хирургическому вмешательству.
В остальных случаях при пневматозе врач подбирает медикаментозное лечение.
Ветрогонные препараты — направлены на устранение метеоризма и скопление газов. Они восстанавливают микрофлору и быстро убирают вздутие живота. Также препараты снимают тяжесть в желудке и избавляют от изжоги. Наиболее эффективными являются:
- Бебинос;
- Бенегаст Редугаз;
- Эспумизан;
- Коликид;
- Метеоспазмил;
- капли Гербеон.
Спазмолитики — с помощью этих лекарств снимают спазмы кишечника. Рекомендуется применять следующие препараты:
- Мотиллиум;
- Мотижект;
- Мезим Форте.
Сорбенты
Рекомендуемые средства:
- Активированный уголь;
- Полисорб;
- Фильтрум.
Ферментные препараты — эти лекарства для нормализации пищеварения. К таким препаратам относятся:
- Панкреатин;
- Фестал;
- Сомилаза.
Пробиотики — улучшают микрофлору кишечника, нейтрализуют действие ядов и токсинов. Рекомендуемые препараты:
- Линекс;
- Бифидиумбактерин;
- Лактобацил.
Противодиарейные — назначают пациентам, у которых при пневматозе наблюдается регулярный понос. Это такие лекарства, как:
- Стопдиар;
- Фильтрум;
- Альфа Нормикс.
Слабительные — лекарства прописывают при регулярных запорах. Лучшими являются:
- Слабикап;
- Слабилен;
- Глицерол;
- Лакитол;
- Лавакол.
Средства народной медицины
При пневматозе можно лечиться народными средствами. Наиболее эффективными являются следующие отвары:
- Укропная вода, которую готовят из столовой ложки семян укропа, разбавленных стаканом кипятка. Этот отвар пить до 3-5 раз в сутки небольшими глотками.
- Отвар из фенхеля готовится аналогичным образом. Его пьют по столовой ложке трижды в сутки.
- Настой полыни готовят следующим образом: небольшую щепотку травы заливают стаканом кипятка, настаивают 5 минут, процеживают и пьют по чайной ложке трижды в сутки.
Диета при пневматозе кишечника
Большое значение имеет диета при пневматозе. Чтобы не спровоцировать образование газов и позволить кишечнику правильно функционировать необходимо исключить из питания следующие продукты:
- газировку и квас;
- виноград и красную смородину;
- сладости;
- сдобу;
- черный хлеб;
- капусту, бобовые, зеленые яблоки;
- жирную и жареную пищу;
- кофе;
- алкогольные напитки.
Видео — пневматоз кишечника
Профилактика
Если у человека выявлен пневматоз кишечника, есть высокая вероятность частых рецидивов. Поэтому больному необходимо:
- строго соблюдать диету;
- 2 раза в год посещать гастроэнтеролога;
- запрещено заниматься самолечением;
- средства народной медицины применять только после согласования с врачом;
- при малейших симптомах заболевания незамедлительно обращаться к врачу.
возможные причины, симптомы и терапия
Одним из достаточно редко встречающихся, но коварных заболеваний является пневматоз кишечника. Диагностируется чаще у маленьких детей и пожилых людей, в группе риска также беременные женщины. Болезнь обусловлена образованием воздушных кист в кишечных стенках, то есть газы из желудка не проходят сквозь слизистую и не попадают в кровеносную систему.
В результате этого они задерживаются в желудочно-кишечном тракте, и образуется множество кист, существенно затрудняющих работу кишечника. Иногда диаметр кисты может быть более 1 см! Как же избежать столь неприятного заболевания, как его правильно диагностировать и как лечить пневматоз кишечника, узнаем из данной статьи.
Что это за заболевание?
Причиной может быть непроходимость кишечника из-за полипов в прямой кишке, нарушений перистальтики, инфекций, опухолей, других патологий. В подобных случаях возникают сложности с выходом газов естественным путем, переизбыток газов в ЖКТ, и в результате – образование кисты. Замечено, что пневматоз кишечника чаще всего диагностируется в стенках тонкой кишки.
Причины патологии
Точных причин появления данного заболевания пока, к сожалению, не установлено. Но есть предположение, что его развитию способствуют три основных фактора:
- избыточное газообразование в просвете кишки, возникающее в процессе расщепления сахаров бактериями;
- скопление газов вследствие нарушения перистальтики кишечника;
- газы проникают в стенку кишки из-за повышенной проницаемости слизистой оболочки.
Пневматоз кишечника может носить вторичную форму, то есть быть следствием кишечных инфекций, воспалительных и других заболеваний.
Симптомы данного недуга
Для данного заболевания характерны спазмы толстого и тонкого кишечника, сопровождающиеся вздутием живота – как следствие, может возникнуть сжимание кишки, и в некоторых зонах появится повышенное содержание газов! В группе риска малолетние дети – болезнь могут осложнить ряд характерных для младенцев инфекций и заболеваний ЖКТ, к тому же новорожденные мало двигаются, что также способствует прогрессированию болезни. При пневматозе кишечника лечение и питание должны быть подобраны врачом.
Формы патологии
Классифицируют три основные формы этого недуга:
- Начальный, или умеренный пневматоз – характер поражений небольшой, возможно, присутствует всего 1 киста, больного симптомы особо не беспокоят.
- Повышенный – поражены несколько отделов кишечника, присутствуют узлы, симптомы ярко выражены.
- Выраженный – большая площадь поражения, много кист, воспаление кишечника.
Пневматоз кишечника может развиться и у беременной женщины – во время вынашивания плода органы смещаются, плод прижимает кишечник, к тому же снижается активность. А это благоприятная почва для симптомов этой болезни. Патологию можно своевременно обнаружить во время планового УЗИ, и необходимо сразу начать лечение – при родах киста может попасть в хрупкий организм ребенка.
Важно! Чаще всего пневматоз развивается на фоне разбалансировки деятельности желудочно-кишечного тракта. И поэтому, во избежание неприятных последствий, необходимо регулярно, 2-3 раза в год, проверять организм на предмет имеющихся или развивающихся болезней и получить своевременную консультацию специалиста и рекомендации по лечению.
Что такое пневматоз кишечника у взрослых, теперь понятно. Но как его выявить?
Как распознать недуг?
Сложность диагностики заключается в том, что при выраженном пневматозе кишечника проявляются точно такие же симптомы, как и при других заболеваниях ЖКТ.
А так как заболевание встречается достаточно редко, то специалистам непросто с точностью диагностировать его симптомы. Основными признаками болезни являются диарея, вздутие живота, колики, болевые ощущения из-за переизбытка газов. У маленьких детей возможны также рвота, сильный метеоризм и ухудшение общего самочувствия. Если не предпринимать меры, есть угроза разрыва кишечника – кисты начинают лопаться из-за постоянно растущего давления в брюшине. Развивается перитонит.
Срочная госпитализация в каких случаях нужна?
Следующие симптомы являются поводом для немедленной госпитализации:
- сильные болевые ощущения в брюшной области;
- резкое ухудшение самочувствия;
- пониженное давление;
- бледность кожных покровов;
- полное или частичное отсутствие перистальтики;
- состояние шока.
В случае отсутствия адекватного лечения возможны такие осложнения, как непроходимость кишечника из-за большого количества кист, повышение внутрикишечного давления и образование петель, развитие спаечного процесса, обусловленное разрастанием кист, а также отмирание участков слизистой оболочки. Бывает также пневматоз кишечника у грудничка.
Таким образом, очень важно выявить и своевременно начать лечение – это позволит избежать тяжелых осложнений и даже летального исхода.
Методы диагностики патологии
Во-первых, на первичном приеме опытный врач может обнаружить пузырьки с воздухом при пальпации брюшной области. При этом пациент может почувствовать, как в полости живота лопаются газовые пузырьки. Но это возможно, если поражены большие участки стенок кишечника, и на практике случается довольно редко.
Во-вторых, для уточнения диагноза проводится рентгенография с контрастным веществом. Данное обследование позволяет определить место скопления пузырьков газа и узнать размеры кист.
При дальнейшем обследовании больному необходимо пройти процедуру эндоскопии, которая является очень эффективным методом диагностики данного заболевания. В полость кишечника помещается специальный прибор, с помощью которого доктор может оценить и визуально рассмотреть состояние кист и других участков кишечника. Если необходимы более точные исследования, больному назначают анализ тканей поврежденного кишечника на биопсию или же направляют на компьютерную томографию.
Причины пневматоза кишечника должны быть определены до начала терапии. Только тогда она будет эффективной.
Лечение
Так как пневматоз является не самостоятельным заболеванием, а возникающим на фоне различных патологий ЖКТ, то и лечение должно быть направлено на устранение первопричин, которые вызвали нарушение всасывания газов. Поэтому очень важно не заниматься самолечением, а обратиться к квалифицированному специалисту для получения необходимых рекомендаций.
Прежде всего перистальтика кишечника нуждается в восстановлении – в этом могут помочь такие препараты, как «Препульсид» или «Церукал».
На следующем этапе необходимо восстановить микрофлору кишечника с помощью пробиотиков. Если обнаружена кишечная инфекция, врач назначит антибактериальные или противовирусные препараты, а также иммуностимуляторы. Если есть признаки диареи, рекомендуется прием препаратов «Мотилиум», «Имодиум». На практике хорошо зарекомендовали себя ингаляции с кислородом, под действием которых быстрее наступает улучшение и впоследствии выздоровление. Для снятия болей и спазмов назначаются анальгетики и спазмолитики («Дротаверин», «Баралгин»).
Проблему запоров решают такие лекарственные препараты, как «Дюфалак», «Форлакс», либо народные методы, которые, кстати, неплохо зарекомендовали себя в лечении пневматоза – широко используются фруктовые отвары: сливы, абрикосы и яблоки богаты полезной клетчаткой, а отвар из семян петрушки и укропа является самым часто используемым настоем. Также в лечебных целях используют комнатные растения – например, настойка из алоэ снимает воспаление и активизирует перистальтику. Чтобы избавиться от колик и болевых ощущений, используют отвар или спиртовую настойку листьев мяты перечной.
Снижают процесс газообразования препараты «Метеоспазмил» или «Эспумизан», обязательно прописывается диета с пониженным содержанием углеводов.
Диета при пневматозе кишечника у взрослых
Правильное питание – важный пункт, который должен соблюдаться в обязательном порядке. Рекомендуется частый прием пищи небольшими порциями, во избежание растяжения травмированных участков желудка. Из рациона убирают вкусную, но «вредную» еду: жареное, жирное, соленое и острое, кофе и спиртные напитки. А также следует полностью исключить продукты, способствующие появлению газов. Это:
- газированные напитки;
- крыжовник, виноград;
- редька, капуста, бобовые, редис, груши и зеленые яблоки;
- сладости и выпечка.
Диету соблюдать непросто, но здоровье дороже! Можно готовить легкие овощные супчики или же на бульоне, содержащем нежирное мясо, также рекомендуются отварные овощи, каши, молочные продукты. Пить советуют отвар из шиповника, фруктовый кисель, молоко или зеленый чай.
Конечно, бывают запущенные случаи – и тогда, к сожалению, хирургического вмешательства не избежать – удаляют пораженный участок кишечника.
Легче предупредить, чем лечить
Любое заболевание лечится намного легче и быстрее при своевременной профессиональной диагностике. В связи с этим необходимо проходить медосмотры не реже 2 раз в год, и при выявлении болезни пройти весь назначенный курс лечения.
У пневматоза кишечника неспецифичная симптоматика, его трудно диагностировать. При обнаружении признаков данного заболевания необходимо срочно обращаться к доктору, а не заниматься самолечением. Применение средств народной медицины допустимо только после посещения и консультации у врача.
Вообще, данное заболевание встречается достаточно редко, поэтому важно прислушиваться к своему организму, не пропустить важные симптомы и не доводить ситуацию до критического состояния.
А для того, чтобы минимизировать риск заболеваний, необходимо стремиться вести здоровый образ жизни – правильно и полноценно питаться, исключить пагубные вредные привычки, дружить с медициной, заниматься спортом или посильными физическими нагрузками. Будьте здоровы!
!Для взрослыхДля детейНа ваши вопросы отвечают ведущие врачи медицинских учреждений Челябинска. Всего вопросов 663 показывается по 5 10 15 25 29.06.2015 Около месяца болит живот, расстройство желудка, газы. Ровно месяц назад было низкое давление 90на40, температуры не было. вызвал скорую, (к ее приезду давление нормализовалось), сказали что у меня энтеровирус. Назначили диету: гречиху и рис 3 дня питался данной едой. Боли ушли, кал нормализовался. Потом сного начал принимать обычную еду: По утрам хлеб с маслом с сыром, чай. В 3 часа дня жаренную картошку, котлеты мясо, хлеб и вечером также и вроде бы все было хорошо, но где-то через 2 недели симптомы вернулись: боль в животе, расстройство и день назад была температура 38,2. Принял лекарства и через час все прошло. Температура нормализовалась, головная боль прошла и током перестало бить. Можете что-нибуть посоветовать, или просто сказать что со мной. К врачу физически не могу пойти из-за работы, просто нету времени. Один мой друг сказал мне: возможно это червь, но разве червь вызывает такие симптомы? Пожалуйсто скажите, что мне делать? P.S. Я хочу начать принимать линекс, говорят он помогает в таких случаях. АнатолийУважаемый Анатолий. Вы абсолютно правы-необходимо обследование на паразитозы желудочно-кишечного тракта, анализ кала на дисбактериоз, УЗИ органов брюшной полости. Все это должен увидеть врач-гастроэнтеролог. Возможна консультация в клинике с удобным для Вас режимом работы 22.06.2015 Здравствуйте! Месяц беспокоят боли справа от пупка, характер боли как иголкой тыкают, стреляющая, колящая, боль переходящая от пупка в правый бок, иногда тянущая немного в пах, редко греющая, состояние полурабочее, при надавливании в двух см. от пупка — боль, еще и стало болеть выше пупка при надавливании, температуры нет, давление в норме, обезболивающие не помогают, был ночной приступ боли усилились, утром пошел в больницу, думал аппендицит или камни в почках, но хирург исключил острый живот, направил на узи почек – там сказали «здоров как бык». Сдал анализы крови из пальца и мочу – анализы в норме. Был у невролога, она сказала что боли не связаны со спиной, при наклоне боли нет, а все ровно спину тянет. Был еще у уролога, он исключил обострение простатита, но ему живот немного не понравился, слева и в районе мочевого (странно а болит справа). Наблюдаюсь у невролога с позвоночником, пока безрезультатно, для меня это опять поиск болезни. Страдаю заболеваниями: инсулинозависимый диабет стаж 5 лет, хронический простатит, гемороидальная анальная трещина, остеохондроз грудной, гастрит (рефлюкс). Дополнительные симптомы: зуд в анальном отверстии иногда, по утрам стабильно понос, закономерность болей до еды или после не заметил, сидя болит, лежа чуток побаливает. Ночью сплю нормально, изжоги нет, живот болит по утрам и вечерам, днем все в норме. Немного похудел. Но вроде вес приходит в норму. Последние обследования: в августе делал колоноскапию – анальная трещина, запоры, толстая кишка нормальная, февраль этого года делал ФГДС – умеренный гастрит, рефлюкс. Подскажите пожалуйста в каком направлении двигаться – в сторону кишечника или неврологии? Возможен ли варикоз, так как появлялся синяк немного ниже пупка, есть желтые пятна на ногах. Подозреваю, что еще возможны глисты, к какому врачу обратиться? Боли отвлекают постоянно, не дают работать. Спасибо! Иван Здравствуйте, Иван. У вас все признаки дизбактериоза кишечника, вторичного колита. Вам необходимо просанировать кишечник (провести 2-3 курса кишечных антисептиков, ципролет 0,5-2 р -5 дней, затем дазолик 0,5-2 р -5 дней, с последующим восстановлением микрофлоры. 10.06.2015 Добрый день. Женщина 27 лет, лишнего веса не имею, не курю, алкоголь не употребляю. 4 месяца назад я резко закончила кормить ребенка и резко стала есть в 2-3 раза меньше (до этого мой рацион был порядка 3000-3500 ккал, годовалый ребенок отказывался употреблять что-то кроме грудного молока, я ела и пила круглосуточно). Через 2 недели начались боли в эпигастрии, то чуть правее, то левее. По УЗИ (сделала сразу) незначительные диффузные изменения в поджелудочной и печени. По ФГС (на руки результат не дали, говорю со слов врача) — гастродуоденит как у 90% населения и гастродуоденальный рефлюкс, был полный желудок желчи. Биохимия (почечные, печеночные показатели) полностью нормальная. В ОАК увеличены только лимфоциты, остальное, включая эозинофилы и СОЭ, в норме. Гастроэнтеролог поставил диагноз «дискенезия ЖВП» и «холецистит, вероятно, паразитарного характера», лечение: одестон, бускопан, креон 10000 3 р/д во время еды в теч месяца, таваник 5 дней, немазол 3 дня, нольпаза в теч месяца, диета №5. Боли меньше не стали, но появилась жуткая отрыжка воздухом, изжога и ощущение полного желудка желчи. Курс пропила, лекарства пить перестала — боль осталась, отрыжка и изжога ушла, т.е. стало все как было. Выписали урсосан — эффекта не почувствовала никакого. Рекомендовали «полечить нервы»- я действительно невротик, пропила афобазол и фенибут — эффекта не почувствовала вообще — ни со стороны нервной системы, ни со стороны ЖКТ. Сделала МРТ брюшной полости — перегиб желчного, начальная стадия холецистита, умеренно густая желчь в ЖП, несколько увеличена печень засчет левой доли. Неделю назад появилась боль в правой лопатке и вообще ноет все пространство под ребрами справа, и спереди, и сзади. При нажатии чувствуется спазмированный ЖП, острая боль. 3 раза делала тюбаж — желчь шла в желудок, была рвота желчью. Стул как обычно у меня было — раз в 2-3 дня, оформленный, со стороны кишечника изменений не замечаю. Ощущение, что организм «сошел с ума» от резкого снижения объема пищи, но это мои додумки. Что еще смотреть, куда бежать? Никогда не было ни малейших проблем с ЖКТ, питаюсь правильно, колбаса, майонез, чипсы и т.п. в моем рационе отсутствуют… очень боюсь онкологии. Большое спасибо заранее! Марина Здравствуйте, Марина, я думаю, что ухудшение связано с тем, что уменьшились обьёмы пищи, а желудок выделяет много кислоты, за счет этого -воспаление в желудке. Принимайте препарат нео -зекст 20 мг -1 утром 2 недели, пропейте еще 5 дней энтеросетик (интетрикс по 2 к-2 р-5-7 дней). 03.06.2015 Здравствуйте! С раннего подросткового возраста периодически беспокоили боли в желудке и поджелудочной. Всегда были приняты меры, проходила все обследование, назначали лечения. В прошлом году мне поставили диагноз сахарный диабет 2 типа, принимала глюкофаж (метформин) по 1000 каждый вечер. Всё шло прекрасно, но через пару месяцев начались проблемы: рвота, диарея, тошнота, боли в желудке, изжога. Я почитала побочные действия и отказалась от таблеток на 4 месяца. Сейчас мой лечащий врач-эндокринолог посоветовала мне придерживаться строгой диеты и принимать глюкофаж на 500 вечером. Я прошла узи брюшной полости, где сказано: выраженный пневматоз петель кишечника-рек.обследование кишечника. Заключение: уплотнение стенок желчного пузыря. Диффузные изменения поджелудочной железы. в 2013 г. мне делали обследование: фиброгастроскопия, где в заключении сказано: поверхностный гастрит, лимфофолликулярная гиперплазия луковицы 12 перстной кишки. Сейчас я соблюдаю строгую диету, исключила из рациона жирное, острое, жаренное и сладкое, а боли периодически мучают меня на голодный желудок и постоянно сухость во рут, неприятный запах и хочется пить много воды. При болях в поджелудочной принимаю омепразол, но он снимает боль лишь на время. Что делать в данной ситуации??? Лидия Уважаемая Лидия! Судя по всему, возникновение сахарного диабета у Вас связано изначально с патологией органов пищеварения. Необходимо наблюдение и лечение у гастроэнтеролога. 09.05.2015 Здравствуйте! Уже 3 год мучаюсь с желудком..пару лет назад заметила,что часто появляется изжога от тяжелой пищи. Не обращала на это внимания, спасалась ренни. Затем спустя год появился комок в горле (где-то под языком слева), затем еще спустя полгода одолели ужасные прыщи на лице (очень глубокие) и вместе с тем постоянная изжога и отрыжка в течение всего дня. Затем прибавились вздутие живота и неприятные ощущения в желудке (ноющая боль, вполне терпимая, просто неприятная).. Сделала узи органов брюшной полости (результат: все в норме, отклонений не выявлено), по результатам ФГДС (умерено выраженный гастрит, бульбит и дуоденно-гастральный рефлюкс), врач назначала кучу разных схем лечения, ничего не помогает, потрачены бешенные деньги. Эти симптомы не проходят. От любой еды становится нехорошо (отказалась уже от хлеба любого, кисломолочные только молоко, овощи только картофель вареный и морковь со свеклой, крупы только гречка) похудела очень сильно, лицо в ужасном состоянии, постоянно депрессии, истерики. Сдавала кровь на паразитов, результат отрицательный. Потом сдала на хеликобактер (результаты мне никто не расшифровал, так как гастроэнтеролога теперь в больнице нет),там написано — «антитела к хеликобактер обнаружены, ИГА 1 к 10»), наследственность плохая, бабушка умерла от рака желудка. Подскажите хоть что-нибудь существенное. Маргарита Здравствуйте, Маргарита. Если честно, у вас очень много жалоб, связанных с депрессией. Я считаю, что нужно провести санацию кишечника — пропить энтеросептики, а по поводу угревой болезни можете обратиться к дерматологу нашего центра Усачевой Е.Ю., скорее всего вам будет назначен курс роаккутана. 18.04.2015 Добрый день! У моей сестры беременность, 25 недель. С 30 марта началась диарея, без температуры и рвоты (была в течении суток). Потом началось вздутие, метеоризм, газы не отходили. По сегодняшний день болят внутренние органы, боль в кишечнике, желудке, спине. Анализы были сданы : копрограмма, соскоб, бакпосев — ничего не обнаружено. Молочные продукты полная непереносимость. Стул не регулярный. Общее состояние неудовлетворительное. Подскажите,что необходимо сделать? Дина Уважаемая Дина! Необходимо сделать УЗИ органов брюшной полости-исключить патологию желчного пузыря и поджелудочной железы. Для диагностики непереносимости лактозы существует генетическое типирование или дыхательный тест. Необходима консультация гастроэнтеролога для подбора диеты и терапии для предупреждения осложнений 04.04.2015 Здраствуйте! Врач гастроэнтеролог назначил таблетки: хофитол, урсосан, макмирор, нольпаза, де-нол, мотилиум. Пить все вместе, на третий день приема болит-покалывает в правом боку под ребрами. Что это такое? Можно ли пить эти таблетки все вместе? Вадим Уважаемый Вадим! Вам необходимо уточнить схему приема препаратов у лечащего врача, т.к. хофитол и урсосан вместе мы обычно не назначаем, может быть это последовательный курс? Кроме того эти таблетки принимаются не одновременно, в разное время по отношению к приему пищи и имеют разный по продолжительности курс лечения. При плохой переносимости можно перестроить схему лечения, но это приоритет лечащего врача. Здравствуйте, Вадим. Конечно, назначение препаратов зависит от жалоб, данных обследования. Начните приём нольпазы и денола до еды на 10 дней, и макмирор после еды на 5-7 дней, затем добавляйте урсосан после курса макмирора. 23.03.2015 Здраствуйте помогите пожалуйста !! Ходил к врачам, жаловался на однократный жидкий стул и кислотность во рту. Заставили глотать зонд и брали анализ на бактерии вышло по-врачебному я не понимаю, но ответ был такой (отрицательно) гастрит. Приписали смекту 3 раза в день, Омез 3 раза в день, Мезим 3 раза в день, Маалокс 3 раза в день, и Алмагель нео 3 раза в день. Лечюсь уже три дня, стул уже почти нормальный, а вот кислотность пока не проходит, то пропадает, то появляется. Может вы что посоветуете? Владислав Добрый день! Лечение гастрита продолжается не менее 14 дней. Вам надо прийти на прием к лечащему врачу и составить дальнейшую программу лечения 18.03.2015 Здравстуйте.Возраст 22 года, 162 рост, вес 43 (всегда была худенькой, но за время болезни похудела на 5 кг, последние 8 месяцев вес держится). Уже почти два года страдаю заболеваниями жкт. Был поставлен диагноз ГЭРБ, СРК, реактивный панкреатит и изгиб желчного пузыря. После всех лечений до сих пор сохраняются такие симптомы как: где-то раз в неделю кашицеобразный стул 2-3 раз за день, после единоразового приема лоперамида на след. день в норме, иногда данные отклонения могут быть неколько дней подряд, присутствует метеоризм. Иногда крутит живот, но это бывает очень редко. Соблюдаю диету, алкоголь не употребляю, не курю. Анализ на панкреатическую эластазу — 500, развернутый и биохимический анализ крови в норме, в период обострения была повышена амилаза мочи — 509, в остальное время в норме. Протокол узи: Печень доли: правая 93,6, левая 30,3, не увеличена,контуры ровные, четкие, однородная, эхогенность нормальная, стенки протоков не изменены, сосудистая геометрия сохранена. V portae 1.7 мм. Желчный пузырь 86,8*11,7, слегка увеличен, стенка изменена, равномерно повышенной эхогенности, с частичной утратой дифференциации на слои, утолщена 3,2 мм, деформирован — спазм и изгибы шейки.Холедох 1,5 мм визуализирован на протяжении 20,4. Поджелудочная 14,6*10,8*10,9, не увеличена, контуры ровные, не четкие, паренхима крупно зернистая, эхогенность снижена. Вирсунгов проток не расширен, метеоризм. ЭФГДС: норм.эндоскопическая картина пищевода, халазия кардии, поверхностный гастрит, уреазный тест отрицательный, поверхностный дуоденит. На данный момент прохожу сеанс мануальной терапии по поводу сколиоза степени, остался один сеанс, а буквально пару дней назад снова нарушения стула и крутит живот, словно что-то несвежее сьела. Хотелось бы услышать ваше мнение по поводу поставленных диагнозов. Возможно ли весь этот букет вылечить, какие вы дадите мне советы по поводу лечения. (несомненно самолечением заниматься не буду), хочу услышать мнение других специалистов, т.к. была у очень многих врачей и только у одного начались улучшения, но к сожалению, данный врач более не практикует. Извиняюсь за большой текст. Екатерина Уважаемая Екатерина! Необходимы данные Фиброколоноскопии (если она проводилась Вам) с результатами биопсии слизистой во всех отделах толстой кишки. Кроме того, показана энтероскопия (обследование тонкого кишечника) или биопсия слизистой из нисходящего отдела 12-перстной кишки. Проводилось ли обследование на аутоиммунные и паразитарные заболевания органов ЖКТ? 15.03.2015 Здравствуйте, при нажатии на живот (слева от пупка) ощущается сильная боль, больше ничего не беспокоит, живот не болит, стул нормальный. Узи брюшной полости показало только холецистит из-за перетяжки желчного пузыря. Чем может быть вызвана болезненная область в животе (боль при нажатии уже давно), нужно ли делать дополнительные обследования? Заранее спасибо. Елена Уважаемая Елена! Проекция боли соответствует части тонкой и толстой кишки(показана фиброколоноскопия), надо иметь данные УЗИ почек, малого таза-затем можно комментировать далее. 11.03.2015 Добрый день! Подскажите, пожалуйста, может ли такое быть? В 2013г.делала ФГДС с биопсией, заключение написали хронический атрофический гастрит. Сделала ФГДС с биопсией в 2015г. заключение умерено-выраженный хр. Активный гастрит с признаками дистрофии и регенераторной пролиферации клеток покровного эпителия, без цитологических признаков атрофии. Получается раньше была атрофия, а сейчас нет? Спасибо. Ольга Здравствуйте, Ольга. В вашем случае выраженная положительная динамика. Скорее всего, вы вывели Hb/Pilori, так как эта инфекция чаще всего вызывает атрофию слизистой. 09.03.2015 Добрый день! Подскажите по результатам биопсии желудка следующий результат. Цитология-умерено-выраженный хр. Активный гастрит с признаками дистрофии и регенераторной пролиферации клеток покровного эпителия, без цитологических признаков атрофии, без НР обсемененности. Гистология-хронический поверхностный антрум гастрит минимальной степени активности с минимальной НР обсемененностью. Вопрос что данные диагнозы значат особенно регенераторной пролиферации клеток покровного эпителия? Спасибо. Ольга Уважаемая Ольга! Заключения морфолога не являются диагнозом, это лишь описание той картины, которую врач видит под микроскопом. В Вашем случае имеется картина воспаления и параллельного восстановления слизистой желудка, наличие хеликобактерной инфекции, что требует лечения. После лечения картина меняется вместе с исчезновением клинических проявлений заболевания-так и будет в Вашем случае. 01.03.2015 Здравствуйте, муж лечил десна и у него начался понос, длительность 10 дней, обратились в больницу, сдал анализы на кровь, мочу и бак. посев. Результаты бакпосева не знаем. Ложили в больницу, но в инфекционном сказали, что незачем ложиться, когда стул только 1 раз в день. Дома пьет полисорб, бифиформ, регидрон. Сегодня появилась слизь с кровяными прожилками. Не можем понять, что у него? Альфия Здравствуйте Альфия. Я бы назначила энтерофурил для санации кишечника по 2 к-2 р в день на 5 дней, если жалобы не пройдут, придется проводить обследование кишечника. Лучше обратитесь к гастроэнтерологу. 28.02.2015 Здравствуйте! По результату комплексного ультразвукового исследования брюшной полости, желчный пузырь с лабильным перегибом в области тела и шейки, эхогенность желчи повышена за счет дисперсной взвеси, внутрипросветные образования не обнаружены, оледох не расширен. В заключении-хронический холецистит. Подскажите, пожалуйста, какие препараты мне необходимо принимать. Заранее спасибо. Наталья Уважаемая Наталья! Конечно, Вам показаны препараты, стимулирующие сократительную способность желчного пузыря для эвакуации застойной желчи. Но этого может быть недостаточно, необходимо знать состояние соседних органов(желудок, поджелудочная железа, кишечник). Правильная программа лечения может быть составлена при очной консультации гастроэнтеролога. 26.02.2015 Здравствуйте Ирина Юрьевна! Скажите, пожалуйста, принимаете ли вы детей в возрасте 2года 9месяцев? Мне вас советовали как хорошего специалиста по гепатологии. мария Здравствуйте, Мария! Я принимаю детей для осмотра на фиброскане (аппарат для определения стадии заболевания печени) и составляю программу обследования для выявления причины заболевания. |
Кистозный пневматоз кишечника — редкая причина нехирургического пневмоперитонеума – тема научной статьи по клинической медицине читайте бесплатно текст научно-исследовательской работы в электронной библиотеке КиберЛенинка
doi: 10.18484/2305-0047.2020.1.106
С.В. ПЕТРОВ 1, В.П. ЗЕМЛЯНОЙ 2, Б.В. СИГУА 2, А.В. ВОВК S Д.А. ЧЕРНЫШЕВ 1, П.А. КОТКОВ 1, В.А. ИГНАТЕНКО 1, Р.Р. ФЕВЗИЕВ 1
КИСТОЗНЫЙ ПНЕВМАТОЗ КИШЕЧНИКА — РЕДКАЯ ПРИЧИНА НЕХИРУРГИЧЕСКОГО ПНЕВМОПЕРИТОНЕУМА
Санкт-Петербургское государственное бюджетное учреждение здравоохранения «Елизаветинская больница» Северо-западный государственный медицинский университет им. И.И. Мечникова 2, г. Санкт-Петербург,
Российская Федерация
Впервые воздушные кисты кишечника были описаны Du Vemoi в 1783 г. Более чем за 230-летнюю историю изучения этого заболевания в литературе накопилось большое количество клинических примеров, обзоров и гипотез, объясняющих патогенез развития кистозного пневматоза кишечника, и подходов к его лечению. Клиническая симптоматика этого заболевания крайне неспецифична, анамнестические особенности также зачастую отсутствуют, поэтому кишечная эмфизема чаще всего выявляется как сопутствующее состояние или интраоперационно, если речь идет об осложненном течении. В статье приведен клинический случай кишечной эмфиземы, единственным проявлением которой был свободный газ в брюшной полости, послуживший показанием к проведению оперативного вмешательства в неотложном порядке. Скудная клиническая симптоматика и нормальные лабораторные показатели обычно склоняют хирурга к выбору менее инвазивных методов исследования, однако проведение диагностической лапароскопии в описываемом случае было невозможно вследствие неоднократных оперативных вмешательств на органах брюшной полости, а также ввиду наличия противопоказаний со стороны легочной системы. Описываемое наблюдение свидетельствует о существовании нехирургических причин пневмоперитонеума, несмотря на его высокую специфичность в диагностике перфораций полых органов.
Ключевые слова: кистозный пневматоз кишечника, кишечная эмфизема, пневмоперитонеум, эмфизема легких, диагностическая лапароскопия
For the first time, intestinal air cysts were described by Du Vernoi in 1783. For more than 230-year history of studying this disease, a large number of clinical examples, reviews and hypotheses have been accumulated in the literature, explaining the pathogenesis of the pneumatosis cystoides intestinalis and treatment methods. The clinical symptoms of this disease are extremely nonspecific, the anamnestic features are also often absent, therefore intestinal emphysema is most often detected as a concomitant state or intraoperatively, if we are talking about a complicated case. The article presents a clinical case of pneumatosis cystoides intestinalis, the only manifestation of which was free gas in the abdominal cavity, which served as an indication for emergency surgery. The scanty clinical symptoms and normal laboratory findings usually tend the surgeon to choose less invasive research methods, but diagnostic laparoscopy in the described case was impossible due to repeated surgical interventions on the abdominal organs, as well as the presence of contraindications from the pulmonary system. The described observation indicates the existence non-surgical causes of pneumoperitoneum, despite its high specificity in the diagnosis of hollow organs perforations.
Keywords: pneumatosis cystoides intestinalis, intestinal emphysema, pneumoperitoneum, pulmonary emphysema, diagnostic laparoscopy
Novosti Khirurgii. 2020 Jan-Feb; Vol 28 (1): 106-111 The articles published under CC BY NC-ND license
Pneumatosis Cystoides Intestinalis — Rare Cause of Non-Surgical Pneumoperitoneum (сйФ©©
S.ДЕДСД
P.A. Kotkov, У.А. Ignatenko, R.R. Fevziev
Введение
Кистозный пневматоз кишечника (кишечная эмфизема, pneumatosis cystoides intestinalis) — крайне редкое клиническое состояние, характеризующееся наличием в стенке кишки экста-люминальных скоплений воздуха. Количество, размеры и локализация указанных скоплений могут варьировать от локальных единичных булл до тотального поражения тонкой, толстой
кишки и париетальной брюшины множественными псевдокистами, достигающими значительных размеров [1]. В последние годы кистозный пневматоз толстой кишки выявляется чаще остальных локализаций, вероятнее всего, ввиду возросшего числа скрининговых колоноскопий [2]. Содержимым кишечных булл является воздух с высоким процентным содержанием водорода (до 50%), иногда — с небольшим количеством серозного транссудата [3]. Этиология
кистозного пневматоза дискутабельна. Среди возможных причин фигурируют механическое повышение внутрипросветного давления, бактериальная колонизация субмукозного слоя, врожденные дисплазии соединительной ткани и хроническая обструктивная болезнь легких [4, 5, 6]. Согласно механической теории, кишечные буллы развиваются как следствие повышенного внутрипросветного давления (нарушение кишечного пассажа, колоноскопии) на фоне нарушения целостности слизистой оболочки (воспалительные заболевания, лечение стероидными или цитотоксическими препаратами) [7]. Бактериальная теория развития заболевания предполагает инфильтрацию стенки кишки газ-продуцирующими микроорганизмами; пульмональный генез развития заболевания объясняется нарушением целостности легочных булл с развитием бессимптомного пневмоме-диастинума и миграцией воздуха через забрю-шинную клетчатку в субсерозные пространства брюшной полости [8].
Патогномоничных клинических симптомов заболевания нет, и в большинстве случаев кистозный пневматоз диагностируется при обследовании на предмет других патологических состояний или как интраоперационная находка [9]. Кистозный пневматоз может протекать асимптомно или проявляться неспецифическими болями в животе, вздутием и кишечными кровотечениями. В ряде случаев крупные конгломераты кишечных булл могут вызывать нарушение кишечного пассажа вплоть до развития острой кишечной непроходимости или ишемических расстройств стенки кишки, приводящих к формированию острых язв с последующей их перфорацией. крайне редко крупные буллы могут приводить к компрессии соседних анатомических структур, вызывая развитие соответствующей симптоматики. в этих случаях клиническая картина также неспецифична и определяется характером развившегося осложнения [10]. Инструментальная диагностика сводится к применению визуализирующих исследований — колоноскопии и рентгенологических методов. Обзорная рентгенография органов брюшной полости в 2/3 случаев позволяет выявить множественные отграниченные скопления воздуха, чаще всего воспринимаемые клиницистами как явления пневматоза или формирующиеся кишечные уровни [11]. Спиральная компьютерная томография с контрастированием кишечника является наиболее информативным неинвазивным методом диагностики кишечной эмфиземы, позволяющим оценить количество, локализацию, размеры и наличие внекишечных булл брюшной полости [12].
консервативное лечение неосложненного кистозного пневматоза кишечника заключается в проведении гипербарической оксигенации. повышение парциального давления кислорода в кровеносном русле приводит к «замене» газов, содержащихся в булле, на кислород с последующим его рассасыванием и «схлопы-ванием» полости псевдокисты. Эффективность проводимой манипуляции оценивается путем проведения контрольных колоноскопий [13]. В ряде случаев оказывается эффективной терапия метронидазолом, что служит косвенным подтверждением бактериальной теории генеза заболевания [8]. Впрочем, следует учитывать, что в большинстве случаев производящие факторы развития данного заболевания остаются невы-явленными и, как следствие, нескорригирован-ными, поэтому кишечный кистозный пневматоз имеет склонность к рецидивированию [14]. Показания к проведению хирургического лечения возникают при развитии осложнений — острой кишечной непроходимости или перфорации стенки кишки. Объем вмешательства определяется интраоперационно и чаще всего сводится к резекции пораженного участка кишечника.
Целью: демонстрация трудностей первичной диагностики кистозного пневматоза кишечника у пациентки с подозрением на ургентное хирургическое заболевание органов брюшной полости и выявление клинических данных, способных косвенно указать на наличие этого редкого заболевания.
Клинический случай
Приводим клиническое наблюдение из собственной практики.
Пациентка, 67 лет, поступила в отделение экстренной помощи Санкт-Петербургского государственного бюджетного учреждения здравоохранения «Елизаветинская больница» 25.02.2019 в 17:00 с диагнозом направления «Перфорация полого органа?». При поступлении предъявляла жалобы на вздутие живота, тошноту при практически полном отсутствии болей. из анамнеза известно, что описанные симптомы периодически беспокоили в течение года, по поводу чего обследовалась амбула-торно в объеме ультразвукового исследования органов брюшной полости и эзофагогастроду-оденоскопии, наблюдалась у гастроэнтеролога. Пациентка ранее неоднократно оперирована на органах брюшной полости: левосторонняя гемиколэктомия по поводу дивертикулеза сигмовидной и нисходящей ободочной кишки (2004 г.), резекция левой доли печени (по поводу гемангиомы) (2010 г.), устранение по-
слеоперационной вентральной грыжи (2011, 2012, 2018 гг.), лапаротомия по поводу острой спаечной кишечной непроходимости (2018 г.). Также пациентка страдала хронической об-структивной болезнью легких с исходом в буллезную форму эмфиземы. 25.02.2019 г. при проведении планового рентгенологического исследования легких выявлен свободный газ под обоими куполами диафрагмы, что и послужило поводом для госпитализации.
При поступлении состояние средней степени тяжести, ближе к удовлетворительному, сознание ясное. Гемодинамических, дыхательных расстройств в ходе объективного осмотра не выявлено. Живот умеренно вздут, мягкий, безболезненный во всех отделах, перистальтика сохранена. Пациентка обследована в условиях отделения экстренной помощи. По результатам проведенных диагностических мероприятий патологических изменений в клиническом и биохимическом анализах крови не выявлено. Обзорный снимок органов брюшной полости подтвердил наличие большого количества свободного газа в брюшной полости (рис. 1).
На основании рентгенологических находок выставлены показания к экстренной операции и, после предоперационной подготовки, выполнена лапаротомия. В брюшной полости выявлено небольшое количество прозрачного серозного выпота. В верхнем этаже брюшной полости определялся выраженный спаечный процесс (последствия левосторонней гемигепа-тэктомии). на протяжении всей толстой и дис-тальных отделов тонкой кишки определялись множественные кистозные образования до 4 см в диаметре, расположенные преимущественно по противобрыжеечному краю (рис. 2).
Буллы содержали воздух и не сообщались с просветом кишечника — выполнена биопсия одной из псевдокист. Других патологических изменений в брюшной полости не выявлено.
I
Рис. 1. Обзорный снимок органов брюшной полости. Визуализируется свободный газ под обоими куполами диафрагмы, пневматоз толстой кишки.
Хирургическое вмешательство завершено дренированием брюшной полости и послойным ушиванием операционной раны. Послеоперационный диагноз — кистозный пневматоз кишечника, пневмоперитонеум. Послеоперационный период протекал без особенностей, рана зажила первичным натяжением, на 10-е сутки пациентка выписана на амбулаторное лечение.
Гистологическое заключение операционного материала: стенка кисты без эпителиальной выстилки с явлениями фиброза и кровоизлияниями.
Обсуждение
В приведенном клиническом примере кистозный пневматоз у 67-летней пациентки, вероятнее всего, развился на фоне эмфиземы легких. Несмотря на большое количество перенесенных достаточно объемных оперативных вмешательств на органах брюшной полости (ге-
Рис. 2. Интраоперационная картина. Визуализируются множественные разнокалиберные воздушные буллы, расположенные субсерозно.
миколэктомия, гемигепатэктомия, устранение острой спаечной кишечной непроходимости), последнее из которых было осуществлено менее, чем за год до описываемой госпитализации, анамнестические указания на наличие этого заболевания отсутствовали. Сомнительная клиническая картина и лабораторные показатели в пределах референсных значений зачастую склоняют хирурга к выбору менее инвазивных методов исследования, однако выполнение диагностической лапароскопии в данном случае также было невозможно ввиду наличия противопоказаний (неоднократные полостные вмешательства, хроническая обструктивная болезнь легких). приведенный клинический пример ввиду крайней редкости описываемого заболевания не подвергает сомнению устоявшуюся хирургическую догму о выявлении свободного газа в брюшной полости как абсолютного показания к проведению неотложного оперативного вмешательства. Однако нужно отметить, что в данном случае следует говорить о неосложненном течении кистозного пневма-тоза кишечника ввиду отсутствия собственно хирургических осложнений заболевания, а скудная клиническая симптоматика позволяет задуматься о наличии иных нехирургических причин пневмоперитонеума. Иными словами, изолированный симптом свободного газа в брюшной полости при отсутствии иных клинических и лабораторных признаков абдоминальной катастрофы можно рассматривать как показание к проведению других, безусловно ургентных, но малоинвазивных исследований.
Заключение
приведенный клинический пример свидетельствует о том, что даже такой весомый аргумент в пользу неотложного оперативного вмешательства, как наличие свободного газа в брюшной полости, не обладает стопроцентной специфичностью. Диагностика неотложных состояний в абдоминальной хирургии базируется на оценке совокупности результатов клинических, лабораторных и инструментальных исследований.
Конфликт интересов
Авторы заявляют, что конфликт интересов отсутствует.
Этические аспекты Одобрение комитета по этике
Исследование одобрено локальным эти-
ческим комитетом Северо-западного государственного медицинского университета имени И.И. Мечникова.
Согласие
Пациент дал согласие на публикацию сообщения и размещение в интернете информации о характере его заболевания, проведенном лечении и его результатах с научной и образовательной целями.
ЛИТЕРАТУРА
1. Jamart J. Pneumatosis cystoides intestinalis. A statistical study of 919 cases. Acta Hepatogastroenterol (Stuttg). 1979 Oct;26(5):419-22.
2. Kim KM, Lee CH, Kim KA, Park CM. CT Colonography of pneumatosis cystoides intestinalis. Abdom Imaging,. 2007 Sep-Oct;32(5):602-5. doi: 10.1007/s00261-007-9216-2
3. Read NW, Al-Janabi MN, Cann PA. Is raised breath hydrogen related to the pathogenesis of pneumatosis coli? Gut. 1984 Aug;25(8):839-45. doi: 10.1136/gut.25.8.839
4. Wandtke J, Skucas J, Spataro R, Bruneau RJ. Pneumatosis intestinalis as a complication of jejunoileal bypass. AJR Am J Roentgenol. 1977 0ct;129(4):601-4. doi: 10.2214/ajr.129.4.601
5. Gagliardi G, Thompson IW, Hershman MJ, Forbes A, Hawley PR, Talbot IC. Pneumatosis coli: a proposed pathogenesis based on study of 25 cases and review of the literature. Int J Colorectal Dis. 1996;11(3):111-18. doi: 10.1007/s003840050031
6. Sequeira W. Pneumatosis cystoides intestinalis in systemic sclerosis and other diseases. Semin Arthritis Rheum. 1990 Apr;19(5):269-77. doi: 10.1016/0049-0172(90)90049-L
7. Galandiuk S, Fazio VW. Pneumatosis cystoides intestinalis. A review of the literature. Dis Colon Rectum. 1986 May;29(5):358-63. doi: 10.1007/bf02554132
8. Tak PP, Van Duinen CM, Bun P, Eulderink F, Kreuning J, Gooszen HG, Lamers CB. Pneumatosis cystoides intestinalis in intestinal pseudoobstruction. Resolution after therapy with metronidazole. Dig Dis Sci. 1992 Jun;37(6):949-54. doi: 10.1007/bf01300397
9. Azzaroli F, Turco L, Ceroni L, Galloni SS, Buonfiglioli F, Calvanese C, Mazzellaet G. Pneumatosis cystoides intestinalis. World J Gastroenterol. 2011 Nov 28;17(44):4932-36. doi: 10.3748/wjg.v17.i44.4932
10. Attar A, Pocard M, Messing B. Pneumatosis cystoides intestinalis in primary intestinal pseudoobstruction: a nonsurgical cause of pneumoperitoneum. Clin Gastroenterol Hepatol. 2005 Nov;3(11):A21. doi: 10.1016/S1542-3565(05)00847-5
11. Khalil PN, Huber-Wagner S, Ladurner R, Kleespies A, Siebeck M, Mutschler W, Hallfeldt K, Kanz KG. Natural history, clinical pattern, and surgical considerations of pneumatosis intestinalis. Eur J Med Res. 2009 Jun 18;14(6):231-39. doi: 10.1186/2047-783x-14-6-231
12. Ho LM, Paulson EK, Thompson WM. Pneumatosis intestinalis in the adult: benign to life-threatening causes. AJR Am J Roentgenol. 2007 Jun;188(6):1604-13. doi: 10.2214/AJR.06.1309
13. Goel A, Tiwari B, Kujur S, Ganguly PK. Pneumatosis cystoides intestinalis. Surgery. 2005 Jun;137(Is 6):659-60. doi: 10.1016/j.surg.2003.12.014
14. Grieve DA, Unsworth IP. Pneumatosis cystoides intestinalis: an experience with hyperbaric oxygen treatment. Aust NZ J Surg. 1991 Jun;61(6):423-26. doi: 10.1111/j.1445-2197.1991.tb00255.x
REFERENCES
1. Jamart J. Pneumatosis cystoides intestinalis. A statistical study of 919 cases. Acta Hepatogastroenterol (Stuttg). 1979 Oct;26(5):419-22.
2. Kim KM, Lee CH, Kim KA, Park CM. CT Colonography of pneumatosis cystoides intestinalis. Abdom Imaging. 2007 Sep-Oct;32(5):602-5. doi: 10.1007/s00261-007-9216-2
3. Read NW, Al-Janabi MN, Cann PA. Is raised breath hydrogen related to the pathogenesis of pneumatosis coli? Gut. 1984 Aug;25(8):839-45. doi: 10.1136/gut.25.8.839
4. Wandtke J, Skucas J, Spataro R, Bruneau RJ. Pneumatosis intestinalis as a complication of jejunoileal bypass. AJR Am J Roentgenol. 1977 0ct;129(4):601-4. doi: 10.2214/ajr.129.4.601
5. Gagliardi G, Thompson IW, Hershman MJ, Forbes A, Hawley PR, Talbot IC. Pneumatosis coli: a proposed pathogenesis based on study of 25 cases and review of the literature. Int J Colorectal Dis. 1996;11(3):111-18. doi: 10.1007/s003840050031
6. Sequeira W. Pneumatosis cystoides intestinalis in systemic sclerosis and other diseases. Semin Arthritis Rheum. 1990 Apr;19(5):269-77. doi: 10.1016/0049-0172(90)90049-L
7. Galandiuk S, Fazio VW. Pneumatosis cystoides intestinalis. A review of the literature. Dis Colon Rectum.
Адрес для корреспонденции
191015, Российская Федерация,
г. Санкт-Петербург, ул. Кирочная, д. 41,
Северо-Западный государственный медицинский
университет им. И.И. Мечникова,
кафедра факультетской хирургии
им. И.И. Грекова,
тел.: +790626192131,
e-mail: [email protected],
Котков Павел Александрович
Сведения об авторах
Петров Сергей Викторович, д.м.н., профессор, главный врач, Санкт-Петербургское государственное бюджетное учреждение здравоохранения «Елизаветинская больница», г. Санкт-Петербург, Российская Федерация.
https://orcid.org/0000-0003-4398-5770 Земляной Вячеслав Петрович, д.м.н., профессор, заведующий кафедрой факультетской хирургии им. И.И. Грекова, Северо-западный государственный медицинский университет им. И.И. Мечникова, г. Санкт-Петербург, Российская Федерация. https://orcid.org/0000-0003-2329-0023 Сигуа Бадри Валериевич, д.м.н., профессор кафедры факультетской хирургии им. И.И. Грекова, Северозападный государственный медицинский университет им. И.И. Мечникова, г. Санкт-Петербург, Российская Федерация. https://orcid.org/0000-0002-4556-4913 Вовк Андрей Владиславович, к.м.н., заместитель главного врача по медицинской части, Санкт-Петербургское государственное бюджетное учреж-
1986 May;29(5):358-63. doi: 10.1007/bf02554132
8. Tak PP, Van Duinen CM, Bun P, Eulderink F, Kreuning J, Gooszen HG, Lamers CB. Pneumatosis cystoides intestinalis in intestinal pseudoobstruction. Resolution after therapy with metronidazole. Dig Dis Sci. 1992 Jun;37(6):949-54. doi: 10.1007/bf01300397
9. Azzaroli F, Turco L, Ceroni L, Galloni SS, Buonfiglioli F, Calvanese C, Mazzellaet G. Pneumatosis cystoides intestinalis. World J Gastroenterol. 2011 Nov 28;17(44):4932-36. doi: 10.3748/wjg.v17.i44.4932
10. Attar A, Pocard M, Messing B. Pneumatosis cystoides intestinalis in primary intestinal pseudoobstruction: a nonsurgical cause of pneumoperitoneum. Clin Gastroenterol Hepatol. 2005 Nov;3(11):A21. doi: 10.1016/S1542-3565(05)00847-5
11. Khalil PN, Huber-Wagner S, Ladurner R, Kleespies A, Siebeck M, Mutschler W, Hallfeldt K, Kanz KG. Natural history, clinical pattern, and surgical considerations of pneumatosis intestinalis. Eur J Med Res. 2009 Jun 18;14(6):231-39. doi: 10.1186/2047-783x-14-6-231
12. Ho LM, Paulson EK, Thompson WM. Pneumatosis intestinalis in the adult: benign to life-threatening causes. AJR Am J Roentgenol. 2007 Jun;188(6):1604-13. doi: 10.2214/AJR.06.1309
13. Goel A, Tiwari B, Kujur S, Ganguly PK. Pneumatosis cystoides intestinalis. Surgery. 2005 Jun;137(Is 6):659-60. doi: 10.1016/j.surg.2003.12.014
14. Grieve DA, Unsworth IP. Pneumatosis cystoides intestinalis: an experience with hyperbaric oxygen treatment. Aust N Z J Surg. 1991 Jun;61(6):423-26. doi: 10.1111/j.1445-2197.1991.tb00255.x
Address for correspondence
191015, The Russian Federation, Saint-Petersburg, Kirochnaya Str., 41, North-Western State Medical University named after I.I. Mechnikov,
Faculty Surgery Department named after I.I. Grekov. Tel. +790626192131, e-mail: [email protected], Pavel A. Kotkov
Information about the authors
Petrov Sergey V., MD, Professor, Chief Physician, St. Petersburg State Budgetary Healthcare Institution «Elizabethan Hospital», Saint-Petersburg, Russian Federation.
https://orcid.org/0000-0003-4398-5770
Zemlianoi Viacheslav P., MD, Professor, Head of the
Faculty Surgery Department named after I.I. Grekov,
North-Western State Medical University named after
I.I. Mechnikov, Saint-Petersburg, Russian Federation.
https://orcid.org/0000-0003-2329-0023
Sigua Badri V., MD, Professor of the Faculty Surgery
Department named after I.I. Grekov, North-Western
State Medical University named after I.I. Mechnikov,
Saint-Petersburg, Russian Federation.
https://orcid.org/0000-0002-4556-4913
Vovk Andrei V., PhD, Deputy Chief Physician for
Medical Affairs, St. Petersburg State Budgetary
Healthcare Institution «Elizabethan Hospital», Saint-
Petersburg, Russian Federation.
https://orcid.org/0000-0002-6550-589X
Chernishev Denis A., PhD, Deputy Chief Physician
дение здравоохранения «Елизаветинская больница», г. Санкт-Петербург, Российская Федерация. https://orcid.org/0000-0002-6550-589X Чернышев Денис Александрович, к.м.н., заместитель главного врача по хирургии, Санкт-Петербургское государственное бюджетное учреждение здравоохранения «Елизаветинская больница», г. Санкт-Петербург, Российская Федерация. https://orcid.org/0000-0001-9055-7651 Котков Павел Александрович, к.м.н., врач-хирург хирургического отделения № 2, Санкт-Петербургское государственное бюджетное учреждение здравоохранения «Елизаветинская больница», г. Санкт-Петербург, Российская Федерация. https://orcid.org/0000-0002-9762-9854 Игнатенко Виктор Анатольевич, заведующий хирургическим отделением № 2, Санкт-Петербургское государственное бюджетное учреждение здраво -охранения «Елизаветинская больница», г. Санкт-Петербург, Российская Федерация. https://orcid.org/0000-0002-6615-3005 Февзиев Ришат Ришатович, врач-хирург хирургического отделения № 2, Санкт-Петербургское государственное бюджетное учреждение здравоохранения «Елизаветинская больница», г. Санкт-Петербург, Российская Федерация. https://orcid.org/0000-0003-1722-8485
Информация о статье
Получена 2 июля 2019 г.
Принята в печать 27января 2020 г.
Доступна на сайте 28 февраля 2020 г.
for Surgery, St. Petersburg State Budgetary Healthcare Institution «Elizabethan Hospital», Saint-Petersburg, Russian Federation. https://orcid.org/0000-0001-9055-7651 Kotkov Pavel A., PhD, Surgeon of the Surgical Unit №2, St. Petersburg State Budgetary Healthcare Institution «Elizabethan Hospital», Saint-Petersburg, Russian Federation. https://orcid.org/0000-0002-9762-9854 Ignatenko Viktor A., Head of the Surgical Unit №2, St. Petersburg State Budgetary Healthcare Institution «Elizabethan Hospital», Saint-Petersburg, Russian Federation.
https://orcid.org/0000-0002-6615-3005 Fevziev Rishat R., Surgeon of the Surgical Unit №2, St. Petersburg State Budgetary Healthcare Institution «Elizabethan Hospital», Saint-Petersburg, Russian Federation.
https://orcid.org/0000-0003-1722-8485
Article history
Arrived: 02 Jule 2019
Accepted for publication: 27 January 2020
Available online: 28 February 2020
Симптоматический кишечный пневматоз (включая газ в воротной вене) после лапароскопической тотальной колэктомии
World J Gastrointest Endosc. 2014 16 ноября; 6 (11): 564–567.
Анила Шах, Хазар Аль Фураджии, Ронан А. Кэхилл, отделения колоректальной хирургии и радиологии, больница Бомонт, Бомонт, Дублин 9, Ирландия
Вклад авторов: Все авторы внесли существенный вклад в концепцию и дизайн этого исследования, а также в сбор, анализ и интерпретация данных; все были вовлечены в составление статьи и критический пересмотр важного интеллектуального содержания и окончательное утверждение версии, которая будет опубликована.Для корреспонденции: Ронана А. Кэхилла, хирурга-консультанта, отделения колоректальной хирургии и радиологии, больница Бомонт, Бомонт-роуд, Дублин 9, Ирландия. moc.liamg@arllihac
Телефон: + 353-1-8093000 Факс: + 353-1-8376982
Поступила в редакцию 6 июля 2014 г .; Пересмотрено 23 сентября 2014 г .; Принято 23 октября 2014 г.
Copyright © 2014 Baishideng Publishing Group Inc. Все права защищены. Эта статья цитируется в других статьях PMC.Abstract
Развитие интрамурального кишечного газа может указывать на серьезное послеоперационное осложнение, и поэтому любые радиологические признаки такого «кишечного пневматоза» (ИП) у нездорового пациента после операции должны насторожить клиническую бригаду.Однако немедленное обращение к повторной лапаротомии может быть не всегда необходимым и, кроме того, в некоторых случаях может ускорить ухудшение, особенно если оно окажется нетерапевтическим. Тщательный и тщательный клинический мониторинг, как описано в этом клиническом отчете, может позволить различительную идентификацию тех, у кого эта находка на самом деле временная и, следовательно, доброкачественная, и которые, следовательно, могут быть успешно вылечены без повторного оперативного вмешательства. Мы описываем характерные особенности и исходный сценарий ИП на ранней стадии после лапароскопической тотальной колэктомии при тяжелом язвенном колите, рефрактерном с медицинской точки зрения, и подробно описываем критические послеоперационные решения.
Ключевые слова: Кишечный пневматоз, Лапароскопическая тотальная колэктомия, Язвенный колит, Тяжелый острый колит, Газ в воротной вене
Основной совет: Успешный исход наших пациентов с послеоперационным кишечным пневматозом (ИП) указывает на то, что План управления может позволить пройти успешный курс при консервативном управлении. Всегда следует помнить, что развитие ИП в послеоперационном периоде является рентгенологическим признаком, а не конкретным диагнозом.Это должно быть фактором при анализе решений, касающихся клинической помощи, а не единственным арбитром.
ВВЕДЕНИЕ
«Кишечный пневматоз» (ИП) — это наличие внепросветного газа в стенке кишечника [1]. У пациентов с симптомами послеоперационного периода такие данные, полученные при рентгенологическом исследовании или компьютерной томографии (КТ), часто рассматриваются как сигнал о надвигающейся или реальной острой брыжеечной ишемии, особенно в сочетании с газом в воротной вене (PVG) [2]. Поэтому многие выступают за немедленную диагностическую лапаротомию из-за высокой смертности.Здесь мы представляем двух пациентов, у которых развился ИП (один с PVG) в сочетании с болью в животе и клиническими признаками сразу после лапароскопической тотальной колэктомии по поводу острого тяжелого язвенного колита, но которые лечились консервативно с быстрым полным выздоровлением.
СЛУЧАЙ ИЗЛУЧЕНИЯ
Случай 1
22-летний мужчина, у которого с медицинской точки зрения (стероидная и биологическая терапия) рефрактерный язвенный колит (ЯК), поступил с острым обострением (10-15 кровянистых испражнений ежедневно в течение предыдущего периода). 8 г).Интересно, что у него также была микрогнатия после нескольких предшествующих процедур реконструкции челюсти, а также был установлен трахеостомический зонд и гастростомический зонд. Лабораторные исследования при поступлении показали лейкоцитоз [количество лейкоцитов (WBC) = 12,29 × 10 -9 / л] и повышенный уровень C-реактивного белка (CRP) 27 мг / л и нормальный гемоглобин (Hb, 13,8 г / л). дл) и альбумина (32 г / л). Рентгенография брюшной полости при поступлении показала потерю тонуса и хаустры нисходящей и сигмовидной кишки (рисунок), но не мегаколон.Ему была выполнена экстренная многопортовая лапароскопическая тотальная колэктомия с формированием конечной илеостомы без интраоперационных осложнений в течение первых 48 часов после госпитализации.
Рентгенология первого случая. (A) Предоперационная простая пленка брюшной полости, показывающая отсутствие кишечного пневматоза, по сравнению с (B) послеоперационной компьютерной томограммой, показывающей обширный интрамуральный газ и (C) газ в воротной вене.
В то время как наш пациент чувствовал себя хорошо в течение первых 24 часов после операции (включая функцию стомы), затем у него появилась генерализованная боль в животе, связанная с отсутствием функции стомы, бледностью, тахикардией (120 ударов в минуту) и гипотензией (90/60 мм рт. Ст.).При осмотре живот мягкий, при пальпации нет чувствительности. Срочная компьютерная томография его брюшной полости с внутривенным и пероральным контрастированием показала расширенные петли тонкой кишки с ИП, попутным газом в системе воротной вены и правосторонним тромбом воротной вены (также рисунок). После сканирования клиническое обследование не изменилось, состояние пациента улучшилось. Поэтому мы решили внимательно наблюдать и поддерживать его с медицинской точки зрения (включая начало полного парентерального питания (ПП) и эмпирическую антибактериальную терапию для покрытия любой возможной бактериальной транслокации) наряду с терапевтической антикоагулянтной терапией низкомолекулярным гепарином.В течение следующих 24 часов его симптомы полностью исчезли, и его илеостома возобновила работу. Он был выписан домой через 9 дней после приема пероральных антикоагулянтов. При осмотре через 3 месяца после операции он был здоров, повторная компьютерная томография брюшной полости показала значительное интервальное разрешение его PI и PVG. Тромб воротной вены все еще присутствовал, но не окклюзионный. Сейчас он чувствует себя хорошо через 18 месяцев после операции.
Случай 2
У 33-летней женщины остро поступило обострение известного ЯК, несмотря на предшествующую терапию стероидами и инфликсимабом.Ее уровни WCC и CRP были повышены (12,29 × 10 -9 / л и 57 мг / л соответственно), и она страдала анемией (10,7 г / дл) и гипоальбуминемией (27 г / л). Ей в срочном порядке была выполнена однопортовая лапароскопическая тотальная колэктомия с концевой илеостомией, первые три послеоперационных дня она выздоравливала нормально. Затем у нее появились боли в животе и тахикардия, но без болезненности в животе. Срочная компьютерная томография показала PI (рисунок), но газа в воротной вене не было. И снова ее симптомы и признаки не прогрессировали, и она остановилась при активном, тщательном наблюдении в дополнение к усердной регидратации и эмпирической антибактериальной терапии.Хотя она была выписана домой на 8-й день после операции, она была повторно госпитализирована с лихорадкой и болями в животе, вторичными по отношению к внутрибрюшному абсцессу (наблюдаемому на повторной компьютерной томографии без какого-либо сопутствующего ИП), который был дренирован радиологически. После этого она отлично выздоровела, и через 12 месяцев после колэктомии ей была сделана лапароскопическая проктэктомия с использованием илеоанального J-мешочка. Сейчас у нее шесть месяцев после отмены илеостомии с отключенной петлей, и качество ее жизни, и функция сумки отличные.
Радиология второго случая. (A) и (B) сравнительная пред- и послеоперационная простая радиология, показывающая новый и обширный интрамуральный газ в последнем; C и D: Осевые компьютерные томограммы, сделанные на 8 9 934 послеоперационный день, показывающие выраженный кишечный пневматоз.
ОБСУЖДЕНИЕ
Большой предыдущий опыт показал, что обнаружение ИП (особенно в связи с ПВГ [3]) на послеоперационной визуализации у нездорового пациента является зловещим признаком, который должен вызвать повторное хирургическое вмешательство, вероятно, лапаротомию [4, 5].Однако известно, что в других условиях ИП имеет доброкачественное течение, и такие же проявления можно увидеть в связи с использованием стероидов или химиотерапии, травмами и воспалительными состояниями [6]. Кроме того, были сообщения о разрешении ИП с помощью гипербарической оксигенотерапии [7]. Таким образом, уже известно, что клинический спектр ИП в этом случае варьируется от бессимптомного до опасного для жизни течения [8]. Хотя хирургическое вмешательство, конечно, необходимо в ситуациях ущемления кишечника, явной гангрены или перфорации, необдуманный возврат может оказаться нетерапевтическим (пораженная петля кишечника может даже не иметь макроскопических аномалий) и фактически может ускорить распространение основного воспалительного процесса. тромботический каскад, снижающий неблагоприятный исход.В то время как все более широкое использование компьютерной томографии привело к более быстрому и раннему обнаружению [9], возрастающая сложность этого метода включает большую чувствительность к некритическим результатам. Таким образом, управленческие решения должны основываться на сочетании радиологических и лабораторных данных [10], но клиническое обследование (часто повторяемое) и суждение имеют первостепенное значение.
В то время как ИП, идентифицированный у обоих пациентов в этом отчете, был временным (он полностью разрешился при последующем обследовании), потенциально он присутствовал до операции (ни у одного из них не было предоперационной КТ).Конечно, также и тромбоз воротной вены, наблюдаемый в случае, если один из них мог присутствовать до операции, поскольку и он, и ИП являются факторами риска многих сопутствующих факторов, связанных с острым колитом (а именно обезвоживание, системный воспалительный синдром, неподвижность, стероидная терапия). У пациентов с колитами также может быть повышенная наследственная склонность к тромбозам [11]. Тем не менее, положительное внутрибрюшное давление при лапароскопии, безусловно, могло иметь дополнительный эффект, и более вероятно, что операция действительно повлияла на клиническое течение и рентгенологические данные.
Экспериментальные отчеты о послеоперационном ИП у пациентов с симптомами остаются очень ограниченными. До тех пор, пока не будет больше данных о конкретной заболеваемости и улучшенного понимания этиологии консервативного ведения таких пациентов, мы согласны с тем, что радиологический индикатор ИП должен насторожить клиническую группу. Однако успешный исход наших пациентов с консервативным курсом лечения в сочетании с плохими исходами, которые иногда наблюдаются у тех, кто подвергается раннему оперативному вмешательству, указывает на то, что в этом случае требуется очень индивидуальный, детальный план лечения, чтобы гарантировать максимальные терапевтические возможности.
КОММЕНТАРИИ
Характеристики случая
Два нездоровых пациента с кишечным пневматозом, обнаруженные при рентгенологическом обследовании на ранней стадии после лапароскопической тотальной колэктомии по поводу острого тяжелого и терапевтически резистентного колита.
Клинический диагноз
Острое ухудшение состояния сразу после операции, свидетельствующее о рентгенологическом исследовании, которое показало наличие интрамурального кишечного газа или «кишечного пневматоза» в качестве новой находки.
Дифференциальный диагноз
Ишемия кишечника вторичная по отношению к ущемленной внутренней грыже, внутрибрюшный абсцесс, кишечная непроходимость с пневматозом как временное, доброкачественное обнаружение.
Лабораторная диагностика
Синдром острого воспалительного ответа.
Визуальная диагностика
Кишечный пневматоз (включая одного пациента с газом в воротной вене), очень опасный для серьезных внутрибрюшных осложнений.
Патологический диагноз
Доброкачественное, самоограничивающееся осложнение, разрешенное после интенсивного клинического наблюдения без необходимости повторного оперативного вмешательства.
Лечение
Тщательное клиническое наблюдение наряду с регидратацией, покоем кишечника, обезболиванием и терапией антибиотиками.
Связанные отчеты
Очень часто беспокойство о том, что кишечный пневматоз представляет собой ишемию кишечника, означает, что некоторые авторы рекомендуют немедленную лапаротомию, даже несмотря на то, что некоторые затем обнаружили в основном нормальные внутрибрюшинные проявления и после этого клиническое ухудшение состояния пациентов продолжается.
Пояснение к термину
Пневматоз кишечника — наличие интрамурального газа в кишечнике.
Опыт и уроки
Тщательный клинический уход и внимательность могут обеспечить успешное лечение без повторного оперативного вмешательства в это очень тревожное радиологическое открытие.
Экспертная оценка
Два интересных случая симптоматического кишечного пневмоза после лапароскопической операции.
Сноски
P- Рецензент: Ахлувалия Н.К., Эль-Тавиль А.М., Мирелид П., Скофилд JB S- Редактор: Джи Ф.Ф. L- Редактор: A E- Редактор: Чжан Д.Н.
Ссылки
1. Аззароли Ф., Turco L , Ceroni L, Galloni SS, Buonfiglioli F, Calvanese C, Mazzella G. Пневматоз цистоидес кишечника. Мир Дж. Гастроэнтерол. 2011; 17: 4932–4936. [Бесплатная статья PMC] [PubMed] [Google Scholar] 2.См. C, Elliott D. Изображения в клинической медицине. Кишечный пневматоз и газ в воротной вене. N Engl J Med. 2004; 350: e3. [PubMed] [Google Scholar] 3. Ито М., Хоригучи А., Миякава С. Кишечный пневматоз и газ в воротной вене печени. J Hepatobilation Pancreat Surg. 2008. 15: 334–337. [PubMed] [Google Scholar] 4. Нельсон А.Л., Миллингтон TM, Сахани Д., Чанг Р.Т., Бауэр С., Хертл М., Уоршоу А.Л., Конрад С. Газ в воротной вене в печени: азбука управления. Arch Surg. 2009; 144: 575–581; обсуждение 581. [PubMed] [Google Scholar] 6.Визнер В., Мортеле К.Дж., Гликман Дж. Н., Джи Х., Рос ПР. Кишечный пневматоз и портомезентериальный венозный газ при ишемии кишечника: корреляция результатов КТ с тяжестью ишемии и клиническим исходом. AJR Am J Roentgenol. 2001; 177: 1319–1323. [PubMed] [Google Scholar] 7. Togawa S, Yamami N, Nakayama H, Shibayama M, Mano Y. Оценка терапии HBO2 при пневматозе cystoides Кишечник. Undersea Hyperb Med. 2004. 31: 387–393. [PubMed] [Google Scholar] 8. Маллаппа С., Уоррен О.Дж., Кантор Р., Мохсен И., Харрис С.Кишечный пневматоз и газ в воротной вене печени на компьютерной томографии — нелетальный исход. Краткий отчет JRSM 2011; 2: 88. [Бесплатная статья PMC] [PubMed] [Google Scholar] 9. Knechtle SJ, Davidoff AM, Rice RP. Кишечный пневматоз. Хирургическое лечение и клинические результаты. Ann Surg. 1990; 212: 160–165. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. Wayne E, Ough M, Wu A, Liao J, Andresen KJ, Kuehn D., Wilkinson N. Алгоритм управления кишечным пневматозом и газом воротной вены: лечение и исход 88 последовательных случаев.J Gastrointest Surg. 2010. 14: 437–448. [PubMed] [Google Scholar] 11. О’Коннор О.Дж., Кэхилл Р.А., Кирван В.О., Редмонд ХП. Заболеваемость послеоперационным венозным тромбозом у больных язвенным колитом. Ir J Med Sci. 2005; 174: 20–22. [PubMed] [Google Scholar]Симптоматический кишечный пневматоз (включая газ в воротной вене) после лапароскопической тотальной колэктомии
World J Gastrointest Endosc. 2014 16 ноября; 6 (11): 564–567.
Анила Шах, Хазар Аль Фураджии, Ронан А. Кэхилл, отделения колоректальной хирургии и радиологии, больница Бомонт, Бомонт, Дублин 9, Ирландия
Вклад авторов: Все авторы внесли существенный вклад в концепцию и дизайн этого исследования, а также в сбор, анализ и интерпретация данных; все были вовлечены в составление статьи и критический пересмотр важного интеллектуального содержания и окончательное утверждение версии, которая будет опубликована.Для корреспонденции: Ронана А. Кэхилла, хирурга-консультанта, отделения колоректальной хирургии и радиологии, больница Бомонт, Бомонт-роуд, Дублин 9, Ирландия. moc.liamg@arllihac
Телефон: + 353-1-8093000 Факс: + 353-1-8376982
Поступила в редакцию 6 июля 2014 г .; Пересмотрено 23 сентября 2014 г .; Принято 23 октября 2014 г.
Copyright © 2014 Baishideng Publishing Group Inc. Все права защищены. Эта статья цитируется в других статьях PMC.Abstract
Развитие интрамурального кишечного газа может указывать на серьезное послеоперационное осложнение, и поэтому любые радиологические признаки такого «кишечного пневматоза» (ИП) у нездорового пациента после операции должны насторожить клиническую бригаду.Однако немедленное обращение к повторной лапаротомии может быть не всегда необходимым и, кроме того, в некоторых случаях может ускорить ухудшение, особенно если оно окажется нетерапевтическим. Тщательный и тщательный клинический мониторинг, как описано в этом клиническом отчете, может позволить различительную идентификацию тех, у кого эта находка на самом деле временная и, следовательно, доброкачественная, и которые, следовательно, могут быть успешно вылечены без повторного оперативного вмешательства. Мы описываем характерные особенности и исходный сценарий ИП на ранней стадии после лапароскопической тотальной колэктомии при тяжелом язвенном колите, рефрактерном с медицинской точки зрения, и подробно описываем критические послеоперационные решения.
Ключевые слова: Кишечный пневматоз, Лапароскопическая тотальная колэктомия, Язвенный колит, Тяжелый острый колит, Газ в воротной вене
Основной совет: Успешный исход наших пациентов с послеоперационным кишечным пневматозом (ИП) указывает на то, что План управления может позволить пройти успешный курс при консервативном управлении. Всегда следует помнить, что развитие ИП в послеоперационном периоде является рентгенологическим признаком, а не конкретным диагнозом.Это должно быть фактором при анализе решений, касающихся клинической помощи, а не единственным арбитром.
ВВЕДЕНИЕ
«Кишечный пневматоз» (ИП) — это наличие внепросветного газа в стенке кишечника [1]. У пациентов с симптомами послеоперационного периода такие данные, полученные при рентгенологическом исследовании или компьютерной томографии (КТ), часто рассматриваются как сигнал о надвигающейся или реальной острой брыжеечной ишемии, особенно в сочетании с газом в воротной вене (PVG) [2]. Поэтому многие выступают за немедленную диагностическую лапаротомию из-за высокой смертности.Здесь мы представляем двух пациентов, у которых развился ИП (один с PVG) в сочетании с болью в животе и клиническими признаками сразу после лапароскопической тотальной колэктомии по поводу острого тяжелого язвенного колита, но которые лечились консервативно с быстрым полным выздоровлением.
СЛУЧАЙ ИЗЛУЧЕНИЯ
Случай 1
22-летний мужчина, у которого с медицинской точки зрения (стероидная и биологическая терапия) рефрактерный язвенный колит (ЯК), поступил с острым обострением (10-15 кровянистых испражнений ежедневно в течение предыдущего периода). 8 г).Интересно, что у него также была микрогнатия после нескольких предшествующих процедур реконструкции челюсти, а также был установлен трахеостомический зонд и гастростомический зонд. Лабораторные исследования при поступлении показали лейкоцитоз [количество лейкоцитов (WBC) = 12,29 × 10 -9 / л] и повышенный уровень C-реактивного белка (CRP) 27 мг / л и нормальный гемоглобин (Hb, 13,8 г / л). дл) и альбумина (32 г / л). Рентгенография брюшной полости при поступлении показала потерю тонуса и хаустры нисходящей и сигмовидной кишки (рисунок), но не мегаколон.Ему была выполнена экстренная многопортовая лапароскопическая тотальная колэктомия с формированием конечной илеостомы без интраоперационных осложнений в течение первых 48 часов после госпитализации.
Рентгенология первого случая. (A) Предоперационная простая пленка брюшной полости, показывающая отсутствие кишечного пневматоза, по сравнению с (B) послеоперационной компьютерной томограммой, показывающей обширный интрамуральный газ и (C) газ в воротной вене.
В то время как наш пациент чувствовал себя хорошо в течение первых 24 часов после операции (включая функцию стомы), затем у него появилась генерализованная боль в животе, связанная с отсутствием функции стомы, бледностью, тахикардией (120 ударов в минуту) и гипотензией (90/60 мм рт. Ст.).При осмотре живот мягкий, при пальпации нет чувствительности. Срочная компьютерная томография его брюшной полости с внутривенным и пероральным контрастированием показала расширенные петли тонкой кишки с ИП, попутным газом в системе воротной вены и правосторонним тромбом воротной вены (также рисунок). После сканирования клиническое обследование не изменилось, состояние пациента улучшилось. Поэтому мы решили внимательно наблюдать и поддерживать его с медицинской точки зрения (включая начало полного парентерального питания (ПП) и эмпирическую антибактериальную терапию для покрытия любой возможной бактериальной транслокации) наряду с терапевтической антикоагулянтной терапией низкомолекулярным гепарином.В течение следующих 24 часов его симптомы полностью исчезли, и его илеостома возобновила работу. Он был выписан домой через 9 дней после приема пероральных антикоагулянтов. При осмотре через 3 месяца после операции он был здоров, повторная компьютерная томография брюшной полости показала значительное интервальное разрешение его PI и PVG. Тромб воротной вены все еще присутствовал, но не окклюзионный. Сейчас он чувствует себя хорошо через 18 месяцев после операции.
Случай 2
У 33-летней женщины остро поступило обострение известного ЯК, несмотря на предшествующую терапию стероидами и инфликсимабом.Ее уровни WCC и CRP были повышены (12,29 × 10 -9 / л и 57 мг / л соответственно), и она страдала анемией (10,7 г / дл) и гипоальбуминемией (27 г / л). Ей в срочном порядке была выполнена однопортовая лапароскопическая тотальная колэктомия с концевой илеостомией, первые три послеоперационных дня она выздоравливала нормально. Затем у нее появились боли в животе и тахикардия, но без болезненности в животе. Срочная компьютерная томография показала PI (рисунок), но газа в воротной вене не было. И снова ее симптомы и признаки не прогрессировали, и она остановилась при активном, тщательном наблюдении в дополнение к усердной регидратации и эмпирической антибактериальной терапии.Хотя она была выписана домой на 8-й день после операции, она была повторно госпитализирована с лихорадкой и болями в животе, вторичными по отношению к внутрибрюшному абсцессу (наблюдаемому на повторной компьютерной томографии без какого-либо сопутствующего ИП), который был дренирован радиологически. После этого она отлично выздоровела, и через 12 месяцев после колэктомии ей была сделана лапароскопическая проктэктомия с использованием илеоанального J-мешочка. Сейчас у нее шесть месяцев после отмены илеостомии с отключенной петлей, и качество ее жизни, и функция сумки отличные.
Радиология второго случая. (A) и (B) сравнительная пред- и послеоперационная простая радиология, показывающая новый и обширный интрамуральный газ в последнем; C и D: Осевые компьютерные томограммы, сделанные на 8 9 934 послеоперационный день, показывающие выраженный кишечный пневматоз.
ОБСУЖДЕНИЕ
Большой предыдущий опыт показал, что обнаружение ИП (особенно в связи с ПВГ [3]) на послеоперационной визуализации у нездорового пациента является зловещим признаком, который должен вызвать повторное хирургическое вмешательство, вероятно, лапаротомию [4, 5].Однако известно, что в других условиях ИП имеет доброкачественное течение, и такие же проявления можно увидеть в связи с использованием стероидов или химиотерапии, травмами и воспалительными состояниями [6]. Кроме того, были сообщения о разрешении ИП с помощью гипербарической оксигенотерапии [7]. Таким образом, уже известно, что клинический спектр ИП в этом случае варьируется от бессимптомного до опасного для жизни течения [8]. Хотя хирургическое вмешательство, конечно, необходимо в ситуациях ущемления кишечника, явной гангрены или перфорации, необдуманный возврат может оказаться нетерапевтическим (пораженная петля кишечника может даже не иметь макроскопических аномалий) и фактически может ускорить распространение основного воспалительного процесса. тромботический каскад, снижающий неблагоприятный исход.В то время как все более широкое использование компьютерной томографии привело к более быстрому и раннему обнаружению [9], возрастающая сложность этого метода включает большую чувствительность к некритическим результатам. Таким образом, управленческие решения должны основываться на сочетании радиологических и лабораторных данных [10], но клиническое обследование (часто повторяемое) и суждение имеют первостепенное значение.
В то время как ИП, идентифицированный у обоих пациентов в этом отчете, был временным (он полностью разрешился при последующем обследовании), потенциально он присутствовал до операции (ни у одного из них не было предоперационной КТ).Конечно, также и тромбоз воротной вены, наблюдаемый в случае, если один из них мог присутствовать до операции, поскольку и он, и ИП являются факторами риска многих сопутствующих факторов, связанных с острым колитом (а именно обезвоживание, системный воспалительный синдром, неподвижность, стероидная терапия). У пациентов с колитами также может быть повышенная наследственная склонность к тромбозам [11]. Тем не менее, положительное внутрибрюшное давление при лапароскопии, безусловно, могло иметь дополнительный эффект, и более вероятно, что операция действительно повлияла на клиническое течение и рентгенологические данные.
Экспериментальные отчеты о послеоперационном ИП у пациентов с симптомами остаются очень ограниченными. До тех пор, пока не будет больше данных о конкретной заболеваемости и улучшенного понимания этиологии консервативного ведения таких пациентов, мы согласны с тем, что радиологический индикатор ИП должен насторожить клиническую группу. Однако успешный исход наших пациентов с консервативным курсом лечения в сочетании с плохими исходами, которые иногда наблюдаются у тех, кто подвергается раннему оперативному вмешательству, указывает на то, что в этом случае требуется очень индивидуальный, детальный план лечения, чтобы гарантировать максимальные терапевтические возможности.
КОММЕНТАРИИ
Характеристики случая
Два нездоровых пациента с кишечным пневматозом, обнаруженные при рентгенологическом обследовании на ранней стадии после лапароскопической тотальной колэктомии по поводу острого тяжелого и терапевтически резистентного колита.
Клинический диагноз
Острое ухудшение состояния сразу после операции, свидетельствующее о рентгенологическом исследовании, которое показало наличие интрамурального кишечного газа или «кишечного пневматоза» в качестве новой находки.
Дифференциальный диагноз
Ишемия кишечника вторичная по отношению к ущемленной внутренней грыже, внутрибрюшный абсцесс, кишечная непроходимость с пневматозом как временное, доброкачественное обнаружение.
Лабораторная диагностика
Синдром острого воспалительного ответа.
Визуальная диагностика
Кишечный пневматоз (включая одного пациента с газом в воротной вене), очень опасный для серьезных внутрибрюшных осложнений.
Патологический диагноз
Доброкачественное, самоограничивающееся осложнение, разрешенное после интенсивного клинического наблюдения без необходимости повторного оперативного вмешательства.
Лечение
Тщательное клиническое наблюдение наряду с регидратацией, покоем кишечника, обезболиванием и терапией антибиотиками.
Связанные отчеты
Очень часто беспокойство о том, что кишечный пневматоз представляет собой ишемию кишечника, означает, что некоторые авторы рекомендуют немедленную лапаротомию, даже несмотря на то, что некоторые затем обнаружили в основном нормальные внутрибрюшинные проявления и после этого клиническое ухудшение состояния пациентов продолжается.
Пояснение к термину
Пневматоз кишечника — наличие интрамурального газа в кишечнике.
Опыт и уроки
Тщательный клинический уход и внимательность могут обеспечить успешное лечение без повторного оперативного вмешательства в это очень тревожное радиологическое открытие.
Экспертная оценка
Два интересных случая симптоматического кишечного пневмоза после лапароскопической операции.
Сноски
P- Рецензент: Ахлувалия Н.К., Эль-Тавиль А.М., Мирелид П., Скофилд JB S- Редактор: Джи Ф.Ф. L- Редактор: A E- Редактор: Чжан Д.Н.
Ссылки
1. Аззароли Ф., Turco L , Ceroni L, Galloni SS, Buonfiglioli F, Calvanese C, Mazzella G. Пневматоз цистоидес кишечника. Мир Дж. Гастроэнтерол. 2011; 17: 4932–4936. [Бесплатная статья PMC] [PubMed] [Google Scholar] 2.См. C, Elliott D. Изображения в клинической медицине. Кишечный пневматоз и газ в воротной вене. N Engl J Med. 2004; 350: e3. [PubMed] [Google Scholar] 3. Ито М., Хоригучи А., Миякава С. Кишечный пневматоз и газ в воротной вене печени. J Hepatobilation Pancreat Surg. 2008. 15: 334–337. [PubMed] [Google Scholar] 4. Нельсон А.Л., Миллингтон TM, Сахани Д., Чанг Р.Т., Бауэр С., Хертл М., Уоршоу А.Л., Конрад С. Газ в воротной вене в печени: азбука управления. Arch Surg. 2009; 144: 575–581; обсуждение 581. [PubMed] [Google Scholar] 6.Визнер В., Мортеле К.Дж., Гликман Дж. Н., Джи Х., Рос ПР. Кишечный пневматоз и портомезентериальный венозный газ при ишемии кишечника: корреляция результатов КТ с тяжестью ишемии и клиническим исходом. AJR Am J Roentgenol. 2001; 177: 1319–1323. [PubMed] [Google Scholar] 7. Togawa S, Yamami N, Nakayama H, Shibayama M, Mano Y. Оценка терапии HBO2 при пневматозе cystoides Кишечник. Undersea Hyperb Med. 2004. 31: 387–393. [PubMed] [Google Scholar] 8. Маллаппа С., Уоррен О.Дж., Кантор Р., Мохсен И., Харрис С.Кишечный пневматоз и газ в воротной вене печени на компьютерной томографии — нелетальный исход. Краткий отчет JRSM 2011; 2: 88. [Бесплатная статья PMC] [PubMed] [Google Scholar] 9. Knechtle SJ, Davidoff AM, Rice RP. Кишечный пневматоз. Хирургическое лечение и клинические результаты. Ann Surg. 1990; 212: 160–165. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. Wayne E, Ough M, Wu A, Liao J, Andresen KJ, Kuehn D., Wilkinson N. Алгоритм управления кишечным пневматозом и газом воротной вены: лечение и исход 88 последовательных случаев.J Gastrointest Surg. 2010. 14: 437–448. [PubMed] [Google Scholar] 11. О’Коннор О.Дж., Кэхилл Р.А., Кирван В.О., Редмонд ХП. Заболеваемость послеоперационным венозным тромбозом у больных язвенным колитом. Ir J Med Sci. 2005; 174: 20–22. [PubMed] [Google Scholar]Симптоматический кишечный пневматоз (включая газ в воротной вене) после лапароскопической тотальной колэктомии
World J Gastrointest Endosc. 2014 16 ноября; 6 (11): 564–567.
Анила Шах, Хазар Аль Фураджии, Ронан А. Кэхилл, отделения колоректальной хирургии и радиологии, больница Бомонт, Бомонт, Дублин 9, Ирландия
Вклад авторов: Все авторы внесли существенный вклад в концепцию и дизайн этого исследования, а также в сбор, анализ и интерпретация данных; все были вовлечены в составление статьи и критический пересмотр важного интеллектуального содержания и окончательное утверждение версии, которая будет опубликована.Для корреспонденции: Ронана А. Кэхилла, хирурга-консультанта, отделения колоректальной хирургии и радиологии, больница Бомонт, Бомонт-роуд, Дублин 9, Ирландия. moc.liamg@arllihac
Телефон: + 353-1-8093000 Факс: + 353-1-8376982
Поступила в редакцию 6 июля 2014 г .; Пересмотрено 23 сентября 2014 г .; Принято 23 октября 2014 г.
Copyright © 2014 Baishideng Publishing Group Inc. Все права защищены. Эта статья цитируется в других статьях PMC.Abstract
Развитие интрамурального кишечного газа может указывать на серьезное послеоперационное осложнение, и поэтому любые радиологические признаки такого «кишечного пневматоза» (ИП) у нездорового пациента после операции должны насторожить клиническую бригаду.Однако немедленное обращение к повторной лапаротомии может быть не всегда необходимым и, кроме того, в некоторых случаях может ускорить ухудшение, особенно если оно окажется нетерапевтическим. Тщательный и тщательный клинический мониторинг, как описано в этом клиническом отчете, может позволить различительную идентификацию тех, у кого эта находка на самом деле временная и, следовательно, доброкачественная, и которые, следовательно, могут быть успешно вылечены без повторного оперативного вмешательства. Мы описываем характерные особенности и исходный сценарий ИП на ранней стадии после лапароскопической тотальной колэктомии при тяжелом язвенном колите, рефрактерном с медицинской точки зрения, и подробно описываем критические послеоперационные решения.
Ключевые слова: Кишечный пневматоз, Лапароскопическая тотальная колэктомия, Язвенный колит, Тяжелый острый колит, Газ в воротной вене
Основной совет: Успешный исход наших пациентов с послеоперационным кишечным пневматозом (ИП) указывает на то, что План управления может позволить пройти успешный курс при консервативном управлении. Всегда следует помнить, что развитие ИП в послеоперационном периоде является рентгенологическим признаком, а не конкретным диагнозом.Это должно быть фактором при анализе решений, касающихся клинической помощи, а не единственным арбитром.
ВВЕДЕНИЕ
«Кишечный пневматоз» (ИП) — это наличие внепросветного газа в стенке кишечника [1]. У пациентов с симптомами послеоперационного периода такие данные, полученные при рентгенологическом исследовании или компьютерной томографии (КТ), часто рассматриваются как сигнал о надвигающейся или реальной острой брыжеечной ишемии, особенно в сочетании с газом в воротной вене (PVG) [2]. Поэтому многие выступают за немедленную диагностическую лапаротомию из-за высокой смертности.Здесь мы представляем двух пациентов, у которых развился ИП (один с PVG) в сочетании с болью в животе и клиническими признаками сразу после лапароскопической тотальной колэктомии по поводу острого тяжелого язвенного колита, но которые лечились консервативно с быстрым полным выздоровлением.
СЛУЧАЙ ИЗЛУЧЕНИЯ
Случай 1
22-летний мужчина, у которого с медицинской точки зрения (стероидная и биологическая терапия) рефрактерный язвенный колит (ЯК), поступил с острым обострением (10-15 кровянистых испражнений ежедневно в течение предыдущего периода). 8 г).Интересно, что у него также была микрогнатия после нескольких предшествующих процедур реконструкции челюсти, а также был установлен трахеостомический зонд и гастростомический зонд. Лабораторные исследования при поступлении показали лейкоцитоз [количество лейкоцитов (WBC) = 12,29 × 10 -9 / л] и повышенный уровень C-реактивного белка (CRP) 27 мг / л и нормальный гемоглобин (Hb, 13,8 г / л). дл) и альбумина (32 г / л). Рентгенография брюшной полости при поступлении показала потерю тонуса и хаустры нисходящей и сигмовидной кишки (рисунок), но не мегаколон.Ему была выполнена экстренная многопортовая лапароскопическая тотальная колэктомия с формированием конечной илеостомы без интраоперационных осложнений в течение первых 48 часов после госпитализации.
Рентгенология первого случая. (A) Предоперационная простая пленка брюшной полости, показывающая отсутствие кишечного пневматоза, по сравнению с (B) послеоперационной компьютерной томограммой, показывающей обширный интрамуральный газ и (C) газ в воротной вене.
В то время как наш пациент чувствовал себя хорошо в течение первых 24 часов после операции (включая функцию стомы), затем у него появилась генерализованная боль в животе, связанная с отсутствием функции стомы, бледностью, тахикардией (120 ударов в минуту) и гипотензией (90/60 мм рт. Ст.).При осмотре живот мягкий, при пальпации нет чувствительности. Срочная компьютерная томография его брюшной полости с внутривенным и пероральным контрастированием показала расширенные петли тонкой кишки с ИП, попутным газом в системе воротной вены и правосторонним тромбом воротной вены (также рисунок). После сканирования клиническое обследование не изменилось, состояние пациента улучшилось. Поэтому мы решили внимательно наблюдать и поддерживать его с медицинской точки зрения (включая начало полного парентерального питания (ПП) и эмпирическую антибактериальную терапию для покрытия любой возможной бактериальной транслокации) наряду с терапевтической антикоагулянтной терапией низкомолекулярным гепарином.В течение следующих 24 часов его симптомы полностью исчезли, и его илеостома возобновила работу. Он был выписан домой через 9 дней после приема пероральных антикоагулянтов. При осмотре через 3 месяца после операции он был здоров, повторная компьютерная томография брюшной полости показала значительное интервальное разрешение его PI и PVG. Тромб воротной вены все еще присутствовал, но не окклюзионный. Сейчас он чувствует себя хорошо через 18 месяцев после операции.
Случай 2
У 33-летней женщины остро поступило обострение известного ЯК, несмотря на предшествующую терапию стероидами и инфликсимабом.Ее уровни WCC и CRP были повышены (12,29 × 10 -9 / л и 57 мг / л соответственно), и она страдала анемией (10,7 г / дл) и гипоальбуминемией (27 г / л). Ей в срочном порядке была выполнена однопортовая лапароскопическая тотальная колэктомия с концевой илеостомией, первые три послеоперационных дня она выздоравливала нормально. Затем у нее появились боли в животе и тахикардия, но без болезненности в животе. Срочная компьютерная томография показала PI (рисунок), но газа в воротной вене не было. И снова ее симптомы и признаки не прогрессировали, и она остановилась при активном, тщательном наблюдении в дополнение к усердной регидратации и эмпирической антибактериальной терапии.Хотя она была выписана домой на 8-й день после операции, она была повторно госпитализирована с лихорадкой и болями в животе, вторичными по отношению к внутрибрюшному абсцессу (наблюдаемому на повторной компьютерной томографии без какого-либо сопутствующего ИП), который был дренирован радиологически. После этого она отлично выздоровела, и через 12 месяцев после колэктомии ей была сделана лапароскопическая проктэктомия с использованием илеоанального J-мешочка. Сейчас у нее шесть месяцев после отмены илеостомии с отключенной петлей, и качество ее жизни, и функция сумки отличные.
Радиология второго случая. (A) и (B) сравнительная пред- и послеоперационная простая радиология, показывающая новый и обширный интрамуральный газ в последнем; C и D: Осевые компьютерные томограммы, сделанные на 8 9 934 послеоперационный день, показывающие выраженный кишечный пневматоз.
ОБСУЖДЕНИЕ
Большой предыдущий опыт показал, что обнаружение ИП (особенно в связи с ПВГ [3]) на послеоперационной визуализации у нездорового пациента является зловещим признаком, который должен вызвать повторное хирургическое вмешательство, вероятно, лапаротомию [4, 5].Однако известно, что в других условиях ИП имеет доброкачественное течение, и такие же проявления можно увидеть в связи с использованием стероидов или химиотерапии, травмами и воспалительными состояниями [6]. Кроме того, были сообщения о разрешении ИП с помощью гипербарической оксигенотерапии [7]. Таким образом, уже известно, что клинический спектр ИП в этом случае варьируется от бессимптомного до опасного для жизни течения [8]. Хотя хирургическое вмешательство, конечно, необходимо в ситуациях ущемления кишечника, явной гангрены или перфорации, необдуманный возврат может оказаться нетерапевтическим (пораженная петля кишечника может даже не иметь макроскопических аномалий) и фактически может ускорить распространение основного воспалительного процесса. тромботический каскад, снижающий неблагоприятный исход.В то время как все более широкое использование компьютерной томографии привело к более быстрому и раннему обнаружению [9], возрастающая сложность этого метода включает большую чувствительность к некритическим результатам. Таким образом, управленческие решения должны основываться на сочетании радиологических и лабораторных данных [10], но клиническое обследование (часто повторяемое) и суждение имеют первостепенное значение.
В то время как ИП, идентифицированный у обоих пациентов в этом отчете, был временным (он полностью разрешился при последующем обследовании), потенциально он присутствовал до операции (ни у одного из них не было предоперационной КТ).Конечно, также и тромбоз воротной вены, наблюдаемый в случае, если один из них мог присутствовать до операции, поскольку и он, и ИП являются факторами риска многих сопутствующих факторов, связанных с острым колитом (а именно обезвоживание, системный воспалительный синдром, неподвижность, стероидная терапия). У пациентов с колитами также может быть повышенная наследственная склонность к тромбозам [11]. Тем не менее, положительное внутрибрюшное давление при лапароскопии, безусловно, могло иметь дополнительный эффект, и более вероятно, что операция действительно повлияла на клиническое течение и рентгенологические данные.
Экспериментальные отчеты о послеоперационном ИП у пациентов с симптомами остаются очень ограниченными. До тех пор, пока не будет больше данных о конкретной заболеваемости и улучшенного понимания этиологии консервативного ведения таких пациентов, мы согласны с тем, что радиологический индикатор ИП должен насторожить клиническую группу. Однако успешный исход наших пациентов с консервативным курсом лечения в сочетании с плохими исходами, которые иногда наблюдаются у тех, кто подвергается раннему оперативному вмешательству, указывает на то, что в этом случае требуется очень индивидуальный, детальный план лечения, чтобы гарантировать максимальные терапевтические возможности.
КОММЕНТАРИИ
Характеристики случая
Два нездоровых пациента с кишечным пневматозом, обнаруженные при рентгенологическом обследовании на ранней стадии после лапароскопической тотальной колэктомии по поводу острого тяжелого и терапевтически резистентного колита.
Клинический диагноз
Острое ухудшение состояния сразу после операции, свидетельствующее о рентгенологическом исследовании, которое показало наличие интрамурального кишечного газа или «кишечного пневматоза» в качестве новой находки.
Дифференциальный диагноз
Ишемия кишечника вторичная по отношению к ущемленной внутренней грыже, внутрибрюшный абсцесс, кишечная непроходимость с пневматозом как временное, доброкачественное обнаружение.
Лабораторная диагностика
Синдром острого воспалительного ответа.
Визуальная диагностика
Кишечный пневматоз (включая одного пациента с газом в воротной вене), очень опасный для серьезных внутрибрюшных осложнений.
Патологический диагноз
Доброкачественное, самоограничивающееся осложнение, разрешенное после интенсивного клинического наблюдения без необходимости повторного оперативного вмешательства.
Лечение
Тщательное клиническое наблюдение наряду с регидратацией, покоем кишечника, обезболиванием и терапией антибиотиками.
Связанные отчеты
Очень часто беспокойство о том, что кишечный пневматоз представляет собой ишемию кишечника, означает, что некоторые авторы рекомендуют немедленную лапаротомию, даже несмотря на то, что некоторые затем обнаружили в основном нормальные внутрибрюшинные проявления и после этого клиническое ухудшение состояния пациентов продолжается.
Пояснение к термину
Пневматоз кишечника — наличие интрамурального газа в кишечнике.
Опыт и уроки
Тщательный клинический уход и внимательность могут обеспечить успешное лечение без повторного оперативного вмешательства в это очень тревожное радиологическое открытие.
Экспертная оценка
Два интересных случая симптоматического кишечного пневмоза после лапароскопической операции.
Сноски
P- Рецензент: Ахлувалия Н.К., Эль-Тавиль А.М., Мирелид П., Скофилд JB S- Редактор: Джи Ф.Ф. L- Редактор: A E- Редактор: Чжан Д.Н.
Ссылки
1. Аззароли Ф., Turco L , Ceroni L, Galloni SS, Buonfiglioli F, Calvanese C, Mazzella G. Пневматоз цистоидес кишечника. Мир Дж. Гастроэнтерол. 2011; 17: 4932–4936. [Бесплатная статья PMC] [PubMed] [Google Scholar] 2.См. C, Elliott D. Изображения в клинической медицине. Кишечный пневматоз и газ в воротной вене. N Engl J Med. 2004; 350: e3. [PubMed] [Google Scholar] 3. Ито М., Хоригучи А., Миякава С. Кишечный пневматоз и газ в воротной вене печени. J Hepatobilation Pancreat Surg. 2008. 15: 334–337. [PubMed] [Google Scholar] 4. Нельсон А.Л., Миллингтон TM, Сахани Д., Чанг Р.Т., Бауэр С., Хертл М., Уоршоу А.Л., Конрад С. Газ в воротной вене в печени: азбука управления. Arch Surg. 2009; 144: 575–581; обсуждение 581. [PubMed] [Google Scholar] 6.Визнер В., Мортеле К.Дж., Гликман Дж. Н., Джи Х., Рос ПР. Кишечный пневматоз и портомезентериальный венозный газ при ишемии кишечника: корреляция результатов КТ с тяжестью ишемии и клиническим исходом. AJR Am J Roentgenol. 2001; 177: 1319–1323. [PubMed] [Google Scholar] 7. Togawa S, Yamami N, Nakayama H, Shibayama M, Mano Y. Оценка терапии HBO2 при пневматозе cystoides Кишечник. Undersea Hyperb Med. 2004. 31: 387–393. [PubMed] [Google Scholar] 8. Маллаппа С., Уоррен О.Дж., Кантор Р., Мохсен И., Харрис С.Кишечный пневматоз и газ в воротной вене печени на компьютерной томографии — нелетальный исход. Краткий отчет JRSM 2011; 2: 88. [Бесплатная статья PMC] [PubMed] [Google Scholar] 9. Knechtle SJ, Davidoff AM, Rice RP. Кишечный пневматоз. Хирургическое лечение и клинические результаты. Ann Surg. 1990; 212: 160–165. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. Wayne E, Ough M, Wu A, Liao J, Andresen KJ, Kuehn D., Wilkinson N. Алгоритм управления кишечным пневматозом и газом воротной вены: лечение и исход 88 последовательных случаев.J Gastrointest Surg. 2010. 14: 437–448. [PubMed] [Google Scholar] 11. О’Коннор О.Дж., Кэхилл Р.А., Кирван В.О., Редмонд ХП. Заболеваемость послеоперационным венозным тромбозом у больных язвенным колитом. Ir J Med Sci. 2005; 174: 20–22. [PubMed] [Google Scholar]Симптоматический кишечный пневматоз (включая газ в воротной вене) после лапароскопической тотальной колэктомии
World J Gastrointest Endosc. 2014 16 ноября; 6 (11): 564–567.
Анила Шах, Хазар Аль Фураджии, Ронан А. Кэхилл, отделения колоректальной хирургии и радиологии, больница Бомонт, Бомонт, Дублин 9, Ирландия
Вклад авторов: Все авторы внесли существенный вклад в концепцию и дизайн этого исследования, а также в сбор, анализ и интерпретация данных; все были вовлечены в составление статьи и критический пересмотр важного интеллектуального содержания и окончательное утверждение версии, которая будет опубликована.Для корреспонденции: Ронана А. Кэхилла, хирурга-консультанта, отделения колоректальной хирургии и радиологии, больница Бомонт, Бомонт-роуд, Дублин 9, Ирландия. moc.liamg@arllihac
Телефон: + 353-1-8093000 Факс: + 353-1-8376982
Поступила в редакцию 6 июля 2014 г .; Пересмотрено 23 сентября 2014 г .; Принято 23 октября 2014 г.
Copyright © 2014 Baishideng Publishing Group Inc. Все права защищены. Эта статья цитируется в других статьях PMC.Abstract
Развитие интрамурального кишечного газа может указывать на серьезное послеоперационное осложнение, и поэтому любые радиологические признаки такого «кишечного пневматоза» (ИП) у нездорового пациента после операции должны насторожить клиническую бригаду.Однако немедленное обращение к повторной лапаротомии может быть не всегда необходимым и, кроме того, в некоторых случаях может ускорить ухудшение, особенно если оно окажется нетерапевтическим. Тщательный и тщательный клинический мониторинг, как описано в этом клиническом отчете, может позволить различительную идентификацию тех, у кого эта находка на самом деле временная и, следовательно, доброкачественная, и которые, следовательно, могут быть успешно вылечены без повторного оперативного вмешательства. Мы описываем характерные особенности и исходный сценарий ИП на ранней стадии после лапароскопической тотальной колэктомии при тяжелом язвенном колите, рефрактерном с медицинской точки зрения, и подробно описываем критические послеоперационные решения.
Ключевые слова: Кишечный пневматоз, Лапароскопическая тотальная колэктомия, Язвенный колит, Тяжелый острый колит, Газ в воротной вене
Основной совет: Успешный исход наших пациентов с послеоперационным кишечным пневматозом (ИП) указывает на то, что План управления может позволить пройти успешный курс при консервативном управлении. Всегда следует помнить, что развитие ИП в послеоперационном периоде является рентгенологическим признаком, а не конкретным диагнозом.Это должно быть фактором при анализе решений, касающихся клинической помощи, а не единственным арбитром.
ВВЕДЕНИЕ
«Кишечный пневматоз» (ИП) — это наличие внепросветного газа в стенке кишечника [1]. У пациентов с симптомами послеоперационного периода такие данные, полученные при рентгенологическом исследовании или компьютерной томографии (КТ), часто рассматриваются как сигнал о надвигающейся или реальной острой брыжеечной ишемии, особенно в сочетании с газом в воротной вене (PVG) [2]. Поэтому многие выступают за немедленную диагностическую лапаротомию из-за высокой смертности.Здесь мы представляем двух пациентов, у которых развился ИП (один с PVG) в сочетании с болью в животе и клиническими признаками сразу после лапароскопической тотальной колэктомии по поводу острого тяжелого язвенного колита, но которые лечились консервативно с быстрым полным выздоровлением.
СЛУЧАЙ ИЗЛУЧЕНИЯ
Случай 1
22-летний мужчина, у которого с медицинской точки зрения (стероидная и биологическая терапия) рефрактерный язвенный колит (ЯК), поступил с острым обострением (10-15 кровянистых испражнений ежедневно в течение предыдущего периода). 8 г).Интересно, что у него также была микрогнатия после нескольких предшествующих процедур реконструкции челюсти, а также был установлен трахеостомический зонд и гастростомический зонд. Лабораторные исследования при поступлении показали лейкоцитоз [количество лейкоцитов (WBC) = 12,29 × 10 -9 / л] и повышенный уровень C-реактивного белка (CRP) 27 мг / л и нормальный гемоглобин (Hb, 13,8 г / л). дл) и альбумина (32 г / л). Рентгенография брюшной полости при поступлении показала потерю тонуса и хаустры нисходящей и сигмовидной кишки (рисунок), но не мегаколон.Ему была выполнена экстренная многопортовая лапароскопическая тотальная колэктомия с формированием конечной илеостомы без интраоперационных осложнений в течение первых 48 часов после госпитализации.
Рентгенология первого случая. (A) Предоперационная простая пленка брюшной полости, показывающая отсутствие кишечного пневматоза, по сравнению с (B) послеоперационной компьютерной томограммой, показывающей обширный интрамуральный газ и (C) газ в воротной вене.
В то время как наш пациент чувствовал себя хорошо в течение первых 24 часов после операции (включая функцию стомы), затем у него появилась генерализованная боль в животе, связанная с отсутствием функции стомы, бледностью, тахикардией (120 ударов в минуту) и гипотензией (90/60 мм рт. Ст.).При осмотре живот мягкий, при пальпации нет чувствительности. Срочная компьютерная томография его брюшной полости с внутривенным и пероральным контрастированием показала расширенные петли тонкой кишки с ИП, попутным газом в системе воротной вены и правосторонним тромбом воротной вены (также рисунок). После сканирования клиническое обследование не изменилось, состояние пациента улучшилось. Поэтому мы решили внимательно наблюдать и поддерживать его с медицинской точки зрения (включая начало полного парентерального питания (ПП) и эмпирическую антибактериальную терапию для покрытия любой возможной бактериальной транслокации) наряду с терапевтической антикоагулянтной терапией низкомолекулярным гепарином.В течение следующих 24 часов его симптомы полностью исчезли, и его илеостома возобновила работу. Он был выписан домой через 9 дней после приема пероральных антикоагулянтов. При осмотре через 3 месяца после операции он был здоров, повторная компьютерная томография брюшной полости показала значительное интервальное разрешение его PI и PVG. Тромб воротной вены все еще присутствовал, но не окклюзионный. Сейчас он чувствует себя хорошо через 18 месяцев после операции.
Случай 2
У 33-летней женщины остро поступило обострение известного ЯК, несмотря на предшествующую терапию стероидами и инфликсимабом.Ее уровни WCC и CRP были повышены (12,29 × 10 -9 / л и 57 мг / л соответственно), и она страдала анемией (10,7 г / дл) и гипоальбуминемией (27 г / л). Ей в срочном порядке была выполнена однопортовая лапароскопическая тотальная колэктомия с концевой илеостомией, первые три послеоперационных дня она выздоравливала нормально. Затем у нее появились боли в животе и тахикардия, но без болезненности в животе. Срочная компьютерная томография показала PI (рисунок), но газа в воротной вене не было. И снова ее симптомы и признаки не прогрессировали, и она остановилась при активном, тщательном наблюдении в дополнение к усердной регидратации и эмпирической антибактериальной терапии.Хотя она была выписана домой на 8-й день после операции, она была повторно госпитализирована с лихорадкой и болями в животе, вторичными по отношению к внутрибрюшному абсцессу (наблюдаемому на повторной компьютерной томографии без какого-либо сопутствующего ИП), который был дренирован радиологически. После этого она отлично выздоровела, и через 12 месяцев после колэктомии ей была сделана лапароскопическая проктэктомия с использованием илеоанального J-мешочка. Сейчас у нее шесть месяцев после отмены илеостомии с отключенной петлей, и качество ее жизни, и функция сумки отличные.
Радиология второго случая. (A) и (B) сравнительная пред- и послеоперационная простая радиология, показывающая новый и обширный интрамуральный газ в последнем; C и D: Осевые компьютерные томограммы, сделанные на 8 9 934 послеоперационный день, показывающие выраженный кишечный пневматоз.
ОБСУЖДЕНИЕ
Большой предыдущий опыт показал, что обнаружение ИП (особенно в связи с ПВГ [3]) на послеоперационной визуализации у нездорового пациента является зловещим признаком, который должен вызвать повторное хирургическое вмешательство, вероятно, лапаротомию [4, 5].Однако известно, что в других условиях ИП имеет доброкачественное течение, и такие же проявления можно увидеть в связи с использованием стероидов или химиотерапии, травмами и воспалительными состояниями [6]. Кроме того, были сообщения о разрешении ИП с помощью гипербарической оксигенотерапии [7]. Таким образом, уже известно, что клинический спектр ИП в этом случае варьируется от бессимптомного до опасного для жизни течения [8]. Хотя хирургическое вмешательство, конечно, необходимо в ситуациях ущемления кишечника, явной гангрены или перфорации, необдуманный возврат может оказаться нетерапевтическим (пораженная петля кишечника может даже не иметь макроскопических аномалий) и фактически может ускорить распространение основного воспалительного процесса. тромботический каскад, снижающий неблагоприятный исход.В то время как все более широкое использование компьютерной томографии привело к более быстрому и раннему обнаружению [9], возрастающая сложность этого метода включает большую чувствительность к некритическим результатам. Таким образом, управленческие решения должны основываться на сочетании радиологических и лабораторных данных [10], но клиническое обследование (часто повторяемое) и суждение имеют первостепенное значение.
В то время как ИП, идентифицированный у обоих пациентов в этом отчете, был временным (он полностью разрешился при последующем обследовании), потенциально он присутствовал до операции (ни у одного из них не было предоперационной КТ).Конечно, также и тромбоз воротной вены, наблюдаемый в случае, если один из них мог присутствовать до операции, поскольку и он, и ИП являются факторами риска многих сопутствующих факторов, связанных с острым колитом (а именно обезвоживание, системный воспалительный синдром, неподвижность, стероидная терапия). У пациентов с колитами также может быть повышенная наследственная склонность к тромбозам [11]. Тем не менее, положительное внутрибрюшное давление при лапароскопии, безусловно, могло иметь дополнительный эффект, и более вероятно, что операция действительно повлияла на клиническое течение и рентгенологические данные.
Экспериментальные отчеты о послеоперационном ИП у пациентов с симптомами остаются очень ограниченными. До тех пор, пока не будет больше данных о конкретной заболеваемости и улучшенного понимания этиологии консервативного ведения таких пациентов, мы согласны с тем, что радиологический индикатор ИП должен насторожить клиническую группу. Однако успешный исход наших пациентов с консервативным курсом лечения в сочетании с плохими исходами, которые иногда наблюдаются у тех, кто подвергается раннему оперативному вмешательству, указывает на то, что в этом случае требуется очень индивидуальный, детальный план лечения, чтобы гарантировать максимальные терапевтические возможности.
КОММЕНТАРИИ
Характеристики случая
Два нездоровых пациента с кишечным пневматозом, обнаруженные при рентгенологическом обследовании на ранней стадии после лапароскопической тотальной колэктомии по поводу острого тяжелого и терапевтически резистентного колита.
Клинический диагноз
Острое ухудшение состояния сразу после операции, свидетельствующее о рентгенологическом исследовании, которое показало наличие интрамурального кишечного газа или «кишечного пневматоза» в качестве новой находки.
Дифференциальный диагноз
Ишемия кишечника вторичная по отношению к ущемленной внутренней грыже, внутрибрюшный абсцесс, кишечная непроходимость с пневматозом как временное, доброкачественное обнаружение.
Лабораторная диагностика
Синдром острого воспалительного ответа.
Визуальная диагностика
Кишечный пневматоз (включая одного пациента с газом в воротной вене), очень опасный для серьезных внутрибрюшных осложнений.
Патологический диагноз
Доброкачественное, самоограничивающееся осложнение, разрешенное после интенсивного клинического наблюдения без необходимости повторного оперативного вмешательства.
Лечение
Тщательное клиническое наблюдение наряду с регидратацией, покоем кишечника, обезболиванием и терапией антибиотиками.
Связанные отчеты
Очень часто беспокойство о том, что кишечный пневматоз представляет собой ишемию кишечника, означает, что некоторые авторы рекомендуют немедленную лапаротомию, даже несмотря на то, что некоторые затем обнаружили в основном нормальные внутрибрюшинные проявления и после этого клиническое ухудшение состояния пациентов продолжается.
Пояснение к термину
Пневматоз кишечника — наличие интрамурального газа в кишечнике.
Опыт и уроки
Тщательный клинический уход и внимательность могут обеспечить успешное лечение без повторного оперативного вмешательства в это очень тревожное радиологическое открытие.
Экспертная оценка
Два интересных случая симптоматического кишечного пневмоза после лапароскопической операции.
Сноски
P- Рецензент: Ахлувалия Н.К., Эль-Тавиль А.М., Мирелид П., Скофилд JB S- Редактор: Джи Ф.Ф. L- Редактор: A E- Редактор: Чжан Д.Н.
Ссылки
1. Аззароли Ф., Turco L , Ceroni L, Galloni SS, Buonfiglioli F, Calvanese C, Mazzella G. Пневматоз цистоидес кишечника. Мир Дж. Гастроэнтерол. 2011; 17: 4932–4936. [Бесплатная статья PMC] [PubMed] [Google Scholar] 2.См. C, Elliott D. Изображения в клинической медицине. Кишечный пневматоз и газ в воротной вене. N Engl J Med. 2004; 350: e3. [PubMed] [Google Scholar] 3. Ито М., Хоригучи А., Миякава С. Кишечный пневматоз и газ в воротной вене печени. J Hepatobilation Pancreat Surg. 2008. 15: 334–337. [PubMed] [Google Scholar] 4. Нельсон А.Л., Миллингтон TM, Сахани Д., Чанг Р.Т., Бауэр С., Хертл М., Уоршоу А.Л., Конрад С. Газ в воротной вене в печени: азбука управления. Arch Surg. 2009; 144: 575–581; обсуждение 581. [PubMed] [Google Scholar] 6.Визнер В., Мортеле К.Дж., Гликман Дж. Н., Джи Х., Рос ПР. Кишечный пневматоз и портомезентериальный венозный газ при ишемии кишечника: корреляция результатов КТ с тяжестью ишемии и клиническим исходом. AJR Am J Roentgenol. 2001; 177: 1319–1323. [PubMed] [Google Scholar] 7. Togawa S, Yamami N, Nakayama H, Shibayama M, Mano Y. Оценка терапии HBO2 при пневматозе cystoides Кишечник. Undersea Hyperb Med. 2004. 31: 387–393. [PubMed] [Google Scholar] 8. Маллаппа С., Уоррен О.Дж., Кантор Р., Мохсен И., Харрис С.Кишечный пневматоз и газ в воротной вене печени на компьютерной томографии — нелетальный исход. Краткий отчет JRSM 2011; 2: 88. [Бесплатная статья PMC] [PubMed] [Google Scholar] 9. Knechtle SJ, Davidoff AM, Rice RP. Кишечный пневматоз. Хирургическое лечение и клинические результаты. Ann Surg. 1990; 212: 160–165. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. Wayne E, Ough M, Wu A, Liao J, Andresen KJ, Kuehn D., Wilkinson N. Алгоритм управления кишечным пневматозом и газом воротной вены: лечение и исход 88 последовательных случаев.J Gastrointest Surg. 2010. 14: 437–448. [PubMed] [Google Scholar] 11. О’Коннор О.Дж., Кэхилл Р.А., Кирван В.О., Редмонд ХП. Заболеваемость послеоперационным венозным тромбозом у больных язвенным колитом. Ir J Med Sci. 2005; 174: 20–22. [PubMed] [Google Scholar]Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались. Чтобы принять файлы cookie с этого сайта, нажмите кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу. Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файле cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в cookie-файлах может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта. Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Основы практики, радиография, компьютерная томография
Автор
Самир К. Гоял, доктор медицины Инструктор последипломного образования, штатный врач отделения радиологии, Медицинский центр Университета Нассау
Самир К. Гоял, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа радиологии, Американской медицинской ассоциации, Радиологического общества of North America
Раскрытие: Ничего не раскрывать.
Соавтор (ы)
Дэвид Велтман, MD Консультант, S&D Medical, LLP; Директор отделения радиологии, больница Саутсайд
Дэвид Велтман, доктор медицины, является членом следующих медицинских обществ: Американского колледжа радиологии, Американского общества рентгеновских лучей, Медицинского общества округа Нью-Йорк, Ассоциации директоров программ по радиологии, Радиологического общества Северная Америка
Раскрытие информации: не раскрывать.
Специальная редакционная коллегия
Бернард Д. Кумбс, MB, ChB, PhD Консультант, Департамент специализированных реабилитационных услуг, Департамент здравоохранения округа Хатт-Вэлли, Новая Зеландия
Раскрытие информации: Ничего не разглашать.
Дэвид Эндрю Николсон, MBBS, FRCR Почетный лектор кафедры радиологии Медицинской школы Манчестерского университета; Консультант по радиологии желудочно-кишечного тракта, отделение радиологии, больница Хоуп, Королевская больница Салфорд, NHS Trust, Великобритания
Раскрытие информации: раскрывать нечего.
Главный редактор
Eugene C Lin, MD Лечащий радиолог, координатор обучения кардиологической визуализации, программа резидентуры по радиологии, Медицинский центр Вирджинии Мейсон; Клинический доцент радиологии, Медицинский факультет Вашингтонского университета
Юджин Линь, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа ядерной медицины, Американского колледжа радиологии, Радиологического общества Северной Америки, Общества ядерной медицины и Molecular Imaging
Раскрытие: нечего раскрывать.
Дополнительные участники
Захир Амин, MD, MBBS, MRCP, FRCR Консультант, Отдел визуализации, Госпиталь университетского колледжа, Великобритания
Захир Амин, MD, MBBS, MRCP, FRCR является членом следующих медицинских обществ: Британский институт радиологии , Британская медицинская ассоциация, Королевский колледж радиологов
Раскрытие: Ничего не раскрывать.
Благодарности
Dvorah Balsam, MD Заведующий отделением детской радиологии, Медицинский центр Университета Нассау; Профессор кафедры клинической радиологии Государственного университета Нью-Йорка в Стоуни-Брук
Раскрытие: Ничего не раскрывать.
Пневматоз кишечника Артикул
Непрерывное образование
Кишечный пневматоз можно классифицировать как первичный или вторичный, но оба являются типичными для основной патологии. Патофизиология и этиология зависят от основных состояний, и своевременная диагностика имеет решающее значение при определении схемы лечения. В этом упражнении рассматривается оценка и лечение кишечного пневматоза и подчеркивается важность межпрофессиональной команды в ведении пациентов с этим заболеванием.
Цели:
- Опишите патофизиологию кишечного пневматоза.
- Просмотрите соответствующий процесс оценки кишечного пневматоза.
- Опишите варианты лечения кишечного пневмоза.
- Обобщите важность сотрудничества межпрофессиональной команды для улучшения ухода за пациентами с кишечным пневматозом.
Введение
Наличие газа и свободного воздуха во внепросветном пространстве кишечника известно как кишечный пневматоз (ИП). Присутствие воздуха в любой части желудочно-кишечного тракта, от слизистой оболочки до сосудов брыжейки через диффузное скопление, кисты или пузырьки, является ненормальным явлением, коррелирующим с основной патологией. Однако газы в кишечнике нормальны и обычно облегчаются при метеоризме.
В другой медицинской литературе кишечный пневматоз также называют цистоидным пневматозом кишечника, внутрипросветным кишечным газом и пневматозом кишечной палочки, в зависимости от того, где и как накапливается свободный воздух во внепросветном пространстве пищеварительного тракта. Цистоидный пневматоз кишечника представляет собой совокупность отдельных газовых кист в подслизистой и суброзной оболочке кишечника, которые могут увеличиваться в количестве и размере, если их не лечить. Это событие было впервые задокументировано в 1730 году Дювернуа во время вскрытия трупа.Впервые он был диагностирован рентгенологически в 1946 году Лернером и Газиным, но клиническая патология и этиология были неизвестны. С тех пор заболеваемость кишечным пневматозом увеличилась благодаря достижениям в радиологии. [1] [2] [3] [4] [5] [6]
Этиология
Кишечный пневматоз сам по себе не является первичным заболеванием, а является клиническим признаком основной патологии. В 1998 г. Б.Л. Пир предложил механизмы, лежащие в основе внепросветного газообразования, включая некроз кишечника, легочные заболевания и аномальную проницаемость слизистой оболочки.Причина ИП также может быть многофакторной из-за легочных, механических и бактериальных причин, хотя нарушение целостности слизистой оболочки присутствует во всех сценариях. Состояние также можно разделить на основные и вторичные типы. При первичном кишечном пневматозе скопление газов носит доброкачественный характер и создает кистозный узор во внутрипросветной стенке. Вторичный кишечный пневматоз коррелирует с патологическим состоянием, и газораспределение проявляется более линейно.[2] [4] [5] [7]
Эпидемиология
Кишечный пневматоз встречается примерно у 0,03% населения. Учитывая бессимптомное течение большинства случаев, точная распространенность заболевания неизвестна, и 0,03%, возможно, занижены. Он может поражать любую возрастную группу, хотя он более распространен среди пожилых людей, чем среди молодых людей и младенцев. Инфантильные ИП имеют более высокую смертность, чем взрослые формы, и обычно связаны с острым некротическим энтероколитом.У взрослых ИП обычно бывает доброкачественным и случайно обнаруживается при визуализации. У взрослых примерно 15% случаев являются первичными и 85% вторичными. [5] [7] [8]
Патофизиология
Распределение газа во внепросветном пространстве — процесс многофакторный. Существуют три гипотезы патогенеза: механическая, легочная и бактериальная. Механическая теория предполагает, что повышение внутрипросветного давления может привести к повреждению слизистой оболочки.Хирургические осложнения и эндоскопия могут вызвать тупую травму, из-за которой газ из желудочно-кишечного тракта попадет во внепросветное пространство. Газ проходит через слои ткани и распространяется через перистальтику. Заболевания легких, такие как астма, интерстициальная пневмония и хроническая обструктивная болезнь легких, могут вызывать разрыв альвеол, который может выделять газ в сосудистую сеть брыжейки. Легочная теория утверждает, что газ может распространяться каудально в забрюшинное пространство и брыжейку из средостения.
Предполагается, что газ мигрирует через сосуды средостения в брыжейку. Наконец, бактериальная теория утверждает, что газообразующие бактерии, такие как видов Escherichia coli и Clostridia , могут проникать во внутрипросветные компартменты, что подтверждается уменьшением количества газа после терапии антимикробными препаратами и близостью газовых кист около кровеносных сосудов. У новорожденных кишечный пневматоз обычно является рентгенологическим признаком некротического энтероколита.Факторы риска включают недоношенность, низкий вес при рождении и молочную диету. [3] [4] [6] [8] [9]
Исторические и физические данные
Клиническая картина может варьироваться в зависимости от того, есть ли у пациента первичный или вторичный кишечный пневматоз. Первичные или доброкачественные причины обычно приводят к легким абдоминальным симптомам. Сообщается о случаях, когда пациенты с первичным ИП поступали бессимптомно. Однако пациенты с вторичным кишечным пневматозом могут иметь опасные для жизни перитонеальные симптомы, подобные симптомам кишечной ишемии и перитонита.Другие симптомы вторичного ИП включают гематохезию, тенезмы, запор и боль в животе. Примерно 3% пациентов с ИП также сообщили об осложнениях, таких как пневмоперитонеум, ишемия кишечника и непроходимость. Абдоминальная лапаротомия и эндоскопия в анамнезе могут быть обычным явлением у пациентов, поскольку процедуры, ведущие к разрушению слизистой оболочки, вызывая повышение внутрипросветного давления, могут привести к кишечному пневматозу. В анамнезе пациента также есть много заболеваний и состояний, которые, как известно, связаны с ИП (через три механизма), включая, помимо прочего: [3] [4] [6] [10]
- Болезнь легких — Астма, хроническая обструктивная болезнь легких (ХОБЛ), эмфизема ,00
- Аутоиммунные — варианты волчанки, полимиозит, дерматомиозит, узелковый полиартериит, чревный спру
- Лекарственные средства — ингибиторы глюкозидазы, кортикостероиды
- Желудочно-кишечный тракт — Воспалительное заболевание кишечника (ВЗК), дивертикулит, колит, Clostridium difficile инфекция, аппендицит, карцинома, язвенная болезнь, перфорация, некротический энтероколит (детский)
- Инфекционный — вирус иммунодефицита человека (ВИЧ), синдром приобретенного иммунодефицита (СПИД), микобактерии туберкулеза, новый коронавирус 2019 г. (COVID-19)
- Ятрогенный — тупая травма живота, эндоскопия, послеоперационный кишечный анастомоз, бариевая клизма, вентиляция с положительным давлением в конце выдоха (PEEP)
Оценка
Рентгенограммы брюшной полости, компьютерная томография, магнитно-резонансная томография и ультразвуковое исследование используются для диагностики кишечного пневмоза.Однако одна треть рентгенограмм пациентов может не выявить никаких признаков, таких как утолщение стенок кишечника, содержащее газ. Компьютерная томография является наиболее чувствительным методом визуализации, поскольку она лучше отличает внутрипросветный воздух от подслизистого жира и выявляет дополнительные основные причины кишечного пневматоза, такие как портальный воздух, скручивание ткани толстой кишки и расширенный кишечник. Последующее обследование должно быть выполнено для оценки наличия и расширения портальной вены и внутрибрюшного воздуха.
Газ может распределяться кистозно, как при пневматозе cystoides Кишечник, или линейно, что больше связано с ишемией кишечника и газом в воротной вене.Линейный паттерн больше соответствует вторичному PI. Ling et al. сообщили, что газовые кисты могут располагаться в толстой кишке (46%), тонком кишечнике (27%), толстом кишечнике (7%) и желудке (5%). Эндоскопия может быть выполнена, чтобы охарактеризовать распределение газообразования (линейное по сравнению с кистозным) и исключить любые другие поражения толстой кишки. Лабораторные тесты играют важную роль в определении лечения и ведения доброкачественных и опасных для жизни случаев. Такие лабораторные исследования включают, но не ограничиваются этим, количество лейкоцитов, молочную кислоту, аспартатаминотрансферазу, аланинаминотрансферазу, амилазу, уровень бикарбоната и щелочную фосфатазу.[3] [6] [10] [11]
Лечение / менеджмент
Существуют различия в вариантах лечения первичного и вторичного кишечного пневмоза. Другие факторы, влияющие на лечение, включают лабораторные показатели и клиническую картину пациента. Поскольку ИП сам по себе не является заболеванием, а является клиническим признаком, лечение начинается с выявления первопричины. Консервативный, нехирургический подход оправдан у пациентов без признаков каких-либо опасных для жизни состояний, таких как перитонит и сепсис.Кроме того, последующая визуализация необходима пациентам, которые подвержены высокому риску ухудшения их ИП до состояния, угрожающего жизни.
Ling et al. заявляют, что консервативные методы включают наблюдение, гипербарическую кислородную терапию, антибиотики для подавления кишечной бактериальной инфекции и эндоскопию. Гипербарическая кислородная терапия облегчает симптомы, снижая парциальное давление газов в венозной системе и облегчая диффузию газа из стенки кишечника. Он также действует как токсин против анаэробных бактерий в кишечном тракте.Гипербарическая оксигенотерапия также может быть дополнена увлажненным кислородом через маску Вентури или назальную канюлю (от 4 до 6 л / мин). Кислородную терапию следует проводить в течение двух дней после исчезновения кисты, чтобы снизить риск рецидива. Схема антибиотикотерапии, используемая для лечения ИП, представляет собой метронидазол 500 мг перорально три раза в день в течение до трех месяцев. Дальнейшее долгосрочное лечение ИП — это элементарная диета или диета с легкоусвояемыми смесями, состоящая из жидких / порошковых форм ежедневных питательных веществ. Элементарная диета полностью всасывается в кишечнике и снижает производство газа бактериальной флорой.
Показаниями к хирургическому вмешательству при ИП являются повышенное количество лейкоцитов, окончательная визуализация, выявляющая газ в воротной вене, и клинические признаки сепсиса или ацидоза. Другим более специфическим вмешательством является эндоскопия со склеротерапией для пациентов, страдающих кишечной непроходимостью из-за ИП. Эндоскопическое лечение включает аспирацию множества кист с помощью тонкой иглы, чтобы выпустить газ и облегчить кишечную непроходимость. Его также можно использовать для диагностики ИП, поскольку он подтверждает наличие газонаполненных кист путем прямого наблюдения.У некоторых пациентов может возникнуть рецидив кишечной непроходимости из-за ИП. В этом случае после пункции может быть проведена склеротерапия стенки, чтобы предотвратить повторное расширение кисты. [3] [4] [5] [6] [11]
Дифференциальная диагностика
Необходимо исключить другие патологии, являющиеся частью дифференциального диагноза. Одно из наиболее серьезных заболеваний — ишемия кишечника. Инфаркт следует рассматривать как дифференциальный диагноз, особенно у пациентов с сосудистыми заболеваниями, сердечной недостаточностью и фибрилляцией предсердий.Клиническая картина диффузной боли в животе с отклонениями лабораторных показателей требует исключения инфаркта кишечника. Кроме того, при ишемии кишечника необходимо учитывать основные причины, такие как ущемленная внутренняя грыжа, абсцесс брюшной полости и / или кишечная непроходимость [1] [12].
Прогноз
Предикторы плохого прогноза кишечного пневмоза включают:
- pH <7,3
- Наличие газа в воротной вене
- Уровень лактата> 2 ммоль / л
- Уровень амилазы> 200 Ед / л
- Уровень бикарбоната <20 мл / л
Хирургическое вмешательство рассматривается, если пациенты, особенно старше 60 лет, имеют какие-либо обструктивные симптомы, признаки сепсиса и шока или рентгенологические данные о газе в воротной вене из-за связанной с этим высокой смертности.Согласно Greenstein et al. в 2007 г. наличие рвоты, лейкоцитоза (> 12 c / мм3) и возраст 60 лет и старше являются плохими прогностическими факторами, ведущими к хирургическому вмешательству. Кроме того, лактоацидоз, шок и сепсис также связаны с неблагоприятными исходами, включая смерть. [4] [6] [13]
Осложнения
Кишечный пневматоз связан с несколькими осложнениями, которые подразделяются на кишечные и внекишечные проявления.Кишечные осложнения — это в основном непроходимость, вызванная газовыми кистами. Это может привести к фекальным пробкам, которые, если их не лечить, могут вызвать перфорацию из-за язв толстой кишки из-за длительного повышенного внутриклеточного давления. Перфорация может привести к острому животу, септическому шоку, перитониту и другим опасным для жизни состояниям.
Наличие кишечного пневматоза с газом в воротной вене обычно коррелирует с ишемией кишечника примерно в 70% случаев. Внекишечные осложнения — спайки и сдавление близлежащих структур.Кисты могут вызывать выпячивания, которые непосредственно сдавливают соседние органы. Разрыв этих кист может вызвать пневмоперитонеум, требующий срочного хирургического вмешательства. Осложнения обычно возникают примерно в 3% случаев вторичного кишечного пневматоза. Смертность от этих осложнений может составлять от 50% до 75%, особенно при ишемии кишечника. [3] [4] [7]
Консультации
Для лечения кишечного пневмоза требуется межпрофессиональная команда, в которую входят:
- госпиталисты
- Интенсивы
- Радиологи
- Гастроэнтерологи
- Специалисты-инфекционисты
- Колоректальные / желудочные хирурги
- Медсестры
- Диетологи
Сдерживание и обучение пациентов
Обучение пациентов и соблюдение режима лечения имеют решающее значение для лечения кишечного пневмоза.Несоблюдение режима лечения и изменение образа жизни могут привести к таким последствиям, как рецидив, септический шок и смерть. Долгосрочные изменения образа жизни включают элементарную диету, состоящую из легкоусвояемой формулы, которая способствует почти полному усвоению питательных веществ и снижает производство газов в кишечнике. В целом, пациенты должны практиковать изменения в питании, чтобы предотвратить рецидив кишечного пневматоза.
Жемчуг и другие предметы
Как указывалось ранее, кишечный пневматоз сам по себе не является первичным заболеванием, а является рентгенографическим признаком основной патологии.Респираторное заболевание COVID-19 является причиной продолжающейся глобальной пандемии с примерно 40 миллионами подтвержденных случаев. Хотя известно, что коронавирус поражает многие системы органов и в первую очередь является легочной патологией, вызывающей острый респираторный дистресс-синдром, сообщалось о поражении желудочно-кишечного тракта.
Совсем недавно Meini et al. сообщили о случае кишечного пневмоза у пациента с COVID-19, который разрешился консервативным лечением респираторного заболевания. Предполагается, что повреждение стенки кишечника и изменение микробиоты кишечника во время заражения COVID-19 у пациента может вызвать кишечный пневматоз.В связи с недавней глобальной вспышкой, в результате которой погибло более 1 миллиона человек, важно распознать внелегочные проявления болезни, в том числе кишечный пневматоз [9].
Улучшение результатов команды здравоохранения
Диагностика и лечение кишечного пневматоза требует межпрофессионального сотрудничества. Диагностика начинается с визуализации, интерпретируемой радиологами. После постановки диагноза группа врачей, включая госпиталистов, реаниматологов, специалистов по инфекционным заболеваниям, гастроэнтерологов и хирургов, составляет план лечения в зависимости от тяжести клинического состояния пациента.Прием в отделение интенсивной терапии также оправдан, если пациент становится клинически нестабильным, требующим вазопрессоров и более тщательного наблюдения. Хирургическая консультация необходима пациентам, отвечающим критериям септического шока, наличия газа в воротной вене, острого живота или перфорации.



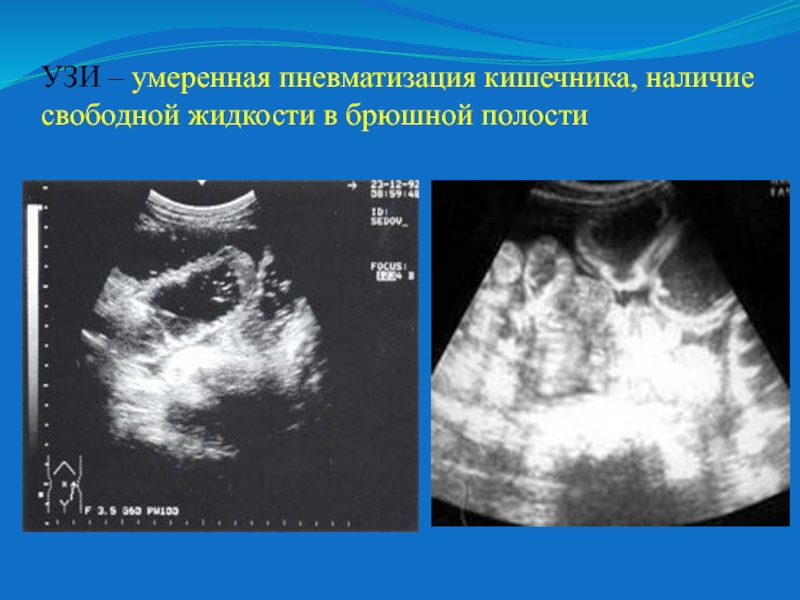
 Атония, воспалительные заболевания кишечника (колит, энтероколит, болезнь Крона), наличие спаек между петлями органа способствуют нарушению утилизации образовавшегося газа и формированию пневматоза.
Атония, воспалительные заболевания кишечника (колит, энтероколит, болезнь Крона), наличие спаек между петлями органа способствуют нарушению утилизации образовавшегося газа и формированию пневматоза. Позволяет определить газовые пузыри различных размеров, расположенные цепочкой. Для пневматоза характерно наличие двойных кольцевидных теней в раздутых кишечных петлях.
Позволяет определить газовые пузыри различных размеров, расположенные цепочкой. Для пневматоза характерно наличие двойных кольцевидных теней в раздутых кишечных петлях.
