Лимфома желудка — причины, симптомы, диагностика и лечение, прогноз

Лимфома желудка – редкая, потенциально злокачественная или злокачественная опухоль, происходящая из лимфоидной ткани, расположенной в стенке желудка. Метастазирование наблюдается редко. Лимфома желудка проявляется преждевременным насыщением, болями в эпигастральной области, тошнотой, рвотой, нарушениями аппетита, снижением массы тела и повышением температуры. Диагностируется на основании истории болезни, клинических симптомов, данных осмотра, рентгенографии, КТ, МРТ, гастроскопии, биопсии, анализов крови на маркеры рака и других исследований. Лечение – антихеликобактерная терапия, резекция желудка или гастрэктомия, химиотерапия, диетотерапия.
Общие сведения
Лимфома желудка – злокачественное нелейкемическое новообразование, происходящее из лимфоидных клеток в стенке органа. Обычно отличается относительно благоприятным течением, медленным ростом и редким метастазированием, однако степень злокачественности опухоли может различаться. Чаще располагается в дистальной части желудка. Не связана с поражением периферических лимфоузлов и костного мозга. Лимфомы желудка составляют от 1 до 5% от общего количества неоплазий данного органа. Обычно развиваются в возрасте старше 50 лет. Мужчины страдают чаще женщин. На начальных стадиях прогноз благоприятный. Средняя пятилетняя выживаемость при лимфомах желудка всех стадий колеблется от 34 до 50%. Лечение проводят специалисты в области онкологии, гастроэнтерологии и абдоминальной хирургии.

Лимфома желудка
Причины лимфомы желудка
Предшественницей данного новообразования является лимфоидная ткань, расположенная в слизистой оболочке в виде отдельных лимфоцитов и скоплений клеток. При определенных условиях (например, при хроническом гастрите, возникшем на фоне инфицирования Helicobacter pylori) такие скопления образуют лимфоидные фолликулы, в которых могут возникать участки атипии. С учетом того, что у 95% пациентов с лимфомой желудка при проведении обследования обнаруживаются различные штаммы Helicobacter pylori, эта инфекция рассматривается, как одна из основных причин возникновения данной патологии.
Наряду с Helicobacter pylori, развитие различных типов лимфом желудка может провоцироваться другими факторами, в том числе – контактом с канцерогенными веществами, длительным пребыванием в зонах с повышенным уровнем радиации, предшествующей лучевой терапией, приемом некоторых лекарственных препаратов, избытком ультрафиолетового излучения, неспецифическим снижением иммунитета, иммунными нарушениями при СПИДе, аутоиммунными заболеваниями и искусственным подавлением иммунитета после операций по трансплантации органов.
Классификация лимфом желудка
С учетом происхождения и особенностей клинического течения различают следующие виды лимфом желудка:
- MALT-лимфома (сокращение происходит от латинского mucosa-associated lymphoid tissue). Входит в группу неходжкинских лимфом. Эта лимфома желудка развивается из лимфоидной ткани, ассоциированной со слизистой оболочкой желудка. Обычно возникает на фоне хронического гастрита. Не сопровождается первичным поражением периферических лимфоузлов и костного мозга. Степень злокачественности различается. Может метастазировать в лимфатические узлы.
- В-клеточная лимфома. Образуется из низкодифференцированных В-клеток. Предположительно возникает в результате прогрессии MALT-лимфом, косвенным подтверждением этой гипотезы является частое сочетание двух перечисленных видов лимфом желудка. Обладает высокой степенью злокачественности.
- Псевдолимфома. Характеризуется лимфоидной инфильтрацией слизистой оболочки и подслизистого слоя желудка. Протекает доброкачественно, в некоторых случаях наблюдается малигнизация.
С учетом особенностей роста выделяют следующие разновидности лимфом желудка:
- С экзофитным ростом. Новообразования растут в просвет желудка, представляют собой полипы, бляшки или выступающие узлы.
- С инфильтративным ростом. Неоплазии образуют узлы в толще слизистой желудка. В зависимости от особенностей узлов в этой группе выделяют бугристо-инфильтративную, плоско-инфильтративную, гигантоскладочную и инфильтративно-язвенную формы лимфомы желудка.
- Язвенную. Лимфомы желудка представляют собой язвы различной глубины. Отличаются наиболее агрессивным течением.
- Смешанную. При исследовании новообразования обнаруживаются признаки нескольких (чаще – двух) перечисленных выше типов опухоли.
С учетом глубины поражения, определяемой при проведении эндоскопического УЗИ, различают следующие стадии лимфом желудка:
- 1а – с поражением поверхностного слоя слизистой оболочки.
- 1б – с поражением глубоких слоев слизистой оболочки.
- 2 – с поражением подслизистого слоя.
- 3 – с поражением мышечного и серозного слоя.
Наряду с приведенной выше классификацией для определения распространенности лимфомы желудка используют стандартную четырехстадийную классификацию онкологических заболеваний.
Симптомы лимфомы желудка
Специфические признаки отсутствуют, по своим клиническим проявлениям лимфома желудка может напоминать рак желудка, реже – язвенную болезнь желудка или хронический гастрит. Наиболее распространенным симптомом является боль в области эпигастрия, нередко усиливающаяся после приема пищи. Многие больные лимфомой желудка отмечают ощущение преждевременного насыщения. У некоторых пациентов развивается отвращение к определенным видам пищи. Характерно похудание, обусловленное чувством переполнения желудка и снижением аппетита. Возможно критическое снижение массы тела вплоть до кахексии.
При лимфоме желудка часто наблюдаются тошнота и рвота, особенно – на фоне употребления излишнего количества пищи, что еще больше способствует сокращению порций, отказу от еды и последующему снижению веса. При распространении онкологического процесса может развиваться стеноз желудка. В отдельных случаях у больных лимфомой желудка возникают кровотечения различной степени выраженности (в том числе – небольшие, с примесью крови в рвотных массах). Существует опасность развития тяжелых осложнений – перфорации стенки желудка при ее прорастании опухолью и профузного кровотечения при расположении лимфомы желудка вблизи крупного сосуда. Наряду с перечисленными симптомами отмечаются повышение температуры тела и обильное потоотделение, особенно в ночное время.
Диагностика лимфомы желудка
Диагноз устанавливается с учетом жалоб, истории заболевания, внешнего осмотра, пальпации живота, лабораторных и инструментальных исследований. Из-за неспецифичности симптоматики возможно позднее выявление лимфомы желудка, в литературе описаны случаи, когда временной период между появлением болей в эпигастрии и постановкой диагноза составлял около 3 лет. Основным способом инструментальной диагностики является гастроскопия, позволяющая определить расположение и тип роста опухоли. При проведении эндоскопического исследования лимфому желудка может быть трудно дифференцировать с раком, гастритом и немалигнизированной язвой.
Для уточнения диагноза эндоскопист осуществляет забор материала для последующего гистологического и цитологического исследования. Отличительной особенностью взятия эндоскопической биопсии при лимфомах желудка является необходимость забора ткани с нескольких участков (множественная или петлевая биопсия). Для определения распространенности онкологического процесса осуществляют эндоскопическое УЗИ и КТ брюшной полости. Для выявления метастазов назначают МРТ грудной клетки и МРТ брюшной полости. Несмотря на диагностические затруднения, из-за медленного роста большинство лимфом желудка выявляются на первой или второй стадии, что увеличивает вероятность благополучного исхода при данной патологии.
Лечение лимфомы желудка
При локализованных, благоприятно протекающих MALT-лимфомах осуществляют эррадикационную антихеликобактерную терапию. Допустимо использование любых схем лечения с доказанной эффективностью. При отсутствии результата после применения одной из стандартных схем больным лимфомой желудка назначают усложненную трехкомпонентную или четырехкомпонентную терапию, включающую в себя введение ингибиторов протонного насоса и нескольких антибактериальных средств (метронидазола, тетрациклина, амоксициллина, кларитромицина и т. д.). При неэффективности усложненных схем в зависимости от стадии лимфомы желудка проводят химиотерапию или системную терапию.
При других формах лимфомы желудка и MALT-лимфомах, распространяющихся за пределы подслизистого слоя, показано хирургическое вмешательство. В зависимости от распространенности процесса осуществляют резекцию желудка или гастрэктомию. В послеоперационном периоде всем пациентам с лимфомой желудка назначают химиопрепараты. В запущенных случаях применяют химиотерапию или лучевую терапию. Химиотерапия может провоцировать изъязвление и перфорацию стенки желудка (в том числе – бессимптомную), поэтому при использовании данной методики регулярно проводят КТ для выявления свободных жидкости и газа в брюшной полости. На поздних этапах лимфомы желудка существует угроза развития стеноза желудка, перфорации желудка или желудочного кровотечения, поэтому операции рекомендуется проводить даже при опухолях III и IV стадии.
Благодаря медленному росту, поздней инвазии в глубокие слои стенки желудка и достаточно редкому метастазированию прогноз при лимфомах желудка относительно благоприятный. Применение эррадикационной терапии на ранних стадиях MALT-лимфом обеспечивает полную ремиссию у 81% больных и частичную – у 9% больных. Радикальные хирургические вмешательства возможны в 75% случаев. Средняя пятилетняя выживаемость при лимфоме желудка I стадии составляет 95%. На II стадии этот показатель снижается до 78%, на IV – до 25%.
Расшифровка результатов ФГДС и биопсии
Вопрос:
Андрей Викторович, здравствуйте! Помогите, пожалуйста, разобраться с результатами ФГДС и биопсии. Жалоб на желудок у меня нет, периодически бывают запоры и вздутие живота. Два года назад пролечилась от Хеликобактера Пилори. Из хронических заболеваний – первичный гипотериоз.
ФГДС сделала в комплексе с колоноскопией со ступенчатой биопсией из-за подозрения на болезнь Крона. В сентябре перенесла острую кишечную инфекцию, вызванную cl. pneumoniae. Была диарея до 20 раз в сутки, много лейкоцитов и эритроцитов в кале, белок в крови упал до 52, похудела с 51 до 48 кг при росте 167 см. Врач стала подозревать, что так могло дебютировать воспалительное заболевание кишечника. К счастью, подозрения не подтвердились, по колоноскопии структурной патологии не выявлено, гистологическое исследование всех фрагментов слизистой без видимых морфологических изменений.
Результаты ФГДС:
Пищевод проходим до кардии. Просвет равномерный. Дивертикулы: нет. Слизистая розовая. Розетка кардии расположена на 39 см от резцов, кардия смыкаема. Слизистая кардии розовая. Патологические наложения: нет.
Желудок воздухом расправляется хорошо. Тонус обычный, перистальтика обычная. Складки желудка: извиты, продольные, выражены хорошо. Слизистая умеренно гиперемирована. Эрозии и геморрагии: нет. Язвы: нет. Содержимое: тощаковое. Объемные образования: нет. привратник округлый, проходим.
Биопсия:
1. слиз. ПБО 12 ПК
2. слиз. луковицы 12 ПК
3. слиз. антрума
4. слиз. в/з тела желудка
Заключение: эритематозная гастропатия 1 степени воспаления, эритематозная дуоденопатия 1 степени воспаления.
Результаты биопсии:
2. Фрагмент слизистой тонкой кишки без существенных патоморфологических особенностей, Нр -.
3. Хронически гастрит антральный. Лимфоидная инфильтрация +. Активность +. Атрофия -. Кишечная метаплазия -. H.pylori -.
4. Хронический гастрит фундальный. Лимфоидная инфильтрация +. Активность +. Атрофия -. Кишечная метаплазия -. H.pylori -. Лимфоидный фолликул и геморрагии в слизистой.
Скажите, пожалуйста, что означают такие результаты биопсии? Нужно ли как-то лечить гастрит в моем случае?
Благодарю за ответ.
Ответ:
Приветствую! не смотря на то, что эндоскопист выставляет в заключении воспаление слизистой 1 степени и в желудке и 12-пк, а гистология нам подтверждает это, но разъясняет, что воспаление это хроническое (лимфоидная инфильтрация) с минимальной активностью (+), без хеликобактера и атрофии и кишечной метаплазии ( что очень хорошо), лечиться все же надо. для того, что бы при длительном хроническом вялотекущем воспалении малой активности, лет так через 10 не появилась атрофия, кишечная метаплазия и что еще не благоприятнее – дисплазия эпителия. хроническое воспаление – вина всех наших бед. нужно его обрывать, следить за ним.
Версия для печати
симптомы, лечение, стадии и прогноз
Лимфома желудка – это заболевание, поражающее лимфоидный слой пищеварительной системы и демонстрирующее злокачественный характер. Стадия формирования онкопроцесса не вызывает жалобы пациента, поэтому диагностика не проводится.
Несмотря на схожесть симптомов, прогноз жизни при лимфоме лучше, чем при раке. Опухоль медленно растёт, распространяясь по лимфоидной и слизистой тканям стенок органа. В норме продуцируемые лимфоциты нейтрализуют и уничтожают вирусы, микробы и другие патогенные элементы, попадающие в организм из внешнего мира. При лимфоме количество лимфоцитов резко снижается, мутационные процессы заставляют их уничтожать собственные клетки.
Гистологическая картина показывает увеличение количества лимфоцитов, которые скапливаются в слизистой и подслизистой части органа (malt-лимфома). Лимфоидная ткань формирует фолликулы, покрывающие секреторные железы и нарушающие пищеварительный процесс.
Среди других новообразований желудка лимфома диагностируется всего в 5%. Злокачественный узел чаще встречается у взрослых. Опухоль обычно поражает представителей сильного пола в пожилом возрасте.
По МКБ-10 злокачественное новообразование в желудке, созданное из лимфоидных клеток, обозначено кодом С81-С96.
Этиология и классификация заболевания
Болезнь органов ЖКТ провоцирует озлокачествление эпителиальных структур. На месте здоровых клеток производятся атипичные, лишённые нормальных функций. Аномальные клетки беспорядочно делятся и собираются в узел.
Причина зарождения опухолевого процесса неизвестна. Среди онкологов принято считать, что главным виновником является бактерия Helicobacterpylori. Микроорганизм провоцирует гастрит и нарушения, при которых орган атрофируется.
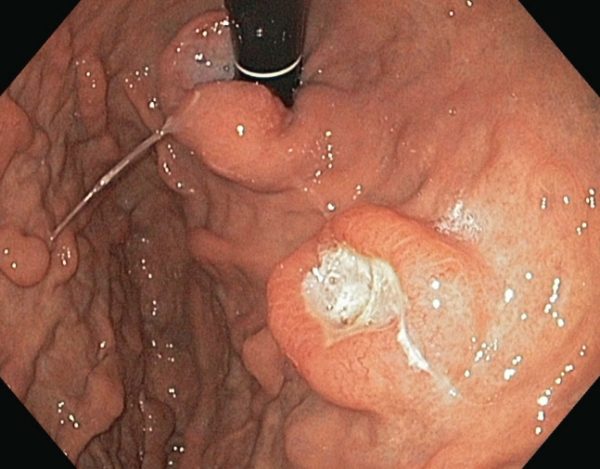

Лимфома желудка
Проведя массу исследований, учёные выделяют факторы, влияющие на возникновение лимфомы желудка:
- Аутоиммунные заболевания.
- Онкологические проблемы у кровных родственников.
- Угнетение иммунитета под влиянием ВИЧ-инфекции, СПИДа, терапии после пересадки органов и лечения цитостатиками.
- Длительный контакт с повышенным радиационным излучением из-за профессии или места проживания.
Лимфома может встречаться у прежде здоровых людей.
Этапы развития патологии
На 1 стадии болезнь не выходит за пределы желудка. Опухоль может расти только в слизистом слое органа или прорастать глубоко в мышечную и серозную ткань.
На 2 этапе происходит поражение регионарных лимфоузлов и прилежащих тканей соседних органов.
Для 3 стадии характерно вовлечение в злокачественный процесс всей лимфатической системы.
4 стадия распространяет онкоклетки по всему телу. Метастазы обнаруживаются в органах желудочно-кишечного тракта, костных структурах и лёгких. Поражена лимфатическая сеть.
Виды
В зависимости от формы новообразования выделяют 3 вида лимфомы:
- Когда опухоль в просвете желудка выглядит округлой или конусообразной, её называют полиплоидной.
- Если массивный очаг уплощенный или полушаровидный, формируется на стенке желудка без присутствия слизистой оболочки, патологию принято считать узловой.
- Инфинтральное новообразование наиболее агрессивное. Быстро увеличивается и поражает соседние ткани.
Лимфома в желудке может возникать первично под влиянием хронических воспалительных процессов органов желудочно-кишечного тракта, к примеру, язвы или гастрита. Симптомы схожи с раком.
Вторичное возникновение очага происходит на фоне других злокачественных процессов. Метастазы формируют мультицентрическую лимфому, распространяющуюся на желудочные стенки.
Заболевание характеризуется по видам онкологического процесса:
- Неходжкинская лимфома представлена низкодифференцированными клетками, возникающими из-за патогенных микроорганизмов, нарушающих внутренний слой желудка.
- Псевдолимфома носит доброкачественный характер. Склонна к малигнизации. Узел формируется в слизистых тканях органа. При озлокачествлении процесса поражаются регионарные лимфоузлы.
- Лимфома Ходжкина начинается в лимфатических тканях и затем переходит на органы. Патология встречается крайне редко.
Классификация опухолей по происхождению:
- Мальт-лимфома, или экстранодальная опухоль маргинальной зоны, встречается в любом внутреннем органе. Чаще развивается на фоне хронического воспалительного процесса в желудке, щитовидной и слюнных железах. Злокачественные узлы не объединяются. Отсутствуют специфические симптомы. Опухоль относится к неходжкинской группе.
- Беспорядочно делящиеся примитивные клеточные структуры формируют В-клеточную или экстранодальную опухоль. Для патологии характерно агрессивное течение. Заболевание выступает в качестве осложнения Мальт-лимфомы.
- Ткань высокодифференцированной Т-клеточной (бластной) лимфомы содержит Т-лимфоциты. Больной не отмечает ярко выраженных симптомов.
- При диффузном неходжкинском новообразовании ткани лимфомы прорастают в любой внутренний орган. Процесс развивается быстро. При лечении ранней стадии болезни человек проживет до 10 лет.
- Ложная опухоль наиболее благоприятная из вышеперечисленных. Такая лимфома может никогда не проявиться и находится в скрытом предраковом состоянии до конца жизни пациента.
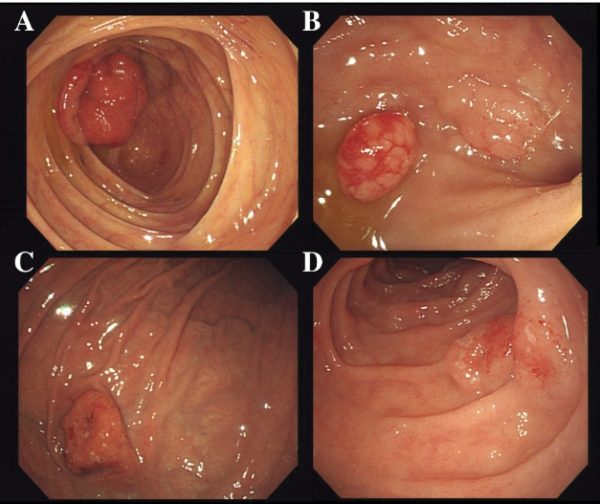

Лимфома в желудке
Формы патологии различаются по специфическим симптомам:
- Если эндоскопическая диагностика выявляет повреждения целостности слизистого слоя органа, лимфому считают гастритоподобной или эрозивной. Обычно болезнь формируется на фоне запущенного гастрита.
- При язвенной опухоли возникает риск прободения желудочных стенок. Заболевание агрессивное, характерно быстрое метастазирование.
- Масштабные видоизменения желудочной полости, представленные узлами, эрозиями и бляшками, сочетающие признаки эрозивной и язвенной патологии, классифицируются как смешанная лимфома.
- Если наблюдается формирование неравномерно утолщенных инфильтративных складок с фибриновым слоем, речь о плоско-инфильтративной лимфоме. Опухоль может изъязвляться.
- Бляшковидные узлы встречаются поодиночке или группами. Новообразования уплощены, верхушки имеют углубления, внешне напоминают бляшки. У основания лимфома мягкая и эластичная. Когда объём очага увеличивается, разрывается слизистая оболочка узла.
Клиника болезни
Признаки начальных стадий развития лимфомы схожи с гастритом или язвенной болезнью. Первый симптом сбоя в работе органа – частая изжога. Затем присоединяется тошнота, вздутие живота, боли и нарушение процесса дефекации. Обычно такие симптомы не вызывают беспокойства у больного, поэтому диагностика откладывается на долгий срок.
По мере роста опухоли неприятные ощущения нарастают, человек отмечает изменения:
- Боль в эпигастрии.
- Тошнота сопровождается рвотой, нередко с включениями крови.
- Нарушаются функции поджелудочной железы и двенадцатиперстной кишки. Человека мучают газы и расстройства стула.
- Резко снижается масса тела.
- Во время ночного сна отмечается обильное потоотделение.
- Пропадает аппетит. Больной насыщается маленькой порцией пищи.
- Кал содержит непереваренную еду.


Любые изменения функций органов желудочно-кишечного тракта, сопровождающиеся болью, диагностируются и лечатся врачом гастроэнтерологом.
Способы установления диагноза
Диагностикой лимфомы занимаются гастроэнтерологи и онкологи. Заболевание уточняется на основе результатов инструментальных и лабораторных исследований.
- Вначале проверяют общее состояние организма и работоспособность внутренних органов исследованием клинического и биохимического анализа крови. При онкологических процессах показатель скорости оседания эритроцитов может увеличиваться в 10 раз. При повышенном уровне креатинина и лактатдегидрогеназы подозрения на лимфому подтверждаются.
- Оценить стадию и распространённость лимфомы позволяют тесты на онкомаркеры. При онкологических нарушениях организм вырабатывает специфические антитела, направленные на борьбу с опухолью. О поражении желудка свидетельствует онкомаркеры Бета-2-микроглобулина.
- Фиброгастродуоденоскопия проводится с помощью введения камеры через пищевод в полость желудка. Метод позволяет изучить любые изменения в органе, оценить вид, размер и форму узлов.
- Для диагностики лимфомы иногда используют рентгенографию. Однако на снимках трудно различить указанную патологию от карциномы. Врачи всё чаще отказываются от описанного способа исследования.
- Компьютерная томография сканирует человеческое тело и выявляет размер, локализацию, форму и другие особенности новообразования. С помощью КТ обнаруживаются вторичные очаги по всему организму.
- Гистологическое исследование опухолевой ткани выявляет истинную природу онкопроцесса. Забор биоптата проводится через проколы брюшной стенки при помощи лапароскопа. Метод считается заключительным при постановке диагноза.
Лечебные методы
Лечение назначается только после получения всех результатов анализов. Классический план пути к выздоровлению включает резекцию опухоли, химиотерапию и ионизирующие лучи. Операция возможна не всегда. Отмечают ряд противопоказаний.

На начальной стадии формирования лимфомы проводят иссечение онкоочага с частью здоровых тканей. Применяется полостная операция. Иногда диагностика не позволяет увидеть полную картину болезни, поэтому при тотальном доступе осматриваются регионарные лимфатические узлы и соседние органы.
Если узел достиг второй стадии, может понадобиться удаление желудка. Прогноз пятилетней выживаемости составляет 75%. Вместе с хирургическим лечением назначают курс лучевой терапии и приём цитостатиков, к примеру, Доксорубицина, Винкристина и Циклофосфана. Комплексный подход позволяет добиться хороших результатов.
При достижении 3-4 стадий лимфомы проводят или удаление желудка, или не проводят операцию вообще. Если состояние пациента критическое и опухоль поразила жизненно важные структуры, применяют симптоматическое лечение параллельно с курсом лучевой и химиотерапии.
Лечение ионизирующими лучами проводится при полном обездвиживании пациента во избежание негативного воздействия на окружающие органы.
Для улучшения защитных сил организма применяют иммуномодуляторы. На фоне приёма иммунопрепаратов производятся антитела, которые благополучно уничтожают атипичные клетки и останавливают развитие новообразования. Иммунотерапия с использованием Интерферона дополняет основное лечение.
Народная медицина не в силах справиться со злокачественными новообразованиями. Случаи, когда человек вылечился травами и настоями, не подтверждены официальной медициной.
Восстановительный этап включает нормализацию пищевых привычек. Строгая диета, основанная на здоровой растительной пище, препятствует осложнениям и увеличивает шансы на жизнь пациентов с лимфомой.
Лимфома желудка: симптомы, прогноз, лечение
Лимфома желудка относится к редким заболеваниям. Ее отличительной чертой является поражение близлежащих лимфоузлов. Из всего перечня раковых болезней 1—2% приходятся на лимфому.
Суть патологии
В группе риска — мужчины старше 50 лет. Так как лимфома поражает лимфоидные узлы, онкология в желудке развивается на почве метастазирования. Поэтому первичные опухоли встречаются реже, чем вторичные. Другим названием патологии является malt лимфома желудка. Особенности патологии:
- медленное течение;
- схожесть симптомов с раком желудка;
- относительно благоприятный прогноз.
Существует несколько форм патологии с различными симптомами. В каждом случае поражается лимфоидная ткань вместе со слизистой желудка. Увеличение заболеваемости лимфомой объясняется ухудшением экологии, употреблением вредной, химически загрязненной пищи, увеличением нагрузки на иммунитет. В лимфоцитах начинают образовываться антитела, нейтрализующие и уничтожающие патогенные раздражители и патогенные агенты. Это приводит к сбоям в работе иммунитета, характеризуемым снижением секреции антител. Это побуждает их разрушать клетки собственного организма.
Вернуться к оглавлениюМеханизм
Лимфоциты являются активными клетками иммунной системы. При сбоях в ее работе происходит чрезмерная или недостаточная выработка этих клеток, что приводит к повышению их агрессии относительно собственного организма. При гистологическом анализе пораженных лимфомой тканей желудка выявляется патологическое скопление лимфоидных клеток в слизистом и подслизистом слоях органа. Одновременно лимфоидный фолликул инфильтрует желудочные железы, что приводит к дисфункции пищеварения. Если лимфома изначально образована в желудке, метастазов в костном мозгу и периферических лимфоузлах в большинстве случаев нет.
В основной массе патологичный процесс изначально поражает лимфоузел на шеи или в паху. Желудок подвергается метастазированию при снижении местного иммунитета на фоне развития и прогрессирования гастрита в хронической форме, появившегося в результате хеликобактериального инфицирования.
Вернуться к оглавлениюРазновидности и причины
Различают:
- Первичные, подобные раку желудка симптоматически и визуально, но без Увеличение лимфоузлов желудка может произойти на фоне хронического течения гастрита
поражения периферических лимфоузлов с костным мозгом. Появляются на фоне хронического гастрита.
- Вторичные, поражающие большую часть желудка мультицентрично.
- Лимфогранулематоз (патология Ходжкина), развивающийся при метастазировании онкологии на желудочные стенки и соседствующие лимфоузлы. Изолированное поражение желудка является редким.
- Лимфомы неходжкинского типа, отличающиеся разными степенями злокачественности и дифференцированности. Относятся к крупноклеточным опухолям, развившимся из лимфоидной ткани. Причина появления — поражение хеликобактериями.
- Лимфоматоз (псевдолимфома), относящийся к доброкачественным образованиям. Встречается в 10% всех онкослучаев. Происходит инфильтрация слизистого и подслизистого слоев. Опухоль не метастазирует в лимфоузлы, поэтому не несет угрозы жизни. Но риск озлокачествления сохраняется, поэтому лимфоматоз нужно лечить. Реже патология может развиться на фоне злокачественной лимфомы.
95% всех мальт-лимфом желудка сопровождается интоксикацией НР-инфекцией. При этой форме всегда увеличен лимфоузел. Другие предрасполагающие факторы:
- особенности работы иммунитета отдельного человека;
- генетическая предрасположенность;
- аутоиммунные болезни;
- СПИД;
- ранее перенесенные трансплантации;
- длительное проживание в неблагоприятных местах с повышенным радиационным фоном;
- питание пищей, насыщенной пестицидами и канцерогенами;
- длительное лечение медикаментами, подавляющими работу иммунитета.
Симптомы
Клиническая картина лимфоидных новообразований похожа с внешними и симптоматическими проявлениями раковых поражений и других патологий ЖКТ. Первым признаком лимфомы желудка является увеличенный лимфатический узел на шеи или в паху. Симптомы:
- Болезненные ощущения в эпигастрии, которые могут усиливаться после трапезы. Характер болей — тупой, ноющий.
- Быстрое насыщение при употреблении малых порций еды.
- Стремительная потеря веса вплоть до развития анорексии.
- Отсутствие аппетита, что приводит к неосознанному снижению количества потребляемой еды.
- Появление приступов тошноты. Возможно развитие рвоты при незначительном переедании.
- Кровотечение, если опухоль прорастает вблизи сетки кровеносных сосудов.
- Обильное потоотделение и жар в ночное время.
- Отвращение к определенным видам продуктов, особенно, к мясу.
Нередко лимфомная инфильтрация желудка сопровождается серьезными осложнениями, такими как:
- перфорация или прободение желудочной стенки, когда образуется сквозная рана в области опухоли;
- развитие сильных кровотечений;
- появление патологичных сужений, чаще в выходном отделе При осложнениях лимфомной инфильтрации желудка требуется оперативное вмешательство
органа.
Эти осложнения требуют экстренной операции. Особая сложность
диагностирования характерна для фолликулярной лимфомы, которая протекает практически без симптомов. Однако патологичные фолликулы поддаются лечению даже в запущенной форме.
Вернуться к оглавлениюВиды
Злокачественные лимфомные опухоли фолликулов в желудке имеют различную клеточную структуру, особенности разрастания с распространением. Существует 5 видов новообразований, которые локализуются в разных слоях желудочных тканей. Для классификации взяты такие параметры:
- Форма течения:
- полипоидная или экзофитная опухоль, прорастающая в просвет органа;
- первичная узловая, образующаяся в слизистом слое желудка;
- инфильтративная язвенная — самая агрессивная.
- Гистологический признак:
- злокачественная;
- доброкачественная.
- Характер течения:
- первичные;
- вторичные.
- Форма патологии:
- лимфогранулематоз;
- неходжкинская мальт-лимфома;
- псевдолимфома.
- Строение:
- В-клеточная;
- Т-клеточная;
- диффузная В-крупноклеточная неходжкинского типа;
- фолликулярная.
Диагностика лимфомы желудка
- Предварительный осмотр с пальпацией, оценка жалоб, анамнеза пациента.
- Анализ сыворотки крови. При лимфоме скорость оседания эритроцитов будет высокой, появятся специфические белки (онкомаркеры) и признаки микроцитарной анемии.
- Эндоскопия желудка. Проводится визуальный осмотр внутренней части органа. Метод не является показательным из-за невозможности внешне отличить опухоль от гастрита или язвы.
- Биопсия. Проводится при эндоскопическом обследовании. Отобранный кусок пораженной опухолью ткани отправляется на гистологический и цитологический анализ, в результате которого подтверждается или опровергается злокачественная мальт-лимфома, ее вид и стадия. Определяется присутствие хеликобактерий.
- Диагностическая лапаротомия. Методика является малоинвазивной операцией. Относится к наиболее точным.
- Рентгенологическое обследование. Определяет локализацию увеличенной опухоли.
- Компьютерная томография. Метод позволяет определить величину первичной опухоли, стадию распространения.
- Магнитно-резонансная томография. Визаулизируются вторичные очаги — метастазы.
На основе полученных данных подбирается техника лечения.
Вернуться к оглавлениюЛечение
Лимфома лечится под контролем врача-онколога, который подбирает методику в соответствии с типом, распространенностью и скоростью прогрессирования патологии.
Вернуться к оглавлениюI стадия
Ранняя лимфома может быть излечена химико-рентгенотерапией или хирургическим путем. Предпочтительней комплексный подход, так как отличается низкими рисками рецидива. Для этого опухоль полностью иссекается с частью желудка. Орган может быть удален полностью. При проведении операции тщательно осматриваются близлежащие лимфатические узлы желудка и органы. После операции проводится курс химии и облучения с целью удаления возможных отдаленных метастазов.
Вернуться к оглавлениюII стадия
Препарат применяют при химиотерапии лимфомыВсегда применяется рентгено- и химиотерапия такими мощными противоопухолевыми препаратами, как «Преднизолон», «Винкристин», «Доксорубицин». Схема лечения назначается в соответствии со специфичностью характера течения патологии. Если неходжкинские новообразования увеличены до крупных размеров, их предварительно уменьшают, а затем удаляют.
Вернуться к оглавлениюIII и IV стадии
Лечение назначается комплексное поэтапное:
- Проводится курс ударной химии и облучения с целью уменьшения величины опухоли. Применяются противоопухолевые препараты: «Преднизолон», «Доксорубицин», «Винкристин», «Циклофосфан», которые существенно улучшают эффект дальнейшей операции. Максимальная лучевая доза брюшной полости — не более 3700 кГр.
- Осуществляется резекция желудка с тщательным осмотром близлежащих лимфоузлов, тканей и органов. Если фолликулы обнаружены, производится их удаление с окружающими тканями.
- Назначение курса антибактериальной терапии при обнаружении хелибактериального заражения.
- Проведение адъювантной (профилактической) терапии с целью снижения риска рецидива.
Если неходжкинская опухоль поражает кровеносные сосуды или обнаружены увеличенные лимфоидные фолликулы, такие патологии относятся к неоперабельным. В этом случае назначается паллиативная терапия. Цели лечения заключаются в приеме медикаментов, уменьшающих боли, улучшающих состояние, что позволит продлить жизнь больному.
Вернуться к оглавлениюКурс против хеликобактерий
Лимфома может быть спровоцирована бактериями хеликобактерВ-клеточная или хеликобактериальная лимфома пищеварительного органа подвергается особой методике лечения. Для этого применяются специальные медикаменты, купирующие воспаление, подавляющие жизнедеятельность и уничтожающие хеликобактерии.
На сегодняшний день не существует единого мнения относительно предпочтительной методики лечения этого типа лимформы, поэтому применяется индивидуальный подход.
При отсутствии эффекта медикаментозного лечения проводится курс облучения и химии. Операция назначается в крайних случаях. После нее показан повторный противоопухолевый курс.
Вернуться к оглавлениюРеабилитация
В послеоперационный период важно наладить правильное питание. Диетолог составляет меню и требуемое количество еды. Сложность ситуации заключается в потере пациентом аппетита из-за болей в животе. Пациент должен соблюдать все рекомендации врача, проходить регулярное обследование, принимать народные рецепты в качестве профилактики.
Вернуться к оглавлениюНародные средства
Применение любого рецепта требует консультации с врачом. Рецепты:
- Джунгарский аконит. Настойкой нужно смазывать и растирать ее по позвоночнику. После этого спина обвязывается х/б тканью.
- Сок из облепихи. Средство принимается внутрь при разведении водой 1 : 1.
- Почки с березы. Принимается в виде отвара. Рецепт: 75 г заливается 200 мл воды, прокипячивается, процеживается и принимается по 60 мл трижды в день перед едой.
Прогноз
На ранней стадии заболевание полностью излечимо в 95% случаевЖелудочная лимфома характеризуется благоприятным прогнозом при обнаружении на ранних стадиях. Излечимы III и IV степени, однако 5-летняя выживаемость зависит от тяжести инфильтрации, размеров опухоли и ее распространенности. Выживаемость при I степени составляет 95%, при II — 75%, при III и IV — 25%. Полное излечение возможно в большинстве случаев при выборе правильной тактики лечения. Исход зависит от скорости распространения лимфомы и возможности метастазирования.
Вернуться к оглавлениюПитание и диета
Эффективность лечения лимфомы зависит от правильности питания и соблюдения диеты. Больной должен получать достаточное количество калорий и строительного белка для восстановления организма, регенерации тканей и поддержания веса. Хорошее питание в скором времени возвращает нормальное самочувствие. Но определенные продукты могут вызвать проблемы.
Часто пациенты отказываются от еды из-за болей, отсутствия вкуса во время лечения. Поэтому разрабатывается специфическая диета с ограниченным количеством белка животного происхождения, жирных продуктов. Повышается содержание растительного протеина, клетчатки, молочных и кисломолочных продуктов в меню.
Продукты должны быть хорошо проваренные в воде или на пару. Блюда следует готовить в жидком или полужидком виде. Не рекомендуется кушать холодную или горячую пищу. Режим питания:
- Дробный прием пищи.
- Малые порции.
- Большое количество перекусов — 6 раз в сутки.
- Обеспечение отдыха после еды.
- Избегание переедания.
Примерное меню
Несмотря на строгое ограничение в продуктах, диетолог может составить приемлемое по разнообразию и питательности меню при лимфоме желудка.
Вернуться к оглавлениюСтол №1
- Два приема пищи на завтрак:
- первый: фрикадельки из нежирного мяса и риса, некрепкий зеленый чай;
- второй: измельченное до пюре яблоко. При заболевании требуется обязательное соблюдение диеты
- Обед: пюреобразный суп из овощей, вареная курица, свежевыжатый сок из фруктов.
- Полдник: свежий домашний йогурт.
- Ужин: свежесваренные макароны с сыром.
- Стакан козьего молока перед сном.
Стол №2
- Два приема пищи на завтрак:
- первый: омлет, приготовленный на пару (можно заменить вареным всмятку яйцом), чай;
- второй: измельченный творог.
- Обед: пюреобразный суп с овощами, вареная рыба нежирного сорта.
- Полдник: свежевыжатый сок из овощей или фруктов.
- Ужин: сильно разваренная злаковая каша с отваренной курицей.
- Стакан козьего молока перед сном.
Профилактика
Способы предотвращения лимфомы не полностью ограждают от возможности ее развития из-за неясности истинных причин появления. Но сокращению факторов риска способствует выполнение таких правил:
- Не находиться подолгу в опасных, загрязненных радиацией и прочими химикатами зонах.
- При проживании в экологически неблагоприятных районах рекомендуется постоянно выезжать в деревню, на природу, где воздух обогащен кислородом.
- Избегать контакта с пестицидами.
- Не допускать снижения работоспособности иммунной системы.
- Употреблять качественную, свежую пищу.
- Соблюдать равные промежутки между трапезами, что исключит риск переедания или голодания.
- Своевременно лечить патологии, но не злоупотреблять лекарственными препаратами.
- Не пренебрегать консультацией врача.
Клеточная лимфома желудка МКБ — симптомы, прогноз, стадии, лечение
Полный текст статьи:
Эпидемиология
Лимфома составляет 1-5 % всех злокачественных заболеваний желудка [3]. Однако заболеваемость этой патологией растет, так в США она за период с 1973 по 1989 годы она возросла на 60 % [1]. На основе анализа 94 случаев первичной лимфомы желудка Amer E.M. и el-Akkad S. сообщали, что средний возраст больных с этой патологией составлял 54,5 лет, а 10 летная выживаемость составила 53 % [2].
Этиология
Буквально два слова по этиологии. Большинство лимфом исходит из лимфоидной ткани ассоциированной со слизистой оболочкой, что и отражено в их названии MALT-омы (mucosa-associated lymphoid tissue). В настоящее время основную роль в развитии MALT-омы отводят НР инфекции. В норме лимфоидные фоликулы в слизистой желудка отсутствуют. Появление их обусловлено хроническим гастритом вызываемым НР. Существует множество доказательств этой теории. Эпидемиологические исследования выявили НР инфекцию у 90 % — 100 % пациентов с данным заболеванием [1, 14]. В районах с высокой частотой встречаемости данного типа лимфом высока и встречаемость НР и наоборот. Лабораторные исследования так же продемонстрировали способность НР к индукции MALT-омы, было показано, что пролиферация опухолевых В-лимфоцитов наступает только в присутствии сенсибилизированных НР Т-лимфоцитов [4]. Наконец их регрессия в ответ на эррадикационную терапию еще более подтверждает данную теорию. Причины возникновения лимфомы в ответ на НР инфекцию у одних пациентов и отсутствие ее у других видимо заключаются в индивидуальных характеристиках генетической и иммунной систему хозяина, факторах окружающей среды и степени вирулентности различных штаммов НР.
Что касается В клеточных лимфом высокой степени злокачественности, то существует предположение об их образовании в результате прогрессии MALT-ом, одним из доказательств чего является одновременное выявления этих двух видов у одного пациента.
Диагностика
Клиническая картина заболевания достаточно не специфична, более того, у пациента может не наблюдаться вообще ни каких симптомов. Считается, что для первичной лимфомы желудка характерен болевой синдром в эпигастрии и рвота. В некоторых случаях появление болей на 3 года предшествовала точной диагностике [9]. Так же может присутствовать анемия и потеря веса.
Большинством авторов описывается три типа эндоскопической картины лимфомы — экзофитный (опухолевидное или полиповидное образование), изъязвленный (язва или множественные эрозии) и инфильтративный (крупные, иногда гигантские, грубые, не расправляющиеся воздухом складки). Иногда наблюдается сочетание 2-х типов. Чаще встречается первый и второй макроскопический типы лимфом. Для эндоскопической диагностики наиболее труден инфильтративный тип опухоли [10]. Проведенный Taal et. аl. анализ результатов эндоскопического исследования у 114 пациентов с лимфомой желудка показал, что у больных с лимфомой низкой степени злокачественности в практически половине случаев эндоскопически подозревалось доброкачественное заболевание, тогда как при лимфоме высокой степени злокачественности чаще подозревался рак [12]. Он же упоминает о морфологическом обнаружении лимфом у пациентов с эндоскопически диагностированным «эрозивным гастритом» [13]. На рис. 1 представлена эндофотография лимфомы. Много хороших фотографий данной патологии представлено в англоязычном атласе по адресу http://www.gastrosource.com/frameset_GI_NEW.asp (раздел — Scientific Resources/Jaramillo Endoscopy atlas/ stomach/neoplasm/lymphoma) . Регистрация необходима, но бесплатна.
Важна дифференциальная диагностика между первичной и вторичной лимфомами желудка (т.к. тактика их ведения и прогноз совершенно разные). Было проведено исследование ставящее задачу обнаружить эндоскопические признаки позволяющие дифференцировать эти два вида лимфом. Было выявлено, что для первичной лимфомы характерен более крупный (более 5 см) опухолевый очаг и унифокальный рост в теле или антральном отделе, тогда как для вторичной лимфомы было характерна локализация процесса в дне желудка [5].
Для морфологической верификации диагноза необходима множественная биопсия (возможно даже петлевая биопсия) из различных отделов желудка. Прекрасное описание особенностей морфологической картины при MALT-омах дается в доступной монографии «Морфологическая диагностика болезней желудка и кишечника» [1] и мы не будем останавливаться на этом вопросе.
Необходимо помнить, что при подозрении на лимфому надо обязательно проводить уреазный тест с множественными биопатами из различных отделов желудка т.к. выявление НР значительно влияет на дальнейшую тактику. При отрицательном результате эндоскопического тестирования необходим серологический тест.
В установлении стадии процесса важнейшую роль играет эндоскопическое УЗИ. Лимфома выглядит как диффузная гипоэхогенное образование. Например выявление такой картины под обнаруженным эндоскопически изъязвлением значительно облегчает диагностику. Разработана классификация лимфом по глубине поражения согласно данным этого метода [6].
- Т1а — поверхностный слой слизистой: в пределах первого (гиперэхогенного) слоя.
- Т1b — глубокие слои слизистой: в пределах второго (гипоэхогенного) слоя.
- Т2 — подслизистый слой: в пределах третьего (гиперэхогенного) слоя.
- Т3 — выходит за пределы подслизистого слоя: включает четвертый слой (мышечный) и пятый (сероза).
Определенную роль в диагностике распространенности лимфомы играет МРТ и КТ. Как будет сказано ниже, глубина инвазии играет определяющую роль в выборе метода лечения лимфом.
Лечение
Основой лечения ограниченных слизистой и подслизистым слоем (стадия EI1) MALT-ом является эррадикационная терапия. Множество исследований подтвердило полную регрессию опухолей при таком подходе в 50-100 % случаев [11]. Назначается стандартный тип терапии эффективность которого проверяется через 1-2 месяца, при отсутствии эррадикации необходимы повторные курсы (конечно с использованием других схем). Некоторые авторы достигали 100 % результата после терапии первой линии [8], некоторые добивались эррадикации в 79,2 % после первого, 12,5 % после второго и 6, 2 % после третьего курсов, у одного из 48 пациентов (2, 1 %) эррадикации достигнуто не было [7]. Интересно отметить, что в последнем исследовании полная ремиссия лимфомы через 6 месяцев была достигнута у 28 пациентов, частичная у 5 и отсутствие результата у 15 больных .
Что касается скорости регрессии опухоли поле такого лечения то немецкие исследователи на основе лечения 120 больных через 48 месяцев получили полную ремиссию в 81 % наблюдений, частичную в 9 % и отсутствие ответа в 10 % случаев [11]. Т.е. надо помнить, что процесс регрессии достаточно долог. Для отслеживания этого процесса рекомендуется выполнять эндоскопическое исследование и биопсию каждые 6 месяцев.
MALT-омы высокой степени злокачественность или с инвазией глубже подслизистого слоя или с неэффективной эррадикацией или без ответа на нее должны лечиться с помощью радиационной или химиотерапии или хирургически. Применяется и комбинированная терапия. Но это удел онкологов и хирургов.
Онкология. ПС. Первичное поражение желудка при Беркиттоподобной лимфоме. +
Первичное поражение желудка при Беркиттоподобной лимфоме. Описание двух клинических случаев.
Е.А. Барях, Е.Е. Звонков, А.У. Магомедова, С.К. Кравченко, А.М. Кременецкая, Т.Н. Обухова, И.Б. Капланская, Р.С. Самойлова, В.А. Махиня, В.С. Шавлохов, Б.Б. Красильникова, Е.К. Егорова, К.И. Данишян.
Гематологический Научный Центр, РАМН, г. Москва (директор — академик А.И.Воробьев)
Введение.
Первичные лимфатические опухоли составляют около 5 % всех злокачественных новообразований желудка. Это самые частые, после аденокарциномы, опухоли желудка [1]
Согласно ВОЗ классификации, в гетерогенном составе лимфатических опухолей желудка у взрослых доминирует диффузная В-крупноклеточная лимфосаркома и значительно реже В-зрелоклеточная лимфоцитома из клеток маргинальной зоны (МАЛТ лимфома). Остальные лимфатические опухоли в желудке встречаются казуистически редко, представляя собой значительные трудности в диагностике и лечении. К ним относится и лимфома Беркитта с первичным поражением желудка [2,3].
В классическом варианте лимфома Беркитта — это клинически крайне агрессивная В-клеточная лимфосаркома, с характерной морфологической, иммунофенотипической, цитогенетической характеристикой. Спорадический вариант лимфомы Беркитта, в подавляющем числе случаев, встречается в детском и подростковом возрасте с экстранодальным вовлечением органов брюшной полости. Характерны быстрый, агрессивный рост и большая масса опухоли на момент диагностики, ранняя тенденция к диссеминации и вовлечению ЦНС. В стандартной ситуации, при получении достаточного количества материала, не вызывает трудностей обнаружение в цитологических препаратах характерных мономорфных саркомных клеток с базофильной, вакуолизированной цитоплазмой, а гистологически макрофагального «звездного неба». Фенотипически это В-зрелые клетки центра фолликула с крайне высокой пролиферативной активностью, иногда достигающей 100%. Диагноз становится окончательным при проведении цитогенетического исследования и обнаружения «знаковых» транслокаций связанных с перестройкой гена с-myc (t(8;14)(q24;q32), реже t(2;8)(p12;q24) и t(8;22)(q24;q11)). Несмотря на агрессивное течение, при проведение адекватной полихимиотерапии большинство больных выздоравливает. Только хирургическая резекция первичного очага или лучевая терапия, без проведения полихимиотерапии, малоэффективны [4].
Сложнее ситуация обстоит при «атипичной, беркиттоподобной» морфологической картине опухоли, когда цитологически и гистологически лимфома Беркитта трудно отличима от диффузной В-крупноклеточной лимфосаркомы, а проведение качественного фенотипического и цитогенетического исследования не доступно. Применение в этих случаях курса полихимиотерапии по схеме СНОР — «золотого стандарта» в лечении диффузной В-крупноклеточной лимфосаркомы, приводит к «предлечиванию» опухоли и тяжелым последствиям [5,6].
Следует отметить клинико-диагностические особенности первичного поражения желудка лимфомой Беркитта. Чаще клинические проявления дебютируют в виде острой хирургической патологии — желудочного кровотечения, перфорации желудка или признаков непроходимости [7,8]. При рентгенологическом и эндоскопическом исследовании выявляется массивное инфильтративно-язвенное опухолевое поражение желудка, а ургентность ситуации и «традиционный» онкологический подход диктуют проведение тяжелых, калечащих и нерадикальных оперативных вмешательств. Полученный в «ургентных» условиях биопсийный материал не подвергается не только иммунофенотипическому и цитогенетическому анализу, но и в большинстве случаев даже цитологическому исследованию. В дальнейшем, качество использованного парафина не позволяет провести адекватное гистохимическое исследование, а часто единственный удаленный «очаг» опухоли и классический гистологический диагноз «лимфома желудка» ставят гематолога в тупик.
Малый объем биопсийного материала, получаемый при проведении стандартной эндоскопической биопсии, также затрудняет диагностику. Необходимое в этих случаях проведение множественных, иногда повторных биопсий или эндоскопических резекций слизистой желудка для качественного цитологического, гистологического, фенотипического и кариологического исследования традиционно не применяются.
Описанные ниже два клинических случая в полной мере отражают сложности диагностики и лечения этой редкой патологии.
Описание клинических случаев.
Случай 1. Больная С-o. 27 лет, в экстренном порядке была госпитализирована в одну из городских больниц г. Москвы с признаками желудочного кровотечения. До поступления в клинику, в течение шести месяцев получала противоязвенную терапию по поводу язвы желудка. При эндоскопическом исследовании выявлено обширное инфильтративно-язвенное поражение антрального отдела желудка с признаками незначительного продолжающегося кровотечения. По результатам гистологического исследования биоптатов слизистой установлен диагноз недифференцированного рака. Больной была выполнена субтотальная резекция желудка по Бильрот-II с удалением лимфоузлов в области печеночно-двенадцатиперстной связки и по ходу левой желудочной артерии. Макроскопически в области угла желудка на задней стенке и в антральном отделе на передней стенке два опухолевых образования размером 6 и 5 см с изъязвлениями в центре. При гистологическом исследовании установлен диагноз «лимфома желудка». Цитологическое, иммунофенотипическое и цитогенетическое исследования не проводились.
При поступлении в нашу клинику состояние больной удовлетворительное, дефицит массы тела (рост 185 см, вес 60 кг). Не выявлено признаков увеличения миндалин, периферической лимфоаденопатии, гепатоспленомегалии.
В общем анализе крови: признаки умеренной железодефицитной анемии Нb 100г/л, эр.3.8 . 1012 /л, л. 4.5 109 /л, с.24%, лимф.59%, мон.17%, тр.379.109/л, СОЭ 29 мм/час. Биохимический анализ крови в норме, уровень ЛДГ 293 ед/л (норма до 480). Данные компьютерной томографии грудной и брюшной полости без особенностей. При ультразвуковом исследовании выявлено незначительное количество жидкости в малом тазу. Осмотр гинеколога патологии в области малого таза не выявил. При пересмотре гистологических препаратов резецированного желудка выявлена диффузная инфильтрация стенки желудка лимфоидными клетками, в основном небольшого размера (рис.1). Иммуногистохимически все опухолевые клетки В-клеточной природы (СD 20+, CD 45 RO-, MB+, CD23-,CD5-, CD10-, cyclin D1-, bcl2-), с высокой пролиферативной активностью (много РСNA позитивных клеток) (рис.2). Заключительный диагноз гистолога: МАЛТ лимфома желудка с трансформацией в диффузную В-крупноклеточную лимфосаркому с высокой пролиферативной активностью.
Больной начата терапия по схеме СНОР-21 (циклофосфан, доксорубицин, винкристин, преднизолон) амбулаторно. Однако на второй день перерыва, больная поступила в хирургическое отделение нашей клиники с картиной острого живота. При осмотре выявлена выраженная болезненность внизу живота с сомнительными перитонеальными знаками, кровянистые выделения из половых путей. При повторном ультразвуковом исследовании позади матки многокамерное образование размерами 8х5х7 см с мелкодисперсным содержимым. При экстренной лапароскопии в малом тазу умеренное количество крови со сгустками, оба яичника увеличены в размерах до 8 см. При срочном гистологическом исследовании биоптатов яичника — картина лимфосаркомы. Учитывая массивную опухолевую инфильтрацию яичников с признаками кровотечения в брюшную полость и угрозу перитонита, больной выполнена двухсторонняя овариоэктомия с дренированием брюшной полости. Проведено цитологическое, гистологическое, фенотипическое и цитогенетическое исследование ткани яичников. В цитологических препаратах основную массу представляют лимфоидные клетки небольших размеров с омоложенным хроматином круглых мономорфных ядер, узкой базофильной цитоплазмой с признаками вакуолизации, большое число митозов, разрушенных макрофагов (рис.3). В гистологических препаратах ткань яичников полностью замещена плотной инфильтрацией мономорфными лимфоидными клетками средних размеров, большое число макрофагов с характерной картиной «звездного неба» (рис.4). Фенотипически все лимфоидные клетки — зрелые В-лимфоциты (СD 20+, CD10+, µ-цепь+) с высокой пролиферативной активностью (Ki 67+ в 100% клеток) (рис.5). При цитогенетическом исследовании выявлена транслокация (8;14) (q24;q32). Диагноз лимфомы Беркитта стал очевиден.
Послеоперационный период протекал без осложнений. На третий день после операции начата полихимиотерапия. Больная получила еще 4 курса интенсивной полихимиотерапии по программе NHL-BFM-90 (блоки А-С-А-С использованием высоких доз метотрексата и цитозара, доксорубицина, винкристина, ифосфамида, циклофосфана, вепезида, преднизолона), предложенной для терапии зрелого В-лимфобластного лейкоза и лимфомы Беркитта. Получена полная ремиссия заболевания, которая сохраняется до настоящего времени в течение 14 месяцев.
Случай 2. Больная С-a, 15 лет переведена к нам из другой клиники с направительным диагнозом: Первичная диффузная В-крупноклеточная лимфосаркома желудка с вовлечением лимфоузлов брюшной полости, состояние после 4-х курсов полихимиотерапии по схеме СНОР, прогрессия заболевания. По данным выписки заболела остро, первые жалобы на выраженные боли в эпигастрии, рвоту. По результатам гастроскопии у больной выявлено массивное инфильтративно-язвенное поражение проксимальных отделов желудка, кардии, дистальных отделов пищевода. Проведено гистологическое и цитологическое исследование биоптатов опухоли. В отпечатках гастробиоптата обнаружены небольшие скопления мономорфных клеток с компактными ядрами и узким ободком цитоплазмы. Дифференциальный диагноз проводился между лимфомой и недифференцированным раком. В гистологии слизистая инфильтрирована лимфоидными клетками с разрушением желез и поверхностного эпителия. Инфильтрат неоднороден: преобладают крупные клетки с узким ободком цитоплазмы, светлыми ядрами округлой формы, встречаются лимфоидные клетки средних размеров и значительное количество клеток типа малых лимфоцитов. Проведено гистохимическое исследование: реакция клеток опухоли отрицательна на панцитокератин, но положительна на общий лейкоцитарный антиген, СD 79+, СD 20 +, CD3-, единичные Кi 67 положительные клетки. Выявлено обсеменение Helicobacter pylori. Установлен диагноз: МАЛТ лимфома желудка c признаками трансформации в диффузную В-крупноклеточную лимфосаркому. Больной проведена антихеликобактерная терапия (де-нол, париет, клацид, амоксиклав, трихопол). Отмечено снижение болевого синдрома, однако при неоднократных контрольных гастроскопиях выявлена отрицательная динамика. По данным магнитно-резонансной томографии грудной клетки и брюшной полости выявлена незначительная спленомегалия (размеры селезенки 5 х 11х 14 см), массивное утолщение стенок желудка, увеличение лимфоузлов брюшной полости и средостения (рис.6). Обращал внимание повышенный уровень ЛДГ 800 ед/л (норма до 480). Больной проведено 2 курса полихимиотерапии по схеме СНОР-21. Эндоскопической динамики не получено, отмечен рост ЛДГ до 1267 ед/л. Проведено еще 2 курса СНОР-21, в динамике затруднение при глотании, неукротимая рвота, повышение температуры тела до 40С, прогрессирующая слабость и похудание, рост ЛДГ. С клиникой частичной кишечной непроходимости, на фоне прогрессии опухоли, переведена к нам в клинику.
При поступлении состояние тяжелое, тяжелая опухолевая интоксикация, дисфагия, неукротимая рвота. При осмотре в эпигастрии пальпируется малоподвижная, болезненная опухоль диаметром около 10 см. В общем анализе крови: Нb 97 г/л, эр.3.8 . 1012 /л, л. 2.8 109 /л, с.53%, лимф.28%, мон.17%, тр.255.109/л, СОЭ 50 мм/час. В биохимическом анализе крови повышение уровня ЛДГ до 6095 ед/л. При гастроскопии выявлена опухолевая инфильтрация и деформация кардиального отдела желудка, с затрудненной проходимостью для эндоскопа, которая продолжалась до антрального отдела. В области тела по передней стенке определялась блюдцеобразная язвенная поверхность размерами 6 х 7 см с налетом фибрина. В гастробиоптате массивная инфильтрация полиморфными лимфоидными саркомными клетками, много митозов, выраженная макрофагальная реакция (рис.7). В отпечатках лимфоидные клетки разных размеров, много крупных саркомных клеток с омоложенным хроматином, вакуолизированной, базофильной цитоплазмой (рис.8). При иммуногистохимическом исследовании опухолевые клетки СD 20+, 79а+, CD 10+, bcl6+ с высокой пролиферативной активностью (Ki67 100%). Дальнейшая терапия проводилась по протоколу NHL BFM для лимфомы Беркитта и беркиттоподобной лимфомы. Проведено 4 блока (А-В-А-С), последний с добавлением ритуксимаба (4 введения по 375 мг/м.кв). На этой терапии удалось получить только кратковременный эффект, в перерыве быстрый рост опухоли в брюшной полости, двухсторонний опухолевый плеврит. При цитологическом исследовании плевральной жидкости выявлены характерные для Беркиттоподобной лимфомы саркомные клетки с базофилией и вакуолизацией цитоплазмы (рис.9). После проведения цитогенетического исследования этих клеток выявлена транслокация t(8;14)(q24;q32). Больная погибла от прогрессии опухоли через 8 месяцев от начала заболевания.
Обсуждение.
Таким образом, лимфома Беркитта с первичным поражением желудка — это сложная и очень «коварная» клиническая задача, ошибка в решении которой может стоить жизни. Редкая встречаемость, неспецифическая клиническая картина, различная степень атипии опухолевых клеток и обычно небольшой объем полученного при эндоскопическом исследовании материала позволяют лимфоме Беркитта успешно скрываться под маской недифференцированной аденокарциномы или диффузной В-крупноклеточной лимфосаркомы. Небольшие размеры и «зрелый вид» опухолевых клеток в гистологических препаратах ошибочно заставляют думать гистолога о лимфоцитоме желудка. Поэтому в первом случае ошибочно выполнена заведомо нерадикальная резекция желудка, а вторая больная получила «традиционную» для лимфосаркомы полихимиотерапию по схеме СНОР, которая оказалась фатальной. Проведение качественного иммуногистохимического и цитогенетического исследований, которые могут помочь правильно решить эту задачу, к сожалению, не доступны большинству клиник.
Однако ситуация становится небезнадежной при знании некоторых особенностей «клинического почерка» лимфомы Беркитта, а выполнение ряда диагностических требований позволяет поставить правильный диагноз даже в отсутствии мощной лабораторной службы. Прежде всего, обращает внимание молодой возраст больных, распространенное поражение желудка и быстрый и агрессивный рост опухоли, связанный с крайне высокой пролиферативной активностью. Все это не характерно для аденокарциномы желудка. Обычно высокий уровень лактатдегидрогеназы также заставляет думать о лимфоидном происхождении опухоли. Любая эндоскопическая биопсия обязательно должна сопровождаться цитологическим исследованием, которое в течение часа может помочь поставить правильный диагноз. Трудно представить себе любую другую клиническую ситуацию, кроме лимфомы Беркитта, где цитология может оказаться более показательной, уместной и необходимой. Уникальная показательность опухолевых клеток, приведенных в наших цитологических иллюстрациях, не сложна для диагностики любому врачу. Большое количество митозов, как в цитологических препаратах, так и в кажущихся «зрелоклеточными» лимфоидных инфильтратах в гистологических препаратах, должны помочь окончательно исключить медленно пролиферирующую лимфоцитому желудка (МАЛТ лимфому). Надо заметить, что последняя практически не встречается у больных моложе 30 лет [9].
Заподозрив диагноз лимфомы Беркитта, оптимально направить больного в специализированный гематологический стационар для дообследования и проведения интенсивной полихимиотерапии. Использование последней самостоятельно возможно только при мощной трансфузионной и антибактериальной поддержке, наличия отделения гемодиализа и развитой реанимационной службы.
При «беркиттоподобной» морфологии (ситуации, когда цитологически и гистологически лимфома Беркитта трудноотличима от диффузной крупноклеточной лимфосаркомы) и невозможности провести гистохимическое и цитогенетическое исследования, рационально у молодых больных использовать интенсивные программы полихимиотерапии, избегая риска необратимого «предлечивания» опухоли СНОР-подобными курсами.
