Ультразвуковая диагностика | РЕАЛМЕД
Ультразвуковая диагностика – распознавание патологических изменений органов и тканей организма с помощью ультразвука. Основана на принципе эхолокации — приёме сигналов посланных, а затем отражённых от поверхностей раздела тканевых сред, обладающих различными акустическими свойствами.
Метод ультразвуковой диагностики широко распространён во всём мире, благодаря его безопасности, безвредности и высокой информативности.В настоящее время ультразвуковая диагностика стала всеобъемлющей, часто первичной, скрининговой и, в некоторых случаях, окончательной методикой диагностики, а порой, даже, единственной в постановке диагноза.
Ультразвуковое исследование (эхография, сонография) относится к неионизирующим методам исследования. Благодаря простоте выполнения, безвредности, высокой информативности оно получило широкое распространение в клинической практике. В ряде случаев ультразвукового исследования бывает достаточно для установления диагноза, в других — ультразвук используется наряду с прочими (рентгенологическими, радионуклидными) методами.
Ультразвуковые волны легко распространяются в упругих средах и отражаются на границе различных слоев в зависимости от изменения акустического сопротивления среды. Чем больше акустическое сопротивление исследуемой ткани, тем интенсивнее она отражает ультразвуковые сигналы, тем светлее исследуемый участок выглядит на сканограмме. Отражение участком ткани ультразвуковых сигналов сильнее, чем в норме, определяют терминами «повышенная эхогенность», или «усиленная эхоструктура». Наибольшей эхогенностью обладают конкременты желчных путей, поджелудочной железы, почек и др. Их акустическое сопротивление может быть настолько велико, что они совершенно не пропускают ультразвуковые сигналы, полностью отражая их. На сканограммах такие образования имеют белый цвет, а позади них располагается черного цвета «акустическая дорожка», или тень конкремента, — зона, в которую сигналы не поступают. Жидкость (например, заполняющая кисты), обладающая низким акустическим сопротивлением, отражает эхосигналы в небольшой степени. Такие зоны с пониженной эхогенностью выглядят на сканограммах темными. Поскольку ткани человеческого организма (за исключением костной и легочной) содержат большое количество воды, они легко проводят ультразвуковые волны и являются хорошим объектом для исследования с помощью ультразвука. Газовая среда не проводит ультразвуковые волны. Этим объясняется малая эффективность использования ультразвука при исследовании лёгких. Главным элементом ультразвукового прибора является преобразователь (датчик), который с помощью пьезоэлектрического кристалла преобразует электрический сигнал в звук высокой частоты (0,5—15 МГц). Этот же кристалл используется для приема отраженных луковых волн и их преобразования в электрические сигналы.
Такие зоны с пониженной эхогенностью выглядят на сканограммах темными. Поскольку ткани человеческого организма (за исключением костной и легочной) содержат большое количество воды, они легко проводят ультразвуковые волны и являются хорошим объектом для исследования с помощью ультразвука. Газовая среда не проводит ультразвуковые волны. Этим объясняется малая эффективность использования ультразвука при исследовании лёгких. Главным элементом ультразвукового прибора является преобразователь (датчик), который с помощью пьезоэлектрического кристалла преобразует электрический сигнал в звук высокой частоты (0,5—15 МГц). Этот же кристалл используется для приема отраженных луковых волн и их преобразования в электрические сигналы.
Сканирование может быть линейным и секторным. Использование датчика с высокой скоростью сканирования (16—30 кадров в секунду) позволяет регистрировать движения органов в естественном временном режиме (реальном масштабе времени) В современных диагностических ультразвуковых приборах используются полутоновые дисплеи, на которых яркость световой точки пропорциональна интенсивности отраженного сигнала. Применяют также аппараты, снабженные ЭВМ, которые позволяют производить сканирование объекта с разных направлений (ультразвуковая компьютерная томография). Использование эффекта Допплера, заключающегося в изменении частоты отраженной ультразвуковой волны пропорционально скорости движения исследуемого объекта, позволило разработать приборы для исследования направления и скорости кровотока (допплерография).
Применяют также аппараты, снабженные ЭВМ, которые позволяют производить сканирование объекта с разных направлений (ультразвуковая компьютерная томография). Использование эффекта Допплера, заключающегося в изменении частоты отраженной ультразвуковой волны пропорционально скорости движения исследуемого объекта, позволило разработать приборы для исследования направления и скорости кровотока (допплерография).
Минимальная разрешающая способность современных ультразвуковых приборов, при которых исследуемые объекты различаются на экране как отдельные структуры, определяется расстоянием 1 мм. Глубина проникновения ультразвука в ткани организма обратно пропорциональна его частоте. С учетом этого созданы специализированные приборы, применяемые в офтальмологии, гинекологии и др.Ультразвуковые исследования обычно не требуют специальной подготовки. Исследование органов брюшной полости рекомендуется производить натощак, исследование женских половых органов, предстательной железы, мочевого пузыря осуществляют при наполненном мочевом пузыре.
С помощью ультразвукового исследования с достаточно высокой точностью выявляются различные объемные образования как внутренних органов, так и поверхностно расположенных тканей. Кисты обычно имеют вид округлых низкой акустической плотности или эхонегативных образований с четким наружным контуром, равномерно тонкой гладкой стенкой. Удаленный от датчика контур более четкий, непосредственно за ним паренхима органа выглядит более светлой по сравнению с другими её участками (так называемый эффект усиления).
Гематомы отличаются преимущественно нечетким контуром, неправильной формой, отсутствием стенки. Внутренняя структура имеет низкую, вплоть до эхонегативности, акустическую плотность. Наблюдается эффект усиления наиболее удаленной границы гематомы. При организации гематомы внутри нее могут определяться участки более высокой эхогенности, обусловленные сгустками крови и образованиями утолщенной стенки.
Абсцессы чаще бывают округлой или неправильной формы, контур их недостаточно четкий из-за реактивных изменений в окружающих тканях. Стенки абсцессов, как правило, неравномерно утолщены, внутренняя структура сниженной эхогенности, может иметь мелко- и крупнодисперсные включения, утолщенные перегородки, уровни расслоения жидких составных частей содержимого абсцесса. Стенками подпеченочных абсцессов являются петли кишечника и печень. Поддиафрагмальные абсцессы имеют вид полумесяца или овальную форму, часто сопровождаются реактивным выпотом в соответствующей плевральной полости, определяющимся как эхонегативное включение треугольной формы в области костно-диафрагмального синуса.
Стенки абсцессов, как правило, неравномерно утолщены, внутренняя структура сниженной эхогенности, может иметь мелко- и крупнодисперсные включения, утолщенные перегородки, уровни расслоения жидких составных частей содержимого абсцесса. Стенками подпеченочных абсцессов являются петли кишечника и печень. Поддиафрагмальные абсцессы имеют вид полумесяца или овальную форму, часто сопровождаются реактивным выпотом в соответствующей плевральной полости, определяющимся как эхонегативное включение треугольной формы в области костно-диафрагмального синуса.
Опухоли имеют различную акустическую плотность и форму. У злокачественных опухолей часто наблюдаются неровность контура, неоднородность внутренней структуры, эхонегативные участки, обусловленные некрозом или кровоизлияниями. Низкоэхогенные опухоли, как правило, не имеют эффекта усиления наиболее удаленной стенки.
Более эффективной, чем рентгеновская, является ультразвуковая диагностика инородных тел мягких тканей, позволяющая выявить и так называемые рентгенонегативные инородные тела.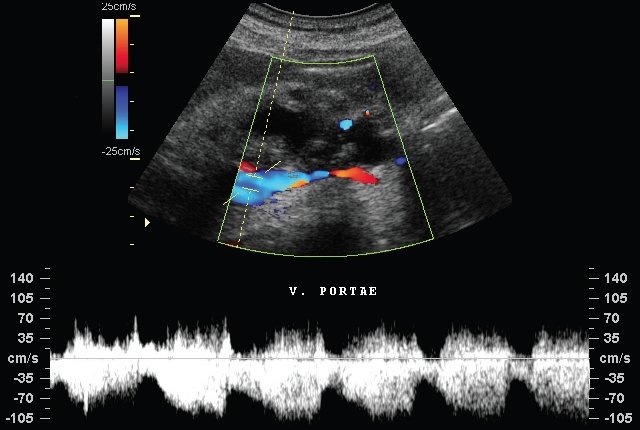 Поскольку инородные тела обычно имеют высокую акустическую плотность, они имеют вид образований повышенной эхогенности, часто с акустической тенью.
Поскольку инородные тела обычно имеют высокую акустическую плотность, они имеют вид образований повышенной эхогенности, часто с акустической тенью.
Ультразвуковая диагностика позволяет дифференцировать различную сосудистую патологию. В норме артериальные сосуды имеют в поперечнике вид четко очерченных округлых пульсирующих эхонегативных образований, венозные — форму вытянутого эллипса, при этом пульсация отмечается лишь у полых вен. На продольных сканограммах сосуды изображаются в виде двух параллельных полос повышенной эхогенности.При тромбозе или тромбоэмболии артериального сосуда в его просвете обнаруживается образование низкой эхогенности, дистальнее которого отсутствует или резко снижена пульсация сосуда.
При тромбозе венозного сосуда в результате нарушения оттека вена до места тромбоза приобретает в поперечнике округлую форму, увеличивается ее диаметр, при тромбозе полой вены исчезает пульсация. За тромбом вена может быть в спавшемся состоянии.
Аневризмы артерий при ультразвуковом следовании определяются как пульсирующие эхонегативные или с пониженной эхогенностью образования, имеющие связь с артериальным сосудом.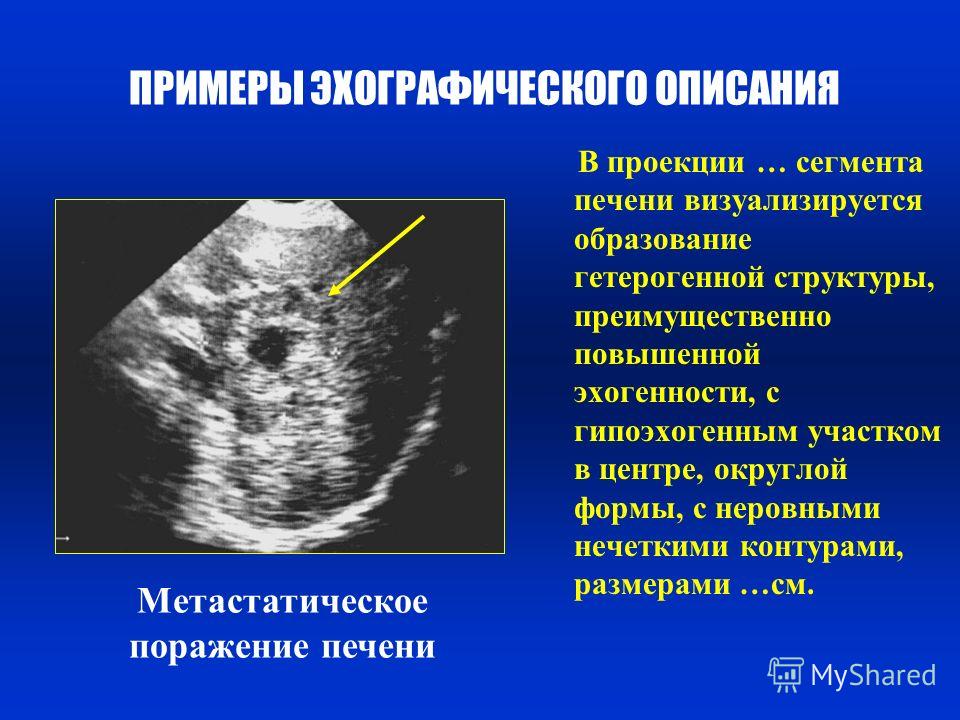 Внутри аневризмы часто обнаруживаются пристеночные тромбы в виде участков более высокой эхогенности, а при применении аппаратуры с высокоразрешающей способностью в ряде случаев можно зарегистрировать турбулентные токи крови — участки с более высокой эхогенностью.Эхография, сонография и допплерография широко используются в диагностике заболеваний сердца. С помощью ультразвука можно определить систолический объем сердца, толщину миокарда, гемодинамические показатели, установить порок сердца, наличие перикардита и др. (см. Эхокардиография).
Внутри аневризмы часто обнаруживаются пристеночные тромбы в виде участков более высокой эхогенности, а при применении аппаратуры с высокоразрешающей способностью в ряде случаев можно зарегистрировать турбулентные токи крови — участки с более высокой эхогенностью.Эхография, сонография и допплерография широко используются в диагностике заболеваний сердца. С помощью ультразвука можно определить систолический объем сердца, толщину миокарда, гемодинамические показатели, установить порок сердца, наличие перикардита и др. (см. Эхокардиография).
В пульмонологии ультразвук используют для выявления жидкости в плевральных полостях. Она имеет вид эхонегативных зон над диафрагмой или между грудной стенкой и легкими. При длительном существовании гидроторакса отмечаются утолщение листков плевры, тонкие спайки, перегородки. При эмпиеме плевры участок пониженной эхогенности имеет ограниченный характер. Он окружен толстой капсулой с нечеткими неровными контурами, отмечается резкое утолщение листков плевры, в плевральной полости видны утолщенные малоподвижные перегородки.
Использование методов УЗД позволяет получить важную информацию о состоянии органов брюшной полости и забрюшинного пространства, щитовидной железы и др.
Щитовидная железа в норме на сонограммах имеет мелкозернистое строение. При диффузном увеличении щитовидной железы различной этиологии можно заподозрить аутоиммунную природу заболевания на основании неоднородности эхоструктуры железы. Кисты и опухоли железы имеют типичное для этих образований изображение. Дифференцировать злокачественную опухоль и аденому щитовидной железы на основании эхограммы затруднительно.
Печень в норме представлена однородной слабоинтенсивной эхоструктурой, в паренхиме определяются сосуды и желчные протоки — образования более высокой акустической плотности. При циррозе печени эхогенность паренхимы становится неоднородной из-за появления очагов более высокой акустической плотности, контуры печени — неровными; может определяться свободная жидкость в брюшной полости (асцит) в виде зон с пониженной эхогенностью, увеличиваются диаметр воротной вены, селезенка. При стеатозе отмечается усиление эхоструктуры, обусловленное увеличением печеночных долек в результате отложения в них жира. Характерным для эхинококковых кист являются наличие перегородок, характеризующихся усилением эхоструктуры, а также очаги обызвествления как в стенке, так и внутри кисты.
При стеатозе отмечается усиление эхоструктуры, обусловленное увеличением печеночных долек в результате отложения в них жира. Характерным для эхинококковых кист являются наличие перегородок, характеризующихся усилением эхоструктуры, а также очаги обызвествления как в стенке, так и внутри кисты.
Желчный пузырь в норме имеет удлиненную форму, размеры в пределах 10×4 см, толщину стенок, не превышающую 0,3 см. Содержимое желчного пузыря у здорового человека имеет эхонегативную структуру. Ультразвуковое исследование желчного пузыря позволяет диагностировать врожденные аномалии (двойной желчный пузырь, дивертикул, наличие перегородки и др.), опухоли и холестериновые полипы в виде эхопозитивных образований средней или высокой плотности, исходящих из стенки органа, конкременты, воспалительные изменения, проявляются утолщением стенки (свыше 0,3 см), а при длительном процессе уплотнением, сопровождающимся усилением ее эхоструктуры.
Сонография является наиболее достоверным методом диагностики подпеченочной желтухи. Для выявления локализации и характера препятствия исследование рекомендуется проводить на приборах, работающих в реальном масштабе времени. Уровень блока (как вне-, так и внутрипеченочного) можно определить по расширению желчных путей (симптомы «двустволки» и «трехстволки»). Признаком механической желтухи может служить также расширенный желчный пузырь — так называемый ультразвуковой симптом Курвуазье. Сонографические признаки подпеченочной желтухи можно использовать при дифференциальной диагностике ее с печеночной, при которой расширения желчных путей не наблюдается.
Для выявления локализации и характера препятствия исследование рекомендуется проводить на приборах, работающих в реальном масштабе времени. Уровень блока (как вне-, так и внутрипеченочного) можно определить по расширению желчных путей (симптомы «двустволки» и «трехстволки»). Признаком механической желтухи может служить также расширенный желчный пузырь — так называемый ультразвуковой симптом Курвуазье. Сонографические признаки подпеченочной желтухи можно использовать при дифференциальной диагностике ее с печеночной, при которой расширения желчных путей не наблюдается.
Поджелудочная железа по акустическим свойствам ткани близка к печени. При остром панкреатите отмечаются увеличение органа, ослабление эхоструктуры, плохая визуализация селезеночной (проходя вдоль задневерхней поверхности железы) и воротной вен. Признаками хронического панкреатита служат увеличение органа, неровность, иногда размытость контуров, неоднородное усиление эхоструктуры, расширение панкреатического протока, образование псевдокист в виде зон с пониженной эхогенностью. Селезёнка на сканограмме в норме имеет полулунную форму, гомогенную эхоструктуру, в отличие от печени содержит меньше эхопозитивных включений. Исследование применяют при спленомегалии с целью обнаружения причины увеличения органа — опухоли, кисты, гематомы и др.
Селезёнка на сканограмме в норме имеет полулунную форму, гомогенную эхоструктуру, в отличие от печени содержит меньше эхопозитивных включений. Исследование применяют при спленомегалии с целью обнаружения причины увеличения органа — опухоли, кисты, гематомы и др.
Ультразвуковое исследование почек проводят при подозрении на аномалии развития, закрытое повреждение, патологические процессы; показаниями к У. д., кроме того, служат стойкая артериальная гипертензия, макро- и микрогематурия.
К ультразвуковым признакам аплазии почки относятся отсутствие акустических структур органа с одной стороны при обычно компенсаторном его увеличении с противоположной. Удвоение почки характеризуется наличием двойного акустического сигнала чашечно-лоханочного комплекса с одной стороны. Большое значение при удвоенной почке имеет оценка степени расширения верхней и нижней лоханок. С наибольшими трудностями сталкиваются при ультразвуковом исследовании дистопированных почек. При этом для получения лучшего изображения почечных структур со стороны передней брюшной стенки необходимы подготовка кишечника и достаточное наполнение мочевого пузыря. Большую роль сонография играет в диагностике поликистоза почек, который устанавливается практически в 100% случаев (множественные эхонегативные зоны в паренхиме органа). При этом определяют размеры и расположение кист, состояние паренхимы и чашечно-лоханочной системы.Травма почки с нарушением целостности почечной паренхимы и наличием интра- или паранефральной гематомы всегда сопровождается нарушениями строения и плотности тканей, что находит отражение в изменении эхоструктуры органа.
Большую роль сонография играет в диагностике поликистоза почек, который устанавливается практически в 100% случаев (множественные эхонегативные зоны в паренхиме органа). При этом определяют размеры и расположение кист, состояние паренхимы и чашечно-лоханочной системы.Травма почки с нарушением целостности почечной паренхимы и наличием интра- или паранефральной гематомы всегда сопровождается нарушениями строения и плотности тканей, что находит отражение в изменении эхоструктуры органа.
Важное значение сонография имеет в диагностике острого и хронического нарушения пассажа мочи по верхним мочевым путям, признаками которого являются расширения чашечно-лоханочного комплекса и верхнего отдела мочеточника. Результаты исследования не зависят от функционального состояния органа и позволяют получать информацию при всех формах обструкции верхних мочевых путей. Признаками почечных камней размером более 0,4–0,5 см независимо от их химического состава являются характерные для конкрементов участки повышенной эхогенности и «акустические дорожки».
При выявлении воспалительных заболеваний большую роль играет определение размеров почек, толщины паренхимы, состояния чашечно-лоханочной системы. При туберкулезе почки исследование позволяет уточнить стадию и форму заболевания, диагностировать туберкулезный пиелонефроз. Крупные участки с неоднородной эхоструктурой, менее эхогенные по сравнению с окружающей паренхимой в сочетании с деформацией наружных контуров почки в этой области характерны для карбункула почки. Образование округлой формы с однородным содержимым пониженной эхогенности — признак абсцесса. Пункция под ультразвуковым контролем позволяет провести дифференциальный диагноз абсцесса с кистой почки. О нарушении почечной гемодинамики можно судить по результатам допплеросонографии.
Одним из наиболее частых показаний к ультразвуковому исследованию почек является дифференциальная диагностика объемных образований (опухолей, кист). К необходимым параметрам, определяемым посредством сонографии при опухоли почки, относятся размеры и объем опухоли, ее расположение, прорастание в соседние органы; обязательным также является исследование нижней полой и почечной вен с целью обнаружения опухолевого тромба.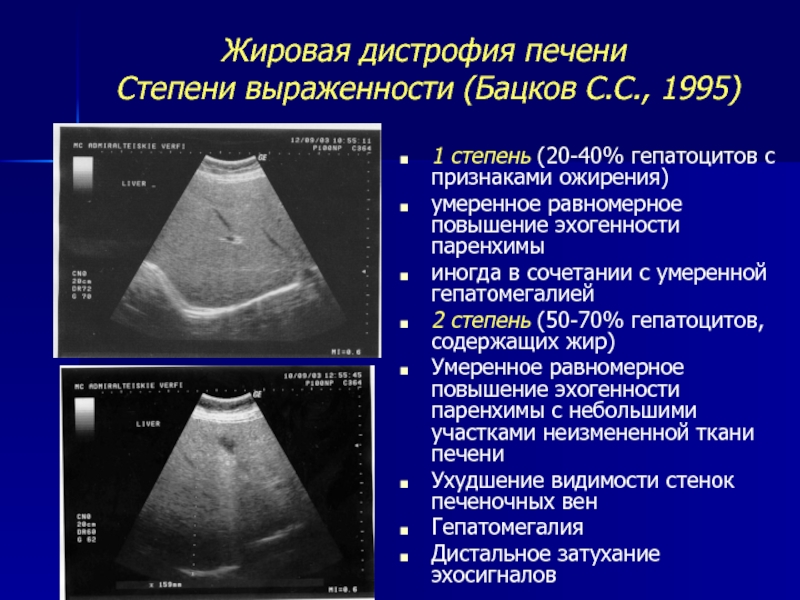 Опухоль верхнего сегмента почки, особенно при прорастании ее капсулы, иногда бывает трудно дифференцировать с опухолью надпочечника. В этом случае биопсия под ультразвуковым контролем и ангиографическое исследование позволяют уточнить диагноз.
Опухоль верхнего сегмента почки, особенно при прорастании ее капсулы, иногда бывает трудно дифференцировать с опухолью надпочечника. В этом случае биопсия под ультразвуковым контролем и ангиографическое исследование позволяют уточнить диагноз.
У. д. используют также при динамическом наблюдении за трансплантированной почкой (ее размерами, толщиной коркового и мозгового слоев, состоянием паренхимы, почечных сосудов и окружающих тканей) с целью выявления реакции отторжения, а также осложнений посттрансплантационного периода таких как гематома, абсцесс, лимфоцеле, мочевой затек и др. Ее, кроме того, применяют для наблюдения за эффективностью лечения, например при консервативной терапии мочекаменной болезни.В урологической практике широко применяется также ультразвуковое исследование мочевого пузыря, предстательной железы, яичек и их придатков, мочеиспускательного канала. Мочевой пузырь исследуется в наполненном состоянии, интенсивность изображения на сканограмме соответствует интенсивности изображения других структур, содержащих жидкость, — лоханок, почечных кист.
Показаниями к ультразвуковому исследованию мочевого пузыря являются макро- и микрогематурия, подозрение на новообразование, конкременты, дивертикулы, повреждения мочевого пузыря, кистозные образования и опухоли мочевого протока. При подозрении на опухоль оцениваются объем мочевого пузыря, форма, конфигурация, симметричность, целостность послойного строения его стенок. С помощью ультразвука устанавливают локализацию опухоли, форму, размеры, степень инвазии, а также наличие обструкции верхних мочевых путей и метастазов в печени. При неинвазивных опухолях мочевой пузырь симметричен. При инвазии опухоли в мышечный слой нарушается симметричность мочевого пузыря и появляются дефекты в его стенке, вплоть до прерывистости в основании опухоли в случае распространения опухоли а паравезикальные ткани. Камни мочевого пузыря размерами более 0,4 см имеют ту же ультразвуковую картину, что и конкременты любой другой локализации; кроме того, важным дифференциально-диагностическим признаком является смещаемость камня при изменении положения тела больного. Дивертикулы мочевого пузыря имеют характерную картину дополнительной полости, наполненной жидкостью, рядом с мочевым пузырем. Важными показателями, оцениваемыми при ряде заболеваний мочевого пузыря и предстательной железы, сопровождающихся инфравезикальной обструкцией, являются наличие остаточной мочи и ее количество. При травматических повреждениях мочевого пузыря в некоторых случаях удается выявить наличие мочевого затека в паравезикальном пространстве (напоминает дивертикул либо визуализируется, как зона пониженной эхогенности на фоне окружающей клетчатки). Преимуществом ультразвукового исследования перед восходящей цистографией а этом случае является отсутствие необходимости катетеризации и введения жидкости в мочевой пузырь.
При оценке предстательной железы учитывают ее размеры, симметричность, форму, выраженность капсулы, эхоструктуру паренхимы, а также состояние перипростатического венозного сплетения. При использовании датчиков линейного сканирования измеряют каждую долю в переднезаднем и верхненижнем направлениях, с помощью датчиков секторного сканирования получают максимальные поперечный и верхненижний размеры. Более информативным параметром является объем предстательной железы, в т.ч. каждой ее доли. О симметричности железы лучше судить по данным, полученным с помощью датчика секторного сканирования: ориентиром для оценки симметрии служит уретра; изображение нормальной предстательной железы имеет вид треугольника, разделенного уретрой на равные части. Асимметрия характерна для рака предстательной железы, реже для аденомы. Оценка состояния капсулы важна для диагностики стадии рака предстательной железы (инвазия капсулы либо ее полное прорастание). Изменения эхоструктуры оцениваются лишь в совокупности с другими признаками патологии органа. Однородная эхоструктура, характерная для нормальной предстательной железы, может встречаться и при ее воспалительных заболеваниях. Воспаление может сопровождаться диффузными изменениями в виде зон повышенной эхогенности без четких границ, не превышающих эхогенность капсулы. Очаговые изменения в виде зон повышенной эхогенности, равной (либо превышающей) эхогенности капсулы предстательной железы, могут наблюдаться как при воспалительных процессах, так и при наличии конкрементов в органе (в последнем случае ниже зоны повышенной эхогенности определяется характерная «акустическая дорожка»). Зоны пониженной эхогенности (иногда имеют четкие границы) могут соответствовать местам скопления жидкости, что наблюдается, например, при остром простатите в фазе формирования абсцесса. Гипоэхогенные зоны, особенно если они расположены по периферии органа, подкапсульно, часто могут быть обусловлены раком предстательной железы. В этих случаях необходимо особенно тщательно оценить симметричность предстательной железы, состояние капсулы над зоной разрежения, а также ровность контуров.Перипростатическое венозное сплетение при использовании датчика секторного сканирования визуализируется в виде округлых с признаками наличия жидкости образований по бокам от верхушечной части предстательной железы. Датчик линейного сканирования позволяет визуализировать сплетение в виде образований линейной формы по бокам от обеих долей органа. В случае резкого расширения вен перипростатического сплетения (при использовании датчика линейного сканирования) они могут выглядеть как круглые, овальные или неправильной формы образования (плоскость сечения проходит через гроздьевидно расширенные вены).Семенные пузырьки визуализируются тотчас над предстательной железой. При использовании датчика секторного сканирования их изображение напоминает усы, проксимальные отделы пузырьков имеют вид содержащих жидкость образований с ровными контурами, округлых книзу. При линейном сканировании визуализируются проксимальные отделы семенных пузырьков в виде структур овальной формы. Расширение пузырьков чаще обусловлено снижением сексуальной активности, редко — их воспалением.Эхоструктура нормальных яичек однородна, средней плотности. При исследовании яичка в положении наружной ротации в ткани его определяется продольная полоса усиленных эхосигналов, исходящих от срединных структур. По задней его поверхности определяются сигналы средней плотности, соответствующие придатку яичка. Ультразвуковыми признаками повреждения яичек служат неровность их контуров, прерывистость белочной оболочки (более эхогенна, чем окружающая ткань), неоднородность эхоструктуры с появлением участков пониженной эхогенности, а также признаки скопления жидкости в месте повреждения. В случае острого эпидидимита наблюдаются увеличение придатка яичка, в большинстве случаев за счет головки, как усиление, так и уменьшение эхогенности. При эпидидимите туберкулезной этиологии увеличение придатка яичка происходит в основном за счет хвоста, где определяются очаги повышенной эхоплотности с четкими границами либо очаги разрежения. При вовлечении в воспалительный процесс яичка оно увеличивается, эхогенность тканей уменьшается. Абсцесс придатка яичка при ультразвуковом исследовании представляет собой объемное образование пониженной эхогенности с неровными контурами. Абсцесс яичка сопровождается обычно его увеличением, нечеткостью изображения вследствие воспалительной инфильтрации, появлением очагов разрежения с неровными контурами. Кисты придатка располагаются чаще в области головки и при ультразвуковом исследовании выглядят как округлые, содержащие жидкость образования с четкими контурами, однородной эхоструктуры. окруженные зоной усиления эхосигнала. При многокамерных кистах можно видеть перегородки в полости кисты в виде выраженных эхогенных линий. В случае водянки оболочек яичка последнее, как правило, смещено кпереди и книзу, жидкость, с трех сторон окружающая яичко и придаток, имеет меньшую эхогенность. Особую ценность ультразвуковое исследование приобретает для выявления опухолей яичка (исследование необходимо проводить при наличии в анамнезе больного крипторхизма или сведениях на позднее опущение яичек; в мошонку). В зависимости от вида опухоли могут выглядеть как объемные образования пониженной или повышенной эхоплотности располагающиеся как в ткани яичка, так и выходящие за его границы. В некоторых случаях для верификации опухоли показано проведение пункционной биопсии под контролем ультразвука. Одновременно необходимо исследовать парааортальные и паракавальные лимфатические узлы а также печень для исключения метастазов.Метод У. д. является необходимым дополнением к имеющимся способам диагностики стриктур уретры, т.к. позволяет уточнить степень выраженности склеротических изменений, что используется при установлении показаний к тому или иному виду операции. Применение ультразвука возможно и с целью диагностики заболеваний полового члена, и в первую очередь фибропластической индурации.
В акушерстве и гинекологии исследование проводят как трансабдоминальным, так и трансвагинальным способом. Использование последнего значительно расширяет возможности УЗД. и позволяет более четко визуализировать органы малого таза, особенно у женщин с ожирением и спаечным процессом. Кроме того, применение этого способа не требует наполнения мочевого пузыря, что весьма тягостно для больных. Сонография позволяет получить информацию о наличии, характере и сроке беременности, распознать беременность в ранние (21/2—3 нед.) сроки. Использование ультразвука дает возможность установить неразвивающуюся беременность (фрагментация или нечеткость контуров, уменьшение размеров плодного яйца, отсутствие сердечной деятельности и двигательной активности плода), пузырный занос (множественные эхопозитивные структуры в полости матки, напоминающие губку), внематочную беременность (признаки плодного яйца за пределами матки, гематомы в позадиматочном пространстве). С помощью сонографии можно определить пол, пороки развития и заболевания плода (анэнцефалию, гидроцефалию, спинно- и черепно-мозговые грыжи, пороки сердца, диафрагмы, асцит, гидроторакс, гепато- и спленомегалию при гемолитической болезни плода, гидронефроз, поликистоз почек, водянку яичка и др.), а также его гипотрофию.
Ультразвуковое исследование, особенно трансвагинальное, успешно используется при лечении бесплодия. Метод применяется для динамического наблюдения за ростом доминантного фолликула, эффективностью стимуляции овуляции. Под контролем ультразвукового сканирования производят пункцию фолликула при заборе яйцеклеток для внекорпорального оплодотворения.
Важная информация может быть получена при заболеваниях матки и яичников. В норме матка при продольном сканировании имеет грушевидную, при поперечном — овоидную форму. Внутри матки определяется небольшое количество эхопозитивных структур. При миоме отмечаются увеличение и неровность контуров органа, в миометрии — округлые образования с пониженной эхогенностью. В первой фазе менструального цикла полость матки не выявляется, во второй фазе на эхограммах в центре матки регистрируется повышение акустической плотности в виде срединного эхосигнала, ширина которого в норме не превышает 0,6 см; деформация эхосигнала свидетельствует о субмукозной миоме, расширение — о гиперплазии эндометрия или злокачественной опухоли (для последней особенно характерно одновременное расширение и деформация срединного эхосигнала). Выявление признаков полостей в миометрии указывает на возможность внутреннего эндометриоза.Яичники при ультразвуковом исследовании визуализируются в норме в виде образований овоидной формы обычно у женщин детородного возраста, значительно реже в период менопаузы. Фолликулярные кисты и кисты желтого тела выявляются как мелкие образования с ровными, четкими контурами, содержащие жидкость; склонны к регрессии при динамическом наблюдении. Паровариальные кисты, характеризующиеся теми же признаками, могут достигать 20 см и более в диаметре. Эндометриоидные кисты определяются как образования небольших размеров, могут иметь перегородки, увеличиваются в период менструации. Поликистозные яичники на сканограммах характеризуются увеличением размеров, утолщением капсулы, наличием множественных кистозных образований диаметром около 10 см (см. рис. к ст. Поликистозные яичники). Новообразования яичников имеют обычную для опухолей ультразвуковую картину. Дифференциальный диагноз доброкачественных и злокачественных опухолей на основе УЗД труден.
Ультразвуковое сканирование применяют с целью дифференциальной диагностики объемных процессов в области шеи, оценки их взаимоотношений с магистральными сосудами и др.В офтальмологии основными показаниями для ультразвукового исследования являются подозрение на наличие грубой патологии внутри глаза (при невозможности проведения офтальмоскопии) и экзофтальм, особенно односторонний. Ультразвуковые методы дают возможность визуализации содержимого глазного яблока (в том числе в случае отсутствия прозрачности оптических сред) и глазницы в виде зубцов различной амплитуды или сканограмм. Исследование позволяет обнаруживать помутнения и шварты в стекловидном теле, обычно являющиеся следствием гемофтальма, отслойку сетчатки и сосудистой оболочки, внутриглазные опухоли и новообразования глазницы, уточнять локализацию инородных тел, в том числе рентгенонегативных (камень, стекло, дерево). А-метод используется также для измерения глубины передней камеры глаза, толщины хрусталика, длины оптической оси (эхобиометрия) при расчете индивидуальной оптической силы искусственного хрусталика, контроле за степенью растяжения глазного яблока при близорукости и др.
Методы УЗД используются также при диагностических и лечебных чрескожных прицельных пункциях, что позволяет избегать повреждения жизненно важных органов. Одной из актуальных проблем современной неонатологии является диагностика поражений головного мозга у новорожденных детей, которые составляют 60-70% в структуре всей неврологической патологии детского возраста.
Современный этап развития медицины характеризуется широким внедрением в практику ультразвуковых методов исследования. Ценность метода определяется неинвазивностью, относительной простотой выполнения, информативностью, безопасностью и возможностью многократных исследований. Современные приборы, работающие в режиме «реального» времени, имеют небольшие размеры и могут быть использованы у постели больного, что особенно важно для обследования новорожденных детей. Выделяют линейное и секторальное сканирование. Система линейного сканирования позволяет визуализировать центральные структуры мозга и определить размеры боковых желудочков. Однако вследствие неполного контакта датчика с поверхностью головы ребенка поле наблюдения ограничено. При секторальном сканировании исследуемый объект может быть визуализирован из небольшого акустического окна (роднички, швы черепа), что устраняет необходимость прохождения ультразвуковых волн через сильно поглощающие ультразвук среды. Конвексное сканирование сочетает в себе преимущества обеих методов. В практическую медицину метод секторального сканирования головного мозга через большой родничок у новорожденного ребенка вошел под названием «чрезродничковой секторальной эхоэнцефалографии» или «нейросонографии» (НСГ). Для диагностики поражений головного мозга НСГ впервые применена в 1979 году и в настоящее время стала основным методом исследования головного мозга у новорожденных и детей раннего возраста.
Библиогр.: Богер М.М. и Мордвов С.А. Ультразвуковая диагностика в гастроэнтерологии, Новосибирск, 1988, библиогр.; Дворяковский В.И., Чурсин В.И. и Сафронов В.В. Ультразвуковая диагностика в педиатрии. Л., 1987, библиогр.; Демидов В.Н., Зыкин Б.И. Ультразвуковая диагностика в гинекологии, М., 1990; Демидов В.Н., Пытель Ю.А. и Амосов А.В. Ультразвуковая диагностика в уронефрологии, М., 1989, библиогр; Зубовский Г.А. Лучевая и ультразвуковая диагностика заболеваний печени и желчных путей, М., 1988;библиогр.; Клиническая ультразвуковая диагностика, под ред. Н.М. Мухарлямова, т. 1—2, М., 1987, библиогр.; Персианинов Л.С. и Демидов В.Н. Ультразвуковая диагностика в акушерстве, М., 1982, библиогр.; Соколов Л.К. и др. Клинико-инструментальная диагностика болезней органов гепатопанкреатодуоденальвой зоны, с. 20, М., 1987; Фридман Ф.Е., Гундорова Р.А., Кодзон М.Б. Ультразвук в офтальмологии, М., 1989; Шатихин А.И., Маколкин В.И. Ультразвуковая диагностика заболеваний поджелудочной железы, печени, желчевыводящих путей, легких и почек, М., 1983, библиогр.
УЗИ поджелудочной железы
15.11.2018
УЗИ поджелудочной железы
Поджелудочная железа является частью системы пищеварения. Ее роль в расщеплении пищи просто бесценна. Любые болезни и сбои в ее работе крайне нежелательны, и они негативно влияют на весь организм. Поэтому важно регулярно проходить УЗИ – безопасный, достаточно простой и очень эффективный и информативный, а также совершенно безболезненный метод обследования, который подходит людям всех возрастов, маленьким детям и беременным.
Аппарат УЗИ – специальный монитор с присоединённым к нему датчиком, с которого поступает информация об исследуемом органе в различных проекциях. При УЗИ-исследовании, определяется форма и размер обследуемого органа, его строение, а также структура и возможные отклонения от нормы.
Показания к проведению УЗИ поджелудочной железы
Помимо профилактического осмотра, УЗИ поджелудочной железы обязательно назначают при следующих состояниях:
- Чувство горечи во рту
- Тупая травма живота
- Различные боли и дискомфорт в левом подреберье, а также в левом боку
- Проблемы со стулом, особенно если имеются непереваренные остатки пищи
- Необъяснимая или внезапная потеря веса
- Подозрение на опухоль
- Изменение цвета кожи, а также слизистых
- Наличие хронического панкреатита
- Жидкость в абдоминальной области
- Сахарный диабет
- ЖКБ и холецистит, дискинезии
- Нарушение работы ЖКТ, рвота
Задачи проведения УЗИ-исследования:
- Определение размеров. При различных патологиях, размер может уменьшаться или же увеличиваться
- Конфигурация и четкость контуров органа
- Строение и структура тканей
- Состояние желчевыводящего и панкреатического протоков, их размеры, положение, возможные аномалии или закупорка
- Эхогенность – способность отражать ультразвуковую волну при проведении исследования
- Изучение состояния сосудов и кровотока
- Взятие биопсии под контролем аппарата УЗИ
Подготовка к исследованию
Исследование имеет длительность не больше 15-20 минут, но подготовка к процедуре должна быть очень тщательной, чтобы исследование было максимально информативным.
Для начала, нужно хорошо очистить кишечник, избавиться от газов, которые могут смазать картину. Для этого, не позднее 18 часов, нужно сделать очистительную клизму, на 1,5 или 2 литра воды.
После постановки, нужно сжать мышцы ануса и немного задержать жидкость внутри кишечника, насколько это возможно, после чего, нужно опорожнить кишечник полностью. Можно также использовать мягкие слабительные средства, которые не стимулируют газообразование. Для этого подходит трава сенны и препараты, созданные на ее основе.
УЗИ-исследование проводится натощак, желательно утром, когда газообразование минимально. Перед процедурой нужно сделать перерыв в приеме пищи не менее 12 часов. Накануне, ужин должен быть легким, без газообразующих продуктов.
Для людей, страдающих диабетом, необходимо правильно подобрать время приема пищи и проведения исследования. Для коррекции времени и диеты, пациенту следует обратиться к своему лечащему врачу.
За 2 дня до исследования, нужно употреблять препараты, уменьшающие газообразование – эспумизан и подобные средства. Можно использовать сорбенты типа активированного угля, Полисорба, Смекты и др.
В это время, следует исключить продукты, взывающие брожение, газы – шипучие газировки, шампанское и любой алкоголь, а также пиво, минеральную воду с газом, кисломолочные продукты и бобовые, любые фрукты, клетчатку, сладости, хлеб. Можно употреблять яйца и вареное, нежирное мясо, а также каши на воде.
Исключено курение, употребление медикаментов. Если без лекарств нельзя обойтись, нужно предупредить лечащего врача.
Показатели нормы для поджелудочной железы
- Форма должна быть S-образной.
- Структура органа однородная, допускаются единичные включения с диаметром не больше 3 мм
- Эхогенность должна быть не хуже других паренхиматозных органов ЖКТ – печени, а также и селезенки
- При исследовании, должны четко выделяться составные части поджелудочной железы – хвост 35 мм и тело 21 мм, а также головка 32 мм и перешеек, а диаметр протока должен составить 2 мм
При панкреатите, железа может быть увеличена, а ее контуры нечеткие и размытые, проток при этом расширен. Эхогенность увеличивается, а еще сдавливаются магистральные сосуды, что может привести к некрозу.
При опухолях будут отмечаться уплотнения, которые имеют неровности, нечеткие и бугристые контуры. С помощью аппарата УЗИ, можно определить размеры опухоли и ее локализацию. При обнаружении новообразования, необходимо дополнительное обследование, взятие биопсии, и обязательное исследование других органов, в том числе и с помощью УЗИ.
При кистах, врач увидит полости разных размеров, которые наполнены жидкостью, а при некрозе поджелудочной будут видны абсцессы, которые, сливаясь между собой, образуют большие полости с гноем.
Опытные врачи «Моей клиники» проводят УЗИ поджелудочной железы в Московском и Адмиралтейском районах Санкт-Петербурга.
УЗИ поджелудочной железы в Московском районе +7 (812) 493-03-04
УЗИ поджелудочной железы в Адмиралтейском районе +7 (812) 493-03-03
Позвоните нам и запишитесь на прием в удобное для вас время, приходите на консультацию лучших специалистов в городе. Для вас мы подберем наиболее подходящий вид диагностики, проведем все необходимые обследования.
Вам готовы помочь:
Варшавская
Врач ультразвуковой диагностики (УЗДГ)
Гороховая
Кингисепп
Врач ультразвуковой диагностики (УЗДГ)
Гороховая
повышенные показатели, что это значит
Эхогенность – важный показатель при исследовании внутренних органов человеческого организма. С ее помощью можно оценить плотность изучаемого объекта. Если в органе повышается либо понижается эхогенность, это повод обратиться к специалистам. Например, повышенная эхогенность поджелудочной железы – что она означает, какие действия нужно предпринимать в случае ее выявления.
Желчный пузырь, железы внутренней секреции, мочевой пузырь, разного рода кисты и пр. являются жидкостными структурами. Они однородны, и поэтому через них свободно проходят волны ультразвука, при этом их не отражая. То есть такие жидкостные структуры эхонегативны, даже если усиливается мощность ультразвука. Напротив, плотные структуры (кости, конкременты и пр.) эхопозитивны, так как не пропускают через себя ультразвук, полностью отражая его. При проведении исследования за образец эхогенности берется паренхима печени. Именно с ее показателями сравнивается эхогенность таких органов, как почки, поджелудочная железа. Среди других органов, способных при УЗИ отражать сигналы, щитовидная железа, надпочечник и др.
Если в медицинском документе при исследовании вам написали «повышенная эхогенность поджелудочной железы», врач может заподозрить воспалительный процесс либо появление отека. В числе заболеваний этого органа, изменяющих эхогенность, также усиленное газообразование, кальцификация железы, опухоли различного происхождения и этиологии. Опухоль поджелудочной железы может появиться из-за изменений в клетках эндокринного, экзокринного отделов. 95 % злокачественных новообразований приходится на последнюю группу указанных клеток, тогда как из эндокринных их встречается гораздо реже.
Эхогенность поджелудочной железы в нормальном состоянии будет однородной. А вот при панкреатитах (остром, хроническом), при гипертензии портальной эхогенность паренхимы железы увеличивается. Если размер данного органа не увеличен, а эхогенность поджелудочной железы повышена, это может свидетельствовать о липоматозе, когда часть ее тканей замещается жиром. Иногда такая болезнь возникает у пожилых пациентов с сахарным диабетом.
При уменьшении размеров железы такие диффузные изменения могут говорить о фиброзе, то есть замещении тканей железы фиброзной (соединительной) тканью. Чаще всего это происходит, когда человек перенес воспаление в поджелудочной железе либо у него нарушен обмен веществ.
Повышенная эхогенность поджелудочной железы вкупе с другими результатами исследований и обследований пациента дают возможность доктору поставить точный диагноз. На основании только одного УЗИ, давшего диагноз «эхогенность поджелудочной железы повышена», лечение не назначается, потому что данный симптом может указывать на целый ряд заболеваний этого органа.
Когда поджелудочная железа здорова, она в сутки вырабатывает более литра сока поджелудочного, который помогает в переваривании пищи. Если же выявляется повышенная эхогенность поджелудочной железы либо другие изменения в деятельности органа, пищеварение нарушается, что приводит к серьезным проблемам со здоровьем. Ведь пищеварительный сок, вырабатываемый поджелудочной железой, помимо переваривания жиров, углеводов, белков, еще производит инсулин, который оказывает помощь тканям в полноценном усваивании глюкозы. Недаром поджелудочную железу еще называют органом секреции (внешней и внутренней). Поэтому так важно вовремя начинать лечение в случае, если вам врач сказал после обследования, что эхогенность поджелудочной железы увеличилась.
Любые изменения в поджелудочной железе, выявленные в ходе ультразвукового исследования, должны быть подтверждены другими диагностическими обследованиями. Только после этого назначают комплексную терапию.
Расшифровка УЗИ поджелудочной железы | Гузель Евстигнеева
Решила дать вам небольшие ЦУ по основным моментам, на которые следует обратить внимание при прохождении УЗИ поджелудочной железы.
А от вас, мои читатели, я хотела бы получить обратную связь, чтобы я поняла, насколько эта тема для вас актуальна.
Я, как и многие гастроэнтерологи, регулярно сталкиваюсь с тем, что пациенты ко мне приходят с уже сформулированным диагнозом от коллег функциональной диагностики. И первое место среди этих диагнозов принадлежит, конечно же, хроническому панкреатиту.
Давайте разберем поэтапно как проходит УЗИ поджелудочной железы и что означают цифры и слова в заключении.
Исследование поджелудочной железы осуществляется утром натощак. Желательно, чтобы последний приём пищи состоялся за 12 часов до УЗИ. В целях уменьшения содержания газов в кишечнике за 1-2 дня до обследования рекомендуется исключить из рациона продукты, вызывающие его вздутие (бобовые, мучные и хлебобулочные изделия, овощи и фрукты). Также за день до исследования можно выпить эспумизан или активированный уголь.
Главные цифры, по которым можно догадаться о существовании патологии, это параметры поджелудочной железы — ее форма и размер. Когда на аппарате сканируют поджелудочную железу, ясно вырисовываются составляющие органа: тело, хвост и головка. Для взрослого человека нормальными считаются размеры: толщина головки от 2,2 до 3 см, размеры тела – от 1 до 2,1 см, доина хвоста – 1,2-3 см. Сейчас представляю, как многие стали искать свои последние заключения УЗИ))
В норме проток поджелудочной железы выявляется менее, чем в 1/3 наблюдений. Его диаметр у здоровых людей обычно не превышает 2 мм. Сам силуэт поджелудочной железы в норме обрисован чёткой линией, структура равномерна.
Диагностика хронического панкреатита представляет значительные трудности и в большинстве случаев возможна только в поздних стадиях заболевания. На ранних стадиях железа практически не отличается от нормальной.
Очень важный показатель при УЗИ – эхогенность органа.
При обострении воспалительного процесса поджелудочная железа увеличивается и её эхогенность снижается. Чаще всего мы встречаемся с повышением эхогенности поджелудочной железы. И эти изменения без наличия определенных жалоб (боли в левом подреберье также не означают того, что вы автоматически подходите под этот диагноз) и осмотра врача не являются поводом для постановки диагноза: хронический панкреатит.
А вот при длительном течении хронического панкреатита контур железы становится неровным, а паренхима (структура) более эхогенной. Нередко отмечается расширение протока поджелудочной железы.
Опухоли поджелудочной железы – довольно редкий диагноз. Как правило, специалист УЗ диагностики, заподозрив наличие характерных изменений, отправит вас на компьютерную томографию с внутривенным контрастированием. Именно таким исследованием заканчивается диагностический поиск при подозрении на опухоль поджелудочной железы.
Вы давно делали УЗ исследование поджелудочной железы? Остались какие-либо вопросы?
Если тема интересна, ставьте лайк, а я напишу о расшифровке УЗИ желчного пузыря или печени.
Аспекты ультразвуковой диагностики хронического панкреатита
Трансабдоминальные УЗИ по-прежнему является наиболее часто используемым методом визуализации первой линии при диагностике заболеваний брюшной полости.
УЗИ поджелудочной железы является сложной задачей, учитывая ее забрюшинное расположение с вышележащими структурами и относительно небольшой размер.
В настоящее время чувствительность и специфичность трансабдоминальной ультрасонографии при диагностике заболеваний поджелудочной железы, способности дифференцировать острое и хроническое воспаление от предраковых или злокачественных поражений пока не определены. На сегодня у нас есть изображения в режиме реального времени с высоким разрешением, где пространственное разрешение соответствует наилучшей КТ или МРТ с наилучшим качеством изображения. Кроме того, качество изображения и особенно объем информации развиваются вместе с технологическим прогрессом и внедрением новых методов, таких как CEUS и эластография.
На рисунке 1 показано стандартное изображение B-режима поджелудочной железы, печени и окружающих сосудов с датчиком частотой 1-5 и 12-15 МГц.
Рисунок 1: Поджелудочная железа и окружающие анатомические ориентиры. A: изображение в B-режиме с датчиком 1-5 МГц;
УЗИ поджелудочной железы может быть затруднено, учитывая ее забрюшинное расположение, разнообразие по внешнему виду среди индивидуумов и габитус тела. Перекрывающий газ кишечника и ожирение являются наиболее частыми ограничениями при абдоминальном сканировании поджелудочной железы.
Из-за связанного с пищевыми продуктами производства кишечного газа, отражающего ультразвуковые лучи, каждое обследование должно проводиться натощак. УЗИ поджелудочной железы включает поперечные, продольные и наклонные сканы под углом. Успешная визуализация часто может быть достигнута путем манипуляций с датчиком и напрямую связана с навыком и настойчивостью врача. Применяя ступенчатое давление с помощью датчика, газ кишечника может быть удален и все части поджелудочной железы: головка, шея, тело и хвост – могут быть визуализированы. Дальнейшее улучшение визуализации также можно получить, выпив два стакана воды / сока, тем самым используя наполненный жидкостью желудок в качестве акустического окна.
Хвост поджелудочной железы может быть труднодоступным при поперечном сканировании. На рисунке 2 показан транс-селезеночный доступ, где хвост поджелудочной железы (cauda pancreatis) сканируется с левой боковой стороны с использованием селезенки в качестве акустического окна.
Рисунок 2
При исследовании поджелудочной железы следует оценить эхотекстуру, размер железы, включая главный проток поджелудочной железы, и анатомические ориентиры поджелудочной железы. Эхотекстура в нормальной поджелудочной железе является изоэхогенной или гиперэхогенной по сравнению со здоровой печенью. Часто эхогенность поджелудочной железы увеличивается с возрастом. Ориентационные переднезадние размеры поджелудочной железы: головка (2,5 см), тело (1,5 см), хвост (3,5 см) и проток поджелудочной железы (<2,5 мм). Жировое замещение (липоматоз) поджелудочной железы и уменьшение ее размеров характерно для пожилых людей, но также может быть обнаружено у пациентов с муковисцидозом, ХП, некоторыми типами диабета и другими заболеваниями.
Ориентирами окружающих сосудов, протоков и органов брюшной полости являются воротная вена, селезеночная вена, слияние с брыжеечной веной, полая вена, аорта, верхняя брыжеечная артерия, общая печеночная артерия, селезеночная артерия, общий желчный проток, двенадцатиперстная кишка, желудок и печень.
Режим тканевой гармоникиВизуализация в режиме тканевой гармоники (THI) преодолевает несколько ограничений B-режима. Получая гармонические обертоны вместо излучаемых частот артефакты реверберации уменьшаются. Качество изображения улучшается за счет лучшего разграничения между жидкими и твердыми структурами, увеличивая пространственное и контрастное разрешение, делая структуры миллиметрового размера обнаруживаемыми Таким образом, УЗИ с THI может иметь лучшее разрешение, чем КТ и МРТ, при отсутствии чрезмерного ожирения или большого количества кишечного газа, который может временно маскировать поджелудочную железу. Есть только несколько недостатков THI: уменьшение частоты кадров, уменьшение глубины проникновения и лишь незначительное улучшение качества изображения в ближнем звуковом поле. Эта модальность обычно используется с CEUS.
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
ДопплерографияСочетание серой шкалы в B-режиме и цветного доплеровского ультразвукового исследования значительно повышает общую точность. Согласно международной конвенции, доплеровский цвет кодируется таким образом, что красный цвет выражает поток к ультразвуковому датчику, в то время как синий цвет выражает поток от него. Недавний технический прогресс, в частности повышенная чувствительность к цветному допплеру, способствует диагностике и постановке заболеваний поджелудочной железы. Доплеровское исследование железы может более точно показать очертания органа, поскольку поджелудочная железа окружена сосудами. Нормальные внутрипанкреатические сосуды маленькие и их трудно показать при обычной допплерографии. Цветной допплер показывает потоки в нормальных окружающих сосудах и патологическую сосудистость, например, в опухолях с высокой инфильтрацией сосудов или инфильтрацией опухолей в сосудах. Этот метод также может различать кистозно-сосудистые процессы без кровотока и аневризмы. Очень маленькие кальцификации поджелудочной железы, которые трудно различить в нерегулярной ткани паренхимы поджелудочной железы при ХП, можно определить по наличию мерцающих артефактов. Современные высококачественные сканеры могут различать воспаление (высокий поток) и инфаркт без потока.
УЗИ с контрастным усилениемС помощью этой техники поражения можно изучать в режиме реального времени аналогично КТ с усиленным контрастом или МРТ с контрастным усилением под полным контролем оператора.
Преимуществом CEUS является возможность изучать динамику поражений в режиме реального времени. Превосходные профили толерантности и безопасности позволяют при необходимости повторять прием в одном сеансе.
Новые технологии могут различать нормальную перфузию поджелудочной железы и патологию при паренхиматозных заболеваниях поджелудочной железы или различные паттерны перфузии, опухоли, которые можно визуализировать с помощью небольших микропузырьков ультразвуковых контрастных агентов. На рисунке 3 показан пример CEUS-исследования поджелудочной железы с интересующей областью с отслеживаемым движением.
Рисунок 3: Перфузионный анализ поджелудочной железы. Двойное изображение контрастного ультразвукового исследования поджелудочной железы у здорового добровольца. 1,5 мл Sonovue вводили в виде болюса, и примерно через 45 с выявили в области интереса.
Эластография ПЖ обеспечивает качественную карту деформаций, часто в виде цветного рисунка, наложенного на эхограмму B-режима, визуализируя локальную деформацию в результате эндогенных движений или акустического импульса. В качестве альтернативы используется метод поперечных волн, который предоставляет количественную информацию об эластичности на основе скорости распространения поперечных волн. На рисунке 4 изображение эластографии поджелудочной железы.
Рисунок 4: Эндоскопическое УЗИ с эластографией хронического панкреатита. Эндоскопическое УЗИ в B-режиме (справа) и эластограмма с наложением УЗИ (слева). На этом изображении головка поджелудочной железы, в паренхиме видны гиперэхогенные очаги и нити, а также неоднородная эхогенность, которые являются признаками хронического панкреатита. Эластограмма показывает преимущественно синий цвет, обозначающий более твердые ткани, и зеленый цвет, представляющий промежуточную твердость в виде сот по сравнению с тканью поджелудочной железы.
Результаты классической диагностики ХП при трансабдоминальном УЗИ отражают спектр нарушений. Начиная от прогрессирующего и необратимого морфофункционального нарушения, воспалительных эпизодов и обструкции структур, прилегающих к поджелудочной железе.
Поздняя стадия тяжелого ХП обычно легко распознается благодаря характерным морфологическим изменениям. Наличие поджелудочной или внутрипротоковой кальцификации, представленной в виде гиперэхогенных очагов, является патогномоничным. Нарушения калибра, такие как расширенный проток поджелудочной железы, наблюдаются с чувствительностью приблизительно 70%. Сообщаемая чувствительность, вероятно, обусловлена ограниченными изменениями протоков при раннем / легком и умеренном ХП, где проток поджелудочной железы имеет диаметр менее 3 мм. Псевдокисты могут вызывать доброкачественную обструкцию протоков (стриктуру) и дилатацию вверх по течению. Твердые или кистозные поражения и злокачественная инфильтрация, особенно если они соприкасаются с главным протоком, также могут вызывать сдавление протока с прогрессирующим развитием обструктивного ХП вверх по течению. Небольшая атрофическая железа с очаговыми изменениями и паренхиматозной неоднородностью легко идентифицируется на поздних стадиях. Рисунки 5 и 6 показывают типичные морфологические изменения при прогрессирующем ХП.
Рисунок 5: Хронический панкреатит. Классические признаки прогрессирующего хронического панкреатита: дилатация магистральных протоков поджелудочной железы в атрофическом органе с резкими нерегулярными контурами, кальцификации и мелкие кисты. Головка поджелудочной железы очерчена.
Рисунок 6: Пример контрастного усиленного УЗИ при запущенном хроническом панкреатите. Усиление паренхимы явно нерегулярно, что отражает гетерогенность паренхимы, кальцификации и очаговое воспаление.
При ХП средней и тяжелой степени эхо-текстура поджелудочной железы является неоднородной и шероховатой из-за сосуществования фиброзных гиперэхогенных и гипоэхогенных очаговых признаков воспаления. Эхогенность поджелудочной железы обычно увеличивается при ХП из-за фиброза и жировой инфильтрации. Это не специфический параметр из-за наличия жировой ткани у пожилых пациентов и пациентов с ожирением.
Рисунок 7: Эластография поджелудочной железы при умеренном хроническом панкреатите. Цвета показывают твердость ткани; Шкала слева определяет цветовой код: синий – жесткий, красный – мягкий, желтый и зеленый – промежуточные. Эластограмма показывает преимущественно мягкую (красную) ткань с частями зеленого и желтого цвета, что указывает на более твердую ткань поджелудочной железы.
Функциональные тесты поджелудочной железы по-прежнему являются единственным вариантом диагностики раннего панкреатита без морфологических изменений, но с физиологической недостаточностью. Сегодня короткий эндоскопический тест на функцию поджелудочной железы на основе секретина достаточно обоснован и является наилучшим доступным тестом.
Хронический панкреатит и пиелонефрит: почему не всегда стоит доверять УЗИ
Безусловно, хронический панкреатит (воспаление поджелудочной железы) существует. Но у нас его определённо находят чаще, чем должны. На самом деле он встречается редко и проявляется специфичным образом: в большинстве случаев болью в верхней части живота, которая часто отдаёт в спину. Больнее всего через 15—30 минут после еды. И чем дальше, тем длиннее эти эпизоды. Иногда к такому симптому добавляется тошнота и рвота. Диагноз «хронический панкреатит» ставят после 72-часового теста экскреции жира с калом или анализа эластазы в кале, рентгенографии, а также ультразвукового исследования или компьютерной томографии. Но у нас обычно ограничиваются УЗИ: «повышенная эхогенность поджелудочной железы» или её «эхогенная неоднородность» — повод поставить диагноз «хронический панкреатит». При этом такие результаты ультразвукового исследования редко говорят о патологии. «Повышенная эхогенность» — это нормально: чем старше человек становится, тем выше у него плотность и, соответственно, эхогенность поджелудочной железы.
«Хронический панкреатит по УЗИ» — это чаще всего либо функциональная диспепсия, либо синдром раздражённого кишечника. При функциональной диспепсии после приёма пищи возникает чувство наполненности желудка, рано случается насыщение, также появляется боль и жжение в верхней части живота — и никаких признаков структурных нарушений. При синдроме раздражённого кишечника болит живот (обычно случаются спазмы), а также возникает диарея (понос) или запор. У некоторых людей эмоциональный стресс и приём пищи ухудшают ситуацию. Дефекация (испражнение) облегчает состояние. У половины пациентов в кале обнаруживается слизь. Также бывает вздутие живота и отрыжка.
Лечение при этом сильно отличается от лечения панкреатита. При функциональной диспепсии это могут быть ингибиторы протонной помпы, антибиотики для борьбы с бактерией хеликобактер пилори или даже в некоторых случаях антидепрессанты. Синдром раздражённого кишечника, если это не тяжёлая форма, поначалу лечится изменением рациона и образа жизни.
Бесплатные консультации врачей онлайн
Вопрос создается. Пожалуйста, подождите…
Только зарегистрированные пользователи могу задавать вопрос.
Зарегистрируйтесь на портале, задавайте вопросы и получайте ответы от квалифицированных специалистов!
Напоминаем, что стоимость публикации вопроса — 10 бонусов.
Зарегистрироваться Как получить бонусы
К сожалению, у вас недостаточно бонусов для оплаты вопроса.
Напоминаем, что стоимость публикации вопроса — 10 бонусов.
Как получить бонусы
Раздел медицины*: — Не указано —КоронавирусАкушерствоАллергология, иммунологияАнестезиологияВенерологияВертебрологияВетеринарияГастроэнтерологияГематологияГепатологияГериатрияГинекологияГирудотерапияГомеопатияДерматологияДиетологияИглотерапия и РефлексотерапияИнфекционные и паразитарные болезниКардиологияКардиохирургияКосметологияЛабораторная и функциональная диагностикаЛечение травмЛогопедияМаммологияМануальная терапияМРТ, КТ диагностикаНаркологияНеврологияНейрохирургияНетрадиционные методы леченияНефрологияОбщая хирургияОнкологияОстеопатияОториноларингологияОфтальмологияПедиатрияПлазмаферезПластическая хирургияПодологияПроктологияПсихиатрияПсихологияПсихотерапияПульмонология, фтизиатрияРадиология и лучевая терапияРеабилитологияРеаниматология и интенсивная терапияРевматологияРепродукция и генетикаСексологияСомнологияСпортивная медицинаСтоматологияСурдологияТерапияТравматология и ортопедияТрансфузиологияТрихологияУЗИУльтразвуковая диагностикаУрология и андрологияФармакологияФизиотерапияФлебологияЧелюстно-лицевая хирургияЭндокринологияЗатрудняюсь выбрать (будет выбрана терапия)
Кому адресован вопросВопрос адресован: ВсемКонсультантам
Консультант, которому задается вопрос: Всем…Агабекян Нонна Вачагановна (Акушер, Гинеколог)Айзикович Борис Леонидович (Иммунолог, ЛОР (Оториноларинголог), Невролог, Педиатр, Терапевт)Акмалов Эдуард Альбертович (Аллерголог, Врач спортивной медицины)Александров Павел Андреевич (Венеролог, Гепатолог, Инфекционист, Паразитолог, Эпидемиолог)Александрова Анна Михайловна (Педагог, Психолог, Психотерапевт)Али Мохамед Гамал Эльдин Мансур (Педиатр)Аристова Анастасия Михайловна (Андролог, Уролог, Хирург)Армашов Вадим Петрович (Хирург)Афанасьева Дарья Львовна (Кардиолог, Терапевт)Беляева Елена Александровна (Гинеколог, Невролог, Рефлексотерапевт)Бушаева Ольга Владимировна (Пульмонолог, Терапевт)Врублевская Елена (Педиатр)Гензе Ольга Владимировна (Генетик, Педиатр)Глазной Василий Иванович (Сурдолог)Горохова Юлия Игоревна (Венеролог, Врач общей практики, Дерматолог)Григорьева Алла Сергеевна (Врач общей практики, Терапевт)Демидова Елена Леонидовна (Психолог, Психотерапевт)Денищук Иван Сергеевич (Андролог, Уролог)Дибиров Магомед Гусейнович (Стоматолог)Димина Тамара Олеговна (Акушер, Аллерголог, Ангиохирург)Довгаль Анастасия Юрьевна (Маммолог, Онколог, Радиолог)Долгова Юлия Владимировна (Педиатр)Дьяконова Мария Алексеевна (Гериатр, Терапевт)Жердакова Дарья Владимировна (Акушер, Гинеколог)Загумённая Анна Юрьевна (Врач спортивной медицины, Гирудотерапевт, Диетолог, Косметолог, Терапевт)Зверев Валентин Сергеевич (Ортопед, Травматолог)Згоба Марьяна Игоревна (Окулист (Офтальмолог))Зинченко Вадим Васильевич (Рентгенолог, Хирург)Зорий Евген Владимирович (Невролог, Психолог, Терапевт, Хирург)Извозчикова Нина Владиславовна (Гастроэнтеролог, Дерматолог, Иммунолог, Инфекционист, Пульмонолог)Илона Игоревна (Врач общей практики, Гастроэнтеролог, Терапевт, Эндокринолог)Калявина Светлана Николаевна (Акушер, Гинеколог)Калягина Екатерина (Другая специальность)Карпенко Алик Викторович (Ортопед, Травматолог)Касимов Анар Физули оглы (Онколог, Хирург)Киреев Сергей Александрович (Психиатр, Психолог, Психотерапевт)Кирнос Марина Станиславовна (Стоматолог, Стоматолог детский, Стоматолог-терапевт)Копежанова Гульсум (Акушер, Гинеколог)Кравцов Александр Васильевич (Нарколог, Психиатр)Красильников Андрей Викторович (Врач ультразвуковой диагностики, Медицинский директор, Флеболог, Хирург)Кряжевских Инна Петровна (Терапевт, Гастроэнтеролог)Кудряшова Светлана Петровна (Эндокринолог)Куртанидзе Ираклий Малхазович (Окулист (Офтальмолог))Кущ Елена Владимировна (Диетолог, Терапевт)Лазарева Татьяна Сергеевна (ЛОР (Оториноларинголог))Лаптева Лариса Ивановна (Невролог)Лебединская Татьяна Александровна (Психолог, Психотерапевт)Ледник Максим Леонидович (Венеролог, Дерматолог)Леонова Наталья Николаевна (Детский хирург)Литвиненко Станислав Григорьевич (Ортопед, Травматолог)Лямина Ирина Алексеевна (Акушер)Максименко Татьяна Константиновна (Инфекционист)МАЛЬКОВ РОМАН ЕВГЕНЬЕВИЧ (Диетолог, Остеопат, Реабилитолог)Мамедов Рамис (ЛОР (Оториноларинголог))Мартиросян Яков Ашотович (Детский хирург, Проктолог, Травматолог, Уролог, Хирург)Маряшина Юлия Александровна (Акушер, Венеролог, Врач ультразвуковой диагностики, Гинеколог, Педиатр)Матвеева Ярослава Дмитриевна (Педиатр)Мельшина Алёна Игоревна (Окулист (Офтальмолог))Мершед Хасан Имадович (Вертебролог, Нейрохирург)Миллер Ирина Васильевна (Невролог)Мильдзихова АЛЬБИНА Бексолтановна (Врач общей практики, Гинеколог, ЛОР (Оториноларинголог), Педиатр, Терапевт)Муратова Наталья Сергеевна (Врач общей практики, Диетолог)Мухорин Виктор Павлович (Нефролог)Наумов Алексей Алексеевич (Мануальный терапевт)Никитина Анна Алексеевна (Окулист (Офтальмолог))Ольга Викторовна (Невролог, Неонатолог, Педиатр, Реабилитолог, Терапевт)Павлова Мария Игоревна (Стоматолог, Стоматолог-хирург, Челюстно-лицевой хирург)Панигрибко Сергей Леонидович (Венеролог, Дерматолог, Косметолог, Массажист, Миколог)Пантелеева Кристина Алексеевна (Невролог)Пастель Владимир Борисович (Ортопед, Ревматолог, Травматолог, Хирург)Паунок Анатолий Анатольевич (Андролог, Уролог)Першина Наталия Сергеевна (Невролог)Пикульская Вита Григорьевна (Терапевт)Прокофьева Анастасия Михайловна (ЛОР (Оториноларинголог))Прохоров Иван Алексеевич (Нейрохирург, Хирург)Пушкарев Александр Вольдемарович (Гинеколог, Психотерапевт, Реабилитолог, Репродуктолог (ЭКО), Эндокринолог)Пьянцева Екатерина Вячеславна (Педиатр)Радевич Игорь Тадеушевич (Андролог, Венеролог, Сексолог, Уролог)Сапрыкина Ольга Александровна (Невролог)Свечникова Анастасия Евгеньевна (Стоматолог, Стоматолог детский, Стоматолог-ортопед, Стоматолог-терапевт, Стоматолог-хирург)Семений Александр Тимофеевич (Врач общей практики, Реабилитолог, Терапевт)Сергейчик Никита Сергеевич (Анестезиолог, Гомеопат)Силуянова Валерия Викторовна (Акушер, Врач ультразвуковой диагностики, Гинеколог)Соболь Андрей Аркадьевич (Кардиолог, Нарколог, Невролог, Психиатр, Психотерапевт)Солдатов Вадим Александрович (Невролог)Сошникова Наталия Владимировна (Эндокринолог)Степанова Татьяна Владимировна (ЛОР (Оториноларинголог))Степашкина Анастасия Сергеевна (Гематолог, Пульмонолог, Терапевт)Сурова Лидия (Гирудотерапевт, Невролог, Терапевт)Суханова Оксана Александровна (Клинический фармаколог, Психолог)Сухих Данил Витальевич (Психиатр)Тимченко Алла Владимировна (Дерматолог, Косметолог)Тихомиров Сергей Евгеньевич (Нейрохирург)Тумарец Кирилл Михайлович (Врач лечебной физкультуры, Врач спортивной медицины, Кинезитерапевт, Реабилитолог, Физиотерапевт)Турлыбекова Венера Равильевна (Врач общей практики, Педиатр)Устимова Вера Николаевна (Гематолог, Терапевт, Трансфузиолог)Фатеева Анастасия Александровна (Гастроэнтеролог, Диетолог, Психотерапевт, Эндокринолог)Федотова Татьяна Владимировна (Врач ультразвуковой диагностики, Гематолог, Терапевт)Фоминов Олег Эдуардович (Сексолог)Фоминов Олег Эдуардович (Сексолог)Фурманова Елена Александровна (Аллерголог, Иммунолог, Инфекционист, Педиатр)Хасанов Эльзар Халитович (Андролог, Врач ультразвуковой диагностики, Онколог, Уролог, Хирург)Хасанова Гульнара Сунагатулловна (Акушер, Врач ультразвуковой диагностики)Чупанова Аида (Акушер, Гинеколог)Чупанова Аида Идаятовна (Акушер, Гинеколог, Репродуктолог (ЭКО))Швайликова Инна Евненьевна (Окулист (Офтальмолог))Шибанова Мария Александровна (Нефролог, Терапевт)Щепетова Ольга Александровна (Терапевт)Ягудин Денар Лукманович (ЛОР (Оториноларинголог))Ярвела Марианна Юрьевна (Психолог)
Описание проблемы:
Пол: —укажите пол—ЖенщинаМужчина
Возраст:
Категория 18+: Обычный18+
Повышенная эхогенность поджелудочной железы с УЗИ: связь с гликемическим прогрессированием и случайным диабетом
Цель Оценить связь между повышенной эхогенностью поджелудочной железы (IPE) и риском прогрессирования гликемии и развития диабета. Материалы и методы. Это ретроспективное исследование было одобрено наблюдательным советом учреждения с отказом от информированного согласия. Были включены последовательные лица, которые прошли УЗИ брюшной полости в рамках медицинского обследования в специализированной больнице в период с января 2005 года по декабрь 2011 года.IPE был определен как повышенная эхогенность поджелудочной железы по сравнению с эхогенностью левой доли печени. Прогрессия гликемии определялась как развитие нового преддиабета или диабета у участников с нормогликемией или как новый диабет у участников с преддиабетом в течение периода последующего наблюдения (медиана 3,17 года; межквартильный размах 2,01–4,67 года). Также была проанализирована частота случаев диабета, определенного как новый диагноз диабета во время последующего наблюдения. Результаты. Средний возраст 32 346 участников составлял 50 лет.4 года ± 12,2, причем 48% (15 489 из 32 346) составляли женщины. Распространенность ИПЭ и неалкогольной жировой болезни печени (НАЖБП) составила 8,4% (2720 из 32 346) и 41,4% (13 389 из 32 346) соответственно. В последующий анализ было включено 8856 участников. В течение 29 819,2 человеко-лет наблюдения у 1217 (13,7%) и 449 (5,1%) из 8856 участников развилось гликемическое прогрессирование и новый диабет, соответственно. IPE был связан с более сильным гликемическим прогрессом (отношение рисков 1,54; 95% доверительный интервал: 1.23, 1,92; P <0,001) и случайный диабет (отношение рисков 1,49; 95% доверительный интервал: 1,05, 2,11; P = 0,024) после поправки на вмешивающиеся факторы, концентрацию HbA 1c и НАЖБП. Заключение Повышенная эхогенность поджелудочной железы связана с ухудшением гликемических параметров и повышенным риском прогрессирования гликемии и возникновения диабета, независимо от концентрации HbA 1c и НАЖБП. © RSNA, 2018 К этой статье доступны онлайн-дополнительные материалы.
Сопутствующие факторы гиперэхогенной поджелудочной железы при эндоскопическом ультразвуковом исследовании
Abstract
ЦЕЛЬ: определить связанные факторы риска гиперэхогенной поджелудочной железы (HP), которые могут наблюдаться при эндоскопическом ультразвуковом исследовании (EUS), и оценить взаимосвязь между HP и ожирением.
МЕТОДЫ. С января 2007 г. по декабрь 2007 г. мы проспективно приняли в исследование 524 последовательных взрослых, которым было запланировано пройти EUS. Пациенты с заболеваниями поджелудочной железы в анамнезе, гепатобилиарным или распространенным раком желудочно-кишечного тракта были исключены. Наконец, в анализ были включены 284 пациента. Мы дополнительно проанализировали риск HP в соответствии с категориями висцеральной жировой ткани (VAT) и подкожной жировой ткани у 132 пациентов, которым была выполнена компьютерная томография брюшной полости.
РЕЗУЛЬТАТЫ: При однофакторном анализе возраст старше 60 лет, ожирение (индекс массы тела> 25 кг / м 2 ), ожирение печени, сахарный диабет, гипертония и гиперхолестеринемия были определены как факторы риска, связанные с HP ( P <0,05). При многомерном анализе ожирение печени [ P = 0,008, отношение шансов (OR) = 2,219], мужской пол ( P = 0,013, OR = 2,636), возраст старше 60 лет ( P = 0,001, OR = 2,874) и гипертонии ( P = 0.044, OR = 2,037) были значительно связаны с HP. В анализе подгрупп НДС был статистически значимым фактором риска для HP ( P = 0,010, OR = 5,665, самый низкий квартиль против наивысшего квартиля).
ЗАКЛЮЧЕНИЕ: HP, наблюдаемая на EUS, была связана с ожирением печени, мужским полом, возрастом старше 60 лет, гипертонией и НДС.
Ключевые слова: Эндоскопическое УЗИ, гиперэхогенная поджелудочная железа, ожирение
ВВЕДЕНИЕ
Эндоскопическое УЗИ (ЭУЗИ) было важным инструментом диагностики желудочно-кишечных и панкреатобилиарных заболеваний с 1980-х годов [1].EUS особенно эффективен для оценки пациентов с заболеванием поджелудочной железы, поскольку EUS обеспечивает изображения с высоким разрешением как протока поджелудочной железы, так и паренхимы. В последние годы тонкоигольная аспирация под контролем EUS или биопсия Trucut могут выполняться одновременно, и эта процедура позволяет проводить диагностику тканей.
Выявление гиперэхогенной поджелудочной железы (ГП) не редкость во время ЭУЗИ. Однако клиническое значение HP все еще неясно. Жирная печень связана с инсулинорезистентностью, дислипидемией и ожирением (особенно с центральным распределением жира в организме) и считается фенотипом метаболического синдрома [2-4].Висцеральный жир более важен для метаболического синдрома и стеатоза печени, чем подкожный жир из-за его стеатогенеза и продукции различных цитокинов [5,6]. Нормальная эхогенность поджелудочной железы на УЗИ равна или немного выше, чем у печени [7,8]. Эхогенность поджелудочной железы определяется отложением жира вокруг поджелудочной железы и внутри перегородок, пересекающих нормальную поджелудочную железу [9]. Однако роль ожирения как фактора риска HP остается неясной. Мы предположили, что HP связана с ожирением так же, как и с ожирением печени.Для количественной оценки ожирения использовалось множество различных методов, таких как индекс массы тела (ИМТ), окружность талии, соотношение талии и бедер, толщина кожной складки и процент жира в организме. Среди этих методов компьютерная томография (КТ) считается золотым стандартом не только для оценки жировой ткани, но и для многокомпонентных измерений тела [10].
Целью этого исследования было определить частоту HP у пациентов, перенесших EUS, и выявить связанные с этим факторы риска HP на EUS.
МАТЕРИАЛЫ И МЕТОДЫ
С января 2007 г. по декабрь 2007 г. в исследование были проспективно включены 524 пациента, которым была проведена ЭУЗИ. Заболевание поджелудочной железы может изменить сонографический вид поджелудочной железы, поэтому пациенты с историей или у которых было обнаружено заболевание поджелудочной железы, такое как хронический панкреатит, были исключены ( n = 156), а пациенты с гепатобилиарным или распространенным раком желудочно-кишечного тракта также были исключены. из исследования ( n = 84).Наконец, было включено в общей сложности 284 пациента (рисунок), и все исследования EUS были выполнены для оценки субэпителиальных опухолей. EUS-исследования были выполнены с использованием радиального эхоэндоскопа (Olympus GF-UM2000 с преобразователями частоты 5 МГц и 7,5 МГц) опытным эндоскопистом (Kim GH). Информированное согласие было получено после того, как пациенты получили полное описание исследования. Все пациенты заполнили анкету относительно их личной истории болезни, включая потребление алкоголя и курение.Это исследование было одобрено этическим комитетом больницы Пусанского национального университета.
Блок-схема, показывающая прогресс от начальной оценки при первом направлении на эндоскопическое ультразвуковое исследование к окончательному анализу. EUS: эндоскопическое ультразвуковое исследование; GI: желудочно-кишечный тракт; НДС: висцеральная жировая ткань; SAT: подкожно-жировая клетчатка.
В ходе исследования мы измерили уровни ферментов поджелудочной железы в сыворотке крови, собрали истории болезни, провели физическое обследование и выполнили анализы крови, включая уровень сахара в крови, общий холестерин и функциональные тесты печени.Степень эхогенности поджелудочной железы оценивали относительно печени (или почки, если печень гиперэхогенная) (рисунок). Были получены истории употребления алкоголя пациентами, и термин «безалкогольный» применялся к мужчинам, потреблявшим менее 30 г алкоголя в день, и к женщинам, потреблявшим менее 20 г алкоголя в день. Мы дополнительно проанализировали риск HP в соответствии с категориями висцеральной жировой ткани (VAT) и подкожной жировой ткани (SAT) у 132 пациентов, которым выполняли КТ брюшной полости в клинических целях.
Эхогенность поджелудочной железы при эндоскопическом УЗИ. A: Нормальная эхогенная поджелудочная железа; B: гиперэхогенная поджелудочная железа по сравнению с почкой. P: поджелудочная железа; К. Почки.
Лабораторные исследования и оценка площади висцерального жира в брюшной полости
Проспективно оценивались клинические характеристики всех субъектов, включая пол, возраст, систолическое артериальное давление, диастолическое артериальное давление, ИМТ и стандартные показатели крови. Эти параметры были измерены в течение 30 дней после EUS.Артериальная гипертензия определялась как систолическое АД ≥ 140 мм рт. Ст. Или диастолическое АД ≥ 90 мм рт. Ст. [11]. Сахарный диабет 2 типа (СД) определялся как уровень глюкозы в плазме натощак ≥ 126 мг / дл или при наличии симптомов гипергликемии и случайном уровне глюкозы в венозной плазме ≥ 200 мг / дл [12]. Гиперхолестеринемия определялась, когда уровень общего холестерина в сыворотке был выше контрольного значения (более 240 мг / дл в нашей больнице). Индекс массы тела (ИМТ) рассчитывался как вес тела (кг), деленный на квадрат роста стоя (м).ИМТ был разделен на три уровня в соответствии с критериями ВОЗ для региона Западной части Тихого океана [13]: нормальный вес — ИМТ <23 кг / м 2 , избыточный вес — ИМТ ≥ 23 кг / м 2 и ≤ 25 кг / м 2 и ожирением — ИМТ> 25 кг / м 2 . Чтобы определить VAT и SAT на компьютерной томографии, площадь жировой ткани рассчитывалась на уровне пупка с ослаблением, которое варьировалось от -50 до -250 единиц Хаунсфилда [2,14]. Испытуемые обследовались в положении лежа на спине. VAT был определен как внутрибрюшный жир, связанный париетальной брюшиной или поперечной фасцией, за исключением позвоночного столба и параспинальных мышц, а SAT был определен как жир, поверхностный по отношению к мышцам живота и спины.С помощью курсора измеряли НДС вокруг внутренней границы мышц брюшной стенки. Интересующая область, нарисованная вокруг внешнего края дермы, использовалась для расчета площади общей жировой ткани (ТАТ). SAT был получен путем вычитания НДС из TAT (рисунок) [2,15].
Расчет распределения жировой ткани брюшной полости с помощью компьютерной томографии. Общая площадь жировой ткани (TAT) была получена путем применения порогового значения жировой ткани к области интереса (ROI), которая была прослежена вокруг дермы (1).ROI отслеживали вокруг внутреннего края мышц брюшной стенки, и применяли порог жировой ткани для определения площади висцеральной жировой ткани (VAT) в ROI (2). Площадь подкожной жировой ткани затем была получена путем вычитания НДС из ТАТ.
Статистический анализ
Данные выражены в виде средних значений ± стандартное отклонение. Непарные t -тесты использовали для сравнения средних значений характеристик между группой HP и группой без HP.χ 2 тестов использовались для номинальных переменных. Переменные со значением P менее 0,25 при одномерном анализе были включены в модель прямой пошаговой множественной логистической регрессии. Для определения зависимости «доза-реакция» мы использовали пороговые значения, чтобы разделить пациентов на квартили для SAT и VAT. Логистический регрессионный анализ использовался для оценки грубой и скорректированной силы ассоциации между положительными и отрицательными группами HP. Все анализы данных проводились с использованием SPSS для Windows версии 12.0 (SPSS, Чикаго, Иллинойс, США). Значение P менее 0,05 считалось значимым.
РЕЗУЛЬТАТЫ
Исходные характеристики исследуемой выборки
Общее количество включенных субъектов составило 284 (102 мужчины и 182 женщины), а их средний возраст составил 52,1 ± 12,2 года. Среди субъектов исследования, которым выполнялась ЭУЗИ, 11 были пациентами с HP (38,7%). У 34 пациентов (33,1%) была жирная печень. Было 70 (24,6%) курильщиков (24,6%) и 106 (37,3%) пациентов, употребляющих алкоголь.Средний ИМТ составил 23,1 ± 2,9 кг / м2 2 . Среди 132 пациентов, которым была выполнена компьютерная томография брюшной полости, средние значения SAT и VAT составили 145,6 ± 49,3 и 71,7 ± 43,6 см 2 , соответственно (таблица).
Таблица 1
Исходные характеристики исследуемой популяции (среднее ± стандартное отклонение) n (%)
| Всего пациентов ( n = 284) | |
| Пол (M : F) | 102: 182 |
| Возраст (лет) | 52.1 ± 12,2 |
| Гиперэхогенная поджелудочная железа положительная | 110 (38,7) |
| Курение сигарет в настоящее время | 70 (24,6) |
| Принятие алкоголя | 106 (37,3) |
| 61 (21,5) | |
| ИМТ (кг / м 2 ) | 23,1 ± 2,9 |
| Жировая печень | 94 (33,1) |
| Сахарный диабет 16.2) | |
| Гиперхолестеринемия | 46 (16,1) |
| Измерение КТ ( n = 132) | |
| Площадь SAT (см 2 ) | 145,6 ± 49,3 |
| 71,7 ± 43,6 |
Сравнение пациентов с гиперэхогенной поджелудочной железой и без нее
Мы проанализировали потенциальные факторы риска HP. Согласно однофакторному анализу, возраст старше 60 лет, ожирение (ИМТ более 25 кг / м 2 2 ), ожирение печени, сахарный диабет 2 типа, гипертония и гиперхолестеринемия были ассоциированными факторами риска HP ( P <0.05) (таблица). При многомерном анализе ожирение печени [ P = 0,008, отношение шансов (OR) = 2,219], мужской пол ( P = 0,013, OR = 2,636), возраст старше 60 лет ( P = 0,001, OR = 2,874) и гипертония ( P = 0,044, OR = 2,037) были значимыми сопутствующими факторами риска HP (таблица).
Таблица 2
Сравнение пациентов с гиперэхогенной поджелудочной железой и без нее (среднее ± стандартное отклонение) n (%)
| HP отрицательный ( n = 174) | HP положительный ( n = 110) | P значение | |
| Возраст (лет) | 48.9 ± 12,0 | 57,2 ± 10,7 | <0,001 |
| Мужской пол | 69 (39,9) | 33 (30,0) | 0,099 |
| ИМТ (кг / м 10 2 ) 90,41 2,8 | 24,0 ± 2,7 | <0,001 | |
| Курение | 47 (27,0) | 23 (20,9) | 0,245 |
| Спирт | 71 (40,8) | 3510 | |
| Тип 2 DM | 7 (4.0) | 12 (10,9) | 0,024 |
| Гипертония | 25 (14,4) | 36 (32,7) | <0,001 |
| Гиперхолестеринемия | 20 (1110,5) | 0,007 | |
| Жировая печень | 46 (26,4) | 48 (43,6) | 0,003 |
Таблица 3
Многомерный анализ клинических факторов риска гиперэхогенной поджелудочной железы0610
Субанализ был проведен у пациентов, перенесших КТ брюшной полости ( n = 132). При однофакторном анализе НДС и SAT значительно различались между группами (89.5 ± 47,8 см 2 vs 59,8 ± 36,3 см 2 соответственно P <0,001 для НДС и 162,2 ± 55,7 см 2 vs 134,5 ± 59,3 см 2 соответственно P = 0,008 для SAT) (таблица). При многофакторном анализе для пациентов, перенесших КТ брюшной полости, НДС был статистически значимым фактором риска HP после поправки на возраст, пол, алкоголь, курение и ИМТ ( P = 0,010, OR = 5,665, самый низкий квартиль против %). наивысший квартиль) (таблица).
Таблица 4
Сравнение жировой ткани у пациентов с гиперэхогенной поджелудочной железой и без нее n (%)
| HP отрицательный ( n = 79) | HP положительный ( n = 53) | P значение | |
| Площадь НДС (см 2 ) | <0,001 | ||
| Квартиль I (<35.2) | 23 (29,1) | 9 (17,0) | |
| Квартиль II (35,2-65,9) | 25 (31,6) | 8 (15,1) | |
| Квартиль III (65,9-94,0) | 19 (24,1) | 14 (26,4) | |
| Четвертый квартиль (> 94,0) | 12 (15,2) | 22 (41,5) | |
| Площадь SAT (см 2 ) | 0,008 | ||
| I квартиль (<109,3) | 24 (30.4) | 9 (17,0) | |
| Квартиль II (109,3–139,7) | 22 (27,8) | 11 (20,8) | |
| Квартиль III (139,7–179,2) | 18 (2210,8) | 16 (30,2)||
| Квартиль IV (> 179,2) | 15 (19,0) | 17 (32,1) |
Таблица 5
Многопараметрический анализ: нескорректированные и скорректированные анализы взаимосвязи жировой ткани брюшной полости область с гиперэхогенной поджелудочной железой, OR (95% ДИ)
| Не скорректированный анализ | P значение | Скорректированный анализ 1 | 21 P | ||||||||
| Площадь НДС (см 2 ) | 0.015 | 0,010 | |||||||||
| I квартиль <35,2 -2,365) | |||||||||||
| квартиль III (65,9-94,0) | 1,311 (0,637-6,094) | 1,997 (0,561-7,107) | |||||||||
| квартиль IV (> 94,0) | 3,45791 (1,154) | 5.665 (1,515-21,180) | |||||||||
| Площадь SAT (см 2 ) | 0,414 | 0,960 | |||||||||
| Quartile I (<109,3) | Ссылка | Ссылка | Квартиль II (109,3-139,7) | 1,139 (0,374-3,471) | 1,016 (0,316-3,271) | ||||||
| Квартиль III (139,7-179,2) | 1,97 (0,637-6,094) | 353 (0,378-4,841) | |||||||||
| Квартиль IV (> 179,2) | 2,288 (0,720-7,268) | 1,227 (0,301-4,992) |
ОБСУЖДЕНИЕ
EUS визуализации желудочно-кишечного тракта представляет собой серьезный прогресс технология. EUS поджелудочной железы особенно полезен, потому что поджелудочную железу можно визуализировать либо из двенадцатиперстной кишки, либо из желудка. EUS менее рискованно, чем эндоскопическая ретроградная панкреатография, которая является традиционным методом выбора и золотым стандартом диагностики хронического панкреатита [16,17].Понимание нормальных изменений паренхимы поджелудочной железы имеет решающее значение при оценке патологий поджелудочной железы. HP — нередкая находка во время EUS, но клиническое значение гиперэхогенности нормальной поджелудочной железы неизвестно. В этом исследовании эхогенность поджелудочной железы сравнивалась с эхогенностью печени для оценки отложения жира в поджелудочной железе. Однако при ожирении печени эхогенность печени не является хорошим эталонным значением для HP. Поэтому мы использовали эхогенность паренхимы почки при наличии жировой ткани печени [18].Очень высокая эхогенность поджелудочной железы может быть признаком хронического панкреатита, который часто сопровождается расширением протока поджелудочной железы. Предыдущее исследование показало, что масса тела и жировая инфильтрация оказывают значительное влияние на эхогенность поджелудочной железы [19]. Стеатоз печени (или ожирение печени) связан с ожирением, пожилым возрастом, гиперлипидемией, гипергликемией и гипертонией [2,3,5]. Известно, что висцеральное ожирение более важно, чем ИМТ, для прогнозирования наличия стеатоза печени [5].
Сначала мы предположили, что HP в нормальной в остальном поджелудочной железе будет ассоциироваться с ожирением печени и связанными с ней факторами риска, особенно ожирением. Согласно многофакторному анализу, ожирение печени, возраст старше 60 лет, мужской пол и артериальная гипертензия были значимыми факторами риска HP. В поджелудочной железе у пожилых пациентов наблюдались различные изменения, такие как атрофия, фиброз и жировая инфильтрация. Предыдущее гистопатологическое исследование показало, что после 60 лет в ацинарных клетках поджелудочной железы обычно наблюдается умеренное или сильное накопление жира [20].Высокая эхогенность поджелудочной железы — нормальное явление для пожилых пациентов [21]. Другое предыдущее EUS-исследование возрастных изменений поджелудочной железы показало, что у мужчин значительно больше шансов иметь аномалии, чем у женщин (OR = 2,9, P = 0,01) [22]. Поскольку распределение брюшного жира различается в зависимости от пола, площади подкожного жира на уровне живота у женщин значительно больше, чем у мужчин [23-25]. Метаболический синдром чаще встречается у мужчин, чем у женщин в возрасте до 60 лет, и это тесно связано со стеатозом печени; наши результаты могут отражать такой профиль [26,27].
Стеатоз печени обычно преобладает у лиц с ожирением, и региональное распределение жира, связанное с инсулинорезистентностью, было обнаружено в нескольких исследованиях как важный фактор стеатоза печени [28]. ИМТ отражает либо общее накопление жира в организме, либо накопление подкожного жира. Недавние открытия показали, что центральное ожирение (накопление висцерального жира) может быть более важным фактором стеатоза печени, чем ИМТ [29]. КТ считается золотым стандартом не только для измерения жировой ткани, но и для выполнения измерений на разных участках тела [10].Тем не менее, было проведено несколько исследований взаимосвязи между HP и региональным распределением жира, измеренным с помощью компьютерной томографии. Мы провели анализ подгрупп пациентов, перенесших КТ брюшной полости. Этот объективный показатель висцерального жира показал, что НДС был независимым фактором риска для HP после поправки на возраст, пол, алкоголь, курение и ИМТ. Известно, что ожирение сопровождается метаболическими осложнениями и все чаще рассматривается как фактор риска СД 2 типа, дислипидемии, атеросклеротических и сердечно-сосудистых заболеваний.Появляется все больше свидетельств того, что региональное распределение жировой ткани, по-видимому, является важным индикатором метаболических и сердечно-сосудистых изменений, поскольку были обнаружены только непостоянные корреляции между ИМТ и этими нарушениями [30]. Согласно многомерному анализу в настоящем исследовании, хотя ИМТ не был статистически значимым фактором риска, НДС был независимым значимым фактором риска для HP. Возможная причина этого заключается в том, что НДС, измеренный с помощью компьютерной томографии, более точен для измерения висцерального ожирения, чем ИМТ [31].
Недавно было сообщено о двух исследованиях жирной или гиперэхогенной поджелудочной железы [18,32]. В одном исследовании предикторами HP были обнаружены стеатоз печени, употребление алкоголя и повышенный ИМТ [32]. В другом исследовании жирная поджелудочная железа была связана с метаболическим синдромом. В последнем исследовании висцеральный жир также был независимо связан с жировой тканью поджелудочной железы [18]. Однако в этом исследовании просто сравнивались значения площади НДС между жирной поджелудочной железой и нормальным контролем. В настоящем исследовании мы разделили области SAT и VAT на четыре квартиля, чтобы оценить взаимосвязь между площадью жировой ткани и HP.
В настоящем исследовании потребление алкоголя и курение сигарет не были значительными факторами риска HP. Другое исследование показало, что потребление алкоголя и курение сигарет влияют на эндосонографический вид поджелудочной железы в зависимости от дозы [33]. Хотя в нашей выборке была предпринята попытка собрать точную информацию о потреблении алкоголя и курении, недооценка потребления алкоголя и курения сигарет может объяснить этот результат в нашем исследовании.
Хотя мы провели это исследование проспективно, были некоторые ограничения.Во-первых, контрольная группа (группа без HP) не была репрезентативной для общей здоровой популяции, потому что выборка состояла из пациентов, которым требовалось EUS для оценки субэпителиальной опухоли. Во-вторых, прямое определение жира поджелудочной железы и висцерального жира в ткани не проводилось. По этическим соображениям в отношении получения образцов тканей от здоровых субъектов мы не выполняли биопсию тканей. В-третьих, количественный анализ эхогенности паренхимы поджелудочной железы не проводился.Поскольку мы сравнивали эхогенность только поджелудочной железы с эхогенностью печени или почек, эти сравнения могли быть несколько субъективными. В будущем может потребоваться проведение компьютерного количественного анализа.
В заключение, HP коррелирует со стеатозом печени, гипертонией, мужским полом и возрастом старше 60 лет. НДС положительно коррелирует с HP независимо от индекса массы тела. Хотя неизвестно, является ли HP прогрессирующим заболеванием, HP, а также ожирение печени, могут быть одним из фенотипов метаболического синдрома, который характеризуется ожирением с накоплением висцерального жира, сахарным диабетом, гиперлипидемией и гипертонией.Для подтверждения этой гипотезы необходимы дальнейшие исследования.
КОММЕНТАРИИ
Предпосылки
Гиперэхогенная поджелудочная железа (HP) обычно обнаруживается во время эндоскопического ультразвукового исследования (EUS). Однако клиническое значение HP все еще неясно. Висцеральный жир более важен для метаболического синдрома и стеатоза печени, чем подкожный жир из-за его стеатогенеза и продукции различных цитокинов. Эхогенность поджелудочной железы определяется отложением жира вокруг поджелудочной железы и внутри перегородок, пересекающих нормальную поджелудочную железу.Однако роль ожирения как фактора риска HP неясна. Авторы могут предположить, что HP связана с ожирением аналогично ожирению печени.
Границы исследований
HP может быть связано с ожирением аналогично ожирению печени. Для расчета показателя ожирения использовалось множество различных методов, таких как индекс массы тела (ИМТ), окружность талии, соотношение талии и бедер, толщина кожной складки и процент жира в организме. Среди этих методов компьютерная томография считается золотым стандартом не только для оценки жировой ткани, но и для многокомпонентных измерений тела.
Инновации и прорывы
HP коррелирует со стеатозом печени, гипертонией, мужским полом и возрастом старше 60 лет. Висцеральная жировая ткань положительно коррелирует с HP независимо от ИМТ.
Приложения
Хотя неизвестно, является ли HP прогрессирующим заболеванием, HP, а также ожирение печени, могут быть одним из фенотипов метаболического синдрома, который характеризуется ожирением с накоплением висцерального жира, сахарным диабетом, гиперлипидемией и гипертонией.
Терминология
Гиперэхогенная поджелудочная железа наблюдалась, когда степень эхогенности поджелудочной железы по отношению к печени (или почки, если печень гиперэхогенная) была выше.
Экспертный обзор
Choi et al. Выполнили проспективное исследование с целью выявления факторов, связанных с гиперэхогенной поджелудочной железой, на EUS. Это интересное исследование, поскольку опубликованные данные о «жировой» поджелудочной железе не обширны.
Сопутствующие факторы гиперэхогенной поджелудочной железы при эндоскопическом УЗИ
Резюме
ЦЕЛЬ: Определить связанные факторы риска гиперэхогенной поджелудочной железы (ГП), которые могут наблюдаться при эндоскопическом УЗИ (ЭУЗИ), и оценить взаимосвязь между ГП и ожирением.
МЕТОДЫ. С января 2007 г. по декабрь 2007 г. мы проспективно приняли в исследование 524 последовательных взрослых, которым было запланировано пройти EUS. Пациенты с заболеваниями поджелудочной железы в анамнезе, гепатобилиарным или распространенным раком желудочно-кишечного тракта были исключены. Наконец, в анализ были включены 284 пациента. Мы дополнительно проанализировали риск HP в соответствии с категориями висцеральной жировой ткани (VAT) и подкожной жировой ткани у 132 пациентов, которым была выполнена компьютерная томография брюшной полости.
РЕЗУЛЬТАТЫ: При однофакторном анализе возраст старше 60 лет, ожирение (индекс массы тела> 25 кг / м 2 ), ожирение печени, сахарный диабет, гипертония и гиперхолестеринемия были определены как факторы риска, связанные с HP ( P <0,05). При многомерном анализе ожирение печени [ P = 0,008, отношение шансов (OR) = 2,219], мужской пол ( P = 0,013, OR = 2,636), возраст старше 60 лет ( P = 0,001, OR = 2,874) и гипертонии ( P = 0.044, OR = 2,037) были значительно связаны с HP. В анализе подгрупп НДС был статистически значимым фактором риска для HP ( P = 0,010, OR = 5,665, самый низкий квартиль против наивысшего квартиля).
ЗАКЛЮЧЕНИЕ: HP, наблюдаемая на EUS, была связана с ожирением печени, мужским полом, возрастом старше 60 лет, гипертонией и НДС.
Ключевые слова: Эндоскопическое УЗИ, гиперэхогенная поджелудочная железа, ожирение
ВВЕДЕНИЕ
Эндоскопическое УЗИ (ЭУЗИ) было важным инструментом диагностики желудочно-кишечных и панкреатобилиарных заболеваний с 1980-х годов [1].EUS особенно эффективен для оценки пациентов с заболеванием поджелудочной железы, поскольку EUS обеспечивает изображения с высоким разрешением как протока поджелудочной железы, так и паренхимы. В последние годы тонкоигольная аспирация под контролем EUS или биопсия Trucut могут выполняться одновременно, и эта процедура позволяет проводить диагностику тканей.
Выявление гиперэхогенной поджелудочной железы (ГП) не редкость во время ЭУЗИ. Однако клиническое значение HP все еще неясно. Жирная печень связана с инсулинорезистентностью, дислипидемией и ожирением (особенно с центральным распределением жира в организме) и считается фенотипом метаболического синдрома [2-4].Висцеральный жир более важен для метаболического синдрома и стеатоза печени, чем подкожный жир из-за его стеатогенеза и продукции различных цитокинов [5,6]. Нормальная эхогенность поджелудочной железы на УЗИ равна или немного выше, чем у печени [7,8]. Эхогенность поджелудочной железы определяется отложением жира вокруг поджелудочной железы и внутри перегородок, пересекающих нормальную поджелудочную железу [9]. Однако роль ожирения как фактора риска HP остается неясной. Мы предположили, что HP связана с ожирением так же, как и с ожирением печени.Для количественной оценки ожирения использовалось множество различных методов, таких как индекс массы тела (ИМТ), окружность талии, соотношение талии и бедер, толщина кожной складки и процент жира в организме. Среди этих методов компьютерная томография (КТ) считается золотым стандартом не только для оценки жировой ткани, но и для многокомпонентных измерений тела [10].
Целью этого исследования было определить частоту HP у пациентов, перенесших EUS, и выявить связанные с этим факторы риска HP на EUS.
МАТЕРИАЛЫ И МЕТОДЫ
С января 2007 г. по декабрь 2007 г. в исследование были проспективно включены 524 пациента, которым была проведена ЭУЗИ. Заболевание поджелудочной железы может изменить сонографический вид поджелудочной железы, поэтому пациенты с историей или у которых было обнаружено заболевание поджелудочной железы, такое как хронический панкреатит, были исключены ( n = 156), а пациенты с гепатобилиарным или распространенным раком желудочно-кишечного тракта также были исключены. из исследования ( n = 84).Наконец, было включено в общей сложности 284 пациента (рисунок), и все исследования EUS были выполнены для оценки субэпителиальных опухолей. EUS-исследования были выполнены с использованием радиального эхоэндоскопа (Olympus GF-UM2000 с преобразователями частоты 5 МГц и 7,5 МГц) опытным эндоскопистом (Kim GH). Информированное согласие было получено после того, как пациенты получили полное описание исследования. Все пациенты заполнили анкету относительно их личной истории болезни, включая потребление алкоголя и курение.Это исследование было одобрено этическим комитетом больницы Пусанского национального университета.
Блок-схема, показывающая прогресс от начальной оценки при первом направлении на эндоскопическое ультразвуковое исследование к окончательному анализу. EUS: эндоскопическое ультразвуковое исследование; GI: желудочно-кишечный тракт; НДС: висцеральная жировая ткань; SAT: подкожно-жировая клетчатка.
В ходе исследования мы измерили уровни ферментов поджелудочной железы в сыворотке крови, собрали истории болезни, провели физическое обследование и выполнили анализы крови, включая уровень сахара в крови, общий холестерин и функциональные тесты печени.Степень эхогенности поджелудочной железы оценивали относительно печени (или почки, если печень гиперэхогенная) (рисунок). Были получены истории употребления алкоголя пациентами, и термин «безалкогольный» применялся к мужчинам, потреблявшим менее 30 г алкоголя в день, и к женщинам, потреблявшим менее 20 г алкоголя в день. Мы дополнительно проанализировали риск HP в соответствии с категориями висцеральной жировой ткани (VAT) и подкожной жировой ткани (SAT) у 132 пациентов, которым выполняли КТ брюшной полости в клинических целях.
Эхогенность поджелудочной железы при эндоскопическом УЗИ. A: Нормальная эхогенная поджелудочная железа; B: гиперэхогенная поджелудочная железа по сравнению с почкой. P: поджелудочная железа; К. Почки.
Лабораторные исследования и оценка площади висцерального жира в брюшной полости
Проспективно оценивались клинические характеристики всех субъектов, включая пол, возраст, систолическое артериальное давление, диастолическое артериальное давление, ИМТ и стандартные показатели крови. Эти параметры были измерены в течение 30 дней после EUS.Артериальная гипертензия определялась как систолическое АД ≥ 140 мм рт. Ст. Или диастолическое АД ≥ 90 мм рт. Ст. [11]. Сахарный диабет 2 типа (СД) определялся как уровень глюкозы в плазме натощак ≥ 126 мг / дл или при наличии симптомов гипергликемии и случайном уровне глюкозы в венозной плазме ≥ 200 мг / дл [12]. Гиперхолестеринемия определялась, когда уровень общего холестерина в сыворотке был выше контрольного значения (более 240 мг / дл в нашей больнице). Индекс массы тела (ИМТ) рассчитывался как вес тела (кг), деленный на квадрат роста стоя (м).ИМТ был разделен на три уровня в соответствии с критериями ВОЗ для региона Западной части Тихого океана [13]: нормальный вес — ИМТ <23 кг / м 2 , избыточный вес — ИМТ ≥ 23 кг / м 2 и ≤ 25 кг / м 2 и ожирением — ИМТ> 25 кг / м 2 . Чтобы определить VAT и SAT на компьютерной томографии, площадь жировой ткани рассчитывалась на уровне пупка с ослаблением, которое варьировалось от -50 до -250 единиц Хаунсфилда [2,14]. Испытуемые обследовались в положении лежа на спине. VAT был определен как внутрибрюшный жир, связанный париетальной брюшиной или поперечной фасцией, за исключением позвоночного столба и параспинальных мышц, а SAT был определен как жир, поверхностный по отношению к мышцам живота и спины.С помощью курсора измеряли НДС вокруг внутренней границы мышц брюшной стенки. Интересующая область, нарисованная вокруг внешнего края дермы, использовалась для расчета площади общей жировой ткани (ТАТ). SAT был получен путем вычитания НДС из TAT (рисунок) [2,15].
Расчет распределения жировой ткани брюшной полости с помощью компьютерной томографии. Общая площадь жировой ткани (TAT) была получена путем применения порогового значения жировой ткани к области интереса (ROI), которая была прослежена вокруг дермы (1).ROI отслеживали вокруг внутреннего края мышц брюшной стенки, и применяли порог жировой ткани для определения площади висцеральной жировой ткани (VAT) в ROI (2). Площадь подкожной жировой ткани затем была получена путем вычитания НДС из ТАТ.
Статистический анализ
Данные выражены в виде средних значений ± стандартное отклонение. Непарные t -тесты использовали для сравнения средних значений характеристик между группой HP и группой без HP.χ 2 тестов использовались для номинальных переменных. Переменные со значением P менее 0,25 при одномерном анализе были включены в модель прямой пошаговой множественной логистической регрессии. Для определения зависимости «доза-реакция» мы использовали пороговые значения, чтобы разделить пациентов на квартили для SAT и VAT. Логистический регрессионный анализ использовался для оценки грубой и скорректированной силы ассоциации между положительными и отрицательными группами HP. Все анализы данных проводились с использованием SPSS для Windows версии 12.0 (SPSS, Чикаго, Иллинойс, США). Значение P менее 0,05 считалось значимым.
РЕЗУЛЬТАТЫ
Исходные характеристики исследуемой выборки
Общее количество включенных субъектов составило 284 (102 мужчины и 182 женщины), а их средний возраст составил 52,1 ± 12,2 года. Среди субъектов исследования, которым выполнялась ЭУЗИ, 11 были пациентами с HP (38,7%). У 34 пациентов (33,1%) была жирная печень. Было 70 (24,6%) курильщиков (24,6%) и 106 (37,3%) пациентов, употребляющих алкоголь.Средний ИМТ составил 23,1 ± 2,9 кг / м2 2 . Среди 132 пациентов, которым была выполнена компьютерная томография брюшной полости, средние значения SAT и VAT составили 145,6 ± 49,3 и 71,7 ± 43,6 см 2 , соответственно (таблица).
Таблица 1
Исходные характеристики исследуемой популяции (среднее ± стандартное отклонение) n (%)
| Всего пациентов ( n = 284) | |
| Пол (M : F) | 102: 182 |
| Возраст (лет) | 52.1 ± 12,2 |
| Гиперэхогенная поджелудочная железа положительная | 110 (38,7) |
| Курение сигарет в настоящее время | 70 (24,6) |
| Принятие алкоголя | 106 (37,3) |
| 61 (21,5) | |
| ИМТ (кг / м 2 ) | 23,1 ± 2,9 |
| Жировая печень | 94 (33,1) |
| Сахарный диабет 16.2) | |
| Гиперхолестеринемия | 46 (16,1) |
| Измерение КТ ( n = 132) | |
| Площадь SAT (см 2 ) | 145,6 ± 49,3 |
| 71,7 ± 43,6 |
Сравнение пациентов с гиперэхогенной поджелудочной железой и без нее
Мы проанализировали потенциальные факторы риска HP. Согласно однофакторному анализу, возраст старше 60 лет, ожирение (ИМТ более 25 кг / м 2 2 ), ожирение печени, сахарный диабет 2 типа, гипертония и гиперхолестеринемия были ассоциированными факторами риска HP ( P <0.05) (таблица). При многомерном анализе ожирение печени [ P = 0,008, отношение шансов (OR) = 2,219], мужской пол ( P = 0,013, OR = 2,636), возраст старше 60 лет ( P = 0,001, OR = 2,874) и гипертония ( P = 0,044, OR = 2,037) были значимыми сопутствующими факторами риска HP (таблица).
Таблица 2
Сравнение пациентов с гиперэхогенной поджелудочной железой и без нее (среднее ± стандартное отклонение) n (%)
| HP отрицательный ( n = 174) | HP положительный ( n = 110) | P значение | |
| Возраст (лет) | 48.9 ± 12,0 | 57,2 ± 10,7 | <0,001 |
| Мужской пол | 69 (39,9) | 33 (30,0) | 0,099 |
| ИМТ (кг / м 10 2 ) 90,41 2,8 | 24,0 ± 2,7 | <0,001 | |
| Курение | 47 (27,0) | 23 (20,9) | 0,245 |
| Спирт | 71 (40,8) | 3510 | |
| Тип 2 DM | 7 (4.0) | 12 (10,9) | 0,024 |
| Гипертония | 25 (14,4) | 36 (32,7) | <0,001 |
| Гиперхолестеринемия | 20 (1110,5) | 0,007 | |
| Жировая печень | 46 (26,4) | 48 (43,6) | 0,003 |
Таблица 3
Многомерный анализ клинических факторов риска гиперэхогенной поджелудочной железы0610
Субанализ был проведен у пациентов, перенесших КТ брюшной полости ( n = 132). При однофакторном анализе НДС и SAT значительно различались между группами (89.5 ± 47,8 см 2 vs 59,8 ± 36,3 см 2 соответственно P <0,001 для НДС и 162,2 ± 55,7 см 2 vs 134,5 ± 59,3 см 2 соответственно P = 0,008 для SAT) (таблица). При многофакторном анализе для пациентов, перенесших КТ брюшной полости, НДС был статистически значимым фактором риска HP после поправки на возраст, пол, алкоголь, курение и ИМТ ( P = 0,010, OR = 5,665, самый низкий квартиль против %). наивысший квартиль) (таблица).
Таблица 4
Сравнение жировой ткани у пациентов с гиперэхогенной поджелудочной железой и без нее n (%)
| HP отрицательный ( n = 79) | HP положительный ( n = 53) | P значение | |
| Площадь НДС (см 2 ) | <0,001 | ||
| Квартиль I (<35.2) | 23 (29,1) | 9 (17,0) | |
| Квартиль II (35,2-65,9) | 25 (31,6) | 8 (15,1) | |
| Квартиль III (65,9-94,0) | 19 (24,1) | 14 (26,4) | |
| Четвертый квартиль (> 94,0) | 12 (15,2) | 22 (41,5) | |
| Площадь SAT (см 2 ) | 0,008 | ||
| I квартиль (<109,3) | 24 (30.4) | 9 (17,0) | |
| Квартиль II (109,3–139,7) | 22 (27,8) | 11 (20,8) | |
| Квартиль III (139,7–179,2) | 18 (2210,8) | 16 (30,2)||
| Квартиль IV (> 179,2) | 15 (19,0) | 17 (32,1) |
Таблица 5
Многопараметрический анализ: нескорректированные и скорректированные анализы взаимосвязи жировой ткани брюшной полости область с гиперэхогенной поджелудочной железой, OR (95% ДИ)
| Не скорректированный анализ | P значение | Скорректированный анализ 1 | 21 P | ||||||||
| Площадь НДС (см 2 ) | 0.015 | 0,010 | |||||||||
| I квартиль <35,2 -2,365) | |||||||||||
| квартиль III (65,9-94,0) | 1,311 (0,637-6,094) | 1,997 (0,561-7,107) | |||||||||
| квартиль IV (> 94,0) | 3,45791 (1,154) | 5.665 (1,515-21,180) | |||||||||
| Площадь SAT (см 2 ) | 0,414 | 0,960 | |||||||||
| Quartile I (<109,3) | Ссылка | Ссылка | Квартиль II (109,3-139,7) | 1,139 (0,374-3,471) | 1,016 (0,316-3,271) | ||||||
| Квартиль III (139,7-179,2) | 1,97 (0,637-6,094) | 353 (0,378-4,841) | |||||||||
| Квартиль IV (> 179,2) | 2,288 (0,720-7,268) | 1,227 (0,301-4,992) |
ОБСУЖДЕНИЕ
EUS визуализации желудочно-кишечного тракта представляет собой серьезный прогресс технология. EUS поджелудочной железы особенно полезен, потому что поджелудочную железу можно визуализировать либо из двенадцатиперстной кишки, либо из желудка. EUS менее рискованно, чем эндоскопическая ретроградная панкреатография, которая является традиционным методом выбора и золотым стандартом диагностики хронического панкреатита [16,17].Понимание нормальных изменений паренхимы поджелудочной железы имеет решающее значение при оценке патологий поджелудочной железы. HP — нередкая находка во время EUS, но клиническое значение гиперэхогенности нормальной поджелудочной железы неизвестно. В этом исследовании эхогенность поджелудочной железы сравнивалась с эхогенностью печени для оценки отложения жира в поджелудочной железе. Однако при ожирении печени эхогенность печени не является хорошим эталонным значением для HP. Поэтому мы использовали эхогенность паренхимы почки при наличии жировой ткани печени [18].Очень высокая эхогенность поджелудочной железы может быть признаком хронического панкреатита, который часто сопровождается расширением протока поджелудочной железы. Предыдущее исследование показало, что масса тела и жировая инфильтрация оказывают значительное влияние на эхогенность поджелудочной железы [19]. Стеатоз печени (или ожирение печени) связан с ожирением, пожилым возрастом, гиперлипидемией, гипергликемией и гипертонией [2,3,5]. Известно, что висцеральное ожирение более важно, чем ИМТ, для прогнозирования наличия стеатоза печени [5].
Сначала мы предположили, что HP в нормальной в остальном поджелудочной железе будет ассоциироваться с ожирением печени и связанными с ней факторами риска, особенно ожирением. Согласно многофакторному анализу, ожирение печени, возраст старше 60 лет, мужской пол и артериальная гипертензия были значимыми факторами риска HP. В поджелудочной железе у пожилых пациентов наблюдались различные изменения, такие как атрофия, фиброз и жировая инфильтрация. Предыдущее гистопатологическое исследование показало, что после 60 лет в ацинарных клетках поджелудочной железы обычно наблюдается умеренное или сильное накопление жира [20].Высокая эхогенность поджелудочной железы — нормальное явление для пожилых пациентов [21]. Другое предыдущее EUS-исследование возрастных изменений поджелудочной железы показало, что у мужчин значительно больше шансов иметь аномалии, чем у женщин (OR = 2,9, P = 0,01) [22]. Поскольку распределение брюшного жира различается в зависимости от пола, площади подкожного жира на уровне живота у женщин значительно больше, чем у мужчин [23-25]. Метаболический синдром чаще встречается у мужчин, чем у женщин в возрасте до 60 лет, и это тесно связано со стеатозом печени; наши результаты могут отражать такой профиль [26,27].
Стеатоз печени обычно преобладает у лиц с ожирением, и региональное распределение жира, связанное с инсулинорезистентностью, было обнаружено в нескольких исследованиях как важный фактор стеатоза печени [28]. ИМТ отражает либо общее накопление жира в организме, либо накопление подкожного жира. Недавние открытия показали, что центральное ожирение (накопление висцерального жира) может быть более важным фактором стеатоза печени, чем ИМТ [29]. КТ считается золотым стандартом не только для измерения жировой ткани, но и для выполнения измерений на разных участках тела [10].Тем не менее, было проведено несколько исследований взаимосвязи между HP и региональным распределением жира, измеренным с помощью компьютерной томографии. Мы провели анализ подгрупп пациентов, перенесших КТ брюшной полости. Этот объективный показатель висцерального жира показал, что НДС был независимым фактором риска для HP после поправки на возраст, пол, алкоголь, курение и ИМТ. Известно, что ожирение сопровождается метаболическими осложнениями и все чаще рассматривается как фактор риска СД 2 типа, дислипидемии, атеросклеротических и сердечно-сосудистых заболеваний.Появляется все больше свидетельств того, что региональное распределение жировой ткани, по-видимому, является важным индикатором метаболических и сердечно-сосудистых изменений, поскольку были обнаружены только непостоянные корреляции между ИМТ и этими нарушениями [30]. Согласно многомерному анализу в настоящем исследовании, хотя ИМТ не был статистически значимым фактором риска, НДС был независимым значимым фактором риска для HP. Возможная причина этого заключается в том, что НДС, измеренный с помощью компьютерной томографии, более точен для измерения висцерального ожирения, чем ИМТ [31].
Недавно было сообщено о двух исследованиях жирной или гиперэхогенной поджелудочной железы [18,32]. В одном исследовании предикторами HP были обнаружены стеатоз печени, употребление алкоголя и повышенный ИМТ [32]. В другом исследовании жирная поджелудочная железа была связана с метаболическим синдромом. В последнем исследовании висцеральный жир также был независимо связан с жировой тканью поджелудочной железы [18]. Однако в этом исследовании просто сравнивались значения площади НДС между жирной поджелудочной железой и нормальным контролем. В настоящем исследовании мы разделили области SAT и VAT на четыре квартиля, чтобы оценить взаимосвязь между площадью жировой ткани и HP.
В настоящем исследовании потребление алкоголя и курение сигарет не были значительными факторами риска HP. Другое исследование показало, что потребление алкоголя и курение сигарет влияют на эндосонографический вид поджелудочной железы в зависимости от дозы [33]. Хотя в нашей выборке была предпринята попытка собрать точную информацию о потреблении алкоголя и курении, недооценка потребления алкоголя и курения сигарет может объяснить этот результат в нашем исследовании.
Хотя мы провели это исследование проспективно, были некоторые ограничения.Во-первых, контрольная группа (группа без HP) не была репрезентативной для общей здоровой популяции, потому что выборка состояла из пациентов, которым требовалось EUS для оценки субэпителиальной опухоли. Во-вторых, прямое определение жира поджелудочной железы и висцерального жира в ткани не проводилось. По этическим соображениям в отношении получения образцов тканей от здоровых субъектов мы не выполняли биопсию тканей. В-третьих, количественный анализ эхогенности паренхимы поджелудочной железы не проводился.Поскольку мы сравнивали эхогенность только поджелудочной железы с эхогенностью печени или почек, эти сравнения могли быть несколько субъективными. В будущем может потребоваться проведение компьютерного количественного анализа.
В заключение, HP коррелирует со стеатозом печени, гипертонией, мужским полом и возрастом старше 60 лет. НДС положительно коррелирует с HP независимо от индекса массы тела. Хотя неизвестно, является ли HP прогрессирующим заболеванием, HP, а также ожирение печени, могут быть одним из фенотипов метаболического синдрома, который характеризуется ожирением с накоплением висцерального жира, сахарным диабетом, гиперлипидемией и гипертонией.Для подтверждения этой гипотезы необходимы дальнейшие исследования.
КОММЕНТАРИИ
Предпосылки
Гиперэхогенная поджелудочная железа (HP) обычно обнаруживается во время эндоскопического ультразвукового исследования (EUS). Однако клиническое значение HP все еще неясно. Висцеральный жир более важен для метаболического синдрома и стеатоза печени, чем подкожный жир из-за его стеатогенеза и продукции различных цитокинов. Эхогенность поджелудочной железы определяется отложением жира вокруг поджелудочной железы и внутри перегородок, пересекающих нормальную поджелудочную железу.Однако роль ожирения как фактора риска HP неясна. Авторы могут предположить, что HP связана с ожирением аналогично ожирению печени.
Границы исследований
HP может быть связано с ожирением аналогично ожирению печени. Для расчета показателя ожирения использовалось множество различных методов, таких как индекс массы тела (ИМТ), окружность талии, соотношение талии и бедер, толщина кожной складки и процент жира в организме. Среди этих методов компьютерная томография считается золотым стандартом не только для оценки жировой ткани, но и для многокомпонентных измерений тела.
Инновации и прорывы
HP коррелирует со стеатозом печени, гипертонией, мужским полом и возрастом старше 60 лет. Висцеральная жировая ткань положительно коррелирует с HP независимо от ИМТ.
Приложения
Хотя неизвестно, является ли HP прогрессирующим заболеванием, HP, а также ожирение печени, могут быть одним из фенотипов метаболического синдрома, который характеризуется ожирением с накоплением висцерального жира, сахарным диабетом, гиперлипидемией и гипертонией.
Терминология
Гиперэхогенная поджелудочная железа наблюдалась, когда степень эхогенности поджелудочной железы по отношению к печени (или почки, если печень гиперэхогенная) была выше.
Экспертный обзор
Choi et al. Выполнили проспективное исследование с целью выявления факторов, связанных с гиперэхогенной поджелудочной железой, на EUS. Это интересное исследование, поскольку опубликованные данные о «жировой» поджелудочной железе не обширны.
Сопутствующие факторы гиперэхогенной поджелудочной железы при эндоскопическом УЗИ
Резюме
ЦЕЛЬ: Определить связанные факторы риска гиперэхогенной поджелудочной железы (ГП), которые могут наблюдаться при эндоскопическом УЗИ (ЭУЗИ), и оценить взаимосвязь между ГП и ожирением.
МЕТОДЫ. С января 2007 г. по декабрь 2007 г. мы проспективно приняли в исследование 524 последовательных взрослых, которым было запланировано пройти EUS. Пациенты с заболеваниями поджелудочной железы в анамнезе, гепатобилиарным или распространенным раком желудочно-кишечного тракта были исключены. Наконец, в анализ были включены 284 пациента. Мы дополнительно проанализировали риск HP в соответствии с категориями висцеральной жировой ткани (VAT) и подкожной жировой ткани у 132 пациентов, которым была выполнена компьютерная томография брюшной полости.
РЕЗУЛЬТАТЫ: При однофакторном анализе возраст старше 60 лет, ожирение (индекс массы тела> 25 кг / м 2 ), ожирение печени, сахарный диабет, гипертония и гиперхолестеринемия были определены как факторы риска, связанные с HP ( P <0,05). При многомерном анализе ожирение печени [ P = 0,008, отношение шансов (OR) = 2,219], мужской пол ( P = 0,013, OR = 2,636), возраст старше 60 лет ( P = 0,001, OR = 2,874) и гипертонии ( P = 0.044, OR = 2,037) были значительно связаны с HP. В анализе подгрупп НДС был статистически значимым фактором риска для HP ( P = 0,010, OR = 5,665, самый низкий квартиль против наивысшего квартиля).
ЗАКЛЮЧЕНИЕ: HP, наблюдаемая на EUS, была связана с ожирением печени, мужским полом, возрастом старше 60 лет, гипертонией и НДС.
Ключевые слова: Эндоскопическое УЗИ, гиперэхогенная поджелудочная железа, ожирение
ВВЕДЕНИЕ
Эндоскопическое УЗИ (ЭУЗИ) было важным инструментом диагностики желудочно-кишечных и панкреатобилиарных заболеваний с 1980-х годов [1].EUS особенно эффективен для оценки пациентов с заболеванием поджелудочной железы, поскольку EUS обеспечивает изображения с высоким разрешением как протока поджелудочной железы, так и паренхимы. В последние годы тонкоигольная аспирация под контролем EUS или биопсия Trucut могут выполняться одновременно, и эта процедура позволяет проводить диагностику тканей.
Выявление гиперэхогенной поджелудочной железы (ГП) не редкость во время ЭУЗИ. Однако клиническое значение HP все еще неясно. Жирная печень связана с инсулинорезистентностью, дислипидемией и ожирением (особенно с центральным распределением жира в организме) и считается фенотипом метаболического синдрома [2-4].Висцеральный жир более важен для метаболического синдрома и стеатоза печени, чем подкожный жир из-за его стеатогенеза и продукции различных цитокинов [5,6]. Нормальная эхогенность поджелудочной железы на УЗИ равна или немного выше, чем у печени [7,8]. Эхогенность поджелудочной железы определяется отложением жира вокруг поджелудочной железы и внутри перегородок, пересекающих нормальную поджелудочную железу [9]. Однако роль ожирения как фактора риска HP остается неясной. Мы предположили, что HP связана с ожирением так же, как и с ожирением печени.Для количественной оценки ожирения использовалось множество различных методов, таких как индекс массы тела (ИМТ), окружность талии, соотношение талии и бедер, толщина кожной складки и процент жира в организме. Среди этих методов компьютерная томография (КТ) считается золотым стандартом не только для оценки жировой ткани, но и для многокомпонентных измерений тела [10].
Целью этого исследования было определить частоту HP у пациентов, перенесших EUS, и выявить связанные с этим факторы риска HP на EUS.
МАТЕРИАЛЫ И МЕТОДЫ
С января 2007 г. по декабрь 2007 г. в исследование были проспективно включены 524 пациента, которым была проведена ЭУЗИ. Заболевание поджелудочной железы может изменить сонографический вид поджелудочной железы, поэтому пациенты с историей или у которых было обнаружено заболевание поджелудочной железы, такое как хронический панкреатит, были исключены ( n = 156), а пациенты с гепатобилиарным или распространенным раком желудочно-кишечного тракта также были исключены. из исследования ( n = 84).Наконец, было включено в общей сложности 284 пациента (рисунок), и все исследования EUS были выполнены для оценки субэпителиальных опухолей. EUS-исследования были выполнены с использованием радиального эхоэндоскопа (Olympus GF-UM2000 с преобразователями частоты 5 МГц и 7,5 МГц) опытным эндоскопистом (Kim GH). Информированное согласие было получено после того, как пациенты получили полное описание исследования. Все пациенты заполнили анкету относительно их личной истории болезни, включая потребление алкоголя и курение.Это исследование было одобрено этическим комитетом больницы Пусанского национального университета.
Блок-схема, показывающая прогресс от начальной оценки при первом направлении на эндоскопическое ультразвуковое исследование к окончательному анализу. EUS: эндоскопическое ультразвуковое исследование; GI: желудочно-кишечный тракт; НДС: висцеральная жировая ткань; SAT: подкожно-жировая клетчатка.
В ходе исследования мы измерили уровни ферментов поджелудочной железы в сыворотке крови, собрали истории болезни, провели физическое обследование и выполнили анализы крови, включая уровень сахара в крови, общий холестерин и функциональные тесты печени.Степень эхогенности поджелудочной железы оценивали относительно печени (или почки, если печень гиперэхогенная) (рисунок). Были получены истории употребления алкоголя пациентами, и термин «безалкогольный» применялся к мужчинам, потреблявшим менее 30 г алкоголя в день, и к женщинам, потреблявшим менее 20 г алкоголя в день. Мы дополнительно проанализировали риск HP в соответствии с категориями висцеральной жировой ткани (VAT) и подкожной жировой ткани (SAT) у 132 пациентов, которым выполняли КТ брюшной полости в клинических целях.
Эхогенность поджелудочной железы при эндоскопическом УЗИ. A: Нормальная эхогенная поджелудочная железа; B: гиперэхогенная поджелудочная железа по сравнению с почкой. P: поджелудочная железа; К. Почки.
Лабораторные исследования и оценка площади висцерального жира в брюшной полости
Проспективно оценивались клинические характеристики всех субъектов, включая пол, возраст, систолическое артериальное давление, диастолическое артериальное давление, ИМТ и стандартные показатели крови. Эти параметры были измерены в течение 30 дней после EUS.Артериальная гипертензия определялась как систолическое АД ≥ 140 мм рт. Ст. Или диастолическое АД ≥ 90 мм рт. Ст. [11]. Сахарный диабет 2 типа (СД) определялся как уровень глюкозы в плазме натощак ≥ 126 мг / дл или при наличии симптомов гипергликемии и случайном уровне глюкозы в венозной плазме ≥ 200 мг / дл [12]. Гиперхолестеринемия определялась, когда уровень общего холестерина в сыворотке был выше контрольного значения (более 240 мг / дл в нашей больнице). Индекс массы тела (ИМТ) рассчитывался как вес тела (кг), деленный на квадрат роста стоя (м).ИМТ был разделен на три уровня в соответствии с критериями ВОЗ для региона Западной части Тихого океана [13]: нормальный вес — ИМТ <23 кг / м 2 , избыточный вес — ИМТ ≥ 23 кг / м 2 и ≤ 25 кг / м 2 и ожирением — ИМТ> 25 кг / м 2 . Чтобы определить VAT и SAT на компьютерной томографии, площадь жировой ткани рассчитывалась на уровне пупка с ослаблением, которое варьировалось от -50 до -250 единиц Хаунсфилда [2,14]. Испытуемые обследовались в положении лежа на спине. VAT был определен как внутрибрюшный жир, связанный париетальной брюшиной или поперечной фасцией, за исключением позвоночного столба и параспинальных мышц, а SAT был определен как жир, поверхностный по отношению к мышцам живота и спины.С помощью курсора измеряли НДС вокруг внутренней границы мышц брюшной стенки. Интересующая область, нарисованная вокруг внешнего края дермы, использовалась для расчета площади общей жировой ткани (ТАТ). SAT был получен путем вычитания НДС из TAT (рисунок) [2,15].
Расчет распределения жировой ткани брюшной полости с помощью компьютерной томографии. Общая площадь жировой ткани (TAT) была получена путем применения порогового значения жировой ткани к области интереса (ROI), которая была прослежена вокруг дермы (1).ROI отслеживали вокруг внутреннего края мышц брюшной стенки, и применяли порог жировой ткани для определения площади висцеральной жировой ткани (VAT) в ROI (2). Площадь подкожной жировой ткани затем была получена путем вычитания НДС из ТАТ.
Статистический анализ
Данные выражены в виде средних значений ± стандартное отклонение. Непарные t -тесты использовали для сравнения средних значений характеристик между группой HP и группой без HP.χ 2 тестов использовались для номинальных переменных. Переменные со значением P менее 0,25 при одномерном анализе были включены в модель прямой пошаговой множественной логистической регрессии. Для определения зависимости «доза-реакция» мы использовали пороговые значения, чтобы разделить пациентов на квартили для SAT и VAT. Логистический регрессионный анализ использовался для оценки грубой и скорректированной силы ассоциации между положительными и отрицательными группами HP. Все анализы данных проводились с использованием SPSS для Windows версии 12.0 (SPSS, Чикаго, Иллинойс, США). Значение P менее 0,05 считалось значимым.
РЕЗУЛЬТАТЫ
Исходные характеристики исследуемой выборки
Общее количество включенных субъектов составило 284 (102 мужчины и 182 женщины), а их средний возраст составил 52,1 ± 12,2 года. Среди субъектов исследования, которым выполнялась ЭУЗИ, 11 были пациентами с HP (38,7%). У 34 пациентов (33,1%) была жирная печень. Было 70 (24,6%) курильщиков (24,6%) и 106 (37,3%) пациентов, употребляющих алкоголь.Средний ИМТ составил 23,1 ± 2,9 кг / м2 2 . Среди 132 пациентов, которым была выполнена компьютерная томография брюшной полости, средние значения SAT и VAT составили 145,6 ± 49,3 и 71,7 ± 43,6 см 2 , соответственно (таблица).
Таблица 1
Исходные характеристики исследуемой популяции (среднее ± стандартное отклонение) n (%)
| Всего пациентов ( n = 284) | |
| Пол (M : F) | 102: 182 |
| Возраст (лет) | 52.1 ± 12,2 |
| Гиперэхогенная поджелудочная железа положительная | 110 (38,7) |
| Курение сигарет в настоящее время | 70 (24,6) |
| Принятие алкоголя | 106 (37,3) |
| 61 (21,5) | |
| ИМТ (кг / м 2 ) | 23,1 ± 2,9 |
| Жировая печень | 94 (33,1) |
| Сахарный диабет 16.2) | |
| Гиперхолестеринемия | 46 (16,1) |
| Измерение КТ ( n = 132) | |
| Площадь SAT (см 2 ) | 145,6 ± 49,3 |
| 71,7 ± 43,6 |
Сравнение пациентов с гиперэхогенной поджелудочной железой и без нее
Мы проанализировали потенциальные факторы риска HP. Согласно однофакторному анализу, возраст старше 60 лет, ожирение (ИМТ более 25 кг / м 2 2 ), ожирение печени, сахарный диабет 2 типа, гипертония и гиперхолестеринемия были ассоциированными факторами риска HP ( P <0.05) (таблица). При многомерном анализе ожирение печени [ P = 0,008, отношение шансов (OR) = 2,219], мужской пол ( P = 0,013, OR = 2,636), возраст старше 60 лет ( P = 0,001, OR = 2,874) и гипертония ( P = 0,044, OR = 2,037) были значимыми сопутствующими факторами риска HP (таблица).
Таблица 2
Сравнение пациентов с гиперэхогенной поджелудочной железой и без нее (среднее ± стандартное отклонение) n (%)
| HP отрицательный ( n = 174) | HP положительный ( n = 110) | P значение | |
| Возраст (лет) | 48.9 ± 12,0 | 57,2 ± 10,7 | <0,001 |
| Мужской пол | 69 (39,9) | 33 (30,0) | 0,099 |
| ИМТ (кг / м 10 2 ) 90,41 2,8 | 24,0 ± 2,7 | <0,001 | |
| Курение | 47 (27,0) | 23 (20,9) | 0,245 |
| Спирт | 71 (40,8) | 3510 | |
| Тип 2 DM | 7 (4.0) | 12 (10,9) | 0,024 |
| Гипертония | 25 (14,4) | 36 (32,7) | <0,001 |
| Гиперхолестеринемия | 20 (1110,5) | 0,007 | |
| Жировая печень | 46 (26,4) | 48 (43,6) | 0,003 |
Таблица 3
Многомерный анализ клинических факторов риска гиперэхогенной поджелудочной железы0610
Субанализ был проведен у пациентов, перенесших КТ брюшной полости ( n = 132). При однофакторном анализе НДС и SAT значительно различались между группами (89.5 ± 47,8 см 2 vs 59,8 ± 36,3 см 2 соответственно P <0,001 для НДС и 162,2 ± 55,7 см 2 vs 134,5 ± 59,3 см 2 соответственно P = 0,008 для SAT) (таблица). При многофакторном анализе для пациентов, перенесших КТ брюшной полости, НДС был статистически значимым фактором риска HP после поправки на возраст, пол, алкоголь, курение и ИМТ ( P = 0,010, OR = 5,665, самый низкий квартиль против %). наивысший квартиль) (таблица).
Таблица 4
Сравнение жировой ткани у пациентов с гиперэхогенной поджелудочной железой и без нее n (%)
| HP отрицательный ( n = 79) | HP положительный ( n = 53) | P значение | |
| Площадь НДС (см 2 ) | <0,001 | ||
| Квартиль I (<35.2) | 23 (29,1) | 9 (17,0) | |
| Квартиль II (35,2-65,9) | 25 (31,6) | 8 (15,1) | |
| Квартиль III (65,9-94,0) | 19 (24,1) | 14 (26,4) | |
| Четвертый квартиль (> 94,0) | 12 (15,2) | 22 (41,5) | |
| Площадь SAT (см 2 ) | 0,008 | ||
| I квартиль (<109,3) | 24 (30.4) | 9 (17,0) | |
| Квартиль II (109,3–139,7) | 22 (27,8) | 11 (20,8) | |
| Квартиль III (139,7–179,2) | 18 (2210,8) | 16 (30,2)||
| Квартиль IV (> 179,2) | 15 (19,0) | 17 (32,1) |
Таблица 5
Многопараметрический анализ: нескорректированные и скорректированные анализы взаимосвязи жировой ткани брюшной полости область с гиперэхогенной поджелудочной железой, OR (95% ДИ)
| Не скорректированный анализ | P значение | Скорректированный анализ 1 | 21 P | ||||||||
| Площадь НДС (см 2 ) | 0.015 | 0,010 | |||||||||
| I квартиль <35,2 -2,365) | |||||||||||
| квартиль III (65,9-94,0) | 1,311 (0,637-6,094) | 1,997 (0,561-7,107) | |||||||||
| квартиль IV (> 94,0) | 3,45791 (1,154) | 5.665 (1,515-21,180) | |||||||||
| Площадь SAT (см 2 ) | 0,414 | 0,960 | |||||||||
| Quartile I (<109,3) | Ссылка | Ссылка | Квартиль II (109,3-139,7) | 1,139 (0,374-3,471) | 1,016 (0,316-3,271) | ||||||
| Квартиль III (139,7-179,2) | 1,97 (0,637-6,094) | 353 (0,378-4,841) | |||||||||
| Квартиль IV (> 179,2) | 2,288 (0,720-7,268) | 1,227 (0,301-4,992) |
ОБСУЖДЕНИЕ
EUS визуализации желудочно-кишечного тракта представляет собой серьезный прогресс технология. EUS поджелудочной железы особенно полезен, потому что поджелудочную железу можно визуализировать либо из двенадцатиперстной кишки, либо из желудка. EUS менее рискованно, чем эндоскопическая ретроградная панкреатография, которая является традиционным методом выбора и золотым стандартом диагностики хронического панкреатита [16,17].Понимание нормальных изменений паренхимы поджелудочной железы имеет решающее значение при оценке патологий поджелудочной железы. HP — нередкая находка во время EUS, но клиническое значение гиперэхогенности нормальной поджелудочной железы неизвестно. В этом исследовании эхогенность поджелудочной железы сравнивалась с эхогенностью печени для оценки отложения жира в поджелудочной железе. Однако при ожирении печени эхогенность печени не является хорошим эталонным значением для HP. Поэтому мы использовали эхогенность паренхимы почки при наличии жировой ткани печени [18].Очень высокая эхогенность поджелудочной железы может быть признаком хронического панкреатита, который часто сопровождается расширением протока поджелудочной железы. Предыдущее исследование показало, что масса тела и жировая инфильтрация оказывают значительное влияние на эхогенность поджелудочной железы [19]. Стеатоз печени (или ожирение печени) связан с ожирением, пожилым возрастом, гиперлипидемией, гипергликемией и гипертонией [2,3,5]. Известно, что висцеральное ожирение более важно, чем ИМТ, для прогнозирования наличия стеатоза печени [5].
Сначала мы предположили, что HP в нормальной в остальном поджелудочной железе будет ассоциироваться с ожирением печени и связанными с ней факторами риска, особенно ожирением. Согласно многофакторному анализу, ожирение печени, возраст старше 60 лет, мужской пол и артериальная гипертензия были значимыми факторами риска HP. В поджелудочной железе у пожилых пациентов наблюдались различные изменения, такие как атрофия, фиброз и жировая инфильтрация. Предыдущее гистопатологическое исследование показало, что после 60 лет в ацинарных клетках поджелудочной железы обычно наблюдается умеренное или сильное накопление жира [20].Высокая эхогенность поджелудочной железы — нормальное явление для пожилых пациентов [21]. Другое предыдущее EUS-исследование возрастных изменений поджелудочной железы показало, что у мужчин значительно больше шансов иметь аномалии, чем у женщин (OR = 2,9, P = 0,01) [22]. Поскольку распределение брюшного жира различается в зависимости от пола, площади подкожного жира на уровне живота у женщин значительно больше, чем у мужчин [23-25]. Метаболический синдром чаще встречается у мужчин, чем у женщин в возрасте до 60 лет, и это тесно связано со стеатозом печени; наши результаты могут отражать такой профиль [26,27].
Стеатоз печени обычно преобладает у лиц с ожирением, и региональное распределение жира, связанное с инсулинорезистентностью, было обнаружено в нескольких исследованиях как важный фактор стеатоза печени [28]. ИМТ отражает либо общее накопление жира в организме, либо накопление подкожного жира. Недавние открытия показали, что центральное ожирение (накопление висцерального жира) может быть более важным фактором стеатоза печени, чем ИМТ [29]. КТ считается золотым стандартом не только для измерения жировой ткани, но и для выполнения измерений на разных участках тела [10].Тем не менее, было проведено несколько исследований взаимосвязи между HP и региональным распределением жира, измеренным с помощью компьютерной томографии. Мы провели анализ подгрупп пациентов, перенесших КТ брюшной полости. Этот объективный показатель висцерального жира показал, что НДС был независимым фактором риска для HP после поправки на возраст, пол, алкоголь, курение и ИМТ. Известно, что ожирение сопровождается метаболическими осложнениями и все чаще рассматривается как фактор риска СД 2 типа, дислипидемии, атеросклеротических и сердечно-сосудистых заболеваний.Появляется все больше свидетельств того, что региональное распределение жировой ткани, по-видимому, является важным индикатором метаболических и сердечно-сосудистых изменений, поскольку были обнаружены только непостоянные корреляции между ИМТ и этими нарушениями [30]. Согласно многомерному анализу в настоящем исследовании, хотя ИМТ не был статистически значимым фактором риска, НДС был независимым значимым фактором риска для HP. Возможная причина этого заключается в том, что НДС, измеренный с помощью компьютерной томографии, более точен для измерения висцерального ожирения, чем ИМТ [31].
Недавно было сообщено о двух исследованиях жирной или гиперэхогенной поджелудочной железы [18,32]. В одном исследовании предикторами HP были обнаружены стеатоз печени, употребление алкоголя и повышенный ИМТ [32]. В другом исследовании жирная поджелудочная железа была связана с метаболическим синдромом. В последнем исследовании висцеральный жир также был независимо связан с жировой тканью поджелудочной железы [18]. Однако в этом исследовании просто сравнивались значения площади НДС между жирной поджелудочной железой и нормальным контролем. В настоящем исследовании мы разделили области SAT и VAT на четыре квартиля, чтобы оценить взаимосвязь между площадью жировой ткани и HP.
В настоящем исследовании потребление алкоголя и курение сигарет не были значительными факторами риска HP. Другое исследование показало, что потребление алкоголя и курение сигарет влияют на эндосонографический вид поджелудочной железы в зависимости от дозы [33]. Хотя в нашей выборке была предпринята попытка собрать точную информацию о потреблении алкоголя и курении, недооценка потребления алкоголя и курения сигарет может объяснить этот результат в нашем исследовании.
Хотя мы провели это исследование проспективно, были некоторые ограничения.Во-первых, контрольная группа (группа без HP) не была репрезентативной для общей здоровой популяции, потому что выборка состояла из пациентов, которым требовалось EUS для оценки субэпителиальной опухоли. Во-вторых, прямое определение жира поджелудочной железы и висцерального жира в ткани не проводилось. По этическим соображениям в отношении получения образцов тканей от здоровых субъектов мы не выполняли биопсию тканей. В-третьих, количественный анализ эхогенности паренхимы поджелудочной железы не проводился.Поскольку мы сравнивали эхогенность только поджелудочной железы с эхогенностью печени или почек, эти сравнения могли быть несколько субъективными. В будущем может потребоваться проведение компьютерного количественного анализа.
В заключение, HP коррелирует со стеатозом печени, гипертонией, мужским полом и возрастом старше 60 лет. НДС положительно коррелирует с HP независимо от индекса массы тела. Хотя неизвестно, является ли HP прогрессирующим заболеванием, HP, а также ожирение печени, могут быть одним из фенотипов метаболического синдрома, который характеризуется ожирением с накоплением висцерального жира, сахарным диабетом, гиперлипидемией и гипертонией.Для подтверждения этой гипотезы необходимы дальнейшие исследования.
КОММЕНТАРИИ
Предпосылки
Гиперэхогенная поджелудочная железа (HP) обычно обнаруживается во время эндоскопического ультразвукового исследования (EUS). Однако клиническое значение HP все еще неясно. Висцеральный жир более важен для метаболического синдрома и стеатоза печени, чем подкожный жир из-за его стеатогенеза и продукции различных цитокинов. Эхогенность поджелудочной железы определяется отложением жира вокруг поджелудочной железы и внутри перегородок, пересекающих нормальную поджелудочную железу.Однако роль ожирения как фактора риска HP неясна. Авторы могут предположить, что HP связана с ожирением аналогично ожирению печени.
Границы исследований
HP может быть связано с ожирением аналогично ожирению печени. Для расчета показателя ожирения использовалось множество различных методов, таких как индекс массы тела (ИМТ), окружность талии, соотношение талии и бедер, толщина кожной складки и процент жира в организме. Среди этих методов компьютерная томография считается золотым стандартом не только для оценки жировой ткани, но и для многокомпонентных измерений тела.
Инновации и прорывы
HP коррелирует со стеатозом печени, гипертонией, мужским полом и возрастом старше 60 лет. Висцеральная жировая ткань положительно коррелирует с HP независимо от ИМТ.
Приложения
Хотя неизвестно, является ли HP прогрессирующим заболеванием, HP, а также ожирение печени, могут быть одним из фенотипов метаболического синдрома, который характеризуется ожирением с накоплением висцерального жира, сахарным диабетом, гиперлипидемией и гипертонией.
Терминология
Гиперэхогенная поджелудочная железа наблюдалась, когда степень эхогенности поджелудочной железы по отношению к печени (или почки, если печень гиперэхогенная) была выше.
Экспертный обзор
Choi et al. Выполнили проспективное исследование с целью выявления факторов, связанных с гиперэхогенной поджелудочной железой, на EUS. Это интересное исследование, поскольку опубликованные данные о «жировой» поджелудочной железе не обширны.
Сопутствующие факторы гиперэхогенной поджелудочной железы при эндоскопическом УЗИ
Резюме
ЦЕЛЬ: Определить связанные факторы риска гиперэхогенной поджелудочной железы (ГП), которые могут наблюдаться при эндоскопическом УЗИ (ЭУЗИ), и оценить взаимосвязь между ГП и ожирением.
МЕТОДЫ. С января 2007 г. по декабрь 2007 г. мы проспективно приняли в исследование 524 последовательных взрослых, которым было запланировано пройти EUS. Пациенты с заболеваниями поджелудочной железы в анамнезе, гепатобилиарным или распространенным раком желудочно-кишечного тракта были исключены. Наконец, в анализ были включены 284 пациента. Мы дополнительно проанализировали риск HP в соответствии с категориями висцеральной жировой ткани (VAT) и подкожной жировой ткани у 132 пациентов, которым была выполнена компьютерная томография брюшной полости.
РЕЗУЛЬТАТЫ: При однофакторном анализе возраст старше 60 лет, ожирение (индекс массы тела> 25 кг / м 2 ), ожирение печени, сахарный диабет, гипертония и гиперхолестеринемия были определены как факторы риска, связанные с HP ( P <0,05). При многомерном анализе ожирение печени [ P = 0,008, отношение шансов (OR) = 2,219], мужской пол ( P = 0,013, OR = 2,636), возраст старше 60 лет ( P = 0,001, OR = 2,874) и гипертонии ( P = 0.044, OR = 2,037) были значительно связаны с HP. В анализе подгрупп НДС был статистически значимым фактором риска для HP ( P = 0,010, OR = 5,665, самый низкий квартиль против наивысшего квартиля).
ЗАКЛЮЧЕНИЕ: HP, наблюдаемая на EUS, была связана с ожирением печени, мужским полом, возрастом старше 60 лет, гипертонией и НДС.
Ключевые слова: Эндоскопическое УЗИ, гиперэхогенная поджелудочная железа, ожирение
ВВЕДЕНИЕ
Эндоскопическое УЗИ (ЭУЗИ) было важным инструментом диагностики желудочно-кишечных и панкреатобилиарных заболеваний с 1980-х годов [1].EUS особенно эффективен для оценки пациентов с заболеванием поджелудочной железы, поскольку EUS обеспечивает изображения с высоким разрешением как протока поджелудочной железы, так и паренхимы. В последние годы тонкоигольная аспирация под контролем EUS или биопсия Trucut могут выполняться одновременно, и эта процедура позволяет проводить диагностику тканей.
Выявление гиперэхогенной поджелудочной железы (ГП) не редкость во время ЭУЗИ. Однако клиническое значение HP все еще неясно. Жирная печень связана с инсулинорезистентностью, дислипидемией и ожирением (особенно с центральным распределением жира в организме) и считается фенотипом метаболического синдрома [2-4].Висцеральный жир более важен для метаболического синдрома и стеатоза печени, чем подкожный жир из-за его стеатогенеза и продукции различных цитокинов [5,6]. Нормальная эхогенность поджелудочной железы на УЗИ равна или немного выше, чем у печени [7,8]. Эхогенность поджелудочной железы определяется отложением жира вокруг поджелудочной железы и внутри перегородок, пересекающих нормальную поджелудочную железу [9]. Однако роль ожирения как фактора риска HP остается неясной. Мы предположили, что HP связана с ожирением так же, как и с ожирением печени.Для количественной оценки ожирения использовалось множество различных методов, таких как индекс массы тела (ИМТ), окружность талии, соотношение талии и бедер, толщина кожной складки и процент жира в организме. Среди этих методов компьютерная томография (КТ) считается золотым стандартом не только для оценки жировой ткани, но и для многокомпонентных измерений тела [10].
Целью этого исследования было определить частоту HP у пациентов, перенесших EUS, и выявить связанные с этим факторы риска HP на EUS.
МАТЕРИАЛЫ И МЕТОДЫ
С января 2007 г. по декабрь 2007 г. в исследование были проспективно включены 524 пациента, которым была проведена ЭУЗИ. Заболевание поджелудочной железы может изменить сонографический вид поджелудочной железы, поэтому пациенты с историей или у которых было обнаружено заболевание поджелудочной железы, такое как хронический панкреатит, были исключены ( n = 156), а пациенты с гепатобилиарным или распространенным раком желудочно-кишечного тракта также были исключены. из исследования ( n = 84).Наконец, было включено в общей сложности 284 пациента (рисунок), и все исследования EUS были выполнены для оценки субэпителиальных опухолей. EUS-исследования были выполнены с использованием радиального эхоэндоскопа (Olympus GF-UM2000 с преобразователями частоты 5 МГц и 7,5 МГц) опытным эндоскопистом (Kim GH). Информированное согласие было получено после того, как пациенты получили полное описание исследования. Все пациенты заполнили анкету относительно их личной истории болезни, включая потребление алкоголя и курение.Это исследование было одобрено этическим комитетом больницы Пусанского национального университета.
Блок-схема, показывающая прогресс от начальной оценки при первом направлении на эндоскопическое ультразвуковое исследование к окончательному анализу. EUS: эндоскопическое ультразвуковое исследование; GI: желудочно-кишечный тракт; НДС: висцеральная жировая ткань; SAT: подкожно-жировая клетчатка.
В ходе исследования мы измерили уровни ферментов поджелудочной железы в сыворотке крови, собрали истории болезни, провели физическое обследование и выполнили анализы крови, включая уровень сахара в крови, общий холестерин и функциональные тесты печени.Степень эхогенности поджелудочной железы оценивали относительно печени (или почки, если печень гиперэхогенная) (рисунок). Были получены истории употребления алкоголя пациентами, и термин «безалкогольный» применялся к мужчинам, потреблявшим менее 30 г алкоголя в день, и к женщинам, потреблявшим менее 20 г алкоголя в день. Мы дополнительно проанализировали риск HP в соответствии с категориями висцеральной жировой ткани (VAT) и подкожной жировой ткани (SAT) у 132 пациентов, которым выполняли КТ брюшной полости в клинических целях.
Эхогенность поджелудочной железы при эндоскопическом УЗИ. A: Нормальная эхогенная поджелудочная железа; B: гиперэхогенная поджелудочная железа по сравнению с почкой. P: поджелудочная железа; К. Почки.
Лабораторные исследования и оценка площади висцерального жира в брюшной полости
Проспективно оценивались клинические характеристики всех субъектов, включая пол, возраст, систолическое артериальное давление, диастолическое артериальное давление, ИМТ и стандартные показатели крови. Эти параметры были измерены в течение 30 дней после EUS.Артериальная гипертензия определялась как систолическое АД ≥ 140 мм рт. Ст. Или диастолическое АД ≥ 90 мм рт. Ст. [11]. Сахарный диабет 2 типа (СД) определялся как уровень глюкозы в плазме натощак ≥ 126 мг / дл или при наличии симптомов гипергликемии и случайном уровне глюкозы в венозной плазме ≥ 200 мг / дл [12]. Гиперхолестеринемия определялась, когда уровень общего холестерина в сыворотке был выше контрольного значения (более 240 мг / дл в нашей больнице). Индекс массы тела (ИМТ) рассчитывался как вес тела (кг), деленный на квадрат роста стоя (м).ИМТ был разделен на три уровня в соответствии с критериями ВОЗ для региона Западной части Тихого океана [13]: нормальный вес — ИМТ <23 кг / м 2 , избыточный вес — ИМТ ≥ 23 кг / м 2 и ≤ 25 кг / м 2 и ожирением — ИМТ> 25 кг / м 2 . Чтобы определить VAT и SAT на компьютерной томографии, площадь жировой ткани рассчитывалась на уровне пупка с ослаблением, которое варьировалось от -50 до -250 единиц Хаунсфилда [2,14]. Испытуемые обследовались в положении лежа на спине. VAT был определен как внутрибрюшный жир, связанный париетальной брюшиной или поперечной фасцией, за исключением позвоночного столба и параспинальных мышц, а SAT был определен как жир, поверхностный по отношению к мышцам живота и спины.С помощью курсора измеряли НДС вокруг внутренней границы мышц брюшной стенки. Интересующая область, нарисованная вокруг внешнего края дермы, использовалась для расчета площади общей жировой ткани (ТАТ). SAT был получен путем вычитания НДС из TAT (рисунок) [2,15].
Расчет распределения жировой ткани брюшной полости с помощью компьютерной томографии. Общая площадь жировой ткани (TAT) была получена путем применения порогового значения жировой ткани к области интереса (ROI), которая была прослежена вокруг дермы (1).ROI отслеживали вокруг внутреннего края мышц брюшной стенки, и применяли порог жировой ткани для определения площади висцеральной жировой ткани (VAT) в ROI (2). Площадь подкожной жировой ткани затем была получена путем вычитания НДС из ТАТ.
Статистический анализ
Данные выражены в виде средних значений ± стандартное отклонение. Непарные t -тесты использовали для сравнения средних значений характеристик между группой HP и группой без HP.χ 2 тестов использовались для номинальных переменных. Переменные со значением P менее 0,25 при одномерном анализе были включены в модель прямой пошаговой множественной логистической регрессии. Для определения зависимости «доза-реакция» мы использовали пороговые значения, чтобы разделить пациентов на квартили для SAT и VAT. Логистический регрессионный анализ использовался для оценки грубой и скорректированной силы ассоциации между положительными и отрицательными группами HP. Все анализы данных проводились с использованием SPSS для Windows версии 12.0 (SPSS, Чикаго, Иллинойс, США). Значение P менее 0,05 считалось значимым.
РЕЗУЛЬТАТЫ
Исходные характеристики исследуемой выборки
Общее количество включенных субъектов составило 284 (102 мужчины и 182 женщины), а их средний возраст составил 52,1 ± 12,2 года. Среди субъектов исследования, которым выполнялась ЭУЗИ, 11 были пациентами с HP (38,7%). У 34 пациентов (33,1%) была жирная печень. Было 70 (24,6%) курильщиков (24,6%) и 106 (37,3%) пациентов, употребляющих алкоголь.Средний ИМТ составил 23,1 ± 2,9 кг / м2 2 . Среди 132 пациентов, которым была выполнена компьютерная томография брюшной полости, средние значения SAT и VAT составили 145,6 ± 49,3 и 71,7 ± 43,6 см 2 , соответственно (таблица).
Таблица 1
Исходные характеристики исследуемой популяции (среднее ± стандартное отклонение) n (%)
| Всего пациентов ( n = 284) | |
| Пол (M : F) | 102: 182 |
| Возраст (лет) | 52.1 ± 12,2 |
| Гиперэхогенная поджелудочная железа положительная | 110 (38,7) |
| Курение сигарет в настоящее время | 70 (24,6) |
| Принятие алкоголя | 106 (37,3) |
| 61 (21,5) | |
| ИМТ (кг / м 2 ) | 23,1 ± 2,9 |
| Жировая печень | 94 (33,1) |
| Сахарный диабет 16.2) | |
| Гиперхолестеринемия | 46 (16,1) |
| Измерение КТ ( n = 132) | |
| Площадь SAT (см 2 ) | 145,6 ± 49,3 |
| 71,7 ± 43,6 |
Сравнение пациентов с гиперэхогенной поджелудочной железой и без нее
Мы проанализировали потенциальные факторы риска HP. Согласно однофакторному анализу, возраст старше 60 лет, ожирение (ИМТ более 25 кг / м 2 2 ), ожирение печени, сахарный диабет 2 типа, гипертония и гиперхолестеринемия были ассоциированными факторами риска HP ( P <0.05) (таблица). При многомерном анализе ожирение печени [ P = 0,008, отношение шансов (OR) = 2,219], мужской пол ( P = 0,013, OR = 2,636), возраст старше 60 лет ( P = 0,001, OR = 2,874) и гипертония ( P = 0,044, OR = 2,037) были значимыми сопутствующими факторами риска HP (таблица).
Таблица 2
Сравнение пациентов с гиперэхогенной поджелудочной железой и без нее (среднее ± стандартное отклонение) n (%)
| HP отрицательный ( n = 174) | HP положительный ( n = 110) | P значение | |
| Возраст (лет) | 48.9 ± 12,0 | 57,2 ± 10,7 | <0,001 |
| Мужской пол | 69 (39,9) | 33 (30,0) | 0,099 |
| ИМТ (кг / м 10 2 ) 90,41 2,8 | 24,0 ± 2,7 | <0,001 | |
| Курение | 47 (27,0) | 23 (20,9) | 0,245 |
| Спирт | 71 (40,8) | 3510 | |
| Тип 2 DM | 7 (4.0) | 12 (10,9) | 0,024 |
| Гипертония | 25 (14,4) | 36 (32,7) | <0,001 |
| Гиперхолестеринемия | 20 (1110,5) | 0,007 | |
| Жировая печень | 46 (26,4) | 48 (43,6) | 0,003 |
Таблица 3
Многомерный анализ клинических факторов риска гиперэхогенной поджелудочной железы0610
Субанализ был проведен у пациентов, перенесших КТ брюшной полости ( n = 132). При однофакторном анализе НДС и SAT значительно различались между группами (89.5 ± 47,8 см 2 vs 59,8 ± 36,3 см 2 соответственно P <0,001 для НДС и 162,2 ± 55,7 см 2 vs 134,5 ± 59,3 см 2 соответственно P = 0,008 для SAT) (таблица). При многофакторном анализе для пациентов, перенесших КТ брюшной полости, НДС был статистически значимым фактором риска HP после поправки на возраст, пол, алкоголь, курение и ИМТ ( P = 0,010, OR = 5,665, самый низкий квартиль против %). наивысший квартиль) (таблица).
Таблица 4
Сравнение жировой ткани у пациентов с гиперэхогенной поджелудочной железой и без нее n (%)
| HP отрицательный ( n = 79) | HP положительный ( n = 53) | P значение | |
| Площадь НДС (см 2 ) | <0,001 | ||
| Квартиль I (<35.2) | 23 (29,1) | 9 (17,0) | |
| Квартиль II (35,2-65,9) | 25 (31,6) | 8 (15,1) | |
| Квартиль III (65,9-94,0) | 19 (24,1) | 14 (26,4) | |
| Четвертый квартиль (> 94,0) | 12 (15,2) | 22 (41,5) | |
| Площадь SAT (см 2 ) | 0,008 | ||
| I квартиль (<109,3) | 24 (30.4) | 9 (17,0) | |
| Квартиль II (109,3–139,7) | 22 (27,8) | 11 (20,8) | |
| Квартиль III (139,7–179,2) | 18 (2210,8) | 16 (30,2)||
| Квартиль IV (> 179,2) | 15 (19,0) | 17 (32,1) |
Таблица 5
Многопараметрический анализ: нескорректированные и скорректированные анализы взаимосвязи жировой ткани брюшной полости область с гиперэхогенной поджелудочной железой, OR (95% ДИ)
| Не скорректированный анализ | P значение | Скорректированный анализ 1 | 21 P | ||||||||
| Площадь НДС (см 2 ) | 0.015 | 0,010 | |||||||||
| I квартиль <35,2 -2,365) | |||||||||||
| квартиль III (65,9-94,0) | 1,311 (0,637-6,094) | 1,997 (0,561-7,107) | |||||||||
| квартиль IV (> 94,0) | 3,45791 (1,154) | 5.665 (1,515-21,180) | |||||||||
| Площадь SAT (см 2 ) | 0,414 | 0,960 | |||||||||
| Quartile I (<109,3) | Ссылка | Ссылка | Квартиль II (109,3-139,7) | 1,139 (0,374-3,471) | 1,016 (0,316-3,271) | ||||||
| Квартиль III (139,7-179,2) | 1,97 (0,637-6,094) | 353 (0,378-4,841) | |||||||||
| Квартиль IV (> 179,2) | 2,288 (0,720-7,268) | 1,227 (0,301-4,992) |
ОБСУЖДЕНИЕ
EUS визуализации желудочно-кишечного тракта представляет собой серьезный прогресс технология. EUS поджелудочной железы особенно полезен, потому что поджелудочную железу можно визуализировать либо из двенадцатиперстной кишки, либо из желудка. EUS менее рискованно, чем эндоскопическая ретроградная панкреатография, которая является традиционным методом выбора и золотым стандартом диагностики хронического панкреатита [16,17].Понимание нормальных изменений паренхимы поджелудочной железы имеет решающее значение при оценке патологий поджелудочной железы. HP — нередкая находка во время EUS, но клиническое значение гиперэхогенности нормальной поджелудочной железы неизвестно. В этом исследовании эхогенность поджелудочной железы сравнивалась с эхогенностью печени для оценки отложения жира в поджелудочной железе. Однако при ожирении печени эхогенность печени не является хорошим эталонным значением для HP. Поэтому мы использовали эхогенность паренхимы почки при наличии жировой ткани печени [18].Очень высокая эхогенность поджелудочной железы может быть признаком хронического панкреатита, который часто сопровождается расширением протока поджелудочной железы. Предыдущее исследование показало, что масса тела и жировая инфильтрация оказывают значительное влияние на эхогенность поджелудочной железы [19]. Стеатоз печени (или ожирение печени) связан с ожирением, пожилым возрастом, гиперлипидемией, гипергликемией и гипертонией [2,3,5]. Известно, что висцеральное ожирение более важно, чем ИМТ, для прогнозирования наличия стеатоза печени [5].
Сначала мы предположили, что HP в нормальной в остальном поджелудочной железе будет ассоциироваться с ожирением печени и связанными с ней факторами риска, особенно ожирением. Согласно многофакторному анализу, ожирение печени, возраст старше 60 лет, мужской пол и артериальная гипертензия были значимыми факторами риска HP. В поджелудочной железе у пожилых пациентов наблюдались различные изменения, такие как атрофия, фиброз и жировая инфильтрация. Предыдущее гистопатологическое исследование показало, что после 60 лет в ацинарных клетках поджелудочной железы обычно наблюдается умеренное или сильное накопление жира [20].Высокая эхогенность поджелудочной железы — нормальное явление для пожилых пациентов [21]. Другое предыдущее EUS-исследование возрастных изменений поджелудочной железы показало, что у мужчин значительно больше шансов иметь аномалии, чем у женщин (OR = 2,9, P = 0,01) [22]. Поскольку распределение брюшного жира различается в зависимости от пола, площади подкожного жира на уровне живота у женщин значительно больше, чем у мужчин [23-25]. Метаболический синдром чаще встречается у мужчин, чем у женщин в возрасте до 60 лет, и это тесно связано со стеатозом печени; наши результаты могут отражать такой профиль [26,27].
Стеатоз печени обычно преобладает у лиц с ожирением, и региональное распределение жира, связанное с инсулинорезистентностью, было обнаружено в нескольких исследованиях как важный фактор стеатоза печени [28]. ИМТ отражает либо общее накопление жира в организме, либо накопление подкожного жира. Недавние открытия показали, что центральное ожирение (накопление висцерального жира) может быть более важным фактором стеатоза печени, чем ИМТ [29]. КТ считается золотым стандартом не только для измерения жировой ткани, но и для выполнения измерений на разных участках тела [10].Тем не менее, было проведено несколько исследований взаимосвязи между HP и региональным распределением жира, измеренным с помощью компьютерной томографии. Мы провели анализ подгрупп пациентов, перенесших КТ брюшной полости. Этот объективный показатель висцерального жира показал, что НДС был независимым фактором риска для HP после поправки на возраст, пол, алкоголь, курение и ИМТ. Известно, что ожирение сопровождается метаболическими осложнениями и все чаще рассматривается как фактор риска СД 2 типа, дислипидемии, атеросклеротических и сердечно-сосудистых заболеваний.Появляется все больше свидетельств того, что региональное распределение жировой ткани, по-видимому, является важным индикатором метаболических и сердечно-сосудистых изменений, поскольку были обнаружены только непостоянные корреляции между ИМТ и этими нарушениями [30]. Согласно многомерному анализу в настоящем исследовании, хотя ИМТ не был статистически значимым фактором риска, НДС был независимым значимым фактором риска для HP. Возможная причина этого заключается в том, что НДС, измеренный с помощью компьютерной томографии, более точен для измерения висцерального ожирения, чем ИМТ [31].
Недавно было сообщено о двух исследованиях жирной или гиперэхогенной поджелудочной железы [18,32]. В одном исследовании предикторами HP были обнаружены стеатоз печени, употребление алкоголя и повышенный ИМТ [32]. В другом исследовании жирная поджелудочная железа была связана с метаболическим синдромом. В последнем исследовании висцеральный жир также был независимо связан с жировой тканью поджелудочной железы [18]. Однако в этом исследовании просто сравнивались значения площади НДС между жирной поджелудочной железой и нормальным контролем. В настоящем исследовании мы разделили области SAT и VAT на четыре квартиля, чтобы оценить взаимосвязь между площадью жировой ткани и HP.
В настоящем исследовании потребление алкоголя и курение сигарет не были значительными факторами риска HP. Другое исследование показало, что потребление алкоголя и курение сигарет влияют на эндосонографический вид поджелудочной железы в зависимости от дозы [33]. Хотя в нашей выборке была предпринята попытка собрать точную информацию о потреблении алкоголя и курении, недооценка потребления алкоголя и курения сигарет может объяснить этот результат в нашем исследовании.
Хотя мы провели это исследование проспективно, были некоторые ограничения.Во-первых, контрольная группа (группа без HP) не была репрезентативной для общей здоровой популяции, потому что выборка состояла из пациентов, которым требовалось EUS для оценки субэпителиальной опухоли. Во-вторых, прямое определение жира поджелудочной железы и висцерального жира в ткани не проводилось. По этическим соображениям в отношении получения образцов тканей от здоровых субъектов мы не выполняли биопсию тканей. В-третьих, количественный анализ эхогенности паренхимы поджелудочной железы не проводился.Поскольку мы сравнивали эхогенность только поджелудочной железы с эхогенностью печени или почек, эти сравнения могли быть несколько субъективными. В будущем может потребоваться проведение компьютерного количественного анализа.
В заключение, HP коррелирует со стеатозом печени, гипертонией, мужским полом и возрастом старше 60 лет. НДС положительно коррелирует с HP независимо от индекса массы тела. Хотя неизвестно, является ли HP прогрессирующим заболеванием, HP, а также ожирение печени, могут быть одним из фенотипов метаболического синдрома, который характеризуется ожирением с накоплением висцерального жира, сахарным диабетом, гиперлипидемией и гипертонией.Для подтверждения этой гипотезы необходимы дальнейшие исследования.
КОММЕНТАРИИ
Предпосылки
Гиперэхогенная поджелудочная железа (HP) обычно обнаруживается во время эндоскопического ультразвукового исследования (EUS). Однако клиническое значение HP все еще неясно. Висцеральный жир более важен для метаболического синдрома и стеатоза печени, чем подкожный жир из-за его стеатогенеза и продукции различных цитокинов. Эхогенность поджелудочной железы определяется отложением жира вокруг поджелудочной железы и внутри перегородок, пересекающих нормальную поджелудочную железу.Однако роль ожирения как фактора риска HP неясна. Авторы могут предположить, что HP связана с ожирением аналогично ожирению печени.
Границы исследований
HP может быть связано с ожирением аналогично ожирению печени. Для расчета показателя ожирения использовалось множество различных методов, таких как индекс массы тела (ИМТ), окружность талии, соотношение талии и бедер, толщина кожной складки и процент жира в организме. Среди этих методов компьютерная томография считается золотым стандартом не только для оценки жировой ткани, но и для многокомпонентных измерений тела.
Инновации и прорывы
HP коррелирует со стеатозом печени, гипертонией, мужским полом и возрастом старше 60 лет. Висцеральная жировая ткань положительно коррелирует с HP независимо от ИМТ.
Приложения
Хотя неизвестно, является ли HP прогрессирующим заболеванием, HP, а также ожирение печени, могут быть одним из фенотипов метаболического синдрома, который характеризуется ожирением с накоплением висцерального жира, сахарным диабетом, гиперлипидемией и гипертонией.
Терминология
Гиперэхогенная поджелудочная железа наблюдалась, когда степень эхогенности поджелудочной железы по отношению к печени (или почки, если печень гиперэхогенная) была выше.
Экспертный обзор
Choi et al. Выполнили проспективное исследование с целью выявления факторов, связанных с гиперэхогенной поджелудочной железой, на EUS. Это интересное исследование, поскольку опубликованные данные о «жировой» поджелудочной железе не обширны.
Сопутствующие факторы гиперэхогенной поджелудочной железы при эндоскопическом УЗИ
Резюме
ЦЕЛЬ: Определить связанные факторы риска гиперэхогенной поджелудочной железы (ГП), которые могут наблюдаться при эндоскопическом УЗИ (ЭУЗИ), и оценить взаимосвязь между ГП и ожирением.
МЕТОДЫ. С января 2007 г. по декабрь 2007 г. мы проспективно приняли в исследование 524 последовательных взрослых, которым было запланировано пройти EUS. Пациенты с заболеваниями поджелудочной железы в анамнезе, гепатобилиарным или распространенным раком желудочно-кишечного тракта были исключены. Наконец, в анализ были включены 284 пациента. Мы дополнительно проанализировали риск HP в соответствии с категориями висцеральной жировой ткани (VAT) и подкожной жировой ткани у 132 пациентов, которым была выполнена компьютерная томография брюшной полости.
РЕЗУЛЬТАТЫ: При однофакторном анализе возраст старше 60 лет, ожирение (индекс массы тела> 25 кг / м 2 ), ожирение печени, сахарный диабет, гипертония и гиперхолестеринемия были определены как факторы риска, связанные с HP ( P <0,05). При многомерном анализе ожирение печени [ P = 0,008, отношение шансов (OR) = 2,219], мужской пол ( P = 0,013, OR = 2,636), возраст старше 60 лет ( P = 0,001, OR = 2,874) и гипертонии ( P = 0.044, OR = 2,037) были значительно связаны с HP. В анализе подгрупп НДС был статистически значимым фактором риска для HP ( P = 0,010, OR = 5,665, самый низкий квартиль против наивысшего квартиля).
ЗАКЛЮЧЕНИЕ: HP, наблюдаемая на EUS, была связана с ожирением печени, мужским полом, возрастом старше 60 лет, гипертонией и НДС.
Ключевые слова: Эндоскопическое УЗИ, гиперэхогенная поджелудочная железа, ожирение
ВВЕДЕНИЕ
Эндоскопическое УЗИ (ЭУЗИ) было важным инструментом диагностики желудочно-кишечных и панкреатобилиарных заболеваний с 1980-х годов [1].EUS особенно эффективен для оценки пациентов с заболеванием поджелудочной железы, поскольку EUS обеспечивает изображения с высоким разрешением как протока поджелудочной железы, так и паренхимы. В последние годы тонкоигольная аспирация под контролем EUS или биопсия Trucut могут выполняться одновременно, и эта процедура позволяет проводить диагностику тканей.
Выявление гиперэхогенной поджелудочной железы (ГП) не редкость во время ЭУЗИ. Однако клиническое значение HP все еще неясно. Жирная печень связана с инсулинорезистентностью, дислипидемией и ожирением (особенно с центральным распределением жира в организме) и считается фенотипом метаболического синдрома [2-4].Висцеральный жир более важен для метаболического синдрома и стеатоза печени, чем подкожный жир из-за его стеатогенеза и продукции различных цитокинов [5,6]. Нормальная эхогенность поджелудочной железы на УЗИ равна или немного выше, чем у печени [7,8]. Эхогенность поджелудочной железы определяется отложением жира вокруг поджелудочной железы и внутри перегородок, пересекающих нормальную поджелудочную железу [9]. Однако роль ожирения как фактора риска HP остается неясной. Мы предположили, что HP связана с ожирением так же, как и с ожирением печени.Для количественной оценки ожирения использовалось множество различных методов, таких как индекс массы тела (ИМТ), окружность талии, соотношение талии и бедер, толщина кожной складки и процент жира в организме. Среди этих методов компьютерная томография (КТ) считается золотым стандартом не только для оценки жировой ткани, но и для многокомпонентных измерений тела [10].
Целью этого исследования было определить частоту HP у пациентов, перенесших EUS, и выявить связанные с этим факторы риска HP на EUS.
МАТЕРИАЛЫ И МЕТОДЫ
С января 2007 г. по декабрь 2007 г. в исследование были проспективно включены 524 пациента, которым была проведена ЭУЗИ. Заболевание поджелудочной железы может изменить сонографический вид поджелудочной железы, поэтому пациенты с историей или у которых было обнаружено заболевание поджелудочной железы, такое как хронический панкреатит, были исключены ( n = 156), а пациенты с гепатобилиарным или распространенным раком желудочно-кишечного тракта также были исключены. из исследования ( n = 84).Наконец, было включено в общей сложности 284 пациента (рисунок), и все исследования EUS были выполнены для оценки субэпителиальных опухолей. EUS-исследования были выполнены с использованием радиального эхоэндоскопа (Olympus GF-UM2000 с преобразователями частоты 5 МГц и 7,5 МГц) опытным эндоскопистом (Kim GH). Информированное согласие было получено после того, как пациенты получили полное описание исследования. Все пациенты заполнили анкету относительно их личной истории болезни, включая потребление алкоголя и курение.Это исследование было одобрено этическим комитетом больницы Пусанского национального университета.
Блок-схема, показывающая прогресс от начальной оценки при первом направлении на эндоскопическое ультразвуковое исследование к окончательному анализу. EUS: эндоскопическое ультразвуковое исследование; GI: желудочно-кишечный тракт; НДС: висцеральная жировая ткань; SAT: подкожно-жировая клетчатка.
В ходе исследования мы измерили уровни ферментов поджелудочной железы в сыворотке крови, собрали истории болезни, провели физическое обследование и выполнили анализы крови, включая уровень сахара в крови, общий холестерин и функциональные тесты печени.Степень эхогенности поджелудочной железы оценивали относительно печени (или почки, если печень гиперэхогенная) (рисунок). Были получены истории употребления алкоголя пациентами, и термин «безалкогольный» применялся к мужчинам, потреблявшим менее 30 г алкоголя в день, и к женщинам, потреблявшим менее 20 г алкоголя в день. Мы дополнительно проанализировали риск HP в соответствии с категориями висцеральной жировой ткани (VAT) и подкожной жировой ткани (SAT) у 132 пациентов, которым выполняли КТ брюшной полости в клинических целях.
Эхогенность поджелудочной железы при эндоскопическом УЗИ. A: Нормальная эхогенная поджелудочная железа; B: гиперэхогенная поджелудочная железа по сравнению с почкой. P: поджелудочная железа; К. Почки.
Лабораторные исследования и оценка площади висцерального жира в брюшной полости
Проспективно оценивались клинические характеристики всех субъектов, включая пол, возраст, систолическое артериальное давление, диастолическое артериальное давление, ИМТ и стандартные показатели крови. Эти параметры были измерены в течение 30 дней после EUS.Артериальная гипертензия определялась как систолическое АД ≥ 140 мм рт. Ст. Или диастолическое АД ≥ 90 мм рт. Ст. [11]. Сахарный диабет 2 типа (СД) определялся как уровень глюкозы в плазме натощак ≥ 126 мг / дл или при наличии симптомов гипергликемии и случайном уровне глюкозы в венозной плазме ≥ 200 мг / дл [12]. Гиперхолестеринемия определялась, когда уровень общего холестерина в сыворотке был выше контрольного значения (более 240 мг / дл в нашей больнице). Индекс массы тела (ИМТ) рассчитывался как вес тела (кг), деленный на квадрат роста стоя (м).ИМТ был разделен на три уровня в соответствии с критериями ВОЗ для региона Западной части Тихого океана [13]: нормальный вес — ИМТ <23 кг / м 2 , избыточный вес — ИМТ ≥ 23 кг / м 2 и ≤ 25 кг / м 2 и ожирением — ИМТ> 25 кг / м 2 . Чтобы определить VAT и SAT на компьютерной томографии, площадь жировой ткани рассчитывалась на уровне пупка с ослаблением, которое варьировалось от -50 до -250 единиц Хаунсфилда [2,14]. Испытуемые обследовались в положении лежа на спине. VAT был определен как внутрибрюшный жир, связанный париетальной брюшиной или поперечной фасцией, за исключением позвоночного столба и параспинальных мышц, а SAT был определен как жир, поверхностный по отношению к мышцам живота и спины.С помощью курсора измеряли НДС вокруг внутренней границы мышц брюшной стенки. Интересующая область, нарисованная вокруг внешнего края дермы, использовалась для расчета площади общей жировой ткани (ТАТ). SAT был получен путем вычитания НДС из TAT (рисунок) [2,15].
Расчет распределения жировой ткани брюшной полости с помощью компьютерной томографии. Общая площадь жировой ткани (TAT) была получена путем применения порогового значения жировой ткани к области интереса (ROI), которая была прослежена вокруг дермы (1).ROI отслеживали вокруг внутреннего края мышц брюшной стенки, и применяли порог жировой ткани для определения площади висцеральной жировой ткани (VAT) в ROI (2). Площадь подкожной жировой ткани затем была получена путем вычитания НДС из ТАТ.
Статистический анализ
Данные выражены в виде средних значений ± стандартное отклонение. Непарные t -тесты использовали для сравнения средних значений характеристик между группой HP и группой без HP.χ 2 тестов использовались для номинальных переменных. Переменные со значением P менее 0,25 при одномерном анализе были включены в модель прямой пошаговой множественной логистической регрессии. Для определения зависимости «доза-реакция» мы использовали пороговые значения, чтобы разделить пациентов на квартили для SAT и VAT. Логистический регрессионный анализ использовался для оценки грубой и скорректированной силы ассоциации между положительными и отрицательными группами HP. Все анализы данных проводились с использованием SPSS для Windows версии 12.0 (SPSS, Чикаго, Иллинойс, США). Значение P менее 0,05 считалось значимым.
РЕЗУЛЬТАТЫ
Исходные характеристики исследуемой выборки
Общее количество включенных субъектов составило 284 (102 мужчины и 182 женщины), а их средний возраст составил 52,1 ± 12,2 года. Среди субъектов исследования, которым выполнялась ЭУЗИ, 11 были пациентами с HP (38,7%). У 34 пациентов (33,1%) была жирная печень. Было 70 (24,6%) курильщиков (24,6%) и 106 (37,3%) пациентов, употребляющих алкоголь.Средний ИМТ составил 23,1 ± 2,9 кг / м2 2 . Среди 132 пациентов, которым была выполнена компьютерная томография брюшной полости, средние значения SAT и VAT составили 145,6 ± 49,3 и 71,7 ± 43,6 см 2 , соответственно (таблица).
Таблица 1
Исходные характеристики исследуемой популяции (среднее ± стандартное отклонение) n (%)
| Всего пациентов ( n = 284) | |
| Пол (M : F) | 102: 182 |
| Возраст (лет) | 52.1 ± 12,2 |
| Гиперэхогенная поджелудочная железа положительная | 110 (38,7) |
| Курение сигарет в настоящее время | 70 (24,6) |
| Принятие алкоголя | 106 (37,3) |
| 61 (21,5) | |
| ИМТ (кг / м 2 ) | 23,1 ± 2,9 |
| Жировая печень | 94 (33,1) |
| Сахарный диабет 16.2) | |
| Гиперхолестеринемия | 46 (16,1) |
| Измерение КТ ( n = 132) | |
| Площадь SAT (см 2 ) | 145,6 ± 49,3 |
| 71,7 ± 43,6 |
Сравнение пациентов с гиперэхогенной поджелудочной железой и без нее
Мы проанализировали потенциальные факторы риска HP. Согласно однофакторному анализу, возраст старше 60 лет, ожирение (ИМТ более 25 кг / м 2 2 ), ожирение печени, сахарный диабет 2 типа, гипертония и гиперхолестеринемия были ассоциированными факторами риска HP ( P <0.05) (таблица). При многомерном анализе ожирение печени [ P = 0,008, отношение шансов (OR) = 2,219], мужской пол ( P = 0,013, OR = 2,636), возраст старше 60 лет ( P = 0,001, OR = 2,874) и гипертония ( P = 0,044, OR = 2,037) были значимыми сопутствующими факторами риска HP (таблица).
Таблица 2
Сравнение пациентов с гиперэхогенной поджелудочной железой и без нее (среднее ± стандартное отклонение) n (%)
| HP отрицательный ( n = 174) | HP положительный ( n = 110) | P значение | |
| Возраст (лет) | 48.9 ± 12,0 | 57,2 ± 10,7 | <0,001 |
| Мужской пол | 69 (39,9) | 33 (30,0) | 0,099 |
| ИМТ (кг / м 10 2 ) 90,41 2,8 | 24,0 ± 2,7 | <0,001 | |
| Курение | 47 (27,0) | 23 (20,9) | 0,245 |
| Спирт | 71 (40,8) | 3510 | |
| Тип 2 DM | 7 (4.0) | 12 (10,9) | 0,024 |
| Гипертония | 25 (14,4) | 36 (32,7) | <0,001 |
| Гиперхолестеринемия | 20 (1110,5) | 0,007 | |
| Жировая печень | 46 (26,4) | 48 (43,6) | 0,003 |
Таблица 3
Многомерный анализ клинических факторов риска гиперэхогенной поджелудочной железы0610
Субанализ был проведен у пациентов, перенесших КТ брюшной полости ( n = 132). При однофакторном анализе НДС и SAT значительно различались между группами (89.5 ± 47,8 см 2 vs 59,8 ± 36,3 см 2 соответственно P <0,001 для НДС и 162,2 ± 55,7 см 2 vs 134,5 ± 59,3 см 2 соответственно P = 0,008 для SAT) (таблица). При многофакторном анализе для пациентов, перенесших КТ брюшной полости, НДС был статистически значимым фактором риска HP после поправки на возраст, пол, алкоголь, курение и ИМТ ( P = 0,010, OR = 5,665, самый низкий квартиль против %). наивысший квартиль) (таблица).
Таблица 4
Сравнение жировой ткани у пациентов с гиперэхогенной поджелудочной железой и без нее n (%)
| HP отрицательный ( n = 79) | HP положительный ( n = 53) | P значение | |
| Площадь НДС (см 2 ) | <0,001 | ||
| Квартиль I (<35.2) | 23 (29,1) | 9 (17,0) | |
| Квартиль II (35,2-65,9) | 25 (31,6) | 8 (15,1) | |
| Квартиль III (65,9-94,0) | 19 (24,1) | 14 (26,4) | |
| Четвертый квартиль (> 94,0) | 12 (15,2) | 22 (41,5) | |
| Площадь SAT (см 2 ) | 0,008 | ||
| I квартиль (<109,3) | 24 (30.4) | 9 (17,0) | |
| Квартиль II (109,3–139,7) | 22 (27,8) | 11 (20,8) | |
| Квартиль III (139,7–179,2) | 18 (2210,8) | 16 (30,2)||
| Квартиль IV (> 179,2) | 15 (19,0) | 17 (32,1) |
Таблица 5
Многопараметрический анализ: нескорректированные и скорректированные анализы взаимосвязи жировой ткани брюшной полости область с гиперэхогенной поджелудочной железой, OR (95% ДИ)
| Не скорректированный анализ | P значение | Скорректированный анализ 1 | 21 P | ||||||||
| Площадь НДС (см 2 ) | 0.015 | 0,010 | |||||||||
| I квартиль <35,2 -2,365) | |||||||||||
| квартиль III (65,9-94,0) | 1,311 (0,637-6,094) | 1,997 (0,561-7,107) | |||||||||
| квартиль IV (> 94,0) | 3,45791 (1,154) | 5.665 (1,515-21,180) | |||||||||
| Площадь SAT (см 2 ) | 0,414 | 0,960 | |||||||||
| Quartile I (<109,3) | Ссылка | Ссылка | Квартиль II (109,3-139,7) | 1,139 (0,374-3,471) | 1,016 (0,316-3,271) | ||||||
| Квартиль III (139,7-179,2) | 1,97 (0,637-6,094) | 353 (0,378-4,841) | |||||||||
| Квартиль IV (> 179,2) | 2,288 (0,720-7,268) | 1,227 (0,301-4,992) |
ОБСУЖДЕНИЕ
EUS визуализации желудочно-кишечного тракта представляет собой серьезный прогресс технология. EUS поджелудочной железы особенно полезен, потому что поджелудочную железу можно визуализировать либо из двенадцатиперстной кишки, либо из желудка. EUS менее рискованно, чем эндоскопическая ретроградная панкреатография, которая является традиционным методом выбора и золотым стандартом диагностики хронического панкреатита [16,17].Понимание нормальных изменений паренхимы поджелудочной железы имеет решающее значение при оценке патологий поджелудочной железы. HP — нередкая находка во время EUS, но клиническое значение гиперэхогенности нормальной поджелудочной железы неизвестно. В этом исследовании эхогенность поджелудочной железы сравнивалась с эхогенностью печени для оценки отложения жира в поджелудочной железе. Однако при ожирении печени эхогенность печени не является хорошим эталонным значением для HP. Поэтому мы использовали эхогенность паренхимы почки при наличии жировой ткани печени [18].Очень высокая эхогенность поджелудочной железы может быть признаком хронического панкреатита, который часто сопровождается расширением протока поджелудочной железы. Предыдущее исследование показало, что масса тела и жировая инфильтрация оказывают значительное влияние на эхогенность поджелудочной железы [19]. Стеатоз печени (или ожирение печени) связан с ожирением, пожилым возрастом, гиперлипидемией, гипергликемией и гипертонией [2,3,5]. Известно, что висцеральное ожирение более важно, чем ИМТ, для прогнозирования наличия стеатоза печени [5].
Сначала мы предположили, что HP в нормальной в остальном поджелудочной железе будет ассоциироваться с ожирением печени и связанными с ней факторами риска, особенно ожирением. Согласно многофакторному анализу, ожирение печени, возраст старше 60 лет, мужской пол и артериальная гипертензия были значимыми факторами риска HP. В поджелудочной железе у пожилых пациентов наблюдались различные изменения, такие как атрофия, фиброз и жировая инфильтрация. Предыдущее гистопатологическое исследование показало, что после 60 лет в ацинарных клетках поджелудочной железы обычно наблюдается умеренное или сильное накопление жира [20].Высокая эхогенность поджелудочной железы — нормальное явление для пожилых пациентов [21]. Другое предыдущее EUS-исследование возрастных изменений поджелудочной железы показало, что у мужчин значительно больше шансов иметь аномалии, чем у женщин (OR = 2,9, P = 0,01) [22]. Поскольку распределение брюшного жира различается в зависимости от пола, площади подкожного жира на уровне живота у женщин значительно больше, чем у мужчин [23-25]. Метаболический синдром чаще встречается у мужчин, чем у женщин в возрасте до 60 лет, и это тесно связано со стеатозом печени; наши результаты могут отражать такой профиль [26,27].
Стеатоз печени обычно преобладает у лиц с ожирением, и региональное распределение жира, связанное с инсулинорезистентностью, было обнаружено в нескольких исследованиях как важный фактор стеатоза печени [28]. ИМТ отражает либо общее накопление жира в организме, либо накопление подкожного жира. Недавние открытия показали, что центральное ожирение (накопление висцерального жира) может быть более важным фактором стеатоза печени, чем ИМТ [29]. КТ считается золотым стандартом не только для измерения жировой ткани, но и для выполнения измерений на разных участках тела [10].Тем не менее, было проведено несколько исследований взаимосвязи между HP и региональным распределением жира, измеренным с помощью компьютерной томографии. Мы провели анализ подгрупп пациентов, перенесших КТ брюшной полости. Этот объективный показатель висцерального жира показал, что НДС был независимым фактором риска для HP после поправки на возраст, пол, алкоголь, курение и ИМТ. Известно, что ожирение сопровождается метаболическими осложнениями и все чаще рассматривается как фактор риска СД 2 типа, дислипидемии, атеросклеротических и сердечно-сосудистых заболеваний.Появляется все больше свидетельств того, что региональное распределение жировой ткани, по-видимому, является важным индикатором метаболических и сердечно-сосудистых изменений, поскольку были обнаружены только непостоянные корреляции между ИМТ и этими нарушениями [30]. Согласно многомерному анализу в настоящем исследовании, хотя ИМТ не был статистически значимым фактором риска, НДС был независимым значимым фактором риска для HP. Возможная причина этого заключается в том, что НДС, измеренный с помощью компьютерной томографии, более точен для измерения висцерального ожирения, чем ИМТ [31].
Недавно было сообщено о двух исследованиях жирной или гиперэхогенной поджелудочной железы [18,32]. В одном исследовании предикторами HP были обнаружены стеатоз печени, употребление алкоголя и повышенный ИМТ [32]. В другом исследовании жирная поджелудочная железа была связана с метаболическим синдромом. В последнем исследовании висцеральный жир также был независимо связан с жировой тканью поджелудочной железы [18]. Однако в этом исследовании просто сравнивались значения площади НДС между жирной поджелудочной железой и нормальным контролем. В настоящем исследовании мы разделили области SAT и VAT на четыре квартиля, чтобы оценить взаимосвязь между площадью жировой ткани и HP.
В настоящем исследовании потребление алкоголя и курение сигарет не были значительными факторами риска HP. Другое исследование показало, что потребление алкоголя и курение сигарет влияют на эндосонографический вид поджелудочной железы в зависимости от дозы [33]. Хотя в нашей выборке была предпринята попытка собрать точную информацию о потреблении алкоголя и курении, недооценка потребления алкоголя и курения сигарет может объяснить этот результат в нашем исследовании.
Хотя мы провели это исследование проспективно, были некоторые ограничения.Во-первых, контрольная группа (группа без HP) не была репрезентативной для общей здоровой популяции, потому что выборка состояла из пациентов, которым требовалось EUS для оценки субэпителиальной опухоли. Во-вторых, прямое определение жира поджелудочной железы и висцерального жира в ткани не проводилось. По этическим соображениям в отношении получения образцов тканей от здоровых субъектов мы не выполняли биопсию тканей. В-третьих, количественный анализ эхогенности паренхимы поджелудочной железы не проводился.Поскольку мы сравнивали эхогенность только поджелудочной железы с эхогенностью печени или почек, эти сравнения могли быть несколько субъективными. В будущем может потребоваться проведение компьютерного количественного анализа.
В заключение, HP коррелирует со стеатозом печени, гипертонией, мужским полом и возрастом старше 60 лет. НДС положительно коррелирует с HP независимо от индекса массы тела. Хотя неизвестно, является ли HP прогрессирующим заболеванием, HP, а также ожирение печени, могут быть одним из фенотипов метаболического синдрома, который характеризуется ожирением с накоплением висцерального жира, сахарным диабетом, гиперлипидемией и гипертонией.Для подтверждения этой гипотезы необходимы дальнейшие исследования.
КОММЕНТАРИИ
Предпосылки
Гиперэхогенная поджелудочная железа (HP) обычно обнаруживается во время эндоскопического ультразвукового исследования (EUS). Однако клиническое значение HP все еще неясно. Висцеральный жир более важен для метаболического синдрома и стеатоза печени, чем подкожный жир из-за его стеатогенеза и продукции различных цитокинов. Эхогенность поджелудочной железы определяется отложением жира вокруг поджелудочной железы и внутри перегородок, пересекающих нормальную поджелудочную железу.Однако роль ожирения как фактора риска HP неясна. Авторы могут предположить, что HP связана с ожирением аналогично ожирению печени.
Границы исследований
HP может быть связано с ожирением аналогично ожирению печени. Для расчета показателя ожирения использовалось множество различных методов, таких как индекс массы тела (ИМТ), окружность талии, соотношение талии и бедер, толщина кожной складки и процент жира в организме. Среди этих методов компьютерная томография считается золотым стандартом не только для оценки жировой ткани, но и для многокомпонентных измерений тела.
Инновации и прорывы
HP коррелирует со стеатозом печени, гипертонией, мужским полом и возрастом старше 60 лет. Висцеральная жировая ткань положительно коррелирует с HP независимо от ИМТ.
Приложения
Хотя неизвестно, является ли HP прогрессирующим заболеванием, HP, а также ожирение печени, могут быть одним из фенотипов метаболического синдрома, который характеризуется ожирением с накоплением висцерального жира, сахарным диабетом, гиперлипидемией и гипертонией.
Терминология
Гиперэхогенная поджелудочная железа наблюдалась, когда степень эхогенности поджелудочной железы по отношению к печени (или почки, если печень гиперэхогенная) была выше.
Экспертный обзор
Choi et al. Выполнили проспективное исследование с целью выявления факторов, связанных с гиперэхогенной поджелудочной железой, на EUS. Это интересное исследование, поскольку опубликованные данные о «жировой» поджелудочной железе не обширны.
Повышенная эхогенность и тяжесть поджелудочной железы на УЗИ: Связь с прогрессированием гликемии и случайным диабетом
Цель
Изучить взаимосвязь повышенной эхогенности поджелудочной железы (IPE) при УЗИ с риском прогрессирования гликемии и возникновения диабета.
Методы
Это ретроспективное исследование было одобрено наблюдательным советом учреждения с отказом от информированного согласия. Были включены последовательные лица, которые прошли УЗИ брюшной полости в рамках медицинского обследования в специализированной больнице в период с января 2010 года по июнь 2010 года. IPE был определен как повышенная эхогенность поджелудочной железы по сравнению с эхогенностью левой доли печени или коры почек. IPE подразделяется на легкую, среднюю и тяжелую степень по сравнению с эхогенностью забрюшинного жира.Прогрессия гликемии определялась как развитие нового преддиабета или диабета у субъектов с нормогликемией или как нового диабета у субъектов с предиабетом в течение периода наблюдения (медиана 86,8 месяцев; межквартильный размах 84,1–90,6 месяцев). Также была проанализирована частота случаев диабета, определенного как новый диагноз диабета во время последующего наблюдения.
Результаты
Всего в последующий анализ было включено 596 субъектов. Средний возраст 596 человек составил 48,6 ± 11 лет.5, и 55,4% (n = 330) составляли женщины. Распространенность ИПЭ составила 63,8% (380/596). Группы легкой, средней и тяжелой степени тяжести IPE составили 32,4%, 22,7% и 8,7% соответственно. Во время наблюдения у 79 (13,3%) из 596 пациентов развилось гликемическое прогрессирование и новый диабет.
