Острая боль в правом подреберье при вдохе
Неврологи Москвы — последние отзывы
Прием мне не понравился, просто отвратительно. Я пришла с одной проблемой, а мне сказали, что проблема в другом органе. Врач наплевательски относится к пациентам, просто завлекает, чтобы к нему приходили на процедуры. Никому не порекомендую данного специалиста.
Кристина, 29 августа 2021
На приёме доктор меня внимательно выслушала, провела опрос и написала назначение, которое мне помогло.
Жаннет, 30 августа 2021
Анастасия, 29 августа 2021
 Она немного опоздала на прием, и извинилась за это не один раз. Елена Валентиновна меня расспросила, хорошо провела осмотр, сделала все, что нужно, на мой взгляд. Также врач назначила лечение, пока я не знаю, как оно подействует. Это был первый прием, и мы касались только темы одного заболевания, поэтому мне сложно сказать что-то более подробно. Нужно быть медиком, чтобы рассуждать о профессионализме специалиста. В целом, я осталась довольна, если терапия будет эффективной, я порекомендую этого доктора своим знакомым.
Она немного опоздала на прием, и извинилась за это не один раз. Елена Валентиновна меня расспросила, хорошо провела осмотр, сделала все, что нужно, на мой взгляд. Также врач назначила лечение, пока я не знаю, как оно подействует. Это был первый прием, и мы касались только темы одного заболевания, поэтому мне сложно сказать что-то более подробно. Нужно быть медиком, чтобы рассуждать о профессионализме специалиста. В целом, я осталась довольна, если терапия будет эффективной, я порекомендую этого доктора своим знакомым.На модерации, 31 августа 2021
Могу оставить только прекрасный отзыв о докторе — Русакове Андрее Юрьeвиче.
На модерации, 31 августа 2021
На модерации, 01 сентября 2021
Вежливый врач. Доктор выслушала мои жалобы и провела осмотр. Изучила результаты моих предыдущих анализов. На данном этапе никаких рекомендаций и диагноза не дала. Отправила на МРТ. По результатам будет видно обращусь ли повторно или нет.
Доктор выслушала мои жалобы и провела осмотр. Изучила результаты моих предыдущих анализов. На данном этапе никаких рекомендаций и диагноза не дала. Отправила на МРТ. По результатам будет видно обращусь ли повторно или нет.
Евгений, 30 августа 2021
На приёме доктор меня внимательно выслушал и сразу же решил мою проблему (у меня прошла боль). Врач внимательный, всё понятно и доступно объясняет. Могу рекомендовать данного специалиста своим знакомым, если потребуется и в случае необходимости могу обратиться повторно. Качеством приёма я осталась довольна.
Ольга, 30 августа 2021

Павел, 30 августа 2021
Я выбрала этого специалиста по отзывам. Доктор мне понравился, он вежливый и внимательный. Я считаю, что Дмитрий Николаевич компетентен в своей области деятельности. На приеме врач мне особо ничем не помог, но он рассказал, что делать, к какому доктору необходимо обратиться. Если понадобится, я приду на повторный прием и порекомендую этого специалиста знакомым.
На модерации, 31 августа 2021
Показать 10 отзывов из 15382Боль в груди при вдохе или кашле :: Клиницист
|
Лечением болей в груди при вдохе различного характера занимаются следующие специалисты, ведущие прием в наших центрах: терапевт, уролог, травматолог-ортопед, невролог (невропатолог).
Позвоните по номеру единой справочной службы всех наших центров +7 (861) 231-1-231 и укажите, к какому специалисту Вы бы хотели записаться, после чего Вас соединят с выбранным центром. Администраторы подберут для Вас удобный день и час визита к врачу. |
Боли в груди при вдохе, кашле или других дыхательных движениях обычно указывают на плевру и околосердечную область в качестве возможного источника боли. На боль в грудной стенке, вероятно, также оказывают влияние дыхательные движения. Чаще всего, боли наблюдаются в левом или правом боку и могут быть как тупыми, так и острыми.
При межреберной невралгии по ходу межреберий возникают острые «стреляющие» боли, резко усиливающиеся при вдохе.
При почечной колике боль локализуется в правом подреберье и затем распространяется по всему животу. Боль переходит под правую лопатку, в правое плечо, усиливается при вдохе, а также при пальпации области желчного пузыря.
Также от удара или сдавления грудной клетки может произойти перелом ребер. При таком повреждении ощущается резкая боль в груди при вдохе и кашле.
К каким врачам необходимо обратиться, если возникает боль в груди при вдохе:
|
Вы испытываете боль в груди при вдохе? Вам необходим осмотр? Запишитесь на прием к специалисту – сеть медицинских центров «Клиницист» всегда к Вашим услугам! Ведущие врачи Краснодара осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь.
Как обратиться в наши центры:
Вы также можете обратиться в любой из центров сети медицинских центров «Клиницист», где принимают рекомендуемые для Вас специалисты. Подробная информация о наших цетрах и расположение на карте города указаны здесь. Ознакомьтесь с презентацией нашей деятельности на этой странице. |
Если Вы ранее проходили какие-либо исследования или уже были у специалиста, обязательно возьмите их результаты на консультацию к врачу. Если у Вас не было опыта посещения исследований или осмотра врача, мы сделаем все необходимое в наших центрах.
Необходимо очень тщательно подходить к состоянию Вашего здоровья. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что они могут развиться в жизненно опасное состояние. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что лечить их уже слишком поздно. Поэтому определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого необходимо хотя бы раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровое состояние всех внутренних органов и систем.
Поэтому определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого необходимо хотя бы раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровое состояние всех внутренних органов и систем.
Если Вы хотите задать вопрос нашим специалистам – воспользуйтесь разделом онлайн-консультации. Вы также найдете там ответы на часто задаваемые вопросы. Если Вас интересуют отзывы о посещении наших центров – для Вас есть специальный раздел Отзывы, где Вы также можете помочь другим пациентам и оставить свое сообщение после посещения наших центров. Мы будем Вам благодарны!
Боль в правом подреберье при вдохе, причины резкой боли спереди
Боль в правом подреберье при глубоком вдохе — нередкий симптом разных заболеваний. При этом приходится учитывать не только возможную патологию со стороны органов пищеварения, локализованных под диафрагмой, но и ближайшее соседство легких, плевры, средостения, межреберных мышц и нервных веток.
Какие изменения происходят в подреберье в акте дыхания?
Диафрагма, служащая верхней границей подреберья, является активным участником акта дыхания. Она совместно с грудной клеткой обеспечивает дыхательные движения. Цель — создание отрицательного давления в плевральной полости, чтобы максимально растянулась легочная ткань и в нее поступил воздух на вдохе.
К анатомическим структурам «вздоха», кроме диафрагмы, относятся наружные межреберные мышцы. При сокращении ребра идут вверх, грудная клетка увеличивается в объеме, особенно в нижних отделах. Этому способствует дополнительное сокращение диафрагмы. На вдохе она уплощается и опускается в сторону брюшной полости.
В состоянии покоя и во время выдоха купол движется в сторону грудной клетки. У людей разного типа сложения возможно преимущественно грудное дыхание (более типично для женщин, зависит от работы межреберных мышц) или брюшное, когда главным участником является диафрагма.
Двигаясь, она одновременно тянет за собой органы брюшной полости. Печень «привязана» к внутренней части диафрагмы мощной серповидной связкой. Плотные волокна соединительной ткани прикрепляют к нижней поверхности правой доли печени желчный пузырь. Иногда сюда прилежит слепая кишка с червеобразным отростком, петли тонкой кишки.
Печень «привязана» к внутренней части диафрагмы мощной серповидной связкой. Плотные волокна соединительной ткани прикрепляют к нижней поверхности правой доли печени желчный пузырь. Иногда сюда прилежит слепая кишка с червеобразным отростком, петли тонкой кишки.
В выдохе активно заняты внутренние межреберные мышцы и брюшная стенка. Они поддавливают снизу на органы, расположенные в верхнем этаже брюшины и диафрагму с целью уменьшения объема грудной клетки. Сокращаясь одновременно с мышцами живота, диафрагма повышает давление в брюшной полости.
Регулирует последовательность этих движений дыхательный центр продолговатого мозга, передавая нервные сигналы через спинномозговые каналы.
Чем больше сопротивление легочной ткани (потеря эластичности при склерозировании, воспалении), тем сильнее напрягаются мышцы. Их работа значительно усиливается при увеличении частоты дыхания, при физической нагрузке.
При форсированном дыхании в процесс подключаются мышцы шеи, спины и груди
Механизм болей в подреберье при вдохе
Знакомство с анатомическими структурами и их функциональным участием в акте дыхания поможет нам разобраться в причинах болей в подреберье справа при вдохе. По механизму образования следует разделить все боли в правом подреберье на вызванные:
По механизму образования следует разделить все боли в правом подреберье на вызванные:
- органами пищеварения;
- органами грудной клетки;
- другими анатомическими образованиями, образующими иррадиацию.
Болезненные ощущения в области печени колющего характера часто беспокоят здоровых нетренированных людей, если им приходится пробежаться. В этой ситуации обычно беспокоят боли в правом подреберье спереди.
Их возникновение объясняют:
- спастическими сокращениями диафрагмы в связи со сбоем ритма нормального дыхания;
- повышенным уровнем гормона адреналина, который способствует увеличению кровенаполнения печени и растяжению капсулы, а также снижает тонус мышечного слоя желчного пузыря и протоков (переполнение вызывает боль).
Подобную ситуацию не считают патологической. Болевые ощущения исчезают при отдыхе и восстановлении дыхания.
Боли в правом подреберье с усилением при глубоком вдохе могут быть вызваны воспалительной патологией печени, желчного пузыря в связи с локальным вовлечением в процесс брюшины.
Этот признак используется врачами для диагностики степени распространения воспаления, когда пациента специально просят глубоко подышать и обращают его внимание на изменение характера болей. Рассмотрим конкретные болезни органов пищеварения, сопровождающиеся болями при дыхании.
Причины тупой боли в подреберье справа при вдохе
Заболевания пищеварительного тракта вызывают тупые или острые боли в зависимости от фазы и стадии. При хроническом течении с редкими обострениями пациенты отмечают непостоянную болезненность в нижнем отделе грудной клетки справа при глубоком вдохе.
Хронические воспалительные процессы в печени, желчном пузыре сопровождаются частичным склерозированием (заменой собственной ткани на рубцы) паренхимы органа или стенки полости, деформацией. Это нарушает расположение связочного аппарата. А при дыхании и подтягивании диафрагмой способствует возникновению болей в боку или над зоной проекции.
Хронический холецистит — распространенное заболевание желчного пузыря воспалительной природы. Вне обострения дает тянущие и тупые боли в подреберье справа. У пациентов с длительным «стажем» болезни пузырь истончается, покрывается рубцами и спайками. Болезненные ощущения возникают не только при глубоком вдохе, но и при движениях туловища, поворотах.
Вне обострения дает тянущие и тупые боли в подреберье справа. У пациентов с длительным «стажем» болезни пузырь истончается, покрывается рубцами и спайками. Болезненные ощущения возникают не только при глубоком вдохе, но и при движениях туловища, поворотах.
Дискинезию желчевыводящих путей считают начальным этапом холецистита и холангита. Она выражается в нарушении сократительной функции пузыря и протоков, болях то тупого, то спастического характера.
Наблюдается у нервных людей, склонных к раздражительности, переживаниям, нарушению гормонального баланса. Связь болей с вдохом обусловлена нарушенной регуляцией дыхания, дискоординацией сокращений мышечных групп. Успокаивающие процедуры помогают избавиться от неприятных симптомов.
Гепатиты — воспалительные заболевания печени способствуют отеку ткани и увеличению объема органа, боли вызваны растяжением капсулы.
Обычно носят тупой характер, пациенты отмечают «чувство тяжести» справа в подреберье.
Усиление при дыхании возможно при попытке активно двигаться, заниматься спортом в фазе ремиссии, присоединении холецистита. Жировая дистрофия и цирроз печени — длительный процесс с деформацией органа, заменой на рубцовую ткань, натяжением связочного аппарата диафрагмы.
Когда бывают острые боли в подреберье справа при вдохе?
Резкая боль в правом подреберье с усилением при вдохе характерна для клинической картины острого воспалительного процесса с локальным перитонитом. Острый холецистит — сопровождается выраженным правосторонним болевым синдромом с иррадиацией в лопатку, поясницу, плечо, ключицу.
Одновременно пациенты жалуются на тошноту, рвоту, отрыжку горечью, значительное повышение температуры, озноб. При пальпации живота определяется сильная болезненность в точке желчного пузыря, иногда — увеличенный и напряженный пузырь. На предложение глубоко подышать пациенты, наоборот, затаивают дыхание до поверхностного. Таким путем удается уменьшить раздражение брюшины.
Таким путем удается уменьшить раздражение брюшины.
Желчекаменная болезнь характеризуется режущей болью при движении камня по протокам. Иррадиация очень ярко выражена в правую сторону грудной клетки, низ живота, спину. На высоте приступа наблюдается рвота желчью. В межприступный период боли остаются, но принимают тупой характер.
С желчного пузыря инфекция переходит на поджелудочную железу
Аппендицит при атипичной локализации доходит до поверхности печени и диафрагмы. Высокое расположение боли характерно при воспалении червеобразного отростка на фоне большого срока беременности.
Боль локализуется не в подвздошной области, как при классической картине, а в правом подреберье, в спине, сопровождается рвотой, высокой температурой, усиливается на вдохе. Практически невозможно отличить от холецистита. Распознается только во время операции.
Абсцесс и эхинококковая киста печени при выраженном нагноении и росте растягивают орган, оказывают давление на капсулу, поэтому вызывают постоянные боли пульсирующего характера (при абсцедировании). Движения и дыхание стимулируют болевой синдром.
Движения и дыхание стимулируют болевой синдром.
Злокачественные новообразования в печеночной ткани или метастазы в нее сопровождаются на начальной стадии чувством тяжести, затем переходят в интенсивные постоянные боли в подреберье справа с усилением при дыхании.
Болеть в правом подреберье у пациента может при иррадиации от соседних органов во время обострения хронического панкреатита, язвенной болезни. Появляются:
- кинжальные или режущие боли с основной локализацией в эпигастрии, чуть выше пупка;
- тошнота и рвота;
- понос, с кровью или покрытый жировой пленкой;
- тахикардия;
- головокружение;
- снижение артериального давления.
Читайте также:
Кроме иррадиации, боли при дыхании могут сопровождать разрыв органа, начальные явления перитонита. При перфорации язвенного околопеченочного участка кишечника, вызванной болезнью Крона, следует также ожидать перитонеальных проявлений.
Патология органов грудной клетки
Причиной болей в правом боку, подреберье с резким усилением на вдохе могут быть болезни грудной клетки. К ним можно отнести патологию: органов дыхания, сердца и сосудов, костного скелета и мышц.
Пневмония (воспаление легких) — распространенное самостоятельное заболевание или осложнение бронхита, сепсиса. Вызывается патогенными бактериями и вирусами, если падает иммунитет пациента. Боли при дыхании, с распространением в брюшную полость, наблюдаются при правосторонней плевропневмонии (крупозной).
К симптомам относятся:
- внезапное начало;
- высокая температура;
- кашель с отделением мокроты гнойного характера, возможно, с кровью;
- выраженное недомогание;
- одышка;
- боли в боку и подреберье при дыхании;
- синюшность губ.
Плеврит — скопление воспаленной жидкости в правой плевральной полости, является осложнением пневмонии, признаком туберкулеза легких. Раздражение плевральных листков вызывает сильную боль сзади в области нижних ребер и в подреберье с иррадиацией в живот, невозможность глубокого дыхания, одышку, отставание правой стороны грудной клетки в акте дыхания.
На рентгеновском снимке видна жидкость в плевральной полости справа, чтобы точно узнать причину плеврита необходимо сделать повторный снимок после ее удаления
У пациентов общее тяжелое состояние, выраженная интоксикация, ознобы, высокие скачки температуры. Плеврит может быть вызван абсцессом легкого, раковой опухолью, нагноившимися бронхоэктазами.
Крайне опасное состояние вызывает тромбоэмболия ствола легочной артерии. Если тромб попадает в артерию низшего порядка, то изменения ограничиваются картиной пневмонии с некрозом части тканей (инфарктом). При закупорке ветки крупного диаметра у пациента появляются:
- внезапное удушье;
- резкие боли в грудной клетке и в животе;
- посинение верхней половины тела;
- кашель с обильной мокротой и кровохарканьем;
- слабость и потеря сознания.
Заболевание является осложнением приступов мерцательной аритмии, тромбофлебита вен ног и малого таза, инфаркта миокарда, химиотерапевтических препаратов.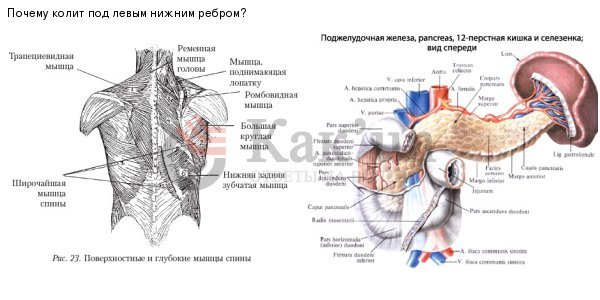
Абдоминальная форма инфаркта миокарда — чаще связана с локализацией ишемии в зоне задней стенки левого желудочка. Боли сжимающего, жгучего или давящего типа возникают внезапно, локализуются в эпигастрии, иррадиируют в живот, спину, лопатку, затрудняют дыхание.
На ЭКГ возникают признаки ишемии, блокад, аритмии. Заболевание настолько известно хирургам, что ни один опытный врач не приступит к операции по поводу холецистита, пока не будет проведено ЭКГ-исследование.
Застойная сердечная недостаточность — осложнение тяжелых заболеваний сердца, поражающих миокард. Нарушение сократительной способности желудочков приводит к задержке крови в конечностях, брюшной полости, легких. Печень страдает одной из первых.
Переполнение воротной вены вызывает выход жидкой части крови в паренхиму, отек и растяжение капсулы. Диафрагме приходится работать с повышенной нагрузкой, что вызывает спастические сокращения. Соответственно пациент чувствует тяжесть в правом подреберье и острые колики с болезненностью при дыхании.
Правосторонний пневмоторакс — характеризуется разрывом легочной ткани, выходом воздуха в плевральную полость со сдавлением правого легкого. У больного наступает внезапное шоковое состояние, из-за резких болей он не может дышать, падает давление. Причиной становятся травмы грудной клетки, фиброзно-кавернозный туберкулез легких, абсцедирующая пневмония.
Картина множественного двустороннего перелома ребер клинически сопровождается резкими болями при дыхании и движениях
Заболевания костно-мышечного скелета грудной клетки могут вызывать резкие боли по ходу нижних ребер особенно при дыхании и движениях. К ним относятся:
- ушибы и переломы правых ребер;
- межреберная невралгия;
- миозит мышц;
- опоясывающий лишай;
- остеохондроз поясничного и грудного отделов;
- ущемление грыжи межпозвоночного диска.
При осмотре пациента врач обнаруживает болезненные точки по ходу мышц, нервных окончаний, резкое усиление болей на сжатие грудной клетки и при дыхании, неврологические признаки (нарушение чувствительности, изменение тонуса в конечностях).
Патология прочих органов
- Из прочих заболеваний, способных иррадиировать боли в подреберье и усиливать при вдохе можно отметить:
- пиелонефрит правой почки, особенно сопровождающийся воспалением паранефральной клетчатки вокруг верхнего полюса;
- почечнокаменную болезнь;
- гидронефроз;
- опухоли надпочечников с метастазами в позвоночник;
- тромбоз печеночной и полой вен.
Учитывая разносторонний характер поражений, которые могут вызывать боли в правом подреберье, связанные с дыханием, нельзя длительно терпеть. При наличии острых и сильных болей следует вызвать «Скорую помощь». Если ранее привычный симптом изменил иррадиацию и характер, то следует обратиться в поликлинику. Самостоятельное лечение способно навредить и осложнить течение заболевания.
Боль при вдохе в правом подреберье
Неприятные и болезненные ощущения в зоне локализации печени, усиливающиеся на вдыхании воздуха, обычно свидетельствуют о прогрессировании холецистита. Они связаны с наличием камней в желчном пузыре, которые полностью или частично перекрывают протоки.
Они связаны с наличием камней в желчном пузыре, которые полностью или частично перекрывают протоки.
Но боль при вдохе в правом подреберье может сопровождать и другие заболевания, не связанные с печенью и близлежащими органами. Правильно диагностировать патологическое состояние поможет гастроэнтеролог и невропатолог.
Причины тупой боли при глубоком вдохе в любой точке правого подреберья
Если характер болевого синдрома ноющий, тянущий или тупой, то его способны провоцировать следующие болезни:
- цирроз;
- острый или хронический гепатит;
- рак печени;
- холангит;
- паразитарные инвазии в правой доле печени;
- калькулезный и некалькулезный холецистит;
- дивертикулез кишечника;
- опухоли надпочечников;
- колиты в ранней стадии развития;
- жировой гепатоз;
- пиелонефрит правой почки;
- застойная сердечная недостаточность;
- дискинезия желчевыводящих путей гипомоторной формы;
- ушиб или перелом ребер;
- верхний острый паранефрит.

Почему возникает резкая боль в подреберье с правой стороны при вдохе?
Когда боль очень интенсивная, это свидетельствует о наличии неотложного хирургического состояния («острый живот»), например:
- повреждения и разрывы оболочек внутренних органов;
- кишечная непроходимость;
- острый панкреатит;
- закупорка желчного протока;
- аппендицит;
- почечная колика;
- абдоминальный инфаркт миокарда;
- воспаление желчного пузыря;
- тромбозы внутренних вен и артерий.
Также острая или колющая боль при вдохе в правом подреберье характерна для таких патологий:
- опоясывающий лишай;
- опухоли ободочной кишки;
- мочекаменная болезнь;
- некроз почечных сосочков;
- межреберная невралгия;
- колит;
- остеохондроз поясничного отдела;
- тромбоз полой или печеночной вены;
- язва желудка.
Осложнения после удаления желчного пузыря
Оптимальный метод лечения желчекаменной болезни
На сегодня золотой стандарт — это лапароскопическая холецистэктомия. Выполняется через три или четыре небольших разреза (прокола) с помощью специальной видеокамеры и инструментов. Есть вариант выполнения через один несколько больший разрез в области пупка, вовсе без разреза (через желудок), и даже с помощью робота, но широкого распространения они не получили (преимущества не очевидны, а стоимость выше).
Выполняется через три или четыре небольших разреза (прокола) с помощью специальной видеокамеры и инструментов. Есть вариант выполнения через один несколько больший разрез в области пупка, вовсе без разреза (через желудок), и даже с помощью робота, но широкого распространения они не получили (преимущества не очевидны, а стоимость выше).
В подавляющем большинстве случаев срок пребывания в клинике — два дня: госпитализация в день операции, выписка на следующий день после контроля анализов, УЗИ. Безусловно, решение о выписке всегда совместно, если пациенту спокойнее подольше побыть под наблюдением, всегда поддержим.
В течение недели после операции обычно рекомендуем щадящий режим, несмотря на вполне хорошее самочувствие. Первые два–три дня могут беспокоить ноющие боли в плече, связано этой с остаточным газом в брюшной полости и бывает после любой лапароскопической операции.
Диета после холецистэктомии
Вопрос очень дискутабельный, на самом деле. На мой взгляд, слухи о необходимости строгой диеты сильно преувеличены.
На мой взгляд, слухи о необходимости строгой диеты сильно преувеличены.
Отсутствует резервуарная функция желчного пузыря, желчь в ее изначальном виде постоянно поступает в 12-перстную кишку. В связи с этим есть надо почаще (поступает постоянно), малыми порциями и ограничить жиры (желчи, находящейся в ДПК каждый момент времени, должно «хватить» на эмульгацию жиров). Если нарушить диету, ничего особенно страшного не случится, но пациент это поймет (будет больно, и диарея).
Про осложнения холецистэктомии
Все осложнения можно разделить на два вида: возникающие непосредственно во время или в ближайшее время после операции; и отдаленные (пресловутый постхолецистэктомический синдром).
Большинство возникающих во время или сразу после операции осложнений, к счастью, «малые», не угрожающие жизни и здоровью. Это гематомы, серомы, воспаление — суммарно в районе 5 %, чаще всего не требуют никакого особого лечения, не говоря уже о повторных операциях.
Серьезных осложнений во время операции, по большому счету, четыре – это кровотечение, травма желчных протоков, тромбоэмболия легочной артерии и резидуальный холедохолитиаз.
Несмотря на отработанную методику лапароскопической холецистэктомии, исключить их полностью пока не удается даже в клиниках, где накоплен большой опыт выполнения этих операций.
Кровотечение
С кровотечением понятно — оно может возникнуть во время любой операции. При плановой холецистэктомии риск минимальный.
Повреждение желчных протоков
Страшный сон для любого хирурга. По литературным данным частота 0,15–0,36 % и зависит от многих факторов: плановая или экстренная операция (понятно, что плановой риски значительно ниже), выраженности воспалительных и рубцовых изменений в зоне желчного пузыря, конституциональных и анатомических особенностей… Встречается целый ряд аномалий (взаимоотношений анатомических структур в зоне желчного пузыря), которые иногда ставят в тупик даже очень искушенного хирурга. Основное правило здесь — «не уверен — не обгоняй», в том смысле, что мы должны быть абсолютно уверены в понимании анатомии у конкретного пациента. Всегда. Каждый раз. Даже в самых «банальных» случаях.
Основное правило здесь — «не уверен — не обгоняй», в том смысле, что мы должны быть абсолютно уверены в понимании анатомии у конкретного пациента. Всегда. Каждый раз. Даже в самых «банальных» случаях.
Безусловно, большое значение имеет опыт хирурга и качество оборудования. Есть целый ряд приемов, которые позволяют минимизировать риск осложнений — техника critical view of safety(для меня и уже многих коллег — обязательна во время каждой операции), интраоперационная холангиография, и даже использование флюоресцентной лапароскопии (ICG). Думаю, технические особенности не очень интересны для «нехирургов», но тем не менее)
Следующее осложнение — это тромбоэмболия легочной артерии
К счастью, довольно редко при лапароскопической холецистэктомии и правильной профилактике, хотя на 100 % предотвратить его до сих пор невозможно. Очень много факторов влияют, в том числе время операции, объем кровопотери, состояние свертывающей системы, наличие варикозной болезни, возраст. .. Все это учитывается, определяются риски и подбор оптимального варианта профилактики.
.. Все это учитывается, определяются риски и подбор оптимального варианта профилактики.
«Забытые» камни в желчном протоке или резидуальный холедохолитиаз
Отдельная большая тема для разговоров типа «Если удалить желчный пузырь, камни продолжат образовываться в протоках». Много раз уже писали — это очень редкая история, разве что в ситуации типа персистирующего холангита или муковисцидоза. Подавляющее большинство камней в протоках после удаления желчного пузыря были там на момент удаления, но никак себя не проявляли. До недавнего времени у нас не было безопасного способа диагностики бессимптомного холедохолитиаза. Последние годы активно пользуемся МРТ (это безопасно и информативно). Думаю, это здорово уменьшит количество «забытых камней».
Отдаленные последствия удаления желчного пузыря или постхолецистэктомический синдром (ПХЭС)
Надо сказать, что мифов и страшилок по этому поводу довольно много. Попробую выразить свою точку зрения, основанную на собственном опыте и анализе мировой литературы.
Как следует из названия, под постхолецистэктомическим синдромом подразумевают любые проблемы со стороны желудочно-кишечного тракта после удаления желчного пузыря.
Напомню, что «после» не всегда означает «вследствие». В большинстве случаев к самой операции эти проблемы не имеют никакого отношения, зачастую при внимательном анализе оказывается, что они были у пациента и до операции. Это еще раз подчеркивает необходимость тщательной оценки клинической картины и индивидуального подхода при принятии решения о необходимости удаления желчного пузыря. На мой взгляд, именно недостаточно внимательная оценка симптомов и желание во что бы то ни стало удалить желчный пузырь приводит к появлению большинства комментариев типа «Удалили — только хуже стало» и пр.
Чаще всего за т.н. «ПХЭС» принимают синдром раздраженного кишечника, гастроэзофагеальную рефлюксную, язвенную болезнь и хронический панкреатит. Мышечные или неврогенные боли тоже нельзя списывать со счетов. Почему же ставят диагноз «ПХЭС»? Доктора тоже люди, а людям свойственно идти по пути наименьшего сопротивления.. «Болит? Желчный убрали? Конечно же это ПХЭС!». Выявить истинную причину не так просто, на самом деле.
Почему же ставят диагноз «ПХЭС»? Доктора тоже люди, а людям свойственно идти по пути наименьшего сопротивления.. «Болит? Желчный убрали? Конечно же это ПХЭС!». Выявить истинную причину не так просто, на самом деле.
Если не принимать во внимание ранее описанные осложнения в ходе операции, к реальным отдаленным последствиям холецистэктомии можно отнести две проблемы: послеоперационную диарею и дисфункцию сфинктера Одди.
Послеоперационная диарея
Мнения по поводу причин ее появления разные, большинство экспертов отводит ведущую роль отсутствии резервуарной функции желчного пузыря. При недостаточном обратном всасывании постоянно поступающей желчи, она в большем, чем обычно количестве поступает в толстую кишку, что и провоцирует диарею. Надо сказать, что при желчекаменной болезни функция пузыря уже нарушена, и часть пациентов жалуются на диарею и до операции.
Очень разные данные о частоте этого симптома, от 1 до 35 %. Большинство исследований говорит о 10–15 %. В моей практике намного ниже, но достоверность личных наблюдений, как известно, невелика. Кроме соблюдения диеты (очень важно есть понемногу несколько раз в день), с диареей помогут справиться секвестранты желчных кислот (колестирамин), иногда приходится назначать лоперамид. В подавляющем большинстве случаев диарея проходит довольно быстро.
Есть мнение, подтвержденное экспериментальными исследованиями, что при сохраненном сфинктерном аппарате, общий желчный проток в течение нескольких месяцев частично компенсирует резервуарную функцию желчного пузыря.
Дисфункция сфинктера Одди или ДСО
Проявляется эпизодами довольно интенсивных болей в правом подреберье, напоминающие боли при желчной колике. Причина — в спазме сфинктера Одди (он регулирует поступление желчи из общего желчного протока в 12-перстную кишку).
ДСО бывает двух типов:
- Тип 1 — боли в правом подреберье с расширенными жёлчными протоками и повышенными трансаминазами (АЛТ и АСТ).
- Тип 2 — боли сопровождаются чем-то одним: или расширенные протоки или повышенные трансаминазы.
Тип 1 очень эффективно лечится папиллотомией (рассечением большого дуоденального соска)
Эффективность папиллотомии при 2-м типе ДСО намного меньше (около 40 %), но все таки достаточно, чтобы возможность проведения этой процедуры была очень тщательно рассмотрена.
Резюмируя, хочу еще раз подчеркнуть важность взвешенного, индивидуального подхода к такой «банальной» операции, как холецистэктомия. Были желчные колики или острый холецистит? Безусловно надо оперировать, вероятность дальнейших серьезных проблем намного выше, чем осложнений.
«Случайно» нашли камни в желчном пузыре и нет никаких симптомов? Живите спокойно, соблюдая диету. Появятся симптомы — приходите, не дожидаясь осложнений, поможем!
Почему болит правый бок и тяжело дышать
Болевой синдром – не просто неприятное ощущение, но и серьезный признак того, что в организме происходит что-то не то, и на это нужно обратить внимание. Особенно, если тревожит боль в правом подреберье при вдохе, стоит пройти обследование, так как могут быть поражены жизненно важные органы.
Что находится с правой стороны тела человека?
К правому подреберью относят зону верхней части живота, которая сверху ограничена диафрагмой, снизу – условной вертикальной линией, а с боковых сторон – реберными краями. Боль в правом подреберье может возникать по причине поражения следующих участков:
- мышц;
- нервных окончаний, расположенных между ребрами;
- печени;
- желчевыводящих протоков, желчного пузыря;
- 12-типерстной кишки;
- поджелудочной железы;
- сердца.
Часто пациентам только кажется, что боль локализуется именно в этой зоне. Она может находиться в других местах и отдавать в правое подреберье. Такое происходит, к примеру, при аппендиците, прободении желудка.
Возможные причины болезненного симптома
Боль может быть связан с самыми разными заболеваниями. Не всегда боли в правом подреберье говорят о какой-то патологии, но если они сильные, возникают неоднократно при глубоком вдохе, сопровождаются другими признаки, следует посетить доктора.
Причины, при которых нужно срочно посетить доктора
Есть ряд патологий, вызывающих боли в области правого подреберья при вдохе, которые требуют немедленного обращения к врачу во избежание опасных последствий.
Острый холецистит
Болезнь представляет собой воспаление, развивающееся в желчном пузыре. Образуется патология чаще по причине образования в этом органе камней, которые появляются при нарушении оттока желчи.
Приступ обострения холецистита сопровождается сильнейшей болью под ребрами с правой стороны, обычно спереди. Боль в правом подреберье способна отдавать в спину, в нижнюю часть живота. При глубоком вдохе беспокоит болезненность острого характера.
При нажатии можно заметить, что мышечные ткани под ребрами напряжены.
Помимо боли наблюдаются следующие проявления:
- рвотные позывы;
- тошнота;
- повышение температуры тела.
Важно сразу же вызвать медиков при развитии приступа, иначе есть риск возникновения опасных осложнений, например, перитонита, токсического шока.
Тромбоэмболия легочной артерии
Патология развивается, когда тромб перекрывает просвет данного сосуда. Проявляется у людей с тромбообразованием, с повышенной свертываемостью крови. Спровоцировать возникновение тромбов могут такие причины как:
- малоподвижный образ жизни;
- пожилой возраст;
- избыточная масса тела;
- сбои в работе сердца и сосудов;
- застои крови, ее замедленное движение;
- потеря организмом большого количества воды;
- злокачественные опухоли, из-за которых тромбоцитов становится больше;
- прием медикаментов, которые увеличивают свертывание крови;
- вредные привычки.
Тромбоэмболия сопровождается резкой болью, которая возникает под ребрами справа и слева, усугубляется при глубоком дыхании. Помимо боли возможны следующие признаки:
- кашель сухого типа;
- ощущение нехватки воздуха, когда трудно дышать;
- бледность кожи;
- учащенное биение сердца;
- падение артериального давления;
- потеря сознания.
При этой болезни есть риск возникновения паралича.
Появление симптомов должно стать серьезным поводом для экстренного обращения к врачу. В противном случае последствия могут быть опасными вплоть до смерти пациента.
Аппендицит
Это воспалительный процесс, который развивается в аппендиксе. Располагается орган с правой стороны подвздошной кости. Во время приступа возникает сильнейшая боль в зоне чуть выше пупка справа и сбоку. Длиться симптом способен в течение нескольких часов.
Также увеличивается температура тела, возникает рвота, понос. При аппендиците требуется срочная госпитализация, иначе есть риск, что отросток разорвется, и разовьется перитонит.
Инфаркт миокарда
Представляет собой некроз участка сердечной мышцы, возникающий вследствие ишемии. Возможные причины заболевания:
- повышенное содержание холестерина в крови;
- гипертония;
- избыточная масса тела;
- сахарный диабет;
- гиподинамия;
- увлечение спиртными напитками;
- курение;
- частые стрессовые ситуации;
- расстройства сна.
При такой заболевании возникает сильная боль за грудиной, отдающая в левую руку, челюсть. Отличается приступ тем, что боль продолжается свыше 20 минут и не поддается действию «Нитроглицерина».
Часто состояние сопровождается паникой, у пациента возникает страх, он думает, что умирает, ему становится тяжело дышать. Возможно ухудшение или вовсе потеря сознания. Важно оказать человеку экстренную помощь, иначе наступит смерть.
Прободная язва
Опасное состояние, которое может закончиться летальным исходом. Суть патологии заключается в образовании сквозного отверстия в стенке желудка, которое происходит при отсутствии лечения язвы этого органа. Сама язвенная болезнь вызвана чаще неправильным питанием и злоупотреблением алкоголем.
При таком заболевании появляется резкая, режущая боль в зоне расположения органа, которая способна отдавать в другие части тела.
Другие клинические признаки:
- озноб;
- тошнота;
- позывы к рвоте;
- сухость во рту;
- слабость во всем теле;
- частое сердцебиение;
- снижение артериального давления.
Если своевременно не оказать помощь больному, то уже на следующие сутки разовьется перитонит.
Острая кишечная непроходимость
Под этим заболеванием понимают нарушение продвижения каловых масс по кишечнику. Причины этого могут быть разные, к примеру, спазмы мышечных тканей, наличие инородных предметов в органе, кишечные опухоли.
У больного возникает сильнейшая боль в зоне живота под ребрами, проявляющаяся схватками. Также возникает рвота, запор, нарушается отхождение газов. В некоторых случаях боль может быть настолько интенсивной, что у человека развивается болевой шок.
Если сразу не принять меры, организм подвергнется интоксикации, которая способна привести к летальному исходу.
Травма
Боль в правом подреберье может быть вследствие ушиба, перелома ключицы и иных костей, повреждения внутренних органов. Если на коже есть синяки, кровоподтеки, то, вероятнее всего, именно травма стала причиной неприятных ощущений. Следует сходить к доктору и сделать рентген грудной клетки.
Другие заболевания
Также есть ряд патологий, вызывающих боль под ребрами, но имеющих более благоприятное течение.
Перикардит
Представляет собой воспалительный процесс, происходящий в околосердечной сумке. Причиной развития может быть пережитый инфаркт сердечной мышцы, проникновение инфекции, ревматизм.
Основной признак болезни – это боль резкого, острого характера в подреберье справа. Боль усиливается, когда человек глубоко вдыхает, с выдохом интенсивность спадает. Он способен отдавать в лопатку, шейный и плечевой отдел, в область сердца, и длиться в течение нескольких часов.
Также пациентов беспокоит общая слабость в теле, трудное дыхание, ощущение, как будто не хватает воздуха.
Хронический холецистит
Данная форма холецистита отличается от острой наиболее спокойным течением. Боль умеренная, локализуется в подреберье с правой стороны, обладает тупым характером. Симптом может усугубиться после употребления жирной, острой пищи, приема спиртных напитков, стрессов, чрезмерной физической нагрузки, наклонов.
Кроме боли возможна тошнота, повышенное газообразование, нарушение стула.
Миозит
Это воспаление, поражающее скелетные мышцы. Дополнительно могут быть вовлечены соединительные и нервные ткани. Развивается заболевание по разным причинам, к примеру, вследствие:
- травмы;
- проникновения инфекции;
- заражения паразитами;
- аутоиммунных патологий;
- влияния токсинов;
- чрезмерных физических нагрузок;
- переохлаждения организма.
Главный симптом – боль в зоне пораженной ткани. Сначала пациент ее замечает при пальпации или во время движения, она носит ноющий характер, проявляется слабо. Но со временем синдром усиливается, тревожит человека постоянно.
Если ощупать пораженную мышцу, можно заметить, что она стала твердой, напряженной, наиболее горячей по сравнению с другими участками тела. Также возможна отечность больной зоны.
Почечная колика
Колика не признается отдельным заболеванием, а считается проявлением состояния, когда мочевыводящие пути блокируются камнями, новообразованиями. В результате нарушается отток мочи, накапливается большое количество жидкости, давящей на почки.
Из-за этого у пациента возникает боль острого типа. Симптом становится сильнее во время дыхания, локализуется в правом подреберье сзади. Болевые ощущения нередко отдают в область живота, паха, нижних конечностей.
Вместе с болью наблюдается рвота, тошнота, увеличение температуры тела.
Межреберная невралгия
Под этим заболеванием понимают поражение нервных окончаний, расположенных между ребрами. Спровоцировать ее могут разные факторы, к примеру, ущемление или повреждение нерва, повышенные нагрузки на организм, воспалительные процессы, беременность.
У пациента возникает боль, которая давит, жжет, стреляет. Больные по-разному описывают симптом. Обычно болезненность проявляется только с одной стороны – справа или слева.
Диагностика болей
Если при вдохе болит правый бок под ребрами, стоит обратиться к терапевту. Диагностика начинается с беседы с пациентом. Врач выясняет характер и интенсивность боли, частоту его возникновения, локализацию.
Также спрашивает о присутствии других признаков, образе жизни, полученных травмах и имеющихся заболеваниях, наследственности. Затем доктор проводит внешний осмотр, пальпирует больную область, потом назначает обследование.
Перечень диагностических мероприятий зависит от того, на какую болезнь есть подозрения. Возможно применение следующих методов:
- лабораторных исследований крови, мочи;
- функциональных проб;
- ультразвукового исследования;
- магнитно-резонансной или компьютерной томографии;
- экскреторной урографии;
- сцинтиграфии;
- аортографии;
- рентгена;
- биопсии.
На основании полученных результатов специалист ставит точный диагноз.
Принципы терапии
Нет единой схемы лечения для всех патологий, которые способны вызывать боль в правом подреберье. Тактика терапии подбирается в зависимости от выявленной болезни.
Используют следующие лечебные методы:
- прием медикаментов;
- проведение оперативного вмешательства;
- назначение диеты;
- физиотерапевтические процедуры;
- физические упражнения;
- массаж.
Чаще всего применяется консервативная терапия. Операции же проводят в запущенных или экстренных случаях, например, при аппендиците, закупорке мочевыводящих протоков, тромбоэмболии.
Профилактика
Чтобы предотвратить развитие заболеваний внутренних органов, доктора советуют следующее:
- отказаться от употребления спиртных напитков;
- бросить курить;
- придерживаться правил здорового питания;
- вести активный образ жизни;
- больше времени проводить на свежем воздухе;
- избегать стрессов;
- своевременно обращаться к врачу при возникновении тревожных симптомов или травм.
Если начинает регулярно болеть, давить или колоть под ребрами справа, откладывать визит к специалисту не следует. Это может быть симптом разных, в том числе и опасных патологий. Запущенная болезнь приведет к серьезным осложнениям вплоть до летального исхода.
Боль в правом подреберье при вдохе, причины резкой боли спереди
Боль в правом подреберье при глубоком вдохе — нередкий симптом разных заболеваний. При этом приходится учитывать не только возможную патологию со стороны органов пищеварения, локализованных под диафрагмой, но и ближайшее соседство легких, плевры, средостения, межреберных мышц и нервных веток.
Какие изменения происходят в подреберье в акте дыхания?
Диафрагма, служащая верхней границей подреберья, является активным участником акта дыхания. Она совместно с грудной клеткой обеспечивает дыхательные движения. Цель — создание отрицательного давления в плевральной полости, чтобы максимально растянулась легочная ткань и в нее поступил воздух на вдохе.
К анатомическим структурам «вздоха», кроме диафрагмы, относятся наружные межреберные мышцы. При сокращении ребра идут вверх, грудная клетка увеличивается в объеме, особенно в нижних отделах. Этому способствует дополнительное сокращение диафрагмы. На вдохе она уплощается и опускается в сторону брюшной полости.
В состоянии покоя и во время выдоха купол движется в сторону грудной клетки. У людей разного типа сложения возможно преимущественно грудное дыхание (более типично для женщин, зависит от работы межреберных мышц) или брюшное, когда главным участником является диафрагма.
Двигаясь, она одновременно тянет за собой органы брюшной полости. Печень «привязана» к внутренней части диафрагмы мощной серповидной связкой. Плотные волокна соединительной ткани прикрепляют к нижней поверхности правой доли печени желчный пузырь. Иногда сюда прилежит слепая кишка с червеобразным отростком, петли тонкой кишки.
В выдохе активно заняты внутренние межреберные мышцы и брюшная стенка. Они поддавливают снизу на органы, расположенные в верхнем этаже брюшины и диафрагму с целью уменьшения объема грудной клетки. Сокращаясь одновременно с мышцами живота, диафрагма повышает давление в брюшной полости.
Регулирует последовательность этих движений дыхательный центр продолговатого мозга, передавая нервные сигналы через спинномозговые каналы.
Чем больше сопротивление легочной ткани (потеря эластичности при склерозировании, воспалении), тем сильнее напрягаются мышцы. Их работа значительно усиливается при увеличении частоты дыхания, при физической нагрузке.
При форсированном дыхании в процесс подключаются мышцы шеи, спины и грудиМеханизм болей в подреберье при вдохе
Знакомство с анатомическими структурами и их функциональным участием в акте дыхания поможет нам разобраться в причинах болей в подреберье справа при вдохе. По механизму образования следует разделить все боли в правом подреберье на вызванные:
- органами пищеварения;
- органами грудной клетки;
- другими анатомическими образованиями, образующими иррадиацию.
Болезненные ощущения в области печени колющего характера часто беспокоят здоровых нетренированных людей, если им приходится пробежаться. В этой ситуации обычно беспокоят боли в правом подреберье спереди.
Их возникновение объясняют:
- спастическими сокращениями диафрагмы в связи со сбоем ритма нормального дыхания;
- повышенным уровнем гормона адреналина, который способствует увеличению кровенаполнения печени и растяжению капсулы, а также снижает тонус мышечного слоя желчного пузыря и протоков (переполнение вызывает боль).
Подобную ситуацию не считают патологической. Болевые ощущения исчезают при отдыхе и восстановлении дыхания.
Боли в правом подреберье с усилением при глубоком вдохе могут быть вызваны воспалительной патологией печени, желчного пузыря в связи с локальным вовлечением в процесс брюшины.
Этот признак используется врачами для диагностики степени распространения воспаления, когда пациента специально просят глубоко подышать и обращают его внимание на изменение характера болей. Рассмотрим конкретные болезни органов пищеварения, сопровождающиеся болями при дыхании.
Причины тупой боли в подреберье справа при вдохе
Заболевания пищеварительного тракта вызывают тупые или острые боли в зависимости от фазы и стадии. При хроническом течении с редкими обострениями пациенты отмечают непостоянную болезненность в нижнем отделе грудной клетки справа при глубоком вдохе.
Хронические воспалительные процессы в печени, желчном пузыре сопровождаются частичным склерозированием (заменой собственной ткани на рубцы) паренхимы органа или стенки полости, деформацией. Это нарушает расположение связочного аппарата. А при дыхании и подтягивании диафрагмой способствует возникновению болей в боку или над зоной проекции.
Хронический холецистит — распространенное заболевание желчного пузыря воспалительной природы. Вне обострения дает тянущие и тупые боли в подреберье справа. У пациентов с длительным «стажем» болезни пузырь истончается, покрывается рубцами и спайками. Болезненные ощущения возникают не только при глубоком вдохе, но и при движениях туловища, поворотах.
Дискинезию желчевыводящих путей считают начальным этапом холецистита и холангита. Она выражается в нарушении сократительной функции пузыря и протоков, болях то тупого, то спастического характера.
Наблюдается у нервных людей, склонных к раздражительности, переживаниям, нарушению гормонального баланса. Связь болей с вдохом обусловлена нарушенной регуляцией дыхания, дискоординацией сокращений мышечных групп. Успокаивающие процедуры помогают избавиться от неприятных симптомов.
- Гепатиты — воспалительные заболевания печени способствуют отеку ткани и увеличению объема органа, боли вызваны растяжением капсулы.
- Обычно носят тупой характер, пациенты отмечают «чувство тяжести» справа в подреберье.
Усиление при дыхании возможно при попытке активно двигаться, заниматься спортом в фазе ремиссии, присоединении холецистита. Жировая дистрофия и цирроз печени — длительный процесс с деформацией органа, заменой на рубцовую ткань, натяжением связочного аппарата диафрагмы.
Когда бывают острые боли в подреберье справа при вдохе?
Резкая боль в правом подреберье с усилением при вдохе характерна для клинической картины острого воспалительного процесса с локальным перитонитом. Острый холецистит — сопровождается выраженным правосторонним болевым синдромом с иррадиацией в лопатку, поясницу, плечо, ключицу.
Одновременно пациенты жалуются на тошноту, рвоту, отрыжку горечью, значительное повышение температуры, озноб. При пальпации живота определяется сильная болезненность в точке желчного пузыря, иногда — увеличенный и напряженный пузырь. На предложение глубоко подышать пациенты, наоборот, затаивают дыхание до поверхностного. Таким путем удается уменьшить раздражение брюшины.
Желчекаменная болезнь характеризуется режущей болью при движении камня по протокам. Иррадиация очень ярко выражена в правую сторону грудной клетки, низ живота, спину. На высоте приступа наблюдается рвота желчью. В межприступный период боли остаются, но принимают тупой характер.
С желчного пузыря инфекция переходит на поджелудочную железуАппендицит при атипичной локализации доходит до поверхности печени и диафрагмы. Высокое расположение боли характерно при воспалении червеобразного отростка на фоне большого срока беременности.
Боль локализуется не в подвздошной области, как при классической картине, а в правом подреберье, в спине, сопровождается рвотой, высокой температурой, усиливается на вдохе. Практически невозможно отличить от холецистита. Распознается только во время операции.
Абсцесс и эхинококковая киста печени при выраженном нагноении и росте растягивают орган, оказывают давление на капсулу, поэтому вызывают постоянные боли пульсирующего характера (при абсцедировании). Движения и дыхание стимулируют болевой синдром.
Злокачественные новообразования в печеночной ткани или метастазы в нее сопровождаются на начальной стадии чувством тяжести, затем переходят в интенсивные постоянные боли в подреберье справа с усилением при дыхании.
Болеть в правом подреберье у пациента может при иррадиации от соседних органов во время обострения хронического панкреатита, язвенной болезни. Появляются:
- кинжальные или режущие боли с основной локализацией в эпигастрии, чуть выше пупка;
- тошнота и рвота;
- понос, с кровью или покрытый жировой пленкой;
- тахикардия;
- головокружение;
- снижение артериального давления.
Кроме иррадиации, боли при дыхании могут сопровождать разрыв органа, начальные явления перитонита. При перфорации язвенного околопеченочного участка кишечника, вызванной болезнью Крона, следует также ожидать перитонеальных проявлений.
Патология органов грудной клетки
Причиной болей в правом боку, подреберье с резким усилением на вдохе могут быть болезни грудной клетки. К ним можно отнести патологию: органов дыхания, сердца и сосудов, костного скелета и мышц.
Пневмония (воспаление легких) — распространенное самостоятельное заболевание или осложнение бронхита, сепсиса. Вызывается патогенными бактериями и вирусами, если падает иммунитет пациента. Боли при дыхании, с распространением в брюшную полость, наблюдаются при правосторонней плевропневмонии (крупозной).
К симптомам относятся:
- внезапное начало;
- высокая температура;
- кашель с отделением мокроты гнойного характера, возможно, с кровью;
- выраженное недомогание;
- одышка;
- боли в боку и подреберье при дыхании;
- синюшность губ.
Плеврит — скопление воспаленной жидкости в правой плевральной полости, является осложнением пневмонии, признаком туберкулеза легких. Раздражение плевральных листков вызывает сильную боль сзади в области нижних ребер и в подреберье с иррадиацией в живот, невозможность глубокого дыхания, одышку, отставание правой стороны грудной клетки в акте дыхания.
На рентгеновском снимке видна жидкость в плевральной полости справа, чтобы точно узнать причину плеврита необходимо сделать повторный снимок после ее удаленияУ пациентов общее тяжелое состояние, выраженная интоксикация, ознобы, высокие скачки температуры. Плеврит может быть вызван абсцессом легкого, раковой опухолью, нагноившимися бронхоэктазами.
Крайне опасное состояние вызывает тромбоэмболия ствола легочной артерии. Если тромб попадает в артерию низшего порядка, то изменения ограничиваются картиной пневмонии с некрозом части тканей (инфарктом). При закупорке ветки крупного диаметра у пациента появляются:
- внезапное удушье;
- резкие боли в грудной клетке и в животе;
- посинение верхней половины тела;
- кашель с обильной мокротой и кровохарканьем;
- слабость и потеря сознания.
Заболевание является осложнением приступов мерцательной аритмии, тромбофлебита вен ног и малого таза, инфаркта миокарда, химиотерапевтических препаратов.
Абдоминальная форма инфаркта миокарда — чаще связана с локализацией ишемии в зоне задней стенки левого желудочка. Боли сжимающего, жгучего или давящего типа возникают внезапно, локализуются в эпигастрии, иррадиируют в живот, спину, лопатку, затрудняют дыхание.
На ЭКГ возникают признаки ишемии, блокад, аритмии. Заболевание настолько известно хирургам, что ни один опытный врач не приступит к операции по поводу холецистита, пока не будет проведено ЭКГ-исследование.
Застойная сердечная недостаточность — осложнение тяжелых заболеваний сердца, поражающих миокард. Нарушение сократительной способности желудочков приводит к задержке крови в конечностях, брюшной полости, легких. Печень страдает одной из первых.
Переполнение воротной вены вызывает выход жидкой части крови в паренхиму, отек и растяжение капсулы. Диафрагме приходится работать с повышенной нагрузкой, что вызывает спастические сокращения. Соответственно пациент чувствует тяжесть в правом подреберье и острые колики с болезненностью при дыхании.
Правосторонний пневмоторакс — характеризуется разрывом легочной ткани, выходом воздуха в плевральную полость со сдавлением правого легкого. У больного наступает внезапное шоковое состояние, из-за резких болей он не может дышать, падает давление. Причиной становятся травмы грудной клетки, фиброзно-кавернозный туберкулез легких, абсцедирующая пневмония.
Картина множественного двустороннего перелома ребер клинически сопровождается резкими болями при дыхании и движенияхЗаболевания костно-мышечного скелета грудной клетки могут вызывать резкие боли по ходу нижних ребер особенно при дыхании и движениях. К ним относятся:
- ушибы и переломы правых ребер;
- межреберная невралгия;
- миозит мышц;
- опоясывающий лишай;
- остеохондроз поясничного и грудного отделов;
- ущемление грыжи межпозвоночного диска.
При осмотре пациента врач обнаруживает болезненные точки по ходу мышц, нервных окончаний, резкое усиление болей на сжатие грудной клетки и при дыхании, неврологические признаки (нарушение чувствительности, изменение тонуса в конечностях).
Патология прочих органов
- Из прочих заболеваний, способных иррадиировать боли в подреберье и усиливать при вдохе можно отметить:
- пиелонефрит правой почки, особенно сопровождающийся воспалением паранефральной клетчатки вокруг верхнего полюса;
- почечнокаменную болезнь;
- гидронефроз;
- опухоли надпочечников с метастазами в позвоночник;
- тромбоз печеночной и полой вен.
Учитывая разносторонний характер поражений, которые могут вызывать боли в правом подреберье, связанные с дыханием, нельзя длительно терпеть. При наличии острых и сильных болей следует вызвать «Скорую помощь». Если ранее привычный симптом изменил иррадиацию и характер, то следует обратиться в поликлинику. Самостоятельное лечение способно навредить и осложнить течение заболевания.
(1
Почему при глубоком вдохе появляется боль в правом подреберье?
Одной из самых неприятных болей является боль в правом подреберье при вдохе. Особенно она усиливается, когда человек глубоко вдыхает воздух.
Часто это говорит о том, что прогрессируют заболевания печени и желчного пузыря, например, гепатит, холецистит, появляются камни в желчном пузыре.
В таком случае лучше всего обратиться к гастроэнтерологу.
Но в ряде случаев причиной болезненных ощущений при вдохе могут быть заболевания, которые не связаны с данными органами, поскольку в правом подреберье также находятся:
- изгиб ободочной кишки;
- верхняя часть правой почки;
- надпочечник;
- брюшинная часть;
- правая часть диафрагмы, которая разделяет грудь и брюшную полость.
Также причиной может быть пораженная поджелудочная железа, двенадцатиперстная кишка, желчные протоки. Или же дискомфорт и сильные болезненные ощущения вызывают заболевания нервной системы и мочевыделительной.
В первую очередь, при болях обращаются к терапевту. Благодаря ему можно определить диагноз. В то же время он может направить вас к тому врачу, который вам необходим.
В том числе заболевание может вылечиться хирургом, травматологом, гастроэнтерологом, кардиологом, инфекционистом, эндокринологом и даже гинекологом.
Обратим внимание на ряд болезней, которые чаще всего встречаются, когда возникает боль в правом подреберье. Рассмотрим их причины, симптомы, возможную диагностику и методы лечения.
Если при вдохе возникла сильная острая боль в правом подреберье, то важно быстро вызвать скорую помощь. До ее приезда не принимайте препараты для облегчения, ведь вам еще не известна точная причина болезни. Важно дождаться достоверного диагноза. Для того, чтобы снять болевые ощущения, приложите холод.
Основные заболеванияОстрый холециститЕсть две разновидности заболевания – острая и хроническая.
Первая чаще всего развивается в следствии обострения желчнокаменной болезни, вызывающейся нарушением оттока желчи. Происходит это в результате закупорки общего желчного протока или его ущемления желчным камнем, который находится в шейке пузыря либо в протоке.
Вторая форма болезни возникает постепенно, провоцирующими факторами являются неправильное питание и психоэмоциональные нагрузки, в результате которых желчь перестает правильно поступать в желчевыводящие протоки, её застой начинает повреждать пузырь, и в результате возникают инфекции.
Среди микробов, которые возбуждают это заболевание, особую роль отвели кишечной палочке, энтерококкам и стафилококкам.
Уделим внимание симптоматике:
При острой форме в первую очередь возникает очень сильная боль в правом подреберье, обычно спереди. Интенсивность ее может меняться приступообразно, происходит иррадиация в спину и низ живота, возникают зоны гиперестезии. Если пощупать под ребром, то напрягаются мышцы, также возникает острая боль при вдохе.
Сразу сложно нащупать желчный пузырь. Кроме того, появляется рвота, температура тела достигает 39 градусов.
Если в этой критической ситуации не вызвать скорую помощь, которая отвезёт больного в хирургическое отделение, то воспаление перейдёт на печень, поджелудочную железу, может возникнуть перитонит и другие осложнения, например, токсический шок.
При хроническом холецистите боли ноющие, не интенсивные, усиливающиеся после нарушения диеты и физических нагрузок. При обострении обычно повышается температура, появляется озноб, усиливаются боли.
При появлении данных симптомов необходимо сразу обратиться к врачу, чтобы выяснить причины их возникновения. Для этого проводится тщательная диагностика. Не обойдется без клинического анализа крови, чтоб определить уровень наличия лейкоцитов, непрерывного дуоденального зондирования, холицистографии, гепатобилисцинтирафии и ультразвукового исследования.
Первоначальное лечение больной проходит в стационаре — ему назначают капельницы, внутримышечные инъекции, подбирают таблетированные формы препаратов для нормализации работы желчевыводящих путей. Затем он продолжает лечение дома, соблюдая назначенную доктором диету и медикаментозную терапию.
В экстренных случаях, когда консервативное лечение не приносит результата, желчный пузырь удаляют.
ПерикардитЯвляется воспалением околосердечной сумки. Может иметь инфекционный, ревматический либо постинфарктный характер. Основные симптомы – острая, резкая боль в правом подреберье, слабость и кашель, которые при глубоком вдохе усиливаются. Сопровождается заболевание сильными одышками.
Кроме болей в ребрах, болезненные ощущения распространяются на сердце, левую лопатку, область шеи, плечей. Боль постепенно нарастает и может длиться на протяжении многих дней и часов. Временно ее ослабить могут наркотические анальгетики, но это опасно.
Диагностируется перикардит при помощи сбора анамнеза, осмотра пострадавшего (проверяют сердце) и проведения исследований биологических материалов в лаборатории.
Также необходимы:
- ЭКГ,
- рентгенография
- эхокардиография,
- МРТ и МСКТ сердца,
- изредка биопсия.
Если определили острый перикардит, то переходят к постельному режиму, пока процесс не стихнет. При хроническом диагнозе также необходима пониженная физическая активность, поскольку больной постоянно чувствует слабость.
Лечение зависит от причины, вызвавшей воспаление (инфекция, системные заболевания, сердечные патологии), и формы протекания, и может включать в себя антибиотики, НПВП, глюкокортикоиды, препараты калия и магния, а также диету с пониженным содержанием соли.
Не предпринимая никаких мер перикардит начнет угрожать жизни. Возникнет нагноение, и начнет развиваться тампонада сердца, когда из накопившейся жидкости сердце и сосуды сдавливаются.
Тогда без работы хирурга не обойтись, но и она не всегда бывает эффективной, поскольку уже могут начаться необратимые изменения. Поэтому лучше предотвращать развитие болезни и проводить профилактику.
Для этого необходимо обратиться к соответствующим врачам – кардиологу и ревматологу, которые назначат регулярные обследования, определят оптимальный уровень нагрузки и режим питания.
МиозитЯвляется воспалительным процессом в скелетных мышцах, в частности в поперечно-полосатой мускулатуре туловища. В зависимости от количества поражённых групп мышц различают локальный или полимиозит. При дополнительном поражении соединительной/нервной ткани говорят о дерматомиозите/нейромиозите.Миозит может поразить любые мышцы, но наиболее часто страдают мышечные волокна шеи, груди, поясницы, конечностей.
Причины появления заболевания многообразны. Оно может возникнуть в результате:
- травм,
- инфекционных заболеваний,
- паразитарный инвазий,
- аутоиммунных болезней,
- токсического воздействия,
- сильных или однообразных физических нагрузок (часто возникает у токарей, музыкантов, водителей, спортсменов и т.д.),
- переохлаждения.
Основной симптом — боль, возникающая в месте поражённой мышцы. Сначала она проявляется только при движении или нажатии, носит слабый, ноющий характер. Постепенно интенсивность боли усиливается, она становится постоянной. При этом мышца очень плотная и сильно напряжена, также она может покраснеть, начать отекать, стать горячей.
Если повышается температура тела и появляются очень болезненные уплотнения, то это указывает на развитие гнойного миозита.
В зависимости от локализации поражения, симптоматика может несколько различаться.
Например, если затрагиваются шейные мышцы, то трудности возникают не только с движениями головы, но и глотанием, если грудные, то нарушаются функции дыхания, если поясничные, то сложным становится передвижение, при этом боль может чувствоваться и спереди, и сзади, и в подреберье, и внизу живота. Поражение мышц конечностей может привести к полной обездвиженности, поскольку пациент, стремясь облегчить страдания, начинает снижать нагрузки, мышцы и суставы перестают работать и атрофируются.
Именно поэтому при появлении болезненных участков необходимо обратиться к терапевту, который на основании симптоматических проявлений и пальпации установит первичный диагноз, окончательно подтвердить который помогут электромиография, анализы на ревмофактор и С-реактивный белок, биопсия.
Лечение состоит из двух направлений:
- снятия болевых ощущений с помощью обезболивающих и противовоспалительных препаратов, восстановления утраченного объёма движений с помощью лечебной физкультуры,
- устранения первопричины (инфекции, гильминтов и пр). При наличии гноя необходимо его удаление хирургическим путём.
Также, в стадии ремиссии и если миозит имеет не паразитарный, токсический или гнойный характер, не обойтись без физиопроцедур и массажа.
Почечная коликаЯвляется не заболеванием, а симптомом, который связан с закупоркой верхних мочевыводящих путей камнем, опухолью, кровяным сгустком, перегибом, при этом нарушается ток мочи направленный из почки к мочевому пузырю, в результате большого скопления жидкости усиливается её давление на почечную лоханку и возникает острая, имеющая схваткообразный характер и усиливающаяся при вдохе, боль в правом подреберье сзади, которая может отдаваться в живот спереди, пах, ногу. Часто появляются тошнота и рвота, повышается температура тела. Кроме того, застой мочи может вызвать воспаление почки, что также добавит болезненных ощущений.Несмотря на понятный механизм появления боли, в 40% случаях причины закупорки мочеточника, а значит и почечной колики, определить невозможно.
В любом случае, при появлении сильных болей в пояснице необходимо срочно вызывать скорую помощь или самостоятельно доставить больного в урологическое отделение стационара, где врач проведёт визуальный осмотр, а также назначит внутривеную урографию, по итогам которой станут понятны причины, в т.ч. редкие, вызвавшие болевой приступ, и назначено соответствующее лечение — от диеты и постельного режима до хирургического вмешательства.
Вовремя ничего не предприняв, может возникнуть бактериемический шок. Пораженная почка не сможет функционировать как раньше. А также начнет формироваться стриктура мочеточника.
Тромбоэмболия крупной ветви легочной артерииДанное заболевание возникает при закрытии тромбом просвета лёгочной артерии. Обычно это случается у людей с повышенной свёртываемостью крови.
Причины сгущения крови многообразны и могут быть вызваны:
- длительной обездвиженностью/малоподвижностью человека, в результате болезни, пожилого возраста, ожирения, рабочего режима;
- нарушениями работы сердечно-сосудистой системы и проблемами с дыхательными путями, в результате которых возникает венозный застой и замедляется приток крови;
- постоянным приёмом большого количества диуретиков, из-за которых организм теряет много воды, кровь становится более вязкой и повышается гематокрит;
- злокачественными образованиями, при которых кровь содержит много эритроцитов и тромбоцитов, из-за чего образовываются тромбы;
- длительным прием лекарств, повышающих процесс свертывания крови;
- варикозной болезнью, при которой застаивается венозная кровь;
- курением.
Читайте так же: Выясняем, почему болит правый бок внизу живота
При возникновении данного недуга появляются следующие симптомы:
- резкая боль за грудиной, которая также может наблюдаться в правом или левом подреберье, усиливающаяся при вдохе и кашле;
- сухой кашель;
- отдышка;
- сильная бледность;
- начинается тахикардия;
- падает артериальное давления, в результате чего человек может упасть в обморок.
Также для синдрома характерным проявлениям стал судорожный рефлекс и гемиплегия, т.е. полный односторонний паралич.
При появлении данных симптомов, особенно если они ярко выражены, важно человека как можно быстрее госпитализировать, т.к. медлительность может привести к серьезным осложнениям и даже летальному исходу.
Для выявления/подтверждения данного заболевания проводят ряд диагностических мероприятий:
- берут на анализ кровь, по которому определяют уровень холестерина, сахара, мочевой кислоты, свёртываемость, тропонина Т или I, количество D-димеров;
- исследуют анализ мочи, который позволяет выявить возможные сопутствующие недуги;
- проверяют состояние сердца и сосудов с помощью ЭКГ, УЗДГ, эхокардиографии;
- выявляют проблемы с лёгкими с помощью спиральной компьютерной томографии, ангиопульмонографии, перфузионной сцинтиграфии.
Лечение зависит от того, насколько сильно поражены сосуды, а также от общего состояния пациенты и результатов диагностики. Обычно заключается в антикоагулянтой терапии, оксигенотерапии и тромболитической терапии, в серьезных случаях требуется хирургическое удаление тромба.
Кроме вышеперечисленных заболеваний, боль в правом подреберье при вдохе возникает из-за бронхо-легочных заболеваниях, основным проявлением которых является сильный кашель, хрипы, боль между лопаток и спереди, в грудной клетке, может быть следствием дегенеративных заболеваний спины или межрёберных нервов, тогда возникают боли острые и длительные, а иногда и перелома рёбер, характеризующегося резкой болью, выдержать которую вначале практически невозможно, затем она слабеет. Однако все эти недуги были подробно рассмотрены нами в статье “Боли в левом боку при вдохе”, поэтому о них говорить мы не будем, отметим лишь, что симптоматика здесь в основном правосторонняя.
И в заключение примите наш совет: если при вдохе вы почувствовали боль в правом подреберье и не знаете причину, тогда обратитесь срочно к врачу, что позволит вам избежать возможных осложнений и вы сможете быстрее справиться с проявлениями недуга.
Причины и лечение болей при глубоком вдохе в правом подреберье
Одной из самых неприятных болей является боль в правом подреберье при вдохе. Особенно она усиливается, когда человек глубоко вдыхает воздух. Часто это говорит о том, что прогрессируют заболевания печени и желчного пузыря, например, гепатит, холецистит, появляются камни в желчном пузыре.
В таком случае лучше всего обратиться к гастроэнтерологу. Но в ряде случаев причиной болезненных ощущений при вдохе могут быть заболевания, которые не связаны с данными органами, поскольку в правом подреберье также находятся:
- изгиб ободочной кишки;
- верхняя часть правой почки;
- надпочечник;
- брюшинная часть;
- правая часть диафрагмы, которая разделяет грудь и брюшную полость.
Также причиной может быть пораженная поджелудочная железа, двенадцатиперстная кишка, желчные протоки. Или же дискомфорт и сильные болезненные ощущения вызывают заболевания нервной системы и мочевыделительной.
В первую очередь, при болях обращаются к терапевту. Благодаря ему можно определить диагноз. В то же время он может направить вас к тому врачу, который вам необходим. В том числе заболевание может вылечиться хирургом, травматологом, гастроэнтерологом, кардиологом, инфекционистом, эндокринологом и даже гинекологом. Обратим внимание на ряд болезней, которые чаще всего встречаются, когда возникает боль в правом подреберье. Рассмотрим их причины, симптомы, возможную диагностику и методы лечения.
Если при вдохе возникла сильная острая боль в правом подреберье, то важно быстро вызвать скорую помощь. До ее приезда не принимайте препараты для облегчения, ведь вам еще не известна точная причина болезни. Важно дождаться достоверного диагноза. Для того, чтобы снять болевые ощущения, приложите холод.
Основные заболеванияОстрый холециститЯвляется воспалением желчного пузыря.
Есть две разновидности заболевания – острая и хроническая.
Первая чаще всего развивается в следствии обострения желчнокаменной болезни, вызывающейся нарушением оттока желчи. Происходит это в результате закупорки общего желчного протока или его ущемления желчным камнем, который находится в шейке пузыря либо в протоке.
Вторая форма болезни возникает постепенно, провоцирующими факторами являются неправильное питание и психоэмоциональные нагрузки, в результате которых желчь перестает правильно поступать в желчевыводящие протоки, её застой начинает повреждать пузырь, и в результате возникают инфекции.
Среди микробов, которые возбуждают это заболевание, особую роль отвели кишечной палочке, энтерококкам и стафилококкам.
Уделим внимание симптоматике:
При острой форме в первую очередь возникает очень сильная боль в правом подреберье, обычно спереди. Интенсивность ее может меняться приступообразно, происходит иррадиация в спину и низ живота, возникают зоны гиперестезии. Если пощупать под ребром, то напрягаются мышцы, также возникает острая боль при вдохе. Сразу сложно нащупать желчный пузырь. Кроме того, появляется рвота, температура тела достигает 39 градусов. Если в этой критической ситуации не вызвать скорую помощь, которая отвезёт больного в хирургическое отделение, то воспаление перейдёт на печень, поджелудочную железу, может возникнуть перитонит и другие осложнения, например, токсический шок.
При хроническом холецистите боли ноющие, не интенсивные, усиливающиеся после нарушения диеты и физических нагрузок. При обострении обычно повышается температура, появляется озноб, усиливаются боли.
При появлении данных симптомов необходимо сразу обратиться к врачу, чтобы выяснить причины их возникновения. Для этого проводится тщательная диагностика. Не обойдется без клинического анализа крови, чтоб определить уровень наличия лейкоцитов, непрерывного дуоденального зондирования, холицистографии, гепатобилисцинтирафии и ультразвукового исследования.
Первоначальное лечение больной проходит в стационаре — ему назначают капельницы, внутримышечные инъекции, подбирают таблетированные формы препаратов для нормализации работы желчевыводящих путей. Затем он продолжает лечение дома, соблюдая назначенную доктором диету и медикаментозную терапию.
В экстренных случаях, когда консервативное лечение не приносит результата, желчный пузырь удаляют.
ПерикардитЯвляется воспалением околосердечной сумки. Может иметь инфекционный, ревматический либо постинфарктный характер. Основные симптомы – острая, резкая боль в правом подреберье, слабость и кашель, которые при глубоком вдохе усиливаются. Сопровождается заболевание сильными одышками. Кроме болей в ребрах, болезненные ощущения распространяются на сердце, левую лопатку, область шеи, плечей. Боль постепенно нарастает и может длиться на протяжении многих дней и часов. Временно ее ослабить могут наркотические анальгетики, но это опасно.
Диагностируется перикардит при помощи сбора анамнеза, осмотра пострадавшего (проверяют сердце) и проведения исследований биологических материалов в лаборатории.
Также необходимы:
- ЭКГ,
- рентгенография
- эхокардиография,
- МРТ и МСКТ сердца,
- изредка биопсия.
Если определили острый перикардит, то переходят к постельному режиму, пока процесс не стихнет. При хроническом диагнозе также необходима пониженная физическая активность, поскольку больной постоянно чувствует слабость.
Лечение зависит от причины, вызвавшей воспаление (инфекция, системные заболевания, сердечные патологии), и формы протекания, и может включать в себя антибиотики, НПВП, глюкокортикоиды, препараты калия и магния, а также диету с пониженным содержанием соли.
Не предпринимая никаких мер перикардит начнет угрожать жизни. Возникнет нагноение, и начнет развиваться тампонада сердца, когда из накопившейся жидкости сердце и сосуды сдавливаются. Тогда без работы хирурга не обойтись, но и она не всегда бывает эффективной, поскольку уже могут начаться необратимые изменения. Поэтому лучше предотвращать развитие болезни и проводить профилактику. Для этого необходимо обратиться к соответствующим врачам – кардиологу и ревматологу, которые назначат регулярные обследования, определят оптимальный уровень нагрузки и режим питания.
МиозитЯвляется воспалительным процессом в скелетных мышцах, в частности в поперечно-полосатой мускулатуре туловища. В зависимости от количества поражённых групп мышц различают локальный или полимиозит. При дополнительном поражении соединительной/нервной ткани говорят о дерматомиозите/нейромиозите.
Миозит может поразить любые мышцы, но наиболее часто страдают мышечные волокна шеи, груди, поясницы, конечностей.
Причины появления заболевания многообразны. Оно может возникнуть в результате:
- травм,
- инфекционных заболеваний,
- паразитарный инвазий,
- аутоиммунных болезней,
- токсического воздействия,
- сильных или однообразных физических нагрузок (часто возникает у токарей, музыкантов, водителей, спортсменов и т.д.),
- переохлаждения.
Основной симптом — боль, возникающая в месте поражённой мышцы. Сначала она проявляется только при движении или нажатии, носит слабый, ноющий характер. Постепенно интенсивность боли усиливается, она становится постоянной. При этом мышца очень плотная и сильно напряжена, также она может покраснеть, начать отекать, стать горячей.
Если повышается температура тела и появляются очень болезненные уплотнения, то это указывает на развитие гнойного миозита.
В зависимости от локализации поражения, симптоматика может несколько различаться. Например, если затрагиваются шейные мышцы, то трудности возникают не только с движениями головы, но и глотанием, если грудные, то нарушаются функции дыхания, если поясничные, то сложным становится передвижение, при этом боль может чувствоваться и спереди, и сзади, и в подреберье, и внизу живота. Поражение мышц конечностей может привести к полной обездвиженности, поскольку пациент, стремясь облегчить страдания, начинает снижать нагрузки, мышцы и суставы перестают работать и атрофируются.
Именно поэтому при появлении болезненных участков необходимо обратиться к терапевту, который на основании симптоматических проявлений и пальпации установит первичный диагноз, окончательно подтвердить который помогут электромиография, анализы на ревмофактор и С-реактивный белок, биопсия.
Лечение состоит из двух направлений:
- снятия болевых ощущений с помощью обезболивающих и противовоспалительных препаратов, восстановления утраченного объёма движений с помощью лечебной физкультуры,
- устранения первопричины (инфекции, гильминтов и пр). При наличии гноя необходимо его удаление хирургическим путём.
Также, в стадии ремиссии и если миозит имеет не паразитарный, токсический или гнойный характер, не обойтись без физиопроцедур и массажа.
Почечная коликаЯвляется не заболеванием, а симптомом, который связан с закупоркой верхних мочевыводящих путей камнем, опухолью, кровяным сгустком, перегибом, при этом нарушается ток мочи направленный из почки к мочевому пузырю, в результате большого скопления жидкости усиливается её давление на почечную лоханку и возникает острая, имеющая схваткообразный характер и усиливающаяся при вдохе, боль в правом подреберье сзади, которая может отдаваться в живот спереди, пах, ногу. Часто появляются тошнота и рвота, повышается температура тела. Кроме того, застой мочи может вызвать воспаление почки, что также добавит болезненных ощущений.
Несмотря на понятный механизм появления боли, в 40% случаях причины закупорки мочеточника, а значит и почечной колики, определить невозможно.
В любом случае, при появлении сильных болей в пояснице необходимо срочно вызывать скорую помощь или самостоятельно доставить больного в урологическое отделение стационара, где врач проведёт визуальный осмотр, а также назначит внутривеную урографию, по итогам которой станут понятны причины, в т.ч. редкие, вызвавшие болевой приступ, и назначено соответствующее лечение — от диеты и постельного режима до хирургического вмешательства.
Вовремя ничего не предприняв, может возникнуть бактериемический шок. Пораженная почка не сможет функционировать как раньше. А также начнет формироваться стриктура мочеточника.
Тромбоэмболия крупной ветви легочной артерииДанное заболевание возникает при закрытии тромбом просвета лёгочной артерии. Обычно это случается у людей с повышенной свёртываемостью крови.
Причины сгущения крови многообразны и могут быть вызваны:
- длительной обездвиженностью/малоподвижностью человека, в результате болезни, пожилого возраста, ожирения, рабочего режима;
- нарушениями работы сердечно-сосудистой системы и проблемами с дыхательными путями, в результате которых возникает венозный застой и замедляется приток крови;
- постоянным приёмом большого количества диуретиков, из-за которых организм теряет много воды, кровь становится более вязкой и повышается гематокрит;
- злокачественными образованиями, при которых кровь содержит много эритроцитов и тромбоцитов, из-за чего образовываются тромбы;
- длительным прием лекарств, повышающих процесс свертывания крови;
- варикозной болезнью, при которой застаивается венозная кровь;
- курением.
При возникновении данного недуга появляются следующие симптомы:
- резкая боль за грудиной, которая также может наблюдаться в правом или левом подреберье, усиливающаяся при вдохе и кашле;
- сухой кашель;
- отдышка;
- сильная бледность;
- начинается тахикардия;
- падает артериальное давления, в результате чего человек может упасть в обморок.
Также для синдрома характерным проявлениям стал судорожный рефлекс и гемиплегия, т.е. полный односторонний паралич.
При появлении данных симптомов, особенно если они ярко выражены, важно человека как можно быстрее госпитализировать, т.к. медлительность может привести к серьезным осложнениям и даже летальному исходу.
Для выявления/подтверждения данного заболевания проводят ряд диагностических мероприятий:
- берут на анализ кровь, по которому определяют уровень холестерина, сахара, мочевой кислоты, свёртываемость, тропонина Т или I, количество D-димеров;
- исследуют анализ мочи, который позволяет выявить возможные сопутствующие недуги;
- проверяют состояние сердца и сосудов с помощью ЭКГ, УЗДГ, эхокардиографии;
- выявляют проблемы с лёгкими с помощью спиральной компьютерной томографии, ангиопульмонографии, перфузионной сцинтиграфии.
Лечение зависит от того, насколько сильно поражены сосуды, а также от общего состояния пациенты и результатов диагностики. Обычно заключается в антикоагулянтой терапии, оксигенотерапии и тромболитической терапии, в серьезных случаях требуется хирургическое удаление тромба.
Кроме вышеперечисленных заболеваний, боль в правом подреберье при вдохе возникает из-за бронхо-легочных заболеваниях, основным проявлением которых является сильный кашель, хрипы, боль между лопаток и спереди, в грудной клетке, может быть следствием дегенеративных заболеваний спины или межрёберных нервов, тогда возникают боли острые и длительные, а иногда и перелома рёбер, характеризующегося резкой болью, выдержать которую вначале практически невозможно, затем она слабеет. Однако все эти недуги были подробно рассмотрены нами в статье “Боли в левом боку при вдохе”, поэтому о них говорить мы не будем, отметим лишь, что симптоматика здесь в основном правосторонняя.
И в заключение примите наш совет: если при вдохе вы почувствовали боль в правом подреберье и не знаете причину, тогда обратитесь срочно к врачу, что позволит вам избежать возможных осложнений и вы сможете быстрее справиться с проявлениями недуга.
Что может вызвать боль в животе при дыхании?
Боль в животе при дыхании может иметь несколько возможных причин, например грыжу пищеводного отверстия диафрагмы, плеврит или кислотный рефлюкс. Боль при дыхании также может указывать на неотложную медицинскую помощь.
Когда человек дышит, диафрагма сжимается и расслабляется, когда воздух входит в легкие и выходит из них. Диафрагма — это большая тонкая мышца внизу грудной клетки.
Из-за расположения желудка чуть ниже диафрагмы боль при дыхании может ощущаться так, как будто она ощущается в желудке, хотя на самом деле она исходит от диафрагмы или других близлежащих мышц и тканей грудной клетки.
В этой статье мы опишем некоторые из возможных причин боли в животе при дыхании. Мы также объясняем, когда следует обратиться к врачу.
Травма
Как и в случае любой мышцы, человек может повредить диафрагму. Причины травм диафрагмы могут включать:
- сильные удары в грудную клетку
- травмы, проникающие в грудную клетку
- сильный кашель
- хирургическое вмешательство
Врачам может быть сложно диагностировать травмы диафрагмы, поскольку они часто возникают вместе с другими серьезными травмами в область живота и груди.Также возможно, что у человека могут не появиться симптомы в течение нескольких недель или даже месяцев после травмы.
Симптомы травмы диафрагмы могут включать:
- боль в животе или груди
- затрудненное дыхание
- кашель
- тошнота
- рвота
Диафрагма должна постоянно двигаться, чтобы поддерживать дыхание, так что это невозможно вылечить травму одним отдыхом. Людям с травмами диафрагмы обычно требуется хирургическое вмешательство для устранения повреждений.
Гастроэзофагеальная рефлюксная болезньГастроэзофагеальная рефлюксная болезнь (ГЭРБ) — это состояние, при котором кислота вытекает из желудка и возвращается обратно в пищевод или пищевод.
Наиболее частым симптомом ГЭРБ является изжога, болезненное ощущение жжения, возникающее в середине груди или живота. Однако не у всех с ГЭРБ возникает изжога.
Другие симптомы ГЭРБ могут включать:
- боль в груди или верхней части живота
- затруднение дыхания
- тошноту или рвоту
- неприятный запах изо рта
- болезненное глотание или затрудненное глотание
- кариес
ГЭРБ может возникнуть, когда клапан внизу пищевода становится слабым или нарушается.Причины ГЭРБ и потенциальные факторы риска включают:
- избыточный вес
- беременность
- курение
- определенные лекарства, такие как блокаторы кальциевых каналов и нестероидные противовоспалительные препараты
- грыжа пищеводного отверстия диафрагмы
Некоторые люди могут контролировать симптомы ГЭРБ, внося изменения в диету и образ жизни. К ним могут относиться:
- поддержание здорового веса или снижение веса при необходимости
- отказ от ношения тесной одежды
- отказ от еды по крайней мере за 2 часа до сна
- несколько небольших приемов пищи в день вместо трех больших приемов пищи
- сохранение тела в вертикальном положении после еды
- при необходимости бросить курить
- приподнять изголовье кровати на 6-8 дюймов
Некоторые продукты также могут вызывать или ухудшать симптомы у некоторых людей.Отказ от этих продуктов может помочь уменьшить или предотвратить симптомы.
Примеры распространенных провоцирующих продуктов включают:
- шоколад
- кофе
- мята перечная
- жирная, жирная или острая пища
- помидоры
- алкоголь
Врачи также могут назначать лекарства, которые помогают снизить кислотность желудка и контролировать симптомы . Людям с трудноизлечимым ГЭРБ врач может порекомендовать операцию.
Грыжа пищеводного отверстия диафрагмы
Грыжа пищеводного отверстия диафрагмы или грыжа пищеводного отверстия диафрагмы возникает, когда верхняя часть желудка проталкивается через ослабленный участок диафрагмы.
Врачи не до конца понимают, что вызывает грыжу пищеводного отверстия диафрагмы, но факторы риска включают:
- возраст старше 50 лет
- избыточный вес или ожирение
- курение
Грыжа пищеводного отверстия диафрагмы обычно сама по себе не вызывает симптомов , но это может облегчить попадание желудочной кислоты в пищевод, что может привести к ГЭРБ.
Наиболее частыми симптомами ГЭРБ являются изжога и кислотный рефлюкс, но он также может вызывать затрудненное дыхание и боль в груди или животе.
Людям с грыжей пищеводного отверстия диафрагмы, у которых мало или совсем нет симптомов, лечение может не требоваться.
Для людей с симптомами лечение в целом аналогично лечению ГЭРБ и включает изменение образа жизни и лекарства, снижающие кислотность желудка. Если эти методы лечения неэффективны, врач может порекомендовать операцию.
Беременность
Во время беременности матка женщины расширяется, что может оказывать давление на диафрагму. Гормональные изменения, такие как повышение уровня прогестерона, также могут привести к более глубокому дыханию.
Эти два изменения могут вызвать одышку и боль или дискомфорт в груди или животе у некоторых женщин, особенно в третьем триместре.
Беременная женщина может уменьшить боль и затруднения дыхания, если:
- поддерживать хорошую осанку
- использовать подушки для поддержки верхней части тела во время сна
- расслабляться и избегать действий, которые вызывают или усугубляют симптомы, такие как интенсивные упражнения
Плеврит
Плеврит — это воспаление плевры, которая представляет собой тонкую мембрану, которая складывается назад, покрывая легкие и выстилая внутреннюю часть грудной полости.Это воспаление создает трение между двумя слоями мембраны, что может вызвать резкую колющую боль в груди, когда человек глубоко дышит или кашляет.
Другие симптомы плеврита могут включать:
- одышка
- непреднамеренная потеря веса
- кашель
- лихорадка и озноб
Другие заболевания плевры связаны с скоплением газа, жидкости или крови в плевральной полости , который представляет собой область между двумя слоями мембраны.
Эти заболевания могут вызывать симптомы, сходные с симптомами плеврита, вместе с:
Людям с симптомами заболевания плевры следует как можно скорее обратиться к врачу. Варианты лечения будут зависеть от типа заболевания, основных причин и тяжести любых симптомов.
Врачи могут назначить противовоспалительные препараты для облегчения симптомов. Они также могут порекомендовать процедуру по удалению жидкости, газа или крови из плевральной полости.
Когда обращаться к врачу
Боль в области живота или живота, возникающая при дыхании, может исчезнуть без лечения.Однако людям с тяжелой, повторяющейся или продолжающейся болью в животе или затрудненным дыханием следует обратиться к врачу.
Любой, у кого наблюдаются следующие симптомы, должен немедленно обратиться за медицинской помощью:
- тяжелое затруднение дыхания
- резкая, сильная боль в груди
- головокружение
- спутанность сознания
- частая рвота
Резюме
Часто возникает боль в желудке при дыхании проблема с диафрагмой или другими мышцами или тканями в грудной полости, а не с самим желудком.Причины могут включать травмы диафрагмы, грыжу пищеводного отверстия диафрагмы, беременность, ГЭРБ и плеврит.
Важно обратиться к врачу в случае повторяющейся, продолжающейся или усиливающейся боли при дыхании. Немедленно обратитесь за медицинской помощью при сильной боли в груди или затрудненном дыхании.
Эта статья взята из Medical News Today — https://www.medicalnewstoday.com/articles/324827.php#summary
Острая боль в животе и одышка у пациентки
Br J Radiol.2012 Apr; 85 (1012): 473–475.
Радиологическое отделение, районная больница Солсбери, Солсбери, Великобритания
Для корреспонденции: доктор Элис Вейтч, радиологическое отделение, районная больница Солсбери, Одсток-роуд, Солсбери SP2 8BJ, Великобритания. E-mail: ku.gro.srotcod@hctievmaПоступила 7 октября 2010 г .; Пересмотрено 11 марта 2011 г .; Принято 19 апреля 2011 г.
Copyright © 2012 Британский институт радиологииЭта статья цитируется в других статьях в PMC.История болезни
Пациентка 36 лет поступила в местную больницу с опухолью и болью в животе, лихорадкой и одышкой в течение 1 недели.Пациентка была курильщиком, и несколько лет назад ее терапевт поставил ей диагноз астмы, но у нее не было другой медицинской истории. При клиническом обследовании у нее было обнаружено большое образование в правом брюшной полости, которое в то время считалось признаком гепатомегалии, и хрипы на выдохе с двусторонними тонкими крепитациями. Сатурация кислорода в воздухе составляла 92%. Пациенту сделали рентгенограмму грудной клетки, результаты которой ничем не примечательны, и рентгенограмму брюшной полости, которая представлена на рис.Было проведено УЗИ, чтобы оценить пальпируемое образование в брюшной полости; это продемонстрировало большую высокоэхогенную массу в правом верхнем квадранте. Пациенту выполнено КТ органов грудной клетки, живота и таза (). Для уточнения диагноза была проведена компьютерная томография головного мозга, которая дала нормальный результат.
Рентгенограмма брюшной полости, демонстрирующая (а) контур большой массы мягких тканей в правом верхнем квадранте, смещающей петли кишечника.
Коронарное изображение КТ брюшной полости и таза в воротной вене, демонстрирующее (а) большую неоднородную массу, содержащую жир, мягкие ткани и кровеносные сосуды; образование возникает из верхнего полюса правой почки.
Осевое изображение КТ грудной клетки с высоким разрешением (окна легких), демонстрирующее (а) множественные однородные тонкостенные кисты с симметричным распределением в легких и (б) большой правый плевральный выпот с низкой плотностью, указывающий на хилоторакс .
Каковы соответствующие результаты визуализации?
Какой дифференциальный диагноз рассматривался перед компьютерной томографией головного мозга?
Каков наиболее вероятный окончательный диагноз?
Результаты
показывает простую рентгенограмму брюшной полости, демонстрирующую очертания большого образования мягких тканей в правом верхнем квадранте, смещающего петли кишечника.показано переформатирование корональной части КТ фазы воротной вены, демонстрирующее большую неоднородную массу, содержащую жир, мягкие ткани и кровеносные сосуды; образование возникает из верхнего полюса правой почки. Области с высокой плотностью внутри новообразования указывают на кровотечение, и вокруг присутствует свободная жидкость. показывает компьютерную томографию высокого разрешения (HRCT) грудной клетки, демонстрирующую множественные однородные тонкостенные кисты с симметричным распределением в легких и большой правый плевральный выпот низкой плотности, указывающий на хилоторакс (в среднем -20 HU).
КТ головного мозга была проведена для дифференциации комплекса туберозного склероза (TSC) и лимфангиолейомиоматоза (LAM), оба из которых связаны с вышеуказанными проявлениями. Изображение мозга было нормальным; однако при TSC обнаруживаются корковые клубни и субэпендимные узелки. Обнаружение множественных тонкостенных кист легких, хилоторакса и большой одиночной ангиомиолипомы почки у пациентки в пременопаузе без признаков TSC соответствуют диагнозу LAM.
Обсуждение
ЛАМ — редкое заболевание, характеризующееся пролиферацией аномальных гладкомышечных клеток в легких и лимфатических сосудах. Он поражает почти исключительно женщин в пременопаузе и обычно включает одышку или пневмоторакс [1,2]. Рентгенограмма грудной клетки обычно демонстрирует ретикулярный вид во всех легких. Эти ретикулярные линии определяются на КТВР как стенки кист с тонкостенными кистами, распределенными преимущественно однородным образом по всем легким.Может быть плевральный выпот хилезного характера из-за поражения лимфатической системы. Другие проявления со стороны грудной клетки включают расширение грудного протока и, в редких случаях, образование некальцинированных узелков в легких [1]. LAM связана с абдоминальными симптомами, включая ангиомиолипому (AML), лимфангиолейомиомы, лимфаденопатию и хилезный асцит. ОМЛ — это гамартомы, которые могут возникать из ткани печени или почек. Эти поражения неоднородны на КТ (содержат жир, гладкие мышцы и кровеносные сосуды), а содержание жира практически является диагностическим [1,3].ОМЛ может возникать спорадически, но встречается до 80% случаев TSC и 50% случаев LAM [3]. ОМЛ может протекать бессимптомно или проявляться болью в животе и может спонтанно кровоточить. Методом выбора является эмболизация, дающая стойкие результаты [4].
TSC — аутосомно-доминантная триада умственной отсталости, эпилепсии и аденомы сальной железы. AML распространены при TSC и могут быть множественными и двусторонними. До одной трети женщин с TSC могут демонстрировать кисты легких, подобные тем, которые обнаруживаются при LAM; однако пациенты с ЛАМ не имеют типичных изменений кожи и центральной нервной системы, характерных для пациентов с ТСК [1,2,5].Узелки в легких чаще обнаруживаются при TSC, чем при LAM [3].
Гистиоцитоз клеток Лангерганса связан с курением сигарет и проявляется диффузными легочными кистами, которые более выражены в верхних долях, с относительной базальной сохранностью. В отличие от ЛАМ, кисты часто имеют причудливую форму и имеют толстые стенки, узелки встречаются часто и могут образовывать каверны [1].
Лимфангиолейомиоматоз — прогрессирующее заболевание, ведущее к хронической дыхательной недостаточности, и возможности эффективного лечения ограничены.Пациентам может потребоваться трансплантация легких, и решения о лечении (например, плевродезе) следует принимать с осторожностью, чтобы не поставить под угрозу пригодность для трансплантации [6]. Радиологу важно знать об ассоциации AML с LAM и TSC, чтобы проводить соответствующие визуализационные исследования.
Ссылки
1. Паллиса Э, Санс П, Роман А, Майо Дж, Андреу Дж, Касерес Дж. Лимфангиолейомиоматоз: легочные и абдоминальные признаки с патологической корреляцией. Рентгенография 2002; 22: S185–98 [PubMed] [Google Scholar] 2.Авила Н., Келли Дж., Чу С., Дуайер А., Мосс Дж. Лимфангиолейомиоматоз: результаты КТ брюшной полости и таза и УЗИ. Радиология 2000; 216: 147–53 [PubMed] [Google Scholar] 3. Авила Н., Дуайер А., Рабель А., Мосс Дж. Спорадический лимфангиолейомиоматоз и туберозный склероз в комплексе с лимфангиолейомиоматозом: сравнение характеристик КТ. Радиология 2007; 242: 277–85 [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Лентон Дж., Кессель Д., Уоткинсон А. Эмболизация ангиомиолипомы почек: немедленные осложнения и отдаленные результаты.Clin Radiol 2008; 63: 864–70 [PubMed] [Google Scholar] 5. Монтефорте В., Конен П. Ангиомиолипомы в случае синдрома лимфангиолейомиоматоза: связь с туберозным склерозом. Рак 1974; 34: 317–21 [PubMed] [Google Scholar] 6. Нг Ц., Ван С., Ван И., Андервуд М. Молчание ЛАМ. Eur Respir J 2008; 32: 522–3 [PubMed] [Google Scholar]Причины боковых швов во время упражнения
Большинство спортсменов в то или иное время сталкивались с боковым швом, также известным как боковой спазм, боковая наклейка или боль в боку.В медицинском сообществе это называется транзиторной болью в животе, связанной с физическими упражнениями, и считается, что она затрагивает до 60% физически активных людей.
Когда возникает боковой шов, внезапная, острая или колющая боль обычно ощущается в правой нижней части живота, чуть ниже ребер. Хотя это редко требует медицинского лечения, боль может быть достаточно сильной, чтобы остановить вас и даже поставить под угрозу вашу работоспособность.
Боковые стежки особенно распространены среди бегунов, пловцов и всадников.
Причины бокового стежка
Хотя нет окончательного объяснения того, что вызывает боковой шов, исследователи предложили несколько различных теорий, объясняющих это явление.
Выбор продуктов перед тренировкой
Многие ученые считают, что продукты, которые мы едим перед тренировкой, являются основной причиной ETAP.
Например, одно исследование показало, что потребление соков или напитков с высоким содержанием углеводов (концентрация 11% или выше) непосредственно перед или во время тренировки увеличивает риск ЭТАП.Напротив, у людей, которые употребляли воду или спортивные напитки с низким содержанием углеводов, было меньше боковых швов.
Также было высказано предположение, что чрезмерное потребление белка может вызвать боковые швы, в том числе молоко, протеиновые батончики и коктейли с высоким содержанием белка.
Возраст, пол и физическое состояние
Возраст также играет роль в риске ETAP, поскольку пожилые люди менее склонны к боковым швам, чем дети, подростки или молодые люди. Исследования также показали, что боль в боку, связанная с упражнениями, чаще встречается у спортсменок.
Индекс массы тела человека, по-видимому, не влияет на то, появляются ли у него боковые швы. Тем не менее, физическое состояние может иметь некоторое влияние, при этом ETAP более распространен у менее опытных спортсменов.
Повторяющиеся движения туловищем
ETAP тесно связан с повторяющимися движениями, при которых туловище разгибается. Это могло бы объяснить, почему боковые швы могут повлиять на бегунов и всадников, верхняя часть тела которых подвергается быстрой повторяющейся нагрузке.
Считается, что трение между тканями живота и растяжение связок и мышц вызывают спазмы и воспаление нервных окончаний. Это приводит к боли в боку.
Когда вы выдыхаете
Бегуны обычно делают выдох каждые два или четыре шага. В то время как большинство выдыхает, когда левая ступня касается земли, некоторые выдыхают правой. Похоже, что именно последняя группа более склонна к боковым швам.
Было высказано предположение, что выдох на правой ступне оказывает большее давление на печень (которая также расположена справа, прямо под ребрами).Это заставляет диафрагму подниматься одновременно с опусканием печени, растягивая связки брюшины и потенциально вызывая ЭТАП.
Форма заявки
Исследование, проведенное в 2016 году, показало, что наклон головы вперед может увеличить риск возникновения боковых швов. Исследование 2017 года также отметило, что ETAP увеличивается, когда вертикальная форма тела смещается во время бега, особенно когда уменьшается угол наклона шеи, туловища и бедер.
Подобные исследования подчеркивают важность использования правильной формы при выполнении упражнений.Когда тело выровнено, это может снизить риск развития этих иногда болезненных боковых швов.
Согласно исследованию, опубликованному в журнале Sports Medicine, 70% бегунов испытывают хотя бы один эпизод ETAP каждый год, в то время как каждый пятый бегун будет испытывать боковой шов во время бега.
Предотвращение бокового стежка
Приняв несколько мер предосторожности, вы сможете предотвратить появление боковых швов во время тренировки.
- Измените привычный ритм дыхания . Большинство бегунов следуют схеме дыхания два к одному, делая один полный вдох на каждые два полных шага. Сознательное изменение этой схемы время от времени может уменьшить нагрузку на живот и туловище.
- Ешьте и пейте должным образом . Избегайте обильной пищи непосредственно перед тренировкой, особенно продуктов с высоким содержанием белка. Во время тренировки пейте жидкость глотком, а не пейте и избегайте напитков с высокой концентрацией кислоты, сахара (углеводов) или натрия.
- Сосредоточьтесь на своем ядре . Исследование 2014 года показало, что укрепление мышц туловища может снизить риск боли в животе, связанной с упражнениями. Регулярно включайте в свои тренировки работу с основными мышцами, чтобы наращивать эту область.
- Практика дыхания животом . Вместо того чтобы дышать грудью, научитесь дышать диафрагмой, вытягивая живот во время вдоха и втягивая живот во время выдоха.
Обработка боковых швов
Если во время тренировки у вас образовался боковой шов, остановитесь и положите руку на правую сторону живота.На вдохе и выдохе толкайтесь вверх.
Растяжка также может помочь уменьшить боль от шва. Поднимите правую руку прямо вверх и наклонитесь влево. Задержитесь на 30 секунд, отпустите, а затем потянитесь в другую сторону. Если вы продолжаете испытывать боль, обратитесь к врачу.
Атипичное представление общего диагноза
Легочная эмболия (ТЭЛА) — это частый диагноз, который ставится в отделении неотложной помощи и может проявляться по-разному. Боль в животе — необычный симптом ПЭ.Очень важно поддерживать высокую степень подозрительности у этих пациентов, поскольку промедление с диагностикой может иметь разрушительные последствия для пациента и сопряжено с высоким риском смерти, если его не лечить. Здесь мы сообщаем о случае 53-летнего мужчины, который обратился в отделение неотложной помощи с усилением боли в правом верхнем квадранте живота с лихорадкой. Первоначальная визуализация была доброкачественной, хотя лабораторные исследования показали ухудшение лейкоцитоза и билирубина. Патология брюшной полости казалась наиболее вероятной, но команда сохраняла дифференциал PE.Дальнейшая визуализация выявила острую тромбоэмболию легочной артерии в сегментарной ветви правой нижней доли, распространяющуюся дистально на субсегментарные ветви. Пациенту была начата антикоагулянтная терапия, и состояние его резко улучшилось. Этот случай подчеркивает необходимость сохранения широкого дифференциала и систематического подхода при рассмотрении неспецифических жалоб. Кроме того, обсуждается патофизиология того, почему ПЭ может проявляться атипично в виде боли в животе или лихорадки. Мы надеемся, что использование этой информации может привести к тонкому диагнозу ПЭ в будущем и привести к жизненно важному диагнозу.
1. Введение
Легочная эмболия (ТЭЛА) — часто встречающийся диагноз в отделении неотложной помощи. Учитывая разрушительные последствия большого количества тромбов, крайне важно поставить диагноз и незамедлительно начать лечение. При задержке лечения очень высок риск заболеваемости и смертности. Однако ПЭ может проявляться по-разному, поэтому необходимо серьезное клиническое подозрение, чтобы избежать ошибочного диагноза. Боль в животе, в частности, является очень редким симптомом ПЭ [1].Здесь мы сообщаем о случае 53-летнего мужчины, у которого усилилась боль в правом верхнем квадранте живота, у которого позже было обнаружено ТЭЛА.
2. История болезни
Пациент, 53-летний мужчина с артериальной гипертензией в анамнезе, поступает с двухдневным внезапным появлением боли в животе. Он сообщает, что боль началась в нижней части правой спины и распространилась на правый верхний квадрант живота. Боль описывается как постоянная притупление в этой области с периодическими приступами резкой боли.Прием пищи и глубокий вдох усугубляют симптомы. Он также отмечает перемежающуюся лихорадку в течение этого времени с температурой в пределах 100,8–102 F. Пациент отрицает наличие боли в груди, одышки, озноба, контактов с больными или предшествующей истории этих симптомов. Пациент недавно не путешествовал, у него не было недавних операций или сгустков в анамнезе. Других серьезных историй болезни не было, за исключением острого панкреатита в возрасте 15 лет без известной причины. Больной не принимает никаких лекарств. Семейный анамнез без особенностей, нарушений свертывания крови или злокачественных новообразований.Социальный анамнез благоприятен, нет сообщений об употреблении сигарет, алкоголя или наркотиков.
При поступлении у пациента была температура 100,2 F, артериальное давление 137/83, пульс 100, частота дыхания 22 и 96% насыщения воздухом помещения. При физическом осмотре был обнаружен хорошо питающийся мужчина, который чувствовал легкое неудобство в постели, без признаков ДЖС или болезненности / эритемы теленка. Сердце было тахикардическим, но в остальном нормальное, без шумов, шумов и галопа. Легкие чистые при аускультации с обеих сторон, хрипов, хрипов и хрипов не отмечено.Живот болезненный в правом подреберье, но мягкий и не растянутый. На экзамене не было обнаружено никаких доказательств отскока или защиты. Знак Мерфи был отрицательным.
Значимые лаборатории включали белый счет 12,1, тесты функции печени в пределах нормы, билирубин 1,6 и тропонины отрицательные, умноженные на два. Ультразвуковое исследование правого верхнего квадранта не показало признаков желчных камней, вздутие желчного пузыря, отрицательный сонографический признак Мерфи и отсутствие расширения желчных протоков. КТ брюшной полости / таза показала небольшой плевральный выпот справа с ателектазом в правом основании без признаков острого внутрибрюшного процесса.КТА грудной клетки выявила острую тромбоэмболию легочной артерии в сегментарной ветви правой нижней доли, распространяющуюся дистально на субсегментарные ветви; инфильтрат в основании правого легкого, скорее всего, представляет собой инфаркт легкого (рис. 1). ЭКГ, выполненная на следующий день, продемонстрировала синусовый ритм с классическими результатами, соответствующими S1Q3T3 (рис. 2) [2]. Впоследствии пациенту был назначен терапевтический эноксапарин. Однако боли в животе продолжали усиливаться, и на следующий день билирубин повысился до 2,2. Боль казалась несоразмерной боли, вызванной тромбоэмболией легочной артерии.Учитывая продолжающуюся субфебрильную лихорадку, назначили зосин. Для исключения тромбоза воротной вены было проведено Висцеральное УЗИ брюшной полости, результат оказался отрицательным. Измерения прямого и непрямого билирубина показали, что прямой билирубин составляет 0,5, что соответствует непрямой гипербилирубинемии. Последующий гемолиз дал отрицательный результат. В конце концов, пациент перешел на ривароксабан, и боли в животе постепенно утихли. Он был выписан на ривароксабан под тщательное амбулаторное наблюдение.
3.Обсуждение
Этот случай иллюстрирует необходимость наличия высокого индекса подозрения на тромбоэмболию легочной артерии даже у пациентов с неклассическими симптомами. У этого пациента была убедительная история абдоминальной этиологии, о чем свидетельствуют повышенный билирубин, повышенное количество лейкоцитов и субфебрильная температура. Тем не менее, плевритная боль, выявленная в анамнезе, а также тахикардия и тахипноэ, не позволяли тромбоэмболии легочной артерии отличаться. Учитывая эти результаты, было проведено дополнительное обследование, которое привело к тонкому диагнозу.
Было предложено множество гипотез о механизме действия, объясняющем боль в животе на фоне тромбоэмболии легочной артерии. Было высказано предположение, что деформация правых отделов сердца из-за сгустка может вызвать обратный ток, ведущий к пассивному застою в печени. Кроме того, растяжение капсулы Глиссона в результате заложенности носа может привести к появлению симптомов [3]. Однако у этого пациента не было никаких клинических или физических свидетельств напряжения правых отделов сердца. К тому же эхокардиограмма в пределах нормы.Кроме того, боль в животе может быть связана с диафрагмальным плевритом [4]. Считается, что это происходит в результате инфаркта легкого в основании легкого дистальнее области сгустка [5]. Наконец, было высказано предположение, что боль связана с напряжением сенсорных нервных окончаний париетальной плевры как следствием нагрузки на сгусток. Эта область иннервирует межреберные мышцы, что приводит к возникновению боли в этой области [6].
Представление было омрачено лихорадкой и ухудшением билирубина.Низкая температура уже давно изучается как хорошо известное явление, сопровождающее ПЭ [7]. Было высказано предположение, что это вторично по отношению к инфаркту, приводящему к некрозу тканей и местному воспалению [8]. Сопутствующий лейкоцитоз не является чем-то необычным, как показано здесь [9]. Однако степень лихорадки, наблюдаемой у нашего пациента вместе с усиливающейся болью в животе, была немного любопытной и побудила к решению начать эмпирическую терапию антибиотиками. Повышенный билирубин также ставит под сомнение диагноз ПЭ и делает патологию брюшной полости более вероятной.Хотя поначалу билирубин повышался, в конечном итоге он снизился; таким образом, предполагалось, что у пациента могла быть болезнь Гилберта, с увеличением вероятности вторичного стресса, вызванного ПЭ.
4. Заключение
Здесь мы описываем интересный случай PE, который можно было бы легко пропустить без высокого индекса подозрительности. Отсутствие такого диагноза может привести к разрушительным последствиям. Различные неспецифические жалобы, такие как боли в животе, могут маскировать основное заболевание.Многие другие лаборатории, увиденные здесь, также запутали картину. Однако поддержание систематического подхода и распознавание различных признаков, симптомов и лабораторных данных при ПЭ может привести к жизненно важному диагнозу.
Конкурирующие интересы
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи.
Авторские права
Авторские права © 2016 Hasan Rehman et al. Это статья в открытом доступе, распространяемая по лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Пациентов с COVID-19 с афебрильной острой абдоминальной болью
РЕЗЮМЕ
Важность С ростом числа случаев COVID-19 во всем мире медицинское сообщество должно знать об атипичных клинических проявлениях, чтобы помочь поставить правильный диагноз и принять надлежащие меры. меры по изоляции пациента и недопущению заражения медицинских работников коронавирусом (SARS-CoV-2).
Цель Сообщить о том, что пациенты, у которых впоследствии положительный результат теста на COVID-19, могут проявляться острой болью в животе и отсутствием легочных симптомов, хотя у них уже есть типичные поражения легких при компьютерной томографии (КТ).
Дизайн, условия и участники В этой серии случаев речь идет о трех пациентах, поступивших в отделение неотложной помощи общественной больницы в Монпелье, Франция, с острой болью в животе.
Результаты У трех пациентов был повышен уровень С-реактивного белка. КТ-сканирование не выявило абдоминальных аномалий, но наблюдались двусторонние поражения легких в основании легких, типичные для поражений COVID-19. Тесты ОТ-ПЦР на COVID-19 у трех пациентов были положительными.
Пациенты были переведены в центр борьбы с COVID-19 при университетской больнице Монпелье. По состоянию на 29 марта 2020 года двое из этих пациентов все еще интубированы в отделении интенсивной терапии (ОИТ), а третий был выписан домой.
Заключение и актуальность Инфекции COVID-19 могут проявляться как острая боль в животе. В нашей серии случаев результаты компьютерной томографии помогли нам заподозрить правильный диагноз, который впоследствии был подтвержден тестами ОТ-ПЦР на COVID-19.
КЛЮЧЕВЫЕ СЛОВАВведение
Пандемия COVID-19 стремительно развивается во всем мире. В отсутствие какого-либо конкретного лечения или вакцины стратегии общественного здравоохранения направлены на снижение уровня заражения, так называемая стратегия «сглаживания кривой». Чтобы должным образом снизить уровень заражения, необходимо быстро распознавать пациентов с SARS-CoV-2, чтобы оказать им адаптированную помощь и изолировать их от остальных пациентов до их выздоровления. Раннее подозрение также необходимо для защиты медицинских работников, которые в таких случаях должны использовать средства индивидуальной защиты.
Примеры клинических случаев
17 марта 2020 года 56-летняя пациентка с артериальной гипертензией в анамнезе обратилась с жалобами на афебрильную эпигастралгию и тошноту, связанную с чувствительностью правого подреберьера, которая началась постепенно за 48 часов до этого. У нее не было ассоциированных легочных симптомов, особенно кашля или одышки. Анализы крови показали гемоглобин (Hb) 14,5 г / дл, лейкоциты (WBC) 5,5 × 10 9 / л (нейтрофилы 3,3 × 10 9 / л, лимфоциты 1.48 × 10 9 / л), билирубин 8,5 мкмоль / л, аспартаттрансаминаза (AST) 43 ед / л, аланинтрансаминаза (ALT) 95 ед / л, липаза 147 ед / л и С-реактивный белок 58 мг / л . При ультразвуковом исследовании брюшной полости каких-либо специфических результатов не обнаружено; желчный пузырь в норме. Была выполнена компьютерная томография брюшной полости, которая показала двусторонние субплевральные нерегулярные линии и рассеянные перибронхиальные помутнения матового стекла на обоих основаниях легких (рис. 1). Заподозрили диагноз COVID-19, и пациентку поместили в изоляцию.ОТ-ПЦР была положительной на COVID-19. Состояние легких у пациентки со временем ухудшилось, и она была переведена в отделение интенсивной терапии и интубирована.
Рис. 1.КТ грудной клетки, показывающая двусторонние субплевральные неправильные линии и рассеянные перибронхиальные помутнения матового стекла.
21 марта 2020 г. у 59-летнего пациента мужского пола с анамнезом острого панкреатита, холецистэктомии и аппендэктомии поступила острая эпигастралгия, появившаяся за несколько часов до этого и связанная с субфебрильной температурой (38.2 ° С). Анализы крови: Hb 17,5 г / дл, лейкоциты 4,04 × 10 9 / л (нейтрофилы 2,2 × 10 9 / л, лимфоциты 1,5 × 10 9 / л), тромбоциты 205 × 10 9 / л, билирубин 41 мкмоль / л и С-реактивный белок 39 мг / л. Компьютерная томография не выявила аномалий брюшной полости, но продемонстрировала двусторонние субплевральные помутнения в виде матового стекла с внутрилобулярными ретикуляциями в основании легких (рис. 2). Пациент дал положительный результат на COVID-19 по результатам ОТ-ПЦР. Во время госпитализации ему потребовалась кислородная терапия.
Рис. 2.КТ брюшной полости показывает двусторонние субплевральные помутнения из матового стекла с внутрилобулярными ретикуляциями в основании легких.
22 марта 2020 года 82-летняя женщина, в анамнезе которой была артериальная гипертензия и ишемическая болезнь сердца, обратилась с жалобой на афебрильную острую боль в животе, появившуюся за 24 часа до этого, связанную с тошнотой и диареей. Физикальное обследование показало диффузную боль в животе без настороженности. Артериальное давление было нормальным — 140/90 мм рт.Анализы крови показали лимфоцитопению (0,63 × 10 9 / л) и повышенный уровень С-реактивного белка на уровне 231 мг / л. SaO 2 составила 94%. Остальные лабораторные тесты были нормальными: Hb 14,2 г / дл, WBC 4,63 × 10 9 / л, тромбоциты 141 × 10 9 / л, AST 61 МЕ / л, ALT 27 МЕ / л, билирубин 11,5 мкмоль. / Л, тропонин Т 30 нг / мл и лактат 1,6 ммоль / л. Была проведена компьютерная томография брюшной полости, которая продемонстрировала преимущественно сумасшедшее покрытие правой нижней доли, связанное с помутнением матового стекла и межлобулярной ретикуляцией (рис. 3).Пациент дал положительный результат на COVID-19 по результатам ОТ-ПЦР. Два дня спустя ее состояние легких резко ухудшилось, и она была переведена в отделение интенсивной терапии и интубирована.
Рис. 3.Компьютерная томография, показывающая преимущественно сумасшедшее покрытие правой нижней доли, связанное с матовым стеклом и межлобулярной сеткой.
Обсуждение
Согласно китайскому опыту, пневмония является наиболее частым тяжелым проявлением инфекции SARS-CoV-2. Обычно он характеризуется лихорадкой, кашлем, одышкой и двусторонними уплотнениями при визуализации грудной клетки.К сожалению, эти симптомы не всегда присутствуют на начальном этапе. Исследование, проведенное на пациентах с пневмонией COVID-19, показало, что наиболее частыми начальными признаками были лихорадка (98,6%), усталость (69,6%), сухой кашель (59,4%), анорексия (40%), миалгии (34,8%), одышка. (31,2%) и мокрота (26,8%). 1 Очень важно отметить, что другой отчет, включающий 1099 COVID-19-положительных пациентов из того же района, показал, что лихорадка (определяемая как температура в подмышечных впадинах> 37,5 ° C) отсутствовала у 66% пациентов при поступлении. хотя в конечном итоге это увеличилось до 89% пациентов во время госпитализации. 2 Эти расхождения, возможно, отражают два разных момента в течении болезни.
Помимо этих респираторных симптомов, в качестве жалоб сообщалось также о желудочно-кишечных симптомах, включая диарею (3,8–10,1%), тошноту (5–10,1%), рвоту (3,6–5%) и боль в животе (2,2%). ).
Важно отметить, что аномалии на компьютерной томографии грудной клетки и рентгеновском снимке грудной клетки были выявлены у 54% бессимптомных пациентов 3 и даже до обнаружения вирусной РНК в образцах из верхних дыхательных путей. 4 Об аносмии при отсутствии заложенности носа и дисгевзии, хотя и редко, также сообщалось и в настоящее время рекомендуется рассматривать как индикаторы COVID-19, то есть требующие как минимум мер по изоляции, Французским обществом головы и шеи и Санитарное управление Квебека. 5,6
Насколько нам известно, ранее не было сообщений об афебрильной острой боли в животе как первом проявлении COVID-19. Патофизиология этих болей в животе, вероятно, зависит от воспалительного процесса, такого как гастроэнтерит.Несмотря на то, что коронавирусы считаются респираторными вирусами, которые в основном передаются через дыхательные пути, первичное или вторичное оральное заражение может быть причиной этих абдоминальных симптомов.
Это имеет большое значение, поскольку это означает, что, пока продолжается пандемия COVID-19, пациентов с этой симптоматикой следует лечить как потенциально инфицированных и проводить диагностические тесты на COVID-19.
- © Королевский колледж врачей 2020. Все права защищены.
Правый подреберь: анатомия и причины боли
Правый верхний квадрант живота: хотите узнать об этом больше?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое». — Подробнее. Ким Бенгочеа, Университет Реджиса, Денвер
Автор:
Кайтлан Райх
• Рецензент:
Урудж Зехра MBBS, MPhil, PhD
Последний раз отзыв: 29 октября 2020 г.
Время чтения: 9 минут
В этой статье мы опишем анатомию правого верхнего квадранта, то, что находится ниже этой области брюшной стенки, и какие потенциальные причины боли в правом верхнем квадранте.
Как медицинский работник, вам необходимо очень часто обследовать брюшную полость пациента, поскольку это может помочь установить предварительный диагноз во многих клинических ситуациях. Обследование брюшной полости начинается с наблюдения; Цвет кожи, выпуклость или вздутие живота, абдоминальное дыхание, синяки, шрамы, грыжи и любая видимая перистальтика. Более поздние шаги — пальпация, перкуссия и аускультация. Чтобы провести всестороннее обследование и понять любую патологию брюшной полости, важно иметь надлежащие знания соответствующей анатомии и отношения внутренних структур к поверхностным отметкам на внешней стороне.
Обзор
Живот (вид снизу)Поскольку на передней и боковой стенках живота нет костных ориентиров (например, тех, которые мы видим вокруг шеи и бедер), врачи часто ссылаются на воображаемые линии, проведенные на животе. Для общих клинических описаний используется четырехквадрантная модель , которая описывает правый верхний, правый нижний, левый верхний и левый нижний квадрант. Эти квадранты определяются одной воображаемой линией, проведенной горизонтально через пупок, и другой, проведенной вертикально по средней линии тела.Более конкретно, трансумбиликальная плоскость проходит через пупок и межпозвоночный диск между третьим и четвертым поясничными позвонками, а средняя плоскость проходит сверхнизко через среднюю линию тела, разделяя ее на правую и левую половины.
Правый верхний квадрант будет подробно рассмотрен в следующей статье. Он простирается от средней линии тела к правой стороне живота и от пупочной плоскости к правой грудной клетке вверху.
Внутренности правого подреберья
Различные внутренние органы в правом верхнем квадранте:
Двенадцатиперстная кишка (вид снизу)Наиболее клинически значимыми органами, которые проявляют себя как симптоматические у пациента, сообщающего о боли в правой верхней части живота, являются печень , желчный пузырь , двенадцатиперстная кишка и головка поджелудочной железы . Печень и желчный пузырь, вместе с желчным деревом, занимают большую часть региона и будут в центре внимания этой статьи.Мы также обсудим общие клинические состояния, которые приводят к жалобам пациентов на боль в животе в правом подреберье, часто сокращенно называемую болью RUQ.
Гепатобилиарная система
Боль в правом подреберье (RUQ) может быть вызвана множеством заболеваний. Гепатобилиарная система — это термин, используемый для обозначения того, как печень и органы желчного пузыря работают вместе, вырабатывая и транспортируя желчь. Часто это является виновником боли RUQ.
Печень
Левая доля печени (вид снизу)Печень занимает верхнюю часть брюшной полости сразу под диафрагмой . Его выпуклая верхняя поверхность прилегает к нижней поверхности куполов диафрагмальной мышцы и простирается от правого пятого межреберья вниз до правого реберного края. Грубо говоря, печень делится на правую, левую, хвостатую и квадратную доли из-за перитонеального и связочного прикрепления. Большая правой и меньшая левой доли разграничены серповидной связкой.Квадратная доля находится между желчным пузырем и круглой связкой. В свою очередь, нижняя полая вена, венозная связка и порт гепатита составляют границы хвостатой доли .
Porta hepatis (каудальный вид)porta hepatis , или ворот печени, представляет собой глубокую трещину на нижней поверхности органа. Он содержит печеночные протоки и ветви воротной вены и печеночной артерии. Система кровообращения печени не похожа на систему кровообращения любого другого органа.Примерно 75% крови, поступающей в печень, составляет венозная кровь из воротной вены , в то время как оставшиеся 25% крови, поступающей в печень, составляет артериальная кровь из печеночной артерии . Внутри печени воротная вена разделяется на правую и левую ветви, а затем на более мелкие каналы (клинический интересный факт: эти более мелкие каналы помогают определять сегменты печени, используемые при хирургических резекциях). С другой стороны, печеночное артериальное дерево, которое часто является ветвью чревного ствола, оканчивается двумя сплетениями: перибилиарным сплетением , которое поддерживает функции желчного эпителия желчных протоков и перипортальным сплетением , которое снабжает кровью портальные каналы и дренажи в перипортальные синусоиды.
Напомним, что микроанатомия печени основана на концепции дольки печени. Долька печени представляет собой шестиугольную призму ткани печени с центральной веной и шестью портальными каналами, расположенными под углами шестиугольника. Синусоиды представляют собой крупнейшую микрососудистую циркуляцию печени, проводящую питательные вещества, богатую гормонами портальную венозную кровь и сильно насыщенную кислородом артериальную кровь, медленно проходящую мимо клеток печени, то есть гепатоцитов. Синусоиды печени стекают непосредственно в центральных вены , которые являются самыми маленькими ветвями эфферентной сосудистой сети (кровь, покидающая печень, возвращается в сердце).Центральные вены сливаются, образуя большие правые, средние и левые печеночные вены , которые впадают в нижнюю полую вену, прямо под правым предсердием сердца.
Печень (гистологический препарат)Печень выполняет несколько функций, которые можно обозначить как
- очистка от токсинов, бактерий и билирубина
- Хранение гликогена, витаминов и необходимых элементов
- Обмен углеводов, аминокислот и липидов
- синтез альбумина, фактора свертывания крови и антикоагулянтов
Желчный пузырь
Он находится под правой долей печени и состоит из шейки , тела и глазного дна .Он собирает, концентрирует и выделяет соли желчных кислот из печени в двенадцатиперстную кишку. Печень синтезирует соли желчных кислот и направляет их в желчный пузырь через пузырный проток . Стимуляция желчного пузыря приводит к его сокращению, и желчные соли секретируются в двенадцатиперстную кишку через пузырный проток в общий желчный проток . Эти желчные соли помогают превращать жиры в шарики, которые можно химически переваривать.
Желчный пузырь (вид снизу)Поджелудочная железа и двенадцатиперстная кишка
Головка поджелудочной железы находится в правом верхнем квадранте в пределах кривизны двенадцатиперстной кишки.Это самая толстая и широкая часть поджелудочной железы. Спереди она покрыта брюшиной и связана с источником поперечной ободочной кишки, а ее задняя поверхность связана в основном с нижней полой веной.
двенадцатиперстная кишка образует первые десять дюймов тонкой кишки и в основном является забрюшинным органом. Он начинается у привратника желудка и заканчивается у тощей кишки (второй части тонкой кишки) у связки Трейца. Четыре анатомические части двенадцатиперстной кишки: верхняя , нисходящая , нижняя и восходящая .
Некоторые органы правого подреберья, видимые у трупа: двенадцатиперстная кишка обвивает головку поджелудочной железы в форме буквы С, печень и поджелудочная железа особенно являются паренхиматозными органами, благодаря чему они имеют более твердую и твердую консистенцию по сравнению с трубчатыми. такие органы, как двенадцатиперстная кишка.Помимо пищеварительной функции, эндокринная роль также обеспечивается эпителием через секрецию секретина и холецистокинина. Эти гормоны стимулируют печень, желчный пузырь и поджелудочную железу, вырабатывая желчь, липазы, протеазы, амилазу и бикарбонат.
Боль в правом подреберье
Существует множество потенциальных причин боли в правом верхнем квадранте живота. Это может быть связано с органами, обнаруженными в этом регионе, или с другими органами брюшной полости. Иногда причиной являются неабдоминальных причин , таких как легочные, сердечные или опорно-двигательные. Для диагностики сопутствующей патологии требуется подробное обследование с надлежащим анамнезом. Наряду с этим, для подтверждения конкретного диагноза рекомендуются некоторые лабораторные тесты.Повышение уровня лейкоцитов, хотя и неспецифическое, но наводящее на мысль об инфекции, нарушениях тромбоцитов, коагулопатиях и нарушениях уровней аминотрансфераз, может указывать на дисфункцию печени . Уровни амилазы и липазы в сыворотке обычно получают при панкреатите .
Инструменты визуализации, такие как ультразвук, компьютерная томография и МРТ, иногда используются для дальнейшего изучения условий.
Следующие состояния могут вызывать боль в правом верхнем квадранте живота:
Печень
- Гепатит
- Абсцесс печени (гнойный карман в печени)
- Рак печени
- Гемангиома печени
Желчный пузырь и желчевыводящие пути
- Холангит
- Холецистит
- Холелитиаз
- Неопластические
Поджелудочная железа
- Рак поджелудочной железы
- Панкреатит
Кишечник
- Гастрит
- Язвенная болезнь
- Препятствие
Правый верхний квадрант живота: хотите узнать об этом больше?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое». — Подробнее. Ким Бенгочеа, Университет Реджиса, Денвер
Тревожные симптомы — Боль в эпигастрии
0,5 CPD кредитов Щелкните здесь, чтобы просмотреть интерактивную версию этой статьи об обучении MIMSТревожные симптомы
- Масса живота
- Центральная пульсирующая масса с иррадиирующей болью
- Нежность отскока при жестком животе
- Отсутствие звуков кишечника
- Острая боль и рвота
- Экхимоз бока или живота
Боль в эпигастрии является обычным явлением и может вызывать различные причины от доброкачественной, такой как несварение желудка, до опасных для жизни состояний, включая инфаркт миокарда.Выявление анамнеза боли является ключевым моментом в оценке этих пациентов. Другие факторы, которые следует учитывать, включают:
- беременность
- потребление алкоголя
- курение
- напряжение
- ожирение.
Осмотр
Общий первичный осмотр следует начинать с оценки того, серьезно ли больной плохо себя чувствует или явно испытывает сильную боль. Убедитесь, что у пациента гемодинамическая стабильность, проверив температуру, пульс и артериальное давление.
Обратите внимание на признаки заболевания печени (желтуха, асцит, паучьи невусы). Системные признаки, такие как желтуха, могут присутствовать при панкреатите или заболевании желчного пузыря.
Абдоминальное обследование может дать очень очевидные подсказки. Осмотр брюшной полости может показать вздутие живота. Центральное пульсирующее образование может присутствовать при аневризме брюшной аорты (АБА). Изменение цвета (экхимоз) на боках (симптом Грея-Тернера) или околопупочной области (симптом Каллена) может указывать на панкреатит. Боль в правом подреберье может указывать на возможность образования желчных камней.
При пальпации может быть охранник в эпигастральной области. Проверьте наличие новообразований: эпигастральные грыжи могут задушить и проявляться как острый живот. Болезненность и ригидность живота могут указывать на перитонит.
Аускультация может выявить звенящие звуки кишечника при частичной непроходимости, а отсутствие звуков кишечника может указывать на полную непроходимость кишечника. Ректальное исследование может показать свежую кровь или малена.
Этиология
Существует множество причин боли в эпигастрии, большая часть из которых связана с кислотой желудочного сока.
Жгучая или грызущая боль, которая может усиливаться ночью, свидетельствует о гастрите или язвенной болезни. Хронические проявления могут указывать на непереносимость лактозы, СРК или ГЭРБ.
Причины, угрожающие жизни, включают:
- Перитонит — острая боль с признаками шока, рикошетной болезненностью и ригидностью живота.
- Разрыв АБА — боль, отдающая в спину или пах, пациент может быть в шоке, присутствует пульсирующая масса.
- Преэклампсия — боль в эпигастрии значительна и может быть связана с рвотой.
Другие причины, при которых может потребоваться хирургическое вмешательство, включают:
- Острый панкреатит — боль, отдающая в спину, облегчается при сидении вперед, сопровождается рвотой.
- Острая коликальная боль, облегчающаяся от рвоты, может указывать на непроходимость желудочно-кишечного тракта.
- Острый холецистит может проявляться острой постоянной болью, рвотой, лихорадкой и положительным признаком Мерфи. Возможно, удастся прощупать желчный пузырь.
Карциному поджелудочной железы следует рассматривать у любого человека с необъяснимой желудочной болью, потерей веса или впервые возникшим диабетом.
Подозрение на рак желудка, особенно у курящих мужчин старше 55 лет. Другие предполагающие симптомы включают потерю веса, рвоту, пальпируемое образование / лимфатические узлы, гепатомегалию и дисфагию.
Не следует упускать из виду упомянутые причины, такие как заболевание плевры, стенокардия и инфаркт миокарда.
Возможные причины
- Синдром раздраженного кишечника
- Язвенная болезнь
- Панкреатит
- Перитонит
- Непроходимость кишечника
- Болезнь желчного пузыря
- Разрыв аневризмы аорты
- Отмеченная боль — МИ, плеврит
- Рак желудка
Язва желудка
Язвы желудка в три раза чаще встречаются у мужчин, чем у женщин, причем с возрастом заболеваемость увеличивается.
Использование НПВП повышает риск язвы желудка в три-четыре раза.
Эрадикация H. pylori способствует заживлению язвы желудка, и есть доказательства причинной связи с раком желудка.
Расследования и направление
В первичной медико-санитарной помощи обследования включают:
- Тестирование H. pylori
- Щуп для измерения мочи
- Анализы крови, включая FBC, U & Es, СОЭ / СРБ, LFT, амилазу и свертываемость.
При наличии «красных флажков» рекомендуется срочное направление к врачу вторичной медико-санитарной помощи.
Если пациент не переносит пероральные жидкости или имеет сопутствующие заболевания, должен быть установлен низкий порог для приема во вторичную помощь.
Визуализация может включать рентгеновский снимок брюшной полости, УЗИ брюшной полости, рентгенографию прямой грудной клетки, КТ брюшной полости и грудной клетки, а также эндоскопию или эзофагастродуоденоскопию (OGD).
Если пациенту предстоит лечить по месту жительства, необходимо обеспечить адекватную защиту и последующее наблюдение.
- Доктор Джайсвал — врач общей практики в Лондоне
Посетите MIMS Learning, чтобы получить интерактивную версию этой статьи и сертификат CPD
Эта статья, первоначально написанная доктором Мехулем Матукией и опубликованная в августе 2010 года, была отрецензирована и обновлена доктором Рупой Джайсвалом в мае 2018 года.
.


