Отеки при онкологических заболеваниях, что это такое, причины и лечение
Отеки при онкологических заболеваниях: виды, причины
Отеки относятся к частому осложнению распространенной онкологии. Специфика их состоит в том, что они устойчивы к лечению и зачастую протекают тяжело и болезненно.
Обычно отеки при онкологических заболеваниях появляются на полости брюшины, нижних конечностях и легких. Однако распространяться они могут и на область шеи, что бывает при раке легких. Причиной их возникновения является недостаточный уровень деятельности лимфоузлов, прекращающих процесс удалении лимфы из больного органа и соседних с ним тканей.
Виды отеков при онкологических заболеваниях
Отеки при онкологических заболеваниях могут быть симметричными (генерализованными) и локальными. Последний вид характеризуется преимущественным распространением на отдельной анатомической зоне.
При симметричном варианте жидкость скапливается во внутренних полостях организма, что характерно при асците, плеврите, перикардите.
Отеки локального вида при онкологических заболеваниях, как правило, не имеют характера воспаления, это результат блокировки оттока жидкости по лимфососудам.
Причины отеков при онкологических заболеваниях
Главной причиной возникновения отеков при онкологических заболеваниях является разбалансировка процесса, отвечающего за выход питающей клетки из кровеносного русла в ткани. Эту клетку должны всасывать венозные капилляры. В нормальном состоянии в межклеточном пространстве задерживается около одной десятой части жидкости, уходящая затем в лимфатическое русло.

Нередко наблюдается, что последнюю усугубляет сдавливание вены. Этот конгломерат пораженных лимфатических узлов давит на нее и вызывает тромбоз.
Причиной развития симметричных отеков может выступать паранеопластическая нефропатия, которая сопровождает рост онкологического процесса с повышенной потребностью в белке L-аспарагине.
Как развивается отек при онкологическом истощении
Аномальное снижение уровня белка в плазме крови становится причиной массированного выхода плазмы в межклеточное пространство. Как результат данного процесса наблюдается картина снижения артериального давления и повышения сосудистого.
Сосудистое давление повышается, и жидкая часть крови выводится в интерстициальное пространство, что становится причиной отечности. Это наблюдается, например, при циррозе печени.
Это наблюдается, например, при циррозе печени.
В последней стадии онкологического заболевания наблюдается падение деятельности клеток печени, которые больше не синтезируют белок в достаточном количестве. Атипичные клетки, в свою очередь, нуждаются в энергии и берут ее у других тканей организма. В данном случае возникает ситуация недостаточного печеночного синтеза и низкого поступления извне белка, который сжигают атипичные клетки.
Скопление чрезмерной жидкой массы в тканях, когда объем циркулирующей плазмы недостаточен, приводит к тому, что организм выбрасывает гормоны и биологически активные вещества, которые призваны поддерживать артериальное давление. Эта ситуация ухудшает состояние пациента.
Отеки при некоторых видах рака
Отеки при онкологии легкого
Наблюдается интенсивное проникновение жидкой массы во все близлежащие ткани. Симптоматические проявления чаще не возникают. Обычно наблюдается меньший объем выделяемой мочи, кроме того, небольшое увеличение массы тела.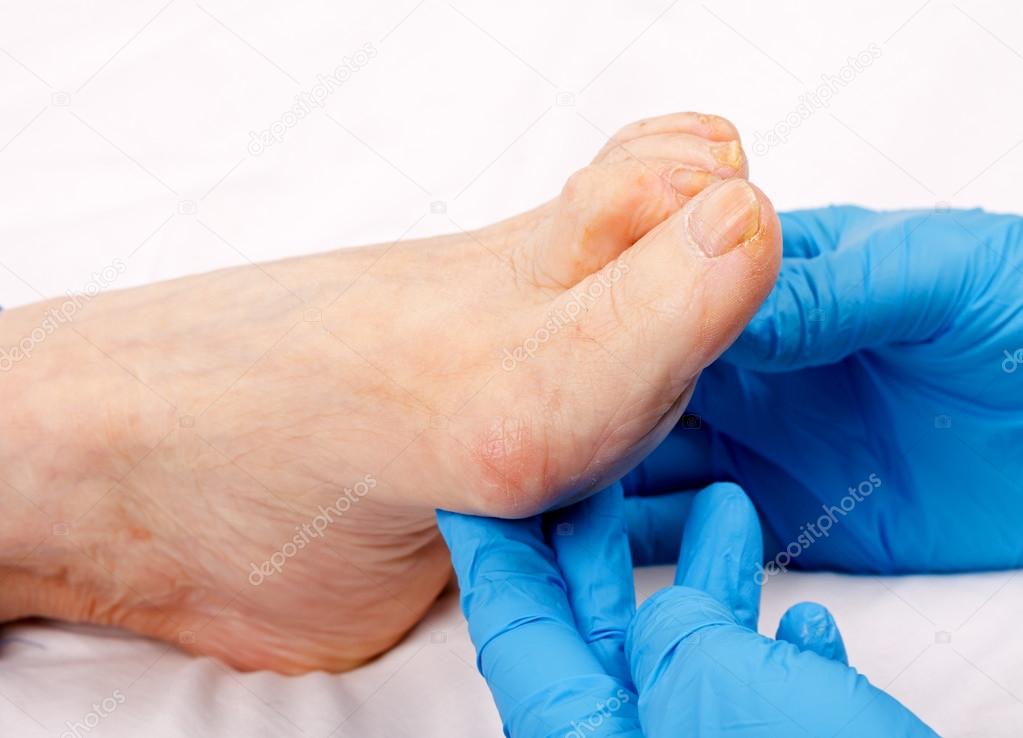
Со временем заметно появление отеков на ногах, сухость и шелушение кожи.
Если надавить на кожный покров, на несколько минут останутся углубления.
Отеки при онкологии молочной железы
Здесь возникает затруднение в оттоке лимфоидной жидкости (лимфостаз). Как правило, наблюдается увеличение грудной зоны и верхних конечностей.
Если своевременно не начать лечение, можно ждать непоправимых последствий, которые проявятся нарушениями микроциркуляции и трофическими язвами.
Если отек отягощается инфекцией, может возникнуть сепсис.
Хирургическая манипуляция по иссечению злокачественного новообразования и местных лимфоузлов всегда становится причиной развития процесса затруднения в оттоке лимфоидной жидкости.
Отеки при онкологии печени
Возможной причиной возникновения отеков при онкологии печени является тромбоз нижней полой вены либо повреждение лимфоузлов. Чаще отеки возникают на ногах и в поясничной зоне.
Чаще отеки возникают на ногах и в поясничной зоне.
Очень характерен для данного вида онкологического заболевания асцит. Он представляет собой скопление избыточной жидкой массы в полости брюшины.
Это состояние вызывает увеличение давления внутри брюшины, значительное увеличение объема живота, одышку.
Диагностические мероприятия и клинические проявления
При онкологических заболеваниях выявить отек несложно – кожа утолщается и изменяется, становится холоднее либо теплее, надавливание оставляет след на несколько минут.
Если прогрессирует ухудшение состояния истощенного больного, наблюдается незначительная быстрая прибавка в весе, его ткани становятся толще и напоминают мягкое тесто.
Легче всего выявить отек несимметричный. Он характеризуется отечностью тыла стопы либо кисти по форме подушки – кожу в складочки собрать невозможно.
Отечность появляется в нижних отделах конечности, а затем распространяется на всю конечность. Лимфатический отек делает конечность синего цвета с разводами, похожими на мрамор, наблюдается значительное уплотнение и раздувание мягких тканей, ограничение движений и сопровождается болью.
Лимфатический отек делает конечность синего цвета с разводами, похожими на мрамор, наблюдается значительное уплотнение и раздувание мягких тканей, ограничение движений и сопровождается болью.
Блокада оттока метастазами в зоне паха либо в подмышечно-надключичной зоне приводит к быстрому появлению отека. Регрессии не наблюдается, даже если выдерживается максимально щадящий режим и постоянное возвышенное положение.
Мраморно-синюшная конечность, кожа которой растрескалась, значительно увеличивается в размерах. Любое движение чревато сильнейшей болью.
Возникает ощущение распирания изнутри, что является следствием вторичного тромбоза вен. Ситуация опасна тем, что тромботические массы могут проникнуть в легочные сосуды, что приведет к летальному исходу.
Если говорить о патологии верхней полой вены, то начинает сдавливать дыхательные пути и шейные сосуды.
Наблюдаются:
- Увеличение в размерах языка и губ,
- Набольшие кровоизлияния в глазах,
- Ухудшение зрения,
- Ухудшение общего состояния.

Больной жалуется на непрекращающуюся головную боль. Возможны обмороки при повороте головы.
Возникает сердечно-легочная недостаточность, причиной летального исхода может стать разрыв сосуда мозга.
С отеками при онкологических заболеваниях нельзя справиться, принимая лишь мочегонные препараты. Методы лечения должны быть комплексными.
Врачи клиники интегративной онкологии Onco.Rehab наработали большой опыт успешного лечения тяжелых отеков. Обращайтесь к нам!
Отеки нижних конечностей: причины, лечение в Санкт-Петербурге
Отек нижних конечностей — это симптом разного рода неврологических и ортопедических проблем. Для того, чтобы вычислить заболевание, которое привело к появлению данного симптома, требуется тщательная диагностика пациента. Личный осмотр может дать определенные намеки на конкретное условие, но основным источником сведений для врача является лабораторное тестирование.
В случае такого симптома как отек конечностей, без личного осмотра и лабораторных анализов, возможно сделать лишь общие выводы относительно отека (данный симптом свойственен широкому спектру условий, расстройств, болезней).
Чаще всего отек нижних конечностей (отек ступни, лодыжки и других частей ног) связан с избыточным накоплением жидкостей в интерстициальном пространстве, но набухнуть может абсолютно любая ткань конечности.
Причины отека нижних конечностей
Причин накоплений жидкости в конечностях очень много.
Односторонний отек (отек на одной ноге) чаще всего указывает на местную причину (например, тромбоз или травму). Причиной двустороннего отека (отека на двух ногах) чаще всего является системное условие (например, сердечная недостаточность). В ряде случае двусторонние и односторонние отеки способны различить только врачи узкого профиля, потому что одна нога может отекать, а другая лишь слегка припухать, что будет выглядеть как односторонний отек, но являться двусторонним отеком.
Если причина отека ноги локальна, то среди самых распространенных заболеваний, которые его вызывают: травма (перелом, гематома, повреждение мышц), тромбоз глубоких вен, хроническая венозная недостаточность и липодерматосклероз (а также другие венозные причины, в том числе варикозное расширение вен, обструкция венозного возврата и т.п.), целлюлит, аллергическая реакция, киста Бейкера, ревматоидный артрит (и другие воспалительные виды артрита), остеомиелит, лимфодемия, липодема, врожденные пороки развития, паралич, ожирение.
Если причиной отека ноги является системное заболевание, то это чаще всего: застойная сердечная недостаточность, гипопротеинемия, гиперволемия, хроническое заболевание почек (и повреждение почек), анемия, синдром обструктивного апноэ сна, гипотиреоз, наследственный ангиоотек, идиопатические условия.
В перечисленных выше списках условий указаны не все причины отеков конечностей.
Чтобы лечить отек нижней конечности нужно определить, что его вызвало.
Лечение лимфостаза нижних конечностей — причины, симптомы многопрофильная клиника «СОЮЗ»
Хирургическое лечение
Варианты хирургического лечения лимфостаза нижних конечностей лечение:
-
отведение лимфы в неизмененные участки тела;
-
отведение лимфы из патологических надфасциальных в нормальные подфасциальные пути;
-
создание искусственных лимфовенозных соустьев для оттока лимфы в вены;
-
установление трубчатого или капиллярного эксплантата для оттока лимфы в брюшную полость;
-
липосакция (удаление подкожно-жировой клетчатки) – выравнивает рельеф кожи, но в дальнейшем требует пожизненной компрессионной терапии.

Дренирующие операции
С развитием микрохирургической техники у врачей появилась возможность проводить пластику лимфатических сосудов. Одна из самых распространенных операций для лечения заболевания – формирование лимфовенозных соустьев. Врачи формируют анастомозы (сообщения между лимфатическими и венозными сосудами) двух типов:
-
лимфоаденовеностомия – соединение лимфатического узла с веной нижней конечности;
-
лимфоангиовеностомия – соединение лимфатического сосуда с веной.
Микрохирургические вмешательства проводятся с использованием операционного микроскопа или бинокулярной лупы с возможность увеличения до 10 раз. Анестезия – эпидуральная (введение лекарств в эпидуральное пространство позвоночника) или местная.
В ходе операции лимфаденовеностомии врач формирует анастомозы «конец в конец» или «конец в бок». Второй вариант используют, если диаметр добавочной вены менее 4 мм. Для оттока лимфы врачи выбирают лимфоузел с наименьшими склеротическими изменениями. Его определяют при помощи УЗИ. Операция проводится через разрез длиной около 10 см. Его делают параллельно паховой складке, на 2 см ниже неё. Для успеха этого способа лечения лимфостаза ног важно, чтобы лимфоузел был проходимым, а клапан вены – состоятельным.
Второй вариант используют, если диаметр добавочной вены менее 4 мм. Для оттока лимфы врачи выбирают лимфоузел с наименьшими склеротическими изменениями. Его определяют при помощи УЗИ. Операция проводится через разрез длиной около 10 см. Его делают параллельно паховой складке, на 2 см ниже неё. Для успеха этого способа лечения лимфостаза ног важно, чтобы лимфоузел был проходимым, а клапан вены – состоятельным.
Если же лимфа дренируется из сосудов, а не узла, то формируют обычно 3-4 анастомоза. Чтобы визуализировать лимфатический коллектор во время операции, используют специальный краситель, который вводят под кожу конечности. Лимфатические сосуды погружают внутрь вены и фиксируют к стенке узловым швом.
После хирургического лечения лимфостаза ног используется компрессионный трикотаж. Пациента как можно раньше активизируют. Для реабилитации используют лечебную физкультуру, физиотерапию, массаж и пневмокомпрессию. В раннем послеоперационном периоде пациенты получают антикоагулянты для профилактики тромбоэмболических осложнений.
Отеки ног причины, лечение отеков ног в Екатеринбурге по доступным ценам
Отеки ног — это один из первых признаков варикоза, который сигнализирует о нарушении кровообращения. И если на ранней стадии заболевания отеки уходят после ночного сна, то по мере прогрессирования варикоза они становятся устойчивыми и постоянными. В клинике «Центр Флебологии» врачи установят причину отеков и проведут полное комплексное лечение варикоза.
Самые частые причины отеков ног
Отеки характеризуются накоплением жидкости в тканях. Причины этого могут быть разными: от несостоятельности сосудов до неправильного питания. Перечислим наиболее частые причины отеков ног.
- Травмы. Многие думают, что отеками сопровождаются только серьезные повреждения, например, переломы или вывихи. Однако даже ушиб мягких тканей приводит к тому, что жидкость из поврежденных клеток, а также из небольших разорвавшихся сосудов выходит в ткани.
 Отеки после травм могут сохраняться на протяжении долгого времени.
Отеки после травм могут сохраняться на протяжении долгого времени. - Заболевания суставов, ревматизм. В этом случае отеки ног сопровождаются суставными болями. Могут возникать на одной или на обеих конечностях.
- Заболевания почек. Для этих отеков характерно появления утром и уменьшение объема к вечеру. Обычно отекающая конечность теплая и мягкая на ощупь.
- Сердечная недостаточность. Эти отеки ног начинаются обычно с голеней и лодыжек, а потом, по мере прогрессирования заболевания, движутся вверх. Кожа при сердечных отеках холодная, бледная, имеет синюшный оттенок.
- Нарушение функции щитовидной железы. Как правило, оно сопровождается отеками не только ног, но всего тела. Задержка жидкости также вызывает увеличение веса, пациенты жалуются на утомляемость, усталость.
- Варикоз. Нарушение венозного кровообращения характеризуется отеками, которые возникают обычно во второй половине дня и нарастают к вечеру. Могут сопровождаться болевыми ощущениями.
 Отек обычно равномерный, охватывает голень.
Отек обычно равномерный, охватывает голень.
Если отек перестает спадать к утру, приобретает постоянный характер, если кожа в районе отека натягивается и ее сложно захватить в складку, то нужно пройти обследование на возможное наличие лимфедемы. Врачи «Центра Флебологии» при диагностике любых отеков проводят дуплексное ультразвуковое сканирование сосудов и выявляют текущее состояние вен.
Лечение отеков
Когда установлена причина отеков нижних конечностей, врачи разрабатывают программу лечения. В случае если толчком к формированию отеков стал варикоз, флебологи проводят комплекс лечебных мероприятий: от операции на венах (в крайнем случае) до удаления самых мелких капилляров, дающего косметический эффект. На всех стадиях лечения пациент должен носить компрессионный трикотаж, который хорошо помогает снимать отеки.
Если причиной отеков является нарушение работы лимфатической системы, то в «Центре Флебологии» проводится лечение лимфедемы с использованием ручного массажа, наиболее эффективного в этом случае, и компрессионной терапии специальным трикотажем.
Специалисты нашей клиники ответят на все ваши вопросы о лечении отеков ног по телефону 8 (343) 247-83-03.
Лимфостаз верхних и нижних конечностей — лечение в домашних условиях
Тысячи тонких незаметных сосудов несут в себе прозрачную, богатую белками жидкость – лимфу, которая играет большую роль в обменных процессах. Но иногда, при наличии различных патологий организма, включая и механические повреждения, возникают препятствия на пути продвижения лимфатической жидкости, что приводит к ее застою.
Что такое лимфостаз?
Состояние организма, при котором нарушается естественная циркуляция лимфы, называют лимфостазом (лимфедемой). Это общее понятие о системных заболеваниях, оно объединяет в себе ряд заболеваний организма, связанных с лимфатической системой человека.
Лимфостаз нижних конечностей – это лимфатический отек нижних конечностей, вызванный нарушением оттока и застоем лимфы в тканях.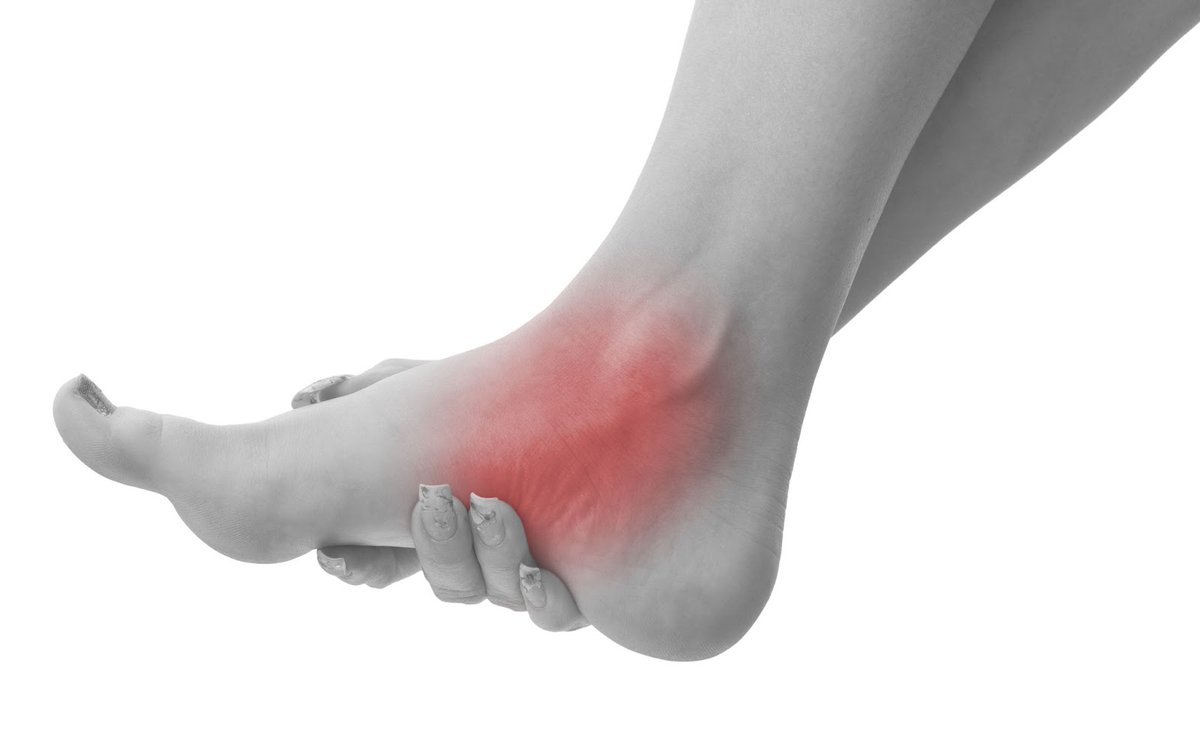 Внешне проявляется выраженной отечностью и увеличением объема нижних конечностей. Болезнь может быть как врожденной, так и приобретенной. Пока медицина не может полностью излечить лимфостаз, но вполне может сгладить симптоматику, приостановить его развитие и повысить качество жизни.
Внешне проявляется выраженной отечностью и увеличением объема нижних конечностей. Болезнь может быть как врожденной, так и приобретенной. Пока медицина не может полностью излечить лимфостаз, но вполне может сгладить симптоматику, приостановить его развитие и повысить качество жизни.
Причины возникновения лимфостаза
Рассмотрим причины возникновения и лечение лимфостаза нижних конечностей, так как они взаимосвязаны. Для начала необходимо дифференцировать заболевание на первичное и вторичное. Первичное заболевание – это врожденные генетические аномалии лимфосистемы: малый диаметр сосудов, их недоразвитость и другие генетические отклонения. При врожденном типе симптоматика может проявиться уже в детском периоде. В негативные изменения могут быть вовлечены как одна, так и обе ноги.
Вторичное заболевание вызвано воздействием негативных факторов на человека в процессе жизни, это могу быть:
- Травматические повреждения: порезы, переломы, вывихи.
- Рубцовые образования от ожогов.

- Сердечно-сосудистые и почечные заболевания.
- Новообразования и хирургические вмешательства.
- Длительное пребывание в неподвижном положении.
Следует отметить, что в большинстве случаев, вторичный лимфостаз поражает только одну конечность. Ссылаясь на статистику, можно утверждать, что чаще всего этим заболеванием страдают женщины, поражаются в основном ноги. Какими бы не были причины болезни, механизм возникновения един, и он сводится к застою лимфы с последующей отечностью конечностей.
Фото, как выглядит лимфостаз на примере рук и ног:
Лимфостаз при мастэктомии
Причина в данном случае вызвана хирургическим вмешательством, при котором удаляют молочные железы вместе с лимфоузлами и грудными мышцами. В ходе операции проводится иссечение тканей грудной клетки, из-за чего нарушается циркуляция лимфатической жидкости. В что вызывает отек двух или одной руки. Вероятность развития отека зависит от того, сколько тканей было иссечено. Появившийся лимфостаз руки после удаления молочной железы относится к вторичному типу. Этапы развития такие же, как у лимфостаза нижних конечностей. Болезнь имеет три стадии:
- Первая – проявляется сразу же после операции, при неотложном и адекватном лечении симптомы исчезают быстро и навсегда. Рекомендуется ношение компрессионного рукава
- Вторая – возникает через несколько месяцев после мастэктомии, характеризуется выраженной отечностью и болями. При лечении лимфостаза руки после мастэктомии медикаментозной терапией, компрессией и массажем симптоматика уходит.
- Третья – хроническая стадия. Выраженных болей может и не быть, но происходит разрастание соединительной ткани. Проявляется через год-два после хирургического вмешательства.
Симптомы в зависимости от стадии
Общими симптомами лимфостаза нижних конечностей, независимо от стадии заболевания, можно назвать такие, как: быстрая утомляемость, систематические головные боли, большой набор веса или ожирение. Заболевание имеет несколько стадий развития, каждая из них имеет характерные симптомы.
Рассмотрим более детально каждую стадию:
Первая – характеризуется небольшой легкой отечностью, которая проявляется в вечернее время в области пальцев, голеностопного сустава, а также на тыльной стороне стопы, ткани при этом остаются мягкими, легко собираются в складку. Отечность имеет обратимый характер и к утру, обычно, проходит без следа.
Вторая стадия принимает необратимый характер. Отек уже не спадает к вечеру и держится постоянно. Соединительная ткань начинает разрастаться, и отек постепенно расползается по ноге. Кожа приобретает синюшный оттенок и очень сильно натягивается, ее невозможно собрать в складку. Состояние больного сопровождается болевым синдромом, чувством тяжести и дискомфорта. При соприкосновении с одеждой, в местах трения, могут образовываться сочащиеся раны.
Третья – характеризуется проявлением «слоновой болезни». Наблюдается резкое ухудшение состояния, как физического, так и психического. На этом фоне развиваются серьезные осложнения: потеря контуров конечности, фиброз, незаживающие язвы, некроз тканей. Человек становится более рассеянным, не может сконцентрироваться на работе.
Как диагностировать заболевание?
Диагностикой лимфостаза ног занимаются как в государственных, так и в частных клиниках. С появлением первых признаков нужно обратиться за консультацией к лимфологу, флебологу, либо ангиохирургу. После осмотра, для получения более точной информации, врач, при необходимости, назначит дополнительные методы исследования, среди которых может быть:
- Лимфосцинтиграфия.
- Лимфография.
- Допплерография.
- МРТ или КТ.
- Анализ крови и др.
При поражении нижних конечностей, в обязательном порядке, назначается полное обследование брюшной полости пациента. Основной целью исследований является определение места, где нарушена циркуляция лимфотока, а также оценка стадии заболевания и прогноз ее развития.
Как можно самостоятельно определить наличие отека:
Какие могут быть осложнения?
Развивается заболевание постепенно, переходя от одного этапа к другому, и если вовремя не обратиться к доктору и не начать грамотное лечение лимфостаза нижних конечностей, то последствия могут быть печальные, вплоть до невозможности самостоятельно передвижения и полной инвалидизации. Итак, какие опасности несет лимфедема нижних конечностей:
- Деформация и потеря двигательных функций ног.
- Развитие сепсиса и лимфосаркомы.
- Патологические изменения суставов.
- Появление трофических язв.
- Фиброз соединительных тканей.
- Хроническое нарушение лимфотока.
Вовремя начатое адекватное лечение и профилактика лимфостаза помогут избежать тяжелых осложнений. Но после проведенного курса лечения, в дальнейшем необходимо принимать поддерживающую терапию, чтобы избежать рецидивов в будущем.
Как проходит лечение
После постановки диагноза стратегию лечения назначает врач. Могут применяться как консервативные методы, так и хирургическое вмешательство. Операции проводятся в запущенных случаях, обычно, на последней стадии заболевания. В профильных клиниках сложному оперативному вмешательству предлагаются альтернативные микрохирургические операции с минимальным травматизмом и более коротким периодом восстановления.
Консервативный метод включают в себя комплекс методов, направленных на снижение оттока лимфы и снижение количества лимфатической жидкости, среди которых:
- Прием медикаментозных препаратов (диуретики, флеботропные средства).
- Лимфодренажный массаж (ручной и аппаратный).
- Компрессионное лечение (ношение специального белья и бинтование).
- Физиотерапия (магнитотерапия, УФО).
Цель назначаемого лечения – улучшение обменных процессов, снижение риска осложнений и прогрессирования болезни.
«Магнитон» для лечения и профилактики лимфостаза
Прием химических препаратов в комплексе с массажем и физиопроцедурами подтверждены хорошими результатами. Одной из самых популярных процедур при лечении лимфостаза нижних конечностей является магнитотерапия, которая стимулирует процессы восстановления тканей и других поврежденных участков организма.
Аппарат «Магнитон» АМнп-02 от компании «Солнышко» доказал свою эффективность в лечении лимфостаза. Механизм действия следующий: низкочастотные магнитные импульсы воздействуют непосредственно на определенный участок или соединительную ткань. Таким образом достигается максимальный терапевтический эффект. Этот метод безболезнен и не доставляет дискомфорт пациентам, не противопоказан детям. Такая процедура оказывает противоотечный, регенерирующий, обезболивающий, вазоактивный эффекты.
Прибор «Магнитон» АМнп-02 «Солнышко» рекомендуется использовать для лечения лимфостаза ног в домашних условиях, так как он удобен и прост в эксплуатации. Для того, чтобы начать процедуру, достаточно приложить включенный аппарат рабочей поверхностью к телу на определенное время. Перед использованием необходимо ознакомиться с инструкцией по работе с прибором.
«Магнитон» АМнп-02 произведен компанией «Солнышко», которая занимается разработкой и выпуском ультрафиолетовых облучателей (УФО) и медицинских аппаратов для физиотерапевтических процедур. Продукция компании имеет соответствующие сертификаты качества и зарегистрирована в Министерстве Здравоохранения.
Типы, причины, симптомы и лечение
«Отек» — это медицинский термин, обозначающий опухоль. Части тела опухают от травм или воспалений. Это может повлиять на небольшой участок или на все тело. Лекарства, беременность, инфекции и многие другие проблемы со здоровьем могут вызвать отек.
Отек возникает, когда из мелких кровеносных сосудов жидкость проникает в близлежащие ткани. Эта дополнительная жидкость накапливается, что приводит к набуханию тканей. Это может произойти практически в любом месте тела.
Типы отеков
Периферические отеки. Это обычно поражает ноги, ступни и лодыжки, но также может случиться и с руками. Это может быть признаком проблем с кровеносной системой, лимфатическими узлами или почками.
Отек педали. Это происходит, когда жидкость собирается в ступнях и голенях. Чаще встречается у пожилых или беременных. Это может частично затруднить передвижение, потому что вы не так сильно чувствуете себя в ногах.
Лимфедема. Этот отек рук и ног чаще всего вызван повреждением лимфатических узлов, тканей, которые помогают фильтровать микробы и отходы из вашего тела.Ущерб может быть результатом лечения рака, такого как хирургия и лучевая терапия. Сам рак также может блокировать лимфатические узлы и приводить к скоплению жидкости.
Отек легких. Когда жидкость скапливается в воздушных мешочках в легких, возникает отек легких. Из-за этого вам трудно дышать, и еще хуже, когда вы ложитесь. У вас может быть учащенное сердцебиение, вы чувствуете себя задыхающимся и кашляете пенистой слюной, иногда с кровью. Если это случилось внезапно, звоните 911.
Отек мозга. Это очень серьезное заболевание, при котором в головном мозге накапливается жидкость. Это может произойти, если вы сильно ударились головой, если кровеносный сосуд заблокирован или лопнул, или у вас возникла опухоль или аллергическая реакция.
Отек желтого пятна. Это происходит, когда жидкость накапливается в части глаза, называемой макулой, которая находится в центре сетчатки, светочувствительной ткани в задней части глаза. Это происходит, когда из поврежденных кровеносных сосудов сетчатки проникает жидкость.
Причины отеков
Такие вещи, как вывихнутая лодыжка, укус пчелы или кожная инфекция, вызывают отек.В некоторых случаях, например при инфекции, это может быть полезно. Чем больше жидкости из ваших кровеносных сосудов, тем больше белых кровяных телец, борющихся с инфекцией, попадает в опухшую область.
Отеки также могут быть вызваны другими заболеваниями или нарушением баланса веществ в крови. Например:
Низкий уровень альбумина. Ваш врач может назвать это гипоальбуминемией. Альбумин и другие белки крови действуют как губки, удерживая жидкость в кровеносных сосудах. Низкий уровень альбумина может способствовать возникновению отеков, но обычно это не единственная причина.
Аллергические реакции. Отеки являются частью большинства аллергических реакций. В ответ на аллерген близлежащие кровеносные сосуды пропускают жидкость в пораженный участок.
Препятствие потоку. Если отток жидкости из части вашего тела заблокирован, жидкость может скопиться обратно. Сгусток крови в глубоких венах ноги может вызвать отек ноги. Опухоль, блокирующая кровоток или другую жидкость, называемую лимфой, может вызвать отек.
Критическое заболевание. Ожоги, опасные для жизни инфекции или другие критические заболевания могут вызвать реакцию, которая позволяет жидкости проникать в ткани почти повсюду.Это может вызвать отек по всему телу.
Застойная сердечная недостаточность . Когда сердце слабеет и перекачивает кровь менее эффективно, жидкость может медленно накапливаться, вызывая отек ног. Если жидкость накапливается быстро, жидкость может попасть в легкие. Если сердечная недостаточность находится на правой стороне сердца, в брюшной полости может развиться отек.
Печень Болезнь. Тяжелое заболевание печени, такое как цирроз, вызывает задержку жидкости. Цирроз также приводит к снижению уровня альбумина и других белков в крови.Жидкость просачивается в брюшную полость и также может вызвать отек ног.
Заболевание почек. Состояние почек, называемое нефротическим синдромом, может вызывать сильный отек ног, а иногда и отек всего тела.
Беременность. Легкий отек ног — обычное явление во время беременности. Но серьезные осложнения беременности, такие как тромбоз глубоких вен и преэклампсия, также могут вызвать отек.
Травма головы , низкий уровень натрия в крови (гипонатриемия), большая высота, опухоли головного мозга и блокировка оттока жидкости в головном мозге (известная как гидроцефалия) могут вызвать отек мозга.А также головные боли, спутанность сознания, потеря сознания и кома.
Лекарства. Многие лекарства могут вызывать отек, в том числе:
Когда они вызывают отек, обычно это легкий отек ног.
Симптомы отека
Ваши симптомы будут зависеть от того, насколько у вас опухоль и где она находится.
Отек на небольшом участке в результате инфекции или воспаления (например, укус комара) может протекать бессимптомно. С другой стороны, сильная аллергическая реакция (например, от укуса пчелы) может вызвать отек на всей руке, что может вызвать боль и ограничить движение руки.
Пищевая аллергия и аллергические реакции на лекарства могут вызвать отек языка или горла. Это может быть опасно для жизни, если мешает вашему дыханию.
Отек ног может вызывать ощущение тяжести в ногах. Это может повлиять на ходьбу. Например, при отеках и сердечных заболеваниях ноги могут легко весить дополнительно 5 или 10 фунтов каждая. Сильный отек ног может нарушить кровоток, что приведет к появлению язв на коже.
Отек легких вызывает одышку и иногда низкий уровень кислорода в крови.У некоторых людей с отеком легких может возникать кашель.
При некоторых типах отеков может оставаться вмятина или «ямка», которая остается некоторое время после того, как вы надавите на кожу. Это называется точечным отеком. Если ткань возвращается к своей нормальной форме, это называется отеком без ямок. Это симптом, который может помочь врачу выяснить причину отека.
Лечение отека
Для лечения отека часто необходимо лечить его первопричину. Например, вы можете принимать лекарства от аллергии, чтобы избавиться от отеков, вызванных аллергией.
Отек от блока в дренажной жидкости иногда можно вылечить, снова заставив дренаж течь. Сгусток крови в ноге лечится антикоагулянтами. Они разрушают сгусток и восстанавливают нормальный дренаж. Опухоль, которая блокирует кровь или лимфу, иногда может быть уменьшена или удалена с помощью хирургического вмешательства, химиотерапии или облучения.
Отек ног, связанный с застойной сердечной недостаточностью или заболеванием печени, можно лечить с помощью мочегонных средств (иногда называемых «водными таблетками»), таких как фуросемид (Лазикс).Когда вы можете больше мочиться, жидкость из ног может стекать обратно в кровь. Также может помочь ограничение потребления натрия.
Отек: диагностика и лечение — Американский семейный врач
1. Браунвальд Э., Лоскальцо Дж. Отек. В: Longo DL, Fauci AS, Kasper DL, Hauser SL, Jameson JL, Loscalzo J, ред. Принципы внутренней медицины Харрисона. 18 изд. Нью-Йорк, штат Нью-Йорк: Макгроу-Хилл; 2011. http://www.accessmedicine.com/content.aspx?aid=76. По состоянию на 7 января 2012 г. ….
2.О’Брайен Дж. Г., Ченнубхотла С.А., Chennubhotla RV. Лечение отеков. Ам Фам Врач . 2005. 71 (11): 2111–2117.
3. Чо С, Этвуд Дж. Периферический отек. Ам Дж. Мед . 2002. 113 (7): 580–586.
4. Йельский университет SH, Mazza JJ. Подход к диагностике отека нижних конечностей. Компр Тер . 2001. 27 (3): 242–252.
5. Ely JW, Ошеров Я.А., Чамблисс М.Л., Ebell MH.Тактика лечения отека ног неясной этиологии. J Am Board Fam Med . 2006. 19 (2): 148–160.
6. Warren AG, Брорсон Х, Боруд ЖЖ, Славин С.А. Лимфедема: всесторонний обзор. Энн Пласт Сург . 2007. 59 (4): 464–472.
7. Tiwari A, Ченг К.С., Кнопка M, Мьинт Ф, Гамильтон Г. Дифференциальная диагностика, обследование и современное лечение лимфедемы нижних конечностей. Arch Surg .2003. 138 (2): 152–161.
8. Alguire PC, Mathes BM. Хроническая венозная недостаточность и венозные язвы. J Gen Intern Med . 1997. 12 (6): 374–383.
9. Роксон С.Г. Лимфедема. Ам Дж. Мед . 2001. 110 (4): 288–295.
10. Роксон С.Г. Диагностика и лечение заболеваний лимфатических сосудов. Дж. Ам Кол Кардиол . 2008. 52 (10): 799–806.
11. Роксон С.Г. Современные концепции и будущие направления в диагностике и лечении заболеваний лимфатических сосудов. Васк Мед . 2010. 15 (3): 223–231.
12. Рудкин Г.Х., Миллер Т.А. Липедема: клиническое проявление, отличное от лимфедемы. Пласт Реконстр Сург . 1994. 94 (6): 841–847.
13. Kesieme E, Кесиеме C, Джеббин Н, Ирекпита Э, Донго А. Тромбоз глубоких вен: клинический обзор. Дж. Кровавая медицина . 2011; 2: 59–69.
14. Топхэм Э.Дж., Мортимер PS. Хронический отек нижних конечностей. Клин Мед . 2002. 2 (1): 28–31.
15. Ифтихар I, Ахмед М, Tarr S, Зызанский С.Ю., Бланкфилд РП. Сравнение пациентов с синдромом обструктивного апноэ сна с отеком ног и без него. Сон Мед . 2008. 9 (8): 890–893.
16. Villeco JP. Отек: немой, но важный фактор. Дж. Термостат для рук . 2012. 25 (2): 153–162.
17. Горман В.П., Дэвис К.Р., Доннелли Р. Азбука артериальной и венозной болезни.Опухшая нижняя конечность-1: общая оценка и тромбоз глубоких вен [опубликованная коррекция появляется в BMJ. 2000, 321 (7256): 266]. BMJ . 2000. 320 (7247): 1453–1456.
18. Бротман Д.Д., Сегал Дж. Б., Яни JT, Петти Б.Г., Киклер Т.С. Ограничения тестирования d-димера у неотобранных стационарных пациентов с подозрением на венозную тромбоэмболию. Ам Дж. Мед . 2003. 114 (4): 276–282.
19. Роза СК, Цвибель WJ, Нельсон Б.Д., и другие.Симптоматический тромбоз глубоких вен нижних конечностей: точность, ограничения и роль цветного дуплексного изображения потока в диагностике [опубликованные поправки опубликованы в журнале Radiology. 1990; 176 (3): 879]. Радиология . 1990. 175 (3): 639–644.
20. Кирон С, Джулиан Дж. А., Ньюман Т.Э., Ginsberg JS. Неинвазивная диагностика тромбоза глубоких вен. McMaster Diagnostic Imaging Practice Guidelines Initiative [опубликованное исправление опубликовано в Ann Intern Med.1998; 129 (5): 425]. Энн Интерн Мед. . 1998. 128 (8): 663–677.
21. Studdiford J, Баранина К, Стоунхаус А. Оценка отека рук. J Musculoskel Med . 2009. 26 (1): 30–36.
22. Вольперт Л.М., Рахмани О, Штейн Б, Галлахер Дж. Дж., Дрезнер А.Д. Магнитно-резонансная венография в диагностике и лечении синдрома Мэй-Тернера. Vasc Эндоваскулярная хирургия . 2002. 36 (1): 51–57.
23. Американский колледж радиологии. Критерии соответствия ACR: подозрение на тромбоз глубоких вен нижних конечностей. http://gm.acr.org/SecondaryMainMenuCategories/quality_safety/app_criteria/pdf/Vascular/SuspectedLowerExtremityDeepVeinThrombosisDoc19.aspx. По состоянию на 30 января 2012 г.
24. Umeoka S, Кояма Т, Тогаши К, Кобаяши Х, Акута К. Расширение сосудов в тазу: идентификация с помощью КТ и МРТ. Рентгенография .2004. 24 (1): 193–208.
25. Наик А, Миан Т, Авраам А, Раджпут В. Синдром компрессии подвздошной вены: недостаточно диагностированная причина тромбоза глубоких вен нижних конечностей. J Хосп Мед . 2010; 5 (7): E12 – E13.
26. Lawenda BD, Мондри Т.Е., Джонстон PA. Лимфедема: учебник по выявлению и лечению хронических заболеваний в онкологическом лечении. CA Cancer J Clin . 2009. 59 (1): 8–24.
27. O’Hearn DJ, Золотой AR, Золотой MS, Diggs P, Scharf SM. Отек нижних конечностей и легочная гипертензия у пациентов с патологическим ожирением и обструктивным апноэ во сне. Дыхание сна . 2009. 13 (1): 25–34.
28. Бланкфилд Р.П., Zyzanski SJ. Двусторонний отек ног, легочная гипертензия и обструктивное апноэ во сне: перекрестное исследование. J Fam Pract . 2002. 51 (6): 561–564.
29. Берлинер Э, Озбилгин Б, Зарин Д.А.Систематический обзор пневматической компрессии для лечения хронической венозной недостаточности и венозных язв. J Vasc Surg . 2003. 37 (3): 539–544.
30. Abbade LP, Lastória S, де Алмейда Ролло H, Stolf HO. Социально-демографическое, клиническое исследование пациентов с венозной язвой. Инт Дж Дерматол . 2005. 44 (12): 989–992.
31. Аузский О., Ланская В, Пита Дж, Розтоцил К. Связь между симптомами хронического заболевания вен нижних конечностей и факторами риска сердечно-сосудистых заболеваний у женщин среднего возраста. Инт Ангиол . 2011. 30 (4): 335–341.
32. Нельсон Э.А., Мани Р., Томас К, Воуден К. Прерывистая пневматическая компрессия для лечения венозных язв голеней. Кокрановская база данных Syst Rev . 2011; (2): CD001899.
33. Pittler MH, Эрнст Э. Экстракт семян конского каштана при хронической венозной недостаточности. Кокрановская база данных Syst Rev . 2012; (11): CD003230.
34. Diehm C, Trampisch HJ, Ланге S, Шмидт К.Сравнение компрессионных чулок для ног и пероральной терапии экстрактом семян конского каштана у пациентов с хронической венозной недостаточностью. Ланцет . 1996. 347 (8997): 292–294.
35. Фитцпатрик Т.Б., Вольф К., Джонсон Р.А., Суурмонд Р., ред. Хроническая венозная недостаточность. В: Атлас цветов и синопсис клинической дерматологии Фитцпатрика. 5-е изд. Нью-Йорк, штат Нью-Йорк: Макгроу-Хилл; 2005: 475–479.
36. Фитцпатрик Т.Б., Вольф К., Джонсон Р.А., Суурмонд Р., ред. Атопический дерматит.В: Атлас цветов и синопсис клинической дерматологии Фитцпатрика. 5-е изд. Нью-Йорк, штат Нью-Йорк: Макгроу-Хилл; 2005: 33–38.
37. Станишич М.Г., Габриэль М, Павлачик К. Интенсивное противоотечное лечение восстанавливает трудоспособность у больных с запущенными формами первичной и вторичной лимфатической отеков нижних конечностей. Флебология . 2012. 27 (7): 347–351.
38. Барсук С, Престон Н, Видящие К, Мортимер П. Физиотерапия для уменьшения и контроля лимфатического отека конечностей. Кокрановская база данных Syst Rev . 2004; (4): CD003141.
39. Адамс К.Э., Расмуссен JC, Дарн С, и другие. Прямое свидетельство улучшения лимфатической функции после лечения лимфедемы передовыми пневматическими компрессионными устройствами. Биомед Опт Экспресс . 2010. 1 (1): 114–125.
40. Риднер Ш., МакМахон Э, Дитрих М.С., Хой С. Лечение лимфедемы в домашних условиях у пациентов с лимфедемой, связанной с раком, или лимфедемой, не связанной с раком. Онкол Нурс Форум . 2008. 35 (4): 671–680.
41. Кольбач Д.Н., Sandbrink MW, Хамуляк К, Neumann HA, Prins MH. Немедикаментозные меры профилактики посттромботического синдрома. Кокрановская база данных Syst Rev . 2004; (1): CD004174.
42. Kahn SR. Посттромботический синдром после тромбоза глубоких вен: факторы риска, профилактика и варианты лечения. Clin Adv Hematol Oncol . 2009. 7 (7): 433–435.
43. Прандони П., Kahn SR. Посттромботический синдром: распространенность, прогноз и необходимость прогресса. Br J Haematol . 2009. 145 (3): 286–295.
44. Энден Т., Хейг Y, Kløw NE, и другие. Отдаленный результат после дополнительного катетер-направленного тромболизиса по сравнению со стандартным лечением острого тромбоза подвздошно-бедренной глубоких вен (исследование CaVenT): рандомизированное контролируемое исследование. Ланцет . 2012. 379 (9810): 31–38.
45. Makani H, Бангалор S, Ромеро Дж, Вевер-Пинзон О, Messerli FH. Влияние блокады ренин-ангиотензиновой системы на периферические отеки, связанные с блокаторами кальциевых каналов. Ам Дж. Мед . 2011. 124 (2): 128–135.
46. Макани Н, Бангалор S, Ромеро Дж, и другие. Периферический отек, связанный с блокаторами кальциевых каналов: частота и частота отмены — метаанализ рандомизированных исследований. Дж Гипертенз .2011. 29 (7): 1270–1280.
47. Биркляйн Ф. Рефлекторная симпатическая дистрофия. Дж. Нейрол . 2005. 252 (2): 131–138.
48. Бланкфилд Р.П., Ахмед М, Zyzanski SJ. Влияние постоянного положительного давления в дыхательных путях на отек у пациентов с синдромом обструктивного апноэ во сне. Сон Мед . 2004. 5 (6): 589–592.
Подход к отеку ног неясной этиологии
Дифференциальный диагноз отека представлен в таблицах 1–3.На рисунках 1–5 представлен алгоритм диагностической оценки.
История
Ключевые элементы истории включают
Какова продолжительность отека (острый [<72 часов] по сравнению с хроническим)? Если начало острое, следует серьезно подумать о тромбозе глубоких вен.6,9–11 Обычно цитируется 72-часовое ограничение9,11, но оно является произвольным и недостаточно подтверждено доказательствами. Тромбоз глубоких вен следует рассматривать у пациентов, поступивших через 72 часа с согласованными результатами.
Отек болезненный? Тромбоз глубоких вен и рефлекторная симпатическая дистрофия обычно болезненны.10,12 Хроническая венозная недостаточность может вызвать слабую боль. Лимфедема обычно безболезненна.9,10,12–15
Какие лекарства принимаются? Блокаторы кальциевых каналов, преднизон и противовоспалительные препараты являются частыми причинами отека ног.9,14,16,17 Другие препараты, которые могут вызывать отек, перечислены в таблице 4.
Есть ли в анамнезе системные заболевания (болезнь сердца, печени или почек)?
Имеются ли в анамнезе новообразования таза / брюшной полости или облучение ?
Улучшается ли отек за ночь ? Венозный отек с большей вероятностью пройдет за ночь, чем лимфедема.13
Соответствует ли история апноэ сна ? Апноэ во сне может вызвать легочную гипертензию, которая является частой причиной отека ног.4 Результаты, которые могут усилить подозрение на апноэ во сне, включают громкий храп или апноэ, отмеченные партнером по сну, дневную сонливость или окружность шеи> 17 дюймов.
Лекарства, которые могут вызвать отек ног9,12,14,16,17
Физикальное обследование
Ключевые элементы медицинского осмотра включают
Индекс массы тела.Ожирение связано с апноэ во сне и венозной недостаточностью.18–20
Распространение отека: односторонний отек ног обычно возникает из-за местной причины, такой как тромбоз глубоких вен, венозная недостаточность или лимфедема. Двусторонний отек может быть вызван местной причиной или системным заболеванием, например сердечной недостаточностью или заболеванием почек. Генерализованный отек вызван системным заболеванием. Тыльная поверхность стопы не подвержена липидеме, но значительно вовлечена в лимфедему.8
Болезненность: тромбоз глубоких вен и липидема часто бывают болезненными. Лимфедема обычно безболезненна.
Питтинг: тромбоз глубоких вен, венозная недостаточность и ранняя лимфедема, обычно ямка. Микседема и прогрессирующая фиброзная форма лимфедемы обычно не проходят. 9,12,14,21
Варикозное расширение вен: варикозное расширение вен ног часто присутствует у пациентов с хронической венозной недостаточностью, но венозная недостаточность может возникать и без варикозного расширения вен.10
Признак Капоши-Штеммера: невозможность защемить кожную складку на тыльной стороне стопы у основания второго пальца стопы является признаком лимфедемы 15,22
Изменения кожи: бородавчатая текстура ( гиперкератоз) с папилломатозом и мускулистое уплотнение характерны для хронической лимфедемы.9,14 Коричневые отложения гемосидерина на голенях и лодыжках соответствуют венозной недостаточности. Рефлекторная симпатическая дистрофия изначально приводит к теплой нежной коже с повышенным потоотделением.Позже кожа становится тонкой, блестящей и прохладной. В хронической стадии кожа становится атрофичной и сухой с сгибательными контрактурами.
Признаки системного заболевания: признаки сердечной недостаточности (особенно вздутие яремных вен и трещины в легких) и заболеваний печени (асцит, гемангиомы пауков и желтуха) могут быть полезны для выявления системной причины.
Диагностические исследования
Лабораторные исследования
Большинство пациентов старше 50 лет с отеком ног имеют венозную недостаточность, но если этиология неясна, короткий список лабораторных тестов поможет исключить системное заболевание: общий анализ крови, анализ мочи, электролиты, креатинин, сахар в крови, тиреотропный гормон и альбумин.Уровень сывороточного альбумина ниже 2 г / дл часто приводит к отеку и может быть вызван заболеванием печени, нефротическим синдромом или энтеропатией с потерей белка.14 В зависимости от клинической картины показаны дополнительные тесты:
Пациенты, у которых может быть кардиологической этиологии должен иметь электрокардиограмму, эхокардиограмму и рентгенограмму грудной клетки. Пациенты с одышкой должны пройти определение натрийуретического пептида головного мозга (BNP) для выявления сердечной недостаточности. BNP наиболее полезен для исключения (а не устранения) сердечной недостаточности, потому что чувствительность высока (90%).23
Идиопатический отек может быть диагностирован у молодых женщин без дальнейшего тестирования, если нет оснований подозревать другую этиологию на основании анамнеза и физического обследования.5 Однако были описаны тесты для подтверждения идиопатического отека, которые могут быть полезны при тяжелые случаи (Таблица 5) 12,24
У пациентов с острым отеком (<72 часов) нормальный D-димер по существу исключает тромбоз глубоких вен, если клиническое подозрение низкое из-за ложноотрицательного D- димеры редки.25–27 Тем не менее, за повышенным уровнем D-димера следует проводить допплеровское исследование, поскольку ложноположительные D-димеры являются обычным явлением. 28 Различия между лабораторными анализами были проблематичными, но недавний систематический обзор рекомендовал быстрый количественный ИФА как наиболее эффективный. полезный тест.25
Пациенты с возможным нефротическим синдромом должны иметь сывороточные липиды в дополнение к основным лабораторным исследованиям, перечисленным выше.
Тесты на идиопатический отек12,30,31,52
Визуализирующие исследования
Пациентам старше 45 лет с отеком неясной этиологии необходимо пройти эхокардиограмму, чтобы исключить легочную гипертензию.4 Лимфосцинтиграфия может помочь отличить лимфедему от венозного отека и определить причину лимфедемы. Лимфосцинтиграфия выполняется путем введения радиоактивного индикатора в первое пространство паутины и мониторинга лимфатического потока с помощью гамма-камеры.13
Распространенные причины отека ног
Венозная недостаточность
Венозная недостаточность характеризуется хроническим точечным отеком, часто связанным с коричневым гемосидерином. кожные отложения на голенях. Кожные изменения могут прогрессировать до дерматита и язвы, которые обычно возникают на медиальных малеолах.Другие распространенные симптомы включают варикозное расширение вен и ожирение. У большинства пациентов симптомы отсутствуют, но может возникать ощущение боли или тяжести.2 Диагноз обычно ставится клинически, но может быть подтвержден с помощью допплеровского исследования.2,29 Хотя считается, что хроническая венозная недостаточность является следствием перенесенного ранее тромбоза глубоких вен, только одна треть. пациентов предоставят этот анамнез2. «Зависимый отек» — это вариант венозной недостаточности и часто возникает у пациентов после инсульта, которые длительное время сидят в инвалидных колясках.
Сердечная недостаточность
Пациенты с застойной сердечной недостаточностью жалуются на одышку, зависимые отеки и утомляемость. При физикальном осмотре у них может быть повышенное давление в яремной вене, базилярные хрипы при аускультации грудной клетки, ритм галопа и точечный отек. В одном исследовании было обнаружено, что BNP помогает диагностировать сердечную недостаточность у пациентов с одышкой.23 Используя пороговое значение 100 пг / мл, этот тест имел чувствительность 90% и специфичность 76% по сравнению с клиническим диагнозом на 2 человека. независимые кардиологи.23
Легочная гипертензия
Легочная гипертензия обычно возникает в результате апноэ во сне, не считается причиной отеков, 4 и может быть диагностирована с помощью эхокардиографии. Другие причины легочной гипертензии включают левую сердечную недостаточность и хронические заболевания легких. В исследовании пациентов первичной медико-санитарной помощи Бланкфилд и его коллеги4 получили эхокардиограммы 45 пациентов с отеком. Первоначальным клиническим впечатлением у 71% этих пациентов была венозная недостаточность. Однако окончательным впечатлением была легочная гипертензия (> 40 мм рт. Ст.) У 20% и «пограничная легочная гипертензия» (от 31 до 40 мм рт. Ст.) У 22%.Только у 22% пациентов была выявлена венозная недостаточность. Это исследование не было разработано для определения того, была ли пограничная легочная гипертензия основной причиной отека или просто случайной находкой. Лечение апноэ во сне может уменьшить отек ног, возникающий в результате легочной гипертензии, но это также неизвестно. Учитывая эти неопределенности, мы рекомендуем эхокардиограмму пациентам с риском легочной гипертензии и пациентам старше 45 лет с отеком ног неясной этиологии.
Лекарства
Лекарства, которые могут вызывать отек, перечислены в таблице 4. Чаще всего используются блокаторы кальциевых каналов и нестероидные противовоспалительные препараты (НПВП ).14 Частота отеков у пациентов, принимающих НПВП, составляет примерно 5% 17. У 50% пациентов, принимающих блокаторы кальциевых каналов, развивается отек.13 Дигидропиридины (амлодипин, нифедипин) могут с большей вероятностью вызывать отек, чем фенилалкиламины (верапамил) или бензотиазепины (дилтиазем) .14
Идиопатический отек
Идиопатический отек возникает только при менструации. женщины и чаще всего встречается в возрасте от 20 до 30 лет.Синонимы включают отек задержки жидкости, ортостатический отек, циклический отек и периодический отек. Однако симптомы сохраняются на протяжении всего менструального цикла, и идиопатический отек следует отличать от предменструального отека. Идиопатический отек приводит к патологической задержке жидкости в вертикальном положении, и женщины обычно отмечают прибавку в весе> 1,4 кг в течение дня.30 Однако прибавка в весе может составлять всего 0,7 кг.31 Пациенты часто жалуются на лицо и руки. отек в дополнение к отеку ног.31 Доступно несколько подтверждающих тестов (таблица 5), но диагноз обычно ставится клинически после исключения системного заболевания на основании анамнеза и физикального обследования.31 Подтверждающие тесты в таблице 5 показаны только при наличии значительных сомнений в диагнозе. Ожирение и депрессия могут быть связаны с этим синдромом, и злоупотребление диуретиками является обычным явлением14.
Лимфедема
Первичная лимфедема — редкое заболевание, которое в зависимости от возраста подразделяется на 3 типа.21
Врожденная лимфедема может присутствовать при рождении или проявляться к 2 годам. Семейная форма врожденной лимфедемы — аутосомно-доминантное заболевание, известное как болезнь Милроя.
Lymphedema praecox , наиболее распространенная форма первичной лимфедемы, возникает в возрасте от 2 до 35 лет и имеет соотношение женщин и мужчин 10: 1. Ранняя лимфедема обычно носит односторонний характер и у большинства пациентов ограничивается стопой и икрой. 32 Семейная форма ранней лимфедемы — аутосомно-доминантное заболевание, известное как болезнь Мейге.
Поздняя лимфедема появляется после 35 лет.
Вторичная лимфедема встречается гораздо чаще, чем первичная, и причина обычно очевидна из анамнеза. Наиболее частыми причинами лимфедемы ног являются опухоль (например, лимфома, рак предстательной железы, рак яичников), хирургическое вмешательство с участием лимфатических узлов, лучевая терапия и инфекции (бактериальная инфекция или филяриатоз) .21 Хроническую лимфедему обычно отличают от венозного отека на основе характерной кожи. изменения, отсутствие питтинга и наличие побуждающей причины в анамнезе.Кожа утолщается и темнеет, и на ней могут появиться множественные выступы, называемые лимфостатическим веррукозом.9. Тыльная поверхность стопы поражена заметно и может иметь квадратную форму. Обследующий не может ущипнуть складку кожи на дорсальной стороне основания второго пальца стопы (признак Капоши-Штеммера) .12,14,22 Однако раннюю лимфедему бывает трудно отличить от венозного отека, поскольку в и то и другое, а кожные изменения отсутствуют на ранних этапах курса. Если клинически невозможно различить раннюю лимфедему и венозный отек, может быть показана лимфосцинтиграфия.33 Однако это различие не всегда возможно, потому что хроническая венозная недостаточность может привести к вторичной лимфедеме с аномально задержкой лимфодренажа на лимфосцинтиграмме. обесцвечиваться. Тем не менее, это проявление может быть более незаметным с легким, безболезненным, асимметричным отеком. Физикальное обследование часто ненадежно, и пациенты с острым отеком обычно требуют дальнейшего обследования, которое может включать определение D-димера и допплеровское исследование (Рисунки 1–5).Факторы риска тромбоза глубоких вен включают рак, иммобилизацию (особенно после операции или травмы) и состояние гиперкоагуляции.
Ожирение
Ожирение само по себе не вызывает отек ног, но ожирение может привести ко многим другим причинам, таким как хроническая венозная недостаточность, лимфедема, идиопатический отек и синдром обструктивного апноэ во сне.
Предменструальный отек
Большинство женщин испытывают предменструальный отек и прибавляют в весе. Отек обычно носит генерализованный характер, возникает за несколько дней до начала менструации и проходит во время диуреза, который возникает с началом менструации.Этиология плохо изучена.35
Беременность
Повышенное венозное давление в результате увеличения матки в ближайшем будущем обычно приводит к отеку нижних конечностей и варикозному расширению вен. Отек обычно присутствует у пациентов с преэклампсией, но больше не считается фактором при постановке диагноза.36
Отек нижних конечностей | причины | диагностика | лечение | профилактика
Автор: Medicover Hospitals / 29 марта 2021 г. Главная | симптомы | отек нижних конечностейКонтекст статьи:
- Что такое отек нижних конечностей?
- Причины
- Диагностика
- Лечение
- Когда посетить врача?
- Профилактика
- Часто задаваемые вопросы
Что такое отек нижних конечностей?
Причины:
- Избыточный вес: Избыточная масса тела может ухудшить кровообращение, вызывая скопление жидкости в ступнях, ногах и лодыжках.
- Стоять или сидеть в течение длительного времени: Когда мышцы бездействуют, они не могут перекачивать биологические жидкости к сердцу.Задержка воды и крови может вызвать отек ног.
Другие возможные причины:
- Естественные гормональные изменения: Колебания уровней эстрогена и прогестерона могут снизить кровообращение в ногах и привести к отеку. Эти изменения уровня гормонов могут происходить во время беременности и менструального цикла женщины.
- Сгусток крови в ноге: Сгусток крови — это группа крови, которая находится в твердом состоянии. Когда сгусток крови образуется в вене на ноге, это может повлиять на кровоток и вызвать отек и дискомфорт.
- Травма или инфекция: Травма или инфекция, поражающая стопу, ногу или лодыжку, вызывает усиление кровотока в этой области. Это представляет собой опухоль.
- Перикардит: Это длительное воспаление перикарда, который представляет собой мешкообразную оболочку, окружающую сердце. Заболевание вызывает проблемы с дыханием и значительные хронические отеки ног и лодыжек.
- Лимфедема: Лимфедема, также называемая лимфатической обструкцией, вызывает блокировку лимфатического потока.Эта система состоит из лимфатических узлов и кровеносных сосудов, которые помогают транспортировать жидкость по телу. Закупорка лимфатической системы вызывает набухание тканей жидкостью, вызывая отек рук и ног.
- Преэклампсия: Во время беременности это заболевание вызывает повышение артериального давления. Повышенное кровяное давление может привести к нарушению кровообращения и отекам на лице, руках и ногах.
- Цирроз: Означает тяжелое рубцевание печени, которое часто вызывается злоупотреблением алкоголем или инфекцией (гепатит B или C).Причиной этого заболевания может быть высокое кровяное давление и плохое кровообращение в ступнях, ногах и лодыжках.
Диагноз:
- 1. Анализы крови, включая анализ крови, исследования функции почек и печени, а также определение уровня электролитов в различных органах
- 2. Рентген для просмотра костей и других тканей.
- 3. Ультразвук для исследования легких, сосудов и тканей
- 4.Электрокардиограмма для оценки функции сердца
- 5. Ваш врач обычно прописывает домашний уход, если ваш отек вызван привычным образом жизни или незначительной травмой. Если ваш отек является результатом какого-либо основного состояния здоровья, ваш врач сначала попытается вылечить это конкретное состояние.
Лечение:
- Поднимайте ноги, когда ложитесь.Ваши ноги должны быть приподняты, чтобы они были выше вашего сердца. Вы можете положить подушку под ноги, чтобы им было удобнее.
- Сохраняйте здоровье и сосредоточьтесь на раздвинутых и подвижных ногах.
- Уменьшите потребление соли, это может уменьшить количество жидкости, которая может скапливаться в ваших ногах.
- Не носите подвязки и другую ограничивающую одежду на бедрах.
- Поддерживайте здоровую массу тела.
- Носите поддерживающие или компрессионные чулки.
- Вставайте или двигайтесь не реже одного раза в час, особенно если вы сидите или стоите длительное время.
Когда посетить врача?
- Отек ноги, возникший внезапно без видимой причины
- Отек ноги после травмы.
- Болезненная опухоль на одной ноге, сопровождающаяся холодной бледной кожей.
- Отек, сопровождающийся волдырями или покраснением.
- Отек усиливается, особенно если у вас в анамнезе есть болезни сердца или почек.
- Отек ног, сопровождающийся вздутием живота, особенно если у вас в анамнезе имеется заболевание печени.
- Отек вместе с лихорадкой
- Внезапный или сильный отек, если вы беременны; может быть признаком осложнения под названием преэклампсия
- Хронический отек ног, который не проходит домашними средствами
Профилактика:
- Регулярно выполняйте физические упражнения, чтобы поддерживать хорошее кровообращение. Для взрослых в возрасте от 18 до 64 лет надежный источник Всемирной организации здравоохранения рекомендует 150 минут упражнений средней интенсивности или 75 минут упражнений высокой интенсивности в неделю.
- Не сидите и не стойте в течение длительного времени. Обязательно вставайте или периодически двигайтесь, если вы сидите или остаетесь неподвижным в течение длительного времени.
- Отрегулируйте потребление соли. «Диетические рекомендации для американцев», надежный источник, рекомендуют взрослым потреблять не более 2300 миллиграммов соли в день.
Часто задаваемые вопросы:
- Положите ноги на подушки, чтобы приподнять их над сердцем в положении лежа
- Упражнение для ног
- Соблюдайте диету с низким содержанием соли, которая может уменьшить накопление жидкости и вздутие живота
- Делайте регулярные перерывы во время вождения, чтобы стоять и ходить
Цитаты:
Дифференциальная диагностика, исследование и современное лечение лимфедемы нижних конечностей | Радиология | JAMA Surgery
Гипотеза Причины и лечение лимфедемы нижних конечностей у населения западных стран отличаются от таковых в развивающихся странах.
Объектив Ознакомиться с дифференциальным диагнозом, методами исследования и доступными методами лечения лимфедемы нижних конечностей на Западе.
Источник данных Поиск в PubMed проводился с 1980 по 2002 год по ключевому слову «лимфедема». Были проанализированы только аннотации на английском языке и человеческие предметы, и только те статьи, которые касались лимфедемы нижних конечностей, были подвергнуты дополнительному анализу. Остальные статьи были извлечены из перекрестных ссылок.
Результаты Первоначально были изучены четыреста двадцать пять обзорных статей, касающихся лимфедемы. В этом обзоре обобщены результаты соответствующих статей, а также наша собственная практика лечения лимфедемы.
Выводы Обычный дифференциальный диагноз у западных пациентов с отеком нижних конечностей — вторичная лимфедема, заболевание вен, липедема и побочная реакция на операцию на ипсилатеральной конечности. Лимфедему можно подтвердить с помощью лимфосцинтиграммы, компьютерной томографии, магнитно-резонансной томографии или УЗИ.Лимфатическая анатомия демонстрируется с помощью лимфосцинтиграфии, которая особенно показана, если рассматривается хирургическое вмешательство. Выбор лечения лимфедемы является междисциплинарным. В первую очередь следует начать комбинированную физиотерапию (полная деконгестивная терапия) с возможностью хирургического вмешательства в небольшом количестве случаев.
ЛИМФЕДЕМА — это опухоль части тела из-за нарушения локально-регионарного лимфодренажа. Это приводит к увеличению интерстициального объема вследствие скопления тканевой (лимфатической) жидкости.Чаще всего встречается в нижних конечностях (80% случаев), но также может возникать на руках, лице, туловище и наружных половых органах. 1
Лимфедема — важный дифференциальный диагноз при отеке нижних конечностей, для которого доступны различные исследования и варианты лечения. В этом обзоре мы рассмотрим распространенные причины отека нижних конечностей и их клинические особенности, исследования, использованные для исключения нелимфедематозных причин, а также текущие методы лечения лимфедемы у населения западных стран.Филяриоз, наиболее распространенная причина во всем мире, и лечение постмастэктомической лимфедемы не обсуждаются, хотя общие принципы применимы к обоим этим состояниям.
Поиск в PubMed проводился за 1980–2002 годы по ключевому слову «лимфедема». Были изучены все отрывки, и только статьи, посвященные лимфедемой нижних конечностей, подверглись дальнейшему изучению. Остальные статьи были извлечены путем перекрестных ссылок.
Опухание ноги может быть вызвано местными или системными причинами.Системные причины включают застойную сердечную недостаточность, почечную недостаточность, гипоальбуминемию и нефропатию с потерей белка. К местным причинам относятся первичная и вторичная лимфедема, 2 -8 липедема, 2 , 4 , 5,9 -12 тромбоз глубоких вен (ТГВ) и хроническое заболевание вен, 2 — 5,7 , 8 послеоперационные осложнения после ипсилатеральной хирургии, 3 , 13 -17 целлюлит, 4 , 8 , 18 киста Бейкера 13 , 18 и циклическая 19 и идиопатический отек. 5 , 7 У детей опухоль нижних конечностей ассоциируется с артритом, но основной механизм этой ассоциации неизвестен. 20
Это вызвано врожденной аномалией или дисфункцией лимфатической системы и может быть дополнительно классифицировано в зависимости от возраста при первоначальном обследовании. Врожденная форма выявляется при рождении или на первом году жизни и может быть спорадической или семейной.Семейная форма, известная как болезнь Милроя, встречается редко. 21 Считается, что это результат аутосомного наследования одного гена. 22 Ранняя лимфедема начинается в возрасте от 1 до 35 лет. 6 Поздняя лимфедема начинается после 35 лет. 6
Самым распространенным из них является сорт прекокс. Первичная лимфедема чаще встречается у женщин, особенно ранняя лимфедема, начало которой особенно характерно для менархе. 23 Симптомы могут быть связаны с незначительной травмой, 24 свидетельствует о том, что аномальные лимфатические узлы справились при нормальных обстоятельствах, но не могут справиться с увеличением тканевой жидкости.
В качестве альтернативы первичная лимфедема может быть классифицирована в соответствии с патологией, обнаруженной в лимфатических сосудах. Таким образом, он может быть апластическим, гипопластическим или гиперпластическим. Эти термины предполагают нарушение развития лимфатической системы. Хотя это верно для врожденной лимфедемы, случаи более поздней первичной лимфедемы могут быть связаны с приобретенными аномалиями.Трудно доказать, существовали ли аномальные лимфатические узлы, обнаруженные при обследовании этих пациентов, в одном и том же состоянии с момента рождения. Брауз и Стюарт выступили за новую систему классификации, которая избавляется от этих терминов. 25
Первичную гипопластическую лимфедему можно подразделить на проксимальную и дистальную гипоплазию. Наиболее частая форма первичной лимфедемы — дистальная гипоплазия. Он протекает мягче, часто двусторонний, и симптомы ограничиваются областью ниже колена. 24 Неудивительно, что проксимальная болезнь вызывает более серьезные симптомы с отеком всей конечности. У пациентов с первичной гиперпластической лимфедемой увеличивается количество и размер лимфатических сосудов. Он необычен тем, что имеет преобладание мужчин и чаще носит семейный характер. 26 Иногда наблюдается связь с другими врожденными аномалиями. 26 У таких пациентов грудной проток может отсутствовать или иметь аномалию. 26
Это отек, вызванный уменьшением лимфотока по приобретенной причине.Причины вторичной лимфедемы включают травмы, 4 , 5,7 рецидивирующую инфекцию, 4 , 5,7 и злокачественные новообразования, включая метастатическое заболевание. 5 , 27 -29 В развитых странах наиболее частой причиной вторичной лимфедемы является злокачественное новообразование (в том числе вызванное лечением рака). Лимфедема распространена в развивающихся странах вследствие заражения паразитарной нематодой Wuscheria bancrofti (также известной как филяриатоз), что делает ее наиболее частой причиной лимфедемы во всем мире.
Лимфедема может быть вызвана только хирургическим вмешательством, так как лимфатические сосуды обладают прекрасными регенеративными способностями. Некоторые исследования показали значительное лимфатическое повреждение более чем у 60% пациентов, перенесших операцию на варикозном расширении вен. 30 Лимфедема возникает редко после операции на варикозном расширении вен, но пациенты должны быть обследованы перед операцией, поскольку удаление вен может значительно усугубить легкую лимфедему. Было показано, что у пациентов с заболеваниями вен нарушен лимфодренаж. 31
Даже после радикального иссечения лимфатических узлов по поводу злокачественных новообразований лимфедема не всегда возникает. Когда это действительно происходит, это часто является поздним осложнением. Причины этого позднего развития неясны, но постулируется постепенный отказ дистальных лимфатических сосудов, которые должны «качать» лимфу под большим давлением через поврежденные проксимальные протоки. Пересеченные лимфатические сосуды будут восстанавливаться после процедур по удалению узлов. Однако в сочетании с лучевой терапией риск лимфедемы выше, поскольку фиброзное рубцевание снижает рост протоков. 32
Рецидивирующий целлюлит может осложнить венозное заболевание нижних конечностей, усугубляя отек при венозной гипертензии и затрудняя лечение венозных язв, поскольку через язвы выделяется лимфа. Общие причины лимфедемы показаны на Рисунке 1.
Клинические особенности отека конечностей
Обсуждаются клинические признаки распространенных причин отека нижних конечностей, что позволяет провести дифференциальный диагноз и провести соответствующие исследования.
Лимфедема встречается у обоих полов, хотя женщины обследуются на это заболевание чаще, чем мужчины. 5 Это можно увидеть в любом возрасте, как уже отмечалось, и две трети случаев являются односторонними. 5 Первоначально поражается дистальная часть голени, позже происходит разгибание проксимального отдела. Ноги не щадят. Пациенты с полным отсутствием лимфатических сосудов в анамнезе имеют длительный отек, в то время как пациенты с нарушением лимфатических сосудов имеют более короткий анамнез. 18
Первым симптомом обычно является безболезненный отек. Также пациент может жаловаться на чувство тяжести в конечности, особенно в конце дня и в жаркую погоду. Симптомы могут меняться в течение менструального цикла. 33
При первичном осмотре опухоль выглядит как точечный отек, но со временем фиброз подкожных тканей вызывает классические признаки отсутствия ямок. 34 Распределение асимметрично, пациенты имеют положительный симптом Штеммера (невозможность защемить кожу тыльной стороны второго пальца стопы большим и указательным пальцами). 12 На ранней стадии заболевания отек может распространяться проксимально (или дистально), но это нечасто после первого года. Однако радиальное увеличение обычно прогрессирует, если не назначено лечение. 24 Со временем на пораженной области видны изменения кожи; кожа становится толще (гиперкератоз) и грубее (папилломатоз), тургор кожи увеличивается 34 , 35 (рис. 2). В тяжелых случаях кожа может разрушиться, и лимфа будет сочиться через любые разрывы кожи.Это затрудняет заживление и приводит к повышенному риску заражения. Часто встречаются рецидивирующие инфекции, целлюлит и лимфангит. К сожалению, это может привести к дальнейшему ухудшению лимфодренажа, что приведет к возникновению порочного круга инфекции и усугублению отека.
Лимфангиосаркома — редкое позднее осложнение лимфедемы. 34 Это было первоначально описано в лимфедематозной группе пациентов после радикальной мастэктомии (синдром Стюарта Тревеса 36 ), но также было описано у пациентов с болезнью Милроя. 37 По-видимому, это более раннее осложнение после радикальной мастэктомии, чем у пациентов с врожденной лимфедемой (в среднем, 10 и 38 лет после постановки диагноза). 38 Лечение — это первичная лучевая терапия, при которой хирургическое вмешательство предназначено только для пациентов с дискретным неметастатическим заболеванием.
Клинические признаки липедемы (также известной как липоматоз голени) включают ранний возраст начала, женскую исключительность и положительный семейный анамнез у некоторых пациентов. 11 , 12 Клинические признаки включают эластичное симметричное увеличение обеих ног с сохранением стопы, 11 , 12 так называемые «бедра верховой части ягодиц» и «ножки печной трубы», 39 гипотермия кожа, отрицательный признак Штеммера и изменения подошвенного положения. 10 , 12 Потеря веса не влияет на внешний вид ног. 12
ТГВ и хроническое венозное заболевание
Тромбоз глубоких вен приводит к обструкции венозного кровотока, в основном в подошвенном сплетении.Таким образом, клиническая картина — это опухший, теплый и болезненный теленок. Возникающий в результате отек имеет питтинговую природу и обычно намного мягче, чем при установленной лимфедеме. Часто существуют основные факторы риска, такие как недавняя операция или неподвижность, злокачественное новообразование, предшествующий длительный перелет или тромбофилия. Диагноз подтверждается дуплексным сканированием или венографией. Лечение проводится антикоагулянтами. 40
Одно из отдаленных последствий ТГВ — постфлебитический синдром.Здесь возникает рефлюкс в глубоких венах или недостаточность глубоких вен, что приводит к хроническому отеку конечности, липодерматосклерозу и варикозному расширению вен, а в тяжелых случаях — к венозным изъязвлениям. Только по клиническим причинам это может быть труднее отличить от лимфедемы, и могут потребоваться дальнейшие исследования, как описано ниже в этой статье. 40
Послеоперационный отек (преимущественно после реконструкции артерии)
Частота периферических отеков после артериальной реконструкции высока, особенно если процедура представляет собой бедренно-подколенное шунтирование. 41 Если опухоль значительная (увеличение диаметра> 4,5 см), она, скорее всего, связана с тромбозом большеберцовых или подколенных вен. 42 После реконструкции артерии может наблюдаться нарушение лимфатического дренажа или лимфатический разрыв, вторичный по отношению к хирургическому рассечению бедра и подколенной области. 14 , 15,17 , 41 Отек может сохраняться до 3 месяцев.
Исследование отека конечностей
Основной причиной исследования является не только подтверждение диагноза, но и исключение потенциально летального состояния, такого как ТГВ.Необходимо общее обследование для исключения медицинских причин, например, сердечной недостаточности. Простой биохимический анализ сыворотки должен исключить печеночную или почечную недостаточность, а анализ мочи должен исключить любую нефропатию с потерей белка.
Контралатеральная нога может использоваться, чтобы оценить, действительно ли пораженная нога опухла. Однако болезнь сама может поражать обе стороны, или же здоровая нога раньше могла быть больше, чем больная нога.Leg-O-Meter (François Zuccarelli, MD, Hôpital St-Michel, Service de Chirurgie Vasculaire, Départment de Phlébologie et d’Angeiologie, Париж, Франция) предназначен для измерения окружности лодыжки или голени. 43 Он отличается высокой надежностью между наблюдателями и прост в использовании. Он в основном использовался для оценки отека ног, связанного с заболеванием вен, и до сих пор не был подтвержден при лимфедеме. Обычная рулетка позволит оценить опухоль относительно контралатеральной ноги, но это ненадежный метод.
Объем вытеснения воды, хотя он обычно не используется, измеряет объем ноги 44 и является более точным, чем вычисление объема ноги по окружным измерениям с помощью рулетки. 45 При лимфедеме тоничность ткани (степень сопротивления ткани механическому сжатию) либо выше, либо ниже по сравнению с безотечной ногой. 46 Измерение тонометрии тканей более полезно для оценки реакции на лечение, чем для первоначальной оценки заболевания.Биоэлектрический импеданс успешно использовался для оценки отека у пациентов с постмастэктомической лимфедемой, но еще не оценивался на предмет отека ног. 47
Наконец, Cesarone и его коллеги 48 разработали тестер отеков. Это включает в себя наложение пластиковой пластины с выступами или отверстиями на опухшую область, приложение давления и измерение нанесенных отметок. Он может позволить различать первичную и вторичную лимфедему, хотя в настоящее время рекомендуется только в качестве инструмента скрининга.
До того, как лимфосцинтиграфия стала золотым стандартом, это была основная техника, используемая для визуализации лимфатических сосудов. Он включает прямую канюляцию лимфатических сосудов через разрез кожи и может привести к инфекции, местному воспалению и фиброзу. Это технически сложный, болезненный и трудоемкий процесс с повышенным риском реакций гиперчувствительности и эмболии. 49 В качестве диагностического инструмента от этого метода в значительной степени отказались.Тем не менее, это по-прежнему полезно, если необходимо предпринять оперативное вмешательство (например, процедуру обходного анастомоза). 50
Этот метод был впервые представлен в 1953 году и в настоящее время является золотым стандартом для оценки лимфатических сосудов. Используемый радиоактивно меченый белок обычно представляет собой меченный технецием Tc 99m коллоид, включая сурьму, серу 4 , 5,7 , 10 , 51 и альбумин. 15 , 18 , 52 , 53 Позволяет измерять лимфатическую функцию, движение лимфы, лимфодренаж и реакцию на лечение 51 , 54
Чтобы помочь в измерении лимфотока, пациенту следует принять пероральную дозу гептаминола аденозинфосфата для увеличения лимфатического потока. 55 Чувствительность лимфосцинтиграммы составляет от 73% до 97%, а специфичность — 100%. 4 , 56 , 57 Лимфосцинтиграммы может быть достаточно, если предполагается какая-либо процедура обходного анастомоза, но некоторым пациентам может также потребоваться контрастная лимфангиограмма, чтобы полностью прояснить лимфатическую анатомию. 50 , 58
Время, в течение которого визуализируются лимфатические сосуды, не менее важно. Если лимфатические сосуды не визуализируются в течение первого часа после инъекции изотопа, диагноз может быть пропущен. 4 У некоторых пациентов 1-часовое изображение может показать нормальные лимфатические сосуды, в то время как только отсроченные снимки (2-24 часа после инъекции) могут показать истинное отклонение. 8 , 9 В одной серии 32% пациентов имели бы нормальные результаты лимфосцинтиграммы, если бы рассматривался только 1-часовой фильм. Другие методы, улучшающие обнаружение лимфатической аномалии, включают обработку сжатых изображений с использованием модифицированной шкалы Клейнханса и кривых временной активности. 5 , 59 , 60
Только лимфосцинтиграфия может исключить лимфедему как причину отека конечностей примерно у одной трети пациентов. 5 , 52 Лимфосцинтиграмма также позволяет различать лимфедему и отек венозного происхождения. 8 У пациентов с венозными язвами нижних конечностей лимфосцинтиграфия выявляет значительно меньший отток лимфы как в пораженной, так и в неязвенной ноге по сравнению с контрольной группой. 51 Он также ниже у пациентов с варикозным расширением вен, особенно при недостаточности глубоких вен. 51 Это говорит о том, что хроническая венозная недостаточность также связана с лимфатической недостаточностью.
При посттромботическом заболевании наблюдается снижение субфасциального лимфатического потока, тогда как эпифасциальный поток остается нормальным. 53 При лимфедеме патология как эпифасциальных, так и субфасциальных лимфатических сосудов. 53 Следовательно, необходимо оценивать как эпифасциальный, так и субфасциальный отделы, чтобы различать посттромботическое заболевание и лимфедему. 19 , 53
У пациентов с липедемой лимфосцинтиграфия подтвердит, что периферические лимфатические сосуды в основном в норме, хотя у этих пациентов может наблюдаться замедление лимфатических сосудов по сравнению с нормальными субъектами. 10 , 12 , 61 Изображения лимфосцинтиграммы часто асимметричны при липедеме, даже если заболевание двустороннее. 10 Это можно объяснить динамическим характером лимфосцинтиграммы или необходимостью прогуливать пациента. Болезненный процесс в первую очередь поражает нижнюю треть голени. 10 Лимфосцинтиграфия также показывает нарушение лимфодренажа или лимфатического разрушения после реконструкции артерий. 14 , 15,17
Ультразвуковые признаки лимфедемы — это объемные изменения (минимальное увеличение толщины дермы, 62 увеличение подкожного слоя, 62 , 63 и увеличение, уменьшение или отсутствие изменений мышечной массы 62 ) и структурные изменения (гиперэхогенная дерма и гипоэхогенный подкожный слой). 62 Позволяет оценить изменения мягких тканей, но не дает информации об анатомии туловища лимфатических сосудов. 62
У пациентов с лимфедемой наблюдается постепенный импеданс венозного возврата, который затем усиливает отек. Дуплексное ультразвуковое исследование может быть полезным исследованием у пациентов с отеком нижних конечностей. 63 В одном исследовании комбинация дуплексного сканирования и лимфосцинтиграммы позволила диагностировать причину необъяснимого отека конечности у 82% пациентов. 18 Некоторые авторы, однако, не обнаружили никакой связи между хроническим отеком и усилением венозного рефлюкса. 64
Компьютерная томография (КТ) может использоваться не только для подтверждения диагноза, но и для наблюдения за эффектом лечения. 65 Общие находки КТ при лимфедеме включают утолщение кожи теленка, утолщение подкожного отдела, повышенную плотность жира и утолщение перимускулярного апоневроза. 2 , 13 , 65 Типичный сотовый вид наблюдается у большинства пациентов 2 (Рисунок 3).
У пациентов с хроническим заболеванием вен наблюдается увеличение подкожного отдела и утолщение кожи, но без ячеистых структур. 2 При липедеме наблюдается увеличение подкожного отдела, нормальной толщины кожи и нормального субфасциального отдела. 2 Компьютерная томография пациентов с ТГВ показывает увеличение подкожного слоя с признаками лимфедемы, а также увеличение площади поперечного сечения мышц и расширенных поверхностных вен. 13 Однако, если после ТГВ отека голени нет, в мышцах не будет никаких изменений, и поэтому КТ станет ненадежным исследованием.
Магнитно-резонансная томография (МРТ)
Магнитно-резонансная томография позволяет дифференцировать лимфедему, липедему и флебедему. 66 Признаки лимфедемы на МРТ включают периферический отек, увеличенный объем подкожной ткани и сотовый рисунок над фасцией между мышцами и подкожным слоем с заметным утолщением дермы. 3 , 66 , 67 Однако обычно трудно отличить первичную лимфедему от вторичной с помощью МРТ. 68 Магнитно-резонансная томография также покажет типичные особенности ангиосаркомы 69 при оценке опухшей конечности.
После реконструктивной хирургии МРТ показывает, что отек располагается по всей окружности конечности, но ограничивается подкожной тканью, увеличивая объем ноги в среднем на 26% (диапазон от 8% до 45%). 3 При ТГВ наблюдается отек мышц ног, особенно в задних отделах, с увеличением объема ноги на 23% (диапазон от 15% до 90%). 3 При хронической лимфедеме наблюдается увеличение объема ноги на 40% (диапазон 27–120%). Магнитно-резонансная томография при липедеме подтвердит, что периферические лимфатические сосуды в норме, отек мягких тканей состоит исключительно из жира, а подкожный отек отсутствует. 67
Основными целями лечения пациентов с лимфедемой являются предотвращение прогрессирования заболевания, достижение механического уменьшения и сохранения размеров конечностей, облегчение симптомов, возникающих при лимфедеме, и предотвращение кожных инфекций.Следовательно, лечение зависит от симптомов и тяжести состояния. Лечение можно разделить на консервативное, фармакологическое и хирургическое.
В очень легких случаях может быть достаточно поднятия пораженной конечности в сочетании с уходом за кожей. Последнее особенно важно для снижения повышенного риска целлюлита и лимфангита.
Этот метод состоит из компрессии, специальных упражнений, массажа или их комбинации для улучшения лимфодренажа.Компрессия эластичным чулком, изготовленным на заказ (минимальное давление 40 мм рт. Ст.), Является эффективным методом, особенно при вторичной лимфедеме. 70 В исследовании с участием 40 пациентов с первичной и вторичной лимфедемой только 1 конечность из группы вторичной лимфедемы ухудшилась после компрессии эластичными чулками. 70
Многослойная повязка — это еще одна форма компрессии, которая, как было показано, эффективна при лимфедеме как верхних, так и нижних конечностей. 71 Эта форма сжатия состоит из внутреннего слоя трубчатого трикотажа, за которым следуют пенопласт и набивка для защиты суставов изгибов и выравнивания контуров конечности для равномерного распределения давления.Сжатие обеспечивается внешним слоем из не менее 2-х короткоэластичных растяжимых бинтов. Лечение с использованием этого метода у 90 пациенток с лимфедемой верхних или нижних конечностей было значительно более эффективным, чем использование только чулочно-носочных изделий. 71 При липедеме компрессионные чулки не различались. 11
Другой вид сжатия и массажа исходит от пневматических насосов. 72 -74 Эти насосы позволяют создавать высокое давление до 150 мм рт.Эти насосы позволяют уменьшить обхват конечностей на 37–68,6%. 74 , 75 Однако после лечения пациенты должны продолжать носить компрессионные чулки, поскольку существует высокий риск рецидива. В исследовании с использованием компрессии с помощью внешнего насоса у значительного числа пациентов развился отек половых органов. 76 Насосы могут не подходить для использования у пациентов с сопутствующей почечной недостаточностью или застойной сердечной недостаточностью. В идеале у пациентов также не должно быть метастазов в конечности, чтобы предотвратить риск распространения злокачественного новообразования. 73 В одном исследовании сообщалось, что использование пневматического насоса показало больший эффект у женщин, хотя трудно объяснить, почему это должно быть так. 73
Обычно для достижения оптимального эффекта используется комбинация этих методов. 77 -79 Некоторые авторы назвали этот подход либо комбинированной, либо комплексной физиотерапией (СРТ), в то время как другие назвали его полной противоотечной терапией. Было продемонстрировано, что они значительно уменьшают количество отеков и микролимфатической гипертензии, параллельно со значительным уменьшением средней окружности лодыжки и передней части стопы. 45 , 75 , 77 -80 После начальных стадий CPT, этим пациентам важно продолжать носить компрессионное белье, чтобы предотвратить рецидив. Эффект физического лечения заключается в том, что очаговое лимфатическое повреждение эндотелиальной выстилки лимфатических сосудов, а также лимфатических бассейнов. Это приводит к перемещению жидкости из интерстиция в лимфатический просвет. 81 Некоторым пациентам с отеком ног могут быть полезны упражнения с приподнятыми ногами, но не было доказано, что это приносит пользу, когда причиной отека ног является лимфедема. 82
Тепловая терапия дала некоторые преимущества, которые могут быть достигнуты путем погружения в горячую воду, микроволнового излучения и электромагнитного излучения. Микроволновая термотерапия сочетается с компрессионным трикотажем, 83 погружением в горячую воду, 84 и бензопиронами 85 для уменьшения объема ног и улучшения тонометрии кожи. Насколько нам известно, этот метод лечения не привел к осложнениям во время или после лечения.
Механизм действия термической обработки полностью не известен. Одна группа предположила, что тепло с помощью электромагнитного излучения производит свой эффект за счет увеличения венозного возврата, а не за счет улучшения лимфатического потока. 86 Однако одно из критических замечаний к этому исследованию состоит в том, что пациенты были нормальными, а не пациентами с лимфедемой, и тепло может вызывать разные эффекты в двух группах. Гистологически кожа после термической обработки лимфедемы показывает близкое разрешение периваскулярной клеточной инфильтрации, исчезновение так называемых лимфатических озер и расширение кровеносных капилляров. 84 Это уменьшение кожного воспалительного процесса, связанного с изменением внеклеточного матрикса, может объяснить уменьшение лимфедемы, наблюдаемое после тепловой обработки.
Микронизированная очищенная фракция флавоноидов
Это эффективное лекарство для уменьшения венозного застоя, а также его эффективность при идиопатическом циклическом отеке, хронической венозной недостаточности и постмастэктомической лимфедеме. 87 Он оказывает свое действие за счет снижения проницаемости капилляров и воспалительного компонента, типичного для этого состояния. Ожидаются испытания этого препарата при лимфедеме нижних конечностей.
Эта группа препаратов также показала свою эффективность при лечении лимфедемы за счет уменьшения отека жидкости, увеличения мягкости конечностей и снижения повышенной температуры кожи. 88 Что еще более важно, было заметно меньше случаев вторичной инфекции, и наблюдалось улучшение симптомов, таких как уменьшение разрывающей боли и ощущения твердости, стеснения, тяжести, отека и увеличения подвижности.Побочные эффекты, такие как тошнота и диарея, были редкими и исчезли к 1 месяцу лечения. Эти результаты были поддержаны другими группами, использовавшими комбинацию бензопиронов в дополнение к микроволновой тепловой терапии и компрессионной терапии. 85
Бензопироны сами по себе могут обеспечить адекватное уменьшение симптомов и признаков, а также уменьшение случаев вторичной инфекции. 89 Однако эффект был медленнее по сравнению с физиотерапией.Заявленные преимущества бензопиронов включали низкую токсичность при пероральном или местном применении и отсутствие необходимости в компрессионной терапии, что особенно полезно для пациентов, которые не переносят лечение высоким давлением. 90 Комбинация бензопиронов, будь то в препаратах для местного или перорального применения, и CPT значительно лучше, чем только CPT. 80
Бензопироны работают за счет увеличения количества макрофагов, тем самым усиливая протеолиз и приводя к удалению белка и, следовательно, к отеку. 91 Кроме того, устраняется стимул, который избыток белка обеспечивает воспалительным и фиброзным процессам, а также устраняется его присутствие в качестве хорошей культуральной среды для роста бактерий. Однако бензопироны не лицензированы для использования в Великобритании, Австралии или Франции из-за сообщений о гепатотоксичности 92
Невозможно переоценить важность точной предоперационной оценки. Перед любой операцией пациенты должны быть госпитализированы на несколько дней, чтобы можно было поднять ногу и сжать ее, чтобы оптимизировать ногу для операции. 93 После операции важно, чтобы пациент носил чулки, чтобы предотвратить рецидив. Это особенно верно для пациентов, которым выполняются процедуры по удалению опухоли. Лечение можно разделить на операции по удалению опухоли, обходные процедуры и профилактическую хирургию. 94
Один метод, который был описан, но не получил широкого распространения и не является процедурой удаления отека в соответствии с общепринятым определением, — это подкожный дренаж лимфедемной жидкости с помощью силиконовых трубок с множеством отверстий, соединенных с камерой с помощью одностороннего клапана. 95 Эта камера, в свою очередь, связана с венозной системой через длинную подкожную вену почти так же, как перитонеовенозный шунт. В исследовании с участием 10 пациентов с лимфедемой средней и тяжелой степени было отмечено снижение периферических отеков в среднем на 70%. Одной из проблем такого устройства является ограниченная долговременная проходимость, поскольку оно может блокироваться из-за высокого содержания белка в отечной жидкости. Это может объяснить непопулярность этого метода.
Хорошо зарекомендовавший себя метод, процедура Шарля, представляет собой радикальное иссечение подкожной клетчатки вместе с первичной или поэтапной трансплантацией кожи.Это включает удаление кожи, подкожной клетчатки и глубокой фасции единым блоком. Некоторые хирурги предпочитают первичную пересадку кожи либо из иссеченной ткани, либо из непораженного участка. Другие предпочитают отсроченный подход к пересадке кожи. Как одноэтапные процедуры 96 , так и двухэтапные процедуры 97 , 98 показали хорошие результаты с точки зрения функции, контура и снижения частоты вторичного целлюлита. Не было разницы в результатах между врожденной и приобретенной лимфедемой, но было показано, что у мужчин улучшение было меньше, чем у женщин. 97 Иссечение кожи и подкожных тканей отдельно или в сочетании с липосакцией улучшает симптомы, но приводит к отеку стопы. 11 Servelle 99 описал методику, при которой вся пораженная конечность подвергается двухэтапной репозиции (сначала медиальный аспект, а затем латеральный аспект конечности). Это было названо тотальной поверхностной лимфангиэктомией и, вероятно, является модификацией процедуры Хомана. Это контрастирует с процедурой Чарльза, когда обрабатывается только пораженная часть конечности, а косметический результат посредственный.
Основным осложнением вышеописанной процедуры удаления опухоли является инфекция и некроз кожного трансплантата, что может привести к плохим косметическим и функциональным результатам. Успешный результат операции показан на рисунке 4, а осложнение показано на рисунке 5. Липосакция использовалась у ограниченного числа пациентов с уменьшением объема до 23% 100 и целлюлитом в качестве основного осложнения.
Процедуры обхода выполняются только в отдельных случаях; это отражено в литературе по небольшому количеству пациентов в опубликованных сериях.Эти микрохирургические процедуры предназначены для пациентов, у которых интенсивная комбинированная медикаментозная терапия не принесла клинических улучшений. Лимфо-венозный анастомоз может быть выполнен только при наличии компетентной венозной системы и неповрежденных лимфатических структур, таких как открытые регионарные лимфатические узлы и лимфатические узлы. 101
Nielubowicz and Olszewski 102 первая попытка лимфовенозного анастомоза при лечении лимфедемы. К сожалению, было отмечено, что этот ранний метод окклюзии из-за венозного тромбоза в месте анастомоза или реэндотелизации над разрезанной анастомотической поверхностью лимфатического узла. 103 С усовершенствованием техники можно выполнить прямой лимфатический венозный анастомоз конец в бок. 103 Этот метод позволяет избежать венозного рефлюкса в лимфатические сосуды, наблюдаемого при сквозном методе, и, таким образом, снижает риск венозного тромбоза. Кроме того, использование вторичного притока основной вены в качестве места анастомоза позволяет избежать риска стриктуры анастомоза. Для маленьких педиатрических пациентов возможен лимфатико-венозный анастомоз. 103
В другой серии из 15 пациентов, перенесших лимфовенозное шунтирование, наблюдалось уменьшение диаметра ноги более чем на 5 см у 9 (70%) из 13 пациентов, наблюдавшихся в среднем в течение 6 месяцев, 104 , в то время как Struick с соавторами 105 сообщили, что 5 из 8 оперированных пациентов продемонстрировали значительное улучшение.В обоих исследованиях также наблюдалось значительное снижение послеоперационной заболеваемости целлюлитом. В более крупном исследовании (91 пациент) Huang и соавторы 106 показали, что после среднего периода наблюдения в течение 2 лет эта процедура привела к уменьшению диаметра конечности более чем на 3 см у 79,1% пациентов. Только 4 пациента не смогли пройти процедуру шунтирования из-за фиброза и, следовательно, отсутствия подходящего лимфатического сосуда.
Ipsen и соавторы 107 обнаружили, что лимфовенозное шунтирование уменьшает окружность конечности на 0.От 8 до 4,1 см, если обходной анастомоз выполнялся при вторичной лимфедеме, но реальной разницы не наблюдалось, если процедура проводилась при первичной лимфедеме.
При наличии сопутствующего венозного заболевания сегментарная лимфатическая аутотрансплантация была выполнена с успешными результатами 108 , 109 , но довольно утомительна и связана с вторичной лимфедемой в месте операции.
Еще одна процедура шунтирования при сопутствующем венозном заболевании — аутологичная интерпозиционная трансплантация вены. 110 Это прямой лимфо-венозно-лимфатический анастомоз. Однако, как и лимфо-венозный обходной анастомоз, тяжелая гипоплазия, аплазия лимфатических или лимфатических узлов или обширное повреждение поверхностных и глубоких лимфатических сосудов являются противопоказаниями к процедуре. Единственная хирургическая альтернатива для этих пациентов с обширным лимфатическим поражением и сопутствующим заболеванием вен — это операция по удалению опухоли.
Tanaka и соавторы 111 предприняли попытку адиполимфатико-венозного переноса, при котором используется длинная подкожная вена вместе с лимфатическими сосудами.Было показано, что это было успешным у 3 пациентов, которым это было выполнено. Свободные аутотрансплантаты большого сальника были использованы Егоровым с сотрудниками у 21 пациента. 112 Из 19 наблюдаемых пациентов у всех наблюдалось снижение от удовлетворительного до хорошего. Осложнения включали частичный некроз трансплантата сальника у 2 пациентов.
У пациентов, которым проводят обширное удаление лимфатических узлов в области таза, существует больший риск лимфедемы и лимфоцист.Этим пациентам может быть полезна оментопластика. Это было оценено Logmans и соавторами 113 у 12 пациентов и 10 контрольных пациентов, перенесших операцию на органах малого таза. Магнитно-резонансная томография выявила постпроцедурную лимфедему у 5 (50%) из 10 пациентов в контрольной группе и у 2 (16,7%) из 12 пациентов в группе соматопластики.
Orefice и соавторы 114 выполнили профилактические лимфовенозные анастомозы у пациентов после подвздошно-паховой диссекции, в основном по поводу злокачественной меланомы.У пациентов с обходным профилактическим путем было значительно меньше лимфоцеле и сокращено время пребывания в стационаре. Частота заражения не снизилась. У 7 (30,4%) из 23 пациентов после профилактического лечения развилась лимфедема, а у 39 (75%) из 52 пациентов в группе, не получавшей лечения, лимфедема развивалась.
Мы проанализировали литературу по диагностике и лечению лимфедемы нижних конечностей в западном мире за последние 20 лет.Мы суммировали доступные методы исследования с показателями для дифференциального диагноза. Основа лечения — неоперативная, предпочтительным методом является CPT. Фармакологическая терапия бензопиронами кажется успешной, но во многих странах не доступна по лицензии. Доступно множество хирургических процедур, но количество клинических испытаний все еще невелико, и требуется дальнейшая оценка. Хирургическое вмешательство следует применять только в случаях с высокой степенью рефрактерности (рис. 6).
Автор, отвечающий за переписку, и оттиски: Джордж Гамильтон, FRCS, Отделение хирургии Университета, Королевская свободная больница и Медицинская школа Университетского колледжа, Понд-стрит, Лондон, NW3 2QG England (электронная почта: [email protected]) .
Принята к публикации 15 сентября 2002 г.
1.Szuba ARockson С.Г. Лимфедема: классификация, диагностика и терапия [обзор]. Vasc Med. 1998; 3145-156Google ScholarCrossref 2.Хаджи NSCarr DHBanks LPflug JJ Роль КТ в диагностике первичной лимфедемы нижней конечности. AJR Am J Roentgenol. 1985; 144361-364Google ScholarCrossref 3. Хаверстад RNilsen GMyhre HOSaether ODRinck П.А. Использование МРТ при исследовании отеков ног. Eur J Vasc Surg. 1992; 6124-129Google ScholarCrossref 4.Ter SEAlavi AKim CKMerli G Лимфосцинтиграфия: надежный тест для диагностики лимфедемы. Clin Nucl Med. 1993; 18646–654Google ScholarCrossref 5.Cambria Р.А.Гловички PNaessens Дж. М. Ванер HW Неинвазивная оценка лимфатической системы с лимфосцинтиграфией: проспективный полуколичественный анализ на 386 конечностях. J Vasc Surg. 1993; 18773-782Google ScholarCrossref 6. Хаверстад RNilsen GRinck PAMyhre Х.О. Применение МРТ в диагностике хронической лимфедемы нижних конечностей. Int Angiol. 1994; 13115–118Google Scholar7.Richards TBMcBiles MCollins PS Простой метод диагностики лимфедемы. Ann Vasc Surg. 1990; 4255-259Google ScholarCrossref 8.Proby CMGane JNJoseph AEMortimer PS Исследование опухшей конечности с помощью изотопной лимфографии. Br J Dermatol. 1990; 12329-37Google ScholarCrossref 9. Ларкос GFoster DR Интерпретация лимфосцинтиграмм при подозрении на лимфатический отек: вклад отсроченных изображений. Nucl Med Commun. 1995; 16683-686Google ScholarCrossref 10.Bilancini SLucchi MTucci SEleuteri P Функциональные лимфатические изменения у пациентов, страдающих липедемой. Ангиология. 1995; 46333-339Google ScholarCrossref 11. Рудкин GHMiller Т.А. Липедема: клиническое проявление, отличное от лимфедемы. Plast Reconstr Surg. 1994; 94841-847Google ScholarCrossref 12. Harwood CABull RHEvans JMortimer PS Лимфатическая и венозная функция при липедеме. Br J Dermatol. 1996; 1341-6Google ScholarCrossref 14.Howarth DM Повышенная лимфосцинтиграфическая картина потока в нижней конечности при оценке лимфедемы. Mayo Clin Proc. 1997; 72423-429Google ScholarCrossref 15.Suga Кучисако HNakanishi Т и другие. Лимфосцинтиграфическая оценка отека ног после реконструкции артерии с использованием нагрузки стоя. Nucl Med Commun. 1991; 12907-917Google ScholarCrossref 16.Haaverstad Р.Джонсен HSaether ODMyhre На лимфатический дренаж и развитие постреконструктивного отека ноги не влияет тип пахового разреза: проспективное рандомизированное исследование пациентов, перенесших операцию бедренно-подколенного шунтирования. Eur J Vasc Endovasc Surg. 1995; 10316-322Google ScholarCrossref 17.Esato KOhara Мсеяма А и другие. Лимфосцинтиграфия 99mTc-HSA и отек ног после реконструкции артерии. J Cardiovasc Surg (Турин). , 1991; 32741-746, Google Scholar, 18, Уитли. DCWastie MLWhitaker SCPerkins ACHopkinson BR Лимфосцинтиграфия и цветная допплерография в оценке отека ног неизвестной причины. Br J Radiol. 1996; 6-1124Google ScholarCrossref 19.Brautigam PFoldi ESchaiper И.Краузе TVanscheidt WMoser E Анализ лимфодренажа при различных формах отека ног с помощью двухкамерной лимфосцинтиграфии. Лимфология. 1998; 3143-55Google Scholar 20 Bardare MFalcini FHertzberger-ten Cate RSavolainen ACimaz R Идиопатический отек конечностей у детей с хроническим артритом: многоцентровое сообщение о 12 случаях. J Rheumatol. , 1997; 24384-388, Google Scholar, 22, Салем. АхМулхим AMGrant CKhwaja Болезнь М.С. Милроя в саудовской семье. J R Coll Surg (Эдин). 1986; 31143-146 Google Scholar 23. Аллен Е.В. Лимфедема конечностей: классификация, этиология и дифференциальный диагноз. Arch Intern Med. 1934; 54606-624Google ScholarCrossref 24.Wolfe JHKinmonth JB Прогноз первичной лимфедемы нижних конечностей. Arch Surg. 1981; 1161157–1160Google ScholarCrossref 25. Просмотр NLСтюарт G Лимфедема: патофизиология и классификация [обзор]. J Cardiovasc Surg. 1985; 2691-106Google Scholar 27.Vrouenraets BCKlaase JMKroon BBvan Geel BNEggermont AMFranklin HR Отдаленные осложнения после регионарной изолированной перфузии мелфаланом по поводу меланомы конечностей: влияние острых региональных токсических реакций. Arch Surg. 1995; 13043-47Google ScholarCrossref 28.Karakousis CPDriscoll Д.Л. Расслоение паха при злокачественной меланоме. Br J Surg. 1994; 811771-1774Google ScholarCrossref 29.Heyn Рэйни РБ JrHays DM и другие. Поздние эффекты терапии у пациентов с паратестикулярной рабдомиосаркомой: Межгрупповой комитет по исследованию рабдомиосаркомы. J Clin Oncol. 1992; 10614-623Google Scholar 30.Foldi Мидиазабал G Роль оперативного лечения варикозного расширения вен у пациентов с лимфедемой и / или липедемой ног. Лимфология. 2000; 33167-171Google Scholar31.Bull RHGane JNEvans ИЕ Иосиф AEMortimer PS Аномальный лимфодренаж у пациентов с хроническими венозными язвами нижних конечностей. J Am Acad Dermatol. 1993; 28585-590Google ScholarCrossref 32.Wolfe JH Lymphoedema. Burnand КГМолодой AEeds. Товарищ Нью Эйрда по хирургическим исследованиям Лондон, Англия Черчилль Ливингстон 1992; 415-423 Google Scholar 36. Стюарт FWTreves N Лимфангиосаркома при лимфедеме после мастэктомии: отчет о шести случаях chirurgica слоновой болезни. Рак. 1948; 164-81Google ScholarCrossref 37.Brostrom LANilsonne UKronberg MSoderberg G Лимфангиосаркома при хроническом наследственном отеке (болезнь Милроя). Ann Chir Gynaecol. 1989; 78320-323Google Scholar38.Chen KTGilbert EF Ангиосаркома, осложняющая генерализованную лимфангиэктазию. Arch Pathol Lab Med. 1979; 10386-88Google Scholar 39.Loughlin V Массивное ожирение, имитирующее лимфедему [письмо]. N Engl J Med. 1993; 3281496Google Scholar40.Myint FPlatts AHamilton G Тромбофилия. Борода JDGaines Пешеходы. Сосудистая и эндовазулярная хирургия WB Saunders Co Ltd 2001; 415-450Google Scholar41.Eickhoff JHEngell HC Местная регуляция кровотока и возникновение отеков после артериальной реконструкции нижних конечностей. Ann Surg. 1982; 195474-478Google ScholarCrossref 42.Hamer JD Исследование отека нижней конечности после успешного бедренно-подколенного шунтирования: роль флебографии в выявлении венозного тромбоза. Br J Surg. 1972; 59979-982Google ScholarCrossref 43.Berard AZuccarelli F Тест-повторное исследование надежности нового улучшенного Leg-O-meter, Leg-O-meter II, у пациентов, страдающих венозной недостаточностью нижних конечностей. Ангиология. 2000; 51711-717Google ScholarCrossref 44.Burnand KClemson GMorland MJarrett PEMBrowese Н.Л. Венозный липодерматосклероз: лечение фибринолитическим усилением и эластической компрессией. BMJ. 1980; 57-11Google ScholarCrossref 45. Кэсли-Смит JR Измерение и отображение периферических отеков и их изменений. Лимфология. 1994; 2756-70Google Scholar46.Liu Н.Ф. Ольшевский W Использование тонометрии для оценки лимфедемы нижних конечностей. Лимфология. , 1992; 25155-158, Google Scholar, 48. Чезароне. MRBelcaro GNicolaides AN и другие. Тестер отеков для оценки опухших конечностей при венозных и лимфатических заболеваниях. Panminerva Med. 1999; 4110-14Google Scholar 49. Weissleder HWeissleder R Интерстициальная лимфангиография: первоначальный клинический опыт применения димерного неионного контрастного вещества. Радиология. 1989; 170371-374Google Scholar 50.Burnand KGMcGuinness CLLagattolla NRBrowse NLEl Aradi Анунан T Значение изотопной лимфографии в диагностике лимфатического отека голени. Br J Surg. 2002; 8974-78Google ScholarCrossref 51.Мортимер PS Оценка лимфатической функции: нарушение оттока лимфы при заболеваниях вен. Int Angiol. 1995; 1432-35Google Scholar52.Nawaz MKHamad ММАбдель-Дайем HMSadek SEklof BG Лимфосцинтиграфия при лимфедеме нижних конечностей с использованием 99mTc HSA. Ангиология. 1992; 43147-154Google ScholarCrossref 53.Brautigam PVanscheidt WFoldi EKrause TMoser E Значение подфасциальных лимфатических сосудов в диагностике отека нижних конечностей: исследования с помощью полуколичественной лимфосцинтиграфии. Ангиология. 1993; 44464-470Google ScholarCrossref 54. Уильямс WHWitte CLWitte MHMcNeill GC Радионуклидная лимфангиосцинтиграфия в оценке периферической лимфедемы. Clin Nucl Med. 2000; 25451-464Google ScholarCrossref 55.Thibaut GDurand AFollignoni PBertrand A Измерение вариации лимфатического потока неинвазивным методом в случаях лимфедемы. Ангиология. 1992; 43567-571Google ScholarCrossref 56.Гловички PCalcagno DSchirger А и другие. Неинвазивная оценка опухшей конечности: опыт 190 лимфосцинтиграфических исследований. J Vasc Surg. 1989; 9683-689Google ScholarCrossref 57.Stewart GGaunt JICroft DNBrowse Н.Л. Изотопная лимфография: новый метод исследования роли лимфатических сосудов в хроническом отеке конечностей. Br J Surg. 1985; 72906-909Google ScholarCrossref 58.Vaqueiro MGloviczki П.Фишер JHollier LHSchirger AWahner HW Лимфосцинтиграфия при лимфедеме: помощь в микрохирургии. J Nucl Med. 1986; 271125–1130Google Scholar 59.Baulieu FBaulieu JLSecchi V и другие. Потенциальная полезность обработки сжатых изображений последовательных лимфосцинтиграмм у пациентов с лимфедемой. Лимфология. 1990; 2315-22Google Scholar 60.Rijke AMCroft BYJohnson Раде Йонгсте ABCamps JA Лимфосцинтиграфия и лимфедема нижних конечностей. J Nucl Med. 1990; 31990-998Google Scholar 62.Долди SBLattuada EZappa MAPieri GFavara AMicheletto G Ультрасонография лимфедемы конечностей. Лимфология. 1992; 25129-133 Google Scholar63.Kim DIHuh Шван JHKim YILee BB Венозная динамика при лимфедеме ног. Лимфология. 1999; 3211-14Google Scholar 64. Валентин LIValentin WH Сравнительное исследование различных количественных параметров дуплекса венозного рефлюкса. Ангиология. 1999; 50721-728Google ScholarCrossref 65.Marotel MCluzan RGhabboun SPascot Малиот FLasry JL Трансаксиальная компьютерная томография лимфедемы нижних конечностей. Лимфология. 1998; 31180-185 Google Scholar 66. Вернер GTScheck RKaiserling E Магнитно-резонансная томография периферической лимфедемы. Лимфология. 1998; 3134-36Google Scholar 67 Дювелл Шагшпиль К.Д.Зубер Ивон Шультесс GKBollinger А.Фукс WA Опухание нижней конечности: роль МРТ. Радиология. 1992; 184227-231Google Scholar 68.Idy-Peretti IBittoun JAlliot Ф.А.Ричард SBQuerleux BGCluzan RV Лимфедематозная кожа и подкожная клетчатка: оценка магнитно-резонансной томографии высокого разрешения in vivo. J Invest Dermatol. 1998; 110782-787Google ScholarCrossref 69.Nakazono ТКудо SMatsuo Y и другие. Ангиосаркома, связанная с хронической лимфедемой (синдром Стюарта-Тревеса) ноги: МРТ. Skeletal Radiol. 2000; 29413-416Google ScholarCrossref 70. Ясухара HShigematsu HMuto T Исследование преимуществ эластичных чулок при лимфедеме ног. Int Angiol. 1996; 15272–277Google Scholar71.Badger CMPeacock JLMortimer PS Рандомизированное контролируемое клиническое исследование в параллельных группах, сравнивающее многослойную перевязку с последующим нанесением чулочно-носочных изделий и только чулочно-носочные изделия при лечении пациентов с лимфедемой конечности. Рак. 2000; 882832-2837Google ScholarCrossref 72.Zelikovski AManoach MGiler Сурка I Lympha-press: новое пневматическое устройство для лечения лимфедемы конечностей. Лимфология. 1980; 1368-73Google Scholar 73.Klein MJАлександр MAWright JMRedmond CKLeGasse А.А. Лечение лимфедемы нижних конечностей у взрослых с помощью линейного насоса Райта: статистический анализ клинического исследования. Arch Phys Med Rehabil. 1988; 69202-206Google Scholar 74.Richmand DMO’Donnell TF JrZelikovski Последовательное пневматическое сжатие при лимфедеме: контролируемое испытание. Arch Surg. 1985; 1201116-1199Google ScholarCrossref 75.Boris М.Вайндорф SLasinkski S Устойчивое уменьшение лимфедемы после неинвазивной комплексной терапии лимфедемы. Онкология (Хантингт). 1997; 1199-109 Google Scholar 76 Борис М.Вайндорф SLasinski BB Риск отека половых органов после компрессии с помощью внешнего насоса при лимфедеме нижних конечностей. Лимфология. 1998; 3115-20Google Scholar 77.Franzeck UKSpiegel IFischer MBortzler CStahel HUBollinger Комбинированная физиотерапия лимфедемы, оцениваемая с помощью флуоресцентной микролимфографии и измерения давления в лимфатических капиллярах. J Vasc Res. 1997; 34306-311Google ScholarCrossref 78.Ko DSLerner Р.Клозе GCosimi А.Б. Эффективное лечение лимфедемы конечностей. Arch Surg. 1998; 133452-458Google ScholarCrossref 79.Casley-Smith Дж. Р. Кэсли-Смит JR Современное лечение лимфедемы, I: комплексная физиотерапия: первые 200 австралийских конечностей. Australas J Dermatol. 1992; 3361-68Google ScholarCrossref 80.Casley-Smith Дж. Р. Кэсли-Смит JR Лечение лимфедемы комплексной физиотерапией с пероральными и местными бензопиронами и без них: чего ожидать терапевтам и пациентам. Лимфология. 1996; 2976-82Google Scholar 81.Элиска О.Елискова M Повреждаются ли периферические лимфатические сосуды при ручном массаже под высоким давлением? Лимфология. 1995; 2821-30Google Scholar 82.Ciocon Йогалиндо-Чокон Д.Галиндо DJ Упражнения с приподнятыми ногами при отеке ног у пожилых людей. Ангиология. 1995; 4619-25Google ScholarCrossref 83.Chang TSHan LYGan JLHuang WY Microwave: альтернатива электрическому нагреву при лечении периферической лимфедемы. Лимфология. 1989; 2220-24Google Scholar84.Liu Н.Ф. Ольшевский W Влияние локальной гипертермии на лимфедему и лимфедематозную кожу ног человека. Лимфология. 1993; 2628-37Google Scholar 85.Chang TSGan JLFu KDHuang WY Использование 5,6-бензо-альфа-пирона (кумарина) и нагревание микроволнами при лечении хронической лимфедемы ног. Лимфология. 1996; 29106-111Google Scholar 86. van der Veen PKempenaers FVermijlen S и другие.Электромагнитная диатермия: лимфосцинтиграфическое и светоотражающее реографическое исследование лимфатической и венозной динамики ног у здоровых людей. Лимфология. 2000; 3312-18Google Scholar 87.Olszewski W Клиническая эффективность микронизированной очищенной фракции флавоноидов (MPFF) при отеках. Ангиология. 2000; 5125-29Google ScholarCrossref 88. Кэсли-Смит JRMorgan RGPiller NB. Лечение лимфедемы рук и ног 5,6-бензо-альфа-пироном. N Engl J Med. 1993; 32-1163Google ScholarCrossref 89. Кэсли-Смит Дж. Р. Кэсли-Смит JR Современное лечение лимфедемы, II: бензопироны. Australas J Dermatol. 1992; 3369-74Google ScholarCrossref 90.Piller NBMorgan Р.Г.Кэсли-Смит JR Двойное слепое перекрестное испытание O- (бета-гидроксиэтил) -рутозидов (бензопиронов) при лечении лимфатических отеков рук и ног. Br J Plast Surg. 1988; 4120-27Google ScholarCrossref 91.Кэсли-Смит Дж. Р. Кэсли-Смит JR Патофизиология лимфедемы и действие бензопиронов по ее уменьшению. Лимфология. 1988; 21190–194Google Scholar92. Недоступно, Лодема и печень. Aust Adverse Drug Reactions Bull. 2002; 143Google Scholar 93.Zelikovski AHaddad MReiss R Безоперационная терапия в сочетании с ограниченным хирургическим вмешательством при лечении периферической лимфедемы. Лимфология. 1986; 19106-108Google Scholar94.Тивари AHamilton GMyint F Лечение лимфатического отека нижних конечностей. Борода JMurray Седы. Пути в сосудистой хирургии Шрусбери, Англия TFM Publishing2002; 71-76Google Scholar95.Degni M Новая методика подкожного дренирования периферической лимфедемы. Лимфология. 1992; 25182-183Google Scholar96.Song RGao XLi SZuo Z Хирургическое лечение лимфедемы нижней конечности. Clin Plast Surg. 1982; 9113-117Google ScholarCrossref 97.Miller TAWyatt Л.Е.рудкин GH Поэтапное иссечение кожи и подкожное удаление лимфедемы: благоприятный отчет о долгосрочных результатах. Plast Reconstr Surg. 1998; 1021486-1498Google ScholarCrossref 98.Dumanian Г.А.Футрелл JW Радикальное иссечение и отсроченная реконструкция лимфедематозной ноги с периодом наблюдения 15 лет. Лимфология. 1996; 2920-24Google Scholar99.Servelle M Хирургическое лечение лимфедемы: сообщение о 652 случаях. Хирургия. 1987; 101485-495Google Scholar 100.O’Brien Б.М.Хазанчи РККумар ПАДвир EPederson Липосакция WC в лечении лимфатического отека; предварительный отчет. Br J Plast Surg. 1989; 42530-533Google ScholarCrossref 101.Campisi CBoccardo Фалитта PTacchella M Производная лимфатическая микрохирургия: показания, методы и результаты. Микрохирургия. 1995; 16463-468Google ScholarCrossref 102.Nielubowicz JOlszewski WSokolowski J Хирургические лимфовенозные шунты. J Cardiovasc Surg (Турин). 1968; 9262-267Google Scholar103.Campisi CBoccardo FTacchella M Реконструктивная микрохирургия лимфатических сосудов: индивидуальный метод лимфо-венозно-лимфатического (ЛВЛ) интерпозиционного трансплантированного шунта. Микрохирургия. 1995; 16161-166Google ScholarCrossref 104.Gong-Kang HRu-Qi HZong-Zhao Ляо-Лян STie-De LGong-Ping P Микролимфатико-венозный анастомоз для лечения лимфедемы конечностей и наружных половых органов. J Microsurg. 1981; 332-39Google ScholarCrossref 105.Struick van Bemmelen SPOlthuis Г.А.Динкельман Р.Ж. Реконструктивный подход при хроническом отеке нижней конечности. Neth J Surg. 1988; 4064-68Google Scholar 106, Хуан GKHu RQLiu ZZShen YLLan TDPan Г.П. Микролимфатковенозный анастомоз в лечении обструктивной лимфедемы нижних конечностей: анализ 91 случая. Plast Reconstr Surg. 1985; 76671-685Google ScholarCrossref 107.Ипсен TPless JFrederiksen ПБ Опыт работы с микролимфатковенозными анастомозами при врожденном и приобретенном лимфатическом отеке. Scand J Plast Reconstr Surg Hand Surg. 1988; 22233-236Google ScholarCrossref 108.Baumeister РГСиуда S Лечение лимфедемы с помощью микрохирургической лимфатической трансплантации: что доказано? Plast Reconstr Surg. 1990; 8564-74Google ScholarCrossref 109.Baumeister РГСиуда SBohmert HMoser E Микрохирургический метод реконструкции прерванных лимфатических путей: аутотрансплантация лимфатических сосудов для лечения лимфедемы. Scand J Plast Reconstr Surg. 1986; 20141-146Google ScholarCrossref 110.Campisi C Использование аутологичного межпозвоночного венозного трансплантата для лечения лимфедемы: предварительные экспериментальные и клинические наблюдения. Лимфология. , 1991; 2471-76. YTajima Симай KTsujiguchi KUeda Кябу K Опыт новой хирургической процедуры лечения односторонней обструктивной лимфедемы нижней конечности: адиполимфатический венозный перенос. Микрохирургия. 1996; 17209-216Google ScholarCrossref 112. Егоров Ю.С.Абалмасов К.Г.Иванов ВВ и другие. Аутотрансплантация большого сальника при лечении хронической лимфедемы. Лимфология. 1994; 27137-143Google Scholar113.Logmans AKruyt RHde Bruin HGCox PHPillay MTrimbos JB Лимфедему и лимфоцисты после лимфаденэктомии можно предотвратить с помощью оментопластики: пилотное исследование. Gynecol Oncol. 1999; 75323-327Google ScholarCrossref 114.Orefice SConti ARGrassi MSalvadori B Использование лимфовенозных анастомозов для предотвращения осложнений при подвздошно-паховой диссекции. Тумори. 1988; 74347-351Google ScholarОценка и лечение отека нижних конечностей
Срочное сообщение : Высокая специфичность, но широкий спектр возможных причин, связанных с первичной жалобой на отек нижних конечностей, представляет собой особую проблему для врача, оказывающего неотложную помощь.Правильная оценка дифференциальных диагнозов — это первый шаг к оптимальным результатам, независимо от того, способствует ли им лечение или направление к специалисту.
Майкл С. Миллер, DO
Пациенты, обращающиеся за неотложной помощью с первичной жалобой на отек нижних конечностей любой продолжительности, могут представлять собой особенно неприятную проблему для практикующего врача. Хотя симптом довольно специфичен, он может указывать на любое количество диагнозов; является первопричиной хронической венозной недостаточности или более неотложного состояния, требующего немедленного направления (например,г., тромбоз глубоких вен)?
Кроме того, как отличить застойный дерматит от целлюлита, чтобы избежать неправильной терапии антибиотиками?
Такие определения являются важной подготовкой для выбора подходящего лечения или направления пациента в соответствующее учреждение для лечения.
Введение
Слово «циркуляция» часто неправильно используется врачами или неправильно понимается пациентами. Хотя он обычно используется в отношении периферического кровотока в артериях, под кровообращением более точно подразумевается весь путь кровотока от сердца через периферические артерии дистальных тканей через капилляры, вплоть до его возврата через венозная система к сердцу.
Пациентам будет легче понять истинное значение, если вы объясните, что само это слово произошло от латинского слова Circleare — образовывать круг. Не менее проблематичным является диагноз «плохое кровообращение», сделанный простым визуальным осмотром ноги, когда на самом деле нет артериального нарушения. Следует всегда учитывать и артериальную, и венозную.
Артериальное кровообращение можно легко оценить с помощью хорошо составленного анамнеза («Как далеко вы можете ходить? Боль заставляет вас перестать ходить? Нужно ли вам отдыхать — и как долго?» И т. Д.), пальпации импульсов или доплеровских сигналов (хотя последний вряд ли будет использоваться в условиях неотложной помощи). Венозная система, однако, была несколько более неуловима с диагностической точки зрения, за исключением наличия варикозного расширения вен.
Периферическая венозная система
На самом деле, периферическую венозную систему довольно просто оценить. Для обзора: капилляры получают дезоксигенированную «грязную» кровь из тканей / клеток и переносят ее в более крупные венулы, которые объединяются в вены.В то время как наполнение капилляров является гидростатическим по своей природе, продвижение венозной крови от дистального к проксимальному участку задействует несколько более активную систему.
Поперечный разрез ноги покажет внешний слой кожи, подкожно-жировой слой, периферический поддерживающий фасциальный слой, а затем более глубокие структуры мышц, костей, артерий, вен и т. Д. Проще говоря, активация икроножная мышца прижимает вены к фасции, создавая внутреннее давление для перемещения венозной крови.Односторонние клапаны позволяют крови проходить либо от дистального к проксимальному, либо от поверхностного к глубокому к более крупным венам (которые затем переходят от дистального к проксимальному). Каждое сжатие мышцы активно способствует этому потоку.
Простое и пассивное поднятие ног позволяет крови течь по тому же пути, но с гораздо меньшей скоростью, поскольку кровь перемещается только под действием силы тяжести (и под углом менее 90 °). Так происходит венозный возврат.
Конечно, легко увидеть, как возможен компромисс.Беременность, ожирение, травмы, генетика и хирургическое вмешательство в прилегающих или проксимальных областях или на самих венах (например, удаление для обходного анастомоза) — все это может увеличить внутривенное давление, создавая, таким образом, венозную гипертензию.
Вначале расширение вен может проявляться либо в виде небольших сосудистых звездочек, либо в виде более крупных варикозных вен. Это происходит, когда поверхностные вены наполняются кровью из-за венозной гипертензии и выпячиваются через поверхностную фасцию. (Если вы возьмете палец и проведете им поперек варикозной вены, вы почувствуете края фасции, через которые он выпирает.)
Продолжающаяся гипертензия повреждает венозные клапаны, которые могут деформироваться, протекать и в конечном итоге выходить из строя, обеспечивая ретроградный венозный кровоток, что еще больше усугубляет венозную гипертензию. Это приводит к повреждению венозных стенок, что приводит к утечке жидкости и компонентов крови, включая фибрин.
Было высказано предположение, что утечка фибрина приводит к образованию манжеты вокруг вены, что затрудняет дыхание венозных стенок. Поскольку эта фибриновая манжета увеличивается, повреждение стенок вены приводит к утечке дополнительных веществ и жидкостей, которые теперь могут достигать тканей, из которых они возникли.Это приводит к повреждению тканей и потере целостности фасции; венозный возврат ухудшается, утечка увеличивается, и начинается другой цикл.
Первоначально появляются гиперпигментация и красно-коричневое изменение цвета в результате экстравазации эритроцитов (отложение гемосидерина). Позже развиваются экзематозные изменения, которые проявляются в виде эритемы, шелушения, мокнущей и корки, и все это может усугубляться бактериальной суперинфекцией или контактным дерматитом из-за многих местных антимикробных препаратов, которые часто применяются ненадлежащим образом из-за ошибочного предположения об инфекции.
Застойный дерматит
По мере прогрессирования болезни эпизоды диффузного воспаления голени, называемые застойным дерматитом, могут обостряться в течение нескольких часов или дней. Симптомы включают зуд, шелушение и диффузное воспаление. Интересно, что это обычно не связано с болью, лихорадкой и аномальными лабораторными исследованиями, такими как повышенное количество лейкоцитов.
Однако пациенты часто имеют в анамнезе несколько эпизодов и неправильный диагноз целлюлита, несмотря на то, что их клинические данные и обследования не подтверждают этот диагноз.Что еще более интересно, обзор их истории не раскрывает этиологии этих повторяющихся «инфекций».
Таким образом, важно помнить, что этот процесс носит воспалительный, а не инфекционный характер.
При неадекватном лечении хронической венозной недостаточности и застойного дерматита происходит прогрессирование явных кожных изъязвлений, называемых язвами венозной недостаточности (в прошлом называвшимися язвами венозного застоя). Хотя это относительно редкое проявление при неотложной медицинской помощи, важно помнить, что венозная недостаточность может быть частью более широкой клинической картины для многих пациентов, которые все же обращаются.
Это постоянное и / или повторяющееся воспаление и рубцевание придает более глубоким тканям ощущение «деревянистости» с несжимаемой кожей, более известной как липодерматосклероз ( Рис. 1 ). При отсутствии лечения это часто придает голени форму «перевернутой бутылки из-под кока-колы» с увеличением икры и сужением в области щиколотки (, рис. 2, ). Сама кожа может иметь блестящий вид и стать безволосой.
Рисунок 1. Распространенное заболевание вен с застойным дерматитом, липодерматосклерозом и множеством мелких язв венозной недостаточности.По мере заживления этих повреждений ткани на их месте может остаться беловатый рубец, называемый атрофией бланш (, рис. 3, ). Это признак того, что ткань не зажила нормально, а была заменена более жесткой, менее эластичной тканью, более склонной к травмам.
Дифференциальные диагнозы
Крайне важно рассмотреть и оценить дифференциальные диагнозы хронической венозной недостаточности, поскольку некоторые из них имеют серьезные последствия, если их не выявить и не лечить.
Застойная сердечная недостаточность
Застойная сердечная недостаточность может имитировать венозную болезнь с проявлением отека лодыжек и голеней.Однако одним из ранних, но незаметных симптомов застойной сердечной недостаточности является утомляемость; это может быть настолько незаметным, что пациент может даже не ощущать снижения энергии и может подсознательно уменьшить активность, чтобы приспособиться к этому ограничению.
По мере прогрессирования сердечной недостаточности может наблюдаться двусторонний отек (отек) лодыжек и ног или живота. Исходя из патофизиологии заболевания, оно редко проявляется односторонне, хотя одна нога может быть хуже другой. Кроме того, в легких может накапливаться жидкость, вызывая одышку, особенно во время физических упражнений и в положении лежа.В некоторых случаях пациенты просыпаются ночью, хватая ртом воздух. Некоторые могут не уснуть, если не сидят прямо. Избыток жидкости в организме может вызвать учащенное мочеиспускание, особенно ночью.
Эти данные необычны при первичном заболевании вен.
Рисунок 2. Давнее заболевание вен. Обратите внимание на «перевернутый вид бутылки из-под кока-колы»из-за рубцов и сжатия нижней части ноги.
Тромбоз глубоких вен
Из-за значительных последствий (в частности, тромбоэмболии легочной артерии) тромбоз глубоких вен (ТГВ) является еще одним заболеванием, которое необходимо исключить при проведении обследования в условиях неотложной помощи.У многих пациентов, у которых позже обнаруживается ТГВ, симптомы отсутствуют. Однако классические признаки и симптомы связаны с обструкцией венозного оттока. Наблюдаются боль и односторонний отек ног. Неспецифические признаки включают тепло, эритему, пальпируемый спинной мозг в тканях ноги, боль при тыльном сгибании стопы и боль в голени при принудительном тыльном сгибании стопы с прямым коленом (признак Хомана).
Когда у пациента появляются эти симптомы, настоятельно рекомендуется диагноз ТГВ.Однако лечение не следует начинать только на основании клинических данных; даже если у пациента опухшая, болезненная, перегруженная нога, вероятность того, что ТГВ является правильным, составляет только 50%. К сожалению, отсутствие этих признаков и симптомов не исключает ТГВ.
Факторы риска ТГВ, которые можно установить путем опроса пациента или члена семьи, включают длительные периоды неподвижности, недавнюю операцию или травму нижней части тела, ожирение, сердечный приступ, сердечную недостаточность, недавние роды, использование гормональной терапии или оральных контрацептивов. , и пожилой возраст.
Наличие ТГВ не может быть диагностировано или исключено на основании клинических данных; таким образом, диагностические тесты должны выполняться всякий раз, когда рассматривается диагноз ТГВ. Многие из них, такие как ультразвуковая допплерография и венография, вероятно, будут недоступны для большинства центров неотложной помощи. Следовательно, подозрение на ТГВ требует немедленного обращения к специалисту.
Рисунок 3. Язвы венозной недостаточности на разных стадиях заживления. Обратите внимание на эпителизациюнижней раны. Задний — беловатый шрам от ранее зажившей
язвы, называемой atrophae blanche.
Целлюлит
Целлюлит — это, прежде всего, настоящий инфекционный процесс, который начинается с некоторого травматического события, приводящего к разрыву кожи нижней конечности. Наблюдается заметное прогрессирование от повреждения кожи и тканей к диффузному воспалению, сопровождающееся повышением температуры, болью в пораженной конечности, покраснением и отеком.
При целлюлите это обычно происходит после повреждения кожи; при венозном заболевании обычно имеется эпизод «целлюлита» в анамнезе до признания любой травмы кожи.
Другие возможности
Другие возможные причины отека нижних конечностей включают почечную недостаточность, эндокринные нарушения, такие как болезнь Кушинга или гипертиреоз, а также использование таких лекарств, как кортикостероиды, противозачаточные таблетки, антибиотики с повышенным содержанием натрия и нестероидные противовоспалительные средства. наркотики.
Лабораторные соображения
При любом заболевании клиницист может назначить все мыслимые лабораторные тесты, чтобы исключить / исключить любую возможность, которая может проявляться схожими признаками и симптомами.Однако, особенно в условиях неотложной помощи, лучше всего полагаться на проверенную временем практику заказа лабораторных анализов, только если они изменят ваш диагноз и ваше решение лечить или направить.
Если у пациента были предыдущие лабораторные анализы, их просмотр может дать вам ключ к пониманию того, что их презентация была ранее оценена, и сэкономит вам время и затраты на ненужное обследование. Кроме того, анамнез и физикальное обследование должны дать достаточно рекомендаций относительно того, какие лаборатории могут быть полезны.
Если вы считаете, что необходима дальнейшая оценка и лабораторные исследования, направление пациента для дальнейшего тестирования является допустимым вариантом. Как всегда, важно задокументировать эту рекомендацию и убедиться, что пациент или член семьи понимают возможные последствия невыполнения.
Сфокусированный подход к лечению
После того, как вы рассмотрели дифференциальные диагнозы и поймете, что этиология основана на клапанной дисфункции и потере целостности фасции, вы можете сосредоточиться на лечении, которое может решить эти проблемы.
Также может стать более очевидным, почему часто используемые методы лечения, такие как гидромассажные ванны, кремы с антибиотиками, пероральные или внутривенные антибиотики, сульфадиазин серебра (сильваден, термазин), влажные и сухие повязки и местные или системные стероиды не работают; они просто не решают проблему, которая состоит из трех частей:
- расширение вен
- разделение клапанов
- повреждение фасции.
Соответствующие процедуры обычно включают коммерчески подготовленную многослойную систему обертывания из двух-четырех слоев, накладываемую на ногу от ступни до уровня колена, причем каждый слой выполняет определенную функцию:
- Слой 1 состоит из хлопковой прокладки впитывает влагу и защищает кожу.
- Layer 2 — это короткая эластичная пленка, обеспечивающая низкое давление покоя и высокое рабочее давление.
- Layer 3, наоборот, обеспечивает высокое давление покоя и низкое рабочее давление.
- Слой 4 — самый дальний от поверхности кожи — окружает три других слоя, обеспечивая их согласованную работу.
Вместе они обеспечивают как поддержку фасции, так и сжатие клапанных структур. По сути, давление увеличивается, поэтому ретроградный поток корректируется.В двухслойной системе слои 1 и 2 и слои 3 и 4 выше объединены в два отдельных слоя, которые выполняют ту же функцию.
Нанесение крема для кожи может помочь сохранить кожу влажной и здоровой. Я не рекомендую использовать «лосьоны» для кожи, поскольку они содержат больше воды и слишком быстро впитываются, чтобы обеспечить длительное увлажнение кожи.
Эти изделия носят от трех до семи дней, в зависимости от того, насколько сильно дренируют ноги. Я не рекомендую использовать ботинки Unna (обертывания с пастой из оксида цинка), особенно в условиях неотложной помощи, поскольку этот продукт обычно перестает работать через восемь часов и сушит кожу.Также есть тенденция к меньшему сжатию; по мере исчезновения отека слой оксида цинка не сжимается, и поэтому нет ни контакта, ни давления со стороны обертывания на кожу.
Для пациентов, которые не могут переносить ношение бинтов 24 часа в сутки в течение предписанного периода времени или переносить компрессию во время ночных периодов сна, можно применять другие методы лечения каждое утро и снимать их перед сном.
Очевидно, что некоторые из этих вариантов лечения требуют последующего лечения, которое, вероятно, будет назначено другим врачом.Опять же, практически важно, чтобы пациент или лицо, осуществляющее уход, понимали это, и чтобы вы документировали все рекомендации, которые вы даете в этом отношении.
Компрессионные чулки
После того, как активное лечение любым из вышеперечисленных завершено и венозная недостаточность хорошо контролируется, пациенты должны быть проверены на наличие пары компрессионных чулок. Это включает в себя измерение окружности как лодыжки, так и голени. Эластичные чулки используются для предотвращения повторения проблемы, но поскольку они растягиваются и не жесткие, они исправляют только проблему клапана, а не фасциальную проблему; следовательно, они неадекватны для истинного «лечения».”
Практикующие должны убедиться, что пациенты понимают, что даже если они постоянно носят чулки, опухоль может повториться и компрессионные бинты необходимо будет заменить. Когда венозная система и структуры повреждены, маловероятно, что они когда-либо снова станут «нормальными». Главное — поддерживать функционирование вен при сжатии.
Мы сочли эффективным советовать пациентам думать о компрессии, как о лекарстве от хронического состояния (например, о том, как пациент с диабетом должен продолжать принимать инсулин, даже если он чувствует себя лучше).Продолжение лечения помогает контролировать болезнь.
Есть исследования, показывающие, что пентоксифиллин (Трентал) полезен для снижения риска венозных заболеваний, таких как язвы. Это лекарство воздействует на фибриновые манжеты вокруг вен, улучшая обмен питательных веществ. Использование других методов лечения, таких как нитроглицериновые пластыри, фенитоин (дилантин) или другие соединения, которые, как считается, улучшают периферическое кровообращение, не показали эффективности при лечении венозных заболеваний.
Заключение
Наличие отека нижних конечностей должно побудить вас определить этиологию.Крайне важно определить причину до направления к специалисту или начала лечения, поскольку различные причины исключают применение «волшебной пули», например диуретиков или подъема ног.
Действительно, коленный рефлекс антибиотиков в качестве лечения первой линии без обследования подвергает пациента дополнительному времени без лечения и потенциальным нежелательным последствиям их ненадлежащего использования.
Майкл С. Миллер, DO, FACOS, FAPWCA, CWS
Общий хирург. Генеральный директор и медицинский директор The Miller Care Group
Что такое отек и как его лечат ?: Клемент Банда, доктор медицины: дерматолог
Если вы испытываете отек ног и лодыжек, у вас может быть состояние, известное как отек.Отек может быть от легкого до сильного и часто приводит к затруднениям при ходьбе. Отек может даже затруднить дыхание. Некоторые пациенты сообщают, что их симптомы настолько серьезны, что они ограничивают или прекращают свою обычную повседневную деятельность.
В клинике MD Vein & Skin Specialists дерматолог и флеболог Клемент Банда, доктор медицинских наук, доктор медицинских наук, могут найти причину вашего отека и контролировать побочные эффекты. Если у вас возникла неприятная опухоль, как можно скорее свяжитесь с нами для оценки.
Что такое отек?
Отек — это заболевание, при котором ноги опухают, а также могут возникать стопы и лодыжки. У этого состояния есть ряд потенциальных причин, в том числе утечка жидкости из ваших вен. Плохое кровообращение, вызванное варикозным расширением вен или подобными заболеваниями, может привести к отеку. Результатом накопления жидкости являются боль и дискомфорт.
Отек может возникнуть по разным причинам, в том числе:
- Предменструальные симптомы
- Лекарство
- Высокое потребление натрия
- Болезнь почек
- Застойная сердечная недостаточность
- Сидеть или стоять в течение длительного времени
- Вены слабые или поврежденные
- Варикозное расширение вен
- Хроническая венозная недостаточность
- Болезни печени, почек и щитовидной железы
- Некоторые лекарства для снижения артериального давления или обезболивания
- Аллергическая реакция
- Плохое питание
- Диета с высоким потреблением соли
- Беременность
Поскольку существует так много причин, по которым в тканях вашего тела накапливается лишняя жидкость, вам следует обратиться к такому специалисту, как доктор.Банда, который может оценить здоровье ваших вен.
Используя технологию цветного дуплексного ультразвука, доктор Банда определяет, является ли венозная проблема причиной вашего отека. Если тромбоз глубоких вен (ТГВ) является причиной отека в ногах или других областях, вам необходимо специальное лечение, чтобы предотвратить инсульт или сердечный приступ.
Каковы симптомы отека?
Если у вас отек ног, лодыжек или ступней, но вы не получили травмы, у вас может быть отек. Вот некоторые признаки, которые могут указывать на отек:
- Отек ног, лодыжек или ступней
- Отечность лица и рук
- Проблемы при ходьбе из-за опухоли
- Затрудненное дыхание
- Опухшая, растянутая и блестящая кожа
- Ямочка при надавливании пальцем на опухшее место
Варианты лечения отеков
После определения первопричины отека доктор.Банда может порекомендовать неинвазивные варианты лечения, такие как изменение образа жизни, перед более инвазивным лечением.
Каждый случай индивидуален, поэтому отек может быть пожизненной или временной проблемой. Лечение отека начинается с лечения основного состояния, которое его вызывает. Если не лечить, ваша кожа может продолжать растягиваться, вызывая дискомфорт и другие проблемы со здоровьем. Если вы беременны или у вас проблемы с дыханием, немедленно позвоните нам.
Доктор Банда может лечить проблемы с кровообращением в венах, вызывающие отек.Он может разработать комплексный план лечения, направленный на улучшение оттока жидкости в областях, пораженных отеком. Поддерживающий трикотаж и приподнятие ног могут улучшить ваше состояние.
Но если эти варианты не улучшат ваше состояние, доктор Банда может предложить минимально инвазивные методы лечения, такие как:
- Эндовенозная термическая абляция, лазерная терапия, которая сокращает и разрушает вены
- Амбулаторная флебэктомия, удаление пораженной вены через небольшой разрез
- Пенная склеротерапия под ультразвуковым контролем, представляющая собой введение специального вспенивающего раствора для разрушения вены
Если отек связан с приемом лекарств, прекращение приема лекарства может устранить отек, но сначала проконсультируйтесь с лечащим врачом.



 Отеки после травм могут сохраняться на протяжении долгого времени.
Отеки после травм могут сохраняться на протяжении долгого времени. Отек обычно равномерный, охватывает голень.
Отек обычно равномерный, охватывает голень.