Пять мифов о «синдроме ленивого желудка» — Delo.ua
Некоторые мифы «синдромом ленивого желудка» называют диспепсию. И по этому поводу существует множество выдумок. Специалисты развенчивают неверные представления, как не допустить неприятных ощущений
Диспепсия, или «ленивый желудок» — это комплекс расстройств: дискомфорт или боль в животе (в верхних отделах), чувство быстрого насыщения, вздутие живота, тошнота или позывы к рвоте.
Чаще всего наблюдается так называемая функциональная диспепсия, из-за нарушения двигательной функции желудка. Это и есть «синдром ленивого желудка», когда желудок «ленится» сокращаться и продвигать пищу. Таким образом, в желудке подолгу задерживается пища, что, конечно, вызывает неприятные ощущения.
Миф 1. Тяжесть в желудке возникает у тех, кто много ест. Нужно уменьшить порции — и все будет в порядке.
Подписывайтесь на наш Telegram каналНа самом деле это не так.
Миф 2. Если съесть чего-либо кисленького или острого либо выпить немного алкоголя или кофе, тяжесть в желудке сразу пройдет.
Никакая еда, а тем более алкоголь, не помогут при диспепсии. Как показывают исследования, алкоголь способствует расслаблению и вместе с тем снижает тонус пищеварительного тракта, тем самым никак не может помочь при тяжести или вздутии. Кофе же — это дополнительный фактор риска при диспепсии.
Миф 3. Главное — не есть на ночь, а также употреблять побольше свежих овощей и фруктов.
Совет «не есть перед сном» связан с тем, что в это время мы лежим и практически не двигаемся, а желудку в такой позиции работать тяжелее. Но даже днем большие порции и тяжелые продукты могут вызвать проявления синдромов диспепсии.
Обратный эффект будет от употребления богатых на клетчатку сырых овощей или фруктов, таких как капуста или бобовые. Ведь клетчатка, которая в них содержится, может усложнить пищеварение. Лучше их отваривать, запекать или хотя бы хорошо измельчать.
Миф 4. Снять неприятные ощущения в области желудка при функциональной диспепсии, а также унять тошноту можно при помощи ферментного препарата или спазмолитика.
Помните, что это не так. Согласно принятым стандартам лечения функциональной диспепсии, ферментные препараты не применяют при лечении диспепсии в связи с тем, что они действуют только в двенадцатиперстной кишке. А нарушение процессов, а именно секреторной и эвакуаторной функции, происходит в желудке. То есть ферментный препарат на эти нарушения никак не влияет.
То же и со спазмолитиками, они применяются для устранения печеночной или почечной колики, боли при язвенной болезни желудка и двенадцатиперстной кишки в периоде обострения и т.д. Когда нужно усилить сократительную способность желудка, чтобы помочь пище продвигаться дальше, спазмолитик даже усугубляет ситуацию, расслабляя желудочные мышцы.
Миф 5. Тяжесть, вздутие и тошнота — это временные явления, поэтому не нужно принимать никакие лекарства или обращаться к врачу.
«И так пройдет» — это ошибочный подход. Многие из опасных болезней желудочно-кишечного тракта, такие как гастрит, хронический панкреатит, желчнокаменная болезнь, связаны с нарушением перистальтики и моторной функции желудка. Поэтому при вздутии и тяжести, тошноте, позывах к рвоте после еды, необходимо проконсультироваться с врачом-гастроэнтерологом и пройти обследование.
Ленивый желудок | Здоровая жизнь
Специалисты называют это состояние функциональной диспепсией. При ее развитии у человека возникает множество неприятных симптомов: дискомфорт и боли в верхней части живота, тошнота и рвота, раннее чувство насыщения пищей и вздутие живота. Для нормального пищеварения желудок должен сокращаться, измельчать, обрабатывать и продвигать пищу далее по пищеварительному тракту.
При ее развитии у человека возникает множество неприятных симптомов: дискомфорт и боли в верхней части живота, тошнота и рвота, раннее чувство насыщения пищей и вздутие живота. Для нормального пищеварения желудок должен сокращаться, измельчать, обрабатывать и продвигать пищу далее по пищеварительному тракту.
Симптомы
Специалисты выделяют ряд общих симптомов этого состояния:
• тошнота и позывы к рвоте,
иногда рвота;
• быстрое появление насыщения даже при употреблении небольшой порции еды;
• ощущения переполненности
желудка;
• дискомфортные ощущения в
области солнечного сплетения;
• урчание в животе;
• изжога;
• метеоризм;
• частые позывы к дефекации;
• боли в области желудка (при
язвенной форме).

Лечение
Лечение функциональной диспепсии всегда должно быть комплексным. Оно включает в себя:
• Исключение курения, употребления алкоголя и напитков, содержащих кофеин.
• Гармонизация режима дня: увеличение продолжительности отдыха, исключение стрессовых факторов, дозированные физические нагрузки.
• Соблюдение диеты: дробное питание небольшими порциями 6-7 раз в день, уменьшение количества жирных, копченых и острых блюд, прием последней порции пищи за 2-3 часа до отхода к ночному сну.
Терапия при ленивом желудке должна дополняться такими
мероприятиями:
• Отказ от ношения ремней и одежды, которая стягивает тело.
• Сон на высокой подушке (для профилактики
заброса желчи).
• Исключение из рациона продуктов, которые
провоцируют изжогу.

• Совершение после приема пищи получасовой пешей прогулки для активизации моторики пищеварительного тракта.
Некоторым пациентам с ленивым желудком требуется помощь психолога. Такие сеансы учат больного противостоять стрессу и минимизировать его влияние на здоровье. В ряде случаев врач может рекомендовать прием лекарственных препаратов для устранения психоэмоционального перенапряжения.
Вспомогательные методы
Лечение функциональной диспепсии после консультации с врачом может дополняться приемом
различных народных средств.
Для нормализации работы желудка может рекомендоваться применение следующих народных рецептов:
Настой из семян льна. 20 г сырья заливают 200 мл охлажденной кипяченой воды, настаивают на протяжении ночи, добавляют по 20 мл йогурта, фруктового сока и меда, принимают по 100 мл натощак.
30 минут и пьют несколько раз в день.

Фитосбор. По 10 г ромашки, зверобоя и календулы заливают 200 мл кипятка, принимают 4 раза в день до приема пищи.
Смесь сухофруктов. Готовится она из следующих ингредиентов, взятых в равных пропорциях (например, по 100 г): сушеные яблоки; курага; финики; инжир; изюм; чернослив.
Все компоненты смеси промывают
и заливают кипятком на несколько минут. После этого их измельчают блендером или пропускают через мясорубку. В полученную смесь добавляют по 100 г меда, грецких орехов и льняного семени. Принимают по чайной ложке за полчаса до еды и перед сном.
Ленивый глаз лечение
Амблиопия у детей -ленивый глаз
Амблиопия у детей, называемая в народе «ленивый глаз», является достаточно распространённым заболеванием, которое чаще всего развивается и проявляется у детей уже с раннего возраста. Амблиопия («ленивый глаз») у детей – это функциональное расстройство, проявляющееся снижением остроты зрения одного или обоих глаз, не поддающееся очковой и другим видам коррекции.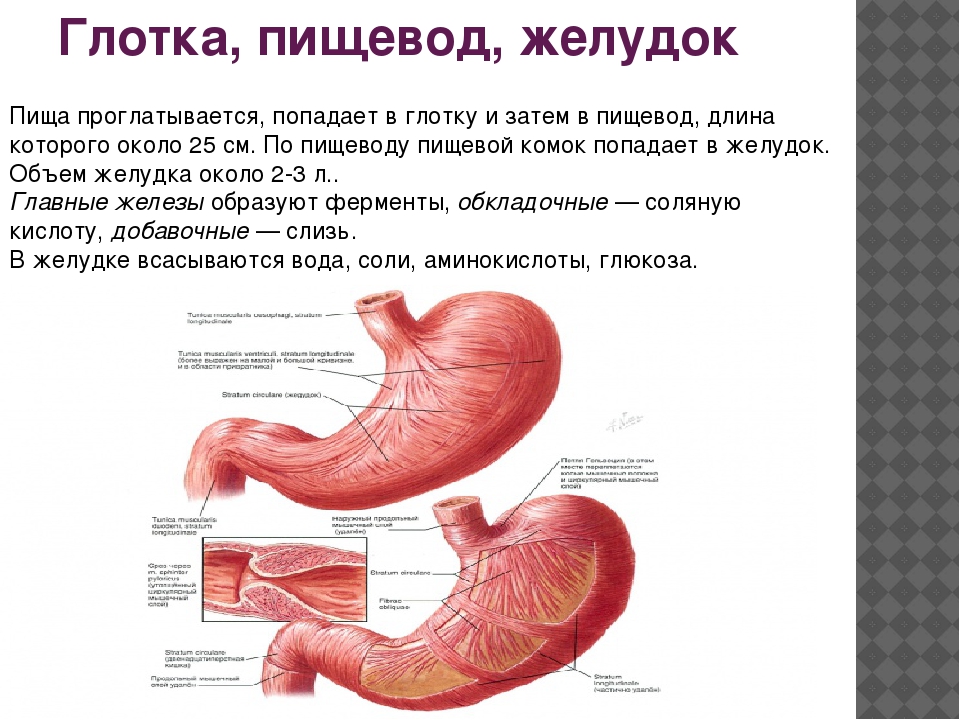
Чаще всего амблиопия у детей («ленивый глаз») носит односторонний характер, при этом глаза с рождения поставлены в неравные условия – отклонения в рефракции (дальнозоркость, близорукость, астигматизм), нарушение зрительной фиксации или врождённые причины. При разной остроте зрения глаза видят разные картинки, и мозг не может совместить их в одно объёмное изображение. В результате, «лучший» глаз, находясь в более «выгодных» условиях, «берёт инициативу на себя», а работа худшего глаза подавляется, и он превращается в «ленивый глаз» (то есть, у детей появляется амблиопия).
Чем раньше диагностирована амблиопия («ленивый глаз») у детей, тем выше шансы на полное выздоровление, и от того, насколько рано начато лечение, зависит ее исход. Амблиопия («ленивый глаз») у детей не исчезает сама по себе, всегда требуется лечение. Лечение амблиопии («ленивый глаз») возможно в любом возрасте, но, чем старше пациент, тем более затруднительно будет лечение амблиопии: оно становится более длительным и менее эффективным.
Амблиопия («ленивый глаз») у детей не исчезает сама по себе, всегда требуется лечение. Лечение амблиопии («ленивый глаз») возможно в любом возрасте, но, чем старше пациент, тем более затруднительно будет лечение амблиопии: оно становится более длительным и менее эффективным.
Амблиопия у детей выявляется врачом-офтальмологом в процессе всестороннего обследования органа зрения. Если Вы заметили, что ребёнок щуриться, низко наклоняет голову, близко подходит к телевизору, или же у него появилось косоглазие, то срочно обратитесь на консультацию к детскому офтальмологу, т. к. все эти признаки могут говорить о том, что у ребёнка развилась амблиопия («ленивый глаз»).
Прием ведут
| Машукова Арина Владимировна | врач — офтальмолог |
| врач — офтальмолог, хирург |
Лечение амблиопии направленно на повышение остроты зрения глаза. Проводится лечение амблиопии по нескольким направлениям. Лечение амблиопии необходимо начать с устранения причины, из-за которой развилась амблиопия у детей (удаление катаракты, исправление зрительной фиксации, подбор соответствующей очковой/контактной коррекции и др.). Это поставит
Лечение амблиопии необходимо начать с устранения причины, из-за которой развилась амблиопия у детей (удаление катаракты, исправление зрительной фиксации, подбор соответствующей очковой/контактной коррекции и др.). Это поставит
«ленивый глаз» в наиболее комфортные условия для постепенного развития в нём высоких функций.
Кроме того, лечение амблиопии у детей не обходится без окклюзии (закрывание заклейкой) лучшего глаза. При несоблюдении этого условия лечение амблиопии будет абсолютно неэффективным. При этом вся зрительная нагрузка ложится на хуже видящий, «ленивый глаз», который вынужден работать, тем самым повышая свою остроту зрения.
Длительность и характер окклюзии назначается и контролируется врачом в зависимости от степени, которой достигла амблиопия у детей, а также других сопутствующих факторов.
Скорейшее и надёжное лечение амблиопии («ленивый глаз») у детей не обойдётся без дополнительного оборудования, имеющегося в настоящее время в арсенале врачей. К ним относятся различного вида стимуляторы: специальные лечебные приборы и аппараты (магнито- и лазеростимуляторы,
К ним относятся различного вида стимуляторы: специальные лечебные приборы и аппараты (магнито- и лазеростимуляторы,
офтальмотренажёры, компьютерные программы и др.). Такое лечение амблиопии у детей называется плеоптическим. Оно способствует дополнительной интенсивной стимуляции органа зрения для развития в нем высоких зрительных функций. Таким образом, «ленивый глаз включается в работу», и острота зрения в нём довольно быстро повышается.
Следует отметить, что лечение амблиопии требует от ребёнка и родителей огромного терпения и настойчивости, без которых эффективность лечения может заметно снизиться, а путь к выздоровлению значительно осложнится и затянется. Иногда мы рекомендуем проводить те или иные упражнения в домашних условиях (в том числе и компьютерные программы), но все они индивидуальны и зависят от бинокулярных и зрительных функций каждого ребёнка в отдельности.
Ленивый желудок — симптомы и лечение
Расскажут в выпуске программы о состоянии под названием ленивый желудок. Возникает изжога, дискомфорт, тяжесть в животе, тошнота и вздутие. Это состояние называется диспепсия. Вы узнаете, как нужно успокоить желудок. Дискомфорт в животе случался у многих. Обиженный желудок есть у многих, но на что он обижается.
Возникает изжога, дискомфорт, тяжесть в животе, тошнота и вздутие. Это состояние называется диспепсия. Вы узнаете, как нужно успокоить желудок. Дискомфорт в животе случался у многих. Обиженный желудок есть у многих, но на что он обижается.
Надо понимать, что синдром раздраженного желудка – это диагноз, который ставят, когда исключено все остальное. У человека может быть горечь во рту, отрыжка, изжога, таких больных на приеме у терапевта бывает много, это каждый четвертый.
Героиня программы страдает от таких симптомов, проблема ей знакома. Обследование не выявило никаких патологий. Все в норме. Поставлен был диагноз функциональная диспепсия. Женщине повезло, так как часто ставят диагноз, которого нет, а потом начинают лечение. 75% людей не имеют патологии из тех, кто приходит к врачу.
Врачу сложно сказать пациенту, что у него ничего нет, обычно, чтобы отвязаться, назначают лечение. Каждый 10-й имеет камни в желчном пузыре, а когда их находят, стараются вырезать. Проводится ненужное лечение и ненужные операции. Это огромная проблема.
Проводится ненужное лечение и ненужные операции. Это огромная проблема.
Переедание, быстрая еда, лекарства, стресс, некоторые напитки приводят к такому состоянию. Иногда возникает оно от потребления клетчатки или перца чили. Но сначала врачи обычно проверяют больного на наличие хеликобактера.
В основе синдрома обиженного желудка лежит соматоформное расстройство. При таком расстройстве может быть тахикардия, головокружение, у всех возникают свои ощущения, но все в голове, человек чувствует сильнее то, что не чувствуют другие. Рецепторы чувствуют то, что они не должны чувствовать, сенсибилизация повышена.
Но мерой профилактики также является перец чили. Он тренирует желудок. При обиженном желудке обычно в разных странах мира не отправляют на гастроскопию. Сложнее всего понять взаимосвязь между симптомами и наличием хеликобактера.
Хеликобактер может привести к таким проблемам. Если вам мешает жить состояние, надо решать проблему. У героини программы время от времени бывает что-то такое, особенно при переедании. Если это время от времени, нет ничего страшного. Но тяжесть эта может мешать вам жить.
У героини программы время от времени бывает что-то такое, особенно при переедании. Если это время от времени, нет ничего страшного. Но тяжесть эта может мешать вам жить.
Надо делать простой тест на хеликобактер, не делается при этом гастроскопия. Если бактерия определена, то врачи назначают антибиотики на 2 недели, чтобы убить бактерию. Назначают врачи и препараты от кислотности желудка.
Если все прошло, то проблема решена. Но заразиться бактерией можно повторно, могут также не помочь антибиотики. Если ничего не найдено, но проблема есть, назначают антидепрессант. Иногда помогает омепразол при наличии изжоги.
Напоминаем, что конспект является лишь краткой выжимкой информации по данной теме из конкретной передачи, полный выпуск видео можно посмотреть по ссылке О самом главном выпуск 1639 от 19 декабря 2016
Информация оказалась для вас полезной и интересной? Поделитесь ссылкой на сайт http://osglavnom. ru с друзьями на своем блоге, сайте или форуме где общаетесь.Спасибо. Загрузка…
ru с друзьями на своем блоге, сайте или форуме где общаетесь.Спасибо. Загрузка…Клостридиозы крупного рогатого скота — симптомы, диагностика и лечение
Клостридиозы животных относят к наиболее опасным бактериальным заболеваниям. Анаэробные бактерии клостридии (Clostridium) выделяют сильнейший яд — ботулотоксин, способный всего за несколько дней привести к летальному исходу. Наиболее часто болезнь поражает КРС, реже — овец.
Как возникают клостридиозы крупного рогатого скота
Клостридии отличаются высокой устойчивостью к неблагоприятным факторам. Они отлично переносят минусовые температуры и активно размножаются в бескислородной среде. Их споры покрыты прочной оболочкой, которая раскрывается, попадая в организм.
Возбудитель клостридиоза обитает, преимущественно, в почве, воде — для размножения им необходима высокая влажность. К факторам риска развития клостридиоза относят:
1. антисанитарные условия в местах содержания животных;
антисанитарные условия в местах содержания животных;
2. отсутствие контроля за влажностью;
3. выпас в местах с зараженной почвой и водой;
4. некачественные корма.
Учитывая данные факторы, важно уделять особое внимание профилактике клостридиоза.
Наиболее подвержены заболеванию телята, особи с ослабленным иммунитетом, коровы после отела. Возбудитель попадает в организм с кормом или через открытые раны на коже, а распространяется с фекалиями зараженных особей.
Симптомы
Болезнь характеризуется стремительным развитием: симптомы появляются в течение суток, у новорожденных телят — нескольких часов после отела. Бактерии при клостридиозе поражают кишечник, желудок и печень. Затем страдают нервная и мышечная системы.
Теряя в организме защитную оболочку, бактерии выделяют в ткани сильнейший токсин. Поэтому чаще всего клостридиоз КРС проявляется как сильная интоксикация: животные становятся вялыми, отказываются от пищи, воды. Наблюдается диарея.
Наблюдается диарея.
Последующие симптомы могут отличаться в зависимости от формы заболевания.
1. Ботулизм. Животное перестает самостоятельно глотать, не может принимать пищу и воду, стремительно теряет вес, возникает слезотечение.
2. Отечная форма. Подкожная жировая клетчатка отекает, особь быстро слабеет, чувствует себя угнетенно, дыхание учащается.
3. Анаэробная энтеротоксемия. Животное становится вялым и слабым, не может координировать движения, шатается, падает, возникают спазмы мышц и учащается сердцебиение.
4. Столбняк. Жевательные мышцы парализованы и заметно отвердевают, появляются судороги, органы ЖКТ практически останавливаются.
5. Эмкар. Под кожей возникают горячие и холодные очаги припухлостей с мутным экссудатом, которые при нажатии похрустывают. Животное хромает и с трудом дышит.
В большинстве случаев летальный исход для взрослых животных наступает на 3–5 день. Поэтому важна своевременная ветеринарная помощь и качественные лекарства.
Поэтому важна своевременная ветеринарная помощь и качественные лекарства.
Лечение
Для борьбы с клостридиями необходим антибиотик для КРС последнего поколения, с быстрым и эффективным действием. Такой препарат есть в линейке компании NITA-FARM.
Лексофлон — отечественная разработка, по качеству ничем не уступающая импортным аналогам, цена при этом — более выгодная. Антибиотик, основу которого составляет левофлоксацин, обладает широким спектром действия. Преодолевает резистентность бактерий к фторхинолонам предыдущих поколений.
Лечение проходит в течении 3–5 суток. Ежедневно необходимо одно внутримышечное введение препарата в расчете 1 мл/30 кг массы. Уже через час Лексофлон максимально концентрируется в сыворотке крови, а его биодоступность достигает 99%.
Спустя 24–48 часов симптомы ослабляются. Молоко можно использовать на пятые сутки после окончания курса, мясо — на девятые.
Скарлатина: профилактика, симптомы и лечение
В детской поликлинике № 23 прошла лекция на тему: «Скарлатина у детей».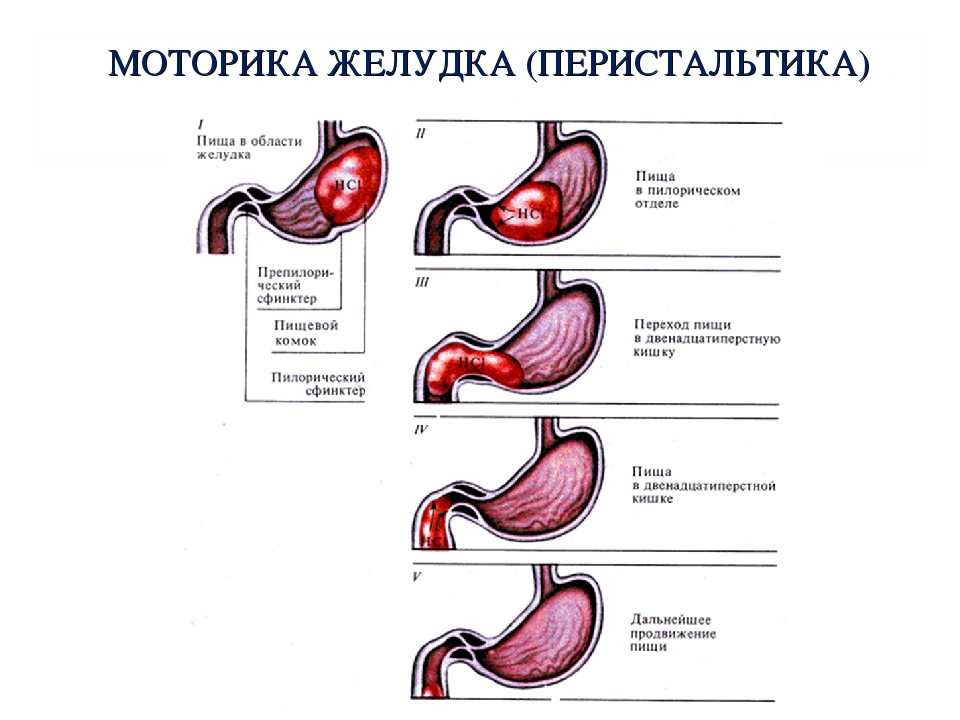 Ее провела заведующая отделением Ксения Батрак. На лекции обсудили симптомы, лечение и профилактические меры.
Ее провела заведующая отделением Ксения Батрак. На лекции обсудили симптомы, лечение и профилактические меры.
Скарлатина — острое инфекционное заболевание, отличительной чертой которого является сочетание ангины и мелкоточечной сыпи на коже. Продолжительность инкубационного периода – от 1 до 10 суток.
Симптомы
· резкое повышение температуры,
· головная боль и общая слабость
· тахикардия,
· апатия и сонливость или, напротив, повышенная подвижность
· тошнота,
· боль в горле
· сыпь и другие.
Скрытый период скарлатины продолжается от 3 до 7 суток. Заболевание начинается остро с резкого нарушения самочувствия ребенка: он становится вялым, сонливым, жалуется на выраженную головную боль и озноб. Температура тела быстро достигает высоких цифр (38—40 °С в зависимости от степени тяжести болезни). Нередко в начальном периоде заболевания отмечаются тошнота и рвота. Однако следует отметить, что в наши дни скарлатина у детей, как и во взрослом возрасте, может протекать на фоне субфебрильной температуры до 37°С.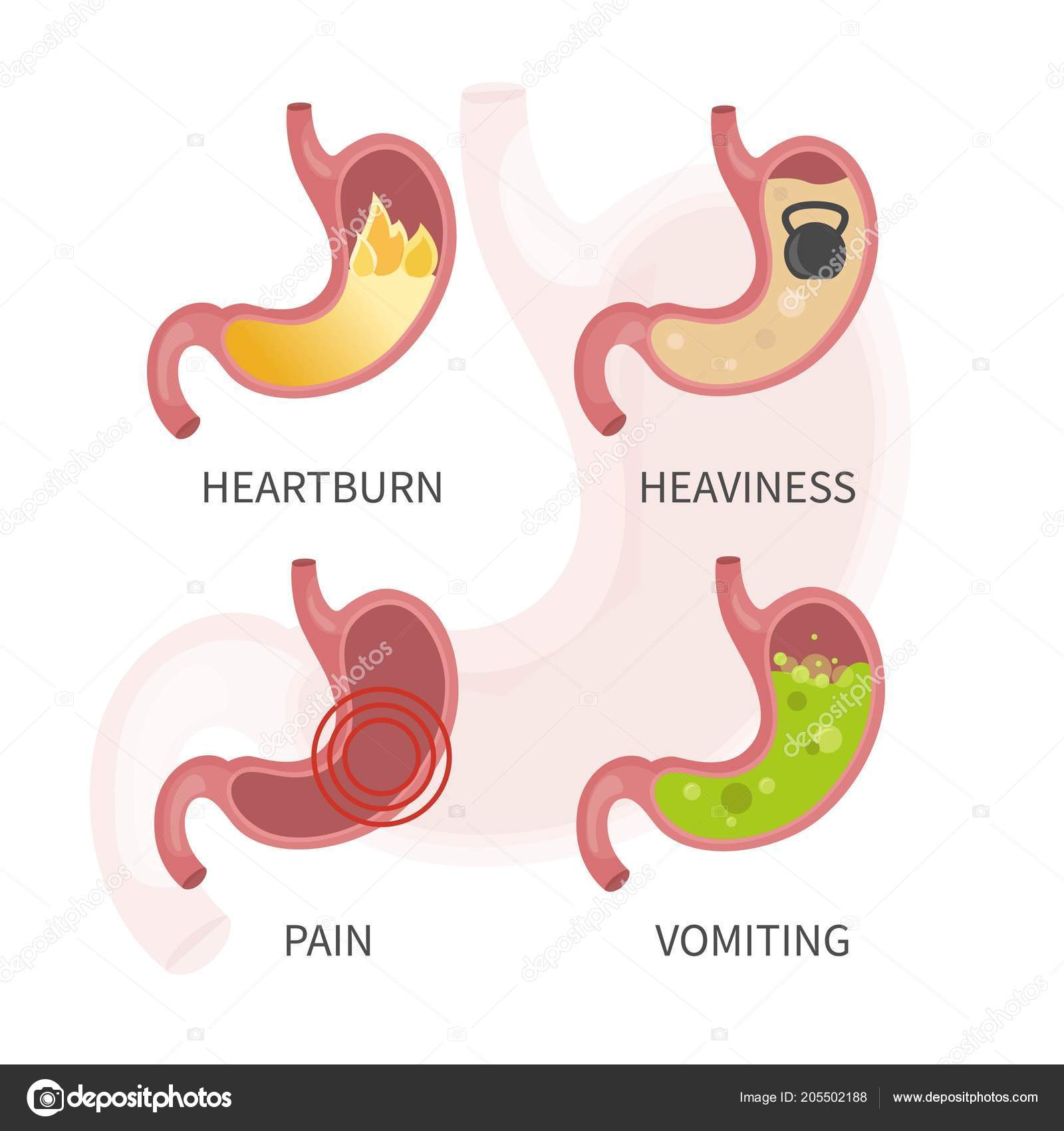
При скарлатине спустя несколько часов на коже у детей возникает специфическая сыпь в виде мелких ярко-розовых точек на покрасневшей коже. Сыпь более выражена на лице, боковых поверхностях туловища и в местах естественных кожных складок (паховых, подмышечных, ягодичных). Характерным признаком скарлатины является резкий контраст между ярко-красными «пылающими» щеками и бледным носогубным треугольником, на коже которого элементы сыпи отсутствуют. Внешний вид ребенка также привлекает внимание: помимо цветового контраста, лицо его одутловатое, глаза лихорадочно блестят.
Лечение
Чаще всего лечение проводят в домашних условиях. Больного ребенка изолируют. При тяжелом течении инфекции показана госпитализация на период не менее 10 суток. Затем в течение 12 дней ребенок должен находиться дома, его нельзя допускать в детский коллектив. Во время лечения ребенок должен соблюдать постельный режим и правильно питаться. Предпочтение отдается протертой легкоперевариваемой пище, приготовленной на пару или в отварном виде. Употреблять ее нужно небольшими порциями, не реже 4 раз в день. Врачи рекомендуют придерживаться лечебной диеты №13 по Певзнеру, а через две недели – диеты № 7. Также необходимо соблюдать питьевой режим.
Употреблять ее нужно небольшими порциями, не реже 4 раз в день. Врачи рекомендуют придерживаться лечебной диеты №13 по Певзнеру, а через две недели – диеты № 7. Также необходимо соблюдать питьевой режим.
Профилактика скарлатины
· избегать контакта с носителем заболевания,
· укреплять иммунную систему ребенка,
· соблюдать правила личной гигиены.
Если происходит вспышка заболевания в детском коллективе, накладывается карантин на неделю. В этот период ежедневно проводят осмотр взрослых и детей, контактировавших с больным. Детей, которые контактировали с больным скарлатиной, не пускают в детский сад или в первые два класса школы в течение 7 дней.
Если в семье есть заболевший скарлатиной ребенок, необходимо соблюдать следующие правила:
· ребенок должен находиться в отдельной комнате,
· следует ежедневно проводить влажную уборку с использованием раствора хлорамина,
· ухаживать за больным может только один член семьи, который должен минимизировать контакты с другими людьми,
· больной должен пользоваться отдельной посудой и предметами личной гигиены; его белье и одежду также нужно стирать отдельно, при этом использовать дезинфицирующие средства или кипятить, и проглаживать с обеих сторон.
· игрушки, с которыми играл ребенок, нужно тщательно вымыть с дезинфицирующим раствором и сполоснуть проточной водой. Мягкие игрушки необходимо постирать или вовсе избавиться от них.
После выздоровления на протяжении месяца ребенок должен находиться под наблюдением врача. Затем проводят контрольный анализ крови и мочи. При отсутствии в организме патогенных бактерий, пациента снимают с диспансерного учета.
Дети, больные скарлатиной, не должны посещать детские учреждения.
При появлении симптомов, необходимо обратиться к врачу.
Адрес: Большой Сампсониевский пр., д. 62
Телефон: 596‑39-80
Сайт: http://dgp11.spb.ru/
Функциональная неязвенная диспепсия
Функциональная диспепсия – заболевание, при котором возникают такие симптомы, как тяжесть, вздутие, дискомфорт в верхней части живота при отсутствии для этого очевидных причин.
Проявления функциональной диспепсии схожи с признаками других заболеваний желудочно-кишечного тракта (например, язвенной болезнью желудка). При функциональной диспепсии не наблюдается поражения органов пищеварительной системы.
При функциональной диспепсии не наблюдается поражения органов пищеварительной системы.
Точные причины заболевания неизвестны. Специалисты считают, что в развитии неорганической диспепсии определенное значение имеют психосоциальные факторы. Для пациентов характерно чувство тревоги, беспокойство, депрессия.
Диагностика неязвенной диспепсии состоит в исключении нарушений работы органов пищеварения (например, язвенной болезни желудка, 12-перстной кишки).
Лечение консервативное. Применяются препараты для устранения симптомов функциональной диспепсии. Важную роль играет коррекция режима питания.
Синонимы русские
Функциональная диспепсия, неорганическая диспепсия, раздраженный желудок.
Синонимы английские
Functional dyspepsia, nonulcer dyspepsia, nonulcer stomach pain.
Симптомы
К основным проявлениям функциональной диспепсии относят:
- жжение и дискомфорт в верхней части живота;
- вздутие живота;
- раннее чувство наполнения желудка;
- тошнота;
- отрыжка.

Для установления диагноза «функциональная диспепсия» данные симптомы должны присутствовать по крайней мере 12 недель (не обязательно последовательно) за последние 12 месяцев.
Общая информация о заболевании
Функциональная диспепсия – заболевание, при котором возникают функциональные расстройства пищеварения. При этом различные органические патологии отсутствуют. Точные причины данного расстройства не установлены. Заболевание встречается достаточно часто. По данным различных авторов, распространенность функциональной диспепсии достигает 20 %.
Исследователи выделяют несколько основных факторов, способствующих функциональной диспепсии.
- Нарушение моторики желудка и двенадцатиперстной кишки. Моторика – волнообразное сокращение мышц органов пищеварения, которое необходимо для продвижения пищи. Для улучшения моторики желудочно-кишечного тракта назначаются специальные препараты (прокинетики). Исследования показали, что не всегда симптомы функциональной диспепсии исчезают, даже при подтвержденном улучшении моторики желудка и двенадцатиперстной кишки.

- Наличие бактерии хеликобактер пилори (Heliсobacter pylori). Она выживает в кислой среде желудка и постепенно вызывает разрушение слизистой его оболочки. Это может приводить к развитию гастрита, язвы желудка, двенадцатиперстной кишки. Может передаваться через общую посуду, поцелуи. Лечение – прием антибактериальных препаратов. Несмотря на это роль данной бактерии в возникновении функциональной диспепсии достаточно спорная. Решение о необходимости эрадикационной терапии (лечение, направленное на уничтожение H. pylori) при неязвенной диспепсии принимается лечащим врачом.
- Психосоциальные факторы. Функциональная диспепсия чаще возникает у людей, которые подвержены частым психоэмоциональным перенапряжениям. Нервная система контролирует деятельность всего организма, поэтому нарушения в ее работе могут способствовать расстройствам пищеварения (функциональной диспепсии, синдрому раздраженного кишечника).
- Нарушения питания. Переедание, слишком быстрый прием пищи также может провоцировать диспепсию.
 Для постановки диагноза «функциональная диспепсия» исключают органические заболевания желудка, которые могут приводить к появлению похожих симптомов. К ним относятся эти и другие заболевания:
Для постановки диагноза «функциональная диспепсия» исключают органические заболевания желудка, которые могут приводить к появлению похожих симптомов. К ним относятся эти и другие заболевания:
- язвенная болезнь желудка и двенадцатиперстной кишки;
- гастроэзофагеальный рефлюкс – заброс содержимого желудка в пищевод; в желудке реакция среды кислая, а в пищеводе щелочная, в результате возникают изжога и другие проявления заболевания;
- опухоли пищевода, желудка;
- заболевания других органов – пациенты с ишемической болезнью сердца в некоторых случаях жалуются на боли в сердце, что требует дополнительного обследования.
У большинства пациентов заболевание протекает длительно. Периоды обострения могут чередоваться с улучшением состояния. У некоторых людей симптомы функциональной диспепсии со временем могут проходить сами по себе.
Кто в группе риска?
- Лица, злоупотребляющие алкоголем
- Курильщики
- Лица, употребляющие некоторые виды обезболивающих препаратов (например, нестероидные противовоспалительные)
- Лица, подверженные частым стрессовым ситуациям
Диагностика
Диагностика направлена на исключение различных заболеваний органов пищеварительной системы, которые могут вызывать аналогичные симптомы. При отсутствии органических причин (поражения каких-либо органов) ставится диагноз «функциональная диспепсия».
При отсутствии органических причин (поражения каких-либо органов) ставится диагноз «функциональная диспепсия».
Пациентам, у которых присутствуют такие симптомы, как трудности при глотании, длительная рвота, отсутствие аппетита, снижение веса, стул темного цвета, снижение уровня эритроцитов и гемоглобина в крови, а также в возрасте старше 45 лет, необходимо проведение эзофагогастродуоденоскопии (исследование с помощью гибкой трубки, снабженной камерой и специальными инструментами).
Большое значение имеет лабораторная диагностика.
Исследование функции поджелудочной железы, печени:
· Амилаза общая в сыворотке крови. Амилаза – фермент поджелудочной железы. Участвует в расщеплении углеводов из пищи. Уровень амилазы в крови повышается при заболеваниях поджелудочной железы (например, панкреатите).
· Липаза. Вырабатывается в поджелудочной железе и участвует в расщеплении жиров. При повреждении поджелудочной железы уровень липазы в крови повышается.
· Аланинаминотрансфераза (АЛТ). Фермент, который находится преимущественно в клетках печени. Поражение клеток печени при различных заболеваниях вызывает повышение концентрации данного фермента.
Другие исследования:
· Эзофагогастродуоденоскопия. С помощью гибкой трубки, оснащенной видеокамерой (эндоскопа), осматривается пищевод, желудок и двенадцатиперстная кишка. Позволяет изучить слизистые оболочки данных органов, выявить гастрит (воспаление слизистой оболочки желудка), язву, опухоли и других заболевания пищевода, желудка, двенадцатиперстной кишки.
· Уреазный тест на Helicobacterpylori. Для проведения анализа небольшой участок слизистой оболочки желудка помещается в мочевину. Бактерии начинают разлагать мочевину, образуя аммиак. Протекание данной реакции сопровождается изменением кислотности среды, что отображается изменением цвета индикатора от желтого к малиновому.
· Внутрижелудочная Ph-метрия. Проводится с помощью специальных зондов (гибких трубок), оснащенных приборами для измерения кислотности желудочного сока.
· Биопсия слизистой оболочки. При обнаружении изменений слизистой оболочки берется маленький кусочек измененного участка. Затем производится гистологическое (изучение тканей), цитологическое (изучение клеточного состава) исследование. Это позволяет определить воспаление, перерождение клеток эпителия, опухолевые процессы, наличие Helicobacterpylori и другие изменения.
· Ультразвуковое исследование органов брюшной полости (УЗИ). Позволяет получить изображения внутренних органов человека. При этом можно выявить нарушения в строении, опухоли, кисты (полости, заполненные жидкостью).
Объем необходимого обследования определяется лечащим врачом.
Лечение
Лечение функциональной диспепсии консервативное. Применяются препараты, снижающие кислотность в желудке, препараты для улучшения моторики желудка (прокинетики), антидепрессанты. В некоторых случаях назначаются антибактериальные препараты для уничтожения Helicobacterpylori. Большое значение имеет регулярное и полноценное питание.
Профилактика
· Регулярное питание (несколько раз в день малыми порциями)
· Тщательное пережевывание пищи
· Снижение употребления пищи, которая провоцирует появление симптомов заболевания (острая, соленая, жирная пища, алкоголь, кофе, газированные напитки)
Рекомендуемые анализы
· Общий анализ крови
· Скорость оседания эритроцитов (СОЭ)
· Амилаза общая в сыворотке
· Липаза
· Аланинаминотрансфераза (АЛТ)
Литература
Mark H. Birs, The Merk Manual, Litterra. 2011. Dyspepsia, p. 85.
Симптомы, причины, диагностика и лечение
Обзор
Изучение гастропареза с доктором Майклом КлайномЧто такое гастропарез?
Гастропарез, что означает частичный паралич желудка, — это заболевание, при котором желудок не может нормально опорожняться от пищи. Если у вас это заболевание, поврежденные нервы и мышцы не функционируют с нормальной силой и координацией, что замедляет движение содержимого через пищеварительную систему.
Это обычное заболевание у людей, страдающих диабетом в течение длительного времени, но оно может возникать и в других ситуациях.Гастропарез может быть неправильно диагностирован и иногда ошибочно принимается за язву, изжогу или аллергическую реакцию. У людей, не страдающих диабетом, заболевание может быть связано с кислотным рефлюксом.
Симптомы и причины
Что вызывает гастропарез?
Гастропарез возникает в результате повреждения нерва, включая повреждение блуждающего нерва. В нормальном состоянии блуждающий нерв сокращает (напрягает) мышцы живота, помогая перемещать пищу по пищеварительному тракту. При гастропарезе блуждающий нерв повреждается диабетом.Это препятствует правильной работе мышц желудка и кишечника, что препятствует перемещению пищи из желудка в кишечник.
Анатомия желудка
Другие причины пареза желудка включают:
- Вирусные инфекции.
- Операции на желудке (брюшной полости) с повреждением блуждающего нерва.

- Лекарства, такие как наркотики и некоторые антидепрессанты.
- Амилоидоз (отложения белковых волокон в тканях и органах) и склеродермия (заболевание соединительной ткани, поражающее кожу, кровеносные сосуды, скелетные мышцы и внутренние органы).
Каковы симптомы пареза желудка?
Симптомы пареза желудка включают:
- Изжога или гастроэзофагеальный рефлюкс (возврат содержимого желудка в пищевод).
- Тошнота.
- Рвота непереваренной пищей.
- Раннее насыщение (быстрое чувство сытости во время еды).
- Вздутие живота (увеличение).
- Хроническая боль в животе.
- Плохой аппетит и похудание.
- Плохой контроль сахара в крови.
Какие осложнения при гастропарезе?
Гастропарез может вызвать несколько проблем:
- Пища, которая остается в желудке слишком долго, может ферментировать, что может привести к росту бактерий.
- Пища в желудке может затвердеть в твердую массу, называемую безоаром.
 Безоары могут вызывать закупорку в желудке, которая препятствует прохождению пищи в тонкий кишечник.
Безоары могут вызывать закупорку в желудке, которая препятствует прохождению пищи в тонкий кишечник. - Люди, страдающие как диабетом, так и гастропарезом, могут иметь и другие проблемы, потому что уровень глюкозы в крови быстро повышается, когда пища, наконец, покидает желудок и попадает в тонкий кишечник.
- Обезвоживание (сильная жажда).
- Недоедание (плохое питание).
Диагностика и тесты
Как диагностируется гастропарез?
Ваш врач обсудит с вами ваши симптомы и историю болезни. Он или она также проведет медицинский осмотр и может назначить определенные анализы крови, включая уровень сахара в крови.
Другие тесты, которые используются для диагностики пареза желудка, включают:
- Четырехчасовое исследование опорожнения твердого желудка: Это тест для определения времени, за которое еда проходит через желудок.Технолог отведет вас в комнату и накормит едой, меченной радиоактивным изотопом.
 После того, как вы съедите эту еду, будет сделан одноминутный снимок вашего желудка. Вам будет разрешено покинуть отделение, но вы должны вернуться через один, два и четыре часа.
После того, как вы съедите эту еду, будет сделан одноминутный снимок вашего желудка. Вам будет разрешено покинуть отделение, но вы должны вернуться через один, два и четыре часа. - SmartPill: Это капсула, содержащая небольшое электронное устройство. Вы глотаете капсулу, и, когда она движется по пищеварительному тракту, она отправляет на носимый вами приемник информацию о том, как быстро пища проходит по пищеварительному тракту.
Ведение и лечение
Как лечится гастропарез?
Гастропарез — хроническое (продолжительное) заболевание. Это означает, что лечение обычно не излечивает болезнь, но вы можете управлять ею и держать ее под контролем. Людям, страдающим диабетом, следует попытаться контролировать уровень глюкозы в крови, чтобы уменьшить проблемы гастропареза.
Некоторым пациентам могут быть полезны лекарства, в том числе:
- Реглан : Вы принимаете этот препарат перед едой, и он заставляет мышцы живота сокращаться, чтобы помочь вывести пищу из желудка.
 Реглан также помогает уменьшить рвоту и тошноту. Побочные эффекты включают диарею и, в редких случаях, серьезное неврологическое (нервное) расстройство.
Реглан также помогает уменьшить рвоту и тошноту. Побочные эффекты включают диарею и, в редких случаях, серьезное неврологическое (нервное) расстройство. - Эритромицин : это антибиотик, который также вызывает сокращения желудка и помогает выводить пищу. Побочные эффекты включают диарею и развитие резистентных бактерий из-за длительного приема антибиотика.
- Противорвотные средства : Это препараты, которые помогают контролировать тошноту.
Пациентам с гастропарезом, у которых сохраняется тошнота и рвота даже после приема лекарств, операция может помочь.Одним из видов хирургического вмешательства при гастропарезе является электростимуляция желудка, при которой мышцы живота подвергаются легкому электрическому разряду. В этой процедуре врач вводит небольшое устройство, называемое желудочным стимулятором, в брюшную полость. У стимулятора есть два вывода, которые прикреплены к желудку и обеспечивают легкие электрические разряды, которые помогают контролировать рвоту. Сила поражения электрическим током может регулироваться врачом. Устройство работает от аккумулятора, которого хватает на 10 лет.
Сила поражения электрическим током может регулироваться врачом. Устройство работает от аккумулятора, которого хватает на 10 лет.
Еще одна операция по облегчению симптомов пареза желудка — это обходной желудочный анастомоз, при котором в верхней части желудка создается небольшой мешочек. Тонкая кишка делится пополам, а нижний конец прикрепляется непосредственно к карману малого желудка. Это ограничивает количество пищи, которую может съесть пациент. Эта операция более эффективна для страдающих ожирением пациентов, страдающих диабетом, чем лекарства или желудочный стимулятор.
Есть ли другие методы лечения гастропареза?
Новое лечение гастропареза называется пероральной пилоромиотомией (POP).Это нехирургическая процедура, при которой врач вставляет эндоскоп (длинный, тонкий и гибкий инструмент) в рот пациента и продвигает его к желудку. Затем врач перерезает привратник, клапан, опорожняющий желудок, что позволяет пище легче перемещаться из желудка в тонкий кишечник.
В тяжелом случае гастропареза ваш врач может решить, что вам нужно использовать зонд для кормления или еюностомический зонд. В ходе хирургической операции трубка вводится через брюшную полость в тонкий кишечник.Чтобы прокормить себя, вы вводите питательные вещества в трубку, которая попадает прямо в тонкий кишечник; таким образом они проходят вокруг желудка и быстрее попадают в кровоток. Еюностомическая трубка обычно является временной мерой.
Другой вариант лечения — внутривенное или парентеральное питание. Это метод кормления, при котором питательные вещества попадают прямо в кровоток через катетер, введенный в вену на груди. Как и еюностомическая трубка, парентеральное питание является временной мерой при тяжелом случае гастропареза.
Следует ли мне изменить диету, если у меня гастропарез?
Один из лучших способов помочь контролировать симптомы гастропареза — это изменить свои ежедневные привычки в еде. Например, вместо трехразового питания вы можете есть шесть небольших приемов пищи. Таким образом, в вашем желудке будет меньше еды — вы не почувствуете сытость, и пище будет легче покинуть ваш желудок.
Таким образом, в вашем желудке будет меньше еды — вы не почувствуете сытость, и пище будет легче покинуть ваш желудок.
Еще одним важным фактором является текстура пищи; рекомендуется употребление жидкости и небольшого количества остатков (например, вы должны есть яблочное пюре вместо целых яблок с неповрежденной кожурой).
Вам также следует избегать продуктов с высоким содержанием жиров (которые могут замедлить пищеварение) и клетчатки (которые трудно переваривать).
Ресурсы
Где я могу узнать больше о гастропарезе?
Клиника гастропареза является частью Института болезней пищеварительной системы и хирургии клиники Кливленда и предлагает многопрофильный подход к лечению гастропареза, чтобы повысить эффективность лечения и улучшить впечатления пациентов.
Подкасты клиники Кливленда
Посетите нашу страницу подкастов Butts & Guts, чтобы узнать больше о состояниях пищеварения и вариантах лечения от экспертов Cleveland Clinic.
Симптомы, причины, диагностика и лечение
Обзор
Изучение гастропареза с доктором Майклом КлайномЧто такое гастропарез?
Гастропарез, что означает частичный паралич желудка, — это заболевание, при котором желудок не может нормально опорожняться от пищи. Если у вас это заболевание, поврежденные нервы и мышцы не функционируют с нормальной силой и координацией, что замедляет движение содержимого через пищеварительную систему.
Это обычное заболевание у людей, страдающих диабетом в течение длительного времени, но оно может возникать и в других ситуациях.Гастропарез может быть неправильно диагностирован и иногда ошибочно принимается за язву, изжогу или аллергическую реакцию. У людей, не страдающих диабетом, заболевание может быть связано с кислотным рефлюксом.
Симптомы и причины
Что вызывает гастропарез?
Гастропарез возникает в результате повреждения нерва, включая повреждение блуждающего нерва. В нормальном состоянии блуждающий нерв сокращает (напрягает) мышцы живота, помогая перемещать пищу по пищеварительному тракту. При гастропарезе блуждающий нерв повреждается диабетом.Это препятствует правильной работе мышц желудка и кишечника, что препятствует перемещению пищи из желудка в кишечник.
Анатомия желудка
Другие причины пареза желудка включают:
- Вирусные инфекции.
- Операции на желудке (брюшной полости) с повреждением блуждающего нерва.
- Лекарства, такие как наркотики и некоторые антидепрессанты.
- Амилоидоз (отложения белковых волокон в тканях и органах) и склеродермия (заболевание соединительной ткани, поражающее кожу, кровеносные сосуды, скелетные мышцы и внутренние органы).
Каковы симптомы пареза желудка?
Симптомы пареза желудка включают:
- Изжога или гастроэзофагеальный рефлюкс (возврат содержимого желудка в пищевод).
- Тошнота.
- Рвота непереваренной пищей.
- Раннее насыщение (быстрое чувство сытости во время еды).
- Вздутие живота (увеличение).
- Хроническая боль в животе.
- Плохой аппетит и похудание.
- Плохой контроль сахара в крови.
Какие осложнения при гастропарезе?
Гастропарез может вызвать несколько проблем:
- Пища, которая остается в желудке слишком долго, может ферментировать, что может привести к росту бактерий.
- Пища в желудке может затвердеть в твердую массу, называемую безоаром. Безоары могут вызывать закупорку в желудке, которая препятствует прохождению пищи в тонкий кишечник.
- Люди, страдающие как диабетом, так и гастропарезом, могут иметь и другие проблемы, потому что уровень глюкозы в крови быстро повышается, когда пища, наконец, покидает желудок и попадает в тонкий кишечник.
- Обезвоживание (сильная жажда).
- Недоедание (плохое питание).
Диагностика и тесты
Как диагностируется гастропарез?
Ваш врач обсудит с вами ваши симптомы и историю болезни. Он или она также проведет медицинский осмотр и может назначить определенные анализы крови, включая уровень сахара в крови.
Другие тесты, которые используются для диагностики пареза желудка, включают:
- Четырехчасовое исследование опорожнения твердого желудка: Это тест для определения времени, за которое еда проходит через желудок.Технолог отведет вас в комнату и накормит едой, меченной радиоактивным изотопом. После того, как вы съедите эту еду, будет сделан одноминутный снимок вашего желудка. Вам будет разрешено покинуть отделение, но вы должны вернуться через один, два и четыре часа.
- SmartPill: Это капсула, содержащая небольшое электронное устройство. Вы глотаете капсулу, и, когда она движется по пищеварительному тракту, она отправляет на носимый вами приемник информацию о том, как быстро пища проходит по пищеварительному тракту.
Ведение и лечение
Как лечится гастропарез?
Гастропарез — хроническое (продолжительное) заболевание. Это означает, что лечение обычно не излечивает болезнь, но вы можете управлять ею и держать ее под контролем. Людям, страдающим диабетом, следует попытаться контролировать уровень глюкозы в крови, чтобы уменьшить проблемы гастропареза.
Некоторым пациентам могут быть полезны лекарства, в том числе:
- Реглан : Вы принимаете этот препарат перед едой, и он заставляет мышцы живота сокращаться, чтобы помочь вывести пищу из желудка.Реглан также помогает уменьшить рвоту и тошноту. Побочные эффекты включают диарею и, в редких случаях, серьезное неврологическое (нервное) расстройство.
- Эритромицин : это антибиотик, который также вызывает сокращения желудка и помогает выводить пищу. Побочные эффекты включают диарею и развитие резистентных бактерий из-за длительного приема антибиотика.
- Противорвотные средства : Это препараты, которые помогают контролировать тошноту.
Пациентам с гастропарезом, у которых сохраняется тошнота и рвота даже после приема лекарств, операция может помочь.Одним из видов хирургического вмешательства при гастропарезе является электростимуляция желудка, при которой мышцы живота подвергаются легкому электрическому разряду. В этой процедуре врач вводит небольшое устройство, называемое желудочным стимулятором, в брюшную полость. У стимулятора есть два вывода, которые прикреплены к желудку и обеспечивают легкие электрические разряды, которые помогают контролировать рвоту. Сила поражения электрическим током может регулироваться врачом. Устройство работает от аккумулятора, которого хватает на 10 лет.
Еще одна операция по облегчению симптомов пареза желудка — это обходной желудочный анастомоз, при котором в верхней части желудка создается небольшой мешочек. Тонкая кишка делится пополам, а нижний конец прикрепляется непосредственно к карману малого желудка. Это ограничивает количество пищи, которую может съесть пациент. Эта операция более эффективна для страдающих ожирением пациентов, страдающих диабетом, чем лекарства или желудочный стимулятор.
Есть ли другие методы лечения гастропареза?
Новое лечение гастропареза называется пероральной пилоромиотомией (POP).Это нехирургическая процедура, при которой врач вставляет эндоскоп (длинный, тонкий и гибкий инструмент) в рот пациента и продвигает его к желудку. Затем врач перерезает привратник, клапан, опорожняющий желудок, что позволяет пище легче перемещаться из желудка в тонкий кишечник.
В тяжелом случае гастропареза ваш врач может решить, что вам нужно использовать зонд для кормления или еюностомический зонд. В ходе хирургической операции трубка вводится через брюшную полость в тонкий кишечник.Чтобы прокормить себя, вы вводите питательные вещества в трубку, которая попадает прямо в тонкий кишечник; таким образом они проходят вокруг желудка и быстрее попадают в кровоток. Еюностомическая трубка обычно является временной мерой.
Другой вариант лечения — внутривенное или парентеральное питание. Это метод кормления, при котором питательные вещества попадают прямо в кровоток через катетер, введенный в вену на груди. Как и еюностомическая трубка, парентеральное питание является временной мерой при тяжелом случае гастропареза.
Следует ли мне изменить диету, если у меня гастропарез?
Один из лучших способов помочь контролировать симптомы гастропареза — это изменить свои ежедневные привычки в еде. Например, вместо трехразового питания вы можете есть шесть небольших приемов пищи. Таким образом, в вашем желудке будет меньше еды — вы не почувствуете сытость, и пище будет легче покинуть ваш желудок.
Еще одним важным фактором является текстура пищи; рекомендуется употребление жидкости и небольшого количества остатков (например, вы должны есть яблочное пюре вместо целых яблок с неповрежденной кожурой).
Вам также следует избегать продуктов с высоким содержанием жиров (которые могут замедлить пищеварение) и клетчатки (которые трудно переваривать).
Ресурсы
Где я могу узнать больше о гастропарезе?
Клиника гастропареза является частью Института болезней пищеварительной системы и хирургии клиники Кливленда и предлагает многопрофильный подход к лечению гастропареза, чтобы повысить эффективность лечения и улучшить впечатления пациентов.
Подкасты клиники Кливленда
Посетите нашу страницу подкастов Butts & Guts, чтобы узнать больше о состояниях пищеварения и вариантах лечения от экспертов Cleveland Clinic.
Гастропарез — familydoctor.org
Можно ли предотвратить или избежать гастропареза?
Это невозможно предотвратить или избежать. Но есть вещи, которые вы можете сделать, чтобы снизить вероятность этого, в том числе:
Измените свои привычки в еде. Изменение пищевых привычек может помочь контролировать гастропарез. Однако убедитесь, что вы получаете правильное питание и жидкости.
Ваш врач может порекомендовать вам:
- Ешьте продукты с низким содержанием жира и клетчатки.
- Ешьте несколько небольших здоровых блюд в день вместо двух или трех больших приемов пищи.
- Полностью пережевывайте пищу.
- Ешьте мягкую, хорошо приготовленную пищу.
- Избегайте газированных напитков.
- Избегайте алкоголя.
- Пейте много воды или жидкостей, в том числе:
- Нежирные бульоны и супы.
- Натуральные подслащенные фруктовые и овощные соки с низким содержанием клетчатки. Поговорите со своим врачом о сладких напитках, если у вас диабет.
- Спортивные напитки.
- Средства для пероральной регидратации.
- После еды займитесь легкими физическими нагрузками, например, прогуляйтесь.
- Не лежите в течение 2 часов после еды.
- Принимайте поливитамины ежедневно.
Если у вас умеренные или тяжелые симптомы, ваш врач может порекомендовать пить только жидкости. Он или она может порекомендовать есть хорошо приготовленную пищу, нарезанную небольшими кусочками или обработанную в блендере.
Контроль уровня глюкозы в крови. Если у вас гастропарез и диабет, вам необходимо контролировать уровень глюкозы в крови. Это включает гипергликемию. Гипергликемия или высокий уровень сахара в крови могут задерживать опорожнение желудка. Ваш врач будет работать с вами, чтобы поддерживать стабильный уровень глюкозы в крови.
Ваш врач может порекомендовать:
- Чаще принимать инсулин. Возможно, вам потребуется изменить тип принимаемого вами инсулина.
- Прием инсулина после еды, а не до.
- Чаще проверяйте уровень глюкозы в крови после еды и принимайте инсулин только тогда, когда он вам нужен.
Ваш врач даст вам инструкции по приему инсулина в зависимости от ваших потребностей и степени тяжести гастропареза.
Гастропарез: симптомы, причины и риски
Гастропарез — это расстройство пищеварения. «Гастро» относится к желудку, а «парез» означает мышечную слабость или паралич. Обычно мышцы стенки желудка сокращаются, чтобы раздавить пищу и смешать ее с пищеварительными соками. Затем мышцы перемещают эту суспензию в тонкий кишечник, где происходит всасывание питательных веществ.Термин для этого движения — подвижность. При гастропарезе мышцы работают не так, как должны. Подвижность желудка замедляется или прекращается. Другие названия расстройства включают задержку опорожнения желудка и замедленное опорожнение желудка.
Гастропарез — относительно редкое заболевание. От него страдают менее 1% населения. В большинстве этих случаев причина гастропареза неизвестна. Это называется идиопатическим гастропарезом. Наиболее вероятным объяснением являются проблемы с нервом или его повреждение. В некоторых случаях врачи могут определить первопричину повреждения нерва.Диабет и хирургия — два распространенных типа. Женщины чаще, чем мужчины, заболевают гастропарезом. Прием некоторых лекарств, таких как наркотики, увеличивает риск гастропареза и может ухудшить его у людей, у которых он уже есть.
Пищеварение не происходит, как обычно при гастропарезе. В результате гастропарез вызывает множество пищеварительных симптомов. Это включает тошноту, рвоту, вздутие живота, раннее чувство сытости и снижение аппетита. Это также может вызвать проблемы с уровнем сахара в крови.
Изменения в диете — важная часть лечения пареза желудка. Как тип пищи, так и способ ее приема могут иметь значение и улучшить симптомы. Существуют также лекарства, которые помогают стимулировать моторику и опорожнение желудка. Также существуют лекарства для облегчения симптомов. В тяжелых случаях врачи могут порекомендовать ввести зонд для кормления в тонкий кишечник, чтобы обойти желудок.
Гастропарез может привести к серьезным проблемам, включая недоедание и обезвоживание.Другие серьезные заболевания также могут имитировать симптомы гастропареза. Немедленно обратитесь за медицинской помощью, если вас беспокоят симптомы пищеварения. Немедленно обратитесь за медицинской помощью , если у вас есть потенциально серьезные симптомы, включая сильную боль в животе, продолжительную рвоту, рвоту кровью или темным материалом, затрудненное дыхание или обморок.
Ленивый желудок вызывает дискомфорт и боль
Некоторым желудкам лень опорожнять. Если мышцы желудка — или контролирующий их блуждающий нерв — перестали работать должным образом, они не смогут перемещать пищу в тонкий кишечник так быстро, как следовало бы.Люди с этим заболеванием могут чувствовать сытость от небольшого количества пищи. Хуже того, они могут испытывать кислотный рефлюкс, боль в животе, вздутие живота и рвоту. Это неприятное состояние — гастропарез — широко известно как «ленивый желудок».
«Гастропарез — это в основном проблема, связанная с плохим опорожнением желудка», — говорит Уилфред Ли, доктор медицины, гастроэнтеролог в Медицинском центре Святого Франциска. «Я обычно говорю людям, что это ленивый желудок. Ешьте немного, уже чувствуете сытость. После еды вы все еще чувствуете, что еда находится там.Кроме того, это вторичная проблема рефлюкса. Только представьте, если пища не уходит из желудка. Он просто вернется и вызовет очень сильный рефлюкс. В крайних случаях пища может мумифицироваться в желудке в нечто, называемое безоаром, который действует как большой пищевой ком, находящийся в желудке, и вызывает сильную боль ».
Уилфред Ли, доктор медициныГастропарез обычно встречается у больных диабетом. Людям, не страдающим диабетом, трудно определить причину заболевания.
«Мы не всегда знаем, что вызывает этот ленивый желудок», — говорит Ли.«Помимо диабета, это также может быть вызвано недостаточной активностью щитовидной железы, людьми, принимающими обезболивающие, замедляющие работу желудка, и химиотерапией, но это немного необычно. Часто мы используем верхнюю эндоскопию — маленькую камеру на самом конце гибкого эндоскопа — чтобы убедиться, что нет язвы, закупорки или другого заболевания ».
Хотя были разработаны лекарства для лечения пареза желудка, Ли считает, что наблюдение за тем, что вы едите, безопаснее и эффективнее. «Если у вас ленивый желудок, стоит есть продукты с низким содержанием клетчатки и жира, чтобы очистить желудок немного быстрее», — говорит он.«В очень серьезных случаях мы просим пациента придерживаться более жидкой диеты, поскольку жидкость уходит в три раза быстрее, чем твердая пища».
Гастропарез: симптомы, причины и лечение
Что такое гастропарез?Слово можно разбить на две части:
- Gastro / Gastric , что означает желудок
- Парез означает паралич
Это означает паралич желудка .
Гастропарез — это состояние, при котором желудок опорожняется ненормально медленно. Функция желудка состоит в том, чтобы сбивать и измельчать пищу, а затем сокращаться, чтобы выдавливать пищу через тонкий кишечник. У людей с гастропарезом эта функция не выполняется должным образом.
Какие симптомы могут возникать при гастропарезе?
Симптомы могут быть разными и неспецифическими, но могут включать тошноту, вздутие живота, раннее насыщение (чувство сытости в начале еды), отрыжку или изжогу.Иногда это может даже включать рвоту непереваренной пищей через несколько часов после еды.
Что вызывает гастропарез?
Может быть много разных причин задержки опорожнения желудка, но наиболее распространенной является диабет. Другая распространенная причина — употребление наркотических (опиоидных) препаратов, поскольку они могут замедлить работу всей пищеварительной системы. К другим менее частым причинам относятся инфекции, аутоиммунные и эндокринные нарушения и травма блуждающего нерва во время операции на пищеводе, желудке или двенадцатиперстной кишке.
Как диагностируется гастропарез?
Диагноз может быть поставлен на основании нескольких различных тестов.
- Состояние может быть диагностировано во время эндоскопии верхних отделов желудка, когда обнаруживается задержка пищи в желудке, но это также можно увидеть у пациента, который был незаметным и ел перед процедурой!
- Может быть заказан тест под названием «Сканирование опорожнения желудка», чтобы узнать, насколько хорошо опорожняется ваш желудок. Этот тест проводит радиолог. Обычно они заставляют вас съесть яичницу-болтунью (или что-то подобное), в которую было введено небольшое количество радиоактивного материала.Этот материал можно отследить с помощью изображений, чтобы увидеть, сколько осталось в вашем желудке через 1 час, 2 часа, 3 и 4 часа.
- Иногда можно заказать серию исследований верхних отделов желудочно-кишечного тракта с последующим контролем тонкой кишки. Это позволит оценить любые признаки задержки вниз по течению в тонкой кишке, которая может привести к возврату в желудок.
Как лечится гастропарез?
Если причиной гастропареза являются лекарства (например, наркотики), лечение будет включать прекращение приема лекарств (если возможно).От гастропареза нет лекарств, но с симптомами можно справиться с помощью диетических изменений. Обычно это включает в себя отказ от жирной пищи, поскольку она переваривается дольше, и отказ от продуктов с высоким содержанием клетчатки, таких как сырые овощи, которые сложнее переваривать. У вашего гастроэнтеролога может быть раздаточный материал с конкретными подробностями о выборе диеты. Есть несколько лекарств, одобренных для лечения пареза желудка, но они используются реже из-за ограниченной эффективности и потенциальных побочных эффектов.
Статья Жюстин Унру, Пенсильвания.Узнайте больше о ней здесь: https://digestivehealth.ws/provider/justine-unruh-pa-c/
–
Специалисты по здоровью пищеварительной системы, штат Пенсильвания, готовы помочь, если вы или кто-то из ваших знакомых хотели бы получить дополнительную информацию или если вы испытываете какие-либо из вышеперечисленных симптомов и хотите продолжить обследование. Чтобы записаться на прием, позвоните нам по телефону 336-768-6211.
Что такое гастропарез?
Гастропарез — это состояние, которое приводит к задержке опорожнения содержимого желудка после еды.Обычно желудок сокращается, чтобы переместить пищу и ее содержимое в тонкий кишечник для дальнейшего переваривания. Это контролируется блуждающим нервом, который контролирует движение пищи из желудка через пищеварительный тракт.
Когда у человека развивается гастропарез, блуждающий нерв может быть поврежден или не функционирует должным образом. Это приводит к нарушению работы мышц желудка и кишечника. Это вызывает застой пищи в желудке. Пища движется медленно или перестает двигаться по пищеварительному тракту.
Причины пареза желудка
Самая частая причина пареза желудка — диабет. Люди с диабетом страдают от высокого уровня глюкозы в крови, который, в свою очередь, вызывает химическое повреждение кровеносных сосудов, которые переносят кислород и питательные вещества к нервам. Это приводит к невропатии или повреждению нервов.
Для развития невропатии из-за высокого уровня сахара в крови могут потребоваться годы. Со временем повышенный уровень глюкозы в крови может повредить блуждающий нерв. Это приводит к гастропарезу.
Иногда гастропарез может не иметь первопричины.В этих случаях это называется идиопатическим парезом желудка. К другим причинам гастропареза относятся:
- хирургическая травма или повреждение желудка или блуждающего нерва
- вирусные инфекции
- некоторые лекарства (например, наркотические или холинолитики)
- нервная анорексия или булимия
- Гастроэзофагеальная рефлюксная болезнь
- амилоидоз
- склеродермия
- Болезнь Паркинсона
- Снижение функции щитовидной железы
- абдоминальная мигрень
Симптомы пареза желудка
Один из распространенных симптомов — изжога, сходная с симптомами гастроэзофагеальной рефлюксной болезни.Боль в верхней части живота, тошнота, рвота, быстрое чувство сытости после приема небольшой части еды, потеря аппетита, потеря веса, вздутие живота, колебания уровня сахара в крови и т. Д. продукты.
Осложнения пареза желудка
Если не лечить, пища имеет тенденцию дольше оставаться в желудке. Это может привести к чрезмерному росту бактерий в результате ферментации пищи. Пищевой материал также может затвердеть с образованием безоаров.Это приводит к непроходимости кишечника, тошноте, сильной рвоте и симптомам рефлюкса. Нелеченный парез желудка также может усугубить диабет из-за изменения уровня сахара в крови.
Диагностика и лечение пареза желудка
Диагнозу предшествуют подробный анамнез и физикальное обследование. Затем проверяются общие анализы крови и биохимия крови, включая химические и электролитные уровни.
Визуализирующие обследования, такие как эндоскопия верхних отделов желудочно-кишечного тракта, выполняются для проверки непроходимости.Для этого нужно провести по пищеводу длинную тонкую трубку, называемую эндоскопом. Камера на кончике трубки показывает снимки внутренних стенок желудка и кишечника.
Также часто назначают ультразвуковое исследование и рентген с барием. Гастропарез вероятен, если рентген показывает пищу в желудке.
Сцинтиграфия опорожнения желудка — это еще один тест, который показывает скорость опорожнения желудка. Этот тест предполагает употребление в пищу мягкой пищи, содержащей небольшое количество радиоактивного вещества, называемого радиоизотопом.Доза излучения от радиоизотопа не опасна.
После еды сканирование проводится через 1, 2, 3 и 4 часа. Радиоизотоп обнаруживает опорожнение желудка. Когда через 4 часа в желудке остается более 10 процентов еды, диагноз гастропареза подтверждается.
После приема пищи с изотопом берутся пробы из дыхания, чтобы измерить присутствие изотопа в диоксиде углерода. Результаты показывают скорость опорожнения желудка.
SmartPill — это одобренный диагностический метод Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) (в 2006 г.). Это небольшое устройство в форме капсул, которое можно проглотить. Затем устройство проходит через кишечник и собирает информацию, которая отправляется на небольшой приемник, который носит на талии или шее. Через пару дней капсула выйдет со стулом. Получатель анализируется на предмет собранной информации.
Лечение пареза желудка
Лечение пареза желудка зависит от тяжести симптомов.Состояние обычно является долгосрочным и неизлечимым.
Некоторые из используемых лекарств способствуют быстрому опорожнению желудка. Это так называемые прокинетические агенты. К ним относятся метоклопрамид, эритромицин (антибиотик, который действует как прокинетический агент) и домперидон. Также для предотвращения тошноты и рвоты можно использовать лекарственные препараты.
Рекомендуются изменения образа жизни, например, смена диеты и регулярные физические упражнения. Пациенту рекомендуется шесть небольших приемов пищи в день вместо трех больших.Если с каждым приемом пищи в желудок поступает меньше еды, то маловероятно, что пациент не почувствует себя полностью сытым.
В более тяжелых случаях может быть назначена жидкая диета или пюре. Иногда пищу можно вводить в жидкой форме через зонд для кормления непосредственно в кишечник (тощую кишку). Это необходимо в тяжелых случаях.
Электростимуляция желудка — еще один метод лечения пареза желудка. Это хирургически имплантированное устройство с батарейным питанием, которое посылает слабые электрические импульсы, чтобы помочь контролировать тошноту и рвоту, связанные с гастропарезом.



 Для постановки диагноза «функциональная диспепсия» исключают органические заболевания желудка, которые могут приводить к появлению похожих симптомов. К ним относятся эти и другие заболевания:
Для постановки диагноза «функциональная диспепсия» исключают органические заболевания желудка, которые могут приводить к появлению похожих симптомов. К ним относятся эти и другие заболевания:

 Безоары могут вызывать закупорку в желудке, которая препятствует прохождению пищи в тонкий кишечник.
Безоары могут вызывать закупорку в желудке, которая препятствует прохождению пищи в тонкий кишечник. После того, как вы съедите эту еду, будет сделан одноминутный снимок вашего желудка. Вам будет разрешено покинуть отделение, но вы должны вернуться через один, два и четыре часа.
После того, как вы съедите эту еду, будет сделан одноминутный снимок вашего желудка. Вам будет разрешено покинуть отделение, но вы должны вернуться через один, два и четыре часа.