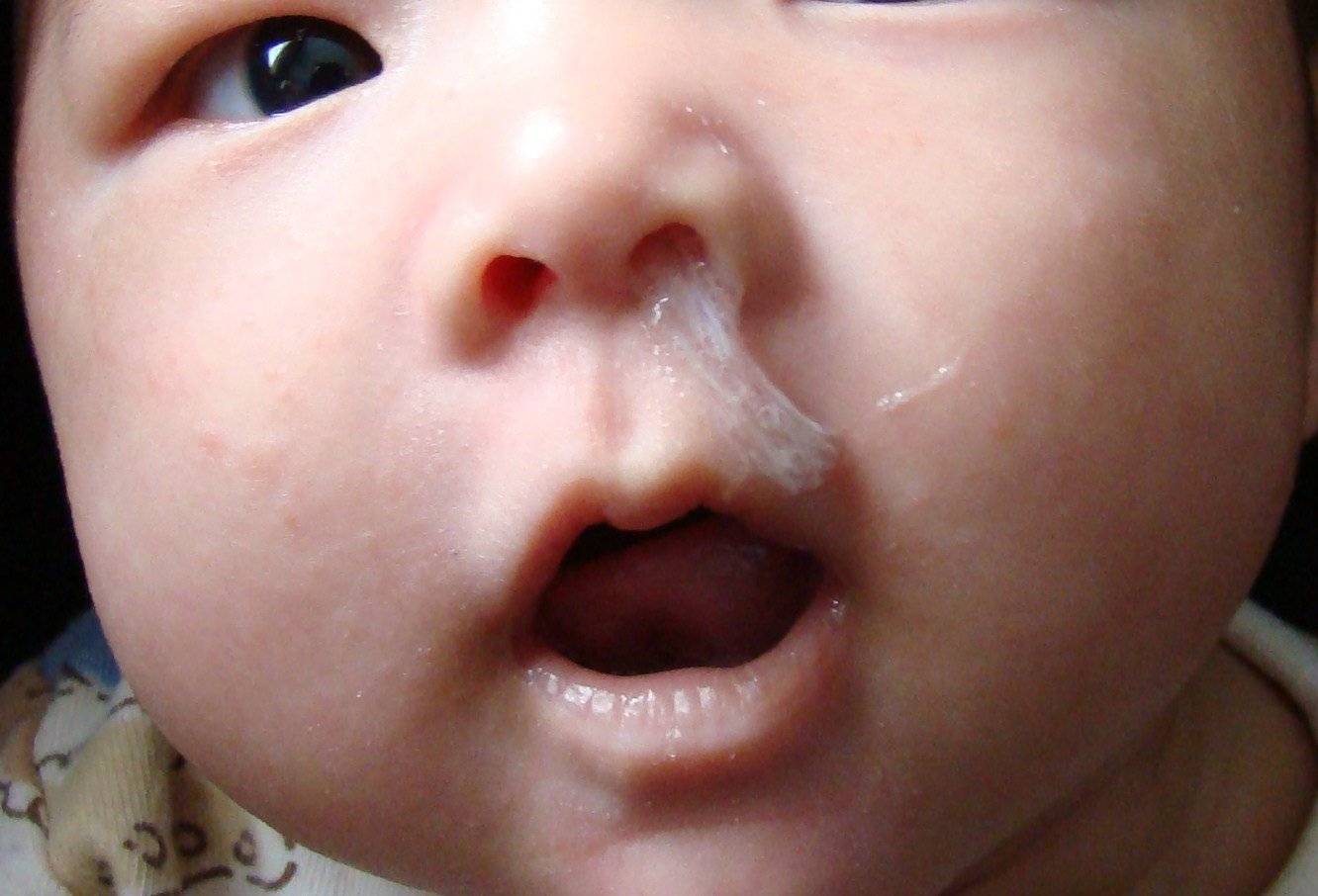
Зелёные сопли у взрослого — Аллергия
Обычно иммунитет человека в холодное время года становится более уязвимым, поэтому люди часто болеют на простудные заболевания дыхательных путей, которые проявляются заложенностью носа и появлением слизистого секрета. Если выделения прозрачного цвета — это является нормой и защищает слизистую оболочку от пересыхания. А появление у взрослого слизистых выделений зелёного цвета является тревожным сигналом, свидетельствующем о воспалительном процессе.
Содержание:
Что означают зелёные сопли.
Как первое звено в цепочке дыхательной системы, нос извне берёт на себя основное количество патогенных микроорганизмов. В следствии этого у взрослого появляются выделения секрета зелёного оттенка.
Густая зелёная слизь является показателем бактериальной инфекции патологического процесса и проявляется при определённых условиях. По обыкновению бактериальный процесс развивается после перенесённого вирусного ринита на фоне ослабленной защиты иммунной системы. Клиническая картина вирусного заболевания, возбудителем которого являются риновирусы – выделение из носа прозрачной жидкости, затруднённое назальное дыхание, чиханье, также наблюдается жжение и чувство сухости в носовой полости, отёк слизистой. Позднее повышается температура тела, усиливается начальная симптоматика. Появление выделений зелёного оттенка означает, что организм активно борется с болезнетворными бактериями. Именно погибшие лейкоциты и клетки бактериальной инфекции окрашивают выделения из носа в зеленоватый оттенок различной интенсивности.
Клиническая картина вирусного заболевания, возбудителем которого являются риновирусы – выделение из носа прозрачной жидкости, затруднённое назальное дыхание, чиханье, также наблюдается жжение и чувство сухости в носовой полости, отёк слизистой. Позднее повышается температура тела, усиливается начальная симптоматика. Появление выделений зелёного оттенка означает, что организм активно борется с болезнетворными бактериями. Именно погибшие лейкоциты и клетки бактериальной инфекции окрашивают выделения из носа в зеленоватый оттенок различной интенсивности.
Важно помнить, что ни при вирусных недугах, ни при аллергических реакциях слизистых выделений зелёного цвета не бывает.
Основные причины зелёных соплей у взрослых
Хоть бактериальная микрофлора в полости носа активно развивается на фоне вирусной инфекции, однако основными факторами размножения условно-патогенных микроорганизмов являются:
- Низкая температура и переохлаждение организма.
- Сильные стрессовые состояния.

- Изнуряющие физические нагрузки.
- Сбои в работе иммунной системы.
- Хронические заболевания уха, горла, носа на стадии обострения.
Причём у взрослых активная продукция зелёной слизи нередко наблюдаются при таких болезнях:
- Гайморит.
- Острый и хронический синусит (воспаление околоносовых пазух).
- Бактериальный ринит.
- Аденоидит (воспаление глоточных миндалин очень редко встречается у взрослых людей), а также при некоторых респираторных заболеваниях, включая бронхит, пневмонию, трахеит, фарингит.
Симптомы зелёных соплей у взрослого
Нередко пациенты могут жаловаться на:
- Сильную заложенность носа. Появление храпа или похрюкивания во сне.
- Выделение насыщенно-зелёной или зелёно-коричневой слизи из одной или обоих ноздрей.
- Головные боли.
- Повышенную температуру тела.
- Ухудшение общего состояния.
- Сильную слабость.

Заметив такие симптомы, не нужно раздумывать, что это означает. Необходимо в кратчайшие сроки обратится за помощью к ЛОРу и немедленно приступить к лечению.
Как лечить зелёные выделения
Сопли в носу, в горле – достаточно неприятное состояние. Качественное и своевременно начатое лечение ринита поможет избежать побочных осложнений и встать на ноги всего за несколько дней.
Универсальной методики лечения зелёных сопли не существует, всё зависит от конкретной причины, из-за которой выделения приобрели зеленоватый оттенок. Поэтому, в каждом случае и разным будет набор лечебных действий, к которым можно приступать после прохождения диагностики и установления точного диагноза. В качестве общих рекомендаций нужно выполнять следующее:
- Поддерживать в жилом помещении оптимальную температуру (18–22°С) и влажность воздуха (50–60%).
- Регулярно делать влажную уборку и проветривать комнату.
Медикаментозное лечение
В процессе лечения неприятной патологии ЛОР может назначить:
- Антигистаминные средства, которые помогают снять отёк слизистой оболочки.
 В итоге сужаются кровеносные сосуды и уменьшается выделение слизистого секрета. Как правило назначают в составе комплексного лечения.
В итоге сужаются кровеносные сосуды и уменьшается выделение слизистого секрета. Как правило назначают в составе комплексного лечения. - Антибактериальные средства широкого спектра действия. Обычно назначаются в случае, если причиной зелёных соплей — бактериальный гайморит. Если ринорея развилась на фоне ОРВЗ, тогда проведение антибиотикотерапии не имеет никакого смысла.
- Противовирусные средства. Препараты из этой группы обычно назначают при первых проявлениях гриппа или ОРВИ. Действующее вещество препаратов воздействует угнетающе на вирусные клетки и препятствует их активному размножению, устраняет в кратчайшие сроки симптомы простуды. Лекарственное средство стимулирует работу иммунной системы.
Избавиться от зелёных соплей также можно с помощью использования интраназальных капель и гелей:
- Комбинированные препараты, в составе которых гормональные и антигистаминные вещества, а также присутствует антибиотик.
 Благодаря взаимодействию таких активных компонентов снимается отёк, уничтожается бактериальная инфекция, сужаются капилляры, уменьшаются выделениея из носа слизистого секрета.
Благодаря взаимодействию таких активных компонентов снимается отёк, уничтожается бактериальная инфекция, сужаются капилляры, уменьшаются выделениея из носа слизистого секрета. - Сосудосуживающие средства. Обычно препараты назначают в комплексе с антибактериальными каплями в нос. Они снимают отёчность, облегчают дыхание, однако не лечат от болезни. Их применяют четыре — шесть раз/сутки и не больше пяти дней подряд.
- Антибактериальные и противовоспалительные препараты, на основе эфирных масел — эвкалипта, камфары. Эффективно разрушают патогенную микрофлору, снимают отёк слизистой, борются с возбудителями патологического процесса.
- Препарат на основе серебра, обладает противомикробным и вяжущим воздействием. Принимать препарат нужно под строгим наблюдением врача, т. к. избыточное накопление солей серебра может навредить организму. Механизм действия препарата основывается на образовании защитной плёнки, что приводит к уменьшению чувствительности раздражённой слизистой оболочки, сужению кровеносных сосудов, активизируется торможение воспалительного процесса.

Народная медицина как средство лечения
Воспользовавшись на начальной стадии болезни рецептами нетрадиционной медицины в качестве дополняющей терапии к основному медикаментозному можно найти множество эффективных способов и устранить сопли зелёного цвета. Однако пользоваться народными методами следует с осторожностью, и если народное средство не приносит облегчения необходимо обратиться к специалисту за помощью.
Действенные рецепты:
- Промывать носовые проходы. Для этого применяют специальные физрастворы, которые можно приобрести в аптеке или самостоятельно приготовить из морской или поваренной соли, соды (ч. л.вещества растворить в стакане тёплой воды), физрастворы, отвары из экстрактов целебных растений (цветков ромашки аптечной, череды, тысячелистника, листья эвкалипта, цветки календулы). Идеальный раствор для промывания — настойка прополиса в соотношении — 15 капель настойки на литр тёплой воды. Процедура помогает из заложенного носа устранить позеленевшую слизь.
 Манипуляцию можно делать до восьми раз в день.
Манипуляцию можно делать до восьми раз в день. - Закапывание носа. Для закапывания носовых ходов используют сок корня петрушки, а также мёд, соки свеклы, моркови, алоэ, лука, листьев герани, каланхоэ, предварительно разбавив ингредиенты водой в соотношении один к трём. Метод в течении нескольких часов помогает снять воспаление слизистой носа.
- Ингаляции. Полезно подышать паром сваренной кожуры картофеля, отвара ромашки аптечной, душицы, календулы, листьев эвкалипта, травы череды или эфирных масел — чайного дерева. Ингаляцию делают три раза в день, процедуру следует проводить с осторожностью, чтобы не обжечь дыхательные пути.
- Парить ноги. В начале заболевания, при нормальной температуре тела очень эффективно делать ванночки с горчицей. Для этого ноги опускают в таз с горячей водой так, чтобы вода покрывала голени, после процедуры надеть тёплые носки, предварительно насыпав в них сухую горчицу. Метод лечения на начальном этапе может остановить развитие болезни.

- Прогревание. Нередко при лечении ЛОР-органов врач назначает прогревание носа прокалённой солью, речным песком или крупами (гречка, рис), которыми заполняют полотняные мешочки. Процедуру проводят от десяти до тридцати минут, расположив тканевые мешочки в области гайморовых пазух. Очень эффективно наносить в области крыльев носа, спинки носа, гайморов ормируют лепёшки и прикрепляют их в области спинки носа и гайморовых пазух. Прогревание носа нельзя делать при хроническом гайморите, особенно гнойном, поскольку имеется высокий риск распространения инфекции на близлежащие органы и развитие осложнений.
Особенности лечения зелёных выделений у беременных женщин
Насморк – распространённое явление при беременности. В период вынашивания ребёнка иммунитет женщины ослаблен и уязвим к разным заболеваниям из-за естественных изменений в организме.
Появление зелёных выделения из носа при беременности, заложенность носа доставляют огромный дискомфорт женщине, а длительное нарушение носового дыхания может спровоцировать кислородное голодание и стать причиной гипоксии плода, что влечёт за собой нарушения развития ребёнка.
Будущим мамочкам не стоит заниматься самолечением.
В период беременности приём многих препаратов противопоказан, поэтому необходимо консультироваться только с врачом.
- При появлении у женщины во время вынашивания ребёнка густого насморка с зелёными соплями, необходимо воздерживаться от приёма сосудосуживающих капель, из-за того, что они провоцируют нарушение кровотока плаценты.
- Безопасным для новорожденного и окажет эффективное действие для будущей мамы приём местных антибиотических капель, поскольку они не попадают в системный кровоток, однако использовать их нужно строго по показаниям и осторожно, поскольку отсутствуют данные о влиянии на организм беременной.
- Также не следует забывать промывать полость носоглотки, Для этого можно использовать физраствор, готовые щадящие препараты на основе морской воды и электролитов.
- Использование настоев лекарственных трав и эфирных масел допускается при отсутствии на них аллергической реакции.

Осложнения
Если очень долго игнорировать проблему и своевременно не начать лечение, она может перерасти в нечто большее. Невинный, казалось бы на первый взгляд, насморк может стать причиной не только неприятных, а и очень опасных для жизни человека состояний.
Распространившись на другие органы, в том числе и мозг, инфекция повлечь за собой развитие опасных осложнений:
- Абсцесс разных тканей и структур.
- Менингит.
- Сепсис.
- Флегмона.
- Энцефалит.
Профилактика
Для предотвращения недуга не стоит пренебрегать профилактическими мероприятиями:
- Правильно и хорошо питаться. Чтобы организм успешно боролся с болезнью и для повышения иммунитета, в пищу употреблять больше фруктов, продуктов, обогащённых витаминами и минералами. В сезоны вирусных заболеваний и гриппа можно пропивать курсы поливитаминов.
- Обильное питьё жидкости в тёплом виде для быстрого выведения токсинов из организма. Отлично пить морсы, витаминные чаи, чай с лимоном, чёрной смородиной, отвары шиповника.

- Не переохлаждаться.
- Ежедневно совершать прогулки на свежем воздухе.
- Соблюдать режим здорового сна, не меньше восьми часов в сутки.
- Грамотно и постепенно проводить закаливание организма.
- Регулярные умеренные физические нагрузки.
- Часто проветривать жилое помещение.
Недооценен и очень опасен. Чего мы не знаем о насморке? | Здоровая жизнь | Здоровье
По статистике, каждый седьмой житель России страдает от разных патологий полости носа — это и различные синуситы, и риниты, и гаймориты. А количество лекарств, направленных на лечение насморка и кашля в аптеках, — это треть от общего количества препаратов, представленных на рынке вообще. Насморк нередко недооценивают, считая, что небольшие проблемы с дыханием никакого критичного вреда не наносят. На самом же деле непролеченный насморк может быть довольно опасным и серьезным.
Банальные сопли
Зачастую сопли считаются чем-то банальным. Не все даже сразу приступают к лечению, считая, что и так пройдет. Как правило, обращают внимание на нос только если уж совсем дышать невозможно. На самом же деле, насморк (по-медицински он называется ринит) нельзя недооценивать. «Ринит — это воспаление слизистой оболочки носа, которое может быть вызвано грибковыми, бактериальными и, что гораздо чаще, вирусными инфекциями. Если последние проходят без лечения, то для избавления от первых двух потребуется специфическая терапия, без которой инфекция может распространяться в носоглотку, на лицо или дальше, в том числе поражая пазухи черепа и головной мозг» — отметил
Как правило, обращают внимание на нос только если уж совсем дышать невозможно. На самом же деле, насморк (по-медицински он называется ринит) нельзя недооценивать. «Ринит — это воспаление слизистой оболочки носа, которое может быть вызвано грибковыми, бактериальными и, что гораздо чаще, вирусными инфекциями. Если последние проходят без лечения, то для избавления от первых двух потребуется специфическая терапия, без которой инфекция может распространяться в носоглотку, на лицо или дальше, в том числе поражая пазухи черепа и головной мозг» — отметил
Ринит может вызываться различными факторами неинфекционной природы, как например, аллергенами, поступлением паров химических веществ или пыли с вдыхаемым воздухом. Также нередко, отмечает специалист, появление насморка может быть связано с неадекватным подбором лечения, когда, например, используются чрезмерно и не по инструкции сосудосуживающие капли в нос или была проведена радикальная операция на внутренних стенках носа.
Миф 1. Переохладился — значит, сразу насморк
Одеваться теплее, не мочить ноги в лужах — такие советы все слышат с детства. И они не лишены смысла. Ведь тонкая одежда в мороз, мокрые ноги зимой и поздней осенью легко приводят к снижению иммунитета, а он, в свою очередь, к простудам, т.к. организм не в силах бороться с нападающими на него вирусами. Но никакой насморк не появляется от переохлаждения. Он может только стать следствием этого временного снижения защитных сил — в такой период в носоглотку попадают вирусы и начинают хозяйничать, а организм не может дать им отпор.
Миф 2. Надо постоянно прогревать нос, чтобы не было ни влажности, ни холода, ни сквозняка
Считается, что если человек заболевает простудой, его сразу надо поместить в тепло, где сухо, жарко и нет ветерка.
Миф 3. Если сопли зеленого цвета, болезнь уже запущена
Традиционно считается, что зеленые сопли означают присоединение бактериальной инфекции. Однако врачи все чаще говорят, что сегодня ориентируются на цвет отделяемого из носа только как на показатель сроков протекания заболевания. В большинстве случаев такой оттенок указывает на то, что организм успешно борется с проблемой, и иммунная система хорошо справляется со своими обязанностями, т.к. густота и цвет слизи зависят от количества белых кровяных телец. Такой насморк, как правило, проходит в течение пары дней.
В большинстве случаев такой оттенок указывает на то, что организм успешно борется с проблемой, и иммунная система хорошо справляется со своими обязанностями, т.к. густота и цвет слизи зависят от количества белых кровяных телец. Такой насморк, как правило, проходит в течение пары дней.
Миф 4. При насморке стоит отказаться от носового платка
Тут важно смотреть, о каком платке идет речь. Так, например, если о тканевом — от него действительно лучше отказаться, т.к. бактерии скапливаются на ткани и потом снова попадают в нос — такой круговорот. Оптимальным же вариантом будет использование бумажных салфеток — их после высмаркивания сразу же можно выбросить. В случае если от того, что нос часто вытирается платком, он уже покраснел, его стоит смазать увлажняющим кремом, чтобы не появились коросточки.
Миф 5. Если часто высмаркиваться, насморк закончится быстрее
Когда у человека насморк, то ему кажется, что нос буквально забит, разбух и отек.
Миф 6. Народными средствами можно быстро справиться с проблемой
Нередко в числе рекомендаций по лечению насморка можно услышать совет использовать сок лука или чеснока. Считается, что из-за обилия полезных веществ, которые содержатся в них, такие корнеплоды позволяют избавиться от вирусов в носу. На самом деле, стоит понимать, что сок этих овощей крайне концентрированный, да еще и агрессивный. В результате закапывания такого средства можно получить ожог слизистой, ведь она и так воспалена, а тут еще такое травмирование. Если очень хочется полечиться такими средствами, лучше употреблять их внутрь — полезнее будет.
Если очень хочется полечиться такими средствами, лучше употреблять их внутрь — полезнее будет.
Зеленые сопли у ребенка, взрослого, чем лечить густые сопли зеленого цвета

Причины образования зеленых соплей
Образование соплей зеленого цвета, как у детей, так и взрослых, свидетельствует о наличии в организме инфекции бактериального характера. При этом погибают нейтрофилы, имеющие способность бороться с инфекцией, а продукты распада их и микроорганизмов обусловливают окрас соплей.
Зачастую зеленые сопли появляются в детском возрасте, наиболее часто в осенний и зимний периоды, в то время когда иммунная защита организма понижена. На детский организм влияют изменения условий погоды и окружающей среды. Быстро дети заболевают и когда начинают посещать детский сад. Это связано со скоплением большого количества детей, имеющих различную микрофлору, не знакомую организму ребенка, который до этого находился только в привычной для него среде. В период адаптации организм начинает реагировать на такие изменения выработкой соплей из носа, зачастую имеющих зеленый цвет.
Чаще всего в случае простудного заболевания из носа вытекает слизь — жидкая субстанция, которая дает знать о начале развития заболевания. Слизь при этом выделяется в большом количестве. В этот период в дыхательных путях начинается размножение большого количества возбудителей заболевания и присоединяется флора с бактериями, начинается прогрессирующий процесс развития патологических микроорганизмов. Вследствие этого образуется слизь другой консистенции в виде соплей зеленого цвета. При этом возникает отечность слизистой оболочки носоглотки, поэтому происходит закладывание носа. В случае затяжного характера такого процесса инфекция прогрессирует и может привести к развитию воспаления среднего уха, к поражению гайморовой пазухи и синуситу.
Выделяющаяся слизь из полости носа имеет в своем составе вещество, нейтрализующее вирусы и бактерии, но, это свойство имеет жидкая прозрачная слизь. Когда же она сгущается и приобретает зеленый цвет, в ней образуется большое количество белка, являющегося благоприятной средой для размножения болезнетворных организмов.
Когда же она сгущается и приобретает зеленый цвет, в ней образуется большое количество белка, являющегося благоприятной средой для размножения болезнетворных организмов.
Лечение
Для облегчения дыхания ребенка в период выделения соплей зеленого цвета рекомендованы к применению сосудосуживающие капли, которые должны закапывать родители после полученных рекомендация у врача и, не превышая дозировку. В случае чрезмерного употребления капель, в полости носа резко сужаются сосуды, что приводит к быстрому высыханию соплей и повреждению слизистой.
Помимо капель, для избавления от зеленых соплей согласно назначению врача применяются антибиотики. Но, их применение может вызвать развитие дисбактериоза и ослабление организма ребенка, поэтому применять их нужно с большой осторожностью.
Сопли зеленого цвета могут свидетельствовать о развитии бронхита либо аденоидов, по этой причине не следует самостоятельно выбирать капли, а следовать назначениям ЛОР — врача. В домашних условиях можно приготовить щадящие капли на основе физиологического раствора, который оказывает пагубное влияние на болезнетворные микроорганизмы. Также рекомендуется приготовление солевого раствора. Такие средства являются безопасными и закапываются в нос, что приводит к уменьшению выделяемого количества зеленых соплей.
В домашних условиях можно приготовить щадящие капли на основе физиологического раствора, который оказывает пагубное влияние на болезнетворные микроорганизмы. Также рекомендуется приготовление солевого раствора. Такие средства являются безопасными и закапываются в нос, что приводит к уменьшению выделяемого количества зеленых соплей.
Преимущества морской воды перед синтетическими средствами
Как показывает практика, ни одно синтетическое средство от насморка не помогает лучше, чем то, что нам даёт природа. А частое использование таких синтетических капель или спреев может спровоцировать аллергическую реакцию и привыкание, в отличии от полностью натуральной морской воды. Морская вода способна убивать бактерии и микробы, вызывающие насморк и образование соплей зеленого цвета, не нарушая микрофлору носа и носоглотки при правильном использовании.
Народные средства против зеленых соплей
По причине быстрого привыкания организма к медикаментам, принимать их в течение длительного времени не рекомендуется. Достаточно с их помощью прекратить воспалительный процесс, а затем можно прибегнуть к лечению целебными травами. Особенно полезным такой способ лечения является для детей, так как не вызывает аллергических реакций в ослабленном организме.
Достаточно с их помощью прекратить воспалительный процесс, а затем можно прибегнуть к лечению целебными травами. Особенно полезным такой способ лечения является для детей, так как не вызывает аллергических реакций в ослабленном организме.
Одним из средств, применяющихся для избавления от соплей зеленого цвета, является травяной раствор, приготовленный из календулы (ее цветков) и тысячелистника (его травы). Смесь высушенных растений в количестве 5 грамм (столовой ложки) нужно залить кипятком (достаточно 200 мл) и настоять примерно полчаса. После процеживания и остывания средство закапывается в нос.
Эффективным народным средством против зеленых соплей является средство, приготовленное из свежевыжатого сока свеклы, моркови и картофеля. Соки нужно смешать в равных количествах и полученную жидкость можно закапывать в нос. В ближайшие два часа после закапывания воспалительный процесс приостановится, и вытекание зеленых соплей прекратится.
Избавить от соплей зеленого цвета поможет и сок, выжатый из корня петрушки. Также отличным средством против этого неприятного симптома является натуральный мед, предварительно разбавленный физиологическим раствором, закапываемый в нос.
Также отличным средством против этого неприятного симптома является натуральный мед, предварительно разбавленный физиологическим раствором, закапываемый в нос.
Для предотвращения возникновения зеленых соплей у ребенка, ему нужно часто организовывать прогулки на свежем воздухе, обеспечить полноценное питание для усиления иммунной системы организма. Продукты, используемые для кормления ребенка, должны содержать необходимое количество аминокислот, микроэлементов, ферментов, витаминов, способствующих укреплению организма и борьбе против заболеваний.
заразны или нет? Когда идти в детский сад? Лечение насморка у детей
Насморк, текущие или густые сопли, заложенный нос — обычные недомогания школьников и детсадовцев осенью. Родителям хочется поскорее отправить ребенка в детский сад или школу, но не заразны ли сопли? Надо ли лечить насморк — и чем? На самые распространенные вопросы о заложенности носа и лечении соплей у детей отвечает автор популярного блога в Инстаграме и книги «Лайфхаки для думающих родителей» доктор Дарья.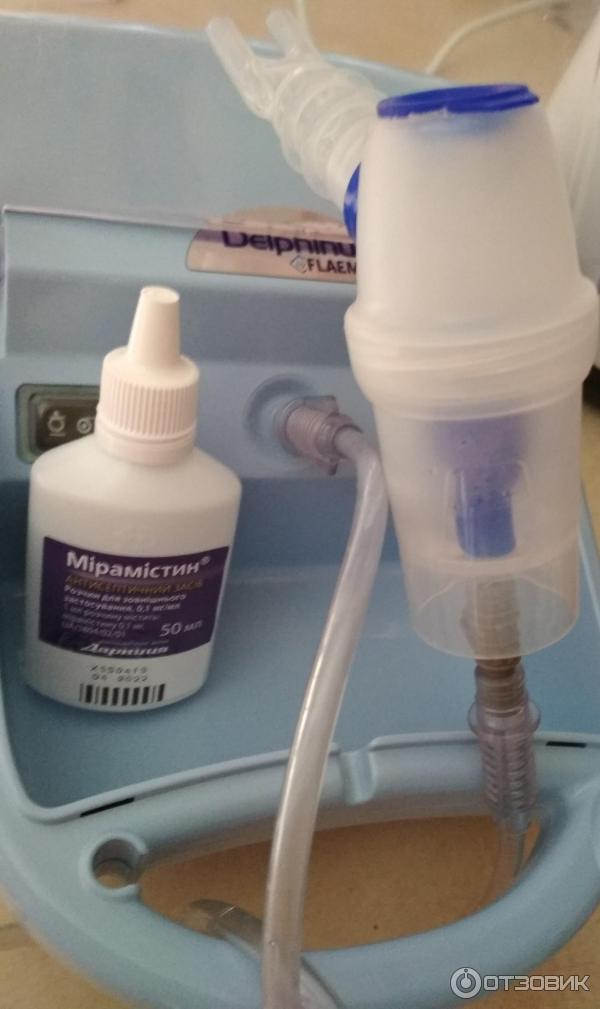
Меня всегда удивляло, почему именно заложенный нос вызывал у моего сына дикие истерики, даже ожог руки он перенес почти спокойно. Мне было непонятно, почему люди годами не могут отказаться от сосудосуживающих капель и боятся соплей до ужаса.
Однажды ко мне пришел пожилой пациент, благодаря которому я поняла причину этого: все боятся задохнуться, умереть во сне, боятся, что не смогут открыть рот и начать дышать им. Давайте взглянем страху в лицо и подумаем, как можно помочь себе и своим детям при насморке.
Нужно ли чистить нос ребенку?
Нужен ли ежедневный уход за полостью носа? Чем реже вы залезаете в нос себе и ребенку, тем лучше. Не надо ежедневно по несколько раз в день промывать нос здоровому ребенку. Это нарушает естественную защиту слизистых оболочек и повышает вероятность заражения вирусами.
Если мы говорим о ребенке первого года жизни, то для его развития носовое дыхание особенно важно, так как дышать ртом малыши не умеют. Если нарушено дыхание носом, ребенок не может нормально есть, спать и развиваться, ведь для развития мозга нужно хорошее кровоснабжение.
У маленьких детей слизистые сильно подвержены пересыханию, особенно при обезвоживании, перегревании, сухом воздухе в квартире в отопительный сезон.
Малыши часто срыгивают, молоко попадает в нос, где размножаются бактерии и формируются корочки.
Что делать можно?
- Промывать нос после посещения мест большого скопления людей (торговые центры), после контакта с уже заболевшим человеком. Делать это перед детским садом и после него ежедневно практически бессмысленно.
- Если вы живете в городе с сильной загрязненностью воздуха, а также в период смога капли с морской водой можно использовать ежедневно.
- Закапывать младенцу по 1 капле морской воды в каждую ноздрю 1–2 раза в день, если в квартире сухо и нет увлажнителя воздуха.
- Если вы видите, что у малыша корочки в носу (их видно), ему трудно дышать и брать грудь, можно воспользоваться влажной ватной турундой с морской водой и прочистить носовые ходы.
- Корочки прекрасно удаляются сами во время вечернего купания, если вы практикуете ныряния ребенка.

- Для детей с года для размягчения корочек существуют капли с морской водой и пантенолом.
Если дома нормальная влажность воздуха (40–60%), корочек в носу нет, дыхание не нарушено, ежедневная гигиена носа не нужна.
Чего делать не надо, если жалоб и проблем нет?
- Часто дети первых месяцев жизни «хрюкают», громко сопят и вызывают желание немедленно помочь им, в том числе использовать соплеотсос для несуществующих соплей.
Если носовое дыхание не нарушено, ребенок нормально сосет, ничего не делайте. Звуки нормальны и связаны с ростом костей, носовых ходов и завихрениями воздуха в них, иногда проходят только к году. Сомневаетесь — покажитесь врачу.
- Не следует закапывать в нос грудное молоко — это прекрасная питательная среда для размножения бактерий.
- Не используйте ежедневно ватные турунды, соплеотсосы, аспираторы.
- Не применяйте по несколько раз в день капли с морской водой.

- Не используйте спреи с морской водой у детей до 2 лет, несмотря на инструкцию к препарату, — есть риск сильной струей препарата вызвать спазм сосудов мозга и бронхоспазм.
- Не используйте спреи до 6 лет, если ребенок склонен к бронхоспазмам.
Осторожно: промывания носа
Очень часто пациенты приходят к ЛОР-врачам с осложнениями и жалобами после неправильных промываний или закапываний в нос с использованием морской воды или физраствора. Чаще всего жалобы на проблемы с ушами, отиты. Обратите внимание, что я говорю именно о солевых растворах, а не о других препаратах, так как техники закапывания в нос у разных препаратов разные.
Правила использования препаратов с морской водой при насморке или при ежедневной гигиене
- До 2 лет безопаснее использовать именно капли, а не спреи из-за риска бронхо- и ларингоспазма, отитов.
- Сложные системы для промывания носа (не спреи, не капли) могут использоваться только во взрослом возрасте, хотя с 18 лет велик риск тубоотитов.
 Да-да, несмотря на инструкции, в которых указано применение и у детей школьного возраста. Дело в том, что инструкция описывает идеального пациента, прошедшего инструктаж у своего врача и правильно освоившего манипуляции. Но таких, к сожалению, очень мало.
Да-да, несмотря на инструкции, в которых указано применение и у детей школьного возраста. Дело в том, что инструкция описывает идеального пациента, прошедшего инструктаж у своего врача и правильно освоившего манипуляции. Но таких, к сожалению, очень мало. - При закапывании морской воды в нос ребенок должен лежать на спине, поворачивать голову на бок не надо. Техника с поворотом головы используется при применении других препаратов.
- При использовании спреев ребенок должен стоять или сидеть, слегка наклонив голову вперед. В лежачем положении также велик риск отитов.
Когда сопли заразны?
Многие из вас озадачиваются, можно ли идти в гости или в детский сад, если у ребенка зеленые сопли, заразны ли зеленые сопли и когда после начала ОРВИ (если ничего больше не беспокоит) можно идти в сад, если выделения из носа уже светлые и необильные.
Все не так однозначно. Например, у взрослых зеленые сопли — это всегда инфекционный процесс, а у детей — не всегда. Давайте разбираться.
Давайте разбираться.
- Обычное неосложненное ОРВИ. Человек заразен за 2–3 дня до развития ОРВИ и 3–4 дня после. Вирусов много разных, многие из них будут продолжать выделяться до 7–14 дней, но вероятность заражения с 4-го дня существенно снижается.
На первые 1–2 дня обычно приходятся сопли «вода из носа», затем они немного густеют и остаются белыми. Эти сопли, так же, как и слюна, наиболее заразны в первые четыре дня. Не забывайте надевать на заболевшего одноразовую медицинскую маску.
Если на 3–4-й день ОРВИ сопли становятся зелеными, температуры нет, при осмотре ЛОРом слизистые отечные, то сопли незаразны, так как это лишь активация собственных обитающих в организме бактерий. В сад/школу идти можно, но лечить нужно, чаще всего ограничиваются промываниями с физраствором.
- Если ОРВИ было осложнено гайморитом, сопли заразны! Бывает много малосимптомных гайморитов, поэтому, если ребенок жалуется на боль в области под скулами, у него сильная отечность под глазами, есть ощущения, что сопли можно высмаркивать бесконечно за один заход и они все выходят и выходят, как из тайного кармана, обратитесь к ЛОРу, а не к педиатру для осмотра.

В классическом варианте гайморит проявляется температурой, головной болью, болью под скуловой костью и глазницей. Лечить гайморит нужно обязательно, так как иногда возможны осложнения в виде менингита, прорыва гноя в глазницу.
- У детей с увеличенными аденоидами даже вне ОРВИ могут быть зеленые сопли в течение дня, после ночи, при слишком сухом воздухе, если долго не сморкаются и происходит застой выделений, без температуры и инфекции. При длительном застое фермент пероксидаза окрашивает выделения в такой цвет.
Такие выделения не заразны, требуют промываний, иногда с антисептиком. Также таких детей стоит проверить на наличие паразитов и следить за пищеварением. В принципе с такими соплями «жить можно», но нужно помнить, что длительный застой приводит к отеку слуховой трубы, что может привести к отиту. Также это может приводить к еще большему росту аденоидов.
Когда и как пить антибиотики? Самые распространенные заблуждения
Кандидат медицинских наук и врач отделения анестезиологии-реанимации РНЦП «Мать и дитя» Андрей Витушко — о самых распространенных мифах, которые касаются приема антибиотиков.
— Количество микробов, живущих рядом с человеком, равно количеству клеток в нашем организме, — рассказал врач на встрече с родителями в рамках социального проекта «Рождественские встречи «Ты не одна». — Более того, если взять все микробы, которые у нас есть, они будут весить около двух килограммов. Это больше, чем весит печень взрослого человека. Микробы вокруг нас выполняют очень важные функции — они синтезируют витамины, помогают в обмене веществ, перерабатывают билирубин. Важную роль выполняют в иммунной функции организма: доказано, что у людей с аллергиями намного менее разнообразный пейзаж микробов, чем у людей без аллергии.
Антибиотик, вирусы и бактерии
Андрей продемонстрировал на экране, что разница между вирусами и бактериями визуально колоссальная. Кишечная палочка приблизительно в 10 раз меньше, чем эритроцит. Вирусы в сотни раз меньше бактерий.
— Большинство респираторных заболеваний у детей, то, что называется ОРВИ — это вирусы. А антибиотики на вирусы не действуют.
А антибиотики на вирусы не действуют.
Антибиотик — это лекарственный препарат, который воздействует на бактерии.
Антибиотики помогли увеличить продолжительность жизни людей минимум на 20 лет. Это огромное достижение медицины 20 века, а может быть, главное за всю историю ее развития.
Вирусные инфекции иногда осложняются бактериальными. Как правило, это выглядит так: у ребенка была температура и насморк 3-5 дней, температура снизилась. Кажется, ребенок пошел на поправку, а потом снова появляется температура, может быть не такая большая, как была, появляется кашель или боль в ушах, начинает развиваться пневмония или отит.
Такая ситуация особенно актуальна для некоторых вирусов, например, для вируса гриппа. После перенесенного гриппа у 30% невакцинированных детей проявляются бактериальные осложнения — пневмония, бактериальный бронхит или отит. Это специфика вируса и специфика реакции организма на этот вирус.
При этом, если брать другие вирусы, риск развития бактериальной инфекции обычно намного меньше — 5-10%. То есть если мы возьмем 10 детей с соплями, то приблизительно у одного из этих 10 детей разовьется отит, и его придется лечить антибиотиками.
То есть если мы возьмем 10 детей с соплями, то приблизительно у одного из этих 10 детей разовьется отит, и его придется лечить антибиотиками.
Невозможно сказать, у кого конкретно из этих 10 детей будет болеть ухо, нет способов это выяснить. Можно было бы предположить, что с первого дня вирусной инфекции всем детям давать антибактериальный препарат в профилактических целях, мы остановим развитие бактериальной инфекции. И ни у кого из этих детей не будет болеть ушко. Но, к сожалению, это не работает.
Профилактическое принятие антибиотиков с первого дня вирусной инфекции никак не влияет на процент развития бактериальных осложнений. Применение антибиотиков при вирусной инфекции не имеет никакого смысла.
Самые распространенные заблуждения об антибиотиках
1. Температура три дня – сразу антибиотик.
Действительно, при вирусной респираторной инфекции после 3 дней ситуация начинает улучшаться и температура должна снижаться, но так бывает не всегда. Температура может длиться и 5, и 6 дней, при этом антибиотики в этой ситуации не показаны. Если у ребенка температура держится три дня — обратитесь повторно к врачу.
Температура может длиться и 5, и 6 дней, при этом антибиотики в этой ситуации не показаны. Если у ребенка температура держится три дня — обратитесь повторно к врачу.
2. Боль в ушах – это отит и лечиться нужно антибиотиками.
Это неправда. Большинство отитов являются вирусными, но есть и бактериальные отиты, которые требуют антибактериального лечения, но это далеко не 100%.
3. Боль в горле – это ангина и показан антибиотик.
В большинстве ситуаций, когда болит горло — это вирусная инфекция. Если болит горло и нет насморка, боль в горле настолько сильная, что ребенок не может есть, лимфоузлы увеличены, то это действительно может развиваться ангина, но такое бывает не так часто.
4. Хрипы в легких – это бронхит (в том числе обструктивный) и всегда нужно пить антибиотики.
Это тоже миф. Такое бывает на фоне вирусной инфекции или на фоне аллергии. Аллергия может быть без вирусной инфекции на разные другие факторы, не связанные с инфекцией. Если эта ситуация повторяется постоянно, потом ребенку могут диагностировать бронхиальную астму. И с применением антибиотиков это никак не коррелирует.
Если эта ситуация повторяется постоянно, потом ребенку могут диагностировать бронхиальную астму. И с применением антибиотиков это никак не коррелирует.
5. Желто-зеленые сопли – это синусит и показан антибиотик.
Есть такое высказывание: насморк лечится за неделю, а если не лечить – проходит за 7 дней. Это про взрослых, не про детей. У детей насморк до 14 дней не считается проблемой. На 4-5 день выделения из носа становятся желто-зелеными, это не всегда значит, что начинает развиваться какая-то условно патогенная флора, которая стремится нам навредить и убить наш организм. Это проявление деятельности лейкоцитов.
Многие из вас видели детей, которые ходят в детский сад с зелеными соплями, это не значит, что у них хронический синусит. У них просто не прошел еще насморк, а они пошли в сад. Потом организм подцепил новую вирусную инфекцию, и зеленые сопли идут и идут. Поэтому желто-зеленые выделения из носа — это не всегда синусит и не всегда нужно лечение антибиотиком. За 10 дней сопли уже должны поменяться. Если так не происходит, можно предположить, что что-то пошло не так, и повторно обратиться к врачу.
За 10 дней сопли уже должны поменяться. Если так не происходит, можно предположить, что что-то пошло не так, и повторно обратиться к врачу.
Антибиотики всем для профилактики?
В амбулаторной практике профилактически антибиотики применяются очень редко. Если применять антибиотики направо и налево, бактерии очень быстро адаптируются к этим антибактериальным препаратам, и препараты перестают работать.
Первые устойчивые бактерии к пенициллину появились уже через год после того, как стали применять пенициллин. Сразу была такая эйфория: люди считали, что победили все инфекции на свете. Эффект был невероятный: тяжелым пациентам, которые умирали, давали пенициллин, и они поправлялись. Через год эйфория прошла, потому что появились бактерии, на которые пенициллин не действовал.
Когда мы бесконтрольно применяем антибиотики, то растет количество бактерий, устойчивых ко многим антибактериальным препаратам, и возникает проблема антибиотикорезистентности. Растет количество бактерий, которые вызывают инфекции, и которые лечатся все более и более сильными препаратами. Это глобальная проблема.
Растет количество бактерий, которые вызывают инфекции, и которые лечатся все более и более сильными препаратами. Это глобальная проблема.
Кроме того, на фоне бесконтрольного применения антибиотиков возникают грибковые инфекции. Бывает такое, что после применения антибиотиков развивается молочница. Это происходит из-за того, что антибиотики уничтожают не только вредные бактерии, которые могут нанести вред нашему организму, но и полезные. А на грибы они не действуют. И грибы начинают размножаться.
Когда антибиотики нужны?
При бактериальной ангине (особенно стрептококковой).
При мочевых инфекциях.
При бактериальной пневмонии.
В некоторых других случаях (а в каких — решает врач).
Врач назначает антибиотики в каждом случае индивидуально. Не надо просить врача, чтобы он назначал антибиотики или чтобы выписал более сильные препараты. Врач лучше знает, какой препарат в этой ситуации показан и почему правильнее назначать препарат более узкого спектра воздействия. Если мы будем применять его правильно, не будет развиваться устойчивость.
Если мы будем применять его правильно, не будет развиваться устойчивость.
Антибиотики, которые помогли соседке/подружке, необязательно помогут вашему ребенку.
Антибиотики, которые помогли в прошлый раз, необязательно помогут в этот раз, и вообще необязательно нужны сейчас.
Большая проблема Беларуси в том, что антибиотики продаются без рецепта. Таким образом мы провоцируем людей на бесконтрольное применение антибиотиков. В Японии есть люди, которым по 40-50 лет, и они ни разу в жизни не употребляли антибиотики. Таких людей очень много. В этой стране с 50-х годов введены ограничения на применение антибиотиков, и японцы не вымерли.
Как правильно принимать антибиотики?
Так, как вам рекомендовали!
Три раза в сутки, а не три раза в день! Антибиотики должны дозироваться не три раза в день, а через равные интервалы времени в сутки, чтобы концентрация антибиотика в крови была одинаковая. В нашем отделении вводят антибиотики в 6, 14 и 22 часа. И очень важно не отступать от графика, иначе концентрация антибиотика в крови будет снижаться, и действие препарата ухудшается.
В нашем отделении вводят антибиотики в 6, 14 и 22 часа. И очень важно не отступать от графика, иначе концентрация антибиотика в крови будет снижаться, и действие препарата ухудшается.
Если препарат нужно давать 3 раза в сутки, мы сталкиваемся с проблемой, что в 6 часов ребенок еще спит, а в 22 уже спит. Тогда нужно спросить у доктора, есть ли подходящие препараты с меньшей кратностью применения, например, 2 раза в сутки, чтобы давать в 9 утра и 9 вечера, например.
Так долго, как рекомендовал врач! На фоне приема препарата на 2-3 сутки пациенту должно стать легче. Если лучше не стало, пациент вялый, появляются новые симптомы, значит, можно подумать, что антибиотик не работает. Надо снова показаться врачу.
Бывают такие ситуации, когда пациенту стало лучше, и антибиотик бросили пить. Это неправильно. Так мы тренируем бактерии, и в следующий раз антибиотик может не подействовать на эту инфекцию, придется применять более серьезный препарат.
Нет таких ситуаций, когда показан антибиотик внутримышечно. Это форма насилия. Когда ребенок может пить, может есть, применяются эффективные оральные препараты — суспензии и таблетки.
Если человек не может пить и есть, ему надо ехать в больницу. Дети могут легко обезвоживаться, это очень серьезно. В больнице можно поставить катетер и вводить антибиотики внутривенно. Внутримышечно же вводятся сразу несколько препаратов – антибиотик и препарат для обезболивания. Это два препарата с высокой аллергенностью. Нет причин для ввода антибиотика внутримышечно.
Побочные эффекты антибактериальной терапии
Когда врач принимает решение лечить антибиотиком, есть вероятность развития побочных эффектов. Они встречаются часто – у 10% пациентов.
Аллергические реакции (антибиотики — чемпионы по аллергенности среди всех медикаментов).
Сыпь.
Тошнота, рвота, диарея.
Развитие грибковой инфекции.
Боль в животе и др.
Вопросы из зала
Несмотря на подробный рассказ, после окончания лекции молодые мамы задали наболевшие вопросы Андрею Витушко.
— Когда показан антибиотик?
— Я не могу в короткой форме рассказать, когда назначаются антибиотики, этому учатся годами.
— Почему врачи часто назначают антибиотик?
— Это пережиток советской педиатрии, когда за здоровье пациента отвечал врач. Считается, что врач виноват в том, что у одного из 10 детей с соплями развилась бактериальная инфекция — это доктор не досмотрел. Поэтому врачу проще назначить антибиотик сразу.
На основании того, что у врача 1,5 участка детей, и он не может гарантировать, что этот человек снова придет на прием и врач повторно сможет оценить ситуацию. На основании того, что он не может гарантировать, что эта мама, выписавшись из больницы, не пойдет и не напишет на него жалобу. Эта проблема не в плоскости педиатрии, а проблема системы. В такой ситуации я советую искать более адекватных педиатров, кто более спокойно относятся к ситуации.
Эта проблема не в плоскости педиатрии, а проблема системы. В такой ситуации я советую искать более адекватных педиатров, кто более спокойно относятся к ситуации.
— Может ли анализ крови дать ответ, нужен ли антибиотик?
— Анализ крови — это хорошая вещь, но не в первый день. Бывает явная ангина или пневмония, тогда однозначно показан антибиотик и не нужен анализ крови. Если ситуация больше похожа на вирусную инфекцию, кровь сдают на 3-5 сутки.
— Когда нужно пить полезные бактерии? Одни врачи рекомендуют принимать их вместе с антибиотиками, другие — после курса антибиотиков, а кто-то говорит, что вообще не нужно их пить.
— Вашему организму в принципе они не нужны. Если после окончания курса терапии антибиотиками имеются проблемы со стулом, тогда можно подумать. Но с научной базой, что это действительно необходимо, пока слабовато.
Круп
Это симптом вашего ребенка?
- Кашель Барки и хриплый голос, вызванные вирусом
- Круп — вирусная инфекция голосовой связки (гортани)
- Крупозный кашель плотный, низкий и лающий (как лай тюленя)
- Голос или крик охрип (называется ларингитом)
- У некоторых детей с тяжелым крупом при вдохе слышен резкий, сдавленный звук.
 Это называется стридором.
Это называется стридором.
Стридор: другая проблема со здоровьем при крупе
- Стридор — резкий, скрипучий звук, лучше всего слышимый при дыхании
- Громкий или постоянный стридор означает тяжелый круп.То же самое и в состоянии покоя (когда не плачет и не кашляет).
- Все стридоры необходимо обработать теплым туманом
- Большинство детей со стридорами нуждаются в лечении стероидами (такими как Декадрон)
- Для лечения любого стридора см. Первая помощь
Причины крупозного кашля
- Вирусный круп. Вирусы — наиболее частая причина симптомов крупа. Многие респираторные вирусы могут инфицировать область голосовых связок и вызывать сужение. Даже грипп (грипп) может это сделать.Лихорадка часто сопровождается лающим кашлем.
- Аллергический круп. Крупозный кашель может возникнуть при контакте с пыльцой или аллергенами в сарае. Также часто присутствуют насморк, зуд в глазах и чихание.

- Порошок для ингаляций. Вдыхание любого мелкого вещества может вызвать сильный кашель в течение 10 минут. Примеры: сахарная пудра, мучная пыль или арахисовая пыль. Они могут попасть в легкие. Это не аллергическая реакция.
- Посторонний предмет в дыхательных путях (серьезный). Подозрение на внезапный приступ кашля и удушья. Обычные примеры — арахис и семена. Пиковый возраст — от 1 года до 4 лет.
- Пищевая аллергия (серьезная). Симптомы крупа также могут быть вызваны пищевой аллергией. Это может быть опасно для жизни (анафилаксия). Примеры — орехи или рыба.
Когда звонить в круп
Позвоните по номеру 911 сейчас
- Сильное затруднение дыхания (затруднение при каждом вдохе, постоянный сильный стридор)
- Обморок или остановка дыхания
- Губы или лицо синюшные, когда не кашляют
- Круп начался внезапно после укуса пчелы, после приема нового лекарства или аллергическая пища
- Слюнотечение, плевание или серьезные проблемы с глотанием.
 Исключение: слюнотечение при прорезывании зубов.
Исключение: слюнотечение при прорезывании зубов. - Вы считаете, что у вашего ребенка опасная для жизни ситуация
Позвоните врачу или обратитесь за помощью сейчас
- Стридор (резкий звук при вдохе) слышен сейчас
- Дыхание затруднено, но не сильно
- Повернулись губы или лицо синюшность во время кашля
- Дыхание намного быстрее обычного
- Невозможно согнуть шею вперед
- Сильная боль в груди
- Раньше был круп, требовался Decadron
- Слабая иммунная система.Примеры: серповидноклеточная анемия, ВИЧ, рак, трансплантация органов, прием пероральных стероидов.
- Ребенок из группы высокого риска (например, муковисцидоз или другое хроническое заболевание легких)
- Лихорадка выше 104 ° F (40 ° C)
- Лихорадка у ребенка младше 12 недель. Внимание: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Ваш ребенок выглядит или ведет себя очень больным
- Вы считаете, что вашего ребенка нужно осмотреть, и проблема является неотложной
Связаться с врачом в течение 24 часов
- Стридор (резкий звук при вдохе) возник, но отсутствует сейчас
- Непрерывный кашель
- Возраст младше 1 года с крупообразным кашлем
- Боль в ухе или выделения из уха
- Лихорадка длится более 3 дней
- Лихорадка возвращается после того, как его не было более 24 часов
- Вы думаете, что ваш ребенок нуждается в осмотре , но проблема не срочна
Обратиться к врачу в рабочее время
- Кашель вызывает рвоту 3 или более раз
- Круп — частая проблема (3 и более раз)
- Барки-кашель длится более 14 дней
- Вы есть другие вопросы или проблемы
Самостоятельный уход на дому
- Легкий круп (корявый кашель) без стридора
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу за крупом
- Что следует знать о крупе:
- У большинства детей с крупом просто лающий кашель.
- У некоторых затрудненное дыхание (так называемый стридор). Стридор — это громкий резкий звук при вдохе. Он исходит из области голосовой почты.
- Откашливание слизи очень важно. Это помогает защитить легкие от пневмонии.
- Мы хотим помочь продуктивному кашлю, а не выключить его.
- Вот несколько советов по уходу, которые могут помочь.
- Первая помощь при стридоре (резкий звук при вдохе):
- Вдохните теплый туман в закрытую ванную комнату с горячим душем. Делайте это в течение 20 минут.
- Вы также можете использовать влажную тряпку для мытья посуды, поднесенную к лицу.
- Осторожно: не используйте очень горячую воду или пар, которые могут вызвать ожоги.
- Если теплый туман не проходит, подышите прохладным воздухом, стоя возле открытого холодильника.
 Вы также можете выйти с ребенком на улицу, если погода холодная.Сделайте это несколько минут.
Вы также можете выйти с ребенком на улицу, если погода холодная.Сделайте это несколько минут.
- Успокойте своего ребенка, если у него или нее есть стридор:
- Плач или страх могут усугубить стридор.
- Постарайтесь, чтобы ваш ребенок был спокойным и счастливым.
- Держите и утешайте вашего ребенка.
- Говорите успокаивающим мягким голосом.
- Увлажнитель:
- Если воздух в вашем доме сухой, используйте увлажнитель.
- Причина: сухой воздух ухудшает круп.
- Домашнее лекарство от кашля:
- Цель: уменьшить раздражение или першение в горле, вызывающее сухой кашель.
- В возрасте от 3 месяцев до 1 года: давайте теплые прозрачные жидкости для лечения кашля. Примеры — яблочный сок и лимонад. Количество: используйте дозу 1-3 чайных ложки (5-15 мл). Давайте 4 раза в день при кашле. Внимание: не используйте мед до 1 года.

- Возраст от 1 года: при необходимости используйте мед от ½ до 1 чайной ложки (2–5 мл). Он работает как домашнее лекарство от кашля. Он может разжижить выделения и ослабить кашель. Если у вас нет меда, можно использовать кукурузный сироп.
- Возраст 6 лет и старше: используйте капли от кашля, чтобы уменьшить першение в горле.Если у вас их нет, вы можете использовать леденцы. Избегайте применения капель от кашля до 6 лет. Причина: риск удушья.
- Лекарства от кашля, отпускаемые без рецепта (DM):
- Лекарства от кашля, отпускаемые без рецепта, не рекомендуются. Причина: нет доказанной пользы для детей и не одобрено для детей младше 6 лет (FDA).
- Мед помогает от кашля лучше. Внимание: не используйте мед до 1 года.
- Если вам исполнилось 6 лет, вы можете принять решение использовать лекарство от кашля.Выберите один с декстрометорфаном (DM), например сироп от кашля Робитуссин. DM присутствует в большинстве безрецептурных сиропов от кашля.
 Следуйте инструкциям на упаковке.
Следуйте инструкциям на упаковке. - Когда использовать: давать только при сильном кашле, который мешает спать или учебе.
- DM Доза: вводить каждые 6-8 часов по мере необходимости.
- Приступы или заклинания от кашля — теплый туман и жидкости:
- Дышите теплым туманом, например, принимая душ в закрытой ванной комнате.
- Дать выпить теплой прозрачной жидкости.Примеры — яблочный сок и лимонад.
- Возраст до 3 месяцев. Не используйте теплые жидкости.
- Возраст от 3 до 12 месяцев. Давайте 1 унцию (30 мл) каждый раз. Ограничьте до 4 раз в день.
- Возраст старше 1 года. Дайте столько теплой жидкости, сколько необходимо.
- Причина: одновременно расслабляют дыхательные пути и отводят мокроту.
- Жидкости — Подробнее:
- Постарайтесь заставить ребенка пить много жидкости.
- Цель: обеспечить ребенку хорошее обезвоживание.
- Также разжижает мокроту в легких.
 Тогда легче откашляться.
Тогда легче откашляться.
- Лекарство от лихорадки:
- При лихорадке выше 102 ° F (39 ° C) дайте ацетаминофен (например, тайленол).
- Другой вариант — продукт с ибупрофеном (например, Адвил).
- Примечание: температура ниже 102 ° F (39 ° C) важна для борьбы с инфекциями.
- При любой лихорадке: держите ребенка хорошо гидратированным. Дайте побольше холодной жидкости.
- Спите рядом с вашим ребенком:
- Спите с ребенком в одной комнате несколько ночей.
- Причина: стридор может внезапно запуститься ночью.
- Избегайте табачного дыма:
- Табачный дым ухудшает круп.
- Вернуться в школу:
- Ваш ребенок может вернуться в школу после того, как спадет температура.
- Ваш ребенок также должен чувствовать себя достаточно хорошо, чтобы участвовать в обычных занятиях.
- Практически невозможно предотвратить распространение крупа и простуды.

- Чего ожидать:
- Чаще всего круп длится от 5 до 6 дней и ухудшается ночью.
- Крупозный кашель может длиться до 2 недель.
- Позвоните своему врачу, если:
- Возникли проблемы с дыханием
- Стридор (резкий хриплый звук)
- Крупозный кашель длится более 14 дней
- Вы думаете, что вашему ребенку нужно осматривать
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей.Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 29.11.2021
Последняя редакция: 21.10.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Лечение инфекций носовых пазух рядом со мной в Палм-Бэй, Флорида
Когда эта простуда длится дольше, чем вы ожидали, вы можете начать задаваться вопросом, не превратились ли чихание, кашель и насморк в инфекцию носовых пазух. Так как узнать разницу?
Так как узнать разницу?
Холодный
Простуда вызывается вирусом и имеет симптомы заложенности носа, насморка, постназального подтекания, головной боли и усталости.Иногда бывает жар и кашель. Симптомы обычно нарастают, пока не достигают максимума, а затем постепенно исчезают. Могут помочь противоотечные, болеутоляющие и лекарства от кашля. Простуда может длиться от нескольких дней до недели.
Инфекция носовых пазух
Иногда простуда может вызвать опухание носовых пазух и блокировку оттока слизи. Слизь, которая задерживается слишком долго, может вызвать инфекцию носовых пазух.
Если ваше лицо и глаза особенно болезненны и у вас густая желтая или зеленая слизь сохраняется более недели, то вы знаете, что пора обратиться к врачу.
Синусит
Пазухи обычно заполнены воздухом, но при простуде они могут блокироваться и заполняться жидкостью. Длительная закупорка создает среду, в которой могут размножаться бактерии и инфекция. Результат — инфекция носовых пазух. Врачи часто называют эту инфекцию синуситом.
Врачи часто называют эту инфекцию синуситом.
Симптомы инфекции носовых пазух
Симптомы инфекции носовых пазух могут включать неизлечимую простуду, желтые густые выделения с неприятным запахом из носа, боль и давление вокруг лица и глаз, головную боль, заложенность носа, постназальные выделения и жар или кашель.Эти симптомы такие же, как и при простуде, так в чем разница? Если эти симптомы продолжаются более 10 дней, возможно, у вас инфекция носовых пазух, и вам следует обратиться к врачу.
Причины инфекции носовых пазух
Простуда — не единственная причина инфекций носовых пазух. Аллергия (например, сенная лихорадка), неаллергический ринит (у вас есть симптомы, похожие на аллергические, но причина неизвестна) или носовые полипы (когда на слизистой оболочке носа есть небольшие выросты). Некоторые люди более восприимчивы к инфекциям носовых пазух из-за того, что называется искривленной перегородкой, при которой полость носа смещена.Это может сделать засорение более частым.
Как врач диагностирует и лечит инфекцию носовых пазух
Когда вы посетите своего врача по поводу инфекции носовых пазух, вы пройдете медицинский осмотр и изучите вашу историю болезни. При необходимости ваш врач сделает рентген или компьютерную томографию ваших носовых пазух.
Вы можете получить рецепт от врача, например, антибиотики, более сильные противоотечные средства или другие препараты, которые минимизируют отек носовых пазух и носовых пазух. Ваш врач может также порекомендовать промывание носа солевым раствором или горячий или паровой душ.Они могут помочь в разжижении слизи.
В некоторых редких случаях инфекции носовых пазух не проходят после лечения. В этих случаях назначают длительные антибиотики, а иногда даже требуется хирургическое вмешательство. Ваш врач поможет вам узнать, что лучше для вас.
Когда идти к врачу
Многие простуды проходят без медицинского вмешательства. Однако, если у вас болит лицо или глаза, а также густые желтые или зеленые выделения из носа продолжаются дольше недели, обратитесь к врачу.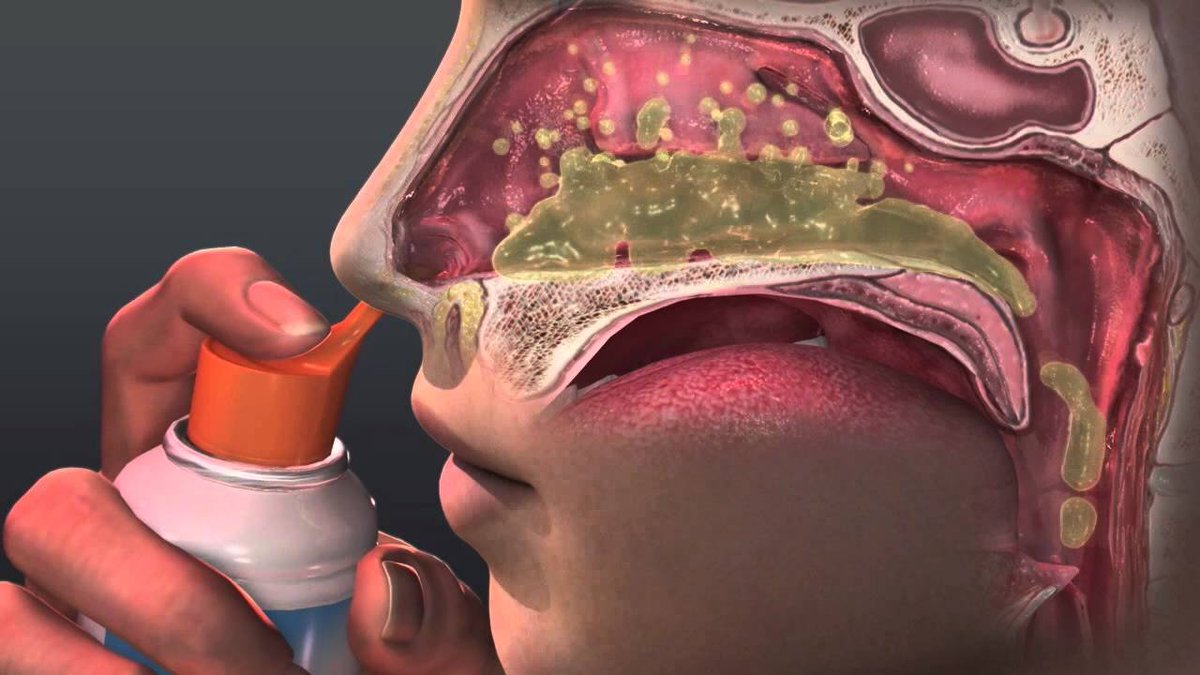 Если у вас продолжительная лихорадка или серьезные симптомы, которые не улучшаются при лечении без рецепта, пора позвонить врачу.
Если у вас продолжительная лихорадка или серьезные симптомы, которые не улучшаются при лечении без рецепта, пора позвонить врачу.
Заболевания носа и носовых пазух у детей
Детское состояние носа и пазух
Что это значит, когда у моего ребенка течет из носа?
Нос на самом деле намного больше, чем кажется снаружи. Это проход, ведущий от ноздрей к задней части глотки, и он больше похож на большую пещеру, чем на простой туннель, широкий и высокий посередине. Назначение носа — очищать, согревать и увлажнять вдыхаемый нами воздух, чтобы поддерживать здоровье легких.Для этого слизистую оболочку носа покрывают тонким слоем жидкости, называемой слизью . Каждый день из носа вырабатывается много слизи, большую часть которой мы просто глотаем, когда она вытекает из задней части носа. Когда слизь высыхает, на ней могут образовываться корки («сопли»). Слизь может вытекать из передней части носа, если есть закупорка в задней части носа или если в носу выделяется больше слизи, чем обычно.
Закупорка дренажа в задней части носа у детей часто вызывается большими аденоидами.Аденоиды похожи на третью миндалину, которая расположена высоко за нёбом. Другие факторы, которые могут вызвать закупорку носа, включают аномально узкие носовые пути, опухшие ткани, выстилающие боковые стороны носа (носовые раковины) или искривленную перегородку (стенка между ноздрями). У маленького ребенка, у которого всегда выделяется неприятный запах только из одной ноздри, в нос может застрять инородное тело (например, кусок пластика или еда).
Нос в разрезе, вид сбоку
Чрезмерное выделение слизи может быть вызвано инфекцией, например, вирусом простуды или синуситом (обычно вызываемым бактериями).Аллергия часто приводит к выделению большого количества прозрачного дренажа из носа, равно как и реакции на раздражающие пары или пыль.
Что такое пазухи?
Пазухи (также известные как околоносовые пазухи ) представляют собой ряд заполненных воздухом пространств в костях лица, которые окружают носовую полость и соединяются с ней через небольшие проходы. При рождении эти пазухи очень маленькие. Они продолжают увеличиваться в размерах в детстве и полностью не развиваются до позднего подросткового возраста.Никто не знает, каково предназначение носовых пазух, но они могут помочь сделать голову светлее (заменив кость воздухом), улучшить резонанс голоса или обеспечить большую площадь поверхности слизистой носа, чтобы помочь с очищая, согревая и увлажняя воздух, которым мы дышим.
Есть четыре парных набора пазух. верхнечелюстные пазухи — это большие пространства, расположенные за щекой между верхними зубами и глазами. решетчатые пазухи представляют собой серию небольших полостей между глазами.Верхнечелюстная и решетчатая пазухи присутствуют при рождении (но довольно маленькие) и увеличиваются по мере роста ребенка. клиновидных пазух глубоко внутри головы, в задней части носа. Лобные пазухи находятся во лбу и не достигают значительных размеров, пока ребенок не станет старше — обычно в более позднем подростковом возрасте.
придаточные пазухи носа
Что означает изменение цвета жидкости, вытекающей из носа моего ребенка?
Во время инфекции слизь может изменить консистенцию.В зависимости от того, насколько высохла жидкость, она может быть желтой, белой или зеленой. Хотя прозрачный дренаж чаще связан с аллергией, его также можно увидеть при вирусных или бактериальных инфекциях. Иногда носовой дренаж может быть окрашен небольшим количеством крови из-за местного раздражения. Нет хорошего способа определить причину дренажа, просто взглянув на цвет жидкости.
Что это значит, когда мой ребенок не может легко дышать через нос?
Обструкция может быть вызвана фиксированными неизменными анатомическими проблемами, такими как искривленная перегородка или узкая носовая полость.Большинство детей страдают от случайной заложенности носа, например, когда слизистая оболочка носа опухла из-за аллергии или инфекции. Другой частой причиной заложенности носа у детей является увеличение аденоидов, которое может развиться в первые несколько лет жизни, а затем исчезнуть с возрастом. Существует ряд потенциальных причин заложенности носа у детей, и для постановки точного диагноза обычно необходимо внутреннее обследование носа.
Что такое гайморит?
Синусит относится к воспалению, отеку и / или инфекции носовых пазух.Это может быть острая форма, при которой пазухи заполняются гноем, и у ребенка будут симптомы простуды более десяти дней. У этих детей также может быть лицевая или зубная боль, хотя это чаще встречается у взрослых. Синусит также может быть хроническим, при котором слизистая оболочка носовых пазух утолщается и может развиться закупоривающая ткань, известная как полипы . Хронический синусит может иметь инфекционный компонент с бактериями в носовых пазухах, но он также может иметь место и без истинной бактериальной инфекции. У этих детей обычно наблюдаются симптомы заложенности носа и дренажа, продолжающиеся несколько месяцев.Дренаж может выходить либо из передней части носа («насморк», также известный как ринорея , ), либо из задней части носа в горло («постназальное выделение»).
Что такое аллергия на нос?
Аллергия — это состояние, при котором организм реагирует на какое-либо инородное вещество, такое как пыльца или определенные продукты. Вещество, вызывающее аллергическую реакцию, называется аллергеном . Реакция может быть легкой (например, сыпь) или тяжелой и опасной для жизни.При носовой аллергии нос реагирует на вдыхаемый аллерген увеличением нормального выделения слизи и внутренним отеком. Это приводит к ощущению заложенности носа и оттока из носа, как при синусите. Симптомы носовой аллергии отличаются от синусита тем, что они могут начаться внезапно после контакта с аллергеном, дренаж обычно тонкий и чистый, и обычно отсутствует лицевая боль. Кроме того, у детей-аллергиков могут быть другие симптомы, такие как слезотечение, зуд, сыпь и крапивница.
Как узнать, есть ли у ребенка гайморит?
Диагноз острого синусита не всегда легко поставить, поскольку общие симптомы у детей — заложенность носа, насморк и кашель — очень похожи на симптомы простой простуды. У детей редко бывает лицевая боль, которая бывает у взрослых при острых синуситах. Рентген обычно не помогает, так как помутнение носовых пазух на обычном рентгеновском снимке или даже при компьютерной томографии — частая находка у детей с простудой.У очень маленьких детей могут быть аномальные рентгеновские снимки носовых пазух, даже если у них вообще нет инфекции. Культуры носа также могут ввести в заблуждение, поскольку они не отражают фактическое содержимое носовых пазух. Поэтому дети с симптомами простуды, длящимися более десяти дней, часто просто предполагают, что у них синусит, и их лечат соответствующим образом. Диагноз можно поставить раньше, если присутствует боль в лице или есть осложнение синусита (например, распространение инфекции в глаза).
Детей с хроническими симптомами синусита (длящимися более нескольких месяцев) обычно лечат различными лекарствами, как указано ниже.Если медикаментозное лечение не помогает облегчить симптомы, может оказаться полезным компьютерная томография, если рассматривается возможность хирургического вмешательства. Это сканирование точно покажет анатомию и любые воспаления в полостях носовых пазух. Хотя МРТ также иногда может показать синусит (и не включает рентгеновские снимки), это не так хорошо для планирования процедур дренажа носовых пазух, поскольку оно плохо показывает детали костей.
Что нужно делать для лечения гайморита у детей?
Острый синусит лечат антибиотиками, обычно курсом от двух до трех недель.Короткий курс назального противоотечного спрея (не более трех дней) может помочь открыть дренажные пути носовых пазух и позволить инфекции исчезнуть быстрее.
При хроническом синусите можно помочь с помощью назальных стероидных спреев, уменьшающих воспаление и отек. Эти спреи довольно безопасны и не абсорбируются в значительных количествах. Следовательно, они не обладают такими же побочными эффектами, как стероиды, принимаемые внутрь, и могут использоваться в течение продолжительных периодов времени. Этим пациентам также назначают антибиотики для лечения бактерий, которые могут способствовать застою, воспалению и образованию полипов.
Если есть аллергический компонент заболевания носа, может быть полезно специальное лечение аллергии (например, антигистаминные препараты или сингуляр). Однако если аллергии нет, применение антигистаминных препаратов не показано. Многие из этих препаратов сушат слизистую оболочку носа, что мешает организму поддерживать нос в чистоте и устранять бактерии и другие загрязнения. Кроме того, некоторые из агентов могут иметь нежелательные побочные эффекты у детей младшего возраста.
Одним из очень эффективных и безопасных способов лечения острого и хронического синусита является увлажнение и орошение носа.Поддержание влажности слизистой оболочки носа важно для естественной защиты организма. Влага также предотвращает высыхание выделений из носа и блокирование естественных путей оттока носовых пазух. Увлажнители воздуха в помещении полезны, но необходимо следить за тем, чтобы они оставались чистыми, иначе в них могут расти колонии бактерий и / или грибков. Также следует часто использовать назальный солевой спрей.
Нужна ли детям когда-либо операция по поводу проблем с носом?
Хотя хирургия носовых пазух часто применяется у детей старшего возраста и взрослых, я считаю, что она редко показана детям младшего возраста.Целью хирургии носовых пазух является удаление костей и других тканей, которые блокируют естественные пути оттока носовых пазух, что позволяет пазухам вернуться к здоровью. Заболевания носа у маленьких детей часто более сложны, чем простая закупорка «узкого места» носовых пазух, и могут быть результатом ряда факторов, таких как незрелая иммунная система, частые простуды, плохая гигиена носа и увеличенные аденоиды. Хирургия носовых пазух может быть подходящей для нескольких отобранных детей, у которых есть серьезные симптомы, которые нельзя контролировать с помощью медицинского лечения.
В некоторых случаях удаление аденоидов — более простая, быстрая и безопасная операция, чем операция на носовых пазухах — будет достаточным для устранения назальных симптомов пациента (таких как заложенность носа и дренаж), даже если сами аденоиды не находятся рядом с носовыми пазухами. Многие из симптомов, которые, как предполагается, вызваны синуситом, на самом деле улучшатся, когда задняя часть носа будет открыта и улучшится дренаж и воздушный поток за счет удаления лимфоидной ткани.
Заложенный или насморк — взрослый
Определение
Заложенный или заложенный нос возникает, когда ткани, выстилающие его, опухают.Припухлость вызвана воспалением кровеносных сосудов.
Проблема также может включать выделения из носа или «насморк». Если излишки слизи стекают по задней стенке глотки (постназальное выделение), это может вызвать кашель или боль в горле.
Видео: заложенность носа
Альтернативные названия
Нос — заложенный; Заложенный нос; Насморк; После носовых капель; Ринорея; Заложенность носа
Причины
Заложенный или насморк может быть вызван следующими причинами:
Заложенность носа обычно проходит сама собой в течение недели.
Заложенность также может быть вызвана:
- Сенной лихорадкой или другой аллергией
- Использование некоторых назальных спреев или капель, купленных без рецепта, более 3 дней (может усилить заложенность носа)
- Полипы носа, похожие на мешочки разрастания воспаленной ткани на носу или пазухах
- Беременность
- Вазомоторный ринит
Уход на дому
Поиск способов удержания слизи в жидком состоянии поможет ей стекать из носа и пазух и облегчить симптомы.Один из способов добиться этого — пить много прозрачной жидкости. Вы также можете:
- Несколько раз в день прикладывайте к лицу теплую влажную тряпку для мытья посуды.
- Вдыхайте пар 2–4 раза в день. Один из способов сделать это — сесть в ванной с душем. Не вдыхайте горячий пар.
- Используйте испаритель или увлажнитель.
Промывание носа может помочь удалить слизь из носа.
- Физиологический спрей можно купить в аптеке или приготовить дома. Для его приготовления используйте 1 стакан (240 миллилитров) теплой воды, 1/2 чайной ложки (3 грамма) соли и щепотку пищевой соды.
- Используйте мягкие спреи для носа с физиологическим раствором 3-4 раза в день.
Заложенность часто усиливается в положении лежа. Держитесь прямо или, по крайней мере, держите голову приподнятой.
В некоторых магазинах продаются липкие полоски, которые можно наклеить на нос. Это помогает расширить ноздри, облегчая дыхание.
Лекарства, которые можно купить в магазине без рецепта, могут облегчить симптомы.
- Противоотечные средства — это препараты, которые сужают и сушат носовые ходы. Они могут помочь высушить насморк или заложенность носа.
- Антигистаминные препараты — это лекарства, которые лечат симптомы аллергии. Некоторые антигистаминные препараты вызывают сонливость, поэтому используйте их с осторожностью.
- Спреи для носа снимают заложенность носа. Не используйте безрецептурные спреи для носа чаще, чем 3 дня во время приема и 3 дня в выходной, если только ваш лечащий врач не сообщил об этом.
Многие лекарства от кашля, аллергии и простуды, которые вы покупаете, содержат более одного лекарства внутри. Внимательно прочтите этикетки, чтобы убедиться, что вы не принимаете слишком много одного лекарства. Спросите своего врача, какие лекарства от простуды безопасны для вас.
Если у вас аллергия:
- Ваш врач может также назначить назальные спреи для лечения симптомов аллергии.
- Узнайте, как избежать триггеров, усугубляющих аллергию.
Когда обращаться к медицинскому работнику
Позвоните своему врачу по любому из следующих вопросов:
- Заложенный нос с отеком лба, глаз, боковой части носа или щеки или нечеткость зрения
- Сильная боль в горле или белые или желтые пятна на миндалинах или других частях глотки
- Выделения из носа с неприятным запахом, исходящие только с одной стороны или другого цвета, кроме белого или желтого
- Продолжительный кашель дольше 10 дней или выделяет желто-зеленую или серую слизь
- Выделения из носа после травмы головы
- Симптомы длятся более 3 недель
- Выделения из носа с лихорадкой
Чего ожидать при посещении офиса
Ваш врач может провести медицинский осмотр, в ходе которого основное внимание уделяется ушам, носу, горлу и дыхательным путям.
Тесты, которые могут быть выполнены, включают:
Изображения
Ссылки
Bachert C, Zhang N, Gevaert P. Риносинусит и полипы носа. В: Burks AW, Holgate ST, O’Hehir RE, et al, eds. Аллергия Миддлтона: принципы и практика . 9 изд. Филадельфия, Пенсильвания: Эльзевьер; 2020: глава 41.
Коррен Дж., Баруди Ф.М., Тогиас А. Аллергический и неаллергический ринит. В: Burks AW, Holgate ST, O’Hehir RE, et al, eds. Аллергия Миддлтона: принципы и практика .9 изд. Филадельфия, Пенсильвания: Эльзевьер; 2020: глава 40.
Cohen YZ. Простуда. В: Bennett JE, Dolin R, Blaser MJ, eds. Принципы и практика инфекционных заболеваний Манделла, Дугласа и Беннета . 9 изд. Филадельфия, Пенсильвания: Эльзевьер; 2020: глава 58.
Муковисцидоз и ваш ребенок
Муковисцидоз (МВ) — это заболевание, которое влияет на дыхание и пищеварение. Это вызвано очень густой слизью, которая скапливается в теле.
Слизь — это жидкость, которая обычно покрывает и защищает части тела.Обычно он скользкий и немного гуще воды. Но при МВ слизь более густая и липкая. Он накапливается в легких и пищеварительной системе и может вызвать проблемы с дыханием и перевариванием пищи.
CF поражает около 30 000 детей и взрослых в США. Это одно из самых распространенных генетических заболеваний в нашей стране. МВ чаще встречается у белых детей (примерно 1 из 3500), чем у детей латиноамериканского происхождения, коренных американцев или коренных жителей Аляски (примерно 1 из 10 000), у чернокожих детей (примерно у 1 из 15 000 чернокожих) и у детей азиатского происхождения (примерно у 1 из 30 000). .
Что вызывает МВ?
CF передается по наследству. Это означает, что он передается от родителя к ребенку через гены. Ген — это часть клеток вашего тела, в которой хранятся инструкции о том, как ваше тело растет и работает. Гены бывают парами — вы получаете по одному из каждой пары от каждого родителя.
Иногда инструкции в генах меняются. Это называется изменением гена или мутацией. Родители могут передавать своим детям генные изменения. Иногда изменение гена может привести к неправильной работе гена.Иногда это может вызвать врожденные дефекты или другие проблемы со здоровьем. Врожденный дефект — это заболевание, которое присутствует у ребенка при рождении.
Ваш ребенок должен унаследовать изменение гена CF от обоих родителей, чтобы иметь CF. Если они наследуют изменение гена только от одного родителя, у них есть изменение гена для CF, но у них нет этого заболевания. Когда это происходит, вашего ребенка называют носителем CF.
Какие проблемы вызывает CF?
У младенцев с муковисцидозом в теле скапливается очень густая и липкая слизь.Когда эта слизь накапливается в легких, она блокирует дыхательные пути и вызывает проблемы с дыханием и инфекции. Дыхательные пути — это трубки, по которым воздух попадает в легкие и выходит из них. По мере взросления ребенка с МВ инфекция легких может усугубиться. Это может привести к серьезному, а иногда и смертельному повреждению легких.
Когда слизь накапливается в пищеварительной системе, она блокирует трубки поджелудочной железы, органа в животе. Это может затруднить переваривание пищи пищеварительной системой организма. Когда это происходит, ваш ребенок может не получать питательные вещества, необходимые для роста и сохранения здоровья.
Некоторые случаи МВ более серьезны, чем другие. Младенцы с МВ часто болеют инфекциями и нуждаются в особой медицинской помощи.
Как узнать, есть ли у вашего ребенка CF?
Все дети проходят скрининговые тесты на МВ. С помощью скрининговых тестов новорожденных МВ можно обнаружить и лечить на ранней стадии.
Перед тем, как ваш ребенок выписывается из больницы, его лечащий врач берет несколько капель крови из его пятки для проверки на CF и другие заболевания. Кровь собирается и сушится на специальной бумаге и отправляется в лабораторию для анализа.
Если результаты скрининга новорожденных ненормальные, это просто означает, что вашему ребенку нужно дополнительное обследование. Поставщик вашего ребенка может порекомендовать другой вид теста, называемый диагностическим. Этот тест может проверить, есть ли у вашего ребенка муковисцидоз или есть другие причины отклонения результатов теста.
Ваш врач может порекомендовать вашему ребенку пройти тест на пот, чтобы узнать, есть ли у него CF. Это простой безболезненный тест, который проверяет количество соли в поту вашего ребенка. У младенцев с МВ больше соли в поте, чем у здоровых младенцев.Поставщик вашего ребенка также может порекомендовать вашему ребенку генетический тест.
Если у вашего ребенка муковисцидоз, у него могут быть следующие признаки и симптомы, которые могут быть легкими или серьезными:
- Кашель или хрип
- Обилие слизи в легких
- Многие инфекции легких, такие как пневмония и бронхит
- Одышка
- Кожа солёная
- Медленный рост, даже при большом аппетите
- Meconium ileus, когда меконий застревает в кишечнике новорожденного.Меконий — это первое испражнение ребенка. Он может быть зеленого, коричневого или черного цвета.
- Частые, жидкие, обильные или жирные испражнения
- Боль в животе или вздутие живота
Если у вашего ребенка CF, как лечить проблемы с легкими и дыханием?
Многие инфекции легких у детей с МВ вызываются бактериями, которые обычно не вызывают проблем у здоровых детей. Если у вашего ребенка МВ, лекарства, такие как антибиотики, часто не могут избавить его от всех бактерий в легких.Эти инфекции могут привести к повреждению легких.
Лечение вашего ребенка зависит от того, какие у него симптомы и насколько они серьезны. Некоторые лекарства могут помочь детям с МВ лучше дышать и предотвратить инфекции. Некоторые из них появляются в виде тумана, которым ваш ребенок вдыхает легкие. Лекарства, используемые при МВ, включают:
- Разжижители слизи. Такие лекарства, как дорназа альфа (Pulmozyme®), разжижают слизь, облегчая откашливание.
- Бронходилататоры. Эти лекарства помогают открыть дыхательные пути и очистить легкие от слизи. Альбутерол (Провентил® и Вентолин®) является примером.
- Антибиотики. Это лекарства, убивающие инфекции, вызванные бактериями. Тобрамицин (Tobi®) — распространенный ингаляционный антибиотик, а азитромицин — распространенный антибиотик, принимаемый внутрь.
- Ибупрофен. Это лекарство помогает уменьшить покраснение и отек легких, затрудняющие дыхание.
- Гипертонический раствор. Вдыхание тумана с соленой водой помогает втягивать больше воды в дыхательные пути. Это помогает разжижать слизь.
Лечащий врач вашего ребенка может порекомендовать ему много физической активности или использовать другие методы лечения, чтобы вибрировать (трясти) грудную клетку, чтобы помочь разжижить слизь в ее легких. Это может облегчить вашему ребенку отхаркивание слизи из легких.
Если МВ вашего ребенка становится опасным для жизни, можно сделать пересадку легкого. Это серьезная операция, которая становится все более успешной при лечении МВ.
Если у вашего ребенка МВ, как лечить проблемы роста и пищеварения?
Некоторые дети с МВ набирают вес и нормально растут. Но многие растут медленнее, чем другие дети.
Большинству детей с МВ необходимо принимать специальные лекарства, которые помогают их организму получать питательные вещества из пищи. Это помогает с увеличением веса и пищеварению.
Чтобы помочь детям с МВ, они нуждаются в здоровой высококалорийной пище. Им нужны дополнительные витамины, особенно витамины A, D, E и K.Диетолог, имеющий опыт лечения детей с МВ, может помочь вам составить план питания вашего ребенка для здорового набора веса. Диетолог — это человек, прошедший специальную подготовку, помогающий людям правильно питаться.
Некоторые подростки или молодые люди с МВ могут заболеть диабетом, связанным с МВ. Обычно это лечится путем введения инсулина во время еды. Очень важно держать диабет под контролем, чтобы он не вызвал больше проблем с легкими.
Дополнительная информация
См. Также: Генетическое консультирование
Последнее обновление: май 2021 г.
Восемь фактов о кашле и простуде у младенцев и новорожденных
Когда обращаться к терапевту, как определить, когда кашель не является обычным кашлем, и что еще нужно знать, когда он появляется у вашего ребенка из тех многих простуд новорожденных.
1. Детские кашель и простуда — невероятно распространенное явление
Младенцы болеют восьми и более простудными заболеваниями в год, поскольку у них нет иммунитета к вирусам простуды (NHS Choices, 2017a). Простуда длится дольше у детей младшего возраста — 14 дней или даже три недели у младенцев, по сравнению с простудой у взрослых, которая длятся около семи лет (NICE, 2016).
2. Существуют средства для лечения детского кашля, простуды и заложенности носа.
- Убедитесь, что ваш ребенок пьет много жидкости.
- Используйте физиологические капли для носа, чтобы избавиться от засохших соплей и облегчить заложенность носа.
- Убедитесь, что ваш ребенок ест здоровую пищу.
- Используйте детский парацетамол или ибупрофен, если у вашего ребенка жар, боль или дискомфорт, проверяя на этикетке возрастные ограничения и условия.
(NICE, 2016; NHS Choices, 2018a)
3. Не волнуйтесь, если у малышей пропадет аппетит
Если дети едят твердую пищу и плохо питаются, не паникуйте. Когда выздоровеете, они будут нормально есть, как и взрослые.Так что пока они пьют и это не длится слишком долго, не беспокойтесь об этом (NICE, 2016).
4. Вы можете избежать простуды у новорожденных. В какой-то степени…
Регулярно мойте руки ребенка и не позволяйте ему делиться полотенцами, чашками и т. Д. С простуженным человеком (NHS Choices, 2017b). В конце концов, если они собирают игрушки в детских группах с 15 замороженными новорожденными, это, вероятно, проигрышная битва. Просто считайте это полезным для их иммунной системы.
5. Не давайте детям младше шести месяцев безрецептурные средства от кашля и простуды
Если не рекомендовано терапевтом или фармацевтом (NHS Choices, 2018a).
6. Детские простуды, как правило, не повод для обращения к терапевту
.Если ваш ребенок ест, пьет, ест и дышит нормально и нет хрипов, обычно не о чем беспокоиться. Однако обратитесь к терапевту, если:
- У них высокая температура, и они задыхаются.
- Кашель продолжается долго, особенно если он усиливается ночью или при беготне.
- У них проблемы с дыханием — в этом случае обратитесь к терапевту в любое время суток.
- Их кашель длился более трех недель.
- Их кашель становится очень сильным или быстро ухудшается.
- У них болит грудь.
- Они худеют без причины.
- Боковая сторона шеи кажется опухшей и болезненной (опухшие железы).
- У них боль в горле длится более четырех дней.
- Если из-за боли в горле они не могут глотать жидкость или слюну.
(NHS Choices, 2017b)
7. Детские простуды могут привести к ушной инфекции
Ушные инфекции являются обычным явлением и часто возникают после простуды. Симптомы включают:
- боль в ухе
- лихорадка
- болеет
- недостаток энергии
- слабослышащий
- Выделения из уха
- ощущение давления или полноты внутри уха
- зуд и раздражение в ухе и вокруг него
- Чешуйчатая кожа вокруг уха и вокруг него.
(NHS Choices, 2018b)
Маленькие дети и младенцы с ушной инфекцией:
- руб или за ухо тянуть
- не реагирует на некоторые звуки
- быть раздражительным или беспокойным
- отказаться от еды
- продолжают терять баланс.
(NHS Choices, 2018b)
Большинство ушных инфекций проходят сами по себе в течение примерно трех дней. Обратитесь к терапевту, если ушная инфекция не проходит (NHS Choices, 2018a).
Также обратитесь к терапевту, если у вашего ребенка:
- очень высокая температура или ощущение жара и дрожи
- сильная боль в ухе более трех дней
- припухлость вокруг уха
- гной выходит из уха
- что-то застряло в ухе
- потеря слуха или изменение слуха
- рвота, сильная боль в горле или головокружение
- обычные ушные инфекции
- хроническое заболевание, такое как диабет, болезнь сердца, легких, почек или неврологическое заболевание
- ослабленная иммунная система.
Лучшие способы лечения ушной инфекции:
- обезболивающих, таких как парацетамол или ибупрофен
- теплая или холодная фланель на ухо
- удаление выделений ватой
- не класть ему в ухо масло, ушные капли или ватные палочки (если это не рекомендовано вашим терапевтом)
- не допускать попадания воды или шампуня в ухо.
(NHS Choices, 2018b)
Чтобы избежать большего числа инфекций внутреннего уха:
- Удостоверьтесь в своевременности вакцинации.
- Не подпускайте детей к дыму.
- Уберите манекены после шести месяцев.
(NHS Choices, 2018b)
Чтобы избежать инфекций наружного уха:
- Не засовывайте им в уши ватные палочки или пальцы.
- Не надевайте беруши или шапочку для плавания на уши во время плавания.
- Избегайте попадания воды или шампуня в уши.
- Лечит заболевания, поражающие уши, например экзему или аллергию на слуховые аппараты.
(NHS Choices, 2018b)
8. Не путайте коклюш с простудой
Первые симптомы коклюша схожи с симптомами простуды, поэтому важно знать об этом. Младенцы в возрасте до шести месяцев обычно наиболее сильно страдают от коклюша, который очень заразен.
Другие симптомы включают:
- Сильные приступы кашля, которые чаще возникают ночью.
- Кашель с выделением густой слизи или рвота.
- Задышка между кашлями — это может вызвать кричащий звук, хотя он есть не у всех.
- Красное лицо.
- Незначительное кровотечение под кожей или в глазах.
- Кратковременно загорается синим, если у них проблемы с дыханием.
- Кратковременные периоды остановки дыхания.
(NHS Choices, 2016a)
Немедленно обратитесь к своему терапевту или в NHS 111, если вы считаете, что у вашего ребенка сильный кашель (NHS Choices, 2016a).
Человек с коклюшем заразен примерно через шесть дней после заражения до трех недель после начала приступов кашля.Сначала у них будут просто симптомы простуды (NHS Choices, 2016a).
В состав средства для лечения коклюша входят:
- Лечение антибиотиками.
- Не позволяйте ребенку посещать ясли или детские группы с момента появления симптомов до 48 часов после начала лечения антибиотиками или трех недель после начала кашля (в зависимости от того, что наступит раньше).
- Много жидкости и соответствующих возрасту обезболивающих.
- Прикрывают рот и нос салфеткой при кашле и чихании.
- Немедленная утилизация использованных салфеток.
- Регулярно мойте руки ребенку.
(Выбор NHS, 2016a; NICE, 2017)
Если вы беременны, вы можете защитить своего ребенка, сделав прививку (NHS Choices, 2016b). В идеале вы должны делать это на сроках от 16 до 32 недель беременности, но вы можете делать это до тех пор, пока у вас не начнутся роды. Младенцам также делают прививки в возрасте восьми, 12 и 16 недель.
Последнее обновление этой страницы: март 2018 г.
Дополнительная информация
Наша линия поддержки предлагает практическую и эмоциональную поддержку при кормлении вашего ребенка, а также общие вопросы для родителей, членов и волонтеров: 0300 330 0700.
Возможно, вам будет полезно посещение одной из групп NCT Early Days, поскольку они дадут вам возможность изучить различные подходы к важным вопросам воспитания вместе с квалифицированным руководителем группы и другими молодыми родителями в вашем районе.
Почему моя кошка чихает?
Кошачье чихание: причины и лечение
Ах, кошачье чихание — возможно, это один из самых милых звуков, которые вы когда-либо слышали, но вызывает ли это когда-либо беспокойство? Как и люди, кошки могут простудиться и страдать от инфекций верхних дыхательных путей и носовых пазух.Однако есть и другие условия, которые также могут привести к тому милому маленькому чиханию.
Почему моя кошка чихает?
Кошки могут чихать по разным причинам, например:
- Простое щекотание в носу. У всех это было!
- Ядовитый запах, например, химикатов
- Пыль и другие частицы в воздухе
- Посторонний предмет, например, ворс, трава или волосы
- Респираторная инфекция
- Воспаление носовой полости и / или пазух
- Воспаление или инфекция зуба, вызывающая дренаж в носовые пазухи
Почему кошки чихают? Есть узор?
Вероятно, нет причин беспокоиться о том, что время от времени чихает то тут, то там — это может быть что-то в воздухе, раздражающее ее носовой ход.Если это больше, чем просто случайность, поищите закономерности: происходит ли это примерно в одно и то же время дня? Это происходит только в определенной комнате или во время семейных мероприятий? Поиск закономерностей может помочь определить, чихает ли ваша кошка из-за раздражителя, такого как пыль или духи, или из-за инфекции или другого основного заболевания.
Если вы замечаете, что ваша кошка чаще чихает, когда вы убираете ванную или после того, как поработала в собственной ванной, у него может быть реакция на химические вещества в чистящих средствах или пыль в подстилке.
С другой стороны, если ваша кошка много чихает, и вы заметили выделения из носа или глаз, а также недостаток энергии и потерю аппетита, это может быть повод для беспокойства. Чихание, сопровождающееся другими симптомами, может быть признаком того, что ваша кошка страдает инфекцией верхних дыхательных путей или другим основным заболеванием, которое может потребовать ветеринарной помощи.
Когда обращаться к ветеринару
Если ваша кошка чихает только от случая к случаю, при отсутствии других симптомов или с очень легкими симптомами, вы можете подождать день или два и просто наблюдать за ней на предмет любых изменений.Котята, с другой стороны, всегда должны быть осмотрены ветеринаром, если страдают от таких симптомов.
Если чихание продолжается или сопровождается другими симптомами, скорее всего, потребуется посещение ветеринара для постановки правильного диагноза и лечения. Это особенно важно, если ваша кошка перестала есть. Потеря аппетита — очень частый симптом заболеваний верхних дыхательных путей у кошек из-за потери запаха и / или вкуса, а также невозможности дышать через нос. Некоторые состояния также могут вызывать затруднения при глотании.
В отличие от человеческого тела, которое может неделями или даже месяцами обходиться без еды, тело кошки переходит в режим голодания всего через 2-3 дня. Это может привести к серьезному и потенциально смертельному заболеванию, которое называется липидозом печени (или жировой болезнью печени). В этих случаях для немедленного лечения часто требуются внутривенные жидкости и дополнительная нутритивная поддержка с последующим назначением любых необходимых рецептов, таких как антибиотики, лекарства от тошноты и стимуляторы аппетита.
Причины чихания у кошек
Инфекции верхних дыхательных путей
Чихание — распространенный симптом инфекций верхних дыхательных путей у кошек.Инфекции верхних дыхательных путей, которые часто называют «простудой» или «кошачьим гриппом», могут быть вирусными, бактериальными и даже грибковыми, хотя это встречается реже.
Эти типы инфекций могут длиться от 7 до 21 дня, при средней продолжительности неосложненных случаев от 7 до 10 дней.
Симптомы
Общие симптомы инфекции верхних дыхательных путей у кошек включают:
- Повторяющееся чихание в течение нескольких часов или дней
- Необычные выделения из носа или глаз, которые могут выглядеть прозрачными, желтыми, зелеными или кровянистыми
- Повторяющийся кашель или глотание
- Летаргия или лихорадка
- Обезвоживание и / или снижение аппетита
К кошкам с более высоким риском развития ИВЗП относятся котята и пожилые кошки, а также невакцинированные кошки и кошки с ослабленным иммунитетом.Поскольку многие из вирусов, вызывающих эти инфекции, очень заразны, вирусы, содержащиеся в таких группах, как приюты и многоквартирные дома, также уязвимы, особенно если они не вакцинированы.
Лечение
Лечение инфекций верхних дыхательных путей зависит от степени тяжести. В случаях, когда симптомы обычно легкие, URI могут исчезнуть сами по себе через пару недель. В других случаях может потребоваться дополнительное лечение, например:
- Противовирусные препараты или антибиотики
- Глазные и / или носовые капли
- Стероиды
- Подкожные жидкости (в случаях обезвоживания)
В тяжелых случаях может потребоваться госпитализация по более интенсивное лечение, такое как внутривенное введение жидкостей и нутритивная поддержка.Если не лечить, инфекции верхних дыхательных путей могут привести к другим серьезным осложнениям, таким как пневмония, хронические проблемы с дыханием и даже слепота.
Если вы подозреваете, что у вашей кошки инфекция верхних дыхательных путей, вот несколько немедленных шагов, которые вы можете предпринять для облегчения:
- Регулярно очищайте выделения из носа и лица кошки теплой влажной ватой.
- Попытайтесь заставить кошку поесть, подогревая консервы.
- Убедитесь, что у вашей кошки много пресной воды.
- Включите увлажнитель, чтобы носовые проходы вашей кошки оставались влажными.
Проблемы с носом и пазухами
Кошки также могут страдать от воспалительных заболеваний, таких как ринит и синусит. Ринит — это воспаление слизистой оболочки носа, которое мы все знаем как «заложенный нос», а синусит — это воспаление слизистой оболочки носовых пазух.
Эти два состояния часто встречаются у кошек вместе, называемые «риносинусит», и являются частыми осложнениями инфекций верхних дыхательных путей.
Симптомы
Признаки ринита и синусита у кошек, помимо частого чихания, включают:
- Чистые выделения из носа в легких случаях ИЛИ желтые, зеленые или кровянистые в тяжелых случаях
- Затрудненное дыхание, храп и / или дыхание через нос. рот
- Царапина на лице
- Слезы и выделения из глаз
- Обратное чихание (прочистка носа короткими, быстрыми вдохами)
- Шишка на переносице (при грибковом заболевании)
Лечение
Диагностика ринит и синусит включают в себя оценку истории болезни вашей кошки, а также тщательный медицинский осмотр.Риноскопия, которая включает введение небольшого эндоскопа в нос или рот для лучшей визуализации структуры носа, также может потребоваться вместе с промыванием носа для сбора образцов.
Лечение может включать промывание носа и применение антибиотиков широкого спектра действия для лечения или профилактики бактериальных инфекций, а также прием стероидов для открытия полости носа и носовых пазух. В тяжелых случаях также могут потребоваться внутривенные жидкости и нутритивная поддержка.
Хронические заболевания верхних дыхательных путей
Частое и повторяющееся чихание у кошек также может быть связано с хроническими респираторными заболеваниями.Хронический ринит является наиболее распространенным и обычно является результатом необратимого повреждения иммунной системы и носовых ходов.
Симптомы
Симптомы хронических заболеваний верхних дыхательных путей у кошек аналогичны симптомам инфекций и воспалений верхних дыхательных путей, но сохраняются в течение недель или месяцев или с интервалами в несколько недель. Такие состояния, как хронический ринит, также могут привести к повторяющимся бактериальным инфекциям, которые могут ухудшить симптомы.
Эти симптомы могут включать:
- Приступы чихания
- Заложенность, насморк
- Густые желтые выделения из носа
- Потеря аппетита
- Слюни и затруднения при глотании
- Выделения из одного или обоих глаз уже переболевшие тяжелыми острыми вирусными инфекциями, такими как калицивирус кошек и герпесвирус кошек, более восприимчивы к хроническим заболеваниям верхних дыхательных путей, при этом симптомы сохраняются постоянно или периодически.Они также с большей вероятностью пострадают от реактивации вируса из-за стресса, болезни или иммуносупрессии.
- Анализы крови и мочи для выявления вирусов и других инфекционных заболеваний
- Рентген или расширенная визуализация (КТ или МРТ) нос, глотка и грудная клетка
- Риноскопия для лучшей визуализации структур внутри носа
- Небольшая биопсия из носа для определения присутствия каких-либо организмов
Варианты лечения
При хронических состояниях необходимо дальнейшее исследование для определения основных причин, в том числе:
К сожалению, у кошек нет лекарств от хронических заболеваний верхних дыхательных путей, поэтому , лечение обычно включает устранение симптомов с помощью частой ветеринарной помощи и лекарств.
Аллергия
В отличие от человека, аллергия не является частой причиной чихания у кошек. Вместо этого симптомы обычно проявляются в виде раздражения кожи, например, поражений, зуда и выпадения волос. Однако некоторые кошки могут страдать от других симптомов, таких как зуд и слезотечение, а также кашель, чихание и свистящее дыхание, особенно у кошек с астмой.
Это состояние, известное как «сенная лихорадка» у людей, называется аллергическим ринитом, и симптомы могут возникать сезонно, если они вызваны внешними аллергенами, такими как пыльца, или круглогодично, если вызваны такими аллергенами в помещении, как пыль и плесень.
Варианты лечения
К сожалению, не существует лекарств от аллергии у кошек. Однако с симптомами можно справиться с помощью специального плана лечения, разработанного вашим основным ветеринаром или ветеринарным дерматологом. Это может включать индивидуальные вакцины и другие лекарства, а также специальную диету.
Вакцины
Некоторые вакцины, например вакцины, используемые для профилактики инфекций верхних дыхательных путей, также могут вызывать чихание у кошек. Однако симптомы обычно проходят сами по себе в течение нескольких дней.



 В итоге сужаются кровеносные сосуды и уменьшается выделение слизистого секрета. Как правило назначают в составе комплексного лечения.
В итоге сужаются кровеносные сосуды и уменьшается выделение слизистого секрета. Как правило назначают в составе комплексного лечения. Благодаря взаимодействию таких активных компонентов снимается отёк, уничтожается бактериальная инфекция, сужаются капилляры, уменьшаются выделениея из носа слизистого секрета.
Благодаря взаимодействию таких активных компонентов снимается отёк, уничтожается бактериальная инфекция, сужаются капилляры, уменьшаются выделениея из носа слизистого секрета.
 Манипуляцию можно делать до восьми раз в день.
Манипуляцию можно делать до восьми раз в день.





 Да-да, несмотря на инструкции, в которых указано применение и у детей школьного возраста. Дело в том, что инструкция описывает идеального пациента, прошедшего инструктаж у своего врача и правильно освоившего манипуляции. Но таких, к сожалению, очень мало.
Да-да, несмотря на инструкции, в которых указано применение и у детей школьного возраста. Дело в том, что инструкция описывает идеального пациента, прошедшего инструктаж у своего врача и правильно освоившего манипуляции. Но таких, к сожалению, очень мало.
 Это называется стридором.
Это называется стридором.
 Исключение: слюнотечение при прорезывании зубов.
Исключение: слюнотечение при прорезывании зубов. Вы также можете выйти с ребенком на улицу, если погода холодная.Сделайте это несколько минут.
Вы также можете выйти с ребенком на улицу, если погода холодная.Сделайте это несколько минут.
 Следуйте инструкциям на упаковке.
Следуйте инструкциям на упаковке. Тогда легче откашляться.
Тогда легче откашляться.