Непроходимость пищевода — причины, симптомы, диагностика и лечение
Непроходимость пищевода – патологическое состояние, характеризующееся нарушением прохождения пищевых масс по пищеводу вследствие его стеноза, обтурации или внешней компрессии. В клинической картине преобладают нарушение глотания, повышенное слюноотделение, боли за грудиной и изжога, отрыжка воздухом и съеденной пищей, снижение веса. Для выявления данной патологии используют эзофагоскопию, эндоскопическую биопсию, рентгенографию пищевода, хромоскопию пищевода и желудка, эзофагеальную манометрию. Лечение зависит от этиологии процесса. Для восстановления проходимости используют эндопротезирование пищевода, эндоскопическое рассечение рубцов, бужирование пищевода и т. д.
Общие сведения
Непроходимость пищевода является серьезным осложнением многих заболеваний, однако чаще всего к ней приводят несчастные случаи (преднамеренный или случайный прием кислот и щелочей как детьми, так и взрослыми) и злокачественные опухоли пищевода. Среди доброкачественных сужений пищевода преобладают ожоговые стриктуры (70%), при этом практически 90% пациентов с рубцами после ожогов составляют лица трудоспособного возраста. Увеличивается и количество пациентов, у которых злокачественные и доброкачественные опухоли пищевода впервые проявляются симптомами непроходимости. Несмотря на непрерывное совершенствование хирургических методов и все более широкое распространение малоинвазивных способов лечения непроходимости пищевода, данная проблема в гастроэнтерологии очень актуальна, поскольку частота критических стенозов пищевода остается стабильно высокой.
Среди доброкачественных сужений пищевода преобладают ожоговые стриктуры (70%), при этом практически 90% пациентов с рубцами после ожогов составляют лица трудоспособного возраста. Увеличивается и количество пациентов, у которых злокачественные и доброкачественные опухоли пищевода впервые проявляются симптомами непроходимости. Несмотря на непрерывное совершенствование хирургических методов и все более широкое распространение малоинвазивных способов лечения непроходимости пищевода, данная проблема в гастроэнтерологии очень актуальна, поскольку частота критических стенозов пищевода остается стабильно высокой.
Непроходимость пищевода
Причины
Непроходимость пищевода развивается в том случае, когда его просвет значительно сужен. По причине возникновения стеноза непроходимость пищевода может быть доброкачественной или злокачественной; обусловленной образованием колец пищевода или осложнениями других заболеваний.
Доброкачественная непроходимость пищевода обычно связана с формированием рубцовых стриктур в течение нескольких месяцев или лет после ожога данного органа. Наиболее тяжелые изменения в пищеводе возникают при приеме внутрь активной щелочи. Последствия ожога пищевода кислотой менее катастрофичны, рубцовые изменения не так выражены и легче поддаются коррекции, чем при воздействии щелочи. Достаточно частыми причинами непроходимости могут служить сдавление пищевода извне (опухолью средостения, аберрантными сосудами, увеличенными лимфатическими узлами и др.), доброкачественные опухоли пищевода с внутрипросветным ростом, пептическая язва, длительный воспалительный процесс (эзофагит).
Наиболее тяжелые изменения в пищеводе возникают при приеме внутрь активной щелочи. Последствия ожога пищевода кислотой менее катастрофичны, рубцовые изменения не так выражены и легче поддаются коррекции, чем при воздействии щелочи. Достаточно частыми причинами непроходимости могут служить сдавление пищевода извне (опухолью средостения, аберрантными сосудами, увеличенными лимфатическими узлами и др.), доброкачественные опухоли пищевода с внутрипросветным ростом, пептическая язва, длительный воспалительный процесс (эзофагит).
Злокачественные стенозы развиваются на фоне рака пищевода, составляющего более 80% всех заболеваний этого органа и 4% всей онкопатологии. Рак пищевода находится на шестом месте среди всех злокачественных опухолей, является второй по значимости причиной формирования непроходимости пищевода.
Кольца пищевода представляют собой доброкачественные, гладкие, узкие концентрические выпячивания ткани в просвет пищевода. Кольца могут содержать в себе три слоя: слизистый, подслизистый и мышечный.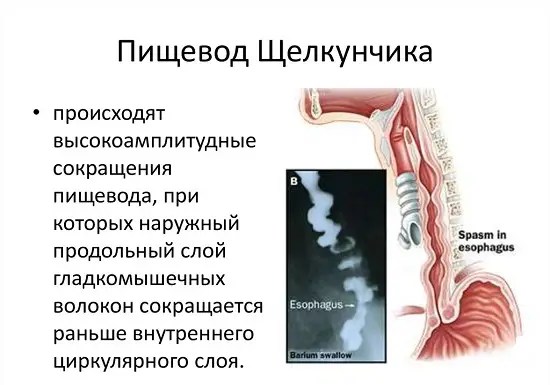 Кольцо пищевода типа А рассматривается как особенность строения органа, чаще всего клинических проявлений не имеет и является случайной находкой во время обследования по поводу других заболеваний. Точная причина возникновения колец пищевода типа В (кольца Шацки) до сих пор неизвестна, хотя чаще всего их появление связывают с нарушением моторики пищевода и гастроэзофагеальным рефлюксом. Кольца типа В могут выявляться у 6% взрослых людей, чаще всего у пациентов после 50 лет. Они долгое время никак не проявляются, однако при формировании нескольких колец, значительном сужении просвета пищевода в месте их локализации возникает выраженная дисфагия и боль, когда пищевой комок задерживается между двумя кольцами и растягивает пищевод.
Кольцо пищевода типа А рассматривается как особенность строения органа, чаще всего клинических проявлений не имеет и является случайной находкой во время обследования по поводу других заболеваний. Точная причина возникновения колец пищевода типа В (кольца Шацки) до сих пор неизвестна, хотя чаще всего их появление связывают с нарушением моторики пищевода и гастроэзофагеальным рефлюксом. Кольца типа В могут выявляться у 6% взрослых людей, чаще всего у пациентов после 50 лет. Они долгое время никак не проявляются, однако при формировании нескольких колец, значительном сужении просвета пищевода в месте их локализации возникает выраженная дисфагия и боль, когда пищевой комок задерживается между двумя кольцами и растягивает пищевод.
Более редкими причинами формирования непроходимости являются дивертикул пищевода, травмы и инородные тела; туберкулез, сифилис, склеродермия с поражением пищевода. Подавляющее большинство случаев непроходимости пищевода у новорожденных детей обусловлены такой редкой врожденной патологией, как атрезия пищевода (порок развития, при котором отмечается недоразвитие части пищевода, отсутствие сообщения между глоткой и желудком).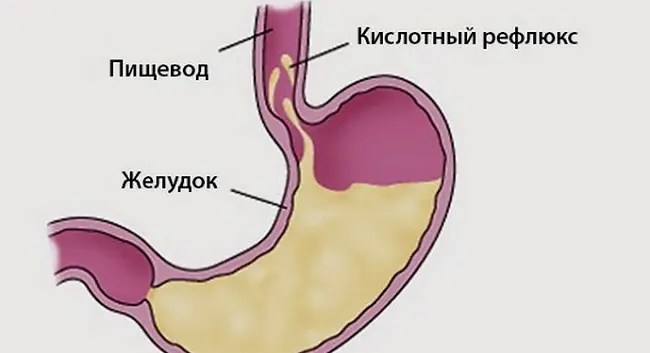
Одна из самых редких причин непроходимости пищевода – безоар. Безоары формируются в пищеводе или желудке пациентов (в основном – старческого возраста) из растительных волокон, волос, принимаемых лекарств и др. Формирование безоаров происходит из-за нарушения секреции и перистальтики пищевода, вследствие чего образуется плотный комок, перекрывающий просвет органа. При общей дисфункции пищеварительного тракта безоары могут мигрировать в пищевод из желудка и даже из тонкого кишечника. На сегодняшний день в литературе описаны единичные случаи выявления безоаров пищевода.
Симптомы непроходимости пищевода
Первым и основным симптомом непроходимости пищевода обычно выступает нарушение глотания – дисфагия. Степень выраженности этого симптома значительно варьирует в зависимости от уровня стеноза пищевода и консистенции принимаемой пищи. Жидкая пища и вода могут безболезненно и беспрепятственно проникать в желудок, вызывая незначительные ощущения дискомфорта за грудиной. При приеме твердой и плотной пищи дисфагия значительно выражена, сопровождается сильной загрудинной болью и рвотой. Симптоматика дисфагии развивается исподволь, постепенно приводит к тому, что больной может принимать только жидкую пищу и полностью отказывается от другой еды, с чем и связано значительное исхудание на фоне непроходимости пищевода. Кроме дисфагии и загрудинных болей, пациента могут беспокоить отрыжка, гиперсаливация, жжение за грудиной.
При приеме твердой и плотной пищи дисфагия значительно выражена, сопровождается сильной загрудинной болью и рвотой. Симптоматика дисфагии развивается исподволь, постепенно приводит к тому, что больной может принимать только жидкую пищу и полностью отказывается от другой еды, с чем и связано значительное исхудание на фоне непроходимости пищевода. Кроме дисфагии и загрудинных болей, пациента могут беспокоить отрыжка, гиперсаливация, жжение за грудиной.
Для колец пищевода характерна несколько иная симптоматика. Постоянная дисфагия нетипична; эпизоды нарушения глотания встречаются редко – между двумя случаями могут пройти месяцы, иногда годы. Жидкая пища и вода беспрепятственно продвигаются по пищеводу и не вызывают никаких неприятных ощущений. Сам приступ дисфагии обычно очень короткий. Чаще всего при задержке пищи между двумя кольцами ликвидировать неприятные симптомы помогает рвота, после которой пациент может спокойно продолжать принимать пищу без всяких неприятных ощущений.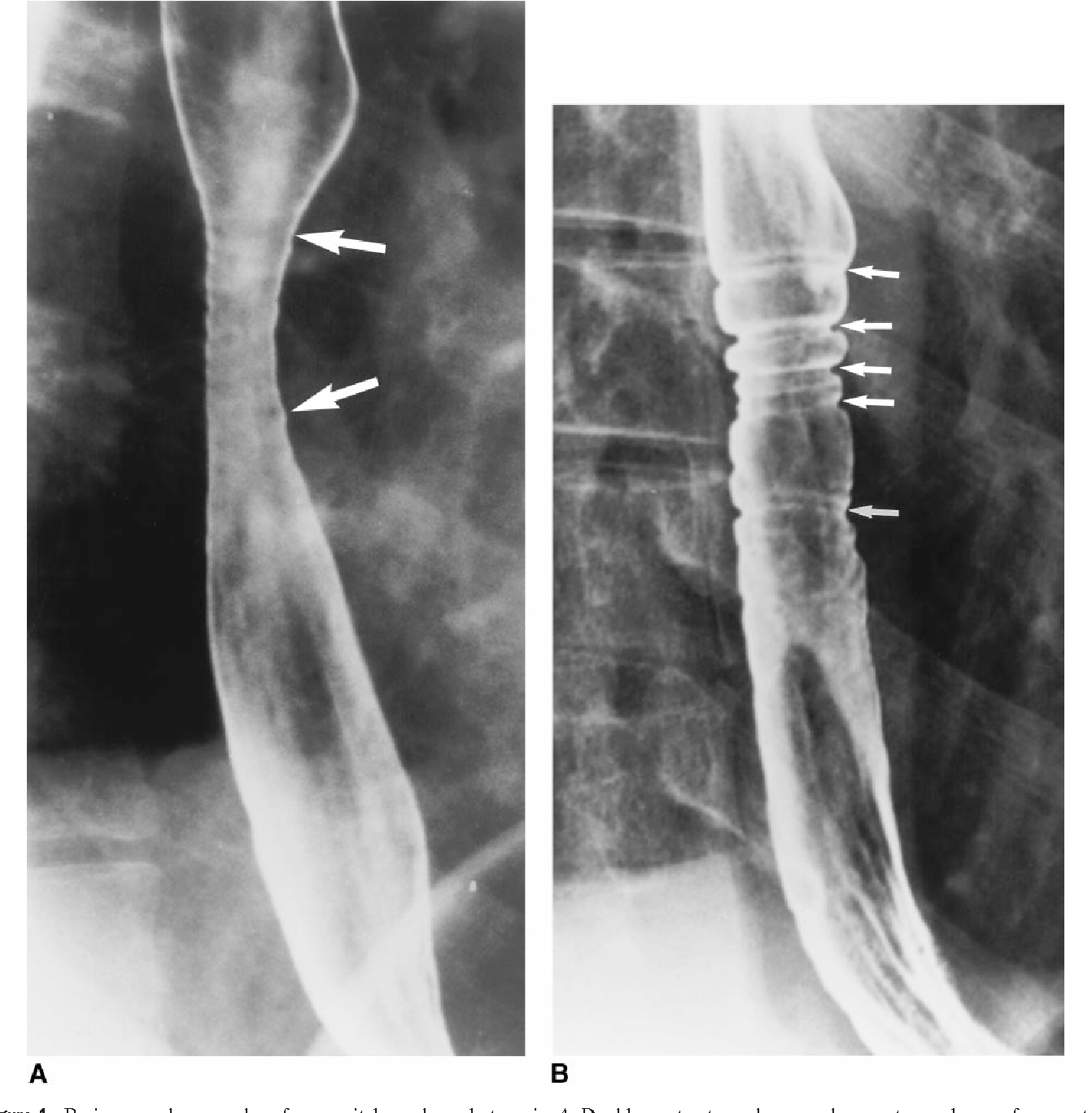 Дисфагия у пациентов с пищеводными кольцами возникает преимущественно на фоне приема свежеиспеченного хлеба и жареного мяса.
Дисфагия у пациентов с пищеводными кольцами возникает преимущественно на фоне приема свежеиспеченного хлеба и жареного мяса.
Механическую непроходимость пищевода дифференцируют с функциональными расстройствами (ахалазия — диффузный тонический спазм мускулатуры пищевода), истерическими припадками, паническими атаками, психиатрической патологией.
Диагностика
Консультация гастроэнтеролога требуется для проведения первичной диагностики непроходимости пищевода. После установления окончательного диагноза пациент направляется в отделение хирургии. Выявление рубцовых изменений, стриктур и стенозов производится с помощью рентгенографии пищевода с контрастированием. Консультация врача-эндоскописта нужна для назначения и проведения эзофагоскопии, выявления и верификации непосредственных причин непроходимости пищевода (опухолей, специфических заболеваний, инородных тел и др.). Также для диагностирования опухоли пищевода большое значение имеют компьютерная томография ОГК с контрастированием, эндосонография пищевода.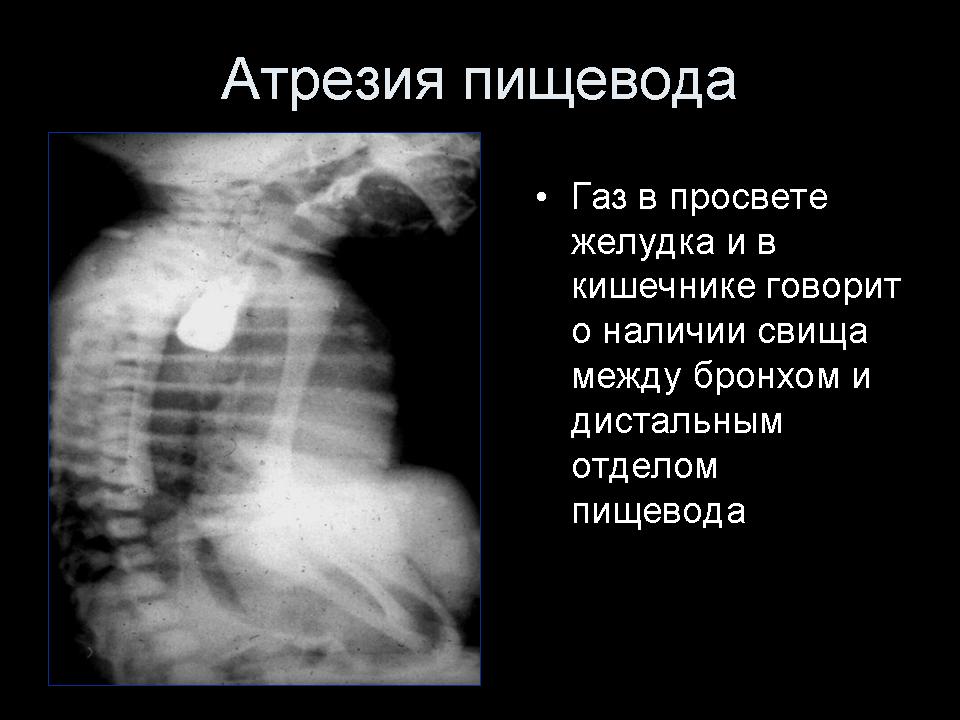
При подозрении на рак пищевода может потребоваться эндоскопическая биопсия, хромоскопия пищевода и желудка. При системных заболеваниях, подозрении на ахалазию кардии показана эзофагеальная манометрия. При наличии у больного специфических заболеваний (сифилис, туберкулез, склеродермия) план обследования соответствует выявленной патологии.
Лабораторные анализы при непроходимости пищевода отражают патологические изменения, вызванные основным заболеванием. В биохимическом анализе крови может отмечаться анемия, снижение уровня общего белка и нарушение соотношения белковых фракций, гиповитаминоз, признаки гиперкатаболизма.
Лечение непроходимости пищевода
Лечение пациентов с доброкачественной непроходимостью пищевода осуществляется в отделении хирургии, при наличии рака пищевода пациент может находиться в отделении гастроэнтерологии или онкологии. Схема лечения непроходимости пищевода зависит от причины данной патологии.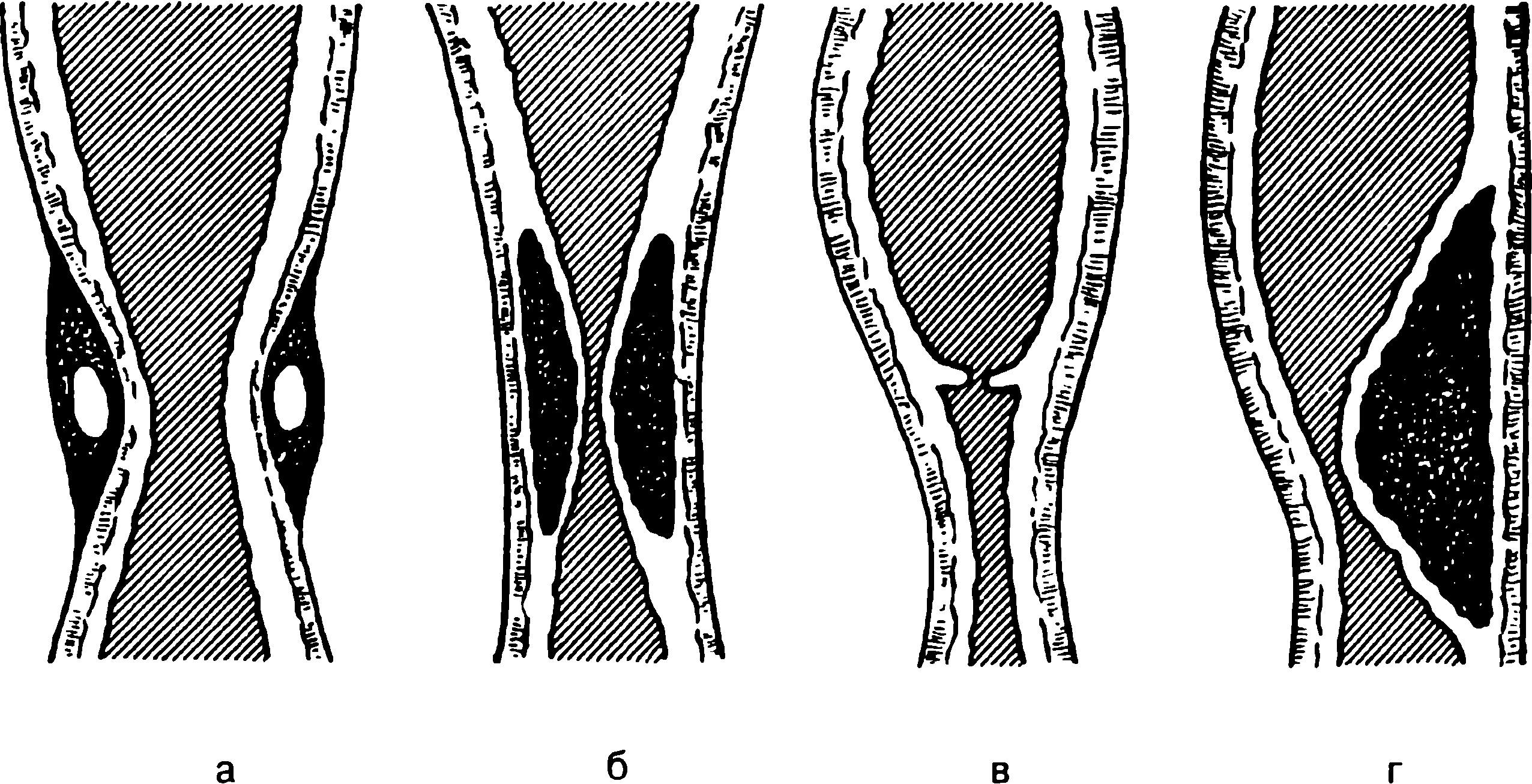
При доброкачественной непроходимости пищевода предпочтительно использовать эндоскопическое расширение стеноза пищевода, эндоскопическое бужирование стенозированного участка. В последние годы широко применяются такие методики, как эндоскопическое рассечение рубцовой стриктуры пищевода, а при тяжелых формах непроходимости — эндопротезирование (стентирование) пищевода. Для восстановления проходимости пищевода может потребоваться извлечение инородного тела, оперативное удаление опухоли, кисты пищевода. Также проводится консервативное либо оперативное лечение заболевания, которое привело к сдавлению пищевода извне.
Злокачественные формы непроходимости пищевода требуют проведения патогенетического лечения: лучевой либо химиотерапии, хирургического удаления опухоли с последующей эзофагопластикой. Консервативные мероприятия включают в себя нормализацию уровня основных нутриентов в крови, электролитов. При необходимости корректируется питание, назначаются препараты для лечения анемии.
Прогноз и профилактика
Прогноз непроходимости пищевода варьирует в зависимости от этиологии заболевания, возможности осуществления альтернативных методов питания. Доброкачественные формы непроходимости пищевода имеют лучший прогноз и легче поддаются лечению, чем непроходимость пищевода, вызванная прогрессированием раковой опухоли. Специфической профилактики непроходимости пищевода не существует. Для предотвращения данного состояния следует избегать этиологических и патогенетических факторов непроходимости пищевода.
Непроходимость пищевода — причины, симптомы, диагностика и лечение
Непроходимость пищевода – патологическое состояние, характеризующееся нарушением прохождения пищевых масс по пищеводу вследствие его стеноза, обтурации или внешней компрессии. В клинической картине преобладают нарушение глотания, повышенное слюноотделение, боли за грудиной и изжога, отрыжка воздухом и съеденной пищей, снижение веса.
Общие сведения
Непроходимость пищевода является серьезным осложнением многих заболеваний, однако чаще всего к ней приводят несчастные случаи (преднамеренный или случайный прием кислот и щелочей как детьми, так и взрослыми) и злокачественные опухоли пищевода. Среди доброкачественных сужений пищевода преобладают ожоговые стриктуры (70%), при этом практически 90% пациентов с рубцами после ожогов составляют лица трудоспособного возраста. Увеличивается и количество пациентов, у которых злокачественные и доброкачественные опухоли пищевода впервые проявляются симптомами непроходимости. Несмотря на непрерывное совершенствование хирургических методов и все более широкое распространение малоинвазивных способов лечения непроходимости пищевода, данная проблема в гастроэнтерологии очень актуальна, поскольку частота критических стенозов пищевода остается стабильно высокой.
Непроходимость пищевода
Причины
Непроходимость пищевода развивается в том случае, когда его просвет значительно сужен. По причине возникновения стеноза непроходимость пищевода может быть доброкачественной или злокачественной; обусловленной образованием колец пищевода или осложнениями других заболеваний.
Доброкачественная непроходимость пищевода обычно связана с формированием рубцовых стриктур в течение нескольких месяцев или лет после ожога данного органа. Наиболее тяжелые изменения в пищеводе возникают при приеме внутрь активной щелочи. Последствия ожога пищевода кислотой менее катастрофичны, рубцовые изменения не так выражены и легче поддаются коррекции, чем при воздействии щелочи. Достаточно частыми причинами непроходимости могут служить сдавление пищевода извне (опухолью средостения, аберрантными сосудами, увеличенными лимфатическими узлами и др.), доброкачественные опухоли пищевода с внутрипросветным ростом, пептическая язва, длительный воспалительный процесс (эзофагит).
Злокачественные стенозы развиваются на фоне рака пищевода, составляющего более 80% всех заболеваний этого органа и 4% всей онкопатологии. Рак пищевода находится на шестом месте среди всех злокачественных опухолей, является второй по значимости причиной формирования непроходимости пищевода.
Кольца пищевода представляют собой доброкачественные, гладкие, узкие концентрические выпячивания ткани в просвет пищевода. Кольца могут содержать в себе три слоя: слизистый, подслизистый и мышечный. Кольцо пищевода типа А рассматривается как особенность строения органа, чаще всего клинических проявлений не имеет и является случайной находкой во время обследования по поводу других заболеваний. Точная причина возникновения колец пищевода типа В (кольца Шацки) до сих пор неизвестна, хотя чаще всего их появление связывают с нарушением моторики пищевода и гастроэзофагеальным рефлюксом. Кольца типа В могут выявляться у 6% взрослых людей, чаще всего у пациентов после 50 лет. Они долгое время никак не проявляются, однако при формировании нескольких колец, значительном сужении просвета пищевода в месте их локализации возникает выраженная дисфагия и боль, когда пищевой комок задерживается между двумя кольцами и растягивает пищевод.
Они долгое время никак не проявляются, однако при формировании нескольких колец, значительном сужении просвета пищевода в месте их локализации возникает выраженная дисфагия и боль, когда пищевой комок задерживается между двумя кольцами и растягивает пищевод.
Более редкими причинами формирования непроходимости являются дивертикул пищевода, травмы и инородные тела; туберкулез, сифилис, склеродермия с поражением пищевода. Подавляющее большинство случаев непроходимости пищевода у новорожденных детей обусловлены такой редкой врожденной патологией, как атрезия пищевода (порок развития, при котором отмечается недоразвитие части пищевода, отсутствие сообщения между глоткой и желудком).
Одна из самых редких причин непроходимости пищевода – безоар. Безоары формируются в пищеводе или желудке пациентов (в основном – старческого возраста) из растительных волокон, волос, принимаемых лекарств и др. Формирование безоаров происходит из-за нарушения секреции и перистальтики пищевода, вследствие чего образуется плотный комок, перекрывающий просвет органа. При общей дисфункции пищеварительного тракта безоары могут мигрировать в пищевод из желудка и даже из тонкого кишечника. На сегодняшний день в литературе описаны единичные случаи выявления безоаров пищевода.
При общей дисфункции пищеварительного тракта безоары могут мигрировать в пищевод из желудка и даже из тонкого кишечника. На сегодняшний день в литературе описаны единичные случаи выявления безоаров пищевода.
Симптомы непроходимости пищевода
Первым и основным симптомом непроходимости пищевода обычно выступает нарушение глотания – дисфагия. Степень выраженности этого симптома значительно варьирует в зависимости от уровня стеноза пищевода и консистенции принимаемой пищи. Жидкая пища и вода могут безболезненно и беспрепятственно проникать в желудок, вызывая незначительные ощущения дискомфорта за грудиной. При приеме твердой и плотной пищи дисфагия значительно выражена, сопровождается сильной загрудинной болью и рвотой. Симптоматика дисфагии развивается исподволь, постепенно приводит к тому, что больной может принимать только жидкую пищу и полностью отказывается от другой еды, с чем и связано значительное исхудание на фоне непроходимости пищевода. Кроме дисфагии и загрудинных болей, пациента могут беспокоить отрыжка, гиперсаливация, жжение за грудиной.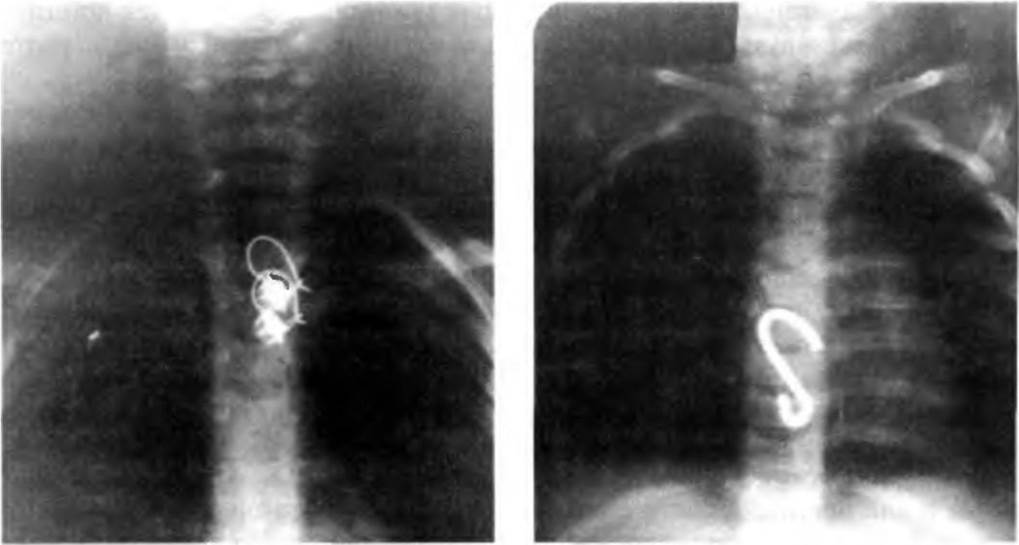
Для колец пищевода характерна несколько иная симптоматика. Постоянная дисфагия нетипична; эпизоды нарушения глотания встречаются редко – между двумя случаями могут пройти месяцы, иногда годы. Жидкая пища и вода беспрепятственно продвигаются по пищеводу и не вызывают никаких неприятных ощущений. Сам приступ дисфагии обычно очень короткий. Чаще всего при задержке пищи между двумя кольцами ликвидировать неприятные симптомы помогает рвота, после которой пациент может спокойно продолжать принимать пищу без всяких неприятных ощущений. Дисфагия у пациентов с пищеводными кольцами возникает преимущественно на фоне приема свежеиспеченного хлеба и жареного мяса.
Механическую непроходимость пищевода дифференцируют с функциональными расстройствами (ахалазия — диффузный тонический спазм мускулатуры пищевода), истерическими припадками, паническими атаками, психиатрической патологией.
Диагностика
Консультация гастроэнтеролога требуется для проведения первичной диагностики непроходимости пищевода. После установления окончательного диагноза пациент направляется в отделение хирургии. Выявление рубцовых изменений, стриктур и стенозов производится с помощью рентгенографии пищевода с контрастированием. Консультация врача-эндоскописта нужна для назначения и проведения эзофагоскопии, выявления и верификации непосредственных причин непроходимости пищевода (опухолей, специфических заболеваний, инородных тел и др.). Также для диагностирования опухоли пищевода большое значение имеют компьютерная томография ОГК с контрастированием, эндосонография пищевода.
После установления окончательного диагноза пациент направляется в отделение хирургии. Выявление рубцовых изменений, стриктур и стенозов производится с помощью рентгенографии пищевода с контрастированием. Консультация врача-эндоскописта нужна для назначения и проведения эзофагоскопии, выявления и верификации непосредственных причин непроходимости пищевода (опухолей, специфических заболеваний, инородных тел и др.). Также для диагностирования опухоли пищевода большое значение имеют компьютерная томография ОГК с контрастированием, эндосонография пищевода.
При подозрении на рак пищевода может потребоваться эндоскопическая биопсия, хромоскопия пищевода и желудка. При системных заболеваниях, подозрении на ахалазию кардии показана эзофагеальная манометрия. При наличии у больного специфических заболеваний (сифилис, туберкулез, склеродермия) план обследования соответствует выявленной патологии.
Лабораторные анализы при непроходимости пищевода отражают патологические изменения, вызванные основным заболеванием. В биохимическом анализе крови может отмечаться анемия, снижение уровня общего белка и нарушение соотношения белковых фракций, гиповитаминоз, признаки гиперкатаболизма.
В биохимическом анализе крови может отмечаться анемия, снижение уровня общего белка и нарушение соотношения белковых фракций, гиповитаминоз, признаки гиперкатаболизма.
Лечение непроходимости пищевода
Лечение пациентов с доброкачественной непроходимостью пищевода осуществляется в отделении хирургии, при наличии рака пищевода пациент может находиться в отделении гастроэнтерологии или онкологии. Схема лечения непроходимости пищевода зависит от причины данной патологии.
При доброкачественной непроходимости пищевода предпочтительно использовать эндоскопическое расширение стеноза пищевода, эндоскопическое бужирование стенозированного участка. В последние годы широко применяются такие методики, как эндоскопическое рассечение рубцовой стриктуры пищевода, а при тяжелых формах непроходимости — эндопротезирование (стентирование) пищевода. Для восстановления проходимости пищевода может потребоваться извлечение инородного тела, оперативное удаление опухоли, кисты пищевода.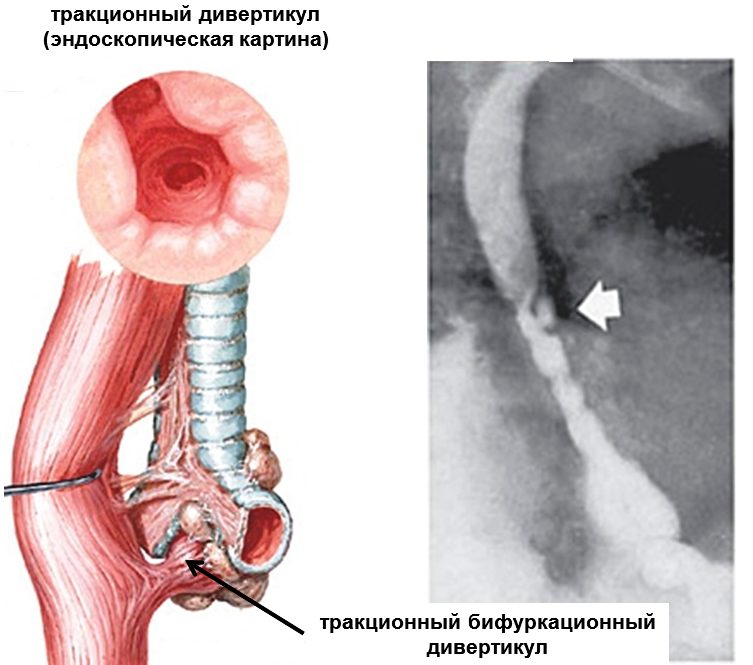 Также проводится консервативное либо оперативное лечение заболевания, которое привело к сдавлению пищевода извне.
Также проводится консервативное либо оперативное лечение заболевания, которое привело к сдавлению пищевода извне.
Злокачественные формы непроходимости пищевода требуют проведения патогенетического лечения: лучевой либо химиотерапии, хирургического удаления опухоли с последующей эзофагопластикой. Консервативные мероприятия включают в себя нормализацию уровня основных нутриентов в крови, электролитов. При необходимости корректируется питание, назначаются препараты для лечения анемии.
Прогноз и профилактика
Прогноз непроходимости пищевода варьирует в зависимости от этиологии заболевания, возможности осуществления альтернативных методов питания. Доброкачественные формы непроходимости пищевода имеют лучший прогноз и легче поддаются лечению, чем непроходимость пищевода, вызванная прогрессированием раковой опухоли. Специфической профилактики непроходимости пищевода не существует. Для предотвращения данного состояния следует избегать этиологических и патогенетических факторов непроходимости пищевода.
Непроходимость пищевода — причины, симптомы, диагностика и лечение
Непроходимость пищевода – патологическое состояние, характеризующееся нарушением прохождения пищевых масс по пищеводу вследствие его стеноза, обтурации или внешней компрессии. В клинической картине преобладают нарушение глотания, повышенное слюноотделение, боли за грудиной и изжога, отрыжка воздухом и съеденной пищей, снижение веса. Для выявления данной патологии используют эзофагоскопию, эндоскопическую биопсию, рентгенографию пищевода, хромоскопию пищевода и желудка, эзофагеальную манометрию. Лечение зависит от этиологии процесса. Для восстановления проходимости используют эндопротезирование пищевода, эндоскопическое рассечение рубцов, бужирование пищевода и т. д.
Общие сведения
Непроходимость пищевода является серьезным осложнением многих заболеваний, однако чаще всего к ней приводят несчастные случаи (преднамеренный или случайный прием кислот и щелочей как детьми, так и взрослыми) и злокачественные опухоли пищевода. Среди доброкачественных сужений пищевода преобладают ожоговые стриктуры (70%), при этом практически 90% пациентов с рубцами после ожогов составляют лица трудоспособного возраста. Увеличивается и количество пациентов, у которых злокачественные и доброкачественные опухоли пищевода впервые проявляются симптомами непроходимости. Несмотря на непрерывное совершенствование хирургических методов и все более широкое распространение малоинвазивных способов лечения непроходимости пищевода, данная проблема в гастроэнтерологии очень актуальна, поскольку частота критических стенозов пищевода остается стабильно высокой.
Среди доброкачественных сужений пищевода преобладают ожоговые стриктуры (70%), при этом практически 90% пациентов с рубцами после ожогов составляют лица трудоспособного возраста. Увеличивается и количество пациентов, у которых злокачественные и доброкачественные опухоли пищевода впервые проявляются симптомами непроходимости. Несмотря на непрерывное совершенствование хирургических методов и все более широкое распространение малоинвазивных способов лечения непроходимости пищевода, данная проблема в гастроэнтерологии очень актуальна, поскольку частота критических стенозов пищевода остается стабильно высокой.
Непроходимость пищевода
Причины
Непроходимость пищевода развивается в том случае, когда его просвет значительно сужен. По причине возникновения стеноза непроходимость пищевода может быть доброкачественной или злокачественной; обусловленной образованием колец пищевода или осложнениями других заболеваний.
Доброкачественная непроходимость пищевода обычно связана с формированием рубцовых стриктур в течение нескольких месяцев или лет после ожога данного органа. Наиболее тяжелые изменения в пищеводе возникают при приеме внутрь активной щелочи. Последствия ожога пищевода кислотой менее катастрофичны, рубцовые изменения не так выражены и легче поддаются коррекции, чем при воздействии щелочи. Достаточно частыми причинами непроходимости могут служить сдавление пищевода извне (опухолью средостения, аберрантными сосудами, увеличенными лимфатическими узлами и др.), доброкачественные опухоли пищевода с внутрипросветным ростом, пептическая язва, длительный воспалительный процесс (эзофагит).
Наиболее тяжелые изменения в пищеводе возникают при приеме внутрь активной щелочи. Последствия ожога пищевода кислотой менее катастрофичны, рубцовые изменения не так выражены и легче поддаются коррекции, чем при воздействии щелочи. Достаточно частыми причинами непроходимости могут служить сдавление пищевода извне (опухолью средостения, аберрантными сосудами, увеличенными лимфатическими узлами и др.), доброкачественные опухоли пищевода с внутрипросветным ростом, пептическая язва, длительный воспалительный процесс (эзофагит).
Злокачественные стенозы развиваются на фоне рака пищевода, составляющего более 80% всех заболеваний этого органа и 4% всей онкопатологии. Рак пищевода находится на шестом месте среди всех злокачественных опухолей, является второй по значимости причиной формирования непроходимости пищевода.
Кольца пищевода представляют собой доброкачественные, гладкие, узкие концентрические выпячивания ткани в просвет пищевода. Кольца могут содержать в себе три слоя: слизистый, подслизистый и мышечный. Кольцо пищевода типа А рассматривается как особенность строения органа, чаще всего клинических проявлений не имеет и является случайной находкой во время обследования по поводу других заболеваний. Точная причина возникновения колец пищевода типа В (кольца Шацки) до сих пор неизвестна, хотя чаще всего их появление связывают с нарушением моторики пищевода и гастроэзофагеальным рефлюксом. Кольца типа В могут выявляться у 6% взрослых людей, чаще всего у пациентов после 50 лет. Они долгое время никак не проявляются, однако при формировании нескольких колец, значительном сужении просвета пищевода в месте их локализации возникает выраженная дисфагия и боль, когда пищевой комок задерживается между двумя кольцами и растягивает пищевод.
Кольцо пищевода типа А рассматривается как особенность строения органа, чаще всего клинических проявлений не имеет и является случайной находкой во время обследования по поводу других заболеваний. Точная причина возникновения колец пищевода типа В (кольца Шацки) до сих пор неизвестна, хотя чаще всего их появление связывают с нарушением моторики пищевода и гастроэзофагеальным рефлюксом. Кольца типа В могут выявляться у 6% взрослых людей, чаще всего у пациентов после 50 лет. Они долгое время никак не проявляются, однако при формировании нескольких колец, значительном сужении просвета пищевода в месте их локализации возникает выраженная дисфагия и боль, когда пищевой комок задерживается между двумя кольцами и растягивает пищевод.
Более редкими причинами формирования непроходимости являются дивертикул пищевода, травмы и инородные тела; туберкулез, сифилис, склеродермия с поражением пищевода. Подавляющее большинство случаев непроходимости пищевода у новорожденных детей обусловлены такой редкой врожденной патологией, как атрезия пищевода (порок развития, при котором отмечается недоразвитие части пищевода, отсутствие сообщения между глоткой и желудком).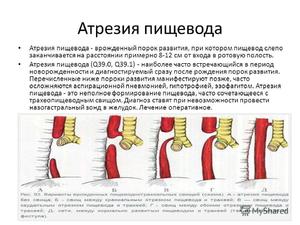
Одна из самых редких причин непроходимости пищевода – безоар. Безоары формируются в пищеводе или желудке пациентов (в основном – старческого возраста) из растительных волокон, волос, принимаемых лекарств и др. Формирование безоаров происходит из-за нарушения секреции и перистальтики пищевода, вследствие чего образуется плотный комок, перекрывающий просвет органа. При общей дисфункции пищеварительного тракта безоары могут мигрировать в пищевод из желудка и даже из тонкого кишечника. На сегодняшний день в литературе описаны единичные случаи выявления безоаров пищевода.
Симптомы непроходимости пищевода
Первым и основным симптомом непроходимости пищевода обычно выступает нарушение глотания – дисфагия. Степень выраженности этого симптома значительно варьирует в зависимости от уровня стеноза пищевода и консистенции принимаемой пищи. Жидкая пища и вода могут безболезненно и беспрепятственно проникать в желудок, вызывая незначительные ощущения дискомфорта за грудиной. При приеме твердой и плотной пищи дисфагия значительно выражена, сопровождается сильной загрудинной болью и рвотой. Симптоматика дисфагии развивается исподволь, постепенно приводит к тому, что больной может принимать только жидкую пищу и полностью отказывается от другой еды, с чем и связано значительное исхудание на фоне непроходимости пищевода. Кроме дисфагии и загрудинных болей, пациента могут беспокоить отрыжка, гиперсаливация, жжение за грудиной.
При приеме твердой и плотной пищи дисфагия значительно выражена, сопровождается сильной загрудинной болью и рвотой. Симптоматика дисфагии развивается исподволь, постепенно приводит к тому, что больной может принимать только жидкую пищу и полностью отказывается от другой еды, с чем и связано значительное исхудание на фоне непроходимости пищевода. Кроме дисфагии и загрудинных болей, пациента могут беспокоить отрыжка, гиперсаливация, жжение за грудиной.
Для колец пищевода характерна несколько иная симптоматика. Постоянная дисфагия нетипична; эпизоды нарушения глотания встречаются редко – между двумя случаями могут пройти месяцы, иногда годы. Жидкая пища и вода беспрепятственно продвигаются по пищеводу и не вызывают никаких неприятных ощущений. Сам приступ дисфагии обычно очень короткий. Чаще всего при задержке пищи между двумя кольцами ликвидировать неприятные симптомы помогает рвота, после которой пациент может спокойно продолжать принимать пищу без всяких неприятных ощущений. Дисфагия у пациентов с пищеводными кольцами возникает преимущественно на фоне приема свежеиспеченного хлеба и жареного мяса.
Дисфагия у пациентов с пищеводными кольцами возникает преимущественно на фоне приема свежеиспеченного хлеба и жареного мяса.
Механическую непроходимость пищевода дифференцируют с функциональными расстройствами (ахалазия — диффузный тонический спазм мускулатуры пищевода), истерическими припадками, паническими атаками, психиатрической патологией.
Диагностика
Консультация гастроэнтеролога требуется для проведения первичной диагностики непроходимости пищевода. После установления окончательного диагноза пациент направляется в отделение хирургии. Выявление рубцовых изменений, стриктур и стенозов производится с помощью рентгенографии пищевода с контрастированием. Консультация врача-эндоскописта нужна для назначения и проведения эзофагоскопии, выявления и верификации непосредственных причин непроходимости пищевода (опухолей, специфических заболеваний, инородных тел и др.). Также для диагностирования опухоли пищевода большое значение имеют компьютерная томография ОГК с контрастированием, эндосонография пищевода.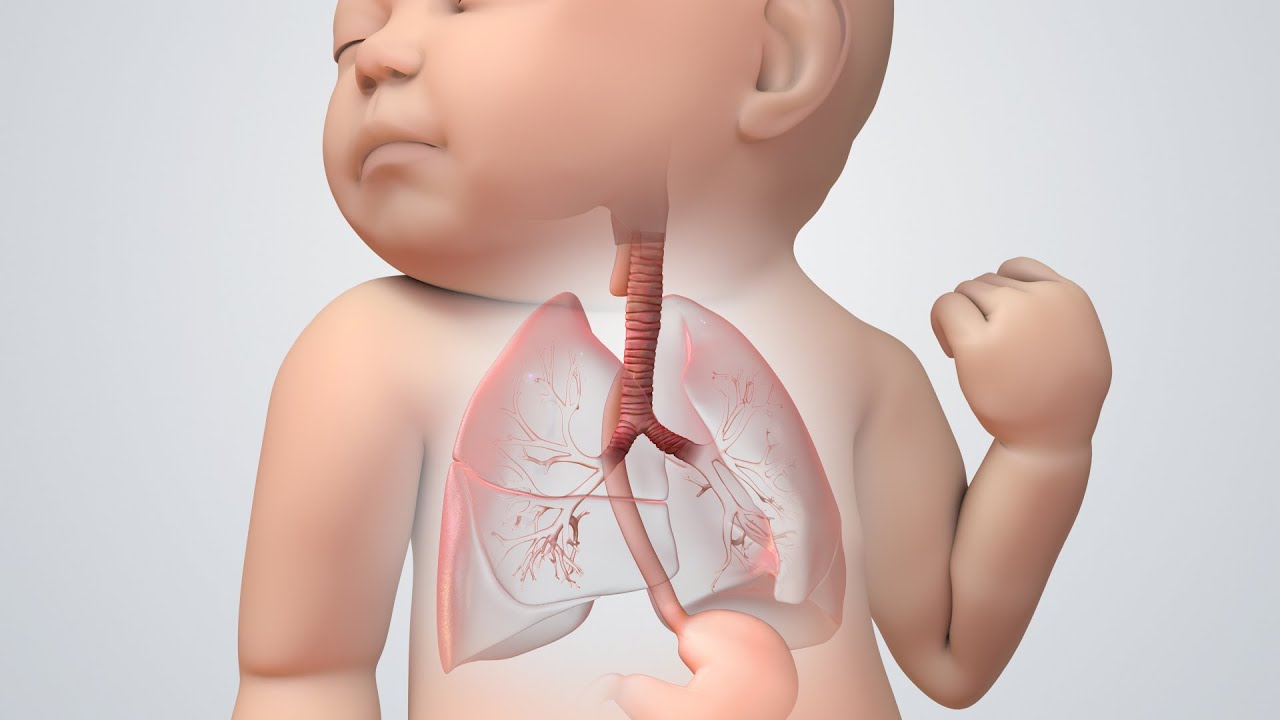
При подозрении на рак пищевода может потребоваться эндоскопическая биопсия, хромоскопия пищевода и желудка. При системных заболеваниях, подозрении на ахалазию кардии показана эзофагеальная манометрия. При наличии у больного специфических заболеваний (сифилис, туберкулез, склеродермия) план обследования соответствует выявленной патологии.
Лабораторные анализы при непроходимости пищевода отражают патологические изменения, вызванные основным заболеванием. В биохимическом анализе крови может отмечаться анемия, снижение уровня общего белка и нарушение соотношения белковых фракций, гиповитаминоз, признаки гиперкатаболизма.
Лечение непроходимости пищевода
Лечение пациентов с доброкачественной непроходимостью пищевода осуществляется в отделении хирургии, при наличии рака пищевода пациент может находиться в отделении гастроэнтерологии или онкологии. Схема лечения непроходимости пищевода зависит от причины данной патологии.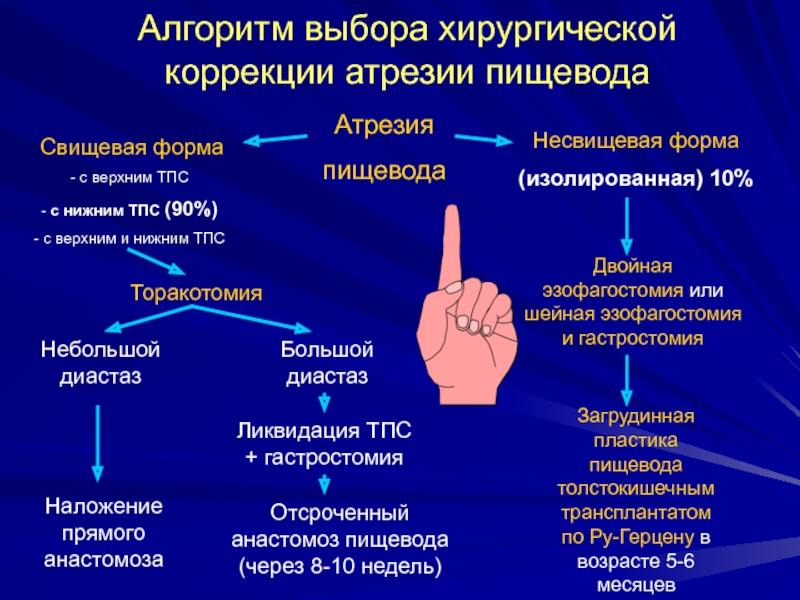
При доброкачественной непроходимости пищевода предпочтительно использовать эндоскопическое расширение стеноза пищевода, эндоскопическое бужирование стенозированного участка. В последние годы широко применяются такие методики, как эндоскопическое рассечение рубцовой стриктуры пищевода, а при тяжелых формах непроходимости — эндопротезирование (стентирование) пищевода. Для восстановления проходимости пищевода может потребоваться извлечение инородного тела, оперативное удаление опухоли, кисты пищевода. Также проводится консервативное либо оперативное лечение заболевания, которое привело к сдавлению пищевода извне.
Злокачественные формы непроходимости пищевода требуют проведения патогенетического лечения: лучевой либо химиотерапии, хирургического удаления опухоли с последующей эзофагопластикой. Консервативные мероприятия включают в себя нормализацию уровня основных нутриентов в крови, электролитов. При необходимости корректируется питание, назначаются препараты для лечения анемии.
Прогноз и профилактика
Прогноз непроходимости пищевода варьирует в зависимости от этиологии заболевания, возможности осуществления альтернативных методов питания. Доброкачественные формы непроходимости пищевода имеют лучший прогноз и легче поддаются лечению, чем непроходимость пищевода, вызванная прогрессированием раковой опухоли. Специфической профилактики непроходимости пищевода не существует. Для предотвращения данного состояния следует избегать этиологических и патогенетических факторов непроходимости пищевода.
Непроходимость пищевода — причины, симптомы, диагностика и лечение
Непроходимость пищевода – патологическое состояние, характеризующееся нарушением прохождения пищевых масс по пищеводу вследствие его стеноза, обтурации или внешней компрессии. В клинической картине преобладают нарушение глотания, повышенное слюноотделение, боли за грудиной и изжога, отрыжка воздухом и съеденной пищей, снижение веса.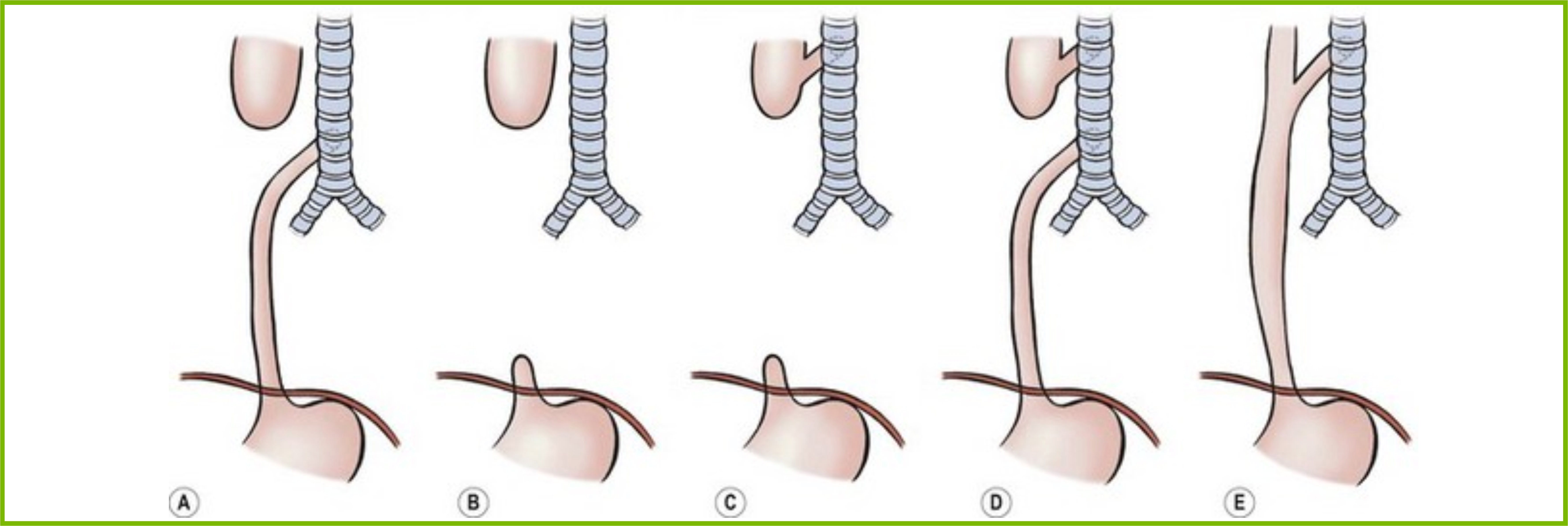
Общие сведения
Непроходимость пищевода является серьезным осложнением многих заболеваний, однако чаще всего к ней приводят несчастные случаи (преднамеренный или случайный прием кислот и щелочей как детьми, так и взрослыми) и злокачественные опухоли пищевода. Среди доброкачественных сужений пищевода преобладают ожоговые стриктуры (70%), при этом практически 90% пациентов с рубцами после ожогов составляют лица трудоспособного возраста. Увеличивается и количество пациентов, у которых злокачественные и доброкачественные опухоли пищевода впервые проявляются симптомами непроходимости. Несмотря на непрерывное совершенствование хирургических методов и все более широкое распространение малоинвазивных способов лечения непроходимости пищевода, данная проблема в гастроэнтерологии очень актуальна, поскольку частота критических стенозов пищевода остается стабильно высокой.
Непроходимость пищевода
Причины
Непроходимость пищевода развивается в том случае, когда его просвет значительно сужен. По причине возникновения стеноза непроходимость пищевода может быть доброкачественной или злокачественной; обусловленной образованием колец пищевода или осложнениями других заболеваний.
Доброкачественная непроходимость пищевода обычно связана с формированием рубцовых стриктур в течение нескольких месяцев или лет после ожога данного органа. Наиболее тяжелые изменения в пищеводе возникают при приеме внутрь активной щелочи. Последствия ожога пищевода кислотой менее катастрофичны, рубцовые изменения не так выражены и легче поддаются коррекции, чем при воздействии щелочи. Достаточно частыми причинами непроходимости могут служить сдавление пищевода извне (опухолью средостения, аберрантными сосудами, увеличенными лимфатическими узлами и др.), доброкачественные опухоли пищевода с внутрипросветным ростом, пептическая язва, длительный воспалительный процесс (эзофагит).
Злокачественные стенозы развиваются на фоне рака пищевода, составляющего более 80% всех заболеваний этого органа и 4% всей онкопатологии. Рак пищевода находится на шестом месте среди всех злокачественных опухолей, является второй по значимости причиной формирования непроходимости пищевода.
Кольца пищевода представляют собой доброкачественные, гладкие, узкие концентрические выпячивания ткани в просвет пищевода. Кольца могут содержать в себе три слоя: слизистый, подслизистый и мышечный. Кольцо пищевода типа А рассматривается как особенность строения органа, чаще всего клинических проявлений не имеет и является случайной находкой во время обследования по поводу других заболеваний. Точная причина возникновения колец пищевода типа В (кольца Шацки) до сих пор неизвестна, хотя чаще всего их появление связывают с нарушением моторики пищевода и гастроэзофагеальным рефлюксом. Кольца типа В могут выявляться у 6% взрослых людей, чаще всего у пациентов после 50 лет.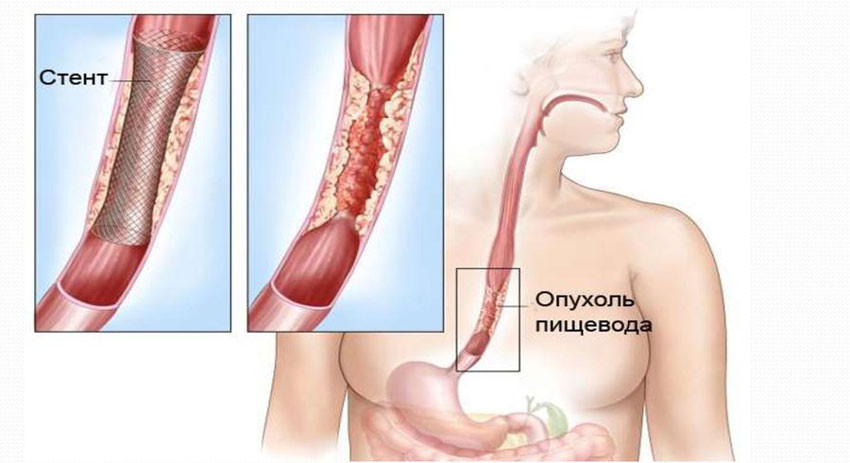 Они долгое время никак не проявляются, однако при формировании нескольких колец, значительном сужении просвета пищевода в месте их локализации возникает выраженная дисфагия и боль, когда пищевой комок задерживается между двумя кольцами и растягивает пищевод.
Они долгое время никак не проявляются, однако при формировании нескольких колец, значительном сужении просвета пищевода в месте их локализации возникает выраженная дисфагия и боль, когда пищевой комок задерживается между двумя кольцами и растягивает пищевод.
Более редкими причинами формирования непроходимости являются дивертикул пищевода, травмы и инородные тела; туберкулез, сифилис, склеродермия с поражением пищевода. Подавляющее большинство случаев непроходимости пищевода у новорожденных детей обусловлены такой редкой врожденной патологией, как атрезия пищевода (порок развития, при котором отмечается недоразвитие части пищевода, отсутствие сообщения между глоткой и желудком).
Одна из самых редких причин непроходимости пищевода – безоар. Безоары формируются в пищеводе или желудке пациентов (в основном – старческого возраста) из растительных волокон, волос, принимаемых лекарств и др. Формирование безоаров происходит из-за нарушения секреции и перистальтики пищевода, вследствие чего образуется плотный комок, перекрывающий просвет органа. При общей дисфункции пищеварительного тракта безоары могут мигрировать в пищевод из желудка и даже из тонкого кишечника. На сегодняшний день в литературе описаны единичные случаи выявления безоаров пищевода.
При общей дисфункции пищеварительного тракта безоары могут мигрировать в пищевод из желудка и даже из тонкого кишечника. На сегодняшний день в литературе описаны единичные случаи выявления безоаров пищевода.
Симптомы непроходимости пищевода
Первым и основным симптомом непроходимости пищевода обычно выступает нарушение глотания – дисфагия. Степень выраженности этого симптома значительно варьирует в зависимости от уровня стеноза пищевода и консистенции принимаемой пищи. Жидкая пища и вода могут безболезненно и беспрепятственно проникать в желудок, вызывая незначительные ощущения дискомфорта за грудиной. При приеме твердой и плотной пищи дисфагия значительно выражена, сопровождается сильной загрудинной болью и рвотой. Симптоматика дисфагии развивается исподволь, постепенно приводит к тому, что больной может принимать только жидкую пищу и полностью отказывается от другой еды, с чем и связано значительное исхудание на фоне непроходимости пищевода. Кроме дисфагии и загрудинных болей, пациента могут беспокоить отрыжка, гиперсаливация, жжение за грудиной.
Для колец пищевода характерна несколько иная симптоматика. Постоянная дисфагия нетипична; эпизоды нарушения глотания встречаются редко – между двумя случаями могут пройти месяцы, иногда годы. Жидкая пища и вода беспрепятственно продвигаются по пищеводу и не вызывают никаких неприятных ощущений. Сам приступ дисфагии обычно очень короткий. Чаще всего при задержке пищи между двумя кольцами ликвидировать неприятные симптомы помогает рвота, после которой пациент может спокойно продолжать принимать пищу без всяких неприятных ощущений. Дисфагия у пациентов с пищеводными кольцами возникает преимущественно на фоне приема свежеиспеченного хлеба и жареного мяса.
Механическую непроходимость пищевода дифференцируют с функциональными расстройствами (ахалазия — диффузный тонический спазм мускулатуры пищевода), истерическими припадками, паническими атаками, психиатрической патологией.
Диагностика
Консультация гастроэнтеролога требуется для проведения первичной диагностики непроходимости пищевода. После установления окончательного диагноза пациент направляется в отделение хирургии. Выявление рубцовых изменений, стриктур и стенозов производится с помощью рентгенографии пищевода с контрастированием. Консультация врача-эндоскописта нужна для назначения и проведения эзофагоскопии, выявления и верификации непосредственных причин непроходимости пищевода (опухолей, специфических заболеваний, инородных тел и др.). Также для диагностирования опухоли пищевода большое значение имеют компьютерная томография ОГК с контрастированием, эндосонография пищевода.
После установления окончательного диагноза пациент направляется в отделение хирургии. Выявление рубцовых изменений, стриктур и стенозов производится с помощью рентгенографии пищевода с контрастированием. Консультация врача-эндоскописта нужна для назначения и проведения эзофагоскопии, выявления и верификации непосредственных причин непроходимости пищевода (опухолей, специфических заболеваний, инородных тел и др.). Также для диагностирования опухоли пищевода большое значение имеют компьютерная томография ОГК с контрастированием, эндосонография пищевода.
При подозрении на рак пищевода может потребоваться эндоскопическая биопсия, хромоскопия пищевода и желудка. При системных заболеваниях, подозрении на ахалазию кардии показана эзофагеальная манометрия. При наличии у больного специфических заболеваний (сифилис, туберкулез, склеродермия) план обследования соответствует выявленной патологии.
Лабораторные анализы при непроходимости пищевода отражают патологические изменения, вызванные основным заболеванием.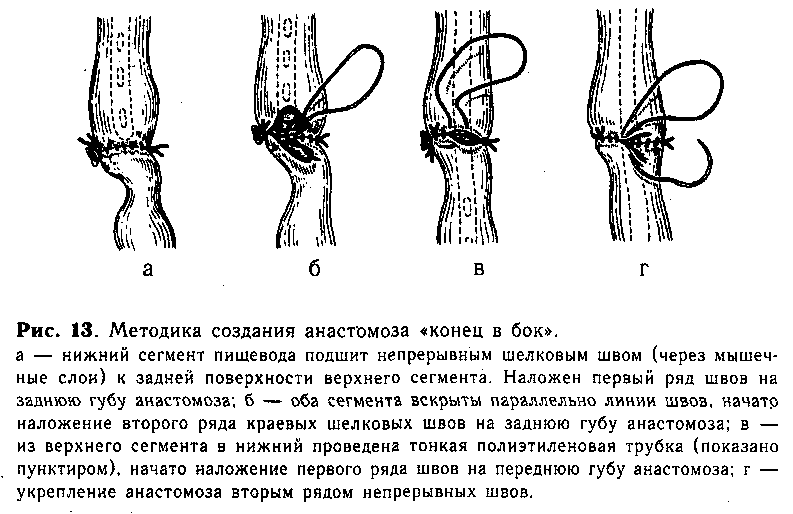 В биохимическом анализе крови может отмечаться анемия, снижение уровня общего белка и нарушение соотношения белковых фракций, гиповитаминоз, признаки гиперкатаболизма.
В биохимическом анализе крови может отмечаться анемия, снижение уровня общего белка и нарушение соотношения белковых фракций, гиповитаминоз, признаки гиперкатаболизма.
Лечение непроходимости пищевода
Лечение пациентов с доброкачественной непроходимостью пищевода осуществляется в отделении хирургии, при наличии рака пищевода пациент может находиться в отделении гастроэнтерологии или онкологии. Схема лечения непроходимости пищевода зависит от причины данной патологии.
При доброкачественной непроходимости пищевода предпочтительно использовать эндоскопическое расширение стеноза пищевода, эндоскопическое бужирование стенозированного участка. В последние годы широко применяются такие методики, как эндоскопическое рассечение рубцовой стриктуры пищевода, а при тяжелых формах непроходимости — эндопротезирование (стентирование) пищевода. Для восстановления проходимости пищевода может потребоваться извлечение инородного тела, оперативное удаление опухоли, кисты пищевода. Также проводится консервативное либо оперативное лечение заболевания, которое привело к сдавлению пищевода извне.
Также проводится консервативное либо оперативное лечение заболевания, которое привело к сдавлению пищевода извне.
Злокачественные формы непроходимости пищевода требуют проведения патогенетического лечения: лучевой либо химиотерапии, хирургического удаления опухоли с последующей эзофагопластикой. Консервативные мероприятия включают в себя нормализацию уровня основных нутриентов в крови, электролитов. При необходимости корректируется питание, назначаются препараты для лечения анемии.
Прогноз и профилактика
Прогноз непроходимости пищевода варьирует в зависимости от этиологии заболевания, возможности осуществления альтернативных методов питания. Доброкачественные формы непроходимости пищевода имеют лучший прогноз и легче поддаются лечению, чем непроходимость пищевода, вызванная прогрессированием раковой опухоли. Специфической профилактики непроходимости пищевода не существует. Для предотвращения данного состояния следует избегать этиологических и патогенетических факторов непроходимости пищевода.
Непроходимость пищевода (K22.2) > Справочник заболеваний MedElement > MedElement
Непроходимость пищевода развивается при сужении (стенозе) его просвета.
1. Доброкачественные стенозы пищевода могут возникать вследствие перенесенных химических ожогов, появившихся в результате случайного или специального (с целью самоубийства) приема прижигающих жидкостей, а также вследствие длительно существующих язв пищевода или его воспаления.
Воздействие веществ, вызывающих ожоги:
— кислоты вызывают коагуляционный некроз тканей с формированием плотного струпа, препятствующего проникновению вещества вглубь и уменьшающего его попадание в кровь;
, способствующий переносу и распространению щелочи на здоровые участки; при ожогах щелочами наблюдается более глубокое и распространенное поражение стенки пищевода;
— вещество, принятое внутрь, оказывает как местное, так и общетоксическое действие с развитием полиорганной недостаточности (прежде всего печеночно-почечной).
2. Злокачественные стенозы — развиваются вследствие рака пищевода.
3. Кольца пищевода* — концентрические, гладкие, тонкие (3-5 мм) расширения нормальной ткани пищевода, состоящие из 3 анатомических слоев: слизистой оболочки, подслизистой и мышечной массы. Кольцо пищевода может быть найдено в любом месте пищевода, но обычно локализуется в дистальной части пищевода. Существуют три типа колец пищевода, которые классифицируются в алфавитном порядке А, В и С в зависимости от локализации, строения и формы, выявляемой при контрастировании. Чаще всего специально выделяют кольца Шацки (кольца типа В).
* До выяснения этиопатогенеза кольца пищевода могут кодироваться как в данной подрубрике «Непроходимость пищевода» — K22.2, так и в подрубрике Q39.3 (для детей, имеющих соответствующие изменения с рождения).
4. В редких случаях нарушение проходимости пищевода может быть вызвано дивертикулами пищеводаДивертикул пищевода — выпячивание стенки пищевода, сообщающееся с его просветом.
В редких случаях нарушение проходимости пищевода может быть вызвано дивертикулами пищеводаДивертикул пищевода — выпячивание стенки пищевода, сообщающееся с его просветом.
Лечение непроходимости пищевода — узнайте на DocDoc.ru
Гастроэнтерологи Москвы — последние отзывы
Внимательный врач. Прием прошел хорошо. Виталий Григорьевич провел осмотр, поставил диагноз, дал направления на необходимые анализы и назначил лечение. Я остался доволен приемом. Обратился бы к данному специалисту повторно, при необходимости.
На модерации, 25 октября 2021
Приём прошёл хорошо. Доктор уделила мне достаточно много времени, провела осмотр, выслушала, прокомментировала результаты анализов и всё рассказала. Я довольна! Я так же получила назначения. Повторно я бы обратилась к ней. Врач очень приятный.
Светлана, 23 октября 2021
Это был мой повторный приём к данному специалисту.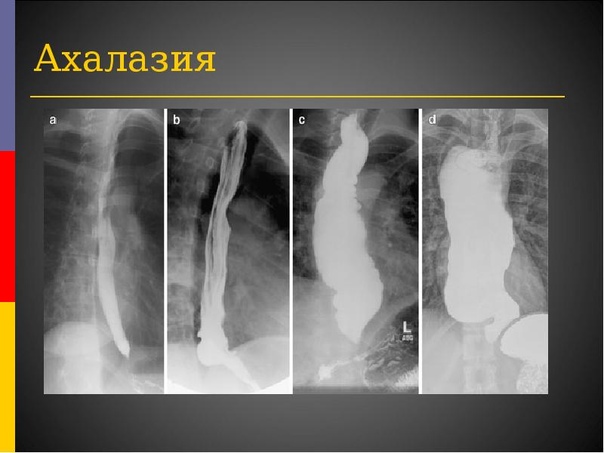 На приёме Татьяна Сергеевна меня выслушала, просмотрела результаты анализов и назначила правильное лечение. Врач внимательный, умный, разбирается в своём деле, всё понятно и доступно объясняет. Приём прошёл отлично.
На приёме Татьяна Сергеевна меня выслушала, просмотрела результаты анализов и назначила правильное лечение. Врач внимательный, умный, разбирается в своём деле, всё понятно и доступно объясняет. Приём прошёл отлично.
Лаура, 22 октября 2021
Хороший врач, добрый, отзывчивый, внимательный. Все хорошо прошло. На приеме Елена Владимировна провела манипуляцию, осмотр, опрос. Объяснила все понятно, ответила на все вопросы. По итогу получила результата, рекомендации, назначения. Эффекта пока нет, я еще не начала. Рекомендую данного специалиста, располагающее отношение к пациентам.
Злата, 22 октября 2021
Доктор внимательный, профессионал, отзывчивый. Все хорошо прошло. На приеме Валерий Викторович посмотрел, сделал УЗИМ, оказалось что не по его профилю. Помог записаться к другим специалистам. По итогу получила осознание то что у меня все в порядке. Врач все понятно объяснил. Качеством приема я осталась довольна. Рекомендую данного специалиста.
Елена, 18 октября 2021
У Юлии Юрьевны я была дважды на приеме. Доктор провела на первом приеме полный осмотр, узнала все про мои симптомы, назначила лечение. При повторном обращении врач выписала мне дополнительные лекарства. Единственно диагноз мне не был поставлен. Доктор отзывчивая, внимательная, видно, что хочет помочь пациенту. Специалиста выбирала по отзывам.
Доктор провела на первом приеме полный осмотр, узнала все про мои симптомы, назначила лечение. При повторном обращении врач выписала мне дополнительные лекарства. Единственно диагноз мне не был поставлен. Доктор отзывчивая, внимательная, видно, что хочет помочь пациенту. Специалиста выбирала по отзывам.
Милана, 19 октября 2021
Светлана Александровна грамотный специалист, знает свою работу. Она меня быстро осмотрела, поставила верный диагноз и назначила лечение, после которого мне стало лучше. Она все подробно рассказывала. Я рекомендовала бы врача знакомым.
Олеся, 22 октября 2021
Марина Дмитриевна быстро назначила мне сдачу анализов, дала рекомендации и определила диагноз. Мне очень понравился её подход и оперативность лечения. Негативных моментов не было. Я порекомндую её как хорошего специалиста.
Алиса, 23 октября 2021
Доктор вежливый, внимательный. Все отлично. Мне понравилось На приеме Ирина Гранитовна объяснила все понятно, проконсультировала. По итогу выписала пару таблеток, сказала чтобы я, принимала дня 3-4, если не будет результата, сдать анализы. Рекомендую данного специалиста.
Все отлично. Мне понравилось На приеме Ирина Гранитовна объяснила все понятно, проконсультировала. По итогу выписала пару таблеток, сказала чтобы я, принимала дня 3-4, если не будет результата, сдать анализы. Рекомендую данного специалиста.
Ситора, 19 октября 2021
Ольга Николаевна приятный, хороший, внимательный доктор. Подробно все рассказала по моей проблеме. Врач на приеме дала все необходимые рекомендации по лечению и как беречь оставшееся здоровье.
Мария, 20 октября 2021
Показать 10 отзывов из 12920Непроходимость пищевода: причины возникновения и основные симптомы, способы лечения заболевания
Патологическое состояние, сопровождающееся нарушением проходимости пищевода.
Причиной развития данной патологии может быть: химические ожоги и механические повреждения пищевода, язвы пищевода, доброкачественные новообразования пищевода, злокачественные опухоли пищевода, кардиоспазм, дивертикулы пищевода, попадание в пищевод инородных предметов, гастроэзофагеальная рефлюксная болезнь, туберкулез, системные заболевания.
Симптомы непроходимости пищеводаОсновные симптоматические проявления: нарушение функции глотания, может присутствовать определенный дискомфорт во время принятия еды (поперхивание) и вплоть до полной невозможности потребления сухой и жесткой пищи, возникают боли при глотании и за грудиной, рвота, отрыжка с неприятным запахом, снижение массы тела.
Диагностика непроходимости пищеводаВыполняется анализ анамнеза жизни и анамнеза заболевания, сбор жалоб пациента, общий и биохимический анализ крови, общий анализ мочи, копрограмма. Из инструментальных методов: эзофагогастродуоденоскопия, рентгенологическое исследование пищевода, чреспищеводное ультразвуковое исследование, обзорная рентгенография органов грудной клетки, ультразвуковое исследование органов брюшной полости, компьютерная томография, пищеводная манометрия, магнитно-резонансная томография, измерение кислотности (рН) нижней части пищевода. Необходима консультация хирурга и гастроэнтеролога.
Необходима консультация хирурга и гастроэнтеролога.
В первую очередь больному следует соблюдать диетическое питание, пациентам с данной патологией рекомендованы стол №1, 1а и 1б. Тактику и методы лечения определяет лечащий врач в зависимости от причины, вызвавшей непроходимость пищевода. Если причиной болезни является злокачественная опухоль, применяется хирургическое удаление новообразования, химиотерапия и лучевая терапия. В случае образования язвы пищевода применяется медикаментозное лечения, больному назначается прием вяжущих средств, антацидов, прокинетиков, ингибиторов протонной помпы, например, Омепразол, Пантопразол, Эзомепразол. Также нужно исключить переедание, отказаться от алкоголя и курения.
Профилактика непроходимости пищеводаРекомендуется соблюдать правильную диету, исключить переедание, питаться дробно, отказаться от жирной пищи, продуктов способствующих раздражению слизистой оболочки пищевода, исключить газированные напитки, кофе, фастфуд. Необходимо нормализовать массу тела, исключить высокую физическую нагрузку, не носить тесную одежду и тугие ремни.
Необходимо нормализовать массу тела, исключить высокую физическую нагрузку, не носить тесную одежду и тугие ремни.
Важно обеспечить хранение активных химических веществ в месте недоступном для детей, использовать специальную маркировку для подобных средств.
Причины, симптомы, лечение непроходимости пищевода в Индии | Medanta
Пользователь соглашается и подтверждает, что Пользователь прочитал, понял и принимает условия, содержащиеся в брошюре, прилагаемой к Устройству («Устройство »), в отношении его использования, работы, возврата / замены и гарантийной политики. .
Пользователь настоящим соглашается и признает, что Устройство (аппаратное и программное обеспечение), используемое в положении
услуг Medanta предоставляется на условиях «как есть» и «как доступно» через Alivecor India Private
Ограничено.Компания Medanta никоим образом не поддерживает и не продвигает Устройство, а также не несет ответственности.
для любых претензий, заявлений или гарантий, явных или подразумеваемых, в отношении безопасности, надежности,
долговечность и производительность устройства.
Однажды использованные услуги не могут быть отменены, за исключением случаев, когда Пользователь просит отменить
услуга в день покупки, и в этом случае полная сумма платы за услугу будет возвращена Пользователю.
при условии, что Устройство не было распаковано.
До истечения срока действия услуги Пользователь может продлить услуги, воспользовавшись различными программами.
параметры.Для указанных целей Пользователь может позвонить на нашу горячую линию +91 124 4141414 или посетить сайт www.medanta.org. Расширенная программа, используемая Пользователем, активируется автоматически по истечении срока действия существующей программы услуг.
В случаях, когда Пользователь выбрал использование Услуг через арендованное Устройство, возвращаемый депозит
сумма в размере 5000 ₹ (« Сумма депозита ») применима и оплачивается Пользователем. Возврат депозита
Сумма подлежит возврату Устройства в рабочем и неповрежденном состоянии.Возврат депозита
Сумма должна быть произведена тем же способом оплаты, что и покупка, в случаях, когда Пользователь
лично посещает Меданту для возврата Устройства. Если Пользователь решит вернуть Устройство по почте,
Сумма депозита будет возвращена Medanta в электронном виде через НЕФТЬ или банковский перевод в течение
семь (7) рабочих дней с момента получения Устройства и получения отсканированного изображения / копии «Аннулированного»
Проверка банковского счета Пользователя.
Если Пользователь решит вернуть Устройство по почте,
Сумма депозита будет возвращена Medanta в электронном виде через НЕФТЬ или банковский перевод в течение
семь (7) рабочих дней с момента получения Устройства и получения отсканированного изображения / копии «Аннулированного»
Проверка банковского счета Пользователя.
По истечении срока действия услуг (с точки зрения количества ЭКГ или продолжительности программы), предоставленных
Пользователю, Устройство должно быть возвращено в течение 10 (десяти) дней, в противном случае Сумма депозита должна быть
конфисковано.
Обратите внимание, что пакет ЭКГ или возвращаемый залог за устройство не подлежат передаче от одного пациента к другому.
Другая.
Импакция пищевого болюса
G&H Не могли бы вы описать типичное состояние пациента, испытывающего сжатие пищевого болюса?
GG Пищевые болюсные закупорки — это острые события, которые по большей части сразу распознаются пациентом. Большинство проблем с пищевым болюсом разрешаются без вмешательства, либо путем продвижения к желудку, либо из-за того, что пациент срыгивает проглоченное содержимое.Если симптомы обструкции сохраняются и / или сопровождаются значительным дискомфортом в груди, пациенты обращаются за медицинской помощью. Пациенты в первую очередь испытывают ощущение сдавливания в груди, которое может пугать, так как боль при сердечном приступе трудно отличить. Однако закупорка пищевого болюса дополнительно связана с сиалореей или чрезмерным слюноотделением, которое сопровождает непроходимость пищевода. Пациенты также не могут больше есть или пить во время закупорки.
Большинство проблем с пищевым болюсом разрешаются без вмешательства, либо путем продвижения к желудку, либо из-за того, что пациент срыгивает проглоченное содержимое.Если симптомы обструкции сохраняются и / или сопровождаются значительным дискомфортом в груди, пациенты обращаются за медицинской помощью. Пациенты в первую очередь испытывают ощущение сдавливания в груди, которое может пугать, так как боль при сердечном приступе трудно отличить. Однако закупорка пищевого болюса дополнительно связана с сиалореей или чрезмерным слюноотделением, которое сопровождает непроходимость пищевода. Пациенты также не могут больше есть или пить во время закупорки.
Важно отличать удар от удушья. У пациентов с нарушением пищевого болюса дыхание не прерывается. Они могут говорить и кашлять, тогда как человек, который по-настоящему задыхается, не может делать ничего из этого.
G&H Каковы основные причины задержки пищевого болюса?
GG Поражение пищевым болюсом обычно сопровождается некоторым лежащим в основе компонентом патологии, который может быть как механическим, так и функциональным. Что касается механической этиологии, стриктуры или сужение пищевода чаще всего вызываются кольцом Шацки, пептической стриктурой или, что все чаще, наличием эозинофильного эзофагита. Что касается нарушений моторики, диффузные двигательные аномалии пищевода или спазм пищевода могут вызывать временные закупорки пищевого болюса. У этих пациентов импакция обычно проходит после периода расслабления, когда мышцы пищевода больше не сжимаются и позволяют болюсу пройти.
Что касается механической этиологии, стриктуры или сужение пищевода чаще всего вызываются кольцом Шацки, пептической стриктурой или, что все чаще, наличием эозинофильного эзофагита. Что касается нарушений моторики, диффузные двигательные аномалии пищевода или спазм пищевода могут вызывать временные закупорки пищевого болюса. У этих пациентов импакция обычно проходит после периода расслабления, когда мышцы пищевода больше не сжимаются и позволяют болюсу пройти.
Некоторые из классических проявлений задержки пищевого болюса — это «синдром стейк-хауса» или «синдром барбекю на заднем дворе». Неудивительно, что закупорка происходит чаще, когда пациенты едят мясо и, как правило, недостаточно пережевывают пищу. Причиной этому может быть плохая проходимость зубов, неподходящие протезы, употребление алкоголя или предрасположенность к слишком быстрому перееданию. Чаще всего поражаются говядина, курица, свинина и овощи, приготовленные в аль денте.
G&H Следует ли предпринимать какие-либо шаги, чтобы отличить затронутый пищевой комок от постороннего предмета?
GG Важно отличать удар пищевого болюса от истинного проглатывания постороннего предмета.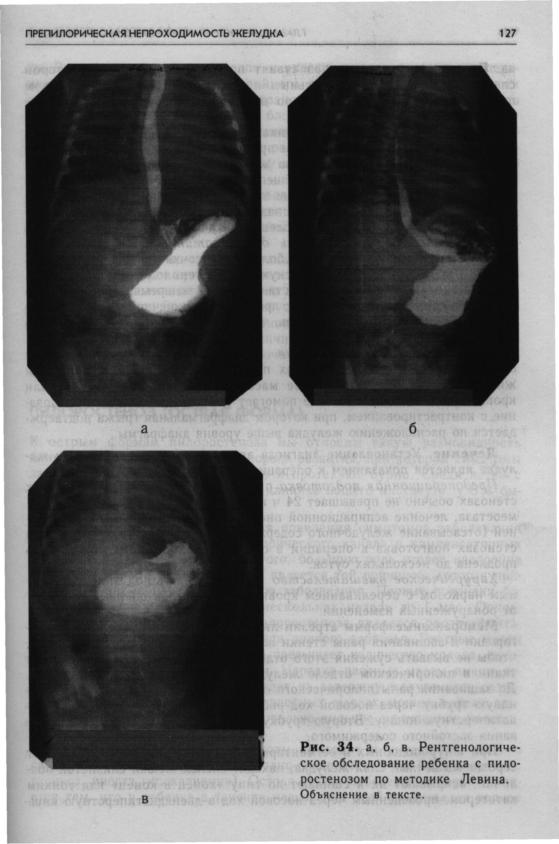 Это должно быть доступно через честную и точную историю болезни. Проглатывание посторонних предметов может быть преднамеренным или случайным. Проглоченные посторонние предметы также по большей части рентгеноконтрастны. Следовательно, рентгенографическая визуализация должна быть включена в исследование и лечение, чтобы различать это различие.Однако все, что попадает в рот, в конечном итоге следует рассматривать как посторонний предмет, включая содержимое пищевого комка. Таким образом, одна из соответствующих проблем при оценке и лечении столкновения с пищевым болюсом, особенно при столкновении с мясом, заключается в том, могут ли быть нераспознанные кости в пищевом комке. Опять же, в этом отношении может быть полезна рентгенографическая визуализация. В зависимости от места предполагаемого поражения следует сделать качественную плоскую и боковую пленку грудной клетки и шеи и тщательно изучить на предмет наличия костей.Это также можно тщательно изучить в истории болезни пациента.
Это должно быть доступно через честную и точную историю болезни. Проглатывание посторонних предметов может быть преднамеренным или случайным. Проглоченные посторонние предметы также по большей части рентгеноконтрастны. Следовательно, рентгенографическая визуализация должна быть включена в исследование и лечение, чтобы различать это различие.Однако все, что попадает в рот, в конечном итоге следует рассматривать как посторонний предмет, включая содержимое пищевого комка. Таким образом, одна из соответствующих проблем при оценке и лечении столкновения с пищевым болюсом, особенно при столкновении с мясом, заключается в том, могут ли быть нераспознанные кости в пищевом комке. Опять же, в этом отношении может быть полезна рентгенографическая визуализация. В зависимости от места предполагаемого поражения следует сделать качественную плоскую и боковую пленку грудной клетки и шеи и тщательно изучить на предмет наличия костей.Это также можно тщательно изучить в истории болезни пациента.
G&H Каков наилучший метод лечения неразрешенного пищевого болюса?
GG Пациентам с пищевым болюсом, который сохраняется в той степени, в которой они находятся в отделении неотложной помощи, следует сделать рентгенограмму грудной клетки, чтобы исключить признаки перфорации или рентгеноконтрастного объекта в пищеводе. Как только инородный объект исключен, следует рассмотреть возможность эндоскопии.При выборе времени эндоскопии следует учитывать несколько факторов. Состояние дыхательных путей и вентиляции пациента необходимо оценить, чтобы обеспечить адекватный контроль и оценить риск аспирации. Пациенты с чрезмерной сиалореей, которые не могут справиться со своими выделениями, имеют показания для срочной или неотложной эндоскопии. Кроме того, известно, что закупорка пищевого болюса, длящаяся более 12–24 часов, повышает риск серьезных осложнений, включая перфорацию пищевода.
Как только инородный объект исключен, следует рассмотреть возможность эндоскопии.При выборе времени эндоскопии следует учитывать несколько факторов. Состояние дыхательных путей и вентиляции пациента необходимо оценить, чтобы обеспечить адекватный контроль и оценить риск аспирации. Пациенты с чрезмерной сиалореей, которые не могут справиться со своими выделениями, имеют показания для срочной или неотложной эндоскопии. Кроме того, известно, что закупорка пищевого болюса, длящаяся более 12–24 часов, повышает риск серьезных осложнений, включая перфорацию пищевода.
Небольшие дозы глюкагона, вводимые внутривенно, можно вводить пациентам, которые проходят обследование на предмет лечения переболевания пищевым болюсом. Это может помочь расслабить пищевод и позволить ему пройти самопроизвольно. Однако это не должно откладывать окончательное обследование и лечение с помощью эндоскопии. Другие исторически отмеченные подходы, включая прием таблеток бикарбоната натрия (Alka Seltzer) или газированных напитков для повышения давления в пищеводе и подталкивания предметов вперед, или слепое прохождение назогастрального зонда для стимуляции пассажа, не одобряются.
Седация для эндоскопии в этой настройке должна быть индивидуальной и зависеть от риска для дыхательных путей пациента. Первоначальный эндоскопический осмотр выполняется для определения дискретного местоположения и характеристик пищевого комка, а также количества пищи или жидкости, которые уложены поверх места укола. При обнаружении обильного содержимого пищевода следует рассмотреть возможность установки наружной пищеводной трубки или эндотрахеальной интубации, чтобы свести к минимуму риск аспирации. Для пациентов, которым может потребоваться многократное введение и извлечение эндоскопа, использование наружной пищеводной трубки также может облегчить этот процесс.
При первоначальном осмотре с эндоскопической инсуффляцией и расслаблением, полученным с помощью стандартной седации, многие пищевые болюсные столкновения проходят спонтанно с очень легким давлением вперед с использованием кончика эндоскопа. Если этого не происходит, можно попытаться направить кончик эндоскопа вокруг болюса. Однако эндоскопист не должен сильно давить или пытаться вслепую продвигать устройство рядом с пищевым болюсом.
Однако эндоскопист не должен сильно давить или пытаться вслепую продвигать устройство рядом с пищевым болюсом.
Если удар не поддается описанным выше методам, следует попытаться сместить его, используя зажимные щипцы или другие приспособления.Это часто приводит к уменьшению объема пищевого болюса, что позволяет избавиться от него антиградным образом. Когда это не может быть достигнуто, может потребоваться частичное удаление массы и ретроградное удаление болюсного содержимого через пищеводную трубку.
G&H Предрасполагает ли первоначальное введение пищевого болюса к дальнейшим эпизодам или хронической проблеме?
GG Часто пациенты, которые обращаются с пищевыми болюсными импакциями, в анамнезе имеют в анамнезе неполные или спонтанно разрешенные пищевые болюсные импакции.Когда основные состояния связаны с гастроэзофагеальной рефлюксной болезнью, можно ожидать повторных эпизодов, если пациент не достигнет эффективной терапии для подавления кислотного рефлюкса. Обычно мы откладываем терапию дилатации пищевода для стриктур, диагностированных во время эндоскопического лечения острого пищевого болюса, до отдельного сеанса эндоскопии через 2–8 недель, чтобы позволить заживление повреждения слизистой оболочки.
Обычно мы откладываем терапию дилатации пищевода для стриктур, диагностированных во время эндоскопического лечения острого пищевого болюса, до отдельного сеанса эндоскопии через 2–8 недель, чтобы позволить заживление повреждения слизистой оболочки.
Непроходимость пищевода — обзор
Воздействие на желудочно-кишечный тракт
Острая непроходимость пищевода из-за перегрузки пищевода является обычным явлением и часто связана со стриктурой или спазмом.При подозрении на спазм были предложены спазмолитические препараты, но в многоцентровом двойном слепом исследовании глюкагона и диазепама не было обнаружено значительных различий в степени снижения эффективности спазмолитических средств по сравнению с плацебо. 9 Шипучие агенты также использовались с переменным успехом для лечения пищевых пробок в пищеводе.
Основным преимуществом глюкагона перед холинолитиками в индукции гипотонии верхних отделов желудочно-кишечного тракта является отсутствие побочных эффектов. В Соединенных Штатах глюкагон обычно используется для индукции гипотонии желудочно-кишечного тракта; в других странах чаще применяется антихолинергическое средство — бутилбромид скополамина (Бускопан). Хотя антихолинергические агенты дешевле глюкагона, соотношение цен на глюкагон и бускопан значительно колеблется во всем мире.
В Соединенных Штатах глюкагон обычно используется для индукции гипотонии желудочно-кишечного тракта; в других странах чаще применяется антихолинергическое средство — бутилбромид скополамина (Бускопан). Хотя антихолинергические агенты дешевле глюкагона, соотношение цен на глюкагон и бускопан значительно колеблется во всем мире.
Глюкагон снижает среднее давление в желудке и двенадцатиперстной кишке. 10 Более ранние исследования показали, что антихолинергические агенты лучше, чем глюкагон, для получения оптимального покрытия слизистой оболочки желудка и двенадцатиперстной кишки барием, предположительно потому, что холинолитики уменьшают секрецию желудка, в то время как глюкагон не влияет на секрецию желудка.Однако на практике бускопан и глюкагон вызывают сравнимое вздутие желудка и двенадцатиперстной кишки и сопоставимое покрытие слизистой оболочки. Более фундаментальный вопрос заключается в том, улучшает ли индуцированная глюкагоном гипотония желудка и двенадцатиперстной кишки способность обнаруживать поражения в этих структурах. По крайней мере, одно исследование показало, что качество диагностики с глюкагоном и без него существенно не различается. 11 Многие радиологи в США обычно не используют гипотонические препараты при проведении исследований верхних отделов желудочно-кишечного тракта с двойным контрастированием.
По крайней мере, одно исследование показало, что качество диагностики с глюкагоном и без него существенно не различается. 11 Многие радиологи в США обычно не используют гипотонические препараты при проведении исследований верхних отделов желудочно-кишечного тракта с двойным контрастированием.
При энтероклизе барий закапывают до тех пор, пока не будет обнаружено поражение, не будет достигнуто место обструкции или пока не будет заполнена терминальная часть подвздошной кишки. Глюкагон полезен, если считается желательным замедлить прохождение бария через тонкий кишечник, например, при выявлении подозрительной области. Как правило, внутривенное введение 0,25 мг глюкагона вызывает адекватную гипотонию для неспешного изучения рассматриваемой области. В качестве альтернативы, вздутие тонкой кишки может быть достигнуто путем увеличения скорости инъекции бария, чтобы вызвать гипотонию.
Глюкагон оказывает расслабляющее действие на илеоцекальный клапан, поэтому барий может легче рефлюксировать в дистальный отдел тонкой кишки. Если ретроградная илеография выполняется из-за подозрения на заболевание в дистальном отделе подвздошной кишки, следует регулярно вводить глюкагон. Однако антихолинергические препараты мало влияют на илеоцекальный клапан.
Если ретроградная илеография выполняется из-за подозрения на заболевание в дистальном отделе подвздошной кишки, следует регулярно вводить глюкагон. Однако антихолинергические препараты мало влияют на илеоцекальный клапан.
Глюкагон может играть роль в радиологической терапии мекония илеуса и синдрома подвздошной пробки. 12
У некоторых пациентов пероральное пневмоколонное исследование позволяет проводить двойное контрастное исследование терминального отдела подвздошной и правой ободочной кишки.Барий вводится либо с помощью обычного последующего исследования тонкой кишки, либо с помощью метода энтероклиза, а затем воздух вводится в толстую кишку через наконечник клизмы. Поскольку глюкагон расслабляет илеоцекальный клапан, он позволяет воздуху более легко возвращаться в терминальный отдел подвздошной кишки для получения изображения этой области с двойным контрастом.
Гипотония толстой кишки может быть достигнута путем внутримышечной инъекции 2 мг глюкагона. Гипотония начинается в течение нескольких минут и длится около 15 минут. Гипотония также может быть достигнута с помощью 0.От 25 до 0,5 мг глюкагона внутривенно, хотя некоторым пациентам требуется до 1,0 мг; начало гипотонии при внутривенной инъекции почти мгновенно и длится примерно 10 минут. Как правило, из соображений стоимости используется меньшая внутривенная доза. Для младенцев и детей рекомендуется внутривенная доза от 0,8 до 1,25 мкг / кг. 13
Гипотония начинается в течение нескольких минут и длится около 15 минут. Гипотония также может быть достигнута с помощью 0.От 25 до 0,5 мг глюкагона внутривенно, хотя некоторым пациентам требуется до 1,0 мг; начало гипотонии при внутривенной инъекции почти мгновенно и длится примерно 10 минут. Как правило, из соображений стоимости используется меньшая внутривенная доза. Для младенцев и детей рекомендуется внутривенная доза от 0,8 до 1,25 мкг / кг. 13
Использование глюкагона для обследования с помощью бариевой клизмы значительно варьируется в радиологической практике. Глюкагон чаще применяется у госпитализированных, пожилых и больных пациентов.В некоторых практиках глюкагон обычно используется для клизм с барием с двойным контрастом, но более избирательно используется для клизм с барием с одним контрастом. В амбулаторных условиях многие радиологи используют глюкагон, когда у пациента наблюдается болезненный спазм, когда визуализированный спазм мешает диагностическим аспектам исследования или когда пациент не может удерживать барий.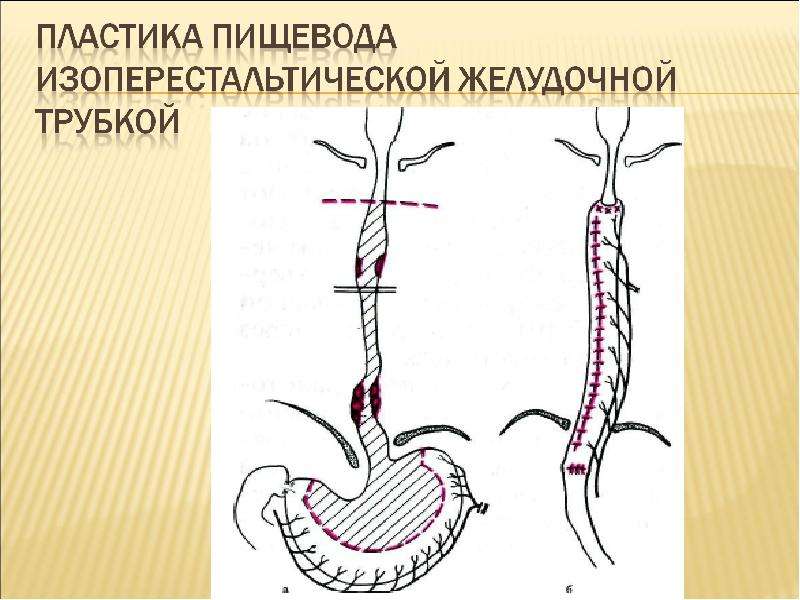 Глюкагон уменьшает как степень, так и тяжесть спазма толстой кишки во время бариевой клизмы, поэтому этим пациентам более комфортно во время обследования.
Глюкагон уменьшает как степень, так и тяжесть спазма толстой кишки во время бариевой клизмы, поэтому этим пациентам более комфортно во время обследования.
Несколько исследований оценили, увеличивает ли использование глюкагона точность бариевых клизм с двойным контрастированием. Одно проспективное двойное слепое перекрестное исследование, сравнивающее глюкагон и плацебо, показало, что как чувствительность, так и специфичность двойной контрастной клизмы с барием улучшились после глюкагона, но результаты не были статистически значимыми. 14, 15 Поэтому авторы рекомендовали использовать глюкагон только для пациентов, которые испытывают значительный дискомфорт во время обследования, спазм толстой кишки, трудности с удержанием клизмы или подозрение на колит или дивертикулит.Другие исследователи обнаружили, что глюкагон фактически ухудшает качество обследования, способствуя рефлюксу воздуха в тонкую кишку, 16 , но эти результаты были поставлены под сомнение. 17
17
Иногда спазм толстой кишки сохраняется, несмотря на внутривенное введение глюкагона. Мое эмпирическое наблюдение показало, что пациенты с длительным диабетом имеют более устойчивый к глюкагону спазм толстой кишки, чем пациенты, не страдающие диабетом, но причина такого снижения ответа у диабетиков неизвестна.Иногда повторное наполнение толстой кишки барием низкой плотности через несколько минут после неудачной бариевой клизмы с двойным контрастированием может привести к заметному уменьшению спазма, что позволяет завершить исследование. 18
Закупорка пищевода: симптомы и варианты лечения
Было ли у вас когда-нибудь ощущение, что что-то застревает в горле, что просто не сдвинется с места? Возможно, у вас возникла закупорка пищевода. Мы здесь, чтобы помочь вам понять симптомы и причины непроходимости пищевода, а также возможные методы лечения.
Каковы симптомы закупорки пищевода? Множество различных симптомов могут указывать на закупорку пищевода.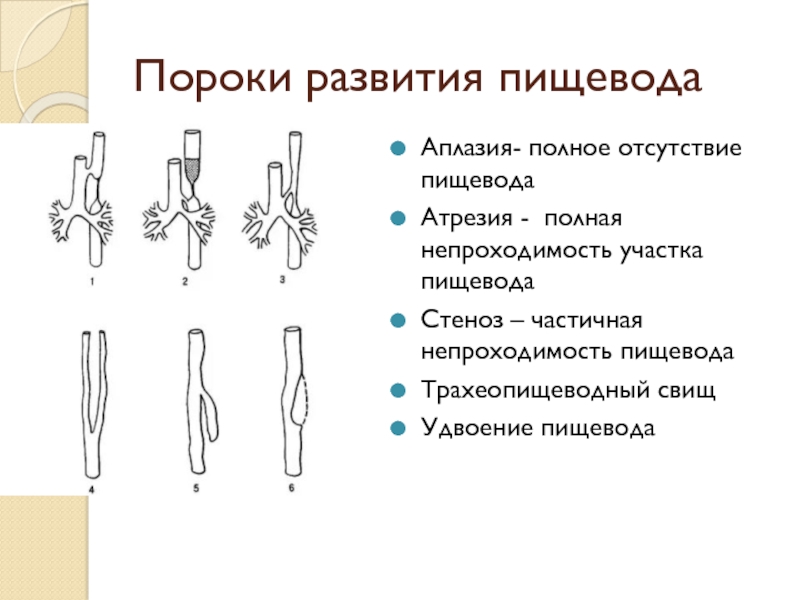 Если вы регулярно испытываете один или несколько из этих симптомов, поговорите со своим врачом о потенциальной причине:
Если вы регулярно испытываете один или несколько из этих симптомов, поговорите со своим врачом о потенциальной причине:
- Боль при глотании
- Боль в верхней части груди
- Охриплость
- Ощущение, будто еда застряла у вас в горле
- Кашель или удушье при глотании
- Необъяснимая потеря веса
- Рвота или срыгивание
- Частая изжога
Причины закупорки пищевода обширны.Ваш врач может назначить эндоскопию или проглотить барий, чтобы определить причину ваших симптомов. Возможные причины непроходимости пищевода:
- Посторонние предметы: Попадание постороннего предмета или кусочка пищи в горло может вызвать закупорку пищевода.
- GERD: Многократное воздействие желудочной кислоты на пищевод может вызвать образование рубцовой ткани, что приведет к уменьшению отверстия пищевода.
- Опухоли: В случае опухолей чаще всего причиной непроходимости пищевода являются опухоли от рака легких.
- Наследственные признаки: Некоторые состояния, такие как кольца пищевода и перепонки пищевода, могут вызывать частичную непроходимость.
Общее лечение закупорки пищевода будет зависеть от основной причины. В зависимости от тяжести закупорки может потребоваться модифицированная диета или способы питания. Какой бы курс лечения ни рекомендовал ваш врач, вы обязательно должны следовать его инструкциям.Это снизит вероятность развития дополнительных проблем, таких как пневмония.
Если вы испытываете постоянную боль и дискомфорт из-за закупорки пищевода, вам поможет доктор Крунал Патель из Lane Gastroenterology. Свяжитесь с нами сегодня по телефону 225-658-6780, чтобы записаться на прием.
Нарушения глотания / дисфагия | Отделение хирургии Колумбийского университета
Затрудненное глотание, также называемое дисфагией, может указывать на проблемы с горлом или пищеводом.Существует множество причин дисфагии, в том числе следующие:
Диффузный спазм пищевода (DES)
При диффузном спазме пищевода (DES) аномальные спазмы пищевода препятствуют попаданию проглоченной пищи в желудок.
Щелкунчик Пищевод
В пищеводе щелкунчика мышцы пищевода сокращаются слишком сильно. Состояние часто связано с ГЭРБ.
Склеродермия
Хроническое заболевание соединительной ткани, склеродермия, может вызывать уплотнение или утолщение кожи, кровеносных сосудов и повреждение внутренних органов, а также может повреждать и уменьшать мышечные слои пищевода, подавляя способность пищевода должным образом опорожняться, что также вызывает желудочно-пищеводный рефлюксная болезнь (ГЭРБ).
Причины
Причины дисфагии могут быть разными, но в целом делятся на две категории:
Мышцы и нервы пищевода не работают должным образом, или в пищеводе может быть закупорка.
Нарушение функции пищевода может быть вызвано следующими причинами:
- Инсульт или травма позвоночника
- Расстройства нервной системы, такие как рассеянный склероз, множественная дистрофия или болезнь Паркинсона
- Воспалительные нарушения иммунной системы
- Спазмы пищевода (DES)
- Склеродермия
Закупорка пищевода может быть вызвана:
- Язвы / рубцы в пищеводе, связанные с ГЭРБ
- Воспаление пищевода (эзофагит), которое может иметь различные причины, такие как ГЭРБ, аллергическая реакция или непроходимость таблетками или пищей
- Дивертикулы
- Опухоли пищевода
- Образования вне пищевода, сужающие пищевод
Признаки и симптомы
Симптомы DES включают боль в груди, которая может усиливаться во время еды или при употреблении горячей пищи или жидкости.Пациенты также испытывают затруднения при глотании, испытывают изжогу и могут отрыгивать пищу. Боль в груди, сопровождающую DES, может быть ошибочно принята за болезнь сердца.
Симптомы пищевода щелкунчика включают боль в груди, затрудненное глотание и изжогу.
Если пищевод поражен склеродермией, симптомы включают затрудненное глотание, ГЭРБ, боль в груди и кислый привкус во рту.
Диагностика
Для диагностики DES можно использовать несколько различных методов.К ним относятся проглатывание бария, эндоскопия и манометрия.
Пищевод Щелкунчик диагностируется с помощью манометрии или эзофагоскопии / эндоскопии.
В дополнение к физическому обследованию, методы диагностики дисфагии, вызванной склеродермией, включают эзофагоскопию, проглатывание бария и манометрию пищевода.
Процедуры
У некоторых пациентов DES можно эффективно лечить с помощью лекарств, расслабляющих мышцы пищевода. Операция по поводу DES включает рассечение мышц нижней части пищевода.Обычно это делается лапароскопически, через разрез груди или живота.
Если пищевод щелкунчика связан с ГЭРБ, лечение симптомов рефлюкса часто оказывается эффективным. В других случаях иногда могут быть эффективными лекарства, расслабляющие мышцы пищевода и желудка.
Симптомы склеродермии можно контролировать с помощью лекарств, а хирургическое вмешательство является крайней мерой для пациентов, которые не реагируют на лекарства. Хирургия включает в себя фундопликацию для укрепления связи между пищеводом и желудком, иногда это может стать вариантом, если лекарства не справляются с симптомами склеродермии.
Следующие шаги
Если вам нужна помощь при заболевании пищевода, мы готовы помочь вам. Позвоните нам сейчас по телефону (212) 305-1909 или заполните нашу онлайн-форму, чтобы начать работу сегодня.
Связанные темы
Расширение пищевода — Гастроэнтерология Джексона Сигельбаума
Пищевод представляет собой длинную узкую пищевую трубку (пищевод), по которой пища и жидкость переносятся изо рта в желудок. Он может быть заблокирован или поврежден различными способами. Расширение пищевода — это метод, используемый для растяжения или открытия заблокированной части пищевода.
Причины закупорки пищевода
Есть несколько причин закупорки или стриктуры пищевода. Все они могут затруднить глотание пищи и / или жидкости. Первая задача врача — найти причину стриктуры или сужения. Ответ обычно может быть получен из истории болезни, медицинского осмотра, рентгена и эндоскопии, которые представляют собой визуальный осмотр пищевода с использованием гибкой оптоволоконной трубки.
Кислотно-пептическая стриктура — это очень распространенное заболевание.Желудок вырабатывает кислоту, которая, в свою очередь, может забросить в пищевод. Это событие обычно усугубляется наличием грыжи пищеводного отверстия диафрагмы. Со временем кислотный и пептический желудочный сок повреждают пищевод, вызывая воспаление, а затем рубцевание. Затем фиброзный рубец сжимается и сужает отверстие пищевода.
Кольцо Шацки — Это действительно то же самое, узкое кольцо доброкачественной фиброзной ткани, сужающее нижнюю часть пищевода. Врачи до сих пор не знают, как это развивается.
Ахалазия — это необычное заболевание, которое очень интересно врачам. Проблема — стойкий и выраженный спазм нижней мышцы пищевода. Этот спазм просто не открывается, чтобы пропустить пищу и жидкость. Результатом является стойкая закупорка с последующим медленным просачиванием содержимого пищевода в желудок.
Проглатывание едких веществ — Дети особенно склонны глотать жидкий щелок и другие вещества, которые могут сильно обжечь пищевод и вызвать его сужение.
Опухоли — Различные формы опухолей, доброкачественные и злокачественные, могут блокировать пищевод. Очевидно, что это состояние очень важно своевременно диагностировать и лечить.
Наследственность — Пищевод может быть частично или полностью заблокирован при рождении.
Методы расширения пищевода
В большинстве случаев проблема связана с механическим препятствием, которое действует как плотина на ручье. Поэтому лечение должно быть механическим. Плотину надо сломать. После постановки диагноза врач определяет лучший метод лечения.У врача есть множество доступных методик. Каждый имеет свои преимущества и подходит в определенных случаях. Врач всегда обсуждает эти варианты с пациентом.
Простые расширители (Бужи) — это серия гибких расширителей увеличивающейся толщины. Один или несколько из них передаются по пищеводу за раз. Буж — самый простой и быстрый способ открыть пищевод.
Guided Wire Bougie -> В некоторых случаях врач выполняет эндоскопию и помещает гибкий провод через стриктуру.Эндоскоп удаляют, а проволоку оставляют на месте. Расширитель с сквозным отверстием от конца до конца проводится по пищеводу и поперек стриктуры. Один или несколько из этих расширителей проходят по проволоке. По окончании экзамена проволока удаляется. Этот вид лечения можно проводить в рентгенологическом отделении под рентгеноскопией.
Баллонные расширители — Гибкая эндоскопия позволяет врачу непосредственно просматривать стриктуру. Спущенные баллоны вводятся через эндоскоп и поперек стриктуры.При надувании они принимают форму колбасы, растягиваются и разрывают стриктуру.
Расширители ахалазии — Ахалазия — это особая ситуация, при которой требуется расширитель баллонного типа большего размера. Процедура часто проводится под рентгеновским контролем. В этой ситуации спастические мышечные волокна в нижней части пищевода растягиваются и ломаются, что, в свою очередь, способствует более легкому прохождению пищи и жидкости в желудок.
Процедура
Как уже упоминалось, врачу доступно несколько методов расширения.Простое расширение бужей может быть выполнено в офисе в сидячем положении и с использованием только анестезирующего спрея для горла. Если одновременно выполняется эндоскопия, она будет проводиться в отделении эндоскопии, как правило, под седативными препаратами. Если требуется рентгеновское оборудование для рентгеноскопии, процедура проводится в рентгеновском аппарате. Простое расширение бужей может занять всего несколько минут. Другие техники требуют от 20 до 30 минут. Обычно выздоровление происходит быстро, и вскоре пациент может начать есть и пить, чтобы проверить эффективность лечения.
Осложнения
Расширение пищевода обычно выполняется эффективно и без проблем. Однако могут возникнуть некоторые осложнения. Почти всегда в месте лечения возникает небольшое кровотечение. Иногда он может быть чрезмерным, требуя обследования и лечения. Необычное, но известное осложнение — перфорация пищевода. Стенка пищевода тонкая и, несмотря на все усилия врача, может порваться. Для устранения этой проблемы может потребоваться операция.
Альтернативные методы лечения
Альтернативные варианты лечения — бездействие или серьезная операция на груди. Последнее рекомендуется только в том случае, если дилатация неэффективна.
Сводка
Сужение или стриктура пищевода — очень распространенная проблема. Врач почти всегда может выявить конкретную причину стриктуры. Врач может предложить множество вариантов лечения. Осложнения случаются редко, и в большинстве случаев удовлетворительный результат наступает при полном исчезновении или улучшении проблемы глотания.
Пищевод Барретта | MUSC Health
Что такое пищевод Барретта?
Пищевод переносит пищу и жидкости изо рта в желудок.Мышечные слои пищевода — полая трубка, по которой пища и жидкости изо рта в желудок — обычно сжимаются вместе как на верхнем, так и на нижнем концах мышцами, называемыми сфинктерами. Когда человек глотает, сфинктеры расслабляются, позволяя еде или напиткам проходить изо рта в желудок.Затем мышцы быстро закрываются, чтобы еда или питье не просачивались из желудка обратно в пищевод и рот.
У некоторых людей обратное воздействие кислот вызывает раздражение или изъязвление пищевода. В результате пищевод пытается восстановить себя от воспаления или изъязвления, восстанавливая исходную клеточную оболочку. У 12% пациентов эта заменяющая оболочка будет не той, что была в пищеводе, а скорее похожа на слизистую оболочку желудка.
Образование новой оболочки, похожей на желудок, известно как пищевод Барретта.Пищевод Барретта развивается у мужчин от 1,6 до 6,8 процента людей в два раза чаще, чем у женщин, а у мужчин европеоидной расы он поражается чаще, чем у мужчин других рас. Пищевод Барретта у детей встречается редко.
Кроме того, люди с пищеводом Барретта имеют повышенный риск развития редкого типа рака, называемого аденокарциномой пищевода.
Каковы симптомы пищевода Барретта?
- повторяющаяся изжога
- Боль в груди, верхней части живота и спине
- Проблемы с глотанием пищи
Что вызывает пищевод Барретта?
ГЭРБ возникает, когда кислота из желудка попадает в пищевод.Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) известна большинству людей как изжога. ГЭРБ возникает, когда кислота из желудка попадает в пищевод. В какой-то момент жизни часто возникает изжога. Обычно это состояние исправляется изменением диеты, отказом от продуктов с высоким содержанием жиров и незначительными изменениями образа жизни.
У некоторых пациентов изжога не проходит, и со временем кислоты в желудке повреждают клетки пищевода до такой степени, что они не могут восстановиться сами… и это может привести к пищеводу Барретта. От 5 до 10 процентов людей с ГЭРБ в конечном итоге развивают это состояние.
Каковы факторы риска развития пищевода Барретта?
- ожирение (особенно у мужчин с большим количеством жира на животе)
- курение
- употребление богатой пищи с высоким содержанием жира (который заставляет желудок вырабатывать много кислоты для расщепления пищи)
- возможная генетическая предрасположенность
Как диагностируется пищевод Барретта?
Пищевод Барретта диагностирован с помощью эндоскопии верхних отделов ЖКТ и биопсии.Эндоскопия верхних отделов желудочно-кишечного тракта включает использование эндоскопа — небольшой гибкой трубки с лампой — для исследования верхних отделов желудочно-кишечного тракта. Тест проводится в больнице или поликлинике гастроэнтерологом, врачом, специализирующимся на заболеваниях органов пищеварения.
Эндоскоп осторожно вводят по пищеводу в желудок и двенадцатиперстную кишку. Маленькая камера, установленная на эндоскопе, передает видеоизображение на монитор, позволяя внимательно изучить слизистую оболочку кишечника. Человек может получить жидкий анестетик, которым полощут горло или распыляют на заднюю часть горла.Иглу для внутривенного введения вводят в вену на руке, если проводится общая анестезия. Тест может показать изменения в слизистой оболочке пищевода.
Пищевод Барретта сложно диагностировать, потому что поражены не все ткани пищевода. И даже несмотря на то, что гастроэнтеролог возьмет образцы биопсии (с помощью эндоскопа) из нескольких участков слизистой оболочки пищевода, часть пищевода с клетками, показывающими это заболевание, все же может быть пропущена. При просмотре через эндоскоп ткань Барретта не всегда выглядит иначе, чем нормальная ткань, поэтому разницу часто можно увидеть только в микроскоп.
Патолог, врач, специализирующийся на диагностике заболеваний, исследует ткань в лаборатории с помощью микроскопа, чтобы определить, присутствуют ли клетки пищевода Барретта. Результаты теста могут потребовать дальнейшего подтверждения у специализированного патологоанатома, имеющего опыт диагностики этого состояния.
Исследователи работают над улучшенными методами диагностики пищевода Барретта.
Каков риск рака пищевода Барретта?
Риск аденокарциномы пищевода — рака пищевода — у людей с пищеводом Барретта составляет около 0.5 процентов в год. Обычно до того, как развивается аденокарцинома пищевода, в ткани Барретта появляются предраковые клетки. Это состояние называется дисплазией и классифицируется как слабая или высокая степень.
Пищевод Барретта может присутствовать в течение многих лет, прежде чем даже разовьется рак. Периодическая эндоскопия верхних отделов ЖКТ с биопсией часто используется для наблюдения за людьми с пищеводом Барретта и выявления признаков развития рака. В большинстве случаев людям с дисплазией высокой степени рекомендуется более частое проведение эндоскопии по сравнению с дисплазией низкой степени или без нее.
H. pylori и пищевод Барретта
Инфекция H. pylori (или Helicobacter pylori) может снизить риск развития пищевода Барретта. H. pylori — это спиралевидная бактерия, обнаруживаемая в желудке, которая повреждает желудок и ткани двенадцатиперстной кишки (первая часть тонкой кишки). Механизм, с помощью которого H. pylori обеспечивает защиту от пищевода Барретта, неясен. Некоторые исследователи полагают, что бактерии действительно могут сделать содержимое желудка менее опасным для пищевода при наличии ГЭРБ.
Другие факторы, которые могут снизить риск развития пищевода Барретта, включают частое употребление аспирина (или других нестероидных противовоспалительных препаратов) и высокое потребление фруктов, овощей и витаминов.
Лечение пищевода Барретта
Медицинский работник обсудит варианты лечения пищевода Барретта в зависимости от общего состояния здоровья человека, наличия дисплазии и, если да, серьезности дисплазии. Варианты лечения включают
- лекарства
- диета и питание
- эндоскопическая абляционная терапия
- эндоскопическая резекция слизистой оболочки
- криоабляция
- хирургия
Лекарство
Людей с пищеводом Барретта, страдающих ГЭРБ, обычно лечат препаратами, подавляющими кислотность, которые называются ингибиторами протонной помпы.Эти лекарства используются для предотвращения дальнейшего повреждения пищевода и, в некоторых случаях, для лечения существующих повреждений.
Людям с симптомами ГЭРБ, которые не реагируют на лекарства, можно рассмотреть возможность антирефлюксной хирургии. Однако не было доказано, что лекарства и / или хирургическое вмешательство при ГЭРБ и пищеводе Барретта снижают риск дисплазии или аденокарциномы пищевода.
Диета и питание
Люди могут вносить изменения в рацион, чтобы снизить риск развития пищевода Барретта.Большое количество фруктов, овощей и витаминов может помочь предотвратить болезнь. Кроме того, для людей с избыточным весом потеря веса может снизить риск. Люди должны поговорить со своим врачом об изменениях в питании, которые могут помочь предотвратить пищевод Барретта.
Эндоскопическая абляционная терапия
При эндоскопической абляционной терапии используются различные методы разрушения диспластических клеток пищевода. Затем организм должен начать вырабатывать нормальные клетки пищевода. Эти процедуры выполняет радиолог, врач, специализирующийся на медицинской визуализации.Используются местная анестезия и седативные средства. Чаще всего используются процедуры фотодинамической терапии и радиочастотной абляции.
Фотодинамическая терапия
Фотодинамическая терапия использует активируемое светом химическое вещество под названием порфимер, эндоскоп и лазер для уничтожения предраковых клеток пищевода. Когда порфимер подвергается воздействию лазерного света, он производит форму кислорода, которая убивает близлежащие клетки. Порфимер вводится в вену, и человек возвращается через 24–72 часа, чтобы завершить процедуру.Лазерный свет проходит через эндоскоп и активирует порфимер, разрушающий ткань Барретта в пищеводе.
Радиочастотная абляция
Радиочастотная абляция использует радиоволны для уничтожения предраковых и раковых клеток. Электрод, установленный на баллоне или эндоскопе, передает тепловую энергию тканям Барретта. Осложнения включают боль в груди, порезы в слизистой оболочке пищевода и стриктуры (сужение пищевода). Клинические испытания показали меньшую частоту побочных эффектов при радиочастотной абляции по сравнению с фотодинамической терапией.
Эндоскопическая резекция слизистой оболочки (EMR)
Эндоскопическая резекция слизистой оболочки включает подъем слизистой оболочки Барретта и инъекцию под ней раствора или отсасывание слизистой оболочки с последующим ее отсечением. Затем подкладка удаляется с помощью эндоскопа. Так же, как и при эндоскопической абляционной терапии, эта процедура выполняется радиологом с использованием местной анестезии и седативных средств. Если для лечения рака используется эндоскопическая резекция слизистой оболочки, сначала проводится эндоскопическое ультразвуковое исследование, чтобы убедиться, что рак затрагивает только верхний слой клеток пищевода.Ультразвук использует устройство, называемое преобразователем, которое безопасно и безболезненно отражает звуковые волны от органов, чтобы создать изображение их структуры.
Криоабляция
Криоабляция для лечения пищевода Барретта включает замораживание области, в которой был подтвержден синдром Барретта. Это относительно новый метод, который очень многообещающий.
Хирургия
Хирургия пищевода Барретта — альтернатива; однако многие поставщики медицинских услуг предпочитают эндоскопическую терапию из-за меньшего количества осложнений после процедуры.
Эзофагэктомия — это хирургическое удаление пораженных участков пищевода. После удаления пищевод перестраивается из части желудка или толстой кишки. Процедура проводится хирургом в больнице под общим наркозом. После операции пациент остается в больнице 7–14 дней для выздоровления. Хирургия может не подходить для людей с пищеводом Барретта, у которых есть другие проблемы со здоровьем. Для этих людей будет рассмотрен вопрос о менее инвазивном эндоскопическом лечении или продолжении интенсивного наблюдения.
Большая часть информации на этой странице была получена из Национального центра обмена информацией по заболеваниям пищеварительной системы (NDDIC).
