Страница не найдена |
Страница не найдена |404. Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
2930
12
12
1
3031
12
15161718192021
25262728293031
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Метки
Настройки
для слабовидящих
Причины высокого пульса при нормальном давлении | Здоровье вашего организма
Многие люди, имея нормальное артериальное давление, не обращают внимания на повышение своего пульса. Но если его значения устойчиво завышены, то это может быть причиной не физического или эмоционального напряжения, а заболевания.
Но если его значения устойчиво завышены, то это может быть причиной не физического или эмоционального напряжения, а заболевания.
Что представляет собой пульс
Медики относят частоту пульса к наиболее показательной диагностической составляющей здоровья.
С помощью пульса можно проследить процессы функционирования сердечной мышцы, при её расслаблении и сокращении, то есть когда кровь продвигается по сосудам.
Хороший специалист, прощупываниями определённых точек на руке человека, может выявить по изменениям частоты сердечных сокращений (или ЧСС), нарушения в работе определённых внутренних органов.
Какой пульс считается нормальным
Прежде всего, необходимо обратить внимание на правильное измерение частоты пульса. Его нужно измерять только на руке, а не на шее, несмотря на то, что он там легче прощупывается. Нажатие на крупные шейные сосуды может изменить сердечные ритмы, и показания будут неверными.
Идеально проводить измерение на запястье руки в области большого пальца, так как именно там проходит лучевая артерия.
У здоровых людей пульс зависит от их активности, поэтому нормальные его значения колеблются в пределах от шестидесяти до девяноста ударов в минуту. У женщин наблюдается более частое сердцебиение (на 5-7 ударов). Это объясняется немного большим размером мужского сердца, вследствие чего для продвижения крови по сосудам требуется меньшее количество его сокращений.
Специалисты, при обследовании людей в состоянии покоя, приводят следующие усреднённые значения пульса.
Мужчины в возрасте от 20 до 40 лет: 60-75 ударов в минуту, а в возрасте от 40 до шестидесяти и дальше: 70-85 ударов в минуту.
Женщины в такие же возрастные периоды имеют показания: 65-80 ударов в минуту и 75-90 – соответственно.
Что представляет собой тахикардия
У некоторых людей частота сердечных сокращений (ЧСС) в обычном состоянии может отличаться от принятых норм.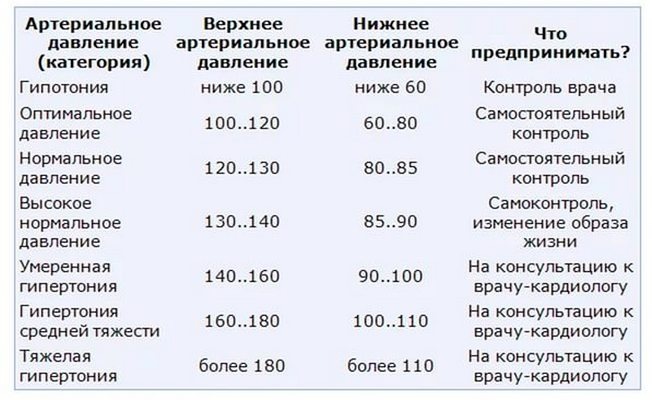 Но если человек при этом не чувствует дискомфорта со здоровьем, то есть отсутствуют негативные симптомы, — то медики не считают это патологией.
Но если человек при этом не чувствует дискомфорта со здоровьем, то есть отсутствуют негативные симптомы, — то медики не считают это патологией.
Однако, постоянный учащённый пульс до 100 и больше ударов в минуту, даже без видимых на то причин, сигнализирует о наличии тахикардии. При ней сердце не может перекачивать необходимое количество крови, и это может привести к нарушениям в работе всего организма.
Случаи, когда пульс достигает значений до 200 ударов в минуту (в спокойном состоянии), чреваты для человека появлением одышки, головокружения и даже обмороков.
Причины возникновения тахикардии:
- — курение;
- — злоупотребление кофеином;
- — регулярные стрессы;
- — обезвоживание организма;
- — инфекционные болезни;
- — заболевания крови;
- — патологии щитовидной железы и почек;
- — нарушения нервной системы (вегетососудистая дистония).

Иногда причин может быть несколько, которые обусловлены сочетанием разных факторов. Поэтому лучше пройти комплексное медицинское обследование, а врач, опираясь на анализы (крови и внутренних органов), а также на УЗИ сердца (или рентгеновские показания) поможет обнаружить проблему, и предложит пути её устранения.
Профилактические меры
Не следует забывать, что сердечную мышцу, как и все другие, укрепляют физические упражнения (если нет противопоказаний). Чем лучше она развита, тем эффективнее прокачивается кровь по организму, с меньшим количеством её сокращений.
Кроме этого, специалисты дают ряд общих рекомендаций для нормализации частоты пульса.
- Отказ от вредных привычек, и здоровое питание;
- Полноценный ночной сон, при устранении звуковых и световых раздражителей;
- Обрызгивание лица холодной водой (стимулируется эффект погружения), что замедляет метаболические процессы.

- Выполнять упражнения по глубокому дыханию. На 6-8 секунд делается вдох, который задерживается на пять секунд, а затем – медленный выдох. Это помогает уменьшить сердечные ритмы.
Рецепты народной медицины
— Настой из шиповника: ягоды залить кипятком, и настоять несколько часов.
— Цветы боярышника: одна столовая ложка сухих цветков заливается стаканом кипятка, настаивать двадцать минут.
— Валериана и мята: измельчённый сухой корень валерианы (столовую ложку) смешать с мятой, и залить кипятком (200-250мл) на полчаса.
— Ромашковый чай с валерианой обладает успокоительным эффектом. В равных количествах смешиваются цветки ромашки и корень валерианы, заливается кипятком, настаивается в течение часа, а затем можно употреблять на протяжении двух – трёх недель.
Это важно!
Лекарственные препараты, которые направлены на снижение частоты сердцебиений, назначаются врачом, и только в тех случаях, когда имеющиеся нарушения несут угрозу для здоровья и жизни.
Принимать фармакологические средства самостоятельно без предписаний медиков – нельзя!
что делать и чем сбить
Нормальное давление у каждого человека может быть разным. Однако в некоторых ситуациях могут происходить его нехарактерные скачки без видимых на то причин. Это может быть связано с самыми разнообразными факторами. Рассмотрим их подробнее.
Почему учащается пульс
Если сердцебиение превышает нужный ритм, то это может напугать каждого человека. Поэтому многих интересует, если высокий пульс при нормальном давлении, что делать в такой ситуации? Сначала необходимо разобраться в факторах, которые могли на это повлиять. Чаще всего такое происходит из-за сильных физических нагрузок, частых стрессовых ситуаций или если человек начал испытывать много позитивных или негативных эмоций.
Кроме этого, учащенное биение сердечной мышцы может быть признаком незначительного инфекционного недуга, невроза, проблем с щитовидной железой или даже анемии.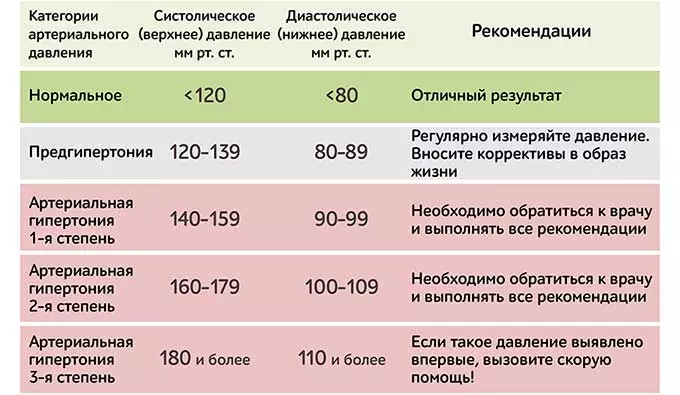 Также специалисты иногда фиксируют и более редкие взаимосвязи.
Также специалисты иногда фиксируют и более редкие взаимосвязи.
Чтобы разобраться в особенностях появления высокого пульса при нормальном давлении, что делать и как быть в данной ситуации, рассмотрим подробнее основные факторы, влияющие на подобное состояние.
Физическая активность
Как правило, после повышенных нагрузок на организм, сердце восстанавливает свою нормальную работу сразу после того, как только человек успокоится. Если же частота пульса не снижается на протяжении долгого периода, то, возможно, упражнения и физические нагрузки не рассчитаны для организма.
Для сравнения, даже 25 приседаний могут спровоцировать подобные симптомы. Поэтому, если пульс не приходит в норму спустя 2 минуты после окончания краткосрочной тренировки, от физических нагрузок стоит и вовсе отказаться.
Однако, если человек не занимается спортом, но при этом у него высокий пульс при нормальном давлении, что делать в этом случае? Тогда нужно рассмотреть другие варианты.
Стресс
Когда человек испытывает кратковременное эмоциональное потрясение или сильную радость, то подобные явления соизмеримы с физическими нагрузками. Соответственно, после такой стрессовой ситуации пульс приходит в норму не сразу.
Соответственно, после такой стрессовой ситуации пульс приходит в норму не сразу.
Особенно опасно, если стрессы постоянно присутствуют в жизни человека. В этом случае может развиться устойчивая тахикардия, а пульс будет составлять более 100 ударов в минуту на протяжении долгих периодов времени.
Поэтому, если у человека высокий пульс при нормальном давлении, что делать в этой ситуации — очевидно. Если переживания связаны с работой, то нужно сменить сферу деятельности на более спокойную. Иногда причиной стрессов становится напряженная обстановка в семье. В этом случае рекомендуется съездить на отдых.
Заболевания
Если человек страдает от высокого пульса при нормальном давлении, что делать в этой ситуации понятно далеко не каждому. Поэтому стоит пройти полную диагностическую проверку. Дело в том, что очень часто появление подобной проблемы может быть связано с возникновением воспалительных процессов. Когда в организме есть инфекция, сердце начинает перегружаться, из-за чего оно сокращается быстрее.
Причиной повышенного пульса может быть даже кариес. Также стоит провериться на наличие тонзиллита, фарингита, панкреатита, холецистита и других недугов.
Щитовидная железа
Проблемы с «щитовидкой» также могут быть причиной учащенного сердцебиения. Поэтому обратиться к эндокринологу рекомендуется при возникновении:
- болей в животе;
- тошноты;
- диареи или запора;
- потливости;
- раздражительности или повышенной слабости.
Также симптомами нарушения функций щитовидной железы могут быть проблемы с менструальным циклом.
Пониженный гемоглобин
В этом случае сердце также вынуждено сокращаться намного активнее. Если произошла сильная кровопотеря или у человека резко упал гемоглобин, то его пульс заметно участится. С такой проблемой можно довольно быстро справиться.
Если у человека высокий пульс при нормальном давлении, что делать в домашних условиях? Для этого достаточно начать есть больше печени (лучше выбирать свиную или говяжью), гречи, курицы, бобовых, орехов и сухофруктов. Также повысить гемоглобин можно при помощи шпината и яблок.
Также повысить гемоглобин можно при помощи шпината и яблок.
Остеохондроз
На фоне данного заболевания очень часто учащается пульс. Особенно часто это происходит, если произошло поражение шейного или грудного отдела. Поэтому, при возникновении болей в шее или грудной клетке, чувстве скованности тела и частых головных болей стоит обратить свое внимание на возможное наличие остеохондроза.
В этом случае рекомендуется обратиться к вертебрологу.
Высокий пульс при нормальном давлении: что делать, какие таблетки принять
Для снижения участившегося сердцебиения обычно применяют следующие препараты:
- «Фалипамин». Данный препарат помогает довольно быстро понижать пульс. Однако стоит учитывать, что это средство не оказывает влияние на уровень артериального давления человека.
- «Ново-Пассит» и «Валериана». Данные успокаивающие средства оказывают действие не только на нервную систему, но и на скорость биения сердца, замедляя его.
- «Каптоприл».
 Этот препарат рекомендуется тем, кто страдает от повышенного пульса в случае высокого артериального давления. Однако в некоторых случаях принимать лекарство можно и при нормальных показателях.
Этот препарат рекомендуется тем, кто страдает от повышенного пульса в случае высокого артериального давления. Однако в некоторых случаях принимать лекарство можно и при нормальных показателях.
Рассматривая тему высокого пульса при нормальном давлении, что делать, какие таблетки пить и т. д., стоит учитывать один важный нюанс. Принимать любые таблетки, не зная при этом, что именно привело к подобной симптоматике, очень опасно. Лекарственные препараты рекомендуется начинать принимать только после диагностики и консультации со специалистами.
Высокий пульс при нормальном давлении: что делать до приезда врача
Если решить проблему нужно быстро, то в экстренной ситуации нужно:
- Закрыть глаза и аккуратно надавить пальцами на свои глазные яблоки. Обычно после этого сердцебиение нормализуется через 30 секунд.
- Сделать глубокий вдох и закрыть руками нос и рот. После этого необходимо постараться выдохнуть. Подобная манипуляция стимулирует блуждающий нерв и сердцебиение довольно быстро замедляется.

- Лечь на ровную поверхность лицом вниз на полчаса.
Если частота пульса сильно превышает допустимое количество ударов, то не стоит рисковать, лучше всего как можно быстрее вызвать карету скорой помощи. До того как врачи приедут, нужно постараться вызвать рвоту. Также рекомендуется помассировать веки в области переносицы.
Кроме этого, зная причины высокого пульса при нормальном давлении и что делать, стоит придерживаться нескольких полезных рекомендаций:
- Если неприятные последствия вызваны стрессом, то рекомендуется начать делать дыхательные упражнения. Такая гимнастика полезна в повседневной жизни. Также она позволяет успокоить нервы и выйти из стрессовой ситуации. Глубокие вдохи выдохи насыщают сердце большим количеством кислорода, потому оно начинает работать более стабильно.
- Если сердце начинает биться чаще после переедания, то в этом случае рекомендуется периодически делать разгрузочные дни.
- Независимо от уровня давления стоит занять горизонтальную позицию.
 При этом не стоит двигаться. Нужно максимально расслабиться.
При этом не стоит двигаться. Нужно максимально расслабиться.
Также стоит задуматься о том, как повысить иммунитет.
Не стоит относиться к данной проблеме халатно, так как слишком частый пульс является довольно тревожным признаком. Если у человека развивается тахикардия, то это может привести к внезапному аритмическому шоку или острому нарушению циркуляции в мозге. В том случае можно не только потерять сознание, но и получить более серьезные проблемы.
Кроме этого, нередко тахикардия вызывает сердечную астму. На ее фоне может развиться острая форма желудочной недостаточности. Поэтому самостоятельно понижать пульс нужно очень осторожно. Лучше как можно быстрее посетить специалиста.
Домашние рецепты
Многих интересует: что делать при высоком пульсе при нормальном давлении? Народные средства могут помочь в этой ситуации. Среди наиболее действенных рецептов стоит выделить следующие:
- Необходимо опустить 1 ложку сухого пустырника в кружку с кипятком на 1 час.
 После этого в отвар добавить немного меда и несколько капель перечной мяты. Пить жидкость нужно на протяжении 1 месяца. Дольше принимать домашнее лекарство не рекомендуется.
После этого в отвар добавить немного меда и несколько капель перечной мяты. Пить жидкость нужно на протяжении 1 месяца. Дольше принимать домашнее лекарство не рекомендуется. - Смешать траву мелиссы, валерианы, хмеля и семян укропа. Каждый ингредиент необходимо использовать в количестве 1 чайной ложки. Полученная смесь заливается кипятком на 30 минут. После этого отвар следует принимать до еды на протяжении двух недель.
- Смешать по одной чайной ложке пустырника и календулы. Полученную смесь залить стаканом только что закипевшей воды. Состав настаивается 3 часа. Потом смесь достаточно процедить и пить каждый раз после обеда на протяжении 3 недель.
- Залить 2 ложки шиповника целым стаканом воды и кипятить порядка 10-15 минут. После этого остудить жидкость, процедить и пить каждый день по 300 мл. Также данное средство помогает при гипертонических приступах.
Если высокий пульс при нормальном давлении у пожилых, что делать лучше не гадать. В преклонном возрасте любые эксперименты с домашним лечением могут привести к самым нерадостным последствиям.
В любом случае, при возникновении проблем с сердцебиением нужно обратиться за своевременной помощью к специалистам.
Легочная гипертензия — Причины — NHS
Легочная гипертензия вызывается изменениями в легочных артериях, кровеносных сосудах, по которым кровь от сердца к легким.
Существует 5 основных типов легочной гипертензии.
Легочная артериальная гипертензия
Легочная артериальная гипертензия (ЛАГ) вызывается изменениями в более мелких ветвях легочных артерий.
Стенки артерий становятся толстыми и жесткими, сужая пространство для прохождения крови и повышая кровяное давление.
ЛАГ может быть связана с другими состояниями, в том числе:
- заболеваниями соединительной ткани — такими как склеродермия, состояние, вызывающее утолщение участков кожи и проблемы с кровеносными сосудами
- врожденные проблемы с сердцем — например, отверстие в сердце
- портальная гипертензия — аномально высокое кровяное давление в печени, вызывающее набухание вен
- ВИЧ
- некоторые лекарства или лекарства
- расстройство щитовидной железы
- серповидно-клеточная анемия и родственные состояния
- нарушения накопления гликогена — гликоген — это углевод, который производит кратковременную энергию
- легочная веноокклюзионная болезнь — редкое состояние, вызывающее высокое кровяное давление в легких
- легочный капилляр гемангиоматоз — еще одно редкое заболевание крошечные кровеносные сосуды (капилляры) разрастаются в легких, вызывая закупорку.

У небольшого числа людей развивается ЛАГ без каких-либо других заболеваний.Это называется идиопатической ЛАГ. В очень редких случаях ЛАГ может передаваться по наследству.
Стойкая легочная гипертензия новорожденного
В редких случаях у новорожденных может быть высокое давление внутри кровеносных сосудов, что означает, что их сердце не может перекачивать достаточно насыщенной кислородом крови по всему телу. Это явление известно как стойкая легочная гипертензия новорожденного (ПРГН).
Лечение в отделении интенсивной терапии может потребоваться, если простые меры, такие как согревание ребенка и введение кислорода, не повышают уровень кислорода до нормального.
На сайте детской больницы Грейт-Ормонд-стрит есть дополнительная информация о стойкой легочной гипертензии у новорожденных.
Легочная гипертензия, связанная с болезнью левого сердца
Если есть проблемы с левой стороной сердца, правой стороне приходится больше работать, чтобы перекачивать кровь через легкие.
Считается, что проблемы с левым отделом сердца являются одной из наиболее частых причин легочной гипертензии.К ним относятся проблемы митрального клапана, проблемы левого желудочка и состояния аортального клапана.
Легочная гипертензия, связанная с заболеванием легких или недостатком кислорода
Легочная гипертензия также иногда связана с заболеваниями легких или недостатком кислорода (гипоксия), в том числе:
- хроническая обструктивная болезнь легких (ХОБЛ) — ряд заболеваний легких которые влияют на дыхание
- интерстициальное заболевание легких — группа заболеваний легких, вызывающих рубцевание легочной ткани, что затрудняет поступление достаточного количества кислорода в ваше тело
- состояния, влияющие на дыхание во время глубокого сна — например, обструктивное апноэ во сне
Низкий уровень кислорода в крови приводит к сужению легочных артерий. Это сжимает кровь в меньшее пространство, что увеличивает кровяное давление, вызывая легочную гипертензию.
Это сжимает кровь в меньшее пространство, что увеличивает кровяное давление, вызывая легочную гипертензию.
Легочная гипертензия, вызванная сгустками крови
Легочная гипертензия иногда может быть вызвана рубцами от предыдущих сгустков крови, которые сужают или блокируют легочные артерии. Это называется хронической тромбоэмболической легочной гипертензией.
Сгусток крови, блокирующий один из кровеносных сосудов, снабжающих легкие, называется тромбоэмболией легочной артерии.
Другие причины легочной гипертензии
Другие, менее распространенные причины легочной гипертензии включают:
- саркоидоз — состояние, вызывающее воспаление различных органов, включая легкие и лимфатические узлы
- гистиоцитоз X — редкий Состояние, вызывающее рубцевание (гранулемы) и заполненные воздухом кисты, в основном в легких
- сдавление кровеносных сосудов в легких — например, в результате опухоли
Прочтите, как диагностируется легочная гипертензия.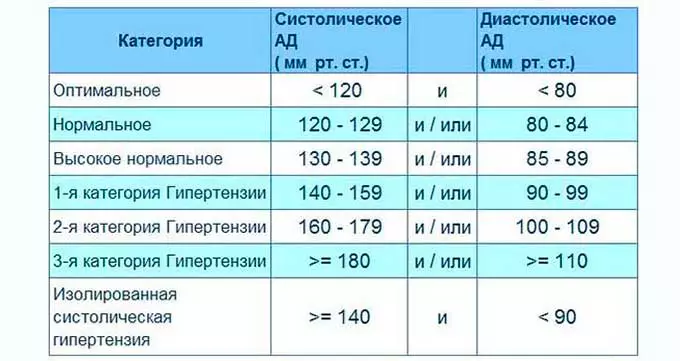
Срок следующей проверки: 23 января 2023 г.
Высокое кровяное давление при беременности | Преэклампсия
Что такое высокое артериальное давление при беременности?
Артериальное давление — это сила давления крови на стенки артерий, когда сердце перекачивает кровь. Высокое кровяное давление или гипертония — это когда эта сила, воздействующая на стенки вашей артерии, слишком велика. Существуют различные типы высокого кровяного давления во время беременности:
- Гестационная гипертензия — это высокое кровяное давление, которое развивается у вас во время беременности.Это начинается после 20 недели беременности. Других симптомов обычно нет. Во многих случаях он не причиняет вреда ни вам, ни вашему ребенку и проходит в течение 12 недель после родов. Но это повышает риск высокого кровяного давления в будущем. Иногда это может быть тяжелым, что может привести к низкому весу при рождении или преждевременным родам.

- Хроническая гипертензия — это высокое кровяное давление, которое началось до 20-й недели беременности или до того, как вы забеременели.Некоторые женщины могли иметь это задолго до беременности, но не знали об этом, пока не проверили кровяное давление во время дородового визита. Иногда хроническая гипертензия также может привести к преэклампсии.
- Преэклампсия — это внезапное повышение артериального давления после 20-й недели беременности. Обычно это происходит в последнем триместре. В редких случаях симптомы могут проявиться только после родов. Это называется послеродовой преэклампсией. Преэклампсия также включает признаки повреждения некоторых ваших органов, таких как печень или почки.Признаки могут включать белок в моче и очень высокое кровяное давление. Преэклампсия может быть серьезной или даже опасной для жизни как для вас, так и для вашего ребенка.
Что вызывает преэклампсию?
Причина преэклампсии неизвестна.
Кто подвержен риску преэклампсии?
Вы подвержены более высокому риску преэклампсии, если:
- У вас было хроническое высокое кровяное давление или хроническое заболевание почек до беременности
- Было повышенное артериальное давление или преэклампсия во время предыдущей беременности
- Имеют ожирение
- Возраст старше 40 лет
- Беременны более чем одним ребенком
- Афроамериканцы
- Имеют в семейном анамнезе преэклампсию
- Имеете определенные заболевания, такие как диабет, волчанка или тромбофилия (заболевание, повышающее риск образования тромбов)
- Используется для экстракорпорального оплодотворения, донорства яйцеклеток или донорского оплодотворения
Какие проблемы может вызвать преэклампсия?
Преэклампсия может вызвать:
- Отслойка плаценты, когда плацента отделяется от матки
- Плохой рост плода, вызванный недостатком питательных веществ и кислорода
- Преждевременные роды
- Ребенок с низкой массой тела при рождении
- Мертворождение
- Повреждение почек, печени, мозга и других органов и систем крови
- Для вас повышенный риск сердечных заболеваний
- Эклампсия, которая возникает, когда преэклампсия достаточно серьезна, чтобы повлиять на функцию мозга, вызывая судороги или кому
- HELLP-синдром, который возникает, когда у женщины с преэклампсией или эклампсией повреждены печень и клетки крови.Редко, но очень серьезно.
Каковы симптомы преэклампсии?
Возможные симптомы преэклампсии:
- Высокое кровяное давление
- Слишком много белка в моче (протеинурия)
- Отек лица и рук. Ваши ступни также могут опухать, но у многих женщин ноги опухают во время беременности. Так что опухшие ноги сами по себе не могут быть признаком проблемы.
- Не проходит головная боль
- Проблемы со зрением, включая нечеткость зрения или пятна
- Боль в правом верхнем углу живота
- Проблемы с дыханием
Эклампсия также может вызывать судороги, тошноту и / или рвоту, а также низкий диурез.Если у вас продолжится развитие HELLP-синдрома, у вас также могут появиться легкие кровотечения или синяки, сильная усталость и печеночная недостаточность.
Как диагностируется преэклампсия?
Ваш лечащий врач будет проверять ваше кровяное давление и мочу при каждом дородовом посещении. Если ваше кровяное давление высокое (140/90 или выше), особенно после 20-й недели беременности, ваш врач, вероятно, захочет провести несколько тестов. Они могут включать анализы крови и другие лабораторные анализы для поиска дополнительного белка в моче, а также других симптомов.
Какие методы лечения преэклампсии?
Роды часто излечивают преэклампсию. Принимая решение о лечении, ваш поставщик учитывает несколько факторов. Они включают, насколько это тяжело, сколько у вас недель беременности и каковы потенциальные риски для вас и вашего ребенка:
- Если ваша беременность превышает 37 недель, ваш поставщик, скорее всего, захочет родить ребенка.
- Если ваша беременность меньше 37 недель, ваш лечащий врач будет внимательно следить за вами и вашим ребенком.Сюда входят анализы крови и мочи. Наблюдение за ребенком часто включает ультразвуковое исследование, мониторинг сердечного ритма и проверку роста ребенка. Возможно, вам придется принимать лекарства, чтобы контролировать свое кровяное давление и предотвращать судороги. Некоторым женщинам также делают инъекции стероидов, чтобы помочь легким ребенка быстрее созреть. Если преэклампсия тяжелая, врач может захотеть, чтобы вы родили ребенка раньше срока.
Симптомы обычно проходят в течение 6 недель после родов. В редких случаях симптомы могут не исчезнуть или они могут появиться только после родов (послеродовая преэклампсия).Это может быть очень серьезно, и его нужно лечить немедленно.
Ограничивающий пульс — обзор
Гипертония
Старые клиницисты предполагали наличие экламптической гипертензии по твердому, ограничивающему пульсу, но подтверждение долго откладывалось из-за отсутствия методов измерения артериального давления. Сфигмографические записи были интерпретированы как показывающие артериальную гипертензию, но абсолютные значения не могли быть определены. Магомед сообщил, что такие записи указывают на наличие гипертонии почти у всех беременных женщин, и пришел к выводу, что «послеродовые судороги и альбуминурия были вызваны предрасполагающим состоянием высокого напряжения в артериальной системе, существующим во время беременности. 52,53 Сфигмографические признаки, указывающие на гипертензию, были: (1) повышенное внешнее давление, необходимое для получения оптимального отслеживания, (2) хорошо выраженная ударная волна, отделенная от приливной волны, (3) небольшая дикротическая волна, и (4) продолжительная приливная волна. Теперь мы знаем, что гемодинамические изменения при нормальной беременности не включают гипертонию, но увеличение сердечного выброса изменяет характер пульса. Древние китайцы распознали измененный пульс, возможно, еще 4500 лет назад; в «Классике внутренней медицины Желтого императора» мы находим: «Когда у нее сильный пульс, она беременна» (перевод Вейта). 54
Баллантайн на основании сфигмограмм, сделанных у двух женщин с эклампсией и одной женщины с тяжелой преэклампсией, пришел к выводу, что артериальное кровяное давление значительно повышено. 55 Один из пациентов умер через 10 часов после родов, и исследования показали, что «после завершения родов существует большая тенденция к полному коллапсу (артериального давления) и что без проверки будет продолжаться до тех пор, пока смерть не закроет место происшествия. . » Его описание терминальной гипотензии описывает многие случаи фатальной эклампсии, хотя он сделал слишком общие выводы.Галабин писал: «Из сфигмографических снимков, сделанных во время экламптического состояния, я обнаружил, что пульс … пульс аномально высокого напряжения, как у Брайта». 56 Обсуждая лечение эклампсии, он писал: «Первым лечением должно быть введение активного слабительного. Это снижает артериальное давление… »
Несмотря на усилия более ранних исследователей, косвенные методы измерения артериального давления стали доступны только в 1875 году. Инструменты Марея, Потена, фон Баша и других приводили к завышенным оценкам кровяного давления, но давали относительные значения.Так, Лебедев и Порочяков с помощью сфигмоманометра фон Баша обнаружили, что артериальное давление во время родов выше, чем в раннем послеродовом периоде. 57 Винай, используя устройство Потайна, обнаружил, что кровяное давление повышалось у беременных с протеинурией (180–200 мм рт. Ст. По сравнению с нормой примерно до 160 по его методу). 58 Открытие экламптической гипертензии широко приписывают Вакесу и Нобекуру, которые отметили, что они подтвердили наблюдения Винея, опубликованные в его учебнике тремя годами ранее. 59 Виней, однако, ничего не сказал о кровяном давлении при эклампсии и считал своих пациентов с гипертонической болезнью, страдающих альбуминурией, страдающими болезнью Брайта. 58 Wiessner сообщил, что кровяное давление сильно колеблется во время эклампсии. 60
Кук и Бриггс использовали улучшенную модель сфигмоманометра Рива Роччи, которая не претерпела существенных изменений по сей день. 61 Они заметили, что нормальная беременность мало влияет на кровяное давление до начала родов, когда оно увеличивается с сокращениями матки.У женщин с протеинурией была обнаружена гипертония, и авторы писали, что обнаружение повышенного артериального давления у беременной женщины должно «вызвать опасения эклампсии». Они заметили, что протеинурия обычно связана с гипертонией, и считали, что артериальное давление является лучшим ориентиром для прогноза.
Дифференциация преэклампсии – эклампсии от почечной недостаточности и эссенциальной гипертензии откладывалась довольно долго, и хотя теперь мы признаем, что это разные сущности, правильный диагноз часто бывает затруднен.Хотя Lever искал протеинурию у женщин с эклампсией из-за их клинического сходства с пациентами с гломерулонефритом, он пришел к выводу, что болезни разные, потому что экламптическая протеинурия быстро исчезла после родов. 50 Другие представители той эпохи, однако, цитировали его открытие протеинурии как доказательство идентичности заболеваний. Фрерихс в своем учебнике писал, что эклампсия представляет собой уремические судороги, и эта концепция сохранялась на протяжении полувека. 62 Вскрытие трупов женщин, умирающих от эклампсии, часто не выявляет почечных аномалий, которые можно было бы обнаружить доступными на тот момент методами, но это возражение было опровергнуто, например, Шпигельбергом, 63 .Он написал курсивом: « Истинная эклампсия зависит от уремического отравления вследствие недостаточной почечной экскреции ». Он объяснил этот дефицит хроническим нефритом, усугубившимся беременностью, или заболеванием почечных артерий, вторичным по отношению к вазоспазму. Он предположил, как и другие до него, что почечный вазоспазм возник рефлекторно из-за раздражения маточных нервов — гипотеза, возрожденная в наше время Софьяном. 64 Zeitgeist был отражен в выпуске 1881 года Индекс-каталога Библиотеки Главного хирурга .В разделе «Болезнь Брайта» указано «см. Также — Пульпериодические судороги , ».
К концу 19 века развитие клеточной патологии и усовершенствованных гистологических методов привело к обнаружению характерного поражения печени и признанию эклампсии как сущности, отличной от болезни Брайта (Юргенс; Шморл). 65,66 В течение многих лет дифференциация нефатальных, несудорожных гипертензивных расстройств оставалась неясной. Термины «нефритическая токсемия», «Schwangerschaftsniere» и «нефропатия» сохранялись до 1930-х годов, а термин «почка с низким резервом» был введен только в 1926 году.
Признание первичной или эссенциальной артериальной гипертензии относительно недавно, но ее связь с беременностью не оценивалась в течение многих лет после того, как она была признана как сущность. Оллбатт заметил, что у мужчин среднего и старшего возраста, особенно у женщин, часто развивается гипертония и что повышение артериального давления не сопровождается какими-либо другими признаками почечной недостаточности. 67 Он называл это состояние «старческим полнокровием» или «гипертензией»; позже Франк назвал ее «гипертонической болезнью», а Джейнвей — «гипертонической сердечно-сосудистой болезнью». 68,69 Название «старческий» имело длительный эффект, и акушеры считали, что женщины детородного возраста недостаточно взрослые, чтобы у них развилась гипертония.
Херрик и его коллеги признали эссенциальную гипертензию важным и частым компонентом гипертонических расстройств во время беременности. 70–72 Они показали, что то, что акушеры называют хроническим нефритом во время и после беременности, чаще всего было гипертонической болезнью. Херрик писал: «Таким образом, если смотреть в основном, токсикозы во время беременности, вероятно, не являются токсемиями.Скорее они являются свидетельством скрытых склонностей к болезням ». 70 Он считал, что около четверти случаев имеют заболевание почек, либо явное, либо выявленное в результате беременности. Остальные, думал он, страдают явной или скрытой гипертонией. В некоторых статьях он, казалось, не решал, являются ли эклампсия и тяжелая преэклампсия причиной сосудистого заболевания или же его проявлениями, которые были выявлены и окрашены в особый цвет во время беременности. В одной из своих последних статей по этому вопросу (Херрик и Тиллман) он писал: «Когда они будут полностью очерчены, мы считаем, что нефрит возникает лишь в небольшой части токсикозов; что большее число, включая эклампсию, преэклампсию и различные обозначенные более легкие типы поздней токсемии… будут иметь единичные характеристики, основанные на сердечно-сосудистых заболеваниях с гипертонией. 72
Фишберг в четвертом издании своей книги Гипертония и нефрит отрицал специфичность преэклампсии-эклампсии, которую он считал проявлением эссенциальной гипертензии. 73 Хотя он отказался от этой точки зрения в следующем издании (1954 г.), он продолжал рассматривать эклампсию как «типичную разновидность гипертонической энцефалопатии». 74
Дикманн в своей книге Токсемии беременности сказал, что около половины женщин с гипертоническими расстройствами во время беременности страдают нефритом или эссенциальной гипертензией, но это первичное заболевание почек составляет не более 2%. 75 Это мнение, которому он следовал и руководил, получило широкое признание. Однако оценка Херриком распространенности хронического заболевания почек, похоже, была ближе к истине. Несколько исследований биопсии почек показали, что от 10 до 12% женщин, у которых клинически диагностирована преэклампсия, имеют поражения первичной почечной недостаточности, обычно хронического гломерулонефрита.
ГИПЕРТЕНЗИЯ У ПОДРОСТКОВ
Pediatr Clin North Am. Авторская рукопись; доступно в PMC 2015 1 февраля.
Опубликован в окончательной отредактированной форме как:
PMCID: PMC3947917
NIHMSID: NIHMS551185
, I MD, MSCI 1 and, R MD, MPH 2Elizabeth Anyaegbuss
2Ассистент 9242 Профессор 902 педиатрии Техасский медицинский колледж, Центр почек, Детская больница Дрисколла, 3533 South Alameda Street, Corpus Christi, TX 78411 (361) 694-6732 [email protected]
Викас Дхарнидхарка
2 Директор, Отделение детской нефрологии Медицинская школа Вашингтонского университета в Сент-Луисе Детская больница Сент-Луиса 660 South Euclid Avenue, St Louis, MO 63110
1 Клинический доцент педиатрии Центр почек Медицинского колледжа Техасского университета A&M, Детская больница Дрисколла 3533 South Alameda Street, Corpus Christi, TX 78411 (361) 694-6732 [email protected]2 Директор отделения детской нефрологии Медицинская школа Вашингтонского университета в Сент-Луисе Детская больница Сент-Луис 660 Южный Евклид-авеню, Сент-Луис, Миссури 63110
Ключевые слова: Гипертония, ожирение, подростки, антигипертензивные средства лекарства, смертность от сердечно-сосудистых заболеваний
См. другие статьи в PMC, в которых цитируется опубликованная статья.ВВЕДЕНИЕ
В настоящее время распространенность гипертонии среди детей оценивается примерно в 1-5%, с более высокими показателями среди подростков из числа меньшинств 1-3 .Первичная гипертензия (ЛГ), также называемая эссенциальной гипертонией, ранее считавшаяся болезнью взрослого возраста, в настоящее время становится все более распространенной в педиатрической популяции, в основном из-за эпидемии ожирения 4,5 . У детей с ожирением вероятность развития гипертонии в три раза выше, чем у их сверстников, не страдающих ожирением 6,7 . Таким образом, данный обзор посвящен подростковой гипертонии, связанной с ожирением. Мы также обсуждаем артериальную гипертензию у подростков, не страдающих ожирением, в отношении чего имеются существенные данные.
Взаимосвязь между ожирением и гипертонией была четко определена в многочисленных исследованиях, проведенных в различных этнических и гендерных группах 1,7-12 . Этиология гипертензии, связанной с ожирением, связана с гиперактивностью симпатической нервной системы, инсулинорезистентностью и изменениями сосудистой структуры 13,14 . Sorof et al. Продемонстрировали наличие гиперактивности симпатической нервной системы у детей школьного возраста с ожирением, о чем свидетельствуют учащение пульса и вариабельность артериального давления, которые внесли свой вклад в патогенез изолированной систолической гипертензии в этой когорте 7 .Было показано, что повышенное содержание натрия в спинномозговой жидкости увеличивает активность симпатической нервной системы за счет активации пути ренин-ангиотензина-альдостерона в головном мозге 13,14 . У лиц с ожирением наблюдается избирательная инсулинорезистентность, которая приводит к увеличению симпатической активности и изменению реактивности сосудов и, как следствие, задержке натрия, о чем свидетельствует снижение экскреции натрия с мочой 15 . Уроки, извлеченные из исследования лиц с ожирением и гипертонией, могут быть в значительной степени применены к разнообразной группе детей с гипертонической болезнью.
ОПРЕДЕЛЕНИЕ И КЛАССИФИКАЦИЯ ПЕДИАТРИЧЕСКОЙ ГИПЕРТЕНЗИИ
Детская гипертензия обычно протекает бессимптомно, и медицинские работники могут легко ее пропустить. Национальный институт сердца, легких и крови (NHLBI) Национального института здоровья (NIH) поручил Целевой группе по контролю артериального давления у детей разработать нормативные стандарты артериального давления. Эти стандарты были получены в результате опроса более 83 000 посещений младенцев и детей. Кривые процентилей описывают возрастное и гендерное распределение систолического и диастолического АД у младенцев и детей с поправкой на рост 16 и периодически обновляются.
Гипертония у детей и подростков диагностируется на основании справочных данных, связанных с возрастом, полом и ростом. Артериальная гипертензия определяется как систолическое и / или диастолическое АД, превышающее 95 -й перцентиль для возраста, пола и роста в трех или более отдельных случаях. АД выше 90 -го процентиля, но ниже 95 -го процентиля для возраста, пола и роста определяет «предгипертонию» и представляет категорию пациентов с высоким риском развития гипертонии 2,3,17-19 .Медицинским работникам крайне важно знать, что АД на уровне 90 -го процентиля для детей старшего возраста часто превышает взрослый порог предгипертонии, равный 120/80 мм рт. В результате, начиная с 12-летнего возраста, диапазон АД, определяющий предгипертонию, включает любое показание АД выше 120/80 мм рт. Ст., Даже если оно меньше 90 -го процентиля 16 . Теперь мы знаем, что предгипертензия не может быть полностью доброкачественной, и сообщалось, что скорость прогрессирования гипертонии составляет 7% в год в течение 2-летнего интервала 18 .Артериальная гипертензия I стадии относится к систолическому и / или диастолическому АД, превышающему 95-й процентиль, но меньше или равному 99-му процентилю плюс 5 мм рт. Нет данных о прогрессировании гипертонической болезни у детей с I до II стадии. Артериальная гипертензия II стадии определяется как систолическое и / или диастолическое АД, превышающее 99 -й процентиль плюс 5 мм рт. Это более тяжелая форма гипертонии, обычно связанная с поражением органа-мишени. Анализ, проведенный Рабочей группой Национальной образовательной программы по повышенному кровяному давлению по высокому кровяному давлению у детей и подростков, выявил повышенный риск гипертрофии левого желудочка (ГЛЖ) 20 у участников с гипертонией II стадии.Удивительно, но в некоторых исследованиях было обнаружено, что дети и подростки с предгипертонией также имеют существенно повышенный индекс массы левого желудочка с вдвое большей распространенностью ГЛЖ, чем у их нормотензивных собратьев 21-23 . Классификация артериальной гипертензии кратко изложена в.
Таблица 1
Определение и классификация гипертонической болезни у детей
| Дети с нормальным давлением | Систолическое и / или диастолическое артериальное давление <90 th процентиль для пола, возраста и роста | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Предварительная гипертензия | Систолическое и / или диастолическое артериальное давление выше 90 -го , но ниже 95 -го процентиля или артериальное давление> 120/80 мм рт.ст., но меньше 95 -го процентиля. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Гипертония I стадии | Систолическое и / или диастолическое артериальное давление выше 95 -го , но ниже 99 -го процентиля плюс 5 мм рт. Ст. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Гипертония II стадии | Систолическое и / или диастолическое артериальное давление выше 99 -го процентиля плюс 5 мм рт. (PH), когда нет идентифицируемой причины, и вторичная гипертензия (SH), когда есть основная причина гипертонии.ЛГ в настоящее время является наиболее частой причиной гипертонии у подростков и молодых людей. Обычно он характеризуется артериальной гипертензией I стадии (легкой степени) и связан с положительным семейным анамнезом гипертонии 24 . SH следует рассматривать у очень маленьких детей, у детей с артериальной гипертензией II стадии и у детей с клиническими признаками, указывающими на системные заболевания, связанные с артериальной гипертензией. SH может быть связано с: Ключевое сообщение:
ФАКТОРЫ РИСКА ОСНОВНОЙ ГИПЕРТЕНЗИИРодительский семейный анамнез гипертонии связан с двукратным повышением риска развития гипертонической болезни у детей и молодых людей 24-27 .Эта ассоциация привела к обширным исследованиям для выяснения основной генетической этиологии ЛГ. Семейные исследования показали, что 20-40% наблюдаемых случаев являются генетически детерминированными. Были установлены различные моногенные причины ЛГ, в том числе мутации в кортикостероидогенных генах, CYP11B1 и HSD11B2 28-30 , мутации в эпителиальном натриевом канале (SCNN1B, SCNN1G), серинэтреонинкиназе WNK, 31,32 и полиморфизмы. в ренин-ангиотензин-альдостероновой системе (РААС) 30,33,34 .Однако чисто моногенные причины ЛГ все еще редки. В ходе 10-летнего лонгитюдного исследования было показано, что афроамериканские дети имеют значительно большее повышение систолического АД по сравнению с белыми детьми от детства до взрослого возраста даже после поправки на рост, индекс массы тела и социально-экономический статус 35-38 . Недавно были обнаружены мутации в гене аполипопротеина-L1 в хромосоме 22, которые, по-видимому, объясняют повышенную распространенность нефропатии, связанной с гипертензией, среди афроамериканцев 39,40 .Считается, что эти мутации имеют аутосомно-рецессивный тип наследования, и пациенты, гомозиготные по мутациям, имеют более высокую вероятность развития нефропатии, связанной с гипертензией, фокально-сегментарного гломерулосклероза и ВИЧ-ассоциированной нефропатии 40-43 . Увеличение возраста и индекса массы тела (ИМТ) также в значительной степени связано с развитием гипертонии 44 с более высокой распространенностью среди афроамериканцев и азиатов 45 .Появляется все больше доказательств обратной связи между массой тела при рождении и гипертонией у детей и подростков. Сильная связь наблюдалась среди пациентов с низкой массой тела при рождении и задержкой внутриутробного развития в анамнезе, и более значительная связь видна, когда вносятся поправки на текущую массу тела. 46-50 . В недавнем исследовании Янга и др. Было обнаружено, что дети потребляют от 1300 до 8100 мг натрия в день (в среднем 3387 мг) 51 .Было показано, что у людей с самым высоким потреблением натрия в два раза больше шансов иметь повышенное артериальное давление по сравнению с теми, кто потреблял меньше натрия. Этот эффект был более выражен у детей с избыточным весом и ожирением. У детей с избыточной массой тела или ожирения в самом высоком квартиле потребления натрия риск повышенного или повышенного артериального давления более чем в три раза выше, чем у детей с избыточным весом в самом нижнем квартиле потребления натрия 51 . Ключевое сообщение:
ДИАГНОСТИКА ГИПЕРТЕНЗИИКлиническая оценка гипертонического подросткаАнамнезТщательный анамнез важен для оценки и ведения подростка с гипертонической болезнью .Подробная информация о времени, когда было впервые отмечено повышенное АД, и наличие сопутствующих заболеваний имеет решающее значение для постановки диагноза. Для этой возрастной группы история болезни должна включать вопросы об использовании анаболических стероидов, стимуляторов и кофеинсодержащих энергетических напитков, которые могут повысить АД 52 . Наличие в анамнезе храпа у человека с ожирением должно побудить к диагностике обструктивного апноэ во сне. Необходимо собрать анамнез, указывающий на заболевание почек или эндокринную опухоль. Физикальное обследованиеВсестороннее медицинское обследование может выявить основную причину гипертонии у детей и наличие поражения органов-мишеней. Внимание к индексу массы тела необходимо для выявления пациентов с избыточным весом и ожирением. резюмирует физические данные и лабораторные исследования для поиска распространенных причин вторичной гипертонии у подростков. Таблица 2Физические данные и диагностическая оценка подростка с гипертонической болезнью
Измерение артериального давленияДля получения точного АД в состоянии покоя пациентам следует позволить сидеть не менее 5 минут с опорой на спину и обеими ногами на земле 16 .Исследование 390 детей, оцененных при 580 посещениях Podoll et al., Показало, что 74% показаний АД были преимущественно выше на станции основных показателей жизнедеятельности с использованием осциллометрических устройств по сравнению с показаниями, полученными при аускультации в кабинете для осмотра персоналом, обученным в соответствии с Четвертой целевой группой. рекомендации. 16,53 Наблюдались средние различия в 13,2 ± 8,9 мм рт. Ст. Для систолического и 9,6 ± 7,6 мм рт. Ст. Для диастолического АД. Это подчеркивает важность правильной техники и необходимость тщательной переоценки первоначальных повышенных показателей АД 53 . Артериальное давление следует измерять с помощью манжеты подходящего размера на верхней конечности. Предпочтительным методом измерения является аускультация, тем более что нормативные таблицы АД для детей основаны на аналогичных измерениях. Манжета подходящего размера должна иметь ширину надувного пузыря, которая охватывает не менее 40% окружности руки пациента, измеренной в средней точке между олекраноном (локтем) и акромионом (плечом). Длина мочевого пузыря должна охватывать от 80 до 100% окружности руки 16 .В то время как предыдущие рекомендации по определению адекватности манжеты включали длину манжеты, текущие рекомендации основаны только на ширине манжеты. Предыдущие рекомендации Рабочей группы Целевой группы по высокому кровяному давлению у детей и подростков заключались в том, что ширина манжеты для измерения АД должна покрывать не менее трех четвертей длины руки, измеренной от акромиона до олекранона 54 . Однако было обнаружено, что это привело к преувеличению выбора педиатрических манжет. Обзор, проведенный Арафатом и соавторами, оценил уместность этой рекомендации и сообщил, что если для определения размера манжеты использовать три четверти длины руки, выбор детской манжеты будет завышен. 55 .Обновленные рекомендации Рабочей группы в 1996 г. включали рекомендации для ширины манжеты 40% от средней окружности плеча без ссылки на длину манжеты или причину изменения рекомендаций 54 . Считается, что обновленная рекомендация связана с тем фактом, что ширина мочевого пузыря должна составлять от 40% до 50% средней окружности плеча, что подтверждается доказательствами того, что правильное отношение ширины мочевого пузыря к окружности руки составляет 0,4 55 . Показания АД завышены, если размер манжеты слишком мал, что увеличивает вероятность ошибочного диагноза гипертонии.Повышенные значения АД, превышающие 90–90–240– процентиль, полученные с помощью осциллометрических приборов, должны быть подтверждены аускультацией. В амбулаторных условиях для подтверждения диагноза необходимы задокументированные повышения артериального давления в трех разных случаях с интервалом не менее одной недели. В качестве альтернативы можно провести амбулаторный мониторинг артериального давления (СМАД) для постановки диагноза гипертонии 56-58 . Амбулаторный мониторинг артериального давления (СМАД)СМАД является основой для диагноза, когда есть несоответствие в показаниях АД между дневными амбулаторными измерениями АД и офисными показаниями АД.Это особенно полезно для пациентов с белым халатом или изолированной клинической гипертонией и замаскированной гипертонией. Гипертония белого халата определяется как офисная гипертензия и амбулаторная нормотония, в то время как скрытая гипертензия, наоборот, относится к амбулаторной гипертензии и офисной нормотонии. ABPM использует осциллометрические измерения для получения измерений АД. АД измеряется каждые 20–30 минут в домашних условиях пациента в течение 24 часов. Пациентам рекомендуется продолжать свои обычные занятия, но избегать строгих действий в течение этого периода наблюдения.Пациенты ведут запись фактического времени сна и бодрствования, чтобы можно было оценить ночные паттерны погружения и ночную гипертензию. В нашей практике мы измеряем АД каждые 30 минут днем и каждый час ночью. В адекватном отчете СМАД должно быть не менее 40–50 показаний АД, причем не менее одного показания каждый час, в том числе в ночное время. 59 . Нагрузка АД — это процент АД выше 95 -го процентиля для возраста, пола и роста за 24-часовой период.На основании СМАД артериальная гипертензия определяется как повышенное среднее систолическое АД выше 95 -го перцентиля артериального давления и / или повышенная нагрузка АД выше 25%. Нормативы установлены и доступны для амбулаторных измерений АД 60 . Круглосуточное СМАД стало обычным явлением в клиниках детской нефрологии для диагностики гипертонии белого халата и замаскированной гипертензии, и появляется все больше доказательств, подтверждающих ее использование в педиатрической популяции. 57,58,60-64 . Группы нефрологов владеют и проводят СМАД; реже его выполняет кардиолог и реже эндокринолог. Недавно Davis et al. Рекомендовали включить СМАД в систему первичной медико-санитарной помощи, чтобы повысить точность диагностики гипертонии и избежать ненужного лечения 65 . Это делает важным для поставщиков первичной медико-санитарной помощи знание роли СМАД для их пациентов с несогласованными показаниями АД или другими диагностическими проблемами. Сообщается, что распространенность гипертонии белого халата и замаскированной гипертензии среди населения в целом составляет 1% и 10% соответственно 66 .Пациенты с гипертонией белого халата имеют более низкий риск смертности от сердечно-сосудистых заболеваний, чем пациенты с скрытой или устойчивой гипертензией, хотя они имеют больший риск развития устойчивой гипертензии позже 67-69 . Гипертония белого халата у детей не связана с развитием ГЛЖ или связанного с гипертензией поражения почек, в отличие от ЛГ, которая связана с микроальбуминурией 70-72 . Однако это было связано с небольшим увеличением индекса массы левого желудочка, промежуточным между нормотензивными и гипертензивными субъектами.Этот вывод был подчеркнут в исследовании Lande et al, в котором 81 пациент был разделен на три группы, соответствующие возрасту и ИМТ. Они были изучены и обнаружили, что средние показатели массы левого желудочка составляли 29,2, 32,3 и 25,1 г / м 2 в группах с нормотензией, гипертензией белого халата и устойчивой гипертензией соответственно 73 . Гипертония белого халата связана с увеличением скорости пульсовой волны, что является маркером повышенной жесткости артерий и может указывать на больший риск сердечно-сосудистых заболеваний, чем считалось ранее 74 . Было также обнаружено, что замаскированная гипертензия связана с повышенной смертностью от сердечно-сосудистых заболеваний и другими повреждениями органов-мишеней у взрослых 75 . В исследовании 592 детей в возрасте от 5 до 18 лет Lurbe et al. Показали, что пациенты с замаскированной гипертензией с большей вероятностью страдали ожирением и имели семейный анамнез гипертонии, а также имели повышенный риск развития устойчивой гипертензии. Было показано, что скрытая гипертензия является предвестником стойкой гипертензии и ГЛЖ у детей и подростков 66 .Было обнаружено, что риск ГЛЖ был одинаковым у участников с гипертонией 1 стадии и замаскированной гипертензией 72 . Было продемонстрировано, что СМАД более тесно связано с повреждением органа-мишени и повышенным индексом массы левого желудочка, что приводит к увеличению цереброваскулярных событий и сопутствующему увеличению риска сердечно-сосудистой смертности. 73,76,77 Гипертония белого халата связана с низким риском инсульта, открытие Verdicchia et al., Которые сообщили о соотношении рисков для инсульта, равном 1.15 и 2,01 у пациентов с гипертонией белого халата и устойчивой гипертензией соответственно 78 . Исследователи из Дублинского исследования результатов предложили амбулаторный индекс артериальной жесткости в качестве нового маркера сердечно-сосудистой смертности. 79-81 . Обследования у подростков с гипертониейI. Первоначальные обследованияПервоначальная оценка должна включать анализ мочи, креатинин сыворотки и эхокардиографию для оценки ГЛЖ. У подростков с ожирением нет необходимости в рутинном проведении сонографии почек при нормальном физикальном обследовании и нормальных результатах анализа мочи.Это было подтверждено в ретроспективном исследовании Tuli et al, где рутинная визуализация почек у 50 детей не предоставила никакой дополнительной диагностической информации к первоначальной оценке 82 . Эти рекомендации аналогичны оценке взрослого пациента с гипертонической болезнью. II. Последующие исследованияСюда входят уровень сахара в крови натощак и липидный профиль у тучного подростка, чтобы исключить сопутствующие заболевания. III. Избранные тесты в необычных случаяхДальнейшие исследования должны проводиться с учетом истории болезни, факторов риска и симптомов, выявленных, как указано в. Ключевое сообщение:
ВЕДЕНИЕ С ГИПЕРТЕНЗИОННЫМ ПОДРОСТКОМПосле того, как диагноз гипертонии установлен, лечение должно быть адаптировано к индивидуальному пациенту 52 .показан алгоритм лечения подростковой гипертонии в зависимости от степени тяжести. Ведение гипертонии в зависимости от степени тяжести. По материалам Lande et al и Четвертой целевой группы по диагностике, оценке и лечению высокого кровяного давления у детей и подростков; и Ланде МБ, Флинн Дж. Т.. Лечение гипертонии у детей и подростков. Детская нефрология (Берлин, Германия) 2009; 24: 1939-49; с разрешения. 16,52 I. Терапевтическое изменение образа жизниЭто первая линия лечения детской гипертензии и может быть единственным методом лечения пациентов с предгипертензией и гипертензией I стадии.Основное внимание в нем уделяется рациональному питанию, повышению физической активности, снижению стресса и недопущению употребления запрещенных наркотиков и табака 83-85 . Диетический менеджмент должен включать соответствующую возрасту диету с ограничением соли с упором на снижение веса у детей с избыточным весом или ожирением. Чтобы иметь больше шансов на успех, вся семья должна принять эти изменения в образе жизни, и основной поставщик может сыграть важную роль в этом стремлении. II. Фармакологическая терапияИмеющиеся данные о терапевтическом ведении детской гипертонии основаны на имеющихся доказательствах и консенсусном мнении экспертов, когда такие доказательства отсутствуют.Отчет Четвертой рабочей группы по высокому кровяному давлению у детей и подростков включает следующие показания для фармакологической терапии 16 :
Для пациентов с неосложненной ЛГ целевое АД ниже 95 -го процентиля для возраста, пола и роста; в то время как для пациентов с сопутствующими патологиями, такими как диабет, хроническое заболевание почек, а также для пациентов с признаками повреждения органа-мишени 16 , он составляет менее 90 -го процентиля . Выбор гипотензивных препаратовНет конкретных рекомендаций по оптимальному препарату первой линии для лечения детской гипертензии 52,86 . Классы антигипертензивных препаратов, которые можно использовать у педиатрических пациентов с гипертонической болезнью, включают:
альфа-блокаторов, Обычно используемые составы различных классов показаны на. Таблица 3Классы гипотензивных препаратов, доступных на рынке
|



 Этот препарат рекомендуется тем, кто страдает от повышенного пульса в случае высокого артериального давления. Однако в некоторых случаях принимать лекарство можно и при нормальных показателях.
Этот препарат рекомендуется тем, кто страдает от повышенного пульса в случае высокого артериального давления. Однако в некоторых случаях принимать лекарство можно и при нормальных показателях.
 При этом не стоит двигаться. Нужно максимально расслабиться.
При этом не стоит двигаться. Нужно максимально расслабиться. После этого в отвар добавить немного меда и несколько капель перечной мяты. Пить жидкость нужно на протяжении 1 месяца. Дольше принимать домашнее лекарство не рекомендуется.
После этого в отвар добавить немного меда и несколько капель перечной мяты. Пить жидкость нужно на протяжении 1 месяца. Дольше принимать домашнее лекарство не рекомендуется.
