Атипическая гиперплазия эндометрия
типическая гиперплазия эндометрия — патологическое разрастание внутреннего слоя матки с появлением атипических клеток. Провоцируется избытком эстрогенов и недостатком прогестерона. Рассматривается, как предраковое заболевание. Может развиваться в любом возрасте, однако чаще выявляется после 45 лет. Сопровождается нарушениями менструального цикла и маточными кровотечениями (меноррагиями, метроррагиями). Диагноз устанавливается на основании жалоб, анамнеза и данных дополнительных исследований. Лечение — гормонотерапия, выскабливание или абляция слизистой оболочки.
Симптомы атипической гиперплазии эндометрия
Симптомы атипической гиперплазии эндометрия имеют место в виде тех или иных проявлений присущих каждому конкретному характеру и типу развития патологического процесса. Основным симптомом данного заболевания являются маточные кровотечения. У большинства пациенток такие кровотечения возникают на фоне задержки менструации сроком на 1-3 месяца.

Лечение атипической гиперплазии эндометрия
Лечение данной патологии может быть как консервативным, так и оперативным, проводиться амбулаторно или в условиях стационара. Показанием к плановой госпитализации в репродуктивном возрасте являются кровотечения и кровянистые выделения, в постменопаузе — кровотечения, продолжительные водянистые или гнойные выделения. Экстренная госпитализация показана при обильных кровотечениях. Тактика лечения атипической гиперплазии эндометрия определяется с учетом возраста больной, ее желания иметь детей, наличия соматических заболеваний и болезней репродуктивной системы (особенно — аденомиоза или миомы), формы атипической гиперплазии эндометрия и количества рецидивов.

Оперативное лечение гиперплазии эндометрия
Путем выскабливания полости матки врач кюреткой удаляет гиперплазированный эндометрий под визуальным контролем гистероскопа. Полипы удаляют специальными ножницами или щипцами, под контролем зрения их ‘откручивают’ или срезают.Операцию по удалению полипа называют ‘полипэктомией’. Далее после получения результатов гистологического исследования в зависимости от типа гиперплазии, возраста пациентки и сопутствующих заболеваний подбирается гормональная терапия(кроме фиброзных полипов,не требующих гормонального лечения). Цель гормонотерапии — подавить дальнейшую пролиферацию (разрастание) эндометрия и урегулировать гормональный дисбаланс.
Для лечения гиперплазии эндометрия применяются следующие группы гормонов:
— КОК — комбинированные оральные контрацептивы( Регулон, Жанин,Ярина) назначают в течение шести месяцев по контрацептивной схеме. Препараты подходят женщинам репродуктивного возраста до 35 лет, а также девушкам подросткового возраста с обильными и/или нерегулярными менструациями с железистыми и железисто-кистозными типами гиперплазий или полипами.
Препараты подходят женщинам репродуктивного возраста до 35 лет, а также девушкам подросткового возраста с обильными и/или нерегулярными менструациями с железистыми и железисто-кистозными типами гиперплазий или полипами.
КОКи можно использовать для ‘гормонального гемостаза'(прием гормонов в больших дозах) у девочек в экстренных ситуациях для остановки кровотечения, чтобы не прибегать к выскабливанию. КОК назначают по 2-3 таблетки в сутки, далее дозу снижают, доводя до 1 таблетки в день. Курс лечения составляет 21 день. При неэффективности гормонального гемостаза — если кровотечение продолжается и угрожает жизни ребенка прибегают к выскабливанию полости матки.
— гестагены (Дюфастон,Утрожестан) с 16 по 25 день менструального цикла назначают на 3-6 месяцев.Подходят женщинам любого возраста с любыми видами гиперплазий. С успехом применяют гестагенсодержащую контрацептивную внутриматочную спираль ‘Мирена’,которая оказывает местный эффект на эндометрий в отличие гестагенов, применяемых оральным путем,которые имеют системное воздействие.
— аГнРГ-агонисты гонадотропин рилизинг-гормона (Золадекс, Бусерелин) -наиболее эффективная группа гормонов. Применяют у женщин после 35 лет и в период перименопаузы от 3 до 6 месяцев при любых формах гиперплазий. Неприятный побочный эффект препаратов данной группы-симптомы раннего климакса (приливы жара). Гонадотропные рилизинг-гормоны образуются в нервных клетках переднего и среднего гипоталамуса и регулируют синтез и выделение гонадотропных гормонов гипофиза, опосредованно — образование половых гормонов в яичниках. Механизм действия агонистов ГнРГ (как и натуральных) состоит в связывании с рецепторами клеток гипофиза, секретирующих гонадотропные гормоны. В результате развивается картина, сходная с наблюдаемой при гипогонадотропной аменорее.
Пациентки с атипической гиперплазией эндометрия требуют особого динамического наблюдения гинеколога. Контрольное УЗИ следует проводить через 3,6 и 12 месяцев после выскабливания и начала приема гормонов для оценки эффективности лечения. При повторном рецидиве аденоматоза показано удаление матки.
При рецидиве полипов эндометрия, железистой и железисто-кистозной форм гиперплазий, при неэффективности гормонотерапии — если пациентка не заинтересована в деторождении — показана аблация (резекция) эндометрия — полное разрушение эндометрия. С этой целью применяют электрохирургический (с режущей петлей) и лазерные методы аблации под контролем гистероскопа. Операцию проводят под общим внутривенным наркозом.
С этой целью применяют электрохирургический (с режущей петлей) и лазерные методы аблации под контролем гистероскопа. Операцию проводят под общим внутривенным наркозом.
После выскабливания полости матки и/или резекции эндометрия пациентка может быть выписана домой в день операции либо на следующий день. В течение 3-10 дней после манипуляции могут быть необильные кровяные выделения из половых путей. После аблации обычно вместе с выделениями выходят остатки резецированных тканей. Подобные выделения являются нормой и не должны смущать. Параллельно с гормонотерапией для быстрого выздоровления показан прием витаминов: аскорбиновая кислота, витамины группы B, препараты железа при анемии ( Сорбифер, Мальтофер). Назначается седативная терапия (настойки валерианы или пустырника). Полезны физиотерапевтические процедуры (электрофорез) и иглорефлексотерапия. Питание должно быть полноценным, необходимо соблюдать режим труда и отдыха. Также рекомендуется половое воздержание в течение 2-х недель после выскабливания.
« На предыдущую страницу
Лейкоплакия шейки матки: лечение, симптомы, диагностика
Лечение лейкоплакии шейки матки
В нашей клинике мы используем радиоволновый метод лечения и используем инновационный аппарат PlasmaJet.
Основной целью лечения является устранение очагов лейкоплакии и предотвращение озлокачествления заболевания.
Основные методы лечения:
- Радиоволновая хирургия. Самый щадящий, бесконтактный метод лечения – все манипуляции выполняются при помощи электрода, в качестве скальпеля выступают радиоволны, разрушающие пораженные клетки и не затрагивающие здоровую ткань. Минимальная травматичность, рекомендуется для молодых девушек.
- Электрокоагуляция. Удаление пораженных очагов лейкоплакии проводится при помощи токов высокой частоты. Достаточно травматичный метод с длительным восстановлением;
- Криодеструкция.
 «Прижигание» холодом – лейкоплакические бляшки удаляются под воздействием низких температур. Достаточно безболезненный метод, используемый, как правило, при плоской лейкоплакии из-за невозможности «проморозить» всю глубину пораженного слоя в сложных случаях и риске рецидива;
«Прижигание» холодом – лейкоплакические бляшки удаляются под воздействием низких температур. Достаточно безболезненный метод, используемый, как правило, при плоской лейкоплакии из-за невозможности «проморозить» всю глубину пораженного слоя в сложных случаях и риске рецидива; - Лазерокоагуляция. Один из самых эффективных методов лечения лейкоплакии шейки матки. Благодаря минимальной травматичности, безболезненности и быстрому заживлению используется практически у всех категорий пациенток, в том числе и у нерожавших женщин;
- Химическая коагуляция. Используются специальные препараты, содержащие специальные кислоты и уничтожающие пораженные очаги.
Во время восстановления необходимо отказаться от барьерной контрацепции, используя оральные контрацептивы.
В сложных случаях лейкоплакии проводятся радикальные операции, вплоть до конизации и ампутации шейки матки.
В случае своевременного обращения к врачу, а также отсутствии выявленной атипии, прогноз на выздоровление благоприятный. Для предотвращения рецидива необходимо устранение всех пусковых факторов заболевания.
Для предотвращения рецидива необходимо устранение всех пусковых факторов заболевания.
Полипы цервикального канала: описание болезни, причины, симптомы, стоимость лечения в Москве
Полипы цервикального канала — это новообразования в виде опухолей, которые носят доброкачественный характер. Структура выростов состоит из ткани, которая необходима для функционирования защитной системы женщины и ее опорно-двигательного аппарата.
Их месторасположение — озвученный канал, с которым они крепятся при помощи ножки различного диаметра. От ее размера зависит, как далеко будет простираться полип. При достаточно длинной ножке диагностика наличия полипа цервикального канала ограничивается осмотром у гинеколога.
Цвет полипа напрямую зависит от количества кровеносных сосудов в его структуре. Бордовая раскраска — свидетельство того, что доброкачественный нарост имеет плотную структуру.
Мелкие образования могут иметь слабо выраженную клиническую картину. Патология внушительного размера доставляет существенный дискомфорт женщине.
Размеры полипов:
-
от 2 до 9 мм — маленькое образование;
-
от 10 до 30 мм — среднее разрастание;
-
40 мм — максимальный размер новообразования.
Несмотря на доброкачественный характер протекания заболевания пациентка с большим количеством наростов должна регулярно проходить диагностическое обследование. В ином случае существует риск возникновения рака шейки матки.
Разновидности полипов по строению:
1. Физрозные. Этот вид патологии редко выявляется самой женщиной без обследования у гинеколога. Слизь при ней не выделяется, а кровотечения фиксируются в единичных случаях. Обусловлена слабо выраженная симптоматика тем, что структура фиброзного образования не содержит желез и не отличается большим количеством кровеносных сосудов.
Слизь при ней не выделяется, а кровотечения фиксируются в единичных случаях. Обусловлена слабо выраженная симптоматика тем, что структура фиброзного образования не содержит желез и не отличается большим количеством кровеносных сосудов.
2. Железистые. Озвученная патология имеет обычно небольшие размеры, что уменьшает выделения слизи у женщины. Симптоматика заболевания практически отсутствует.
3. Фиброзно — железистые. Смешанный тип двух разновидностей имеет четкую клиническую картину: жалобы на боль внизу живота и кровотечения различной интенсивности в зависимости от размера полипа.
4. Атипичные. Опасны они тем, что их рост имеет неуправляемый характер. Являясь предраковым состоянием, атипичные полипы часто подразумевают прохождение курса химиотерапии после их удаления.
5. Децидуальные. Подобную разновидность диагностируют у беременных. Наросты размером 10 + мм не имеют одинаковой поверхности у разных женщин.
Разновидности полипов по форме:
-
гроздевидные;
-
в виде языка;
-
округлой формы;
-
овальные;
-
клубки причудливой формы.
Наблюдается схожесть патологии по визуальным характеристикам с такими заболеваниями:
В отдельном порядке следует отметить псевдополипы. Их особенность — возникновение у женщин, находящихся во время вынашивания плода. В большинстве случаев врачи рекомендуют удалить наросты, чтобы сократить до минимума угрозу выкидыша.
Причины возникновения заболевания не имеют четкого генезиса, но определить некоторые факторы — провокаторы можно:
1. Мочеполовые инфекции. После полового контакта, результатом которого стало поражение влагалища хламидиозом или гонореей, включается защитная реакция организма женщины. Эпителий шейки матки начинает разрастаться, создавая благодатную почву для возникновения полипа.
Мочеполовые инфекции. После полового контакта, результатом которого стало поражение влагалища хламидиозом или гонореей, включается защитная реакция организма женщины. Эпителий шейки матки начинает разрастаться, создавая благодатную почву для возникновения полипа.
2. Инфекционные заболевания. Речь идет не о венерических заболеваниях, а о эндометриозе (разрастании внутреннего слоя клеток матки) и вульвовагините (воспалении влагалища).
3. Травмирование цервикального канала. Его повреждение возникает из-за неправильно поставленной внутриматочной спирали. Травмируется он также после аборта и родов с осложнениями.
4. Проблемы с шейкой матки. Полипы цервикального канала могут образоваться при диагностировании эрозии (псевдоэрозии) и лейкоплакии.
5. Гормональный сбой. У женщин старше 40 иногда фиксируются ярко выраженные возрастные изменения. При нарушении гормонального баланса клетки шеечного эпителия начинают делиться и увеличиваться в объеме.
6. Стресс. При сильном душевном потрясении иммунная система несет дополнительную нагрузку. В итоге ее блок-защита ослабевает, и инфекция с легкостью попадает в цервикальный канал.
Женщины из группы риска:
-
пациентки возрастной категории после 31 года и до 50 лет;
-
послеродовой период у женщины;
-
пациентки со множеством гинекологических проблем.
1. Гинекологический осмотр. Во время него врач при помощи специальных зеркал анализирует утолщение шейки матки и цвет полипов.
2. Кольпоскопия. Для этой процедуры используют специальный оптический прибор (кольпоскоп). Некоторые пациентки опасаются испытать боль во время обследования, но анестезии для него не нужно.
3. Биопсия. Подразумевает она выскабливание канала для забора тканей из шейки матки. Необходима биопсия для постановки окончательного диагноза женщине. Существует несколько способов забора материала: при помощи ножа, щипцов или сургитрона (радиоволнового скальпеля).
4. УЗИ. Этот внутривагинальный способ исследования поможет определить наличие и размеры полипов в полости матки как следствие их разрастания.
Распространенные мифы о полипах цервикального характера:1. Патология исчезнет сама по себе. Этот вывод может привести к осложнению заболевания. Наросты исчезнуть не могут даже при длительном приеме медикаментов.
2. Устранение полипов вызывает обильное кровотечение после операции. Все зависит от метода, к которому решат прибегнуть хирурги. Малотравматичный способ редко приводит к выделениям такого рода. В остальных случаях небольшой дискомфорт женщина будет чувствовать 2 -3 дня.
3. Обильные месячные после операции — норма. Не стоит заблуждаться на этот счет, потому что их интенсивность после удаления полипов должна уменьшиться. Следует также помнить о том, что все зависит от организма пациентки, ее возраста и сложности операции.
4. Полипы в цервикальном канале не опасны. Являясь доброкачественным образованием, они жизни женщины не угрожают. Однако в некоторых случаях вероятен риск развития атипичных клеток.
5. Можно забеременеть и при полипах в цервикальном канале. Зачать ребенка можно, но выносить его будет невозможно при наличии наростов крупного размера.
Возможные методы удаления полипов из цервикального канала:
1. Криодеструкция. Главное условие проведения этой процедуры — применение низких температур в виде жидкого азота. После заморозки проблемного участка его устраняют путем отсечения. Итог операции — образование ткани эпителия без патологий в области цервикального канала. Достоинствами криодеструкции являются безболезненность операции и отсутствие после нее кровотечения. Еще один плюс операции по заморозке — возможность в дальнейшем без проблем забеременеть нерожавшим женщинам. Не стоит бояться также возникновения рубца, который способен разойтись во время родов. Его просто не будет. Недостаток криодеструкции — долгая регенерация тканей после процедуры (1,5 — 2 месяца) и невозможность ее проведения в городах с небольшим количеством населения.
Достоинствами криодеструкции являются безболезненность операции и отсутствие после нее кровотечения. Еще один плюс операции по заморозке — возможность в дальнейшем без проблем забеременеть нерожавшим женщинам. Не стоит бояться также возникновения рубца, который способен разойтись во время родов. Его просто не будет. Недостаток криодеструкции — долгая регенерация тканей после процедуры (1,5 — 2 месяца) и невозможность ее проведения в городах с небольшим количеством населения.
2. Диатермокоагуляция. Процедура имеет несколько этапов: иссечение электроножом проблемного участка — прижигание нароста — ожог полипа и его отмирание. Достоинства диатермокоагуляции — малая вероятность попадания инфекции в образовавшуюся рану из-за образовавшейся на месте ожога корочки и доступная цена медицинской услуги. Недостатки процедуры все же существенны: появление рубца в зоне удаленного полипа, долгое восстановление после диатермокоагуляции, болезненность операции.
3. Лазерная полипэктомия. Во время ее проведения специалист при помощи лазера удаляет небольшой нарост в зоне цервикального канала. При подобной процедуре невозможно иссечь несколько полипов. Лазерная полипэктомия — дорогое удовольствие без каких-либо гарантий невозможности возникновения в дальнейшем рецидива. При все своих недостатках процедура не вызывает кровотечения у пациентки и имеет незначительный термин восстановления после удаления полипов.
Лазерная полипэктомия. Во время ее проведения специалист при помощи лазера удаляет небольшой нарост в зоне цервикального канала. При подобной процедуре невозможно иссечь несколько полипов. Лазерная полипэктомия — дорогое удовольствие без каких-либо гарантий невозможности возникновения в дальнейшем рецидива. При все своих недостатках процедура не вызывает кровотечения у пациентки и имеет незначительный термин восстановления после удаления полипов.
4. Ампутация шейки матки. Заболевание с регулярными рецидивами может спровоцировать возникновение апатичных (раковых) клеток. Производят так называемое конусирование шейки, чтобы не повредить целостность самой матки. Плюс операции — возможность забеременеть и родить после нее.
5. Гистероскопия. Подобный метод устранения полипов в цервикальном канале проводится без неудобств для пациентки. При помощи гистероскопа врач изучает проблемную зону. Затем нарост устраняется путем его откручивания при использовании петли. Если используют резектоскоп, то полип срезают у основания. Рецидив заболевания случается в редких случаях, потому что травмированное место прижигают. Операцию проводят в определенные сроки: завершение кровянистых выделений — 10 день менструального цикла. Противопоказаниями к гистероскопии является беременность пациентки, наличие у нее воспалительного процесса в интимной зоне или онкологических заболеваний.
После операции следует пройти курс терапии антибиотиками, чтобы предотвратить возникновение воспаления мочеполовой системы.
Правильное питание при полипах в цервикальном канале
Для стабилизации общего состояния женщине следует придерживаться простых правил:
1. Питаемся для здоровья. Необходимо включить в свой рацион злаковые и бобовые культуры. Из овощей нужно отдать предпочтение моркови, капусте, кабачкам, свекле, болгарскому перцу и тыкве. Из фруктов не помешает включить в рацион яблоки и фенхойю. Богатые клетчаткой ягоды — это ежевика, клубника и облепиха. Молочные продукты употреблять можно, но с низким содержанием жира.
2. Отказываемся от некоторых продуктов. Маргарин не принесет пользы и здоровой женщине, а пациентке с полипами цервикального канала его употреблять категорически нельзя. Не рекомендуется увлекаться мучными изделиями и сладостями. Газированные напитки и кофе лучше заменить на зеленый чай, соки и компоты. Красное мясо следует исключить из меню, заменив его на крольчатину и мясо птиц.
Общие правила приема пища:
-
пятиразовое питание мелкими порциями;
-
норма потребления жиров — 100 г в день;
-
употребление жидкости — не менее 2 л в сутки;
-
запрет на переедание.
Действие терапии
- Гормоны. Подобное лечение направлено на стабилизацию гормонального фона и увеличение уровня стероидного гормона — прогестерона. В большинстве случаев гинекологи назначают пациенткам или заменители женского гормона (гестагены), или низкодозированные контрацептивные медикаменты. В первом случае подойдет Норколут, который имеет приемлемую цену. Его аналоги — Оргаметрил, Экслютон, Ливиал — обойдутся женщине гораздо дороже. Среди низкодозированных контрацептивных препаратов наиболее популярными считаются Регулон и Жанин. Курс терапии обычно обозначает врач, но он не должен длиться менее трех месяцев.
- Антибактериальные средства. Без них не обойтись, если женщина испытывает существенный дискомфорт при воспалительных процессах в интимной зоне. Подбор медикаментов врачи основывают на конкретном заболевании пациентки.
- НПВС. При цервиците (воспалении шейки матки) назначают Цефиксим в таблетках, если был поставлен диагноз гонорея. Лечение гонококков проводят при помощи Спектиномицина. При воспалении половых органов врачи рекомендуют Офлоксацин и Доксициклин. В качестве свечей в этом случае эффективен Гексикон, который является мощным средством против уреаплазмы и трихомонад.
- Витамины. Их прием полипы цервикального канала не устранит, но иммунитет женщины укрепит однозначно. Особенно ценны в этом плане витамины группы В и микроэлементы (железо, цинк и магний).
Акушер-гинеколог
Если вам нужно записаться на прием к хорошему детскому гинекологу или вас интересует профессия акушера-гинеколога, то позвоните в клинику «Арт-медик». У нас прием ведут квалифицированные специалисты с большим опытом работы, состоящие в обществе акушеров-гинекологов России и имеющие членство в других профильных медицинских организациях.
К сожалению, многие пациентки не торопятся обратиться к врачу при появлении первых симптомов заболеваний, черпая информацию о лечении на сайтах в интернете. Необходимо помнить, что заочная онлайн-консультация никогда не заменит полноценного визита в больницу. Чтобы не запустить болезнь и не столкнуться с тяжелыми осложнениями, необходимо обязательно прийти к врачу лично и пройти тщательное обследование.
Непосредственно на приеме у специалиста можно сделать все необходимые диагностические манипуляции и сдать анализы для лабораторных тестов. Перед осмотром у врача акушера-гинеколога потребуется сделать УЗИ, которое является наиболее информативным способом диагностики функциональных нарушений в репродуктивной системе. У нас вы сможете пройти кольпоскопию с биопсией, сдать мазок на анализ, поставить или удалить спираль, сделать медикаментозный аборт или, напротив, подготовиться к беременности и родам.
Где в Хабаровске принимает врач акушер-гинеколог?
Лучшие гинекологи в Хабаровске ведут прием в медицинском центре «Арт Медик». Чтобы оформить запись на прием достаточно позвонить по телефону 8 (4212) 55-60-61. Вы также можете записаться к врачу на нашем официальном сайте, заполнив форму-заявку.
Мы находимся по адресу: г. Хабаровск, ул. Панфиловцев, 38.
С расписанием работы акушеров-гинекологов нашей клиники можно ознакомиться тут.
Сколько стоит прием у акушера-гинеколога?
Цена приема у акушера-гинеколога зависит от категории врача и от того, какие именно манипуляции будет выполнять специалист. С прейскурантом медицинского центра «Арт Медик» можно ознакомиться здесь, в таблице, приведенной ниже:
| Код | Наименование процедуры | цена |
| 3.01 | Консультация гинеколога | 1400 |
| 3.02 | Взятие гинекологического мазка (на флору, на цитограмму, на урогенитальные инфекции) | 300 |
| 3.03 | Введение (удаление) внутриматочной спирали (без стоимости ВМС) | 1400 |
| 3.04 | Медикаментозное прерывание беременности | 12000 |
| 3.05 | Кольпоскопия | 1000 |
| 3.06 | Диатермокоагуляция шейки матки | 1700 |
| 3.07 | Диатермоэксцизия шейки матки (без гистологии) | 3500 |
| 3.08 | Диатермоконизация шейки матки (без гистологии) | 3500 |
| 3.09 | Удаление кист малых и больших половых губ | 3000 |
| 3.10 | Диатермопунктура наботовых кист шейки матки (за 1 единицу) | 700 |
| 3.11 | Удаление полипа цервикального канала (без гистологии) | 2000 |
| 3.12 | Биопсия шейки матки | 2500 |
| 3.13 | Вскрытие и дренирование абцесса женских половых органов | 2500 |
| 3.14 | Обработка ложа абсцесса после вскрытия | 300 |
| 3.15 | Влагалищные лечебные ванночки | 250 |
| 3.16 | Удаление инородного тела из влагалища | 300 |
| 3.17 | Бужирование цервикального канала | 1500 |
| 3.18 | Выскабливание цервикального канала | 1500 |
| 3.19 | Введение (удаление) акушерского разгрузочного пессария (без пессария) | 1000 |
| 3.20 | Парацервикальная анестезия местная | 300 |
| 3.21 | Медикаментозная обработка шейки матки после оперативного вмешательства | 250 |
| 3.22 | Снятие/наложение швов | 500 |
| 3.23 | Удаление кондилом, папилом половых органов до 5 единиц | 2700 |
| 3.24 | Удаление кондилом, папилом половых органов от 5-10 единиц | 3000 |
| 3.25 | Удаление кондилом, папилом половых органов более 10 единиц | 3500 |
| 3.26 | Гистологическое исследование удаленного материала | 1700 |
| 3.27 | Использование контейнера для гистологического материала | 70 |
| 3.28 | Медикаментозная регуляция менструального цикла | 5000 |
В нашей клинике регулярно проводятся акции на те или иные диагностические и лечебные манипуляции, во время действия которых можно сэкономить. О размере скидки можно узнать в соответствующем разделе сайта.
При каких симптомах нужно обратиться к гинекологу?
Исходя из того, что лечит гинеколог, впервые его принято посещать в 16 лет или с началом половой жизни. До этого возраста в случае необходимости можно записаться на прием к детскому врачу акушеру-гинекологу.
Начиная с периода половой зрелости наносить визит профильному специалисту нужно не реже, чем раз в полгода, а во время беременности – примерно раз в месяц (раз в 2 недели при наличии показаний).
Помимо регулярных профилактических осмотров, нужно обязательно записаться на прием в случае, если:
- Есть подозрения на беременность или необходима подготовка к ней.
- Появились боли в нижней части живота. Они могут быть как связаны с месячными, так и возникать в другие дни цикла.
- Есть неприятные атипичные выделения из влагалища, которые могут сопровождаться зудом.
- Произошел незащищенный половой акт.
- Месячный цикл нерегулярный, болезненный, а сам характер кровотечений скудный или, напротив, обильный. Появились кровянистые выделения в середине цикла.
В медицинском центре «Арт Медик» ведут прием лучшие акушеры-гинекологи, записаться к которым можно по телефону, указанному выше.
Диагностика в гинекологии
Работа акушера-гинеколога всегда начинается с постановки диагноза. Чем быстрее и точнее это будет сделано, тем больше у пациентки шансов на полное выздоровление.
Сегодня в распоряжении докторов нашей клиники находятся как традиционные и даже классические методы диагностики, так и новейшие, современные методы исследования. Мы всегда рады совершенствовать наши методы работы и предлагать вам новые услуги по конкурентным ценам.
УЗИ органов малого таза
УЗИ является наиболее информативным методом исследования для врачей акушеров-гинекологов. Сложно себе представить, чтобы специалист провел прием и назначил лечение без результатов сонографии не более, чем полугодовой давности.
Ультразвуковое исследование является безболезненным и очень доступным по цене. Со всеми нюансами этого метода диагностики можно ознакомиться в соответствующем разделе сайта. Обычно гинекологу требуются результаты УЗИ органов малого таза, молочных и щитовидной желез.
Мазок гинекологический
Гинекологический мазок – это вид лабораторного теста, во время которого исследуют содержимое выделений из влагалища. Забор биоматериала делает непосредственно сам врач акушер-гинеколог на осмотре. Материал фиксируется на предметном стекле и в таком виде доставляется в лабораторию.
В медицинском центре «Арт Медик» можно сделать три вида мазка:
- Общий гинекологический;
- Мазок на скрытые инфекции;
- Исследование на онкоцитологию.
Чаще всего под мазком мы понимаем общий, который позволяет определить следующие параметры:
- Плоский эпителий;
- Лейкоциты;
- Палочки Дедерлейна;
- Слизь;
- Грибки, гонококки, трихомонады и другие возбудители инфекций (патогенные и условно патогенные).
Обычно гинекологический мазок стоит недорого и является первейшим скрининговым методом диагностики, который необходимо проходить каждые полгода.
Кольпоскопия и биопсия шейки матки
В клинике «Арт Медик» можно сделать кольпоскопию и по ее результатам (в случае необходимости) биопсию шейки матки. Эти анализы позволяют выявить атипичные клетки и определить, насколько они опасны в плане онкологии.
Обычно кольпоскопия и биопсия назначаются по результатам мазка на онкоцитологию. Манипуляция проводится непосредственно в кабинете акушера-гинеколога самим специалистом и является практически безболезненной.
Отзывы пациентов об акушерах-гинекологах клиники «Арт Медик»
Отзывы о врачах акушерах-гинекологах, которые ведут платный прием в клинике «Арт-медик» только положительные. Иначе и быть не может, ведь у нас работают только врачи высшей категории с большим опытом по специальности. Ознакомиться с мнением наших пациентов можно в соответствующем разделе сайта.
Хочу выразить свое мнение. Мне было очень приятно в АРТ Медик. Встретили очень вежливо, обходительно. Записалась еще к другому специалисту. Буду с удовольствием посещать медицинское учреждение.
Отзыв анонимного пациента от 09 июня 2016
Делать УЗИ или нет
Если такой вопрос возник, то стоит задуматься, почему у вас вообще появились мысли о прохождении ультразвукового исследования. Если причина в том, что вы обнаружили проблемы со здоровьем – например, вас мучают боли внизу живота, начались атипичные выделения или кровотечение и т. п, то не стоит даже сомневаться: делать УЗИ просто необходимо и лучше всего, с консультацией опытного гинеколога.
УЗИ – один из самых безопасных и точных видов обследования, поэтому не стоит его бояться. В отличие от рентгеновского обследования, ультразвуковое не оказывает негативного воздействия, благодаря чему его проходят даже беременные женщины и грудные дети. Кроме того, УЗИ показывает состояние органов в динамике, а значит, результаты получаются точнее и их сложно интерпретировать неверно. В каких случаях стоит задуматься о проведении УЗИ?
-
Для диагностики патологий органов малого таза.
При жалобах на нарушения менструального цикла, болях и атипичных выделениях гинеколог обычно направляет женщину на УЗИ. Такое исследование помогает выявить новообразования в матке, яичниках, маточных трубах на ранних стадиях. Кроме того, ультразвук также покажет камни в почках и заболевания мочевыводящих путей.
-
Для определения беременности.
УЗИ – самый надёжный способ, чтобы выявить беременность на ранних стадиях. Позднее, УЗИ-контроль помогает следить за развитием плода, определить его пол и возможные внутриутробные патологии.
-
Для контроля фолликулогенеза при планировании беременности.
В этом случае УЗИ поможет определить, способна ли женщина забеременеть.
Конечно, у многих женщин может возникнуть вопрос: зачем идти на УЗИ, если я не беременна и у меня ничего не болит? Однако есть весомы причины, почему стоит делать ультразвук планово раз в полгода.
Во-первых, нужно понимать, что боль – это уже самый крайний признак проблемы. Многие заболевания и патологии могут долго проходить бессимптомно и дать о себе знать лишь тогда, когда вылечить их будет проблематично. Поэтому стоит проходить УЗИ регулярно, чтобы всегда держать руку на пульсе.
Поэтому, если у вас возник вопрос «делать УЗИ или нет?», лучше сделать. Это безопасно и не причинит вреда, но может помочь контролировать состояние своего здоровья и чувствовать себя уверенно. Обращайтесь к нам – специалисты нашего центра проведут ультразвуковое исследование и проконсультируют вас по его результатам.
Урогенитальный герпес: симптомы и лечение
Урогенитальный герпес – это вирусное заболевание, которое является чрезвычайно актуальной проблемой для общества, поскольку им заражено почти 80 % населения. Данная статистика основывается на результатах современной диагностики, позволяющей проводить тщательное обследование пациентов.
Возбудителем полового герпеса является вирус простого герпеса первого и/или второго типа (ВПГ1-2).
Болезнь передается преимущественно через сексуальный контакт.
Генитальный герпес может быть вызван как ВПГ-1 (возбудителем лабиального герпеса), так и ВПГ-2. Клинические проявления заболевания идентичны для инфекций обоих типов. В то же время симптоматика конкретного эпизода у конкретного пациента определяется наличием герпеса в анамнезе (лабиального или генитального), а также первичным очагом инфицирования.
Причины обострения
Обострения генитального герпеса, вызванного ВПГ-2, возникают чаще, чем при ВПГ-1.Вирус живет в нервных ганглиях. Там он находится в состоянии покоя, но под воздействием неблагоприятных факторов происходит угнетение общего и местного иммунитета, вследствие чего происходит активация вируса и случается рецидив заболевания. Основными причинами этого считаются:
- стрессы;
- неврозы;
- депрессии;
- хроническая усталость;
- интенсивные физические нагрузки;
- наличие очагов хронической инфекции в организме;
- перемена часового пояса или климата;
- чрезмерная инсоляция, переохлаждение;
- недостаток витаминов и микроэлементов;
- злоупотребление алкоголем;
- употребление некоторых лекарственных средств.
ВПГ1-2 имеют способность создавать постоянные колонии вирусных частиц внутри организма человека. Когда случается рецидив, возбудитель двигается по нервным путям к коже и слизистым оболочкам в области половых органов/перианальной области, из-за чего там проявляются внешние симптомы полового герпеса. Они характеризуются болезненными высыпаниями, сопровождающиеся сильным зудом и парестезиями.
Симптомы
К классическим проявлениям генитального герпеса относятся:
- папулезные высыпания, трансформирующиеся в везикулы, а затем в язвы;
- регионарный лимфаденит;
- период продромы перед появлением сыпи (при рецидивирующем генитальном герпесе).
Общие симптомы интоксикации чаще возникают при первом эпизоде, чем при рецидивах. К ним относятся:
- повышение температуры тела;
- головная боль;
- тошнота;
- недомогание;
- миалгия;
- нарушение сна.
Тяжесть и продолжительность клинических проявлений ярче выражена также во время первого эпизода.
Атипичные формы генитального герпеса проявляются гиперемией и отечностью в области поражения при отсутствии патологических высыпаний. Клинических проявлений может и не возникать. В этом случае инфицирование остается нераспознанным. Кроме того, могут обнаруживаться и системные проявления, характерные для многих вирусных инфекций. Далее вирус простого герпеса переходит в латентную фазу, локализуясь в периферических чувствительных нервных ганглиях. При этом он может вызывать периодические обострения (поражения кожи и слизистых оболочек) или же заболевание остается бессимптомным, что, тем не менее, не означает невозможность его передачи.
Передача вируса
Риск заражения вирусом максимален при обострениях с поражениями слизистых оболочек и/или кожи, а также в период продормы. По этой причине современная медицина рекомендует половое воздержание в течение указанных периодов. Кроме того, передача вируса может происходить и в отсутствие высыпаний в результате субклинического вирусовыделения. Точных данных об эффективности использования презервативов для профилактики герпеса не существует.Несмотря на то, что клинические проявления заболевания хорошо узнаваемы, не стоит забывать о том, что его проявления могут широко варьироваться у разных пациентов. У многих людей поражения в области отдела урогенитального тракта могут быть приняты за другие генитальные дерматозы. Поэтому рекомендуется избегать постановки диагноза исключительно на основании клинической картины, особенно при выявлении атипичных симптомов.
Лечение и профилактика
Характер первичных эпизодов генитального герпеса часто определяет последующее течение инфекционного процесса. В отсутствие лечения у многих пациентов могут развиваться местные или генерализованные осложнения. Именно при первичном эпизоде терапия оказывается наиболее эффективной.Пациентам, обратившимся за помощью в течение 5 дней от начала клинических проявлений (или позднее, но при наличии свежих элементов высыпаний), необходимо подобрать противовирусную терапию как для элиминации симптоматики, так и для уменьшения продолжительности рецидива. При этом ни один из препаратов не предупреждает дальнейшее развитие инфекционного процесса. Местные препараты менее эффективны, чем системные. Это означает, что их применения недостаточно для успешного лечения генитального герпеса.
У некоторых пациентов продолжительность рецидива составляет более 5 дней. При длительных обострениях полового герпеса (с сохраняющимися общими проявлениями, появлением новых высыпаний и развитием осложнений) следует продлить курс терапии.
Диагноз устанавливается не только на основании клинических проявлений, но и по результатам лабораторных исследований, которые используются для уточнения этиологии заболевания, а также при атипичных формах болезни и с целью дифференциальной диагностики. Поэтому ставить диагноз должен врач, а не пациент, опираясь на информацию в интернете, которая носит лишь поверхностный, познавательно-информационный характер.
Специалист расскажет пациенту о существовании высокого риска передачи вируса (включая периоды субклинического вирусовыделения) даже при использовании презервативов и применении противовирусных препаратов. Также он укажет на необходимость сообщения половому партнеру о наличии полового герпеса, сообщит о профилактических мерах, снижающих риск передачи вируса. При подтверждении диагноза необходимо обследовать половых партнеров и по возможности установить источник инфекции, а также разработать варианты терапии.
Учитывая высокую распространенность вируса, очень важно доносить до женщин и мужчин детальную информацию об опасности болезни во время беременности. Поскольку существует риск интранатальной передачи, пациентка должна информировать акушера о наличии у нее урогенитального герпеса. Как правило, впервые услышанный диагноз вызывает стрессовую реакцию, которая продолжается во время обострений, но может быть уменьшена при использовании противовирусных препаратов.Урогенитальный герпес имеет непредсказуемый тип течения и сопровождается осложнениями. Поэтому ни в коем случае нельзя заниматься самолечением при появлении характерной симптоматики. Важно обратиться за профессиональной медицинской помощью в специализированные медицинские учреждения, чтобы именно врач назначил грамотное лабораторное обследование и индивидуально подобрал лечение. Кроме того, специалист даст ценные рекомендации касательно профилактики генитального герпеса, что, несомненно, уменьшит количество рецидивов и сохранит комфортное качество жизни.
почему важно его контролировать и лечить
ЧТО ТАКОЕ ПОЛИП?
Каждый месяц эндометрий в матке под влиянием гормонов меняет свою структуру,чтобы успешно принять эмбрион. Если оплодотворения не происходит, то верхний слой эндометрия, функциональный, отделяется и выходит из организма в виде менструации, а нижний слой – базальный – заново «выстраивает» эндометрий.
К сожалению, в некоторых случаях система эта дает сбой – и, вне зависимости от дня цикла, эндометрий меняется самостоятельно. В результате может появиться полип – новообразования из клеток эндометрия. Выглядит этот полип, как гриб на ножке и в шляпке. А по сути, это неправильный, слишком активный локально разросшийся эндометрий.
ПОЧЕМУ ПОЯВИЛСЯ ПОЛИП?
Одна из наиболее вероятных теорий появления полипов – гиперреакция клеток на гормоны. То есть дело не в том, что организм производит больше или меньше женских гормонов, а в том, что в клетке эндометрия происходит мутация, из-за которой клетка начинает абсолютно не логично, неправильно, слишком активно реагировать на эстрогены.
Именно поэтому полипы чаще встречаются у женщин репродуктивного возраста. Полип, найденный у дамы в менопаузе, скорее всего, был с ней уже давно, просто он не вызывал жалоб, а она не делала никаких обследований, чтобы его обнаружить.
КАКИЕ МОГУТ БЫТЬ СИМПТОМЫ?
Полипы – причина номер один кровотечений, не связанных с менструацией. Чаще всего – это кровянистые, мажущие выделения в середине цикла, до и после менструации. Месячные как будто становятся длиннее: женщины жалуются, что сразу после менструации или через несколько дней появляются кровянистые выделения..
Боли бывают редко. Очень часто бывает, что симптомов нет вообще – тогда полип в большинстве случаев находят «нечаянно», например, во время ультрасонографии. Довольно редкий вариант: полип растет, крепнет и достигает таких размеров, что препятствует наступлению беременности – женщину отправляют на обследование в связи с бесплодием и таким образом находят полип. Такие случаи, правда, исключительные – полипы беременности не помеха, так как редко достигают настолько внушительных размеров.
Отдельно можно выделить полип, который вырос не в матке, а ниже – в ее шейке или за ее пределами. Дополнительными симптомами здесь могут быть кровянистые выделения после полового контакта. Такой полип, как правило, не нуждается в особой диагностике – его можно увидеть на обычном гинекологическом осмотре.
КАК НАЙТИ ПОЛИП?
Первичный и основной метод диагностики полипов – ультрасонография. У метода есть свои особенности – во-первых, имеет значение, в какой день цикла пациентка придет на осмотр. Так, полипы лучше диагностировать на 8-9-ый день цикла, когда эндометрий на УЗИ выглядит темным, а полипы на его фоне яркими и светлыми. В случае, если УЗИ сделано пациентке после овуляции, когда эндометрий уже покрылся сетью сосудов, разросся железами – полипы очень легко упустить из виду – эндометрий будет с ними одного цвета. Конечно, если полип действительно большой, то его можно увидеть и во второй половине цикла – но для подтверждения диагноза пациентку отправят на повторное УЗИ в «правильное» время.
Иногда на УЗИ невозможно однозначно сказать, а полип ли это. Иногда полип можно спутать с миомой, псевдополипом — сгустками эндометрия, которые выйдут из матки во время менструации.
Чувствительность гораздо выше у соногистерографии – золотого стандарта диагностики полипов. По факту это та же ультрасонография, только детальнее—сначала в полость матки вводится тонкий, гибкий катетер, через который в нее впрыскивается физиологический раствор, расширяя полость и улучшая обзор. И уже потом внутривагинальным ультразвуком врач ищет причину жалоб и симптомов.
Еще одно «но» — ни УЗИ, ни соногистерография не смогут отличить доброкачественный полип от потенциально злокачественных клеток. Давайте разберемся: полип сам по себе исключительно доброкачественное явление. Но если вдруг на поверхности полипа – эпителии, происходят изменения – клетки начинают усиленно, неконтролированно делиться, меняются визуально – тогда речь идет об атипии, предвестнике злокачественного образования. Конечно, с таким же успехом атипичные клетки могут появиться не на полипе, а на любом другом участке эндометрия. Но озлокачествление полипа все же возможно. Именно для того, чтобы быть уверенными в том, что полип доброкачественный, даже если нет никаких симптомов полип желательно убрать и изучить.
Есть четыре типа полипов: фиброзный, железисто-фиброзный, железистый и аденоматозный. Из названий понятно, что одни полипы разрастаются из фиброзных тканей, в других преобладают железистые, третьи – смешанного типа. Аденоматозные встречаются крайне редко. Но это именно те полипы, которые считаются предраковыми, поскольку состоят из атипичных клеток. Аденоматозные полипы чаще встречаются перед самой менопаузой.
КАК ЛЕЧИТЬ ПОЛИП?
Если у пациентки нет жалоб, полип не растет – его не обязательно лечить, но важно контролировать! Регулярно нужно делать УЗИ, брать аспират – клетки из полости матки. Но никакая диагностика не дает сто процентной уверенности в том, а полип ли это, так что самым лучшим вариантом все же является его удаление.
Важный момент: гормональное лечение в случае настоящего полипа не приносит результата!
Единственный возможный метод лечения – гистерорезектоскопия (гистероскопия). Это одновременно и диагностика, и лечение полипа. Суть процедуры в том, чтобы ввести в матку гистероскоп – трубку с микровидеокамерой, что позволяет оценить полип визуально (диагностическая часть процедуры) и, при необходимости специальным инструментом его убрать (лечебная часть процедуры). В среднем на все уходит 15-20 минут.
КАК ПОДГОТОВИТЬСЯ К ОПЕРАЦИИ?
Пациентка поступает в день операции, заранее пройдя стандартную подготовку: анализы на общее состояние здоровья (анализ крови), исследование микрофлоры влагалища, мазок на наличие предраковых или раковых клеток влагалища и шейки матки, электрокардиографию и флюорографию.
Процедура, как правило, проводится под кратковременной общей анестезией в дневном стационаре. После того, как гистероскоп оказывается в полости матки, под контролем зрения полип убирается специальным эндоскопическим инструментарием. Это манипуляция быстрая, без единого шва. Материал операции обязательно отправляется на специальный гистологический анализ. Уже через 2-3 часа после операции пациентка может смело собираться домой.
ЧЕГО ЖДАТЬ ПОСЛЕ ПРОЦЕДУРЫ?
Благодаря современной аппаратуре, технике проведения процедуры и высокой квалификации врачей осложнения после гистероскопии встречаются редко.
Классическая ситуация – это тянущие боли в животе в первый день после процедуры и мажущие кровянистые выделения несколько дней после, которые однозначно пройдут без дополнительного вмешательства.
Из самых тяжелых возможных, но маловероятных осложнений – перфорация матки, травма близлежащих органов (мочевой пузырь, кишечник) и синдрома перегрузки жидкости. Однако в случае, если операция выполнится сертифицированным высококлассным специалистом, такие неприятности минимизированы. Вероятность развития осложнений — не более 0.1-0.2%.
Важно: правильно удаленный полип заново не вырастает (не рецидивирует), и уже в следующем цикле после его удаления здоровая и счастливая женщина может планировать беременность. Однако время от времени необходимо делать контрольные УЗИ, чтобы знать, не выросли ли новые полипы.
В клинике LIPEX консультации по гинекологическим проблемам и малоинвазивные операции проводит сертифицированный гинеколог Антон БАБУШКИН.
Записаться на прием к Антону Бабушкину:
(+371) 67333322, (+371) 67579208
Клиника Lipex, ул. Дзирнаву,23, Рига
Цервикальная жидкость против жидкости для возбуждения и выделения из влагалища
Эта статья также доступна на следующих языках: português, español, Deutsch, français
Выделения из влагалища, жидкость из шейки матки и жидкость для возбуждения: это одно и то же? Не совсем. Здесь мы объясняем, как они различаются, как идентифицировать каждый из них и что вам следует делать, если ваша вагинальная жидкость начинает выглядеть, пахнуть или чувствовать себя ненормально.
Что нужно знать
Выделения — это общий термин для жидкости, которая выходит из влагалища
Цервикальная жидкость является аспектом выделения — она меняется на протяжении всего цикла, чтобы предотвратить или облегчить выделение сперматозоидов. движение мимо шейки матки
Жидкость для возбуждения создается во влагалище как часть цикла сексуальной реакции человека
Иногда вы можете заметить, что ваше влагалище кажется действительно влажным из ниоткуда, настолько, что вы идете в ванная комната, чтобы убедиться, что влага, которую вы чувствуете, не связана с менструацией или мочой.А если вы возбуждены, вы также можете заметить прилив влагалища. Что происходит, когда это происходит, и в чем разница между этими жидкостями?
Отслеживайте закономерности в вашей выписке с помощью приложения для отслеживания периода Clue.
4,8
2M + рейтинги
Цервикальная жидкость = часть выделений
Если вы не принимаете гормональные противозачаточные средства, качество и количество ваших изменение цервикальной жидкости на протяжении менструального цикла.Эти изменения происходят из шейка матки — проход между нижним и верхним репродуктивными путями — и возникает в ответ на гормональные колебания эстрогена и прогестерона, которые подготавливают ваше тело к овуляции, менструации и / или беременности.
«Выделения из влагалища» — это медицинский термин, используемый для описания жидкости, которая выходит из влагалища. Выделения — это обобщенный термин, они состоят из клеток шейки матки и влагалища, бактерий, слизи и воды. У людей в период менопаузы выделений обычно меньше из-за более низкого уровня эстрогена.
Согласно UpToDate, нормально получать от половины до одной чайной ложки (2–5 мл) в день белых или прозрачных, в основном без запаха, слизистых выделений.
Вы можете чувствовать себя более влажным и иметь повышенное половое влечение около овуляции из-за повышение эстрогена. Плодородная цервикальная жидкость в период овуляции обеспечивает дополнительную смазку. Консистенция (скользкая, липкая или пастообразная и эластичная), а также ощущение (влажная или сухая) цервикальной жидкости будут варьироваться на протяжении всего цикла и могут указывать на фазы цикла.Узнать больше о характеристики и изменения в разряде здесь.
Что такое жидкость для возбуждения?
«Черт, ты такой мокрый!» «Прежде всего, это разрядка».
«Намокание» во время полового акта — это нормальная физиологическая реакция на подготовку к сексу. Однако сексуальное возбуждение является одновременно психологической реакцией и .
Физическое сексуальное возбуждение женщины начинается с фазы возбуждения. Увеличение полового кровотока приводит к нагрубанию сосудов (набухание кровеносных сосудов).Это увеличение кровотока и давления заставляет жидкость ( транссудат ) выталкиваться на поверхность стенок влагалища (1,2). Когда вы полностью физически сексуально возбуждены, вы можете чувствовать вагинальные ощущения, отек и достаточную влажность — это нормально. Жидкость для возбуждения — это вагинальная смазка, созданная для безболезненного проникновения и движения (2).
Примечание: «Половой прилив» — это результат вазоконденсата кожи.
Некоторые вещи, которые могут облегчить или затруднить производство жидкости для возбуждения:
Колебания уровня эстрогена в течение менструального цикла
Прелюдия (или ее отсутствие)
Ваше психическое состояние
Некоторые лекарства, например гормональные противозачаточные
Ваш организм вырабатывает меньше эстрогена в начале и в конце менструального цикла. цикл, чтобы влагалище в это время выглядело более сухим.Это может расстраивать, если ваше тело не отражает в вашем сознании чувство возбуждения, а партнеры могут иногда ошибочно принимать цервикальную жидкость как показатель того, что они «мокрые» (достаточно возбужденные).
Общение является ключевым моментом во время полового акта с партнером. Если вы чувствуете возбуждение, но у вас возникают проблемы с выделением жидкости для возбуждения (естественная смазка), подождите немного и / или выразите то, что вам нужно, чтобы ваша поясница работала.
Кроме того, иногда вам просто нужно немного смазки для вагинального секса, что совершенно нормально и полезно.Одно исследование показало, что использование смазки связано с более высоким уровнем сексуального удовольствия. Консенсус женщин, участвовавших в исследовании, пришел к выводу, что смазка улучшает ощущение секса, а повышенная влажность облегчает оргазм (3).
Если вы не чувствуете сексуального влечения и не производите жидкость для возбуждения, возможно, вам не нравятся действия, которые вы совершаете со своим партнером, или у вас низкое либидо. Менопауза, кормление грудью, лекарства / наркотики и эмоциональное здоровье также могут влиять на цикл сексуальной реакции организма.
Являются ли выделения из влагалища частью «брызгания»?
Женский эякулят все еще остается неясной темой, но исследования утверждают, что небольшое количество молочной жидкости, которая может выделяться при оргазме, может быть из секреторных желез, расположенных рядом с женской уретрой, известных как железы Скина (иногда называемые женской простатой) ( 4). «Сквирт» считается типом «женской эякуляции» (обычно раздуваемой и преувеличиваемой в порно), которая, как предполагается, представляет собой форму разбавленной мочи, вытесняемой из мочевого пузыря во время оргазма (4,5).
У некоторых людей с недержанием мочи может наблюдаться подтекание мочи во время вагинального проникновения или оргазма (4). Это отличается от сквиртинга, и этим людям может быть полезно посещение врача для обсуждения лекарств или физиотерапии тазового дна.
Не нужно стесняться сквиртинга. Это всего лишь часть широкого спектра сексуальных реакций и переживаний, которые делают вещи уникальными и захватывающими.
Как определить патологические выделения
Атипичные выделения могут указывать на проблему, например бактериальный вагиноз, дрожжевую инфекцию или ИППП, например трихомониаз.Вот некоторые индикаторы аномальных выделений:
Цвет : сероватый, зеленоватый, желтоватый, коричневатый
Объем : значительное количество, часто с другими симптомами, такими как зуд
Консистенция : становится жидкостью на порядок тоньше или толще и текстурированнее
Запах : Неприятный, рыбный, металлический
За исключением атипичных выделений, можно заметить различные типы влагалища. жидкость на протяжении всего цикла, а также во время и после сексуальной активности.
Цервикальная жидкость и выделения различаются по количеству, консистенции, цвету и запаху в зависимости от фазы менструального цикла и / или наличия инфекции, некоторых лекарств, генетических факторов и питания.
Жидкость для возбуждения отличается от жидкости шейки матки и возникает в результате фазы возбуждения в цикле сексуальной реакции. Проверка цервикальной жидкости после полового акта может ввести в заблуждение, так как ее можно спутать со спермой или жидкостью при возбуждении.
Узнайте об изменениях в выделениях на протяжении всего цикла и отслеживайте свою сексуальную активность с помощью Clue .
Статья была первоначально опубликована 24 октября 2017 года.
Недержание мочи у женщин — причины и лечение недержания мочи
Что нужно знать
- Недержание мочи среди женщин очень распространено — четверть женщин старше 20 лет. лет и половина женщин старше 40 лет страдают от мочевыводящих путей. недержание мочи
- Частота недержания мочи увеличивается с возрастом, ожирением, беременностью и родами (особенно вагинальные роды)
- Недержание мочи не делает его нормальным только потому, что недержание мочи является обычным явлением
Что такое недержание мочи?
Недержание мочи (НМ) — состояние, при котором у человека непроизвольно выделяется моча.Это может быть всего лишь несколько капель или полное опорожнение мочевого пузыря. Мочевой недержание мочи поражает многих людей, особенно взрослых и пожилых женщин. Недержание мочи часто считается табу, и из-за смущения, страха и т. или думая, что это нормально, недержание мочи часто не обсуждается.
Помимо неудобства ношения ежедневных прокладок или частого ношения при смене нижнего белья недержание мочи может негативно повлиять на здоровье и качество жизни.
Люди часто испытывают беспокойство и депрессию, связанные с мочеиспусканием. недержание мочи, которое может повлиять на производительность труда и социальный опыт (1).Этот может также повлиять на интимные отношения — до четверти женщин в возрасте от 40 до 80 лет, страдающих недержанием мочи, также могут страдать половым актом недержание мочи (непроизвольное вытекание мочи во время секса) (2). Это может повлиять на опыт сексуальной активности женщины и может заставить женщин ограничить сексуальная активность (2).
Недержание мочи также связано с другими заболеваниями и последствиями. Постоянная влажная среда вокруг области таза может привести к раздражения и учащение высыпаний и инфекций мочевыводящих путей (ИМП) (3).
Среди пожилых людей недержание мочи было связано с повышенная частота госпитализаций, переломов (особенно с недержание мочи), а также снижение способности выполнять повседневную деятельность (3,4).
Насколько распространено недержание мочи?
По оценкам, четверть женщин старше 20 лет страдают от мочевыводящих путей. недержание мочи. Эта тенденция усиливается с возрастом: до половины женщин старше 40 лет. недержание мочи (3,5,6).Это может быть недержание мочи каждый раз вам нужно помочиться, чтобы непроизвольно мочиться только один раз в месяц, и вы можете варьируются по объему от нескольких капель до полного опорожнения мочевого пузыря. Несмотря на то, что недержание мочи является очень распространенным явлением, только четверть этих женщин будут искать помощь от своего поставщика медицинских услуг (3). Для справки о том, что считается «Нормально» — в среднем женщина мочится восемь или менее раз в день (3).
Что вызывает недержание мочи?
Давайте разберем наиболее распространенные типы недержания мочи:
1) Стрессовое недержание мочи (SUI)
Стрессовое недержание мочи — это непроизвольная потеря мочи при внутрибрюшное давление повышено.Это может произойти под любым типом телесного усилие или напряжение — чихание, кашель, смех или выполнение физических упражнений упражнение (7). Стрессовое недержание мочи — самый распространенный тип недержания мочи, на долю женщин приходится до половины случаев недержания мочи, причем преобладающая часть тип, влияющий на более молодых женщин с недержанием мочи (6).
Женщины, которые испытывают СНМ, часто имеют либо более слабые сфинктеры уретры, либо более слабое тазовое дно или их комбинация (3). Уретра трубка который соединяет ваш мочевой пузырь с внешней средой, через которую выходит моча.В сфинктеры — это круговые мышцы, которые при сжатии предотвращают попадание мочи выход из мочевого пузыря. Когда эти мышцы расслабляются, моча может покинуть мочевой пузырь. В мочевой пузырь и уретра расположены в брюшной полости, в нижнем таз. При повышении внутрибрюшного давления уретра может быть слабой. достаточно, чтобы сохранить закрытие при повышении давления, и моча может непроизвольно пройти (3).
Причины повреждения уретры и слабости сфинктера уретры включают: операции на органах малого таза, роды и диабетическая нейропатия (3).Во время беременности, когда растущий ребенок занимает дополнительное пространство в тазе, давление увеличивается. накладывается на мочевой пузырь и сфинктеры уретры.
Слабый таз пол также способствует стрессовому недержанию мочи, не обеспечивая уретру достаточного количества опора и препятствует ее полной герметизации (3).
Также было высказано предположение, что женщины в постменопаузе с низким уровнем эстрогена ( гипоэстрогенный ) может привести к истончению влагалищной ткани вокруг уретра (9).Это может затруднить достижение и поддержание уретрального закрытие под давлением. Стадия постменопаузы полна изменений, и это трудно определить четкую взаимосвязь между низким уровнем эстрогена и недержание мочи (8). Были получены противоречивые результаты при использовании терапии эстрогенами для лечить недержание мочи у женщин в менопаузе, и все еще необходимы дополнительные исследования (8,9,10). В общем, вагинальные кремы с эстрогеном имеют некоторую пользу, в то время как пероральные препараты эстрогена, по-видимому, ухудшают недержание мочи (10).
2) Неотложное недержание мочи (UUI)
Неотложное недержание мочи переживается как сильное чувство неотложной необходимости опорожнить мочевой пузырь до или во время утечки (3,7). Когда человек, страдающий UUI замечает необходимость срочно опорожнить мочевой пузырь. быстро, или он может случайно опустеть.
Моча покидает тело не только под действием силы тяжести. Есть большой раунд Мышца, окружающая мочевой пузырь, называется мышца детрузора. Когда детрузор мышцы сокращаются, это приводит к уменьшению размеров мочевого пузыря.С UUI мышца детрузора, скорее всего, гиперактивна и может сокращаться случайным образом, особенно ночью (3). В этих ситуациях сокращение мышц детрузора сильнее. что уретральный сфинктер уплотняется, и он вытесняет мочу наружу.
3) Недержание мочи смешанного типа
Недержание мочи смешанного типа — это сочетание ощущения срочности опорожнения ваш мочевой пузырь и недержание мочи, вызванные увеличением внутрибрюшных давление (3,7).
5) Другие формы недержания мочи
Есть много других причин, по которым человек может испытывать недержание мочи, в том числе: инфекции мочевыводящих путей, неврологические заболевания (например, рассеянный склероз или болезнь Паркинсона), позвоночник повреждение спинного мозга / нерва, когнитивные нарушения, рак или физические ограничения, которые не позволяйте им вовремя попасть в ванную комнату (3).
Акушерские свищи
Свищ — это ненормальный проход между двумя полыми органами. Распространенная причина недержание мочи в странах Африки к югу от Сахары и других недостаточно обслуживаемых сообщества акушерских свищей, которые могут образовываться во время родов, особенно в роды без присмотра квалифицированного специалиста по родовспоможению, такого как акушерка или доктор. По оценкам, 2 миллиона человек страдают свищами в местах, где гинекологическая помощь недоступна (11).
Акушерские свищи часто возникают из-за закупорки родов, когда ребенок не может проходят по родовым путям.Это может быть из-за того, что ребенок крупнее, или таз матери слишком мал, особенно если мать молода. В в этих ситуациях, когда ребенок спускается по родовым путям, сокращения матки, ребенок может застрять. Если тело ребенка насильно прижатым к тазовым органам матери в течение длительного времени, это может перекрыть кровоснабжение влагалища, мочевого пузыря, уретры или прямой кишки. Без источник насыщенной кислородом крови в этой области, ткань умирает, оставляя отверстие между пораженные органы.Это может привести к пожизненному недержанию мочи и кала.
Люди с акушерскими свищами подвержены повышенному риску инфекций и часто стигматизированы и пристыжены их сообществом, и считаются нечистыми, зловонными и не может иметь детей. Есть организации, работающие над устранением свищи и их влияние на женские жизни (12).
В развитых странах акушерские свищи встречаются крайне редко, потому что они можно предотвратить и лечить. Затрудненные или трудные роды под наблюдением квалифицированных медицинских специалистов, и любые препятствия устраняются медицинские методы, лекарства и кесарево сечение (11,12).
Кто подвержен риску недержания мочи?
Беременным и недавно родившим (особенно естественным путем)
Повышенное давление на мочевой пузырь значительно усугубляет недержание мочи часто встречается во время беременности. Недержание во время беременности может повлиять на 1 из 2 люди на каком-то этапе беременности (13). Людей тоже больше может возникнуть недержание мочи после родов. Часто это происходит из-за стресс и травма тазового дна от естественных родов.Особенно в исследования показывают, что в первые три месяца после родов треть женщин, которые роды вагинально испытывают недержание мочи. Менее чем у 1 из 6 женщин, у которых кесарево сечение вызывает недержание мочи (14,15).
Гормональные изменения во время беременности также могут влиять на удержание мочи. Relaxin — это гормон, вырабатываемый во время беременности, который помогает регулировать объем крови происходящие изменения. Пик концентрации релаксина приходится на 10–14 недель беременности, и способствует кровотоку и увеличению роста тканей в области мочеполовой системы.Через 14 недель уровень релаксина начинает снижаться, в результате чего ткань уретры также снижение, наряду с уменьшением давления закрытия уретры. Женщины с нижним Было также обнаружено, что уровни релаксина чаще вызывают СНМ на более поздних сроках беременности. (16,17). До сих пор исследования релаксина были небольшими и предварительными, указывая на то, что необходимы дополнительные исследования.
Ожирение
Люди, страдающие ожирением, чаще страдают заболеваниями тазового дна в том числе недержание мочи, вызванное дополнительным физическим напряжением (весом), которое тазовое дно должно поддерживать (14,18–20).
Возраст
Частота недержания мочи увеличивается с возрастом даже у женщин, которые никогда не была беременна (3,15,19). Низкое эстрогеновое состояние менопаузы может привести к уменьшается в тканях и кровоснабжении, которые поддерживают уретру, поэтому он может не закрываться так же эффективно, как до менопаузы (3).
Новое исследование предполагает, что женщины в постменопаузе могут иметь более слабые непроизвольные сокращения тазового дна — как то, что происходит во время чихания, смеха или кашля — по сравнению с женщины в пременопаузе.Но до сих пор неясно, связано ли это с эстрогеном. уровни, возраст или какой-либо другой фактор, и необходимы дополнительные исследования.
Важно помнить, что, хотя недержание мочи очень часто пожилой возраст, это не нормальная часть старения, и его следует обсудить с ваш поставщик медицинских услуг.
Семейная история
Ваш семейный анамнез также может иметь значение, с повышенным риском, если ваша мать или у сестры недержание мочи (22).
Прочие причины
Есть некоторые свидетельства того, что курение сигарет может также вызывать влияет на здоровье мочевыводящих путей, в частности, влияя на срочность и частоту мочеиспускания. что людям необходимо опорожнить мочевой пузырь (20,23).
Как обычно лечат недержание мочи?
Для немедленного предотвращения утечек одноразовые абсорбирующие изделия или многоразовые герметичное белье — хорошее временное решение, но не буду лечить причину. Если вы страдаете недержанием, будьте внимательны. сколько впитывающих продуктов вы используете в день и сколько вы их замачиваете ( всего несколько капель или полностью пропитан? ). Также обратите внимание на то, когда происходят утечки ( во время чихания или в основном случайные? ), и обратите внимание, есть ли какие-либо в срочном порядке.Эту информацию важно сообщить своему врачу. провайдер.
Для лечения стрессового недержания мочи первым шагом является улучшение мышечного тонуса ваше тазовое дно, выполняя упражнения для тазового дна или упражнения Кегеля (3). Кегеля упражнения являются быстрыми, легкими, бесплатными, незаметными и (обычно) не требуют оборудования. Когда по сравнению с людьми со стрессовым недержанием, не получающими лечения, те, кто Упражнения Кегеля в 17 раз чаще сообщали об улучшении или излечении их недержание мочи (24).
Также могут помочь изменения в образе жизни, например уменьшение потребления алкоголя или кофеина. Поведенческая терапия, такая как тренировка мочевого пузыря, когда мочеиспускание запланировано и тайм-аут — также один из способов лечения недержания мочи.
Лечебные пессарии (медицинское устройство, вводимое во влагалище — в данном случае для обеспечения структурной поддержки) может также использоваться для снятия стресса недержание мочи (3). Также возможно хирургическое лечение.
Для некоторых людей, особенно пожилых людей, людей с деменцией или людям с ограниченной подвижностью катетеризация используется для предотвращения непроизвольная потеря мочи и поддержание более здоровой и сухой области таза.
Что я могу сделать, чтобы предотвратить недержание мочи?
- Поддержание здоровья таза пол и основная сила. Вы можете сделать это, выполняя упражнения Кегеля, кора и упражнения на равновесие или упражнения с использованием мышц тазового дна, чтобы остановить струя мочи в середине потока.
- Уменьшите потребление алкоголя и кофеина, так как они увеличивают потребность в мочеиспускании (3)
- Не прекращайте пить воду или жидкости, но старайтесь употреблять небольшое количество жидкости. в течение дня.Не пейте слишком много перед сном.
- Лечить все инфекции мочевыводящих путей (ИМП), так как они могут еще больше нарушить недержание мочи из-за усиления сигналов о необходимости позывов
- Поддержание здорового веса
Давайте еще больше поговорим о здоровье мочевыводящих путей. До половины женщин бороться с недержанием — убрав клеймо, мы можем продолжать продвигать образование, профилактика и лечение.
Загрузите Clue сегодня. Вы можете отслеживать недержание с помощью специальных тегов.
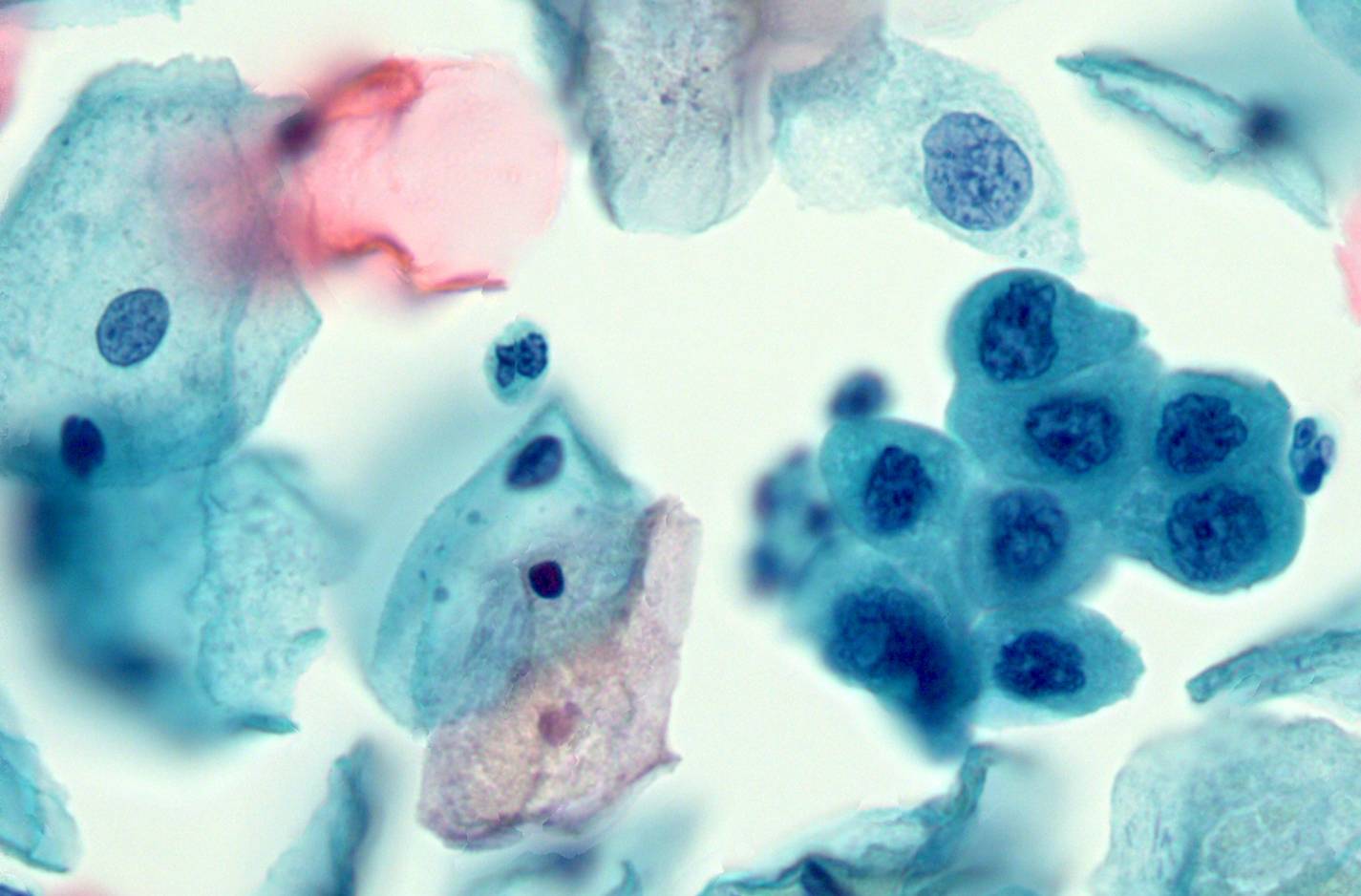
Аномальный мазок Папаниколау | Мичиган Медицина
Обзор темы
Что такое ненормальный мазок Папаниколау?
Когда ваш врач говорит, что ваш Пап-тест или мазок Папаниколау были ненормальными, это означает, что тест обнаружил некоторые клетки на шейке матки, которые не выглядят нормально.
Мазок Папаниколау может быть выполнен в рамках обычного медицинского осмотра женщины, потому что это лучший способ предотвратить рак шейки матки. Но ненормальный результат теста не означает, что у вас рак.На самом деле вероятность того, что у вас рак, очень мала.
Что вызывает отклонение от нормы мазка Папаниколау?
Чаще всего аномальные клеточные изменения вызываются определенными типами вируса папилломы человека или ВПЧ. ВПЧ — это инфекция, передающаяся половым путем.
Обычно эти изменения ячеек проходят сами по себе. Но некоторые типы ВПЧ связаны с раком шейки матки. Вот почему так важны регулярные мазки Папаниколау.
Иногда измененные клетки возникают из-за других типов инфекции, например, вызванных бактериями или дрожжами.Эти инфекции можно лечить.
У женщин, переживших менопаузу, мазок Папаниколау может выявить клеточные изменения, которые являются лишь результатом старения.
Что увеличивает ваш риск отклонения от нормы мазка Папаниколау?
Определенные виды сексуального поведения, такие как секс без презервативов и наличие более одного сексуального партнера (или наличие сексуального партнера, у которого есть другие партнеры), могут увеличить риск заражения ВПЧ. А ВПЧ повышает риск отклонения от нормы Пап-теста.
ВПЧ может оставаться в вашем организме многие годы, даже если вы об этом не знаете.Таким образом, даже если у вас сейчас только один партнер и вы практикуете более безопасный секс, у вас все равно может быть ненормальный тест Папаниколау, если вы подвергались воздействию ВПЧ в прошлом.
Курение или нарушение иммунной системы также повышают ваши шансы на клеточные изменения шейки матки.
Вызывают ли аномальные изменения клеток симптомы?
Сами по себе изменения клеток не вызывают симптомов. ВПЧ, который вызывает большинство отклонений в мазках Папаниколау, обычно также не вызывает симптомов.
Если другая инфекция, передающаяся половым путем, является причиной вашего отклонения от нормы, у вас могут быть такие симптомы, как:
- Выделения из влагалища, которые не являются нормальными для вас, например изменение количества, цвета, запаха , или текстуры.
- Боль, жжение или зуд в области таза или половых органов при мочеиспускании или половом акте.
- Язвы, шишки, волдыри, сыпь или бородавки на половых органах или вокруг них.
Что вам нужно делать, если у вас ненормальный тест Папаниколау?
Вам могут потребоваться дополнительные тесты, чтобы выяснить, есть ли у вас инфекция, или узнать, насколько серьезны изменения клеток. Например, вам может потребоваться:
- Кольпоскопия, тест для осмотра влагалища и шейки матки через увеличительное устройство с подсветкой.
- Тест на ВПЧ. Как и мазок Папаниколау, тест на ВПЧ проводится на образце клеток, взятых из шейки матки.
- Еще один мазок Папаниколау примерно через 6–12 месяцев.
Кольпоскопия обычно проводится до начала лечения. Во время кольпоскопии врач также берет небольшой образец ткани шейки матки, чтобы его можно было рассмотреть под микроскопом. Это называется биопсией.
Лечение, если таковое имеется, будет зависеть от того, являются ли ваши аномальные клеточные изменения легкими, умеренными или тяжелыми.В умеренных и тяжелых случаях вам может быть назначено лечение для разрушения или удаления аномальных клеток.
Причина
Большинство отклонений в Пап-тестах вызвано инфекциями ВПЧ.
Другие типы инфекций, например, вызванные бактериями, дрожжами или простейшими (Trichomonas ), иногда приводят к незначительным изменениям на мазке Папаниколау, которые называются атипичными плоскоклеточными клетками.
Естественные клеточные изменения, которые могут произойти во время и после менопаузы, также могут вызывать отклонение от нормы мазка Папаниколау.
Что увеличивает риск получения ненормального результата теста?
Определенные виды сексуального поведения, такие как секс без презервативов и наличие нескольких половых партнеров, повышают риск заражения ВПЧ. А инфекция ВПЧ повышает риск отклонений от нормы результатов анализов.
Другие факторы, которые также могут сыграть роль в повышении вашего риска, включают:
- Курение.
- С ослабленной иммунной системой.
- Вы подверглись воздействию препарата DES, когда ваша мать была беременна вами, хотя это случается редко.
Если у вас был один ненормальный результат мазка Папаниколау, у вас больше шансов получить другой в будущем.
Типы результатов
Специалисты лаборатории маркируют аномальные клетки согласно , насколько они аномальны — насколько они отличаются от нормальных клеток. Знание того, какой тип аномальных клеток у вас есть, поможет вашему врачу принять решение о лечении.
Незначительные изменения клеток
Незначительные изменения клеток могут исчезнуть без лечения. Но иногда они переходят в более серьезные клеточные изменения.Типы незначительных изменений клеток:
- ASC-US или ASC-H. Это изменения, причина которых неизвестна. Изменения ASC-US обычно остаются прежними или возвращаются в норму. Изменения ASC-H также незначительны, но с большей вероятностью станут более серьезными.
- LSIL. Эти изменения могут стать более серьезными со временем, но даже когда они это сделают, они обычно возвращаются в норму.
Изменения клеток от умеренных до тяжелых
От умеренных до тяжелых клеточных изменений — HSIL и AGC — с большей вероятностью будут предраковыми и превратятся в рак шейки матки, если их не лечить.
В некоторых странах используются другие системы маркировки. Эти системы могут использовать термин дисплазия для описания изменений клеток шейки матки. Или они могут просто описать изменения как легкие, умеренные или серьезные.
Контрольные тесты
Если результат мазка Папаниколау не соответствует норме, вам всегда нужно проконсультироваться с врачом. Часто это просто означает регулярные осмотры и мазки Папаниколау. Но иногда это означает дополнительные анализы или лечение.
Очень важно пройти любое дополнительное обследование, рекомендованное врачом.
Бдительное ожидание
Большинство женщин не нуждаются в специальном обследовании или лечении. Вместо этого они будут следовать графику регулярных мазков Папаниколау, чтобы следить за изменениями клеток. Это называется бдительным ожиданием. Это может быть рекомендовано, когда:
- У вас излечимая инфекция влагалища или шейки матки.
- У вас инфекция ВПЧ. Большинство типов ВПЧ с низким риском проходят сами по себе в течение 6–18 месяцев.
- Изменения в ячейке незначительны.
Ничего не делать, кроме как смотреть и ждать, нормально, потому что незначительные изменения ячеек, такие как ASC-US или LSIL, обычно не становятся более серьезными в течение короткого периода бдительного ожидания.
Бдительное ожидание может быть не лучшим выбором, если вы не думаете, что сможете следовать рекомендациям врача о регулярных тестах Папаниколау. Поговорите со своим врачом о возможных вариантах тестирования.
Дополнительные тесты
После отклонения от нормы мазка Папаниколау вам может потребоваться больше тестов, чтобы выявить инфекцию или узнать больше об изменениях в ваших клетках. Эти тесты включают:
- Тест на ВПЧ . Этот тест предназначен для поиска типов ВПЧ (вируса папилломы человека) высокого риска.Информация о том, есть ли у вас тип ВПЧ высокого риска, может помочь в принятии решения о лечении.
- Кольпоскопия . В этом тесте ваш врач использует увеличительный инструмент, чтобы осмотреть ваше влагалище и шейку матки. Врач берет небольшой образец ткани, чтобы его можно было исследовать под микроскопом.
- Конусная биопсия . Коническая биопсия удаляет немного больше ткани, чем биопсия шейки матки.Это также может служить лечением путем удаления аномальных клеток.
- Тесты на другие инфекции, такие как другие инфекции, передаваемые половым путем, дрожжевую инфекцию или бактериальную инфекцию.
Анализы и методы лечения
Тип лечения, который вы будете получать, будет зависеть от того, что вызвало отклонения в результатах анализов.
Инфекция: Если ваши аномальные результаты анализов были вызваны вагинальной инфекцией или инфекцией, передающейся половым путем, вас можно лечить лекарствами.
Менопауза: Женщины в период менопаузы могут иметь ненормальные результаты из-за нормальных изменений тела во время менопаузы. Эти незначительные клеточные изменения можно улучшить с помощью крема с эстрогеном.
Умеренные или тяжелые клеточные изменения, такие как HSIL. Ваше лечение будет сосредоточено на разрушении или удалении аномальной ткани. Варианты лечения включают:
При раке шейки матки лечение будет сосредоточено на уничтожении или удалении рака. Чтобы узнать больше, смотрите тему Рак шейки матки.
Беременная женщина с отклонением от нормы мазка Папаниколау находится под пристальным наблюдением на протяжении всей беременности. Мониторинг может включать кольпоскопию. Цель состоит в том, чтобы исключить рак шейки матки, редкий диагноз. Если рак исключен, лечение аномальных клеточных изменений проводится после родов.
кредитов
Текущий по состоянию на: 17 декабря 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Сара Маршалл, доктор медицины, семейная медицина
Мартин Дж.Габика, доктор медицины, семейная медицина,
, Кэтлин, Ромито, доктор медицины, врач семейной медицины,
, Кевин С. Кили, доктор медицины, врач акушерства и гинекологии,
По состоянию на: 17 декабря 2020 г.
Автор: Здоровый персонал
Медицинское обозрение: Сара Маршалл, доктор медицины, семейная медицина и Мартин Дж. Габика, доктор медицины, семейная медицина, Кэтлин Ромито, доктор медицины, семейная медицина, Кевин С.Кили, доктор медицины — акушерство и гинекология
Проблемы с сосками и выделения | Johns Hopkins Medicine
Каковы наиболее распространенные проблемы сосков?
Заболевания сосков — это распространенное доброкачественное нераковое заболевание груди, которым страдают многие женщины. Некоторые проблемы связаны с лактацией. Другие нет. Как и при любых заболеваниях груди, о любых проблемах сосков следует немедленно сообщать своему врачу. Это может помочь вам быстро поставить диагноз и начать лечение.
Что такое эктазия?
Когда женщина приближается к менопаузе (около 40 или 50 лет), протоки молочных желез, расположенные под соском, расширяются (расширяются). Этот нормальный процесс расширения молочной железы называется эктазией.
Эктазия — это нераковое заболевание груди. В некоторых случаях это может привести к закупорке протоков. Затем жидкость может скапливаться и попадать в близлежащие ткани. Это вызывает инфекцию, хроническое воспаление или гнойную инфекцию, называемую абсцессом.Если есть инфекция (так называемый перидуктальный мастит), она может вызвать образование рубцовой ткани. Это втянет сосок внутрь. Эта инфекция также может вызывать боль в груди и густые липкие выделения из сосков.
Лечение эктазии
Лечение будет зависеть от ваших симптомов, возраста и общего состояния здоровья. Это также будет зависеть от степени тяжести состояния.
Лечение эктазии обычно включает лечение симптомов. Это может включать теплые компрессы или прием антибиотиков.В некоторых случаях требуется операция по удалению пораженных протоков молочной железы.
Что такое внутрипротоковая папиллома?
Внутрипротоковая папиллома — это небольшой бородавчатый нарост, который выпирает в протоки молочной железы возле соска. Это вызывает кровянистые или липкие выделения. Любая небольшая шишка или синяк возле соска также может вызвать кровотечение из папилломы. Если выделения становятся раздражающими, проток можно удалить хирургическим путем. Часто это можно сделать, не изменяя внешний вид груди.
Одиночные папилломы чаще всего поражают женщин, приближающихся к менопаузе.Но множественные внутрипротоковые папилломы чаще встречаются у молодых женщин. Часто они возникают в обеих грудях. Множественные внутрипротоковые папилломы чаще связаны с опухолью, чем с выделениями из сосков. Любая папиллома, связанная с опухолью, удаляется хирургическим путем.
А как насчет других видов выделений из сосков?
Выделения из сосков могут настораживать многих женщин. Но выделения, возникающие только при сдавливании соска и груди, не могут быть поводом для беспокойства. Риск рака, когда выделения из сосков являются единственным симптомом, довольно низок.
Шишка с выделениями будет в первую очередь проблемой для вашего лечащего врача. Но имейте в виду, что у кормящих женщин могут появиться шишка под ареолой и выделения. Это может быть вызвано лактационным маститом, возникающим при гнойной инфекции (абсцессе).
Галакторея — это выделения молочного цвета из обоих сосков, когда женщина не кормит грудью. Часто это происходит из-за повышения уровня гормона пролактина, вырабатывающего молоко. Галакторея может возникнуть, если вы принимаете седативные препараты или марихуану.Или это может быть вызвано высокими дозами эстрогена. У женщин, у которых это есть, часто бывают нерегулярные менструации. Или у них прекратились месячные. В некоторых случаях галакторея может быть вызвана опухолью гипофиза. Ваш лечащий врач может назначить анализы крови и МРТ, если он или она считает, что это у вас есть.
Выделения из сосков, вызванные доброкачественным нераковым заболеванием груди, можно вылечить, в числе прочего, путем содержания соска в чистоте. Выделения из сосков, возникающие из-за инфекции, могут потребовать госпитализации.
Как диагностировать выделения из сосков?
Ваш лечащий врач, вероятно, захочет выяснить, исходят ли выделения из одного или нескольких протоков. Многоканальный разряд почти всегда благоприятен. Вероятно, это связано с такими изменениями, как эктазия. Выделение из одного воздуховода может быть более значительным. Но если маммография не выявила никаких отклонений от нормы, операция может не потребоваться.
Выделения из сосков могут быть разного цвета и текстуры. Ваш лечащий врач может взять образец выделений и проверить его в лаборатории для подтверждения диагноза.
Проточный лаваж обеспечивает раннее обнаружение атипичных клеток
Атипичные клетки при цитологическом исследовании повышают риск рака груди, аналогичный риску атипичной гиперплазии при биопсии, сказал он.
Врачам давно известно, что выделения из сосков являются потенциальным признаком рака. «Цитология спонтанных выделений из сосков проводилась десятилетиями», — сказал доктор Дули. Однако аспират из сосков производит «гораздо меньше» клеток, доступных для исследования, чем при промывании протоков, сказал он.
Перед тем, как начать промывание протоков, на соски наносится обезболивающий крем, чтобы обезболить пораженную область. Затем используется небольшая присоска для всасывания небольшого количества жидкости из протоков к поверхности соска. Для промывания выбирают один или несколько каналов, по которым выделяется жидкость. В этом исследовании женщины, которым не удалось произвести аспирацию жидкости из сосков, не были кандидатами на промывание протоков.
Чтобы начать процедуру, микрокатетер вставляется примерно на полдюйма в отверстие протока. Через катетер вводится анестетик, чтобы обезболить внутреннюю часть протока.После анестезии следует вливание от 10 до 20 мл стерильного физиологического раствора, который промывает проток и собирает клетки с выстилки протока. Эта протоковая жидкость выводится через катетер и помещается в пробирку для сбора, которая отправляется в цитологическую лабораторию для анализа.
Промывание протоков выявляет изменения в эпителиальных клетках, выстилающих протоки и дольки груди, области, где возникает рак. В большинстве случаев атипичные клетки не развиваются в рак, но обнаружение атипичных клеток позволяет идентифицировать женщин, которые подвергаются более высокому риску развития рака груди.
Проточный лаваж нельзя использовать в качестве инструмента для скрининга рака груди, поскольку его чувствительность и специфичность для выявления рака груди неизвестны, — Джойс О’Шонесси, доктор медицины, содиректор исследования рака груди, Онкологический центр Бейлора-Саммонса, Даллас, сказал на завтраке для прессы. Обед был спонсирован компанией ProDuct Health (Менло-Парк, Калифорния), производителями аспираторов груди и микрокатетеров, использованных в исследовании.
В сочетании с физическим обследованием и методами визуализации информация, полученная при промывании протоков, может быть использована для оценки риска и помощи пациентам в принятии решений, связанных с профилактикой рака, например, более тщательный мониторинг и снижение риска с помощью лекарственной терапии или хирургического вмешательства.
Состояние клеток пациента можно отслеживать с течением времени, повторно проверяя определенные протоки через равные промежутки времени.
Для проведения исследования было привлечено 507 женщин с риском рака груди из 19 онкологических центров. Статус высокого риска определялся как наличие рака груди в анамнезе, положительный результат теста на мутацию BRCA1 или BRCA2 или наличие индекса Гейл 1,7 или выше. Из 507 женщин 199 (39%) имели риск Гейл не ниже 1,7. Женщины прошли нормальную маммографию и медицинский осмотр в течение 12 месяцев до участия в исследовании.
Из 507 участников 124 (24%) не приступили к промыванию протоков из-за невозможности получения аспирационной жидкости из сосков или отсутствия других факторов приемлемости. Жидкость для лаважа была собрана у 383 подходящих женщин со средним выходом 40 000 клеток на образец. Три цитопатолога из центра изучили образцы. По словам доктора Дули, консенсус среди цитопатологов достиг 89%.
Анализ показал атипичные клетки у 17% участников исследования (66 женщин) и подозрительные или злокачественные клетки у 7% (26 женщин) (см. Рисунок).Клетки были доброкачественными у 54% (207 женщин) и непригодными для анализа у 22% (84 женщины).
Одиннадцать женщин с подозрительными или злокачественными новообразованиями при лаваже прошли хирургическое обследование. Было обнаружено четыре случая протоковой карциномы in situ (DCIS), пять случаев множественной папилломы и два случая фиброзно-кистозной болезни. Перед операцией этим женщинам была проведена повторная маммография с подозрительными результатами. Для определения чувствительности и специфичности протокового лаважа необходимо долгосрочное наблюдение.- сказал Дули.
Промывание протоков «безопасно и хорошо переносится», — сказал он. У двух женщин были предполагаемые незначительные инфекции, которые вылечили и вылечили с помощью антибиотиков. Доктор О’Шонесси отметила, что 82% женщин заявили, что боль была меньше или равна боли при их ежегодной маммографии. Она добавила, что женщины, кормившие своих детей грудью, сообщили, что у них не было никаких ощущений при введении микрокатетера.
Проточный лаваж требует «крутого обучения», — сказал доктор Дули. Различные врачи участвующих центров, в том числе врачи-онкологи и практикующие медсестры, успешно научились проводить промывание протоков.Хирурги пытались отсосать наибольшее количество протоков и имели самый высокий процент успеха (87%) с точки зрения получения образца жидкости для аспирации сосков.
В настоящее время промывание протоков доступно только в некоторых центрах, поскольку врачи должны пройти обучение в ProDuct Health перед выполнением процедуры. Список центров, которые предлагают промывание протоков и принимают пациентов, направляемых к специалистам, можно найти на сайте www.ductallavage.com.
Гиперплазия эндометрия: причины, симптомы и лечение
Обзор
Что такое гиперплазия эндометрия?
Гиперплазия эндометрия — это состояние женской репродуктивной системы.Выстилка матки (эндометрий) становится необычно толстой из-за слишком большого количества клеток (гиперплазия). Это не рак, но у некоторых женщин он повышает риск развития рака эндометрия, разновидности рака матки.
Насколько распространена гиперплазия эндометрия?
Гиперплазия эндометрия встречается редко. Им страдают примерно 133 из 100 000 женщин.
У кого может быть гиперплазия эндометрия?
Женщины в перименопаузе или менопаузе более подвержены гиперплазии эндометрия.Это редко встречается у женщин моложе 35 лет. К другим факторам риска относятся:
Какие бывают типы гиперплазии эндометрия?
Врачи классифицируют гиперплазию эндометрия на основании видов клеточных изменений в слизистой оболочке эндометрия. Типы гиперплазии эндометрия включают:
- Простая гиперплазия эндометрия (без атипии): Этот тип гиперплазии эндометрия имеет нормальные на вид клетки, которые вряд ли станут злокачественными. Это состояние может улучшиться без лечения.В некоторых случаях помогает гормональная терапия.
- Простая или сложная атипичная гиперплазия эндометрия: Это предраковое состояние вызывает чрезмерный рост аномальных клеток. Без лечения увеличивается риск рака эндометрия или матки.
Симптомы и причины
Что вызывает гиперплазию эндометрия?
Женщины, у которых развивается гиперплазия эндометрия, производят слишком много эстрогена и недостаточно прогестерона. Эти женские гормоны играют важную роль при менструации и беременности.Во время овуляции эстроген утолщает эндометрий, а прогестерон подготавливает матку к беременности. Если не происходит зачатия, снижается уровень прогестерона. Капля прогестерона заставляет матку терять слизистую оболочку во время менструального цикла.
Женщины с гиперплазией эндометрия вырабатывают мало прогестерона, если вообще вырабатывают его. В результате матка не теряет слизистую оболочку эндометрия. Вместо этого подкладка продолжает расти и утолщаться.
Кроме того, ожирение способствует повышению уровня эстрогена.Жировая ткань (жировые отложения в брюшной полости и теле) может преобразовывать гормоны, вырабатывающие жир, в эстроген. Вот как ожирение способствует повышенному уровню циркулирующего эстрогена и увеличивает риск гиперплазии эндометрия.
Каковы симптомы гиперплазии эндометрия?
У женщин с гиперплазией эндометрия могут наблюдаться:
Диагностика и тесты
Как диагностируется гиперплазия эндометрия?
Многие состояния могут вызвать аномальное кровотечение.Чтобы определить, что вызывает симптомы, ваш лечащий врач может назначить один или несколько из следующих тестов:
- Ультразвук: Трансвагинальное УЗИ использует звуковые волны для получения изображений матки. По изображениям видно, толстая ли подкладка.
- Биопсия: При биопсии эндометрия берут образцы ткани из слизистой оболочки матки. Патологи изучают клетки, чтобы подтвердить или исключить рак.
- Гистероскопия: Ваш врач использует тонкий инструмент с подсветкой, называемый гистероскопом, чтобы исследовать шейку матки и заглянуть внутрь матки.Ваш врач может выполнить эту процедуру вместе с дилатацией и выскабливанием (D&C) или биопсией. Наиболее выгодно сочетать это с визуально направленным расширением и выскабливанием эндометрия. С помощью гистероскопии ваш врач может увидеть аномалии в полости эндометрия и провести прицельную (направленную) биопсию любых подозрительных участков.
Ведение и лечение
Каковы осложнения гиперплазии эндометрия?
Все типы гиперплазии могут вызвать аномальное и сильное кровотечение, которое может вызвать анемию.Анемия развивается, когда в вашем организме не хватает эритроцитов, богатых железом.
При отсутствии лечения атипичная гиперплазия эндометрия может перейти в злокачественную опухоль. Рак эндометрия или матки развивается примерно у 8% женщин с нелеченой простой атипичной гиперплазией эндометрия. Около 30% женщин со сложной атипичной гиперплазией эндометрия, не получающих лечения, заболевают раком.
Как лечить или лечить гиперплазию эндометрия?
Если у вас повышенный риск рака из-за атипичной гиперплазии эндометрия, ваш лечащий врач может порекомендовать гистерэктомию для удаления матки.После гистерэктомии нельзя забеременеть. Многие люди видят, что симптомы улучшаются при менее инвазивном лечении прогестином. Прогестин бывает разных форм:
Профилактика
Как предотвратить гиперплазию эндометрия?
Некоторые шаги могут снизить ваши шансы на развитие гиперплазии эндометрия:
- Используйте прогестерон вместе с эстрогеном после менопаузы (если вы принимаете гормональную терапию).
- Примите противозачаточные таблетки.
- Бросить курить.
- Поддерживайте здоровый вес.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с гиперплазией эндометрия?
Гиперплазия эндометрия хорошо поддается лечению прогестином. Атипичная гиперплазия эндометрия может привести к раку эндометрия или матки. Ваш лечащий врач может порекомендовать более частое прямое (гистероскопическое) обследование или гистерэктомию, чтобы снизить риск рака.
Жить с
Когда мне позвонить врачу?
Вы должны позвонить своему врачу, если у вас возникли проблемы:
Какие вопросы я должен задать своему врачу?
Если у вас гиперплазия эндометрия, вы можете спросить своего врача:
- Почему у меня гиперплазия эндометрия?
- Какой у меня тип гиперплазии эндометрия?
- Подвержен ли я повышенному риску рака эндометрия или матки? Если да, то как я могу снизить этот риск?
- Если у меня избыточный вес, могу ли я обратиться к консультанту по контролю веса?
- Как лучше всего лечить мой тип гиперплазии эндометрия?
- Каковы риски лечения и побочные эффекты?
- Есть ли у членов моей семьи риск развития гиперплазии эндометрия? Если да, то что они могут сделать, чтобы снизить этот риск?
- Какой вид последующего ухода мне понадобится после лечения?
- Стоит ли обращать внимание на признаки осложнений?
Записка из клиники Кливленда
Гиперплазия эндометрия — это состояние, вызывающее аномальное маточное кровотечение.Эти симптомы могут вызывать дискомфорт и мешать. Многие женщины находят облегчение после лечения гормонами прогестина. Женщины с атипичной гиперплазией эндометрия имеют более высокий риск развития рака матки. Гистерэктомия купирует симптомы и снижает риск рака. Поговорите со своим врачом о наиболее подходящем для вас лечении.
Диагностика, тестирование и лечение
Обзор
Что такое цервицит?
Цервицит — это воспаление шейки матки (конца матки).Это воспаление может иметь острый или хронический характер. Цервицит может не иметь симптомов, или у женщины с цервицитом могут быть аномальные выделения из влагалища.
Кто заболевает цервицитом?
Цервицит очень распространен. Прогнозируется, что в какой-то момент цервицитом будет больше половины всех взрослых женщин. Женщины, которые практикуют рискованное сексуальное поведение и имеют нескольких партнеров, подвержены более высокому риску развития цервицита. Женщины, перенесшие заболевания, передающиеся половым путем, или женщины, у которых есть партнеры, перенесшие заболевания, передающиеся половым путем, также подвержены более высокому риску цервицита.Однако сексуальная практика — далеко не единственная причина этого состояния.
Симптомы и причины
Каковы причины цервицита?
Цервицит может быть вызван множеством причин. Острый цервицит обычно вызывается инфекцией. Хронический цервицит чаще возникает по неинфекционной причине.
Инфекция может возникнуть в результате попадания в матку бактерий стафилококка или стрептококка. Хламидиоз и гонорея, передающиеся половым путем, также являются серьезными причинами цервицита.По оценкам, 40 процентов случаев цервицита связаны с хламидиозом. Иногда причиной также являются вирус простого герпеса, трихомонады и микоплазма гениталий.
Неинфекционные причины цервицита включают воздействие химикатов или механическое раздражение. К ним относятся:
- Химическое раздражение от спермицидов или спринцеваний или латекса, используемого в презервативах
- Реакция на вставленные диафрагмы, цервикальные колпачки, тампоны или пессарии
- Лучевая терапия или системные воспалительные заболевания
Каковы симптомы цервицита?
Симптомы цервицита могут включать:
- Аномальные выделения из влагалища желтого, белого или серого цвета с неприятным запахом.Это может сохраняться в течение длительного периода времени.
- Половой акт может быть болезненным.
- Раздражение вульвы или влагалища.
Цервицит часто протекает бессимптомно. Это одна из причин, по которой женщинам следует регулярно посещать гинеколога. Особенно важно пройти обследование, если вы заметили какой-либо из вышеперечисленных симптомов и / или перенесли в прошлом хламидиоз или другое заболевание, передающееся половым путем.
Диагностика и тесты
Как диагностируется цервицит?
Если у вас есть какие-либо из вышеперечисленных симптомов или если вы вступали в сексуальные отношения с высоким риском, вам следует обратиться к врачу для полного обследования органов малого таза.На этом осмотре врач может провести анализы, включая мазок Папаниколау. В этом тесте мазок используется для сбора клеток из шейки матки и матки для поиска аномалий.
Врач также возьмет образец любых выделений из влагалища для проверки на наличие бактерий, таких как бактериальный вагиноз, под микроскопом. Также будут сданы анализы на гонорею и хламидиоз, передающиеся половым путем.
Ваш врач также проведет полное мануальное обследование органов малого таза, ища:
- Любое покраснение на шейке матки
- Разряд
- Кровь на влагалище или шейке матки
- Воспаление стенок влагалища
Для этих тестов вам нужно лечь на экзаменационный стол со ступнями в стременах.
Ведение и лечение
Как лечится цервицит?
Если ваш врач определяет, что у вас цервицит, вам обычно прописывают антибиотик для лечения любых бактериальных инфекций, которые могут вызывать это состояние. Женщин в возрасте до 25 лет или женщин, ведущих образ жизни с высоким риском, можно лечить антибиотиками, даже если бактерии не обнаружены при диагностике. Некоторые бактерии трудно обнаружить, но они все же могут присутствовать. Вам следует воздержаться от полового акта до завершения лечения.
Антибиотики в большинстве случаев успешно лечат цервицит.

 «Прижигание» холодом – лейкоплакические бляшки удаляются под воздействием низких температур. Достаточно безболезненный метод, используемый, как правило, при плоской лейкоплакии из-за невозможности «проморозить» всю глубину пораженного слоя в сложных случаях и риске рецидива;
«Прижигание» холодом – лейкоплакические бляшки удаляются под воздействием низких температур. Достаточно безболезненный метод, используемый, как правило, при плоской лейкоплакии из-за невозможности «проморозить» всю глубину пораженного слоя в сложных случаях и риске рецидива;