Атонический и спастический запор: отличия в меню
9 месяцевМать и дитя
Многие женщины жалуются на запоры, а во время беременности эта проблема часто усугубляется. Состояние это вовсе не безобидное, и надо постараться нормализовать стул. Для этого в большинстве случаев достаточно пересмотреть свое питание.
Запор – это нерегулярное опорожнение кишечника с задержкой стула более чем на 48 часов или отсутствие ощущения полного опорожнения, сопровождаемые дискомфортом в животе.
Наталья БацуковаВрач-консультант
по здоровому
питанию, г. Минск
У беременных женщин чаще всего запоры возникают в период с 17-й до 36-й недель беременности. Их частота, по данным разных авторов, составляет от 17 до 50 %.
Атонический или спастический?
Сначала нужно разобраться с видом запора, ведь для разных форм рекомендации по диете будут отличаться.
У будущих мам чаще возникают атонические запоры, связанные со снижением тонуса кишечника и ослаблением его двигательной активности. В результате у кишечника просто не хватает сил, чтобы выводить наружу содержимое. При этом начальная порция кала, как правило, очень плотная, большого диаметра, а конечная – полуоформленная. Сам акт дефекации проходит достаточно болезненно, с большим трудом.
В результате у кишечника просто не хватает сил, чтобы выводить наружу содержимое. При этом начальная порция кала, как правило, очень плотная, большого диаметра, а конечная – полуоформленная. Сам акт дефекации проходит достаточно болезненно, с большим трудом.
Также могут встречаться у беременных и спастические запоры. В этом случае в некоторых участках кишечника происходит спазм мышц, и его содержимое не может продвинуться дальше. Характерный признак – твердый стул небольшими комочками (так называемый овечий кал). Часто такие запоры сопровождаются схваткообразными болями в животе, чувством расширения и давления, повышенным газообразованием.
Одним из основных способов борьбы с запорами является соблюдение диетических рекомендаций.
Чем грозят запоры?
Не секрет, что длительный застой каловых масс в кишечнике является нежелательным и может приводить к ряду расстройств. В частности, это активация условно-патогенной микрофлоры, переход микробов и их токсинов через кишечную стенку, что является фактором риска в возникновении осложнений беременности, родов и послеродового периода (угроза прерывания, несвоевременное отхождение околоплодных вод, эндометрит и пр. ). Длительные запоры могут приводить к возникновению снижения работоспособности, вялости и усталости.
). Длительные запоры могут приводить к возникновению снижения работоспособности, вялости и усталости.
Лечение питанием
Будущей маме нужно добавить в свое меню продукты и блюда, усиливающие двигательную активность и опорожнение кишечника (овощи, свежие и сушеные плоды, зерновой хлеб, крупы, кисломолочные напитки и др.), и исключить продукты, провоцирующие брожение и гниение в кишечнике и отрицательно влияющие на пищеварение (жареные, копченые и др.).
Овощи, фрукты и ягоды желательно есть в сыром и вареном виде. При атонических запорах рекомендуются холодные первые блюда и напитки (по утрам натощак желательно выпивать холодную воду или настой шиповника с медом и лимоном, соки фруктов и овощей), которые будут стимулировать перистальтику кишечника. А вот при спастических пищу лучше употреблять в теплом виде, чтобы не провоцировать спазм. При любом виде запоров на ночь рекомендуются мягкие послабляющие напитки: свежий однодневный кефир или простокваша, компоты из свежих или сухих фруктов, щелочные минеральные воды, содержащие соли магния и сульфаты, настой из чернослива или семян льна.
Закуски. В качестве закусок лучше отдавать предпочтение салатам из сырых овощей и винегретам с растительным маслом, овощной икре (лучше кабачковой), фруктовым салатам. Допускается неострый сыр, нежирная ветчина, вымоченная сельдь.
Исключить: Жирные и острые блюда, копчености.
Супы и вторые блюда. При склонности к запорам супы лучше готовить на некрепком обезжиренном мясном, рыбном бульоне или овощном отваре. Подойдут овощные борщи, щи, свекольники, с перловой крупой, фруктовые супы, поскольку они богаты клетчаткой и пектинами, стимулирующими перистальтику кишечника.
Атонический запор лечение — Современные методы лечения в МЦОЗ
Основная причина запоров – ослабление перистальтики кишечника, или атония. Когда у пациента диагностирован атонический запор лечение его должно быть комплексным и детальным.
Атонический запор: механизм развития и причины
Перистальтика кишечника – это работа двух слоев мышц, продольного и циркулярного, в сочетании с правильной нервной регуляцией.
Причины:
- нарушение деятельности мышц: воспалительные заболевания, нарушения обмена кальция, перитонит, голодные диеты, избыток рафинированных продуктов в рационе
- нарушение иннервации: ослабление рефлексов при злоупотреблении слабительными, сниженном потреблении клетчатки и воды, нарушение нервно-мышечной передачи (нарушение выделения холина и других нейромедиаторов), центральной регуляции (травмы и заболевания спинного мозга)
- механическая обструкция опухолью, глистами, инвагинацией
Отдельно стоит сказать об атонии кишечника после операций, не только на пищеварительном тракте. Поскольку в послеоперационном периоде часто необходим постельный режим и голодная диета, результатом часто становится атония кишечника и запор. Достаточный прием жидкости и ранняя активизация пациентов успешно позволяют бороться с этим осложнением.
Часто атония кишечника возникает при голодных диетах, повышенном содержании белка в пище, сухоедении, а также сниженной кислотности желудочного сока, атрофическом гастрите, недостаточном поступлении желчи в кишечник и недостаточности ферментов поджелудочной железы. В случае перечисленных гастроэнтерологических заболеваний пища застаивается в кишечнике, начинаются гнилостные и бродильные процессы, а поскольку желчь, панкреатический сок и соляная кислота являются стимуляторами перистальтики, то в результате всех процессов возникает атония кишечника.
Симптомы атонического запора
- задержка стула
- большой объем каловых масс
- вздутие и переполнение живота
- метеоризм
- тошнота, снижение аппетита
- интоксикация (слабость, субфебрилитет, землистый цвет лица)
Атонический запор лечение
Запоры проще профилактировать, а не лечить! Пища с достаточным количеством клетчатки, кисломолочных продуктов, двигательная активность, питьевой режим, лечение основных заболеваний – вот основные принципы профилактики атонии кишечника.
Коль скоро у пациента обнаружен атонический запор лечение его состоит все из той же диеты, двигательной активности, приема минеральных вод типа Ессентуки-17, физиотерапии и лечения основного заболевания. Если все это не помогает, то применяют медикаменты:
- прокинетики
- стимуляторы перистальтики
- слабительные (увеличивающие объем каловых масс, солевые и раздражающие короткими курсами в малых дозах)
Для успешного лечения атонического запора важно выяснить причину его возникновения, так как многие пациенты годами принимают слабительные и безуспешно лечатся от запоров, поскольку основное заболевание не устранено. В нашем центре опытные диагносты с помощью современных методов выяснят этиологию запора и вылечат его, а также дадут рекомендации по здоровому образу жизни и профилактике рецидивов.
Спастический запор причина, симптомы и лечение
Большинство людей знакомы с таким нарушением работы кишечника, как запор.
Запор – это нарушение работы желудочно-кишечного тракта (ЖКТ), при котором наблюдается замедленное, затрудненное, неполное опорожнение кишечника. Как правило, у человека диагностируется запор при наличии следующих симптомов: продолжительные, чаще всего безрезультатные натуживания, частота стула менее 3 раз в неделю, боль и дискомфорт при походе в туалет1. Подробнее с проблемой запора можно ознакомиться в статье «Почему возникает запор. Как лечить?».
Существуют различные виды запора. В данной статье мы сконцентрируем внимание на проблеме спастического запора.
Как возникает спастический запор?
Спастический запор является одним из самых распространенных функциональных расстройств кишечника1 и образуется из-за слишком высокого тонуса мышечных тканей, что влечет за собой спазмы и создает заторы на определенных участках кишечника.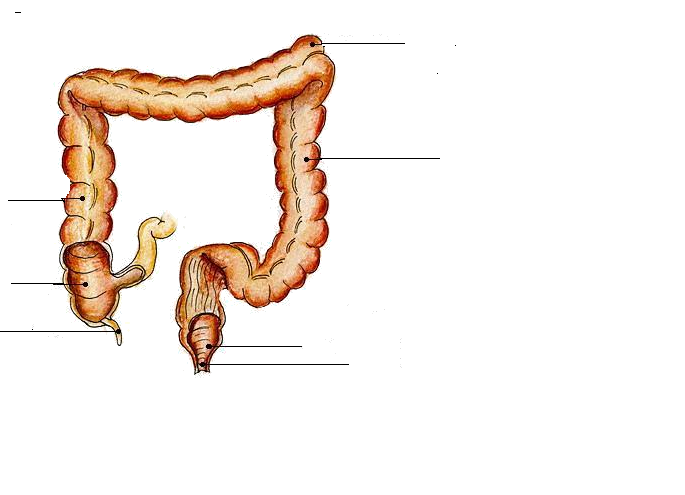 Сегодня под таким типом запора понимают синдром раздраженного кишечника с запором3. Для запоров данного вида характерны судорожные сокращения стенки кишечника (воспалительные и язвенные процессы, рефлекторный ответ от больных органов брюшной полости, страх боли и т.п.)
Сегодня под таким типом запора понимают синдром раздраженного кишечника с запором3. Для запоров данного вида характерны судорожные сокращения стенки кишечника (воспалительные и язвенные процессы, рефлекторный ответ от больных органов брюшной полости, страх боли и т.п.)
Основными причинами спастического запора являются далекие от кишечника процессы. В первую очередь стоит выделить психологические проблемы. Чаще всего спастический запор возникает на фоне нервных переживаний, эмоциональных потрясений и стрессов2.
Признаки и особенности спастического запора
Помимо очевидного симптома существуют клинические признаки, которые могут проявляться во время спастического запора4:
- повышенное газообразование (метеоризм),
- достаточно сильные схваткообразные боли по всей области живота,
- тошнота и в редких случаях рвота,
- тяжесть в животе и чувство распирания,
- раздражительное состояние и стресс,
- резкое снижение аппетита.

При спастическом запоре стул возможен и несколько раз в день, однако человека может преследовать постоянное ощущение неполного опорожнения кишечника2,3.
Лечение и профилактика спастического запора
Лечение любого запора должно быть комплексным. Основной задачей является снятие спазмов и восстановление регулярного стула без дискомфорта. Спастический характер запора требует к себе особого подхода, так как многие варианты самолечения могут усугубить ситуацию.
Когда речь идет о запоре, связанном с психологическими причинами, его лечение должно быть направлено непосредственно на первопричину. Если человек столкнулся с серьезным стрессом, страхом или эмоциональной перенапряженностью, нужно обеспечить эмоциональную стабильность, свести стрессовые ситуации к минимуму. В целом общие рекомендации по лечению непосредственно запора будут следующими: соблюдение диеты, физическая нагрузка для нормализации работы кишечника, прием слабительных и спазмолитических препаратов при условии, что вышеперечисленные меры оказались недостаточными.
Несомненно, важную роль в избавлении от запора играет потребляемый рацион. Нормализации работы кишечника способствуют
- черный хлеб,
- сухофрукты,
- сырые овощи и фрукты,
- отруби,
- крупы, кроме риса и манки,
- нежирное мясо,
- молочные продукты невысокой жирности.
Следует обратить внимание на следующие факторы при подборе диеты при запоре:
- исключение крепкого чая, кофе, продуктов брожения, которые могут вызывать метеоризм;
- соблюдение водного баланса (необходимо выпивать минимум 1,5-2 литра чисто воды в день 5;
- контроль за потреблением клетчатки, так как иногда чрезмерное потребление клетчатки может усилить симптомы запора, а при спастическом запоре может приводить к усилению болевых ощущений в кишечнике;
- дробное питание не реже 4-5 раз в день.

Дополнить правильное питание следует физическими упражнениями, которые укрепляют мускулатуру брюшной области, усиливают моторику кишечника и в целом положительно воздействуют на организм, включая психологическое состояние, что особенно актуально при спастическом запоре5.
Если вышеприведенные рекомендации не помогли, или у человека нет возможности проследить за своим питанием и вести здоровый образ жизни, на помощь приходят слабительные препараты. Однако стоит знать, что некоторые слабительные препараты, представленные в аптеках, могут вызывать привыкание. Кишечник настолько расслабляется, что становится «ленивым» и уже не может обойтись без лекарственной помощи
Оптимальным выбором для решения проблемы спастического запора может быть Дюфалак®. К его преимуществам можно отнести:
- Двойное действие препарата: мягкое и комфортное очищение кишечника и нормализация его микрофлоры за счет пребиотического эффекта7.

- При приеме Дюфалак® кишечник не перестает работать самостоятельно8.
- Высокий профиль безопасности: разрешен для использования людям всех возрастов, в том числе детям с первых дней жизни, а также беременным и кормящим женщинам7.
- Возможность применять препарат так длительно, как это необходимо7,8.
- Действие на всем протяжении толстого кишечника, восстановление естественного ритма работы кишечника и обеспечение длительного эффекта в нормализации стула7,9.
Материал разработан при поддержке компании Эбботт в целях повышения осведомленности пациентов о состоянии здоровья. Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к врачу.
RUS2132059 v1.1
причины, симптомы, диагностика и лечение, профилактика
Дефекационные затруднения, сопровождающиеся атоническим запором, встречаются у пациентов достаточно часто. Подобная форма расстройства стула считается одной из самых распространенных. Это состояние развивается вследствие отсутствия тонуса кишечных мышц (или атонии). В результате перистальтика кишечника нарушается, каловые массы не продвигаются по нему с трудом, что и приводит к запорам.
Подобная форма расстройства стула считается одной из самых распространенных. Это состояние развивается вследствие отсутствия тонуса кишечных мышц (или атонии). В результате перистальтика кишечника нарушается, каловые массы не продвигаются по нему с трудом, что и приводит к запорам.
Симптомы недуга
В ответ на дефекационные нарушения у пациентов возникают проявления атонического запора. Но симптомы могут затрагивать не только кишечные структуры, но и в целом весь организм.Обычно при атонических запорах пациенты жалуются:
- Очень редкие дефекации;
- Необходимость сильного натуживания для полноценного опорожнения кишки;
- Кал плотный, выходит крупными комками;
- В кишечнике накапливается большое количество фекалий;
- Беспокоит вздутие, распирающее ощущение в животе;
- Кал сухой и может содержать кровянистые примеси;
- Твердые фекалии травмируют слизистые кишечные оболочки и ткани ануса
Это только сугубо кишечная клиника запоров. Если же рассматривать общую симптоматику, то она проявляется вялостью и раздражительностью больного, ухудшением самочувствия и пр.
Если же рассматривать общую симптоматику, то она проявляется вялостью и раздражительностью больного, ухудшением самочувствия и пр.
Если же атонические дефекационные затруднения запущены и слишком долго прогрессировали без должного лечения, то появляются симптомы интоксикации вроде мигреней, гипертермии или заметного ухудшения кожного покрова.
Причины
Чтобы приступить к лечению, нужно знать точные причины атонического запора. Только так можно подобрать наиболее результативное лечение. К самым распространенным причинам патологии относят:
- Гиподинамию и отсутствие разнообразия в рационе, несоблюдение режима питания;
- Нарушение питьевого режима, когда пациент употребляет недостаточно жидкости или пьет воду с большим содержанием известковых примесей;
- Воспалительные процессы;
- Язвенные поражения ЖКТ;
- Осложнения хирургических операций или диагностических инвазивных процедур на ЖКТ;
- Эндокринные нарушения;
- Истощение, связанное с избыточными нагрузками;
- Регулярные стрессовые состояния;
- Отравления и интоксикации.

Есть и прочие факторы, которые способствуют развитию патологии, например, дегидратация или табакокурение, спиртное или наркотики.
Осложнения
Если патологию игнорировать или заниматься самолечением, можно спровоцировать осложнения. Чаще всего атонические запоры осложняются геморроем, кишечным дисбактериозом или анальными трещинами.
При постоянном натуживании для совершения дефекации геморроидальные узлы увеличиваются. Помимо этого, на фоне постоянных атонических запоров может развиться иммунодефицит вторичного происхождения, при котором происходит угнетение иммунитета.
В результате риск различных бактериальных и вирусных инфекций, а также появления новообразований существенно возрастает.
Диагностика
Для подтверждения диагноза доктор оценивает состояние больного и назначает необходимые диагностические исследования.Доктор визуально оценивает кал пациента, который при атоническом запоре обычно имеет темный цвет и выделяется большими комками. Причем сначала выходит плотная пробка, а затем уже выделяются более мягкие массы.
Причем сначала выходит плотная пробка, а затем уже выделяются более мягкие массы.
Лечение атонического запора
Существует несколько схем терапии атонической задержки дефекации: медикаментозная терапия, диетотерапия, клизмы. Их можно сочетать и дополнять в зависимости от клинической ситуации.
Клизма
Достаточно часто при терапии запоров пациентам назначаются клизмы, которые могут быть масляными, очищающими или солевыми:
- Масляные – оказывают размягчающее воздействие на фекалии, помогая им мягко выйти наружу. Масло подогревают до температуры тела и смешивают с теплой водой. Вводят такие клизмы на ночь. Опорожнение обычно происходит спустя 7-10 ч.

- Очищающие – обычно используются для очищения толстого отдела кишечника, используются растворы на основе ромашкового, календулового отвара или из дубовой коры.
- Солевые (гипертонические) – предполагают введение соленых растворов, которые оказывают на кишку раздражающий эффект и смягчают стул. Эффект наблюдается примерно через 15-20 минут. Раствор готовят из 100 мл воды и 2 чайных ложечек соли.
Клизменные процедуры противопоказаны при кишечных воспалениях и непроходимости, нарушениях водно-солевого баланса и при поражениях брюшины.
Слабительные средства
Медикаментозные препараты послабляющего действия назначаются, когда более консервативные способы терапии не помогают. Какие медикаменты самые популярные и эффективные при запоре атонического типа:
- Гутталакс – отличное средство, минимум побочек. Производится в каплях и таблетках. Принимают на ночь по 10-30 капелек или 1-2 пилюли, обильно запивая водой. Нельзя принимать больше 10 дней.

- Прозерин – таблетки воздействуют раздражающе на кишечные стенки, увеличивая его перистальтику и провоцируя мягкий выход кала. Препарат не оказывает размягчающего эффекта на фекалии, потому при опорожнении могут возникнуть дискомфортные и даже болезненные ощущения. Принимают по 5-15 мг трижды за день.
- Регулакс Пикосульфат – отличное, мягкодействующее средство, снимает интоксикационную симптоматику. Производится в форме капель. Взрослым пациентам нужно принимать по 13 капелек, курс – неделя. Дозу по решению врача можно увеличить.
- Амиридин – препарат рекомендуется принимать только по предписанию специалиста. Медикамент заставляет кишечник сокращаться, воздействуя на его окончания. Принимать таблетки надо по 10-20 мг активного компонента. Обычно назначаются раз в день, хотя доктор может рекомендовать троекратный прием.
- Глицериновые суппозитории – оказывают раздражающие влияние, поэтому уже в первую четверть часа происходит дефекация. Рекомендуется использовать такие свечки однократно в день, вводя 1 суппозиторий после завтрака минут через 20.

Постоянно принимать послабляющие препараты запрещается, поскольку они оказывают достаточно сильное влияние на моторику и перистальтику кишечных стенок, но при этом подавляют естественные дефекационные процессы.
Диета
Лечебная программа питания считается ключевым направлением в терапии атонических задержек дефекации. Кушать нужно не меньше 4 р/д.Потребляемые продукты должны содержать достаточное количество пищевых волокон, клетчатки, способствующей образованию мягкого стула. Необходима также стимуляция кишечной перистальтики сахарами и органическими кислотами, присутствующими в составе фруктовых плодов.
В пищу нужно включить:
- Овощи – тыкву, кабачки, свеклу, морковь, огурцы;
- Хлеб из муки грубого помола с отрубями;
- Овсяной, перловой, гречневой;
- Кисломолочная продукция вроде простокваши, кефира;
- Фрукты некислые яблоки, бананы, финики, инжир, курага.
Рекомендуется в первый прием пищи кушать по большой ложке отрубей.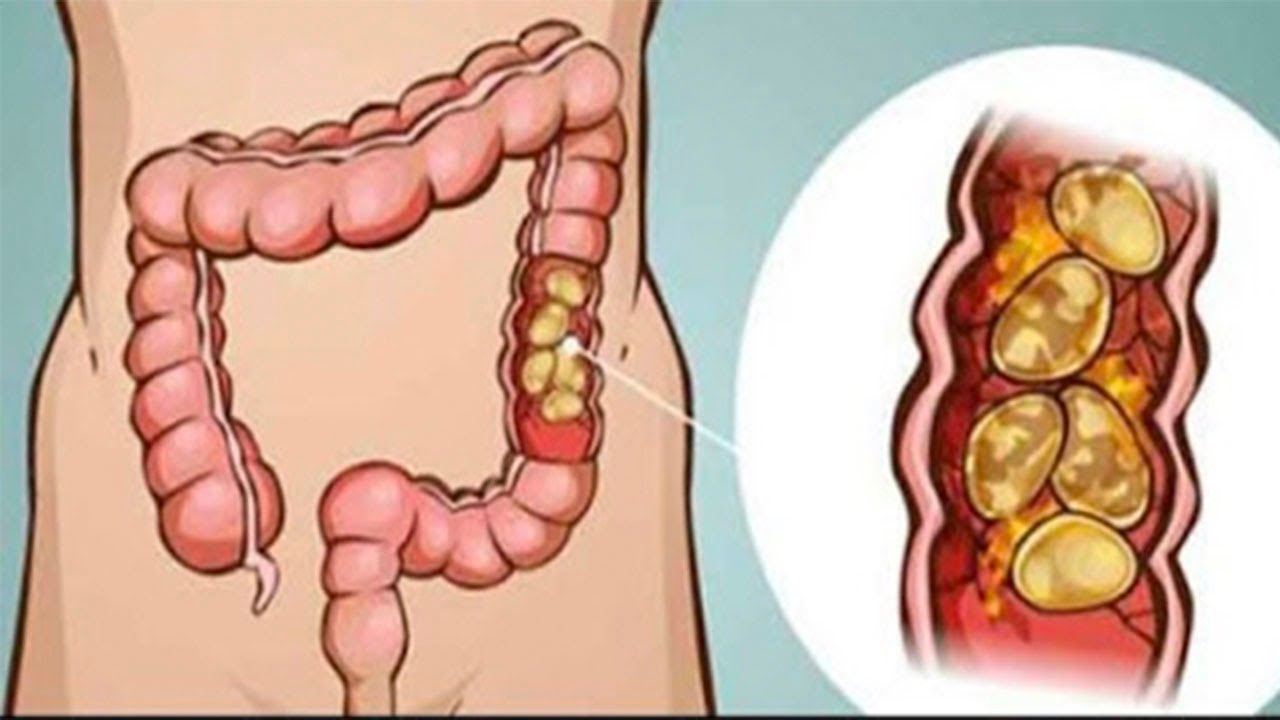 Увеличивать потребление клетчатки нужно постепенно, чтобы не вызвать болезненной симптоматики или метеоризма.
Увеличивать потребление клетчатки нужно постепенно, чтобы не вызвать болезненной симптоматики или метеоризма.
Профилактика
Профилактика атонического запора поможет избежать сложного процесса лечения. Для этого рекомендуется:
- Жить гипердинамичной жизнью, если работа сидячая, то добираться до нее и возвращаться обратно нужно только пешком;
- Нормализовать питание, исключить неполезный фастфуд, различные добавки и полуфабрикаты, кушать только здоровую пищу маленькими порциями, минимизировать углеводную пищу;
- Соблюдать питьевой режим, употребляя не меньше 2 л жидкости за сутки;
- Перед сном желательно гулять пешком;
- Приучить кишечник к дефекациям в одинаковое время;
- Исключить любые нездоровые привычки вроде табакокурения, алкогольной продукции, наркотиков и пр.;
- Нужно довести количество опорожнений хотя бы до 1 р. за сутки;
- Если запоры беспокоят часто, то нужно каждодневно делать зарядку, лечебную гимнастику;
- Научиться отгораживаться от стрессовых и депрессивных ситуаций, стараясь не зацикливаться на неурядицах;
- Не злоупотреблять клизмами, вообще, любые препараты принимать только по предписанию врача, не допускать самолечения;
- Никогда не принимайте слабительные препараты чаще одного раза без назначения специалиста.

Атонические запоры вызывают физиологический и психологический дискомфорт, поэтому профилактические меры помогают сохранить высокое качество жизни и избежать малоприятного лечения дефекационных проблем. Если своевременно приступить к лечению атонического запора, то прогнозы будут иметь благоприятный исход.
Но частой проблемой в данной ситуации выступает стеснение пациентов, потому к специалисту на прием они попадают уже с запущенными констипациями. В результате дефекационные проблемы поддаются терапии достаточно сложно и часто вызывают серьезные осложнения.
Атонический запор и спастический запор: сходства и отличия
Статью подготовил:
Василий Бабкинский
Врач высшей категории
Запор – состояние, при котором акт дефекации отсутствует на протяжении нескольких дней. Патология может быть обусловлена различными заболеваниями, связанными с функционированием ЖКТ. У пациента может быть диагностирован атонический запор и спастический запор, в зависимости от присутствующей клинической картины. При первом из перечисленных типов нарушения перистальтика кишечного тракта отсутствует. Его гладкая мускулатура не сокращается. При спастическом запоре состояние обусловлено мышечными сокращениями. Любая из патологий нуждается в незамедлительном лечении.
При первом из перечисленных типов нарушения перистальтика кишечного тракта отсутствует. Его гладкая мускулатура не сокращается. При спастическом запоре состояние обусловлено мышечными сокращениями. Любая из патологий нуждается в незамедлительном лечении.
В этой статье вы узнаете:
Общая информация
Запор – нарушение, при котором акт дефекации отсутствует на протяжении более двух суток. Процесс испражнения сопровождается значительным затруднением. В норме стул должен быть ежедневным. Консистенция фекальных масс мягкая. Кал при отсутствии заболеваний нетвердый и нежидкий.
При запоре у пациента наблюдается ощущение неполного опорожнения кишечного тракта. Это не самостоятельное заболевание, а всего лишь симптом какого-либо отклонения. Поэтому патология нуждается в комплексном лечении.
Характерные особенности, которые имеют спастические и хронические атонические запоры, описаны в таблице.
| Спастические острые запоры | Каловые массы делятся на фрагменты и напоминают козьи. Пациент жалуется на значительное вздутие живота. Боли в брюшной полости спастические. Наблюдается снижение работоспособности. Кал передвигается по кишечному тракту замедленно. Заболевший ощущает постоянную усталость. |
| Атонические хронические запоры | Фекальные массы характеризуются обильностью. Первая порция кала гораздо больше и плотнее, чем последняя. При процессе испражнения заболевший ощущает сильный дискомфорт. Боль при акте дефекации может быть невыносимой. Из-за большого объема фекальных масс высок риск надрыва анального отверстия. Иногда в кале может присутствовать примесь крови. |
Спазм кишечника и запоры спастические – обычно кратковременное нарушение. Как правило, отклонение не связано с серьезными заболеваниями и не нуждается в длительном лечении.
Иногда запоры возникают из-за неконтролируемых сокращений кишечникаАтонический вид запора протекает в хронической форме. Затруднение при акте дефекации длительно и болезненно. Состояние нуждается в незамедлительном лечении.
Затруднение при акте дефекации длительно и болезненно. Состояние нуждается в незамедлительном лечении.
Факторы, провоцирующие нарушение
Первопричины у разных типов отклонения отличаются. Спастический острый запор – следствие повышения кишечного тонуса. Появляются мышечные спазмы. Фекалии не способны передвигаться к выходу. К причинам нарушения относят:
- гормональные сбои в теле;
- повышенный уровень сахара в крови;
- отклонение функционирования яичников у женщин;
- психоэмоциональное перенапряжение;
- СРК;
- колит неврологического характера;
- индивидуальную непереносимость чего-либо;
- интоксикацию организма на фоне употребления продуктов питания низкого качества, попадания большого количества спиртосодержащих напитков и контакта с вредными химическими веществами.
Борьба с атоническим длительным запором более затруднительна. Обычно нарушение характеризуется хроническим течением. Лечение может быть только комплексным. Обязательно требуется консультация доктора. Самолечение категорически противопоказано. К основным провоцирующим факторам врачи относят:
Обычно нарушение характеризуется хроническим течением. Лечение может быть только комплексным. Обязательно требуется консультация доктора. Самолечение категорически противопоказано. К основным провоцирующим факторам врачи относят:
- отсутствие физической активности на протяжении длительного периода времени;
- скудный рацион питания и постоянное употребление одних и тех же пищевых продуктов;
- постоянное нарушение режима питания;
- употребление питьевой воды низкого качества;
- несоблюдение питьевого режима;
- присутствие в организме воспалительных процессов;
- истощение организма, обусловленное регулярными чрезмерными нагрузками;
- язвенные и эрозивные поражения слизистой оболочки ЖКТ;
- регулярные депрессии и эмоциональные всплески;
- недавнее перенесение хирургического вмешательства на органах ЖКТ;
- токсические интоксикации;
- нарушение в функционировании эндокринной системы.

В зависимости от фактора, провоцирующего нарушение, подбирается лечение.
Установить самостоятельно, почему возникли атонические или, наоборот, спастические запоры, невозможно. Требуется прибегнуть к комплексной диагностике.
Чтобы найти причину проблемы, надо пройти осмотр у врачаСопутствующая симптоматика
Симптомы спастического вида запора менее выражены. К основным признакам отклонения относят:
- колики и болезненное ощущение в нижней части живота;
- затруднение при акте дефекации;
- присутствие посторонних слизистых вкраплений в фекальных массах;
- снижение аппетита;
- болезненное ощущение в голове;
- снижение работоспособности;
- всплески агрессии.
Врач прибегает к пальпации. Таким образом при спастическом отклонении определяются болезненные участки. При нарушении кал схож с овечьим.
При атоническом запоре часто наблюдаются сильные головные болиСимптомы атонического запора более обширны. Пациент жалуется на общую слабость. Работоспособность стремительно снижается, и у больного возникает апатия. Головные боли приобретают хронический характер. Кожный покров становится сухим и начинает шелушиться. Периодически присутствует головокружение.
Пациент жалуется на общую слабость. Работоспособность стремительно снижается, и у больного возникает апатия. Головные боли приобретают хронический характер. Кожный покров становится сухим и начинает шелушиться. Периодически присутствует головокружение.
При длительном течении атонического отклонения появляется плотный налет на языке. В ротовой полости возникает выраженный и неприятный признак. Сердцебиение учащается и присутствует боль в области сердца.
Фекальные массы обильные и имеют колбасовидную форму. Начальная порция плотная и имеет четкие границы, а конечная полуоформленная. Обычно в кале наблюдается незначительное количество крови. Акт дефекации сопровождается невыносимой болью.
Возможно появление неприятного запаха изо ртаПри атоническом запоре болезненное ощущение в животе ноющее. Присутствует распирающее чувство в брюшной полости. Интенсивность симптоматики постепенно нарастает.
Лечебные меры
Лечение зависит от типа запора и причины появления отклонения. Терапевтический курс подбирается врачом после получения результатов диагностики. Предварительно пациенту дают направление на:
Терапевтический курс подбирается врачом после получения результатов диагностики. Предварительно пациенту дают направление на:
- исследование внутренней полости кишечника;
- обследование прямой кишки;
- рентгенографию.
Могут назначаться дополнительные симптомы в зависимости от набора клинической картины. То есть лечение спастического и атонического запора комплексное.
Лечение запоров заключается в изменении рациона питания, приеме лекарственных препаратов и применении народных методов. Пациент должен тщательно соблюдать все рекомендации доктора.
Людям, страдающим от запора, полезно есть больше овощейОсобенности питания
Диета при запорах – первое, к чему нужно прибегнуть при желании устранить нарушение. Требуется отдавать предпочтение пище растительного происхождения. Еда должна иметь однородную консистенцию. Предварительно продукты перетирают при помощи блендера.
Сахар заменяют медом. Лечение спастического запора отличается необходимостью употребления достаточного количества жиров. Пить разрешается соки домашнего приготовления, компоты, травяные чаи и минеральную воду негазированную.
Пить разрешается соки домашнего приготовления, компоты, травяные чаи и минеральную воду негазированную.
Из рациона полностью требуется исключить:
- жирные блюда;
- пищу, имеющую низкую температуру;
- выпечку;
- колбасные изделия;
- различные консервации и маринады;
- острую пищу и еду с большим количеством приправ;
- рисовые каши;
- кондитерские изделия;
- грибы;
- спиртосодержащие напитки;
- соленые закуски;
- какао.
Обязательно в рационе должны присутствовать жидкие блюда хотя бы раз в сутки. Диета при спастическом типе патологии или же атоническом запоре не имеет отличий. Важно исключить все вредные продукты.
Это видео поможет вам нормализовать стул:
Медикаментозное лечение
Для лечения запоров атонического и спастического типа пациенту назначают следующие слабительные лекарства:
- препараты осмотического действия;
- медикаменты, стимулирующие функционирование кишечника, раздражающего действия;
- смазывающие лекарственные средства.

Помимо этого, пациенту рекомендуют пробиотики и прокинетики. Медикаменты способствуют восстановлению моторики кишечного тракта и восстанавливают естественную микрофлору организма. Пища начинает нормально перевариваться. Нормализуется состояние слизистой оболочки ЖКТ.
Помочь справиться с запорами могут пробиотикиПри лечении атонического, а также спастического запора рекомендуют желчегонные препараты. Благодаря этому улучшается процесс переваривания пищи. Содержимое без проблем продвигается к выходу.
При атонической форме запора больному показан прием крововостанавливающих препаратов. Лекарства необходимы при наличии крови в фекальных массах.
Народные методы лечения
Комплексное лечение атонического и спастического запора включает использование народных терапевтических методов. Высокой результативностью обладают семена подорожника. Предварительно их измельчают и употребляют по 1 ст. л. перед сном.
Действенный народный метод — растительное масло натощакПосле пробуждения рекомендуется выпить столовую ложку растительного масла. Компонент запивают стаканом воды. Делать это нужно натощак. Положительная динамика появится уже спустя несколько часов.
Компонент запивают стаканом воды. Делать это нужно натощак. Положительная динамика появится уже спустя несколько часов.
Высокой результативностью обладает чернослив. 2 ст. л. сушеной сливы заливают 250 мл кипятка. Настаивают напиток на протяжении двух часов. Пьют по 125 мл дважды в сутки.
Перед применением любых народных методов следует проконсультироваться с доктором. В ином случае высок риск появления аллергической реакции.
Профилактические меры
Спастический и атонический вид запора доставляет существенный дискомфорт. Только соблюдая профилактические меры, можно значительно снизить риск развития отклонения. В первую очередь врачи рекомендуют пациентам совершать ежедневные пешие прогулки.
Чтобы в будущем запоры не беспокоили вновь, старайтесь не злоупотреблять жареной и жирной едойВажно отказаться от употребления спиртосодержащих напитков. Ограничивают потребление:
- пищи с большим количеством углеводов;
- жирного;
- жареного;
- острого.

В рационе должно присутствовать как можно больше фруктов и овощей. Клетчатка помогает кишечнику функционировать правильно. Также требуется каждый день употреблять кисломолочные продукты.
Василий Бабкинский
Привет, меня зовут Василий. Вот уже 7 лет помогаю людям с проблемами кишечника, работая в первой частной поликлинике г. Брно. Буду рад ответить на ваши вопросы по поводу статьи в комментариях, другие вопросы можете задавать нашим врачам на этой странице.
Загрузка…Похожие статьи
Атонический запор — что это такое и какие его симптомы?
Одним из самых распространенных видов запоров является атонический запор — что это такое, каковы причины атонии кишечника и способы борьбы с этой проблемой необходимо знать каждому человеку, который заботится о своем здоровье. Любой вид запора говорит об ослаблении деятельности кишечника и проблемах с состоянием организма. Главной причиной атонии является утрата естественного тонуса гладкой мускулатуры кишечника в результате ухудшения перистальтики толстой кишки.
Причины атонического запора
Как правило, атонические запоры вызываются неправильным питанием, то есть беспокоят тех людей, которые употребляют недостаточно продуктов растительного происхождения или продукты с незначительным содержанием клетчатки. Предпочтение, отдаваемое мясным блюдам и хлебобулочным изделиям, не лучшим образом отражается на перистальтике кишечника. Такие продукты не имеют естественных раздражителей, которые, попадая в кишечник, заставляют его стенки сокращаться. Именно поэтому диета при атоническом запоре основана на уменьшении количества рафинированной и обработанной пищи в ежедневном рационе.
Второй распространенной причиной является обезвоживание организма вследствие недостаточного употребления жидкости в свободном виде и в виде жидкой пищи. Проблема может возникать и в том случае, когда у пациента большое количество жидкости из организма испаряется через кожу и слизистые оболочки в жаркое время года или при высокой температуре тела. Результатом является затвердевание каловых масс, которое делает затруднительным выведение отходов из организма.
Недостаток подвижности также влияет на тонус мышц. В результате низкого уровня активности и ослабления мускулатуры брюшного пресса также ухудшается перистальтика кишечника.
Под частым воздействием интенсивных раздражителей, к которым относятся быстродействующие слабительные препараты и очистительные клизмы, снижается восприимчивость нервных рецепторов, расположенных на стенках кишечника. В результате снижается тонус стенок кишечника, который принято называть синдромом «ленивого» кишечника.
Также причиной атонии кишечника могут служить стрессы и эмоциональные расстройства, воспалительные заболевания желудочно-кишечного тракта и вредные привычки человека.
Симптомы заболевания
Если у человека присутствует атонический запор – симптомы в этом случае повторяют общие признаки этого состояния:
- отсутствие опорожнения кишечника в течение двух суток и более;
- плотная структура кала;
- затруднения во время дефекации;
- вздутие живота, болевые ощущения в области живота;
- ухудшение общего состояния;
- снижение аппетита;
- общие признаки интоксикации организма (повышение температуры тела, смена оттенка кожных покровов и пр.
 ).
).
Профилактические меры
Запоры у многих людей помимо нарушений с точки зрения физиологии вызывают и психологический дискомфорт. Поэтому необходимо принимать профилактические меры, которые позволяют избежать возникновения запоров. Очень важно бороться с любыми видами запоров у детей, чтобы избежать развития хронических форм проблемы в зрелом возрасте.
Прежде всего, необходимо обратить внимание на двигательную активность пациента. Частые пешие прогулки также укрепляют мышцы организма, хоть и в меньшей степени, чем интенсивные физические нагрузки. Важно проводить гимнастические разминки у грудничка, чтобы с самого раннего возраста обеспечить нормальное развитие мышц.
Далее необходимо ограничить продукты с большим содержанием углеводов (сладости, мучные изделия, макароны). А вот отказываться от свежих овощей и фруктов, а также круп из необработанного зерна (в оболочке) ни в коем случае нельзя. Эти продукты содержат клетчатку, необходимую для правильной работы кишечника. Еще одной мерой профилактики послужит один стакан кефира или йогурта в день или же добавление в пищу отрубей.
Еще одной мерой профилактики послужит один стакан кефира или йогурта в день или же добавление в пищу отрубей.
Как лечить атонический вид запоров?
Лечение атонического запора основывается на поддержании диеты, предусматривающей употребление в пищу продуктов, которые являются источниками растительной клетчатки. Максимальное количество растительных волокон содержат свекла, морковь, чернослив, овсяная и гречневая группы, тыква. Полстакана свежего морковно-свекольного сока в день избавит вас от этой проблемы навсегда. Если у ребенка случаются запоры, то кормить его следует жидкой и пюреобразной пищей, которая способствует восстановлению перистальтики кишечника.
При лечении атонии кишечника важную роль играет установление четкого графика приема пищи и опорожнения. Также необходимо заниматься специальной гимнастикой, ряд упражнений которой способствует укреплению мышц брюшного пресса. У детей необходимо проводить лечебный массаж живота.
В тех случаях, когда атонические запоры не проходят в течение длительного времени, необходимо лечение с помощью медицинских средств. Если запоры сопровождаются болями в животе, необходимо принимать препараты-спазмолитики. При частых запорах используются препараты, имеющие слабительное действие.
Если запоры сопровождаются болями в животе, необходимо принимать препараты-спазмолитики. При частых запорах используются препараты, имеющие слабительное действие.
В лечении атонических запоров эффективны препараты, которые усиливают перистальтику кишечника (прозерин), назначаемые врачом. При затруднении в опорожнении кишечника можно воспользоваться ректальными свечами (глицериновые свечи), которые вызывают позыв на дефекацию. Размягчить каловые массы и облегчить их выведение можно с помощью масляных клизм.
В любом случае при первых признаках запора нужно обратиться к специалисту для выявления реальной причины, которая способствует затруднительному выведению каловых масс из организма. Дело в том, что если причиной запора служат определенные заболевания, самолечение может не принести необходимого результата, и состояние пациента будет только неуклонно ухудшаться.
Запоры
Запор – длительная задержка дефекации, опорожнения кишечника от каловых масс.
Причины запоров
Среди его причин может преобладать неврогенный фактор, связанный с различными нарушениями в центральной нервной системе (стрессовые ситуации), сознательным подавлением рефлекса при определенных бытовых условиях и условиях труда (разъездная работа, отсутствие туалета). При проктологических заболеваниях, сопровождаемых болезненной дефекацией, имеют место рефлекторные запоры. Они также могут быть следствием хронических отравлений свинцом, морфином, никотином и другими токсическими веществами, нарушения деятельности эндокринных желез – яичников, гипофиза. В настоящее время довольно распространены запоры алиментарного происхождения — при недостаточном поступлении с пищей волокон растительной клетчатки или запоры, связанные с малоподвижным, сидячим образом жизни.
Механизмы таких запоров довольно сложны. Перистальтика кишечника (мышечные сокращения) стимулируется механическим воздействием на кишечную стенку грубых и трудноперевариваемых волокон растительной клетчатки, содержащихся в естественной пище в достаточных количествах. Это оболочки зерен в крупах, определенное содержание отрубей в простой пшеничной муке, в овощах и фруктах. Но в последние десятилетия характер питания современного городского жителя претерпел значительные изменения. В его рационе стали преобладать полуфабрикаты и продукты, прошедшие глубокую очистку – мука высшего сорта и изделия из нее (белый хлеб, макароны), очищенные крупы злаковых культур, рис с практически полным отсутствием клетчатки и так далее. Овощи также стали относиться к продуктам с малой калорийностью, а, значит, и с малой пищевой ценностью, и они стали частично заменяться пищевыми концентратами и ароматизаторами. Хроническое низкое содержание клетчатки в перевариваемой пище современного человека приводит к замедленному продвижению пищи в желудочно-кишечном тракте и имеет еще ряд отрицательных следствий в развитии хронических атонических запоров. Клетчатка разрыхляет пищевые массы в просвете кишечника и тем самым улучшает доступ внутрь пищевых комочков кишечного сока, что, наряду с нормальной перистальтикой, обеспечивает оптимальное расщепление пищи и ее всасывание.
Это оболочки зерен в крупах, определенное содержание отрубей в простой пшеничной муке, в овощах и фруктах. Но в последние десятилетия характер питания современного городского жителя претерпел значительные изменения. В его рационе стали преобладать полуфабрикаты и продукты, прошедшие глубокую очистку – мука высшего сорта и изделия из нее (белый хлеб, макароны), очищенные крупы злаковых культур, рис с практически полным отсутствием клетчатки и так далее. Овощи также стали относиться к продуктам с малой калорийностью, а, значит, и с малой пищевой ценностью, и они стали частично заменяться пищевыми концентратами и ароматизаторами. Хроническое низкое содержание клетчатки в перевариваемой пище современного человека приводит к замедленному продвижению пищи в желудочно-кишечном тракте и имеет еще ряд отрицательных следствий в развитии хронических атонических запоров. Клетчатка разрыхляет пищевые массы в просвете кишечника и тем самым улучшает доступ внутрь пищевых комочков кишечного сока, что, наряду с нормальной перистальтикой, обеспечивает оптимальное расщепление пищи и ее всасывание. Всасыванию пищи в кишечнике также способствует механическое очищение волокнами клетчатки ворсинчатой внутренней поверхности кишечника. При ее дефиците на поверхности кишечной стенки со временем образуется пленка, препятствующая всасыванию в кровь питательных веществ — в первую очередь имеющих крупные молекулы (белковые, витаминные комплексы и полисахариды). В просвете кишечника образуются участки скопления плотной непереваренной пищи, а в толстом кишечнике усиливаются гнилостные процессы, отравляющие всасывающимися токсинами организм, образуются невыводящиеся “каловые завалы” и “камни”. Клетчатка, в связи с ее плохим перевариванием, на последних этапах пищеварения участвует как наполнитель в формировании объемных каловых масс и тем самым стимулирует позывы к своевременному опорожнению кишечника.
Всасыванию пищи в кишечнике также способствует механическое очищение волокнами клетчатки ворсинчатой внутренней поверхности кишечника. При ее дефиците на поверхности кишечной стенки со временем образуется пленка, препятствующая всасыванию в кровь питательных веществ — в первую очередь имеющих крупные молекулы (белковые, витаминные комплексы и полисахариды). В просвете кишечника образуются участки скопления плотной непереваренной пищи, а в толстом кишечнике усиливаются гнилостные процессы, отравляющие всасывающимися токсинами организм, образуются невыводящиеся “каловые завалы” и “камни”. Клетчатка, в связи с ее плохим перевариванием, на последних этапах пищеварения участвует как наполнитель в формировании объемных каловых масс и тем самым стимулирует позывы к своевременному опорожнению кишечника.
Отрицательное воздействие на перистальтику кишечника и процессы всасывания имеет также дефицит кальция в пище современного человека.
Кальций необходим для осуществления процесса сокращения мышечных волокон, в том числе гладкой мускулатуры, представленной в кишечной стенке, а также для непосредственного участия в качестве проводника в процессе всасывания питательных веществ через слизистую кишечника в кровь. При недостатке кальция эти процессы подавляются. Дефицит кальция также связан с изменением характера питания – употреблением рафинированных продуктов (йогурты, обезжиренный кефир), в которых содержание кальция ниже в 3-4 раза в сравнении с натуральными молочными и кисломолочными продуктами, пренебрежением блюдами с костными бульонами. Хронический дефицит кальция (и, соответственно, алиментарные запоры) особенно распространен среди женщин старше 35 лет. С одной стороны, это связано с выполняемой ими детородной функцией. Формирование плода, рождение и вскармливание грудью требует значительного количества кальция, получаемого организмом матери из его запасов, хранящихся в костях. При современном образе питания этот дефицит сохраняется и нарастает с каждыми следующими родами. С другой стороны, обмен кальция также снижается в период угасания детородной функции, в результате снижения выделения определенных женских гормонов яичниками. Содержание кальция в костях уменьшается до критического уровня – остеопороза (разрыхления, разрежения) костей, и в результате наряду с многолетними запорами и хроническим отравлением из толстого кишечника, приводящему к нарушению питания кожи, волос и других тканей и органов, возникает повышенная ломкость костей, растет вероятность их переломов при незначительной травме.
При недостатке кальция эти процессы подавляются. Дефицит кальция также связан с изменением характера питания – употреблением рафинированных продуктов (йогурты, обезжиренный кефир), в которых содержание кальция ниже в 3-4 раза в сравнении с натуральными молочными и кисломолочными продуктами, пренебрежением блюдами с костными бульонами. Хронический дефицит кальция (и, соответственно, алиментарные запоры) особенно распространен среди женщин старше 35 лет. С одной стороны, это связано с выполняемой ими детородной функцией. Формирование плода, рождение и вскармливание грудью требует значительного количества кальция, получаемого организмом матери из его запасов, хранящихся в костях. При современном образе питания этот дефицит сохраняется и нарастает с каждыми следующими родами. С другой стороны, обмен кальция также снижается в период угасания детородной функции, в результате снижения выделения определенных женских гормонов яичниками. Содержание кальция в костях уменьшается до критического уровня – остеопороза (разрыхления, разрежения) костей, и в результате наряду с многолетними запорами и хроническим отравлением из толстого кишечника, приводящему к нарушению питания кожи, волос и других тканей и органов, возникает повышенная ломкость костей, растет вероятность их переломов при незначительной травме.
Довольно редко имеют место запоры, связанные с анатомическими особенностями толстого кишечника – удлинением его отделов или же чрезмерным сужением.
При атонической форме запоров задержка опорожнения связана, как отмечалось, с расслабленным состоянием гладкой мускулатуры кишечной стенки в результате снижения моторной функции (перистальтики) – мышечных сокращений кишечника. Каловые массы в таком случае обильные, плотные, колбасовидные. Дефекация болезненна, осуществляется с большим трудом, иногда с микротрещинами слизистой анального канала, проявляющихся прожилками крови на поверхности каловых масс.
При спастических запорах длительная задержка дефекации, напротив, связана с повышенным тонусом гладкой мускулатуры кишечника и чаще всего является следствием неврогенной реакции всего организма на длительную стрессовую ситуацию, психическую травму. Следует отметить, что стрессовая реакция косвенным образом отрицательно отражается и на состоянии кишечной микрофлоры. Каловые массы при такой форме приобретают вид “овечьего кала” – плотных, мелких отдельных комочков, иногда сопровождаемых скудной жидкой фракцией. Для спастических запоров характерны метеоризм, чувство распирания в животе, боли спастического характера с распространением и на верхние отделы живота.
Лечение запоров
Лечение запоров направлено на устранение вызывающей их причины. При атонических запорах гастроэнтерологи рекомендуется постепенное увеличение в питании продуктов, содержащих достаточное количество растительной клетчатки – крупы, овощи, фрукты, определенные сорта хлеба. Следует также регулярно употреблять натуральные кисломолочные продукты, сыр, костные бульоны. Обязательным условием является восстановление активного образа жизни – ежедневные прогулки, физические упражнения, водные процедуры, массаж области живота. Из медикаментов рекомендуется длительный прием препаратов кальция, предпочтительно натурального происхождения или в комплексе с витамином D (глюконат кальция и аналоги могут способствовать образованию камней в почках). Для облегчения дефекации можно использовать растительные слабительные. Полезны так же периодические орошения кишечника и очистительные клизмы.
При спастических запорах прежде всего необходимо нормализовать состояние нервной системы. С этой целью рекомендуются транквилизаторы, адаптогены (элеутерококк, лимонник, препараты родиолы розовой, женьшеня). Пища должна быть щадящей, преимущественно в отварном виде. При спастических проявлениях применяют спазмолитики (но-шпа, баралгин и др), положительное воздействие для уменьшения спазмов кишечника оказывают тепловые процедуры, хвойные ванны.
Atonic Colon — обзор
Glucagon
Человеческий глюкагон представляет собой одноцепочечный полипептид, содержащий 29 аминокислотных остатков и имеющий молекулярную массу 3485 дальтон. Глюкагон вырабатывается α-клетками островков Лангерганса. У некоторых видов глюкагон также вырабатывается в желудке; Вопрос о том, продуцируется ли какой-либо желудочный глюкагон у человека, является спорным. Аминокислотная последовательность глюкагона у животных варьируется от одной, похожей на человеческую, до других с совершенно разными последовательностями.Идентичные аминокислотные последовательности обнаружены у людей, свиней и крупного рогатого скота, что является важным соображением, когда глюкагон был получен из ткани поджелудочной железы животных. Однако это стало спорным вопросом, когда был разработан синтетический аналог глюкагона.
Глюкагон — гормон, оказывающий существенное метаболическое влияние на ряд органов. Он связывается со специфическими мембранами рецепторных клеток в органах-мишенях. В печени он стимулирует выработку глюкозы и кетогенез в печени. Глюкагон лизирует жировую ткань и приводит к снижению уровня холестерина и триглицеридов в крови.Он стимулирует высвобождение инсулина и, по-видимому, участвует в регенерации печени, где его роль не ясна. Глюкагон увеличивает приток крови к почкам. Он также оказывает специфическое воздействие на надпочечники и сердце.
Глюкагон является относительно сильным спазмолитическим агентом в гладких мышцах, и именно это спазмолитическое действие объясняет широкое использование глюкагона в радиологии желудочно-кишечного тракта. Используются фармакологические дозы. Гладкие мышцы в различных отделах желудочно-кишечного тракта различаются по своей чувствительности к глюкагону (таблица 2-1).Например, 0,1 мг глюкагона, вводимого внутривенно, достаточно для индукции гастродуоденальной гипотонии у большинства взрослых, 7 , но такая малая доза недостаточна для достижения гипотонии толстой кишки, когда может потребоваться доза до 10 раз больше.
Внутрисосудистый глюкагон также является сосудорасширяющим средством. В результате улучшается визуализация воротной вены во время мезентериальной артериографии. Тем не менее глюкагон был заменен другими вазодилататорами из-за его способности вызывать тошноту и рвоту в дозах, необходимых для расширения сосудов.
Глюкагон разлагается желудочным секретом и поэтому неэффективен при пероральном применении. Хотя глюкагон обычно вводят внутривенно, интраназальный путь эффективен, хорошо переносится и перспективен для использования в будущем. 8
Воздействие на желудочно-кишечный тракт
Острая непроходимость пищевода из-за затруднения приема пищи является обычным явлением и часто связана со стриктурой или спазмом. При подозрении на спазм были предложены спазмолитические препараты, но в многоцентровом двойном слепом исследовании глюкагона и диазепама не было обнаружено значительных различий в степени снижения эффективности спазмолитических средств по сравнению с плацебо. 9 Шипучие агенты также использовались с переменным успехом для лечения пищевых пробок в пищеводе.
Основным преимуществом глюкагона перед антихолинергическими средствами в индукции гипотонии верхних отделов желудочно-кишечного тракта является отсутствие побочных эффектов. В Соединенных Штатах глюкагон обычно используется для индукции гипотонии желудочно-кишечного тракта; в других странах чаще применяется антихолинергическое средство — бутилбромид скополамина (Бускопан). Хотя антихолинергические агенты дешевле глюкагона, соотношение цен на глюкагон и бускопан значительно колеблется во всем мире.
Глюкагон снижает среднее давление в желудке и двенадцатиперстной кишке. 10 Более ранние исследования показали, что антихолинергические агенты лучше, чем глюкагон, для получения оптимального покрытия слизистой оболочки желудка и двенадцатиперстной кишки барием, предположительно потому, что холинолитики уменьшают секрецию желудка, в то время как глюкагон не влияет на секрецию желудка. Однако на практике бускопан и глюкагон вызывают сравнимое вздутие желудка и двенадцатиперстной кишки и сопоставимое покрытие слизистой оболочки.Более фундаментальный вопрос заключается в том, улучшает ли индуцированная глюкагоном гипотония желудка и двенадцатиперстной кишки способность обнаруживать поражения в этих структурах. По крайней мере, одно исследование показало, что качество диагностики с глюкагоном и без него существенно не различается. 11 Многие радиологи в США обычно не используют гипотонические препараты при проведении исследований верхних отделов желудочно-кишечного тракта с двойным контрастированием.
При энтероклизе барий закапывают до тех пор, пока не будет обнаружено поражение, не будет достигнуто место обструкции или пока не будет заполнена терминальная часть подвздошной кишки.Глюкагон полезен, если считается желательным замедлить прохождение бария через тонкий кишечник, например, при выявлении подозрительной области. Как правило, внутривенное введение 0,25 мг глюкагона вызывает адекватную гипотонию для неспешного изучения рассматриваемой области. Альтернативно, вздутие тонкой кишки может быть достигнуто путем увеличения скорости инъекции бария, чтобы вызвать гипотонию.
Глюкагон оказывает расслабляющее действие на илеоцекальный клапан, благодаря чему барий может легче рефлюксировать в дистальный отдел тонкой кишки.Если ретроградная илеография выполняется из-за подозрения на заболевание в дистальном отделе подвздошной кишки, следует регулярно вводить глюкагон. Однако антихолинергические препараты мало влияют на илеоцекальный клапан.
Глюкагон может играть роль в радиологической терапии мекония илеуса и синдрома подвздошной пробки. 12
У некоторых пациентов пероральное пневмоколонное исследование позволяет проводить двойное контрастное исследование терминального отдела подвздошной кишки и правой ободочной кишки. Барий вводится либо с помощью обычного последующего исследования тонкой кишки, либо с помощью метода энтероклиза, а затем воздух вводится в толстую кишку через наконечник клизмы.Поскольку глюкагон расслабляет илеоцекальный клапан, он позволяет воздуху более легко возвращаться в терминальный отдел подвздошной кишки для получения изображения этой области с двойным контрастом.
Гипотония толстой кишки может быть достигнута путем внутримышечной инъекции 2 мг глюкагона. Гипотония начинается в течение нескольких минут и длится около 15 минут. Гипотония также может быть достигнута с помощью внутривенного введения 0,25–0,5 мг глюкагона, хотя некоторым пациентам требуется до 1,0 мг; начало гипотонии при внутривенном введении почти мгновенно и длится примерно 10 минут.Как правило, из соображений стоимости используется меньшая внутривенная доза. Для младенцев и детей рекомендуется внутривенная доза от 0,8 до 1,25 мкг / кг. 13
Использование глюкагона для обследования с помощью бариевой клизмы значительно варьируется в радиологической практике. Глюкагон чаще применяется у госпитализированных, пожилых и больных пациентов. В некоторых практиках глюкагон обычно используется для клизм с барием с двойным контрастом, но более избирательно используется для клизм с барием с одним контрастом.В амбулаторных условиях многие радиологи используют глюкагон, когда у пациента наблюдается болезненный спазм, когда визуализированный спазм мешает диагностическим аспектам исследования или когда пациент не может удерживать барий. Глюкагон уменьшает как степень, так и тяжесть спазма толстой кишки во время бариевой клизмы, поэтому этим пациентам более комфортно во время обследования.
Несколько исследований оценили, увеличивает ли использование глюкагона точность бариевых клизм с двойным контрастированием. Одно проспективное двойное слепое перекрестное исследование, сравнивающее глюкагон и плацебо, показало, что как чувствительность, так и специфичность двойной контрастной клизмы с барием улучшились после глюкагона, но результаты не были статистически значимыми. 14, 15 Поэтому авторы рекомендовали использовать глюкагон только для пациентов, которые испытывают значительный дискомфорт во время обследования, спазм толстой кишки, трудности с удержанием клизмы или подозрение на колит или дивертикулит. Другие исследователи обнаружили, что глюкагон фактически ухудшает качество обследования, способствуя рефлюксу воздуха в тонкую кишку, 16 , но эти результаты были поставлены под сомнение. 17
Иногда спазм толстой кишки сохраняется, несмотря на внутривенное введение глюкагона.Мое эмпирическое наблюдение показало, что пациенты с длительным диабетом имеют более устойчивый к глюкагону спазм толстой кишки, чем пациенты, не страдающие диабетом, но причина такого снижения ответа у диабетиков неизвестна. Иногда повторное наполнение толстой кишки барием низкой плотности через несколько минут после неудачной бариевой клизмы с двойным контрастированием может привести к заметному уменьшению спазма, что позволяет завершить исследование. 18
Уменьшение инвагинаций
Из-за его спазмолитического и расслабляющего действия на илеоцекальный клапан было высказано предположение, что глюкагон может играть роль в уменьшении кишечных инвагинаций.В ряде сообщений описывается уменьшение инвагинации после введения глюкагона, но такое эмпирическое использование не обязательно указывает на то, что уменьшение этих инвагинаций может быть отнесено на счет глюкагона; Известно, что даже вторая или третья попытка сокращения улучшает общий показатель успеха. Другие контролируемые исследования показали аналогичные показатели успешности уменьшения инвагинации с глюкагоном и без него.
Глюкагон в компьютерной томографии
Несмотря на разнообразные эффекты глюкагона на печень, он, по-видимому, не влияет на усиление КТ печени.
И глюкагон, и соматостатин использовались для уменьшения артефактов движения при использовании старых сканеров с увеличенным временем исследования. Артефакты движения являются меньшей проблемой для многодетекторных компьютерных томографов. Тем не менее, способность поддерживать вздутие кишечника с помощью гипотонического средства может помочь в оценке стенок желудка и кишечника.
Хотя некоторые исследования показали, что глюкагон перед КТ-колонографией не улучшает растяжение толстой кишки, 19, 20 другие обнаружили, что антиспазматический агент полезен для поддержания гипотонии толстой кишки во время инсуффляции воздуха и сканирования.Спазм, развивающийся во время КТ-колонографии, также может быть уменьшен разумным применением глюкагона.
Глюкагон в УЗИ
Иногда бывает полезно вызвать атонию кишечника при УЗИ брюшной полости. Иногда звуковое окно в желчевыводящие пути можно получить, наполнив желудок жидкостью и вызвав гипотонию окружающих структур желудочно-кишечного тракта. 21
Глюкагон в магнитно-резонансной томографии
Глюкагон в настоящее время мало используется в МРТ, хотя он может иметь значение, если используются как пероральные контрастирующие агенты для МРТ, так и вздутие кишечника.В одном исследовании внутривенное введение глюкагона позволило превосходно визуализировать нормальные петли кишечника и утолщение стенки кишечника. 22 Глюкагон также может помочь устранить «призрачные» изображения помутненного кишечника с положительным контрастом.
Противопоказания и побочные эффекты
Продолжает существовать миф о том, что глюкагон не следует давать больным диабетом. Следует отметить, что глюкагон применяется для лечения гипогликемических реакций у больных сахарным диабетом. С другой стороны, в условиях гипергликемии и кетоацидоза временное дополнительное повышение уровня глюкозы, вызванное глюкагоном, не имеет большого клинического значения.Больной диабетом может безопасно получать глюкагон всякий раз, когда его использование клинически показано для визуальных исследований.
Побочные эффекты глюкагона меньше, чем у атропина или пропантелина. В одном исследовании побочные эффекты глюкагона были сопоставимы с побочными эффектами плацебо. Распространенность тошноты и рвоты после внутривенного введения глюкагона зависит от дозы. 23 При внутривенном введении медленная инъекция глюкагона уменьшает этот побочный эффект.
Противопоказания к применению глюкагона включают предшествующую чувствительность к глюкагону и известную или предполагаемую феохромоцитому или инсулиному.Описаны также анафилактические реакции с применением глюкагона. Сообщалось о появлении сыпи, периорбитального отека, многоформной эритемы, респираторной недостаточности и гипотонии. Глюкагон — это встречающийся в природе полипептид и в чистом виде не должен вызывать реакции гиперчувствительности. Раньше коммерческий глюкагон содержал бычий или свиной инсулин, протоинсулины, другие примеси, не являющиеся белками неглюкагона, и консерванты, и любое из них могло быть связано с реакцией гиперчувствительности.Однако в настоящее время глюкагон, созданный методами генной инженерии, вызывает очень мало анафилактических реакций.
Глюкагон может вызывать высвобождение катехоламинов из феохромоцитомы, что приводит к внезапному развитию опасной для жизни гипертензии.
Глюкагон может стимулировать высвобождение инсулина из инсулиномы, что приводит к тяжелой гипогликемии; это состояние лечится глюкозой.
Запор — Клинические методы — Книжная полка NCBI
Определение
Запор описан с точки зрения характера и частоты стула.Нормальная частота дефекации колеблется от трех дефекаций в день до одного испражнения каждые три дня. Однако хорошо сформированный и в остальном нормальный стул, который возникает один раз в неделю, не требует терапии. Стул при запоре скибалловидный, то есть чрезмерно высушенный, твердый, сухой и труднопроходимый. Многие симптомы неправильно связаны с запором или приписываются ему, например, головная боль, недомогание, неприятный привкус во рту и налет на языке. Нет никаких научных оснований считать, что это вызвано запором, но эта концепция создала огромный рынок слабительных.
Фекальное уплотнение относится к огромному скоплению твердого стула, обычно в прямой кишке, который не может быть выведен из-за его размера и консистенции.
Мегаколон — это запор, доведенный до крайности, с сильно расширенной и атонической толстой кишкой, содержащей огромное количество стула.
Методика
Пациент, страдающий запором, обычно обращается к врачу по разным причинам:
Он или она заметил изменение в работе кишечника.
Он или она может попросить новое слабительное, жалуясь, что то, которое сейчас используется, больше не действует.
Несмотря на то, что у пациента нет жалоб, кроме привычных нечастых испражнений, он или она были проинформированы и даже предупреждены и напуганы другими людьми или средствами массовой информации об этой «ненормальной и потенциально опасной привычке».
Он или она жалуется на ряд симптомов, связанных с запором, таких как: субъективное ощущение неполного опорожнения прямой кишки; дискомфорт в нижней части живота, недомогание, анорексия, неприятный запах изо рта, налет на языке, аномальное вздутие живота и метеоризм.
Врач должен уточнить, что пациент подразумевает под термином «запор». Задайте пациенту следующие вопросы.
Вы имеете в виду, что опорожняете кишечник не так часто, как раньше?
Как вы опорожняли кишечник раньше, когда у вас все было в порядке?
Как часто вы опорожняете кишечник сейчас?
Вы имеете в виду, что ваш стул стал меньше? Тоньше? Тверже? Суше? Труднее изгнать?
Чувствуете ли вы, что в прямой кишке остался стул?
Если пациент не жалуется на запор спонтанно врач должен задать простые вопросы, например:
Как часто вы опорожняете кишечник?
Заметили ли вы какие-либо изменения в своем поведении кишечника?
Заметили ли вы какие-либо изменения в основной массе своего стула?
Чувствуете ли вы, что кишечник полностью опорожнился после посещения туалета?
Фундаментальная наука
В отличие от сложных абсорбционных функций тонкой кишки, толстая кишка служит для создания и хранения сформированного стула путем поглощения воды из жидкого содержимого подвздошной кишки.Единственная абсорбционная функция в дополнение к воде — это натрий и бикарбонат. Функция толстой кишки по сравнению с запором возникает из-за нарушения моторики, либо повышенной (спазм), либо пониженной (гипотония). Перистальтика, наблюдаемая в пищеводе, антральном отделе желудка или тонкой кишке, не возникает в толстой кишке из-за ее необычной анатомии. Круговая мышца распределена неравномерно, с участками толстой мышцы (хаустральными складками), разделенными тонким рудиментарным мышечным слоем. Хаустральные складки сближаются дистально, заканчиваясь у ректосигмовидного сочленения.Продольная мышца собрана в три полоски (тени), которые способствуют неперистальтической пропульсивной активности.
В отличие от хорошо организованных аборальных перистальтических сокращений пищевода, перистальтика толстой кишки возникает либо за счет сегментарных сокращений, либо за счет массового воздействия. Сегментарная моторика относится к изолированным сокращениям отдельных гаустр, создающим эффект «бригады ведра». Когда это работает ненормально со спазмом, как это наблюдается при спастической толстой кишке или спастическом дивертикулярном заболевании, давление увеличивается в изолированном сегменте, вызывая запор и боль без какой-либо движущей силы.Массовое действие относится к сокращению большой части толстой кишки, выталкивая содержимое вперед на многие сегменты толстой кишки. Это может быть одной из причин урчания в животе.
Стул обычно хранится в сигмовидной кишке, а не в прямой кишке, поэтому прямая кишка обычно пуста или содержит лишь небольшое количество стула. Когда сформированный стул переходит из сигмовидной кишки в прямую кишку, он создает афферентный стимул, указывающий на необходимость дефекации. Этот стимул можно подавить, если количество ректального содержимого не станет слишком большим или проксимальное давление не станет слишком высоким.Повышенное внутриректальное давление вызывает расслабление внутреннего анального сфинктера, состоящего из гладких мышц. Когда происходит дефекация, внешний анальный сфинктер также расслабляется произвольно, тогда как при подавлении дефекации тонус внешнего сфинктера увеличивается. Во время акта дефекации опорные структуры прямой кишки сжимаются, создавая вертикальный проход, который усиливается повышенным давлением в брюшной полости за счет маневра Вальсальвы и напряжением мускулатуры брюшной стенки. В примитивных обществах дефекация обычно происходит в положении на корточках, что еще больше усиливает вертикальную ось прямой кишки.Желудочно-кишечный тракт наиболее активен утром и после еды. Четко выраженный гастроколический рефлекс возникает при вздутии желудка, вызывая перемещение стула от сигмовидной кишки в прямую кишку. Таким образом, лучшее время для опорожнения кишечника — это после завтрака.
Клиническая значимость
Наиболее частыми причинами запора являются:
Снижение массы или объема стула, как правило, из-за недостатка пищевых волокон. Некоторые волокна, такие как отруби или псиллиум, гигроскопичны, что увеличивает содержание воды в стуле и его вес.
Снижение пропульсивной активности, обычно из-за лекарств, но иногда из-за врожденных заболеваний мышц, таких как склеродермия, амилоид и некоторые неврологические расстройства. К лекарствам относятся препараты с антихолинергическими свойствами, такие как антидепрессанты и некоторые антиаритмические препараты, опиаты, некоторые антациды, блокаторы кальциевых каналов и слабительные средства. Последние сначала стимулируют мускулатуру кишечника за счет раздражающих свойств, но при повторном использовании вызывают гипотонию, которая реагирует только на более сильные раздражители, что в конечном итоге приводит к атонии толстой кишки.Слабительное «привыкание» относится к ситуации, когда дефекация происходит только при использовании слабительного.
Подавление нормального дефекационного ректального стимула путем добровольного сокращения внешнего анального сфинктера из-за неудобства или болезненного анального заболевания, такого как тромбированный геморрой или анальная трещина.
Депрессия. Наряду со снижением многих функций организма, таких как анорексия и бессонница, снижается функция кишечника.
Снижение физической активности. Упражнения стимулируют перистальтику толстой кишки, поэтому поговорка «Запор не бывает бегуном» в целом верна. И наоборот, внезапное бездействие, такое как болезнь, вынуждающая постельный режим, часто приводит к запорам.
Гипотиреоз. Характерным симптомом может быть запор, а не недостаток энергии.
Запор может быть острым или хроническим. Резкое изменение привычек кишечника, особенно в возрасте старше 40 лет, является поводом для беспокойства, поскольку оно может быть симптомом новообразования толстой кишки.Соответствующие диагностические исследования, включая проктосигмоидоскопию или гибкую ректороманоскопию плюс бариевую клизму с воздушным контрастом или колоноскопию, должны проводиться при наличии опасений относительно новообразования. Другими острыми причинами являются внезапное снижение физической активности, изменение диеты, особенно сокращение потребления клетчатки, прием лекарств, указанных выше, и анальная боль.
Хронический запор встречается чаще, и его часто труднее вылечить. Если исключить такие органические причины, как гипотиреоз, хронический запор часто делится на две категории: пожилой пациент с устоявшейся привычкой к слабительным и более молодой пациент, часто женщина, страдающая запором из-за своего образа жизни и часто склоняющаяся к слабительной зависимости. .Спазм сигмовидной кишки часто способствует запору, нарушая нормальную перистальтику толстой кишки, так что содержимое толстой кишки удерживается проксимальнее сигмовидной кишки, что приводит к чрезмерному обезвоживанию или скибалловидному стулу.
Документация гипомотивии толстой кишки затруднена. В последнее время использовался пассаж рентгеноконтрастных маркеров с последующими серийными рентгенограммами, но с этими маркерами, вероятно, не обращались так же, как с содержимым толстой кишки.
Мегаколон — крайний пример запора, при котором мускулатура толстой кишки является гипотонической, что приводит к огромным скоплениям фекалий.Врожденный мегаколон, или болезнь Гиршпрунга, возникает из-за аганглиозного сегмента толстой кишки, разрушающего нормальный неврологический дефектный рефлекс. Приобретенный мегаколон возникает из-за таких факторов, как психоз или дряхлость. Простым, но эффективным методом дифференциации врожденного мегаколона от приобретенного является ректальное исследование. При врожденном мегаколоне прямая кишка пуста, несмотря на огромные скопления стула проксимально; при психогенном мегаколоне в прямой кишке наблюдается затишье стула. Последнее часто связано с постоянным загрязнением каловых масс и энкопрезом (спонтанная дефекация в ночное время).Дополнительные, более сложные диагностические исследования включают биопсию ганглиозных клеток и ректофинктерную манометрию.
После исключения легко диагностируемых состояний (например, новообразования, лекарств, гипотиреоза) необходимо учитывать функциональные и диетические факторы. Типичный пример хронического запора — молодая женщина, которая на полчаса сна по утрам предпочитает завтракать и пытается спонтанно опорожняться. В самом деле, нормальное позывание к дефекации по утрам можно подавить для удобства.Ее диета — либо «нездоровая пища», либо салат, оба с удивительно низким содержанием клетчатки. Вопреки распространенному мнению, салат и аналогичные овощи имеют довольно низкое содержание клетчатки (см.), Поэтому для обеспечения того же содержания клетчатки, что и одна или две унции злаков из отрубей, потребуется большое количество салатов. Она начинает принимать слабительные по мере необходимости, что быстро приводит к зависимости. Цикл можно прервать в нескольких местах: съедая завтрак, содержащий одну из злаков с отрубями, выделяя время для дефекации после завтрака, поощряя повышенную физическую активность и прекращая прием слабительных.Клизмы и суппозитории — меньшее зло, потому что они стимулируют только ректосигмовидную или прямую кишку, соответственно, а не всю толстую кишку, так что их можно использовать для переобучения кишечника.
Таблица 89.1
Количество различных продуктов, необходимых для обеспечения 10 граммов диетической клетчатки.
Волоконная терапия стала популярной среди пациентов и врачей, поскольку она создает физиологический стимул, увеличивая объем стула и тем самым увеличивая сокращение толстой кишки. Продукты подорожника и метилцеллюлоза — это искусственные формы отрубей, которые также гигроскопичны.
Лактулоза представляет собой дисахарид, который не переваривается в кишечнике, поэтому он проникает в толстую кишку целым и невредимым, где расщепляется на один и два углеродных фрагмента в результате бактериального переваривания, создавая осмотическую нагрузку, аналогичную ситуации, которая возникает при переваривании молока. проглатывается человеком с дефицитом лактозы. Лактулоза может быть полезна для стимуляции опорожнения толстой кишки, хотя пациенты часто жалуются на избыток газов. Помимо лактулозы, не существует неслабительных стимуляторов толстой кишки. Метоклопрамид стимулирует перистальтику пищевода, желудка и тонкой кишки, но не толстой кишки.
Некоторые хирурги предлагают хирургические процедуры для коррекции запора, от субтотальной колэктомии до сегментарных резекций. Теория ненадлежащего расслабления анальной мускулатуры побудила некоторых рекомендовать анальную миэктомию. Хотя в отдельных ситуациях этот подход может быть полезен, у многих пациентов, у которых он был опробован, наступает только временное облегчение.
Список литературы
Девроэде Г. Запор: механизмы и управление. В: Sleisenger MH, Fordtran JS, ред.Заболевания желудочно-кишечного тракта, 2-е изд. Филадельфия: В. Б. Сондерс, 1978; 368–86.
Примечание редактора. В: Sleisenger MH, Fordtran JS, ред. Заболевания желудочно-кишечного тракта, 2-е изд. Филадельфия: У. Б. Сондерс, 1978; 367.
Шустер ММ. Мегаколон у взрослых. В: Sleisenger MH, Fordtran JS, ред. Заболевания желудочно-кишечного тракта, 2-е изд. Филадельфия: В. Б. Сондерс, 1978; 1812–24.
Спастическая толстая кишка: что это значит?
Что такое спастическая толстая кишка?
Ответ Пурна Кашьяп, М.B.B.S.Спастическая толстая кишка — это термин, который иногда используется для обозначения синдрома раздраженного кишечника (СРК), распространенного заболевания, характеризующегося спазмами в животе, болью в животе, вздутием живота, запорами и диареей.
Термин «спастическая толстая кишка» описывает усиление спонтанных сокращений (подвижности) мышц в тонком и толстом кишечнике, связанное с IBS . Эти сокращения иногда называют спазмами. Однако есть несколько причин, по которым люди с IBS могут испытывать симптомы, и, следовательно, термин «спастическая толстая кишка» не является точным синонимом для IBS .
Причина и тяжесть IBS варьируется от человека к человеку. Лечение направлено на облегчение симптомов и может включать изменение диеты, увеличение физической активности, снижение стресса и, для некоторых людей, прием антихолинергических препаратов для облегчения спазмов.
с
Пурна Кашьяп, M.B.B.S.
Получите самые свежие советы по здоровью от клиники Мэйо. в ваш почтовый ящик.
Зарегистрируйтесь бесплатно и будьте в курсе новостей достижения, советы по здоровью и актуальные темы о здоровье, например, COVID-19, плюс советы экспертов по поддержанию здоровья.
Узнайте больше о нашем использовании данныхЧтобы предоставить вам наиболее актуальную и полезную информацию и понять, какие Информация выгодно, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другими информация, которая у нас есть о вас.Если вы пациент клиники Мэйо, это может включать в себя защищенную медицинскую информацию (PHI). Если мы объединим эту информацию с вашей PHI, мы будем рассматривать всю эту информацию как PHI, и будет использовать или раскрывать эту информацию только в соответствии с нашим уведомлением о конфиденциальности. практики. Вы можете отказаться от рассылки по электронной почте. в любое время, нажав ссылку «Отказаться от подписки» в электронном письме.
Подписывайся!
Спасибо за подписку
Наша электронная рассылка Housecall будет держать вас в курсе на последней информации о здоровье.
Сожалеем! Наша система не работает. Пожалуйста, попробуйте еще раз.
Что-то пошло не так на нашей стороне, попробуйте еще раз.
Пожалуйста, попробуйте еще раз
- Что такое горячая йога?
- Пищевая аллергия или непереносимость?
- Ферри ФФ. Синдром раздраженного кишечника. В: Клинический советник Ферри 2021. Эльзевир; 2021 г. https: // www.Clinicalkey.com. По состоянию на 20 октября 2020 г.,
- Вальд А. Патофизиология синдрома раздраженного кишечника. https://www.uptodate.com/contents/search. По состоянию на 20 октября 2020 г.,
- Кашьяп ПК (заключение эксперта). Клиника Майо. 20 октября 2020 г.
Продукция и услуги
- Книга: Клиника Майо по здоровью пищеварительной системы
.
Проверка кишечника: что такое функциональный запор?
Если у вас хронический (продолжительный) запор, вам необходимо выяснить, что его вызывает.
Это может быть заболевание или даже лекарства, которые вы принимаете, которые поддерживают вас. Но также может быть, что система утилизации отходов вашего организма не работает должным образом. Это называется функциональным или первичным запором. Это запор, не вызванный чем-то другим, и он чаще встречается у маленьких детей и пожилых людей.
Типы функционального запора
Есть 3 различных типа:
Нормальный транзитный запор : Это наиболее распространенный.Когда это происходит, мышцы толстой кишки сжимаются и расслабляются так, как должны: не слишком быстро и не слишком медленно. Ваши отходы движутся с правильной скоростью. Тем не менее, стул может быть твердым и трудно выводимым. У вас также могут быть боли в животе или вздутие живота.
Обычно становится лучше, если есть больше продуктов, богатых клетчаткой, или принимать определенные слабительные средства.
Медленный транзитный запор: Это означает, что ваша толстая кишка недостаточно быстро перемещает отходы. Врачи не знают, почему это происходит.Но это может быть связано с тем, что нервы не сигнализируют мышцам толстой кишки о необходимости двигаться так, как должны.
Признаки этого вида запора включают:
- Отсутствие позывов в туалет
- Какание реже одного раза в неделю
- Сухой твердый стул
- Раздутый или болезненный живот
Этот тип чаще встречается у молодых женщин. Врачи не знают почему.
Слабительные и клетчатка могут не работать для этого типа, но может помочь поведенческое обучение (биологическая обратная связь).Хирургия также может быть вариантом.
Нарушения дефекации: Чтобы вывести стул из тела, требуются скоординированные движения мышц тазового дна. Эти мышцы, в том числе анальный сфинктер, должны расслабляться в нужное время, чтобы вы могли комфортно покакать. Если у вас такой запор, вы можете почувствовать желание уйти, но с трудом это делаете. Это может быть болезненно.
У вас может быть эта проблема, если вы:
- Проводите много времени в туалете, напрягаясь и подталкиваясь, чтобы опорожнить кишечник
- Используйте пальцы, чтобы вывести стул, или часто используете клизмы
- Слабительные средства или пищевые добавки с клетчаткой не помогают избавьте от запора
У людей с этим типом часто бывает геморрой, трещины вокруг ануса, называемые трещинами, и твердый стул.Эти проблемы требуют лечения, потому что они могут сделать еще более трудным и болезненным уход.
Непонятно, что вызывает этот вид запора, но его часто лечат с помощью тренировок по поведению и релаксации.
Тестирование
Вам могут потребоваться специальные тесты, чтобы выяснить, какой у вас тип функционального запора. Они могут показаться неловкими и смущающими, но медперсонал их выполняет постоянно, и они довольно быстро заканчиваются. Они расскажут вашему врачу то, что им нужно знать, чтобы вылечить вас наилучшим образом.
Запор — Джексон Сигельбаум Гастроэнтерология
Обновлено 19.09.2018
Категория: Состояние
Запор можно определить как нечастый стул или стул с твердыми гранулами или затруднение с отхождением стула. Желательной целью является ежедневное прохождение одного или нескольких мягких, объемных стула. Хотя запор доставляет беспокойство, он обычно не является серьезным заболеванием. Однако могут быть и другие проблемы, вызывающие запор, поэтому часто рекомендуется тестирование.
Что вызывает запор?
Желудок взбивает и перемешивает пищу, чтобы ее можно было переваривать. Затем почти жидкая пища попадает в тонкий кишечник, который извлекает калории, минералы и витамины. Тонкая кишка заканчивается в правой нижней части живота, где она входит в толстую кишку. Толстая кишка имеет длину от 5 до 6 футов. Его функция состоит в том, чтобы выводить воду из жидкого стула, так что к тому времени, когда она достигает прямой кишки, стул становится мягким. Если экстрагировать чрезмерное количество воды, стул может стать твердым, и его будет трудно вывести.
Запор может быть вызван ленивой толстой кишкой, которая не сокращается должным образом и не может переместить стул в прямую кишку. Толстая кишка также может стать спастической и оставаться сокращенной в течение длительного времени. В этом случае стул не может двигаться. Всасывается слишком много воды, и образуется твердый, похожий на гранулы стул. Запор также может быть результатом механической обструкции, такой как опухоли или продвинутый дивертикулез, заболевание, которое может исказить и сузить нижнюю левую часть толстой кишки. К другим состояниям, которые могут привести к вялому и плохо сокращающемуся кишечнику, относятся: беременность, некоторые лекарства, дефицит гормонов щитовидной железы, недостаточная физическая активность, путешествия и стресс.
Диагностика
История болезни пациента — самый важный фактор в диагностике запора. Врач проведет медицинский осмотр и сдаст определенные анализы крови. Часто требуется рентгеновское исследование нижнего отдела кишечника с барием или колоноскопия. Колоноскопия позволяет врачу осмотреть стенку кишечника и получить биопсию (образцы тканей) из любых подозрительных участков. Обследование обычно проводится под седативными препаратами. Также может быть проведен тест на рентгеновские маркеры, при котором пациент проглатывает капсулу, содержащую маркеры.Через несколько дней делается рентген для анализа структуры и распределения маркеров в толстой кишке. В некоторых случаях ценную информацию может дать измерение давления в прямой и нижней части ободочной кишки. Этот экзамен называется манометрией.
Лечение
Поскольку существует множество причин запора, лечение зависит от результатов и диагноза врача. После исключения серьезных проблем хронический запор обычно поддается простым мерам, таким как добавление в рацион клетчатки, отрубей или наполнителей.
Общие рекомендации по лечению запора включают: регулярное питание, ежедневное употребление большого количества жидкости, регулярную ходьбу и выполнение аэробных упражнений. В частности, пациенты должны реагировать на позывы к дефекации. Задержка стула на этом этапе усугубит состояние.
Диета
Продукты с высоким содержанием грубых кормов, отрубей и клетчатки необходимы для коррекции и предотвращения запоров. В тех частях мира, где используется необработанное зерно и где потребляется большое количество клетчатки, запоров мало, и нормальное прохождение одного или двух больших мягких стульев в день является нормальным явлением.Следующие продукты следует употреблять ежедневно в достаточном количестве:
Цельнозерновой хлеб (цельнозерновой)Крупы с отрубями
Овощи — Корень (картофель, морковь, репа), листовая зелень (салат, сельдерей, шпинат) или вареные с высоким остатком (капуста)
Фрукты — Вареные или тушеные (чернослив, яблочное пюре) или свежие фрукты (кожица и мякоть)
Наполнители — Клетчатка — это непереваренная часть растительной пищи, которая попадает в толстую кишку.Некоторые типы волокон могут поглощать и удерживать большое количество воды. Это, в свою очередь, приводит к более крупному и объемному стулу, который становится мягким и легче выводится. Достаточное количество клетчатки в пище или добавках рекомендуется ежедневно. Этот тип водоудерживающего волокна обычно легко добывается каждый день одним из следующих способов:
Отруби пищевые — Доступны пшеничные, овсяные или рисовые отруби. Обработка пшеницы и других зерен удаляет эту ценную волокнистую часть пищи, поэтому следует избегать этих обработанных продуктов.
Отруби подорожника — Подорожник примечателен тем, что его измельченные семена могут удерживать очень много воды. Этот продукт доступен как Metamucil, Konsyl, Effersyllium, Per Diem Fiber или более дешевый непатентованный препарат в магазинах лекарств и диетических продуктов. Хотя это и обозначено как слабительное, на самом деле это не слабительное.
Метилцеллюлоза — это еще одно древесное волокно, которое также удерживает воду. Он доступен как Citrucel.
Упражнение
Регулярные упражнения, особенно ходьба и бег трусцой, помогают предотвратить запор.Обязательно пейте много воды.
Помогают ли слабительные?
Существует два основных типа слабительных: стимуляторы и осмотические. Иногда они помогают при временном запоре. Когда кому-то нужно обычное слабительное, предпочтительнее осмотическое, такое как Магнезийное молоко, полиэтиленгликоль (Glycolax), Miralax или Lactulose. Стимулирующие слабительные также эффективны, если осмотические неадекватны. Время от времени предпочтительнее делать клизмы, чем хроническое употребление слабительных.
Хирургия
У тщательно отобранных пациентов или пациентов с определенными заболеваниями, такими как тяжелый дивертикулез или другие механические блокировки, хирургическое вмешательство может принести облегчение.
Программа переподготовки кишечника
- Прекратить действие слабительных.
- Придерживайтесь диеты с высоким содержанием грубых кормов, таких как хлопья с отрубями и листовые овощи.
- Пейте шесть (6) унций чернослива или абрикосового сока каждое утро.
- Ешьте две (2) большие порции компота каждый день.
- Принимайте одну (1) столовую ложку наполнителя на основе псиллиума с горкой два раза в день.
- Ешьте обычный завтрак.
- Отложите 15 минут после завтрака, чтобы посидеть на унитазе, но не напрягайтесь, чтобы опорожнить кишечник.
- Если к третьему дню у вас не опорожнение кишечника, поставьте клизму и повторите описанные выше действия.
Сводка
Запор обычно является кратковременным заболеванием, которое легко лечится простыми мерами. Однако это состояние может отражать серьезное основное заболевание, которое может быть обнаружено и вылечено только врачом. При хроническом запоре важно, чтобы пациент понимал, как это происходит. Посредством приема правильной пищи и пищевых добавок, как правило, можно переобучить толстую кишку, чтобы добиться нормальной регулярности.
Sagi Kalev — «Есть 2 типа запора: атонический …
« Есть 2 типа запора: атонический и спастический. Оба обычно возникают из-за дисбаланса ВНС. Атонические последствия стресса симпатической нервной системы; Спастические последствия парасимпатического стресса ВНС. Оба являются результатом диеты или приема питательных веществ, которые противоречат требованиям генотипа / фенотипа.
Каждый человек наследует как часть своей метаболической индивидуальности различные сильные и слабые стороны нейроэндокринной функции.Например, у некоторых людей сильное пищеварение (сильное парасимпатическое), в то время как у других пищеварительная функция слабая или плохая (слабая парасимпатическая / сильная симпатическая).
Когда диета не соответствует его фенотипическому выражению, возникает запор (а также бесчисленное множество других симптомов потери гомеостаза). Это причина того, что изменения в диете или питательных веществах, устраняющие запор у одного человека, вызывают или усугубляют запор у другого.
Пища и питательные вещества оказывают специфическое стимулирующее или подавляющее влияние на вегетативную функцию.Некоторые продукты стимулируют / усиливают / поддерживают парасимпатическую иннервацию, в то время как другие продукты стимулируют / усиливают / поддерживают симпатическую функцию. Итак, парасимпатический доминант, соблюдающий диету или принимающий добавки, которые (дополнительно) стимулируют парасимпатическую систему, эффективно усугубляя или ухудшая его парасимпатический дисбаланс, может легко развить спастический тип запора.
С клинической точки зрения мы неоднократно видим, что у человека, соблюдающего диету с высоким содержанием клетчатки, овощей и фруктов, с низким содержанием белков и жиров, и страдающего запором, запор разрешается на диете с высоким содержанием белка и жира, а также с низким содержанием углеводов — и наоборот.
На первый взгляд это может показаться запутанным или трудным для понимания, но при понимании с исторической и генетической точки зрения, это имеет смысл. Потребности в питании основаны на генетике. Они являются результатом эволюционных сил генетической мутации, естественной селекции, адаптации и выживания наиболее приспособленных, действующих во многих географических точках, наряду с их различиями в климате и естественной доступной еде.
Таким образом, мы находим инуитов с их более чем 90% белков и жиров и без или с очень низким содержанием углеводов в местной диете, в отличие от, e.g., Тукисента (Папуа-Новая Гвинея) с их 90% + углеводами и очень низким содержанием белков и жиров, но при этом они идеально подходят и здоровы ».
Вот почему диета, которая делает одного человека стройным, стройным, энергичным, а здоровый может привести к буквально противоположным результатам у кого-то другого.
Ошибка большинства практикующих состоит в том, что они думают о продуктах питания и питательных веществах аллопатически — принимайте эту пищу или питательное вещество для этого симптома или заболевания. Но пища и питательные вещества не обладают внутренней ценностью, которая одинаково влияет на всех людей.Огонь обладает внутренним свойством тепла; он одинаково сжигает все, к чему прикасается. Но питательное вещество, которое стимулирует одного человека, будет успокаивать другого — в зависимости от фенотипа и того, какой фундаментальный гомеостатический контроль иннервируется ».
Вам, вероятно, знакома фраза «Какай или выйди из туалета».
Это прекрасный совет для последовательного прокрастинатора, но если у вас запор, это последнее, что вы хотите слышать. На самом деле запор — не шутка, поскольку он может привести к серьезным проблемам со здоровьем, если его не решить, включая проблемы с кожей, фекальные пробки, геморрой и даже выпадение толстой кишки.Не говоря уже о недоедании, токсемии и всех дисфункциях, которые со временем произойдут во всей вашей системе.
Конечно, общеизвестные сведения говорят нам, что вам нужно больше магния или что вы обезвожены, если у вас запор. Обе веские возможности, а для некоторых простое увеличение потребления воды и добавление качественного магния могут решить проблему довольно быстро. Но есть еще много людей, которые страдают, несмотря на попытки использовать эти общие решения, и что тогда?
Другой тип мышечного тонуса
Все знакомы с мышечным тонусом, поскольку он связан со скелетными мышцами, но есть другой вид мышечного тонуса, который может означать разницу между комфортным и легким испражнением, и давайте просто назовем это менее чем комфортным опытом .
Ваша толстая кишка и кишечный тракт состоят из так называемых гладких мышц, которые в основном автоматически контролируются вегетативной нервной системой (ВНС). Вы знаете ВНС как «сражайся или беги» и «отдыхай, переваривай и ремонтируй» часть своей нервной системы. Сторона борьбы или бегства — это сторона сочувствия, и это та часть, которая в первую очередь активируется, если вы видите медведя в лесу. Парасимпатическая сторона — это та сторона, которая более активна, когда вы расслабляетесь, перевариваете пищу, медитируете или спите.
Ваша толстая кишка — это орган с сильной парасимпатической иннервацией, а это значит, что если вы пытаетесь покакать в лесу и видите медведя… вы не будете какать. Это связано с тем, что ваше тело перешло в симпатическое состояние, вызывающее так называемый симпатический атонический запор. Другими словами, ваша толстая кишка не получает сигнала к какашкам, потому что, честно говоря, есть более важные вещи, которые нужно делать, например, бегать, чтобы спасти свою жизнь.
Это просто наглядный пример того, как тело находится в состоянии острой симпатии.Но если вы страдаете запором, это может быть атоническая форма, которая возникает из-за дисбаланса вегетативной нервной системы в масштабах всей системы или на местном уровне. Причин атонического запора может быть несколько, но вот лишь некоторые из них:
* Неправильная диета приводит к дисбалансу ВНС
* Неправильные питательные микроэлементы (витамины, минералы, аминокислоты) приводят к дисбалансу ВНС
* Подвывих позвоночника, приводящий к слишком большому симпатическому входу в вашу толстую кишку
* Дисбаланс нейротрансмиттеров по отношению к чрезмерным возбуждающим нейротрансмиттерам
* Высокий уровень психического / эмоционального стресса
* Пищевая чувствительность
* Дефицит магния
Если этот симпатический атонический запор не совсем соответствует вашим симптомам, тогда у вас может быть так называемый парасимпатический спастический запор.Эта форма дисфункции также может приводить к колебаниям между запором и диареей у некоторых и часто обозначается как IBS или IBD. По сути, гладкие мышцы толстой кишки либо «чрезмерно сокращаются», либо сокращаются до такой степени, что эффективно блокируются. У спастической толстой кишки, по сути, те же основные причины, что и ВНС, которые необходимо сбалансировать, за исключением дефицита магния, который усугубляет спастический запор. В этом случае кальций, а не магний приведет к нормальной дефекации.
Помимо балансировки вегетативной нервной системы, есть и другие потенциальные причины запора, которые следует изучить для полного разрешения. Вот еще несколько из них:
* Тяжелые металлы
* Дисбаланс простагландинов
* Патогены (паразиты, бактерии, грибки / кандида, SIBO)
* Утечка кишечника
* Энергетические и эмоциональные проблемы
Все снова и снова
Итак, где вы должны Начните? Чтобы улучшить перистальтику кишечника, вы должны начать с правильного питания, чтобы сбалансировать ВНС правильными продуктами и микроэлементами.Причина, по которой мы думаем, что это так важно, заключается в том, что система работает над оптимизацией выработки клеточной энергии в 100% случаев при правильном соблюдении. Именно эта клеточная энергия необходима для исцеления и уравновешивания любых симптомов, которые могут у вас возникнуть. Также ваша диета может иметь прямое влияние на баланс вегетативной нервной системы при правильной диете для вашего типа. Определенные продукты и питательные вещества стимулируют симпатический отдел, в то время как другие продукты стимулируют парасимпатический отдел.
Кроме того, вам следует оптимизировать гидратацию, особенно с утра, и изучить другие возможности, перечисленные выше, с помощью специального лабораторного тестирования.Некоторые мелочи, которые могут иметь большое значение, — это использование приземистого горшка для правильного положения, ежедневная ходьба и ограничение сидения, занятия йогой или отскоком, а также дыхательные упражнения для стимуляции парасимпатической реакции. Со временем, чем больше правильных вещей вы реализуете, тем легче будет иметь нормальный здоровый стул и чувствовать себя намного комфортнее на своей коже.
В этом тесте, который я хотел показать вам на примере, насколько легко процесс доставки этого комплекта к вам домой, вы должны сделать, это следовать очень простым инструкциям и отправить его по почте на следующий день в офисе UPS или просто позвоните в UPS, и они бесплатно заберут его.
Итак, что вы собираетесь делать, чтобы узнать, каких питательных веществ вам не хватает, а у большинства людей дефицит магния и кальция. И это причина того, почему метаболическое типирование так важно, чтобы знать ваш доминирующий тип.
Когда вы делаете анализ крови, ваш уровень кальция в 98% случаев оказывается нормальным, но там лаборатория не говорит «привет» или «низкий», и ничего не говорит… Причина в том, что он циркулирует в вашей крови, а не в ваши кости ваши мышцы ваши сухожилия или связки и т.д. настолько не хватает этого специфического микроэлемента.
Также вы будете знать, выталкивает ли ваше тело токсины или накапливает токсины, которые могут находиться в ваших жировых клетках, органах и т. Д., И вам интересно, почему вы не можете похудеть или ваше железо или ферритин, селен, цинк и медь, и результаты являются рецептом для вашего у щитовидной железы диагностирована анемия низкий уровень прогестерона высокий уровень эстрогена, усталость после еды и либо трудности с засыпанием, либо сном, либо с пробуждением, все вышеперечисленное …
Если вы когда-либо страдали от звона в ушах И ваш врач сказал вам перестать слушать громко музыку, потому что он не знает, что с вами делать, если бы вы пришли в мою клинику, я бы посоветовал вам принять нужное количество определенного кальция, который не является цитратом и не в форме таблеток, а в жидкой форме, как социальный ставка намного выше для этой конкретной проблемы, и чудеса произойдут менее чем за 2–3 дня…
Почему я рассказываю вам об этом тесте, например, потому что, если бы вы зашли на их веб-сайт и захотели купить тест без врача, вы бы заплатили более 570 долларов, но после разговора с владельцем и рассказа ему о моей миссии my Reach и моя повестка дня, поскольку мне не нужно сообщать ему свои кадры, поскольку вы должны иметь медицинскую лицензию, и он согласился Чтобы сделать то, что я обещал ему, я сделаю все возможное, чтобы помочь как можно большему количеству людей, потому что я действительно забота.

Взгляните — https: // тестирование.sagikalev.com/optimal-health-program
Нейрогенный кишечник | Сидарс-Синай
Не то, что вы ищете?Что такое нейрогенный кишечник?
Нейрогенный кишечник — потеря нормальная работа кишечника. Это вызвано нервной проблемой. Травма спинного мозга или нерва болезнь может повредить нервы, которые помогают контролировать нижнюю часть толстой кишки. Это часть тела, которая отправляет твердые отходы. из тела.Это условие мешает вашей нормальной способности хранить и получать избавиться от отходов. Это часто вызывает запоры и кишечные расстройства.
Еда, которую вы едите, поступает в ваш GI (желудочно-кишечный тракт) для пищеварения. Вы можете думать о своем желудочно-кишечном тракте как о длинной трубке. Вот как это работает:
- Мышцы желудочно-кишечного тракта подталкивают пищу, сокращаясь и сдавливание трубки волнообразно (перистальтика).
- Пища, начиная со рта, идет по пищевому тракту (пищевод) в желудок.
- Затем попадает в кишечник или кишечник. Первая часть кишечник усваивает питательные вещества. Пища, которую ваше тело не может использовать, продолжает в толстую кишку (ободочную кишку).
- Ваша толстая кишка реабсорбирует лишнюю воду из непереваренной пищи (так называемый стул). Стул хранится в последней части желудочно-кишечного тракта, называемой прямая кишка.
- Со временем стул выводит стул через задний проход во время дефекации.Кольцо из мышц сфинктера удерживает стул внутри прямая кишка, пока у вас не будет BM.
Мышцы и нервы вокруг вашего прямая кишка и анус должны работать вместе, чтобы кишечник работал правильно. Контроль нервов мышцы прямой кишки. Они сигнализируют о наполнении прямой кишки. Повреждение этих нервов может помешать контролю кишечника. Повреждение может снизить перистальтику мышц. вокруг толстой кишки.Повреждение может блокировать сигналы к прямой кишке и анусу или от них. Этот означает, что вы можете не чувствовать, когда вам нужно иметь BM. Или у вас может не быть BM когда вы хотите.
Есть 2 основных вида нейрогенный кишечник, в зависимости от пораженных нервов:
- Рефлекторная (спастическая) проблема с кишечником. Это это когда вы не можете добровольно расслабить анальный сфинктер. У вас может быть запор.Сигналы между толстой кишкой и мозгом нарушаются. При рефлекторных проблемах с кишечником, рефлекс, который запускает BM, все еще работает. Но вы можете не почувствовать его приближения. An незапланированный БМ может произойти при заполнении прямой кишки. Может возникнуть рефлекторная проблема с кишечником. после травмы верхней центральной нервной системы.
- Вялый кишечник. Это уменьшение движения в толстой кишке. Менее перистальтика, сфинктер более рыхлый чем обычно.Это может привести к запорам с частым подтеканием стула. Вялый проблема с кишечником может последовать за травмой нижнего отдела спинного мозга.
Нейрогенный кишечник может привести к травмам костного мозга (недержанию мочи), запоры и другие проблемы. Эти проблемы могут вызывать физические, социальные и эмоциональные трудности. Люди с нейрогенным кишечником могут открыть кишечник. программа управления, помогающая уменьшить проблемы.
Что вызывает нейрогенный кишечник?
Повреждение нервов может привести к нейрогенному развитию кишечника.Это может произойти с:
- Травма, например травма спинного мозга
- Заболевания нервной системы, такие как рассеянный склероз (MS) или боковой амиотрофический склероз (ALS)
- Ход
Каковы симптомы нейрогенного кишечника?
Нейрогенный кишечник вызывает нарушение нормальной работы кишечника. Поврежденные нервы нарушают способность прямой кишки накапливать отходы и избавляться от них.Из-за нарушенных сигналов между толстой кишкой и мозгом вы можете не почувствовать потребность в BM. Это часто приводит к запорам и несчастным случаям с БМ. Рефлекторные проблемы с кишечником могут вызвать внезапный, незапланированный BM, когда прямая кишка заполнена. Проблемы с вялым кишечником могут привести к частым утечкам стула, потому что сфинктер не сжимается так плотно. Нейрогенный кишечник может вызвать:
- Запор или диарея
- Проблемы с BM
- Потеря ощущения кишечника. полный
- Расстройство желудка (тошнота) или живот боль
- Утечка стула или частые аварии BM
Как диагностируется нейрогенный кишечник?
Медицинские работники спросят о история вашего здоровья, недавние симптомы, прошлые состояния здоровья и семейный анамнез.Врач может спросить, как часто у вас случаются травмы или запоры. Вам может понадобиться заполните дневник стула, чтобы записывать, когда у вас есть МП. Провайдеры обычно проводят физические экзамен, включая ректальный осмотр и проверку ваших рефлексов. Вам могут понадобиться другие тесты например:
- Аноректальная манометрия для измерения прочности сфинктера
- Электромиография для проверки электрической активности мышц вокруг заднего прохода и прямой кишки
- МРТ или компьютерная томография головного или спинного мозга шнур
- УЗИ ануса
Диагноз можно получить у гастроэнтеролога или другого специалиста.
Как лечится нейрогенный кишечник?
Люди с нейрогенной потребностью в кишечнике иметь обычную программу управления кишечником. Это включает запланированные процедуры для удаления стул из прямой кишки на регулярной основе. Это помогает предотвратить несчастные случаи, запор и непроходимость кишечника. Программа кишечника также включает изменения диеты, лекарства, и другие методы. Ваша медицинская бригада может помочь вам разработать программу управления кишечником.Ваш уход за кишечником может включать:
- Тренировка мышц живота (брюшного пресса)
- Ботулинический токсин помогает уменьшить анальный спастичность сфинктера
- Колостомическая операция по открытию для опорожнения стула вместо прямой кишки
- Диетические изменения
- Электрическая (нервная) стимуляция мышцы живота
- Планы учений и мероприятий
- Режим слабительного (может включать оба таблетки, принимаемые внутрь, и свечи)
- Импульсное водяное орошение
- Плановое очищение кишечника до физического удалить стул из прямой кишки
- Операция по созданию отверстия (стомы) через который вы можете смыть воду в верхнюю часть кишечника
- Использование пальца для включения мышца сфинктера (цифровая стимуляция прямой кишки)
После опорожнения кишечника программа, вам может понадобиться меньше помощи от других.Это также может помочь предотвратить связанные с этим проблемы, такие как геморрой или непроходимость кишечника. Хорошая практика ухода за кишечником помогает предотвратить BM несчастные случаи. Это также помогает предотвратить геморрой, серьезные запоры и кишечные инфекции. засор. Вы можете работать со своей медицинской бригадой, чтобы создать и поддерживать лучший кишечник. программа по уходу за вашей ситуацией.
Если вам нужен медицинский работник, ему потребуется обучение правильному уходу за кишечником. Если возможно, вы должны принять участие в этом тренинге.Цель — дать вам максимум свобода и гибкость. Это поможет ограничить влияние дисфункции кишечника на ваше качество жизни.
Основные сведения о нейрогенном кишечнике
- Нейрогенный кишечник — потеря нормального функция кишечника из-за нервной проблемы. Вызывает запор и кишечник. несчастные случаи.
- Повреждение нерва может быть вызвано травмой или заболевание, такое как рассеянный склероз.
- Симптомы включают проблемы с дефекация, боль в животе, утечка стула и частое опорожнение кишечника несчастные случаи.
- Диагностические тесты могут включать МРТ или компьютерная томография головного или спинного мозга и ультразвуковое исследование заднего прохода.
- Лечение включает создание кишечника программа управления. Это включает запланированное время для удаления стула из прямой кишки.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит ваш лечащий врач.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам врач.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут.Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как вы можете связаться с вашим лечащим врачом, если у вас возникнут вопросы.












 ).
).