ABC-медицина
Колит является воспалением слизистой оболочки толстой кишки. Хроническая разновидность колита представляет собой не только воспалительные, но также строфические и дистрофические изменения толстой кишки, сопровождающиеся секреторными и моторными нарушениями. Данное заболевание является одним из наиболее распространенных в мире. Оно часто сочетается с воспалительными поражениями желудка и тонкой кишки (энтероколит).
Причины
Инфекционные. Как правило, они вызываются возбудителями различных кишечных инфекций, чаще всего сальмонеллами и шигеллами. Также провоцируют развитие колита инфекционные заболевания (микобактерии туберкулеза и др.), условно-патогенная и сапрофитная флора кишечника человека, вызванная дисбактериозом.
Алиментарные. Они возникают из-за грубых и длительных нарушений режима питания и диеты. Нередко на фоне ахилических гастритов, панкреатитов и хронических энтеритов развиваются сопутствующие гастриты, их причиной является систематическое раздражение слизистой оболочки толстой кишки из-за неполного переваривания пищи.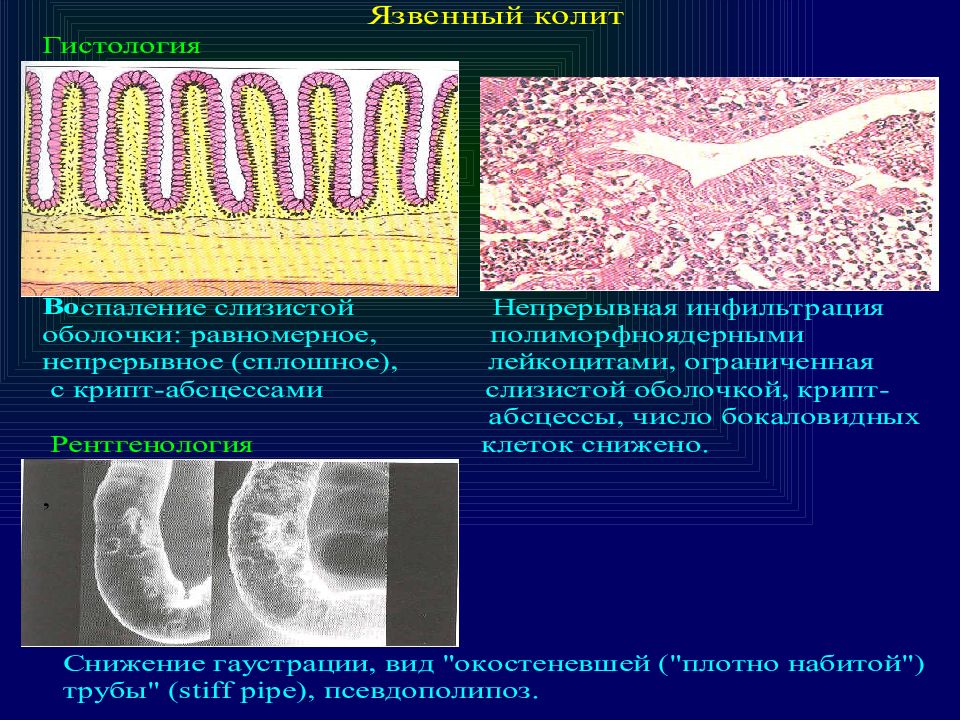
Токсические. Они возникают по причине длительных интоксикаций соединениями свинца, ртути, мышьяка, фосфора и др. Токсические колиты эндогенного характера могут возникнуть из-за раздражения стенки кишки теми продуктами, которые она выводит, например при уремии, подагре.
Лекарственные. Их причиной, как правило, является длительный бесконтрольный прием слабительных средств, имеющих в своем составе антрогликоэиды (препараты крушины, корня ревеня, листа сенны, плода жостера и др.). Также негативно влияют антибиотики и некоторые другие лекарства.
Аллергические. Наблюдаются при пищевой аллергии, а также непереносимости ряда химических и лекарственных веществ, высокой индивидуальной чувствительности человека к некоторым разновидностям бактериальной флоры кишечника и продуктам распада микроорганизмов.
Симптомы
Существует ряд основных симптомов, сопровождающих хронический колит кишечника:
- урчание в животе;
- тенезмы – ложные позывы к дефекации, заканчивающиеся выделением лишь слизи;
- ноющая боль в животе, которая возникает после обильной еды;
- запоры, периодически сменяющиеся диареей;
- метеоризм при запорах, сопровождающийся ощущением тяжести, вздутием живота, психоэмоциональным и физическим дискомфортом у пациента;
- диспепсия (тошнота, отрыжка, горечь во рту).

Среди общих симптомов можно выделить нарушение сна, повышенную раздражительность, слабость и потерю веса.
Диагностика
Копрологическое исследование
В кале присутствует большое количество слизи, микроскопическое исследование позволяет выявить эритроциты и лейкоциты. Бактериологическое исследование кала дает возможность обнаружить нарушения в толстой кишке – условно-патогенную микрофлору, изменения нормальной микрофлоры (дисбактериоз).
Рентгенологическое исследование
Рентгенологическое исследование (ирригография) необходимо, чтобы локализовать процесс, зафиксировать изменения рельефа слизистой оболочки, дискинезию, отличить колит от других заболеваний.
Ректороманоскопия и колоноскопия
В ходе данных исследований выявляются катаральные (гиперемированная стенка кишки, отечность, слизистый налет) и атрофические (бледность, истонченность) изменения слизистой оболочки толстой кишки.
Лечение
Медикаментозное лечение. Если преобладает диарейный синдром, назначаются вяжущие, адсорбирующие препараты. В случаях, когда хроническому колиту сопутствует дисбактериоз, лечение проводится с помощью антибактериальных препаратов. Устранение усиленного газообразования осуществляется активированным углем.
Чтобы записаться в клинику «ABC-Медицина» для лечения хронического колита, позвоните по телефону
причины появления, симптомы заболевания, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Колит – это общее название группы заболеваний, для которых характерно острое или хроническое воспаление слизистой оболочки толстого кишечника.
Причины возникновения колита
Колит может развиться в результате инфекции, недостаточности кровоснабжения кишечника (ишемии), лекарственного поражения, бывает вторичным по отношению к иммунодефицитным состояниям, может возникать после лучевой терапии органов малого таза при гинекологическом, урологическом и ректальном раке.
Воспаление слизистой толстого кишечника характерно для болезни Крона (БК) и неспецифического язвенного колита (НЯК).
Выделяют также микроскопический колит, при котором данные рентгенологических и эндоскопических исследований кишечника не показывают отклонений, а признаки воспаления определяются с помощью биопсии.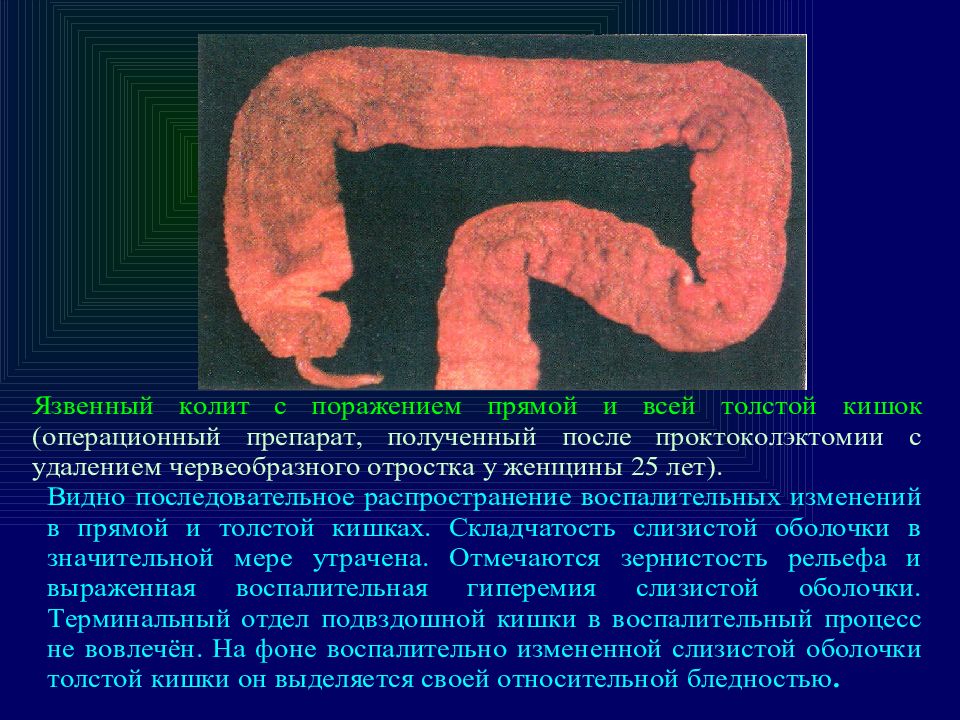
Инфекционное поражение кишечника могут вызывать бактерии (чаще всего Campylobacter jejuni), вирусы, простейшие и паразиты. Заражение бактерией Campylobacter jejuni происходит в результате употребления грязных продуктов или воды. Развитие колита зависит от количества попавших в кишечник бактерий, их вирулентности (способности вызвать заболевания) и иммунитета человека. Инкубационный период составляет 2-4 дня. Бактерии размножаются в желчи, а затем проникают через слизистую оболочку в кишечник, вызывая выраженное воспаление.
Другие бактериальные возбудители — сальмонеллы, шигеллы и микобактерии туберкулеза.
Причиной развития инфекционных колитов у пациентов с ослабленным иммунитетом, у больных с заболеваниями крови, новообразованиями, лучевой болезнью могут стать условно-патогенные микроорганизмы (представители нормальной микрофлоры кишечника) — стафилококки, протеи, кишечная палочка.Анаэробные бактерии Clostridium difficile, продуцирующие токсины, вызывают псевдомембранозный колит. Заболевание возникает на фоне изменений нормальной микрофлоры кишечника, в основном под влиянием антибиотиков (цефалоспоринов, бета-лактамных препаратов), которые подавляют рост других микроорганизмов и обеспечивают рост
Заболевание возникает на фоне изменений нормальной микрофлоры кишечника, в основном под влиянием антибиотиков (цефалоспоринов, бета-лактамных препаратов), которые подавляют рост других микроорганизмов и обеспечивают рост
Среди вирусов, способных вызвать колит, выделяют цитомегаловирус, среди простейших – дизентерийную амебу (Entamoeba histolytica). К паразитам, результатом жизнедеятельности которых становится колит, относятся острицы, аскариды, власоглав, среди циркулирующих в крови – шистосомы.
Ишемический колит возникает при недостаточном кровоснабжении толстого кишечника, что приводит к воспалению слизистой, появлению язв и кровоизлияний.
Чем продолжительнее нарушение кровоснабжения, тем тяжелее поражается кишечник. При возобновлении нормального кровообращения может возникнуть реперфузионный синдром, который приводит к дальнейшим тяжелым повреждениям кишки. Пациенты с ишемическим колитом обычно страдают заболеваниями сердечно-сосудистой системы (сердечной недостаточностью, атеросклерозом, фибрилляцией предсердий), могут иметь злокачественные новообразования и патологии свертывающей системы крови, ведущие к тромбозам.
Развитие микроскопического колита связано с аутоиммунными заболеваниями, такими как целиакия, сахарный диабет 1-го типа, псориаз, нарушения функции щитовидной железы. Выделяют два основных подтипа микроскопического колита – коллагенозный и лимфоцитарный.
НЯК и БК относят к так называемым воспалительным заболеваниям кишечника. Точные причины развития этих заболеваний неизвестны, однако, вероятно, при НЯК повреждение стенки кишки сопровождается аутоиммунной реакцией с продукцией антител к собственным клеткам кишечника. Среди причин развития БК обсуждаются наследственные, инфекционные, иммунологические и др.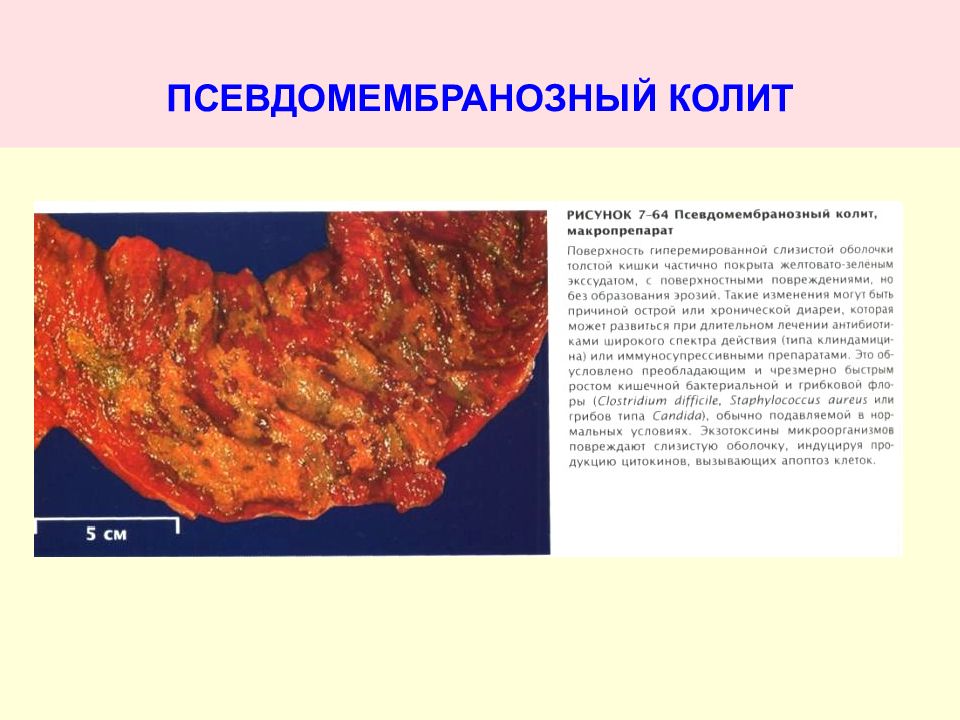
Классификация заболевания
Помимо этиологического (причинного) фактора, колиты подразделяют в зависимости от остроты процесса (острые и хронические) и степени тяжести. Хронические колиты классифицируют по характеру течения заболевания (непрерывное, рецидивирующее, перемежающееся) и по фазам (обострение или ремиссия). В зависимости от того, насколько поражен толстый кишечник при хроническом колите, выделяют тифлит (воспаление слепой кишки), трансверзит (воспаление поперечно-ободочной кишки), сигмоидит (воспаление сигмовидной кишки), проктит (воспаление прямой кишки), угловой колит (лево- и правосторонний в зависимости от пораженного изгиба поперечно-ободочной кишки), причем нередко они могут сочетаться (проктосигмоидит). При панколите поражены все отделы толстого кишечника.
Симптомы колита
Острый колит сопровождается сильными болезненными ощущениями, пациенты отмечают резь и спазмы в животе и в области прямой кишки (тенезмы). Для хронического воспаления характерны колики и ощущение тяжести в животе. У пациентов могут наблюдаться запоры, водянистая диарея, иногда с кровью и слизью, бурление в животе, ложные позывы к дефекации, усталость, повышение температуры тела.
Для хронического воспаления характерны колики и ощущение тяжести в животе. У пациентов могут наблюдаться запоры, водянистая диарея, иногда с кровью и слизью, бурление в животе, ложные позывы к дефекации, усталость, повышение температуры тела.
При болезни Крона присутствуют ректальные кровотечения, боль в животе, диарея, лихорадка, анемия, поражения анальной и перианальной области с формированием свищей, язв, анальных трещин. Нередко бывают внекишечные проявления – артриты, поражения глаз, афтозный стоматит, узловатая эритема – эти поражения отмечены у трети пациентов с БК и неразрывно связаны с воспалением кишечника.
В клинической картине неспецифического язвенного колита также отмечаются боли, тенезмы, появление крови в кале и диарея в ночные часы. Как и при БК, развитие НЯК сопровождается внекишечными поражениями кожи, полости рта, суставов, органов зрения.
Диагностика колита
Диагностика колита основывается на клинических и лабораторных данных, эндоскопии и биопсии.
В первую очередь необходимо провести микробиологические исследования и посевы для исключения инфекционного поражения.
симптомы, диагностика, лечение хронического колита – Отделение государственной больницы ЦКБ РАН
Хронический колит – заболевание, локализующееся в области толстой кишки. Это воспаление слизистой, которое сопровождается характерными симптомами – диареей, болью, запорами, урчанием, чрезмерным газообразованием. Это одно из наиболее часто встречающихся заболеваний пищеварительной системы, затрагивающее слизистую, подслизистую и мышечную ткани.
Причины возникновения и факторы риска
Хронический колит кишечника может быть спровоцирован целым рядом причин:
- Неправильное питание – самая распространенная причина появления заболевания. Однообразие, минимум витаминов, много белков и углеводов, мало клетчатки – все это факторы, которые могут повлиять на развитие патологии.
- Низкая подвижность, употребление алкоголя.

- Заболевания желудка и пищеварительной системы в целом – гастрит, панкреатит, энтерит, холецистит, в результате которых пища неправильно обрабатывается ферментами.
- Последствия острых кишечных инфекций, поражения глистами и другими паразитами.
- Нарушенная функция кишечника, в том числе врожденная.
- Следствие приема препаратов, влияющих на среду кишечника.
- Экзогенная интоксикация ртутью, мышьяком, солями фосфора, свинцом.
- Эндогенная интоксикация, вызванная уремией, гипертиреозом.
- Печеночная недостаточность.
- Воздействие радиации, лучевая терапия.
- Атеросклероз — вызывает ишемический колит у пациентов старшего возраста.
- У женщин во время беременности.
- После
Большую часть упомянутых факторов риска объединяет нарушение переваривания пищи, в результате которого ускоряется размножение болезнетворных бактерий. Процесс усвоения основных элементов из пищи нарушается, начинается дисбактериоз.
Процесс усвоения основных элементов из пищи нарушается, начинается дисбактериоз.
Симптомы заболевания
Появление и обострение хронического колита у взрослых и у детей характеризуется рядом признаков:
- В первую очередь проявлением заболевания становится боль спастического ноющего характера. Зачастую локализация – левосторонняя подвздошная область, желудок. При осмотре врач определяет расширенные участки прямой кишки. Боль становится более выраженной после еды и проходит после опорожнения кишечника и выхода газов.
- Появление проблем со стулом – часто с запорами и выделением кала, фрагментированного и покрытого слизью или диареей. Также наблюдается «запорный понос» — выделение жидкого кала после порции нормального.
- Боли при позывах к опорожнению кишечника.
- Вздутие живота, урчание, повышенное образование газов.
Виды колита
Классификация колита в зависимости от основного признака:
По этиологии возникновения различают следующие виды:
- Первичный:
- Инфекционный – вызывают патогенные грибки.

- Токсический – интоксикация химическими веществами.
- Паразитарный – вызванный паразитами.
- Аллергический – реакция на лекарства или пищу.
- Радиационный.
- Лимфоцитарный, коллагеновый и другие – этиология пока неизвестна.
- Механический – следствие множественных запоров.
- Медикаментозный – реакция на прием антибиотиков и других лекарств.
- Инфекционный – вызывают патогенные грибки.
- Вторичный – является следствием других заболеваний, как лечить его зависит от обстоятельств, спровоцировавших заболевание.
Неспецифический язвенный колит возникает, вероятнее всего, по причине аллергии. Он проявляется редко и проходит с воспалением и образованием язвенно-некротических процессов.
Диагностика
Хронический колит выявляется при помощи проведения следующих этапов обследования:
- Копрологические исследования – анализ кала с целью определения качества обменных процессов и состояния пищеварительной системы в целом.
 Признаками колита обычно являются лейкоциты и эритроциты в исследуемых образцах, а также слизь в больших количествах.
Признаками колита обычно являются лейкоциты и эритроциты в исследуемых образцах, а также слизь в больших количествах. - Ирригография или рентгеновский снимок кишечника для определения локализации заболевания, оценки состояния слизистой, определения дискинезии.
- Ректороманоскопия и колоноскопия – важные исследования, помогающие диагностировать катаральные и атрофические изменения толстой кишки.
Лечение хронического колита
Выбранное лечение зависит от состояния пациента, точного диагноза. Если можно вылечить пациента амбулаторно, ему не нужно находиться в стационаре. Схема лечения зависит от того, какой врач лечит и насколько серьезная ситуация.
В первую очередь важно соблюдение диеты. Пациент получает рекомендации по меню, перечень того, что нельзя есть, советы по режиму питания. Основное правило – дробное питание только разрешенными продуктами. В стадии обострения болезни запрещается работа, связанная с командировками и препятствующая соблюдению правильного режима дня.
Соблюдение диеты дополняется медикаментозным лечением и приемом обезболивающих таблеток. Обычно это антибактериальные средства, витамины, ферменты, сорбенты, отвары и настойки трав. Физиотерапия также благотворно влияет на процесс выздоровления. Это электрофорез, амплипульс, диадинамические токи, иглорефлексотерапия.
Возможные осложнения
При несвоевременном или неправильном лечении, а также невыполнении рекомендаций пациент рискует получить:
- Кишечное кровотечение.
- Перфорацию язвы.
- Появление спаек.
- Дивертикулез
- Кишечную непроходимость.
К какому врачу обратиться
При появлении первых тревожных признаков необходимо записаться к гастроэнтерологу. Лечение хронического колита в острой стадии в стационаре требует записи к врачу проктологу. Лучше врачи проктологи Москвы доступны в клинике ЦКБ РАН. В арсенале специалистов — собственная современная диагностическая лаборатория, новейшие методы обследования и большой опыт эффективного лечения заболеваний. Обратитесь к врачу вовремя, чтобы избежать осложнений, узнать больше о профилактике, диагностике и лечении хронического колита толстого кишечника.
Обратитесь к врачу вовремя, чтобы избежать осложнений, узнать больше о профилактике, диагностике и лечении хронического колита толстого кишечника.
Лечение гастрита в Казани, энтерит и колит — «Золотое свечение»
Гастрит — острое или хроническое воспаление слизистой оболочки желудка, которое приводит к нарушению функций не только желудка, но и всего желудочно-кишечного тракта (ЖКТ).
Частая причина хронического гастрита – бактерия Helicobacter pylori, которая поражает слизистую желудка, вызывая гастрит или язвенную болезнь. Среди причин возникновения хронического гастрита также можно назвать: неправильное питание, курение и алкоголь, приём некоторых видов лекарственных препаратов.
Симптомы гастрита:
ноющая или острая жгучая боль в верхней части живота
тяжесть в верхней части живота после еды
тошнота, рвота, отрыжка
снижение аппетита и потеря веса
Энтерит и колит, энтероколит
Энтерит – воспаление тонкого кишечника, колит – воспаление толстой кишки. Энтерит и колит редко протекают отдельно. Одновременное воспаление тонкой и толстой кишки называют энтероколитом.
Энтерит и колит редко протекают отдельно. Одновременное воспаление тонкой и толстой кишки называют энтероколитом.
Симптомы заболеваний:
Боли, урчание в животе
Вздутие живота, метеоризм
Тошнота и рвота,
Диарея, чередование запоров и диареи
Похудение, слабость характерны для хронической формы заболеваний
Диагностика и лечение заболеваний
Диагностика проводится на основании анамнеза и результатах эндоскопического обследования. Лечение врач назначает комплексное.
Немаловажное значение имеет диета и нормализация режима питания. Если заболевание вызвано инфекцией, паразитами, в первую очередь устраняются эти причины.
Медицинский центр «Золотое свечение» специализируется на лечении заболеваний желудочно-кишечного тракта. Опытные врачи-гастроэнтерологи установят точный диагноз и проведут курс лечения для вашего скорого выздоровления!
Вернуться к перечню услуг
Для записи на прием к врачу позвоните по телефону +7 (843) 202-10-20 или оформите заявку онлайн через форму ниже. Администратор свяжется с вами с 8.00 до 20.00 и предложит удобное для Вас время.
Администратор свяжется с вами с 8.00 до 20.00 и предложит удобное для Вас время.
ᐈ Диагностика и лечение колитов кишечника в Санкт-Петербурге
Заболевания органов пищеварения – одна из самых распространенных проблем в современном обществе. Причем у каждого второго пациента с такой патологией в возрасте 30–60 лет имеются признаки колита, воспалительного процесса в слизистой ободочке толстого кишечника с различной глубиной поражения. Это заболевание нередко принимает хроническое течение, что рассматривается как фактор повышенного онкологического риска.
Поэтому лечение колита должно проводиться под контролем врача и дополняться периодическими профилактическими осмотрами.
Каким бывает колит
Патогенетически (по механизму возникновения) выделяют несколько видов заболевания:
- Инфекционная форма.
- Язвенный колит, у взрослых это самый распространенный тип хронического воспаления толстой кишки.

- Радиационная (лучевая) форма.
- Токсическая форма, сюда же относят медикаментозно обусловленный колит.
- Ишемическая форма – нечасто встречающееся острое сосудистое поражение кишечника.
По характеру течения выделяют острую и хроническую форму заболевания. Длительно существующий воспалительный процесс может периодически усиливаться и затихать, в этом случае говорят о наличии стадий обострения и ремиссии. Возможно также вялотекущее течение, с почти постоянным присутствием слабовыраженных симптомов.
В зависимости от локализации основного процесса выделяют проктит (воспаление прямой кишки), сигмоидит, тифлит (поражение слепой кишки. При тяжелом течении развивается панколит, когда воспаление захватывает большую часть (не менее 50% от длины) толстого кишечника.
Почему воспаляется слизистая толстой кишки
Воспаление кишечника может быть обусловлено разными факторами, причем у одного человека может прослеживаться одновременно несколько предрасполагающих и провоцирующих моментов.
К основным причинам и факторам риска поражения толстой кишки относят:
- Кишечные вирусные или бактериальные инфекции с проявлениями острого колита или энтероколита (поражения тонкого и толстого кишечника). Обычно они протекают остро, но не исключена и последующая хронизация воспалительного процесса. К этому предрасполагают недостаточно активное лечение колита у взрослых и инфицирование C.difficile.
- Паразитарные инвазии (амебиаз, лямблиоз и др.).
- Хронические запоры, приводящие к постоянным микротравмам слизистой оболочки излишне плотными каловыми массами.
- Несбалансированный рацион, с постоянным избытком в меню красного (животного) жирного жареного мяса и специй, с недостатком грубоволокнистой клетчатки. Такие продукты провоцируют в кишечнике гнилостные и бродильные процессы, с образованием токсичных и раздражающих соединений.
- Стрессы, становящиеся причиной нарушения вегетативной регуляции стенок желудочно-кишечного тракта.
 Это приводит к нарушению моторики, дисбалансу в работе ферментов и расстройствам кровоснабжения.
Это приводит к нарушению моторики, дисбалансу в работе ферментов и расстройствам кровоснабжения. - Стойкий дисбаланс толстокишечной микрофлоры. Это негативно сказывается на процессе окончательного переваривания, способствует изменению кислотности кишечного содержимого и повышает вероятность раздражения и микроповреждения слизистой оболочки.
- Хронические интоксикации, в том числе табакокурение.
А в развитии язвенного колита большое значение имеют аутоиммунный фактор, патологическая активность эндогенных (внутренних) соединений-факторов воспаления и генетическая предрасположенность. Погрешности в диете, психоэмоциональные стрессы и кишечные инфекции при этом становятся провоцирующими моментами.
Основные симптомы
Колит может протекать с поражением прямой кишки и различных отделов сигмовидной кишки, возможно также субтотальное и тотальное воспаление. Уровень и распространенность основного патологического процесса влияют на комбинацию и выраженность основных симптомов заболевания.
К признакам колита относят:
- Боли в животе, обычно локализующиеся по ходу пораженного толстого кишечника. Они могут быть схваткообразными (по типу колик), тянущими, ноющими. Боли обычно усиливаются перед актом дефекации и при усилении газообразования.
- Нарушения стула. В острой стадии он учащается, в последующем возможно чередование поносов и запоров. Стул при колите разжиженный, но при этом редко бывает чрезмерно обильным. Характерна примесь прожилок крови и слизи в фекалиях, иногда обнаруживаются и гнойные выделения.
- Тенезмы – ложные болезненные позывы на дефекацию.
- Метеоризм.
Выраженность кишечных симптомов зависит от формы и стадии заболевания. В острой фазе (и в период обострения хронического процесса) они множественные, дискомфортные, хорошо очерченные.
Признаки поражения кишечника дополняются общими проявлениями интоксикации и субфебрилитетом. При вялотекущем воспалении и неполной ремиссии жалобы угасают, становятся непостоянными. А в случае полной ремиссии пациент ощущает себя здоровым.
При вялотекущем воспалении и неполной ремиссии жалобы угасают, становятся непостоянными. А в случае полной ремиссии пациент ощущает себя здоровым.
Но отсутствие явных симптомов, к сожалению, не всегда означает излечение. В стенке кишечника нередко сохраняются изменения, которые являются источником повышенного онкологического риска. В этом и состоит коварство хронического колита.
В чем опасность колита
Выраженный дискомфорт и наличие крови в стуле сложно оставить без внимания, поэтому в острой стадии обычно проводится активное и комплексное лечение колита. Это позволяет перевести заболевание в стадию ремиссии, когда пациент ощущает себя практически здоровым.
Но в большинстве случаев речь идет о длительно существующем, вялотекущем или рецидивирующем процессе, диагностике и лечению которого зачастую не уделяется должного внимания. А ведь хронический язвенный колит рассматривается как важный фактор риска развития колоректального рака, смертность от которого прочно занимает 3е место в общей онкопатологии.
Длительно существующее воспаление провоцирует очаговую псевдогипертрофию в стенке толстой кишки. При этом на слизистой оболочке наряду с отеком, множественными изъязвлениями и рубцовой атрофией появляются псевдополипы. Это островки аномальных клеточных разрастаний, которые образуются вследствие избыточной регенерации поврежденного железистого эпителия.
Даже малосимптомное воспаление толстой кишки – вовсе не безобидная патология. Это серьезное хроническое заболевание, требующее грамотного лечебно-диагностического подхода.
Грамотное обследование – основа правильной диагностики и онкологической профилактики
Пациентам с воспалением кишечника обследование рекомендовано не только в периоды обострений. Они относятся к группе риска по развитию колоректального рака и потому нуждаются в периодических профилактических осмотрах. Оптимальный вариант такого скрининга – фиброколоноскопия (ФКС). Это исследование толстого кишечника с помощью специального эндоскопа, который позволяет прицельно осматривать поверхность слизистой оболочки, брать биопсию из подозрительных участков и даже удалять новообразования.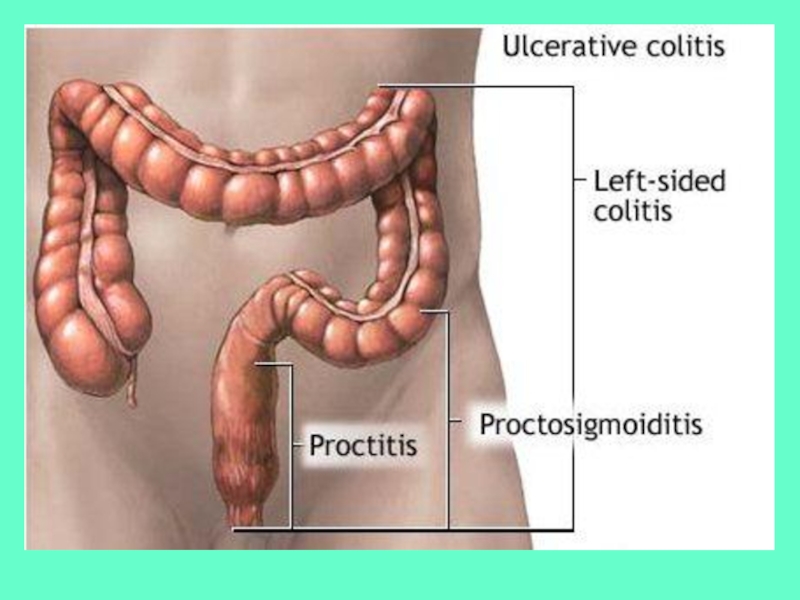
Регулярно проводимая колоноскопия – это динамический контроль состояния кишечной стенки, своевременное выявление предраковых изменений и новообразований. Такое исследование дает возможность обнаруживать и удалять злокачественные опухоли на самых ранних стадиях.
ФКС является действенной профилактикой колоректального рака. Но достоверность и информативность этого исследования во многом зависят от качества используемого эндоскопического оборудования и навыков врача. Поэтому при выборе клиники предпочтение желательно отдавать специализированным медицинским центрам с современным оснащением.
Обследование в ICLINIC – высокое качество и достоверные результаты
ICLINIC – это специализированный многопрофильный Центр профилактики рака органов пищеварения. Мы ориентированы на раннее выявление новообразований желудочно-кишечного тракта с использованием современных, высокоинформативных и достоверных диагностических методик.
Наши специалисты имеют высокую квалификацию и богатый клинический опыт. Мы используем оборудование экспертного класса, что повышает диагностические возможности и точность проводимых исследований. А улучшенные модификации фиброколоноскопов снижают испытываемый пациентом уровень дискомфорта.
Регулярно проводимая в ICLINIC ФКС дает возможность грамотно лечить язвенный колит и контролировать состояние толстой кишки, служит действенной профилактикой колоректального рака. Периодичность обследования определяет врач, с учетом формы и типа течения заболевания.
Мы рекомендуем:
Прием врача-гастроэнтеролога
ФКС
ФКС с консультацией ведущего специалиста
Тест на вероятность рака желудка
Ваш возраст более 45 лет?
Да Нет
У Ваших родственников были онкологические заболевания?
Да Нет
У Вас есть хронические заболеваний желудочно-кишечного тракта:
— хронический гастрит,
— язвенная болезнь,
— хронический колит и другие воспалительные заболевания кишечника,
— болезнь Крона,
— неспецифический язвенный колит,
— выявленные ранее полипы желудка и кишечника,
— выявленные подслизистые эпителиальные образования желудочно-кишечного тракта?
Да Нет
Вы переносили операции на желудке и кишечнике?
Да Нет
У Вас есть рубцово-спаечные изменения желудочно-кишечного тракта?
Да Нет
Вы курите (более 1 сигареты в день)?
Да Нет
Вы допускаете погрешности в диете (низкое потребление овощей и фруктов, высокое потребление мяса и животных жиров)?
Да Нет
У Вас есть хотя-бы один из перечисленных симптомов:
— лишний вес,
— затруднения при глотании,
— раздражительность,
— бледность кожи,
— боли за грудиной,
— немотивированная слабость,
— нарушение сна,
— снижение аппетита,
— неприятный запах изо рта,
— отрыжка,
— тошнота и/или рвота,
— чувство тяжести в животе,
— изменение стула (запоры и/или поносы),
— следы крови в стуле,
— боли в животе.

Да Нет
Запишитесь на прием
В чем преимущества ICLINIC?Высочайший уровень специалистов: среди них доктора медицинских наук и члены мировых врачебных сообществ, а средний стаж врачей клиники – 16 лет безупречной работы.
Современное экспертное оборудование: диагностические аппараты медицинского центра выпущены в 2017 году ведущими мировыми производителями (Pentax и другими того же уровня).
Безупречная точность эндоскопической диагностики благодаря высокому разрешению изображения в 1,25 млн.пикселей.
Уникальные технологии ранней диагностики рака, среди которых i-scan – виртуальная хромоэндоскопия. С помощью данной технологии можно распознать даже самые мелкие, начальные опухолевые изменения.
Все для комфорта пациента: эффективное обезболивание, включая общий наркоз; тонкие эндоскопы менее 10мм в диаметре; быстрое и точное проведение манипуляций.

Безопасность: автоматизированная дезинфекция оборудования с контролем качества, мониторинг жизненно важных функций пациента в процессе исследований.
Узкая специализация: медцентр занимается заболеваниями пищеварительной системы, постоянно совершенствуясь именно в своей отрасли. Наши специалисты постоянно проходят повышение квалификации, участвуют в международных конференциях, тренингах и семинарах в России и Европе.
Удобное расположение: Петроградский район Санкт-Петербурга расположен недалеко от ценра. Сюда удобно добираться как на машине, так и на общественном транспорте. Совсем рядом с клиникой находится станция метро Чкаловская, также недалеко от медицинского центра станции СПб Спортивная, Петроградская и Горьковская.
Наш профессионализм всегда на страже вашего здоровья.
Язвенный колит
Язвенный колит – хроническое воспалительное заболевание кишечника с непрерывным поражением слизистой оболочки толстой кишки.
Как правило, не поражаются другие отделы кишечной трубки. Язвенный колит относится к группе хронических воспалительных заболеваний кишечника, в которую также входит болезнь Крона.
Распространенность
В мире на данное время живет более 5 миллионов человек, страдающих ВЗК (воспалительными заболеваниями кишечника). Распространенность различная в разных странах, при этом в северных регионах она выше, чем в южных. В Республике Беларусь она составляет 36,4 на 100 000 населения для язвенного колита. Существует два пика заболеваемости в зависимости от возраста, первый – это 20-40 лет, и второй в 60-70 лет.
Причины
На данный момент не установлены точные причины развития этого заболевания. Существуют предположения, что ВЗК развивается в результате имеющейся генетической предрасположенности при нарушении регуляции иммунного ответа на микрофлору кишечника. На развитие воспаления определенное влияние оказывают и факторы внешней среды – вирусы, бактерии, стресс.
Клиника
Как может проявить себя язвенный колит? Существуют так называемые кишечные проявления, внекишечные, а также системные признаки воспаления. К кишечным симптомам относятся боль в животе, диарея, выделение крови из прямой кишки (гематохезия). Системные признаки воспаления – повышение температуры тела, тахикардия, слабость, утомляемость, анемия, повышение уровня тромбоцитов и лейкоцитов, С-реактивного белка. Внекишечные проявления – поражение суставов, глаз, печени и желчевыводящих путей, полости рта.
Формы язвенного колита
В зависимости от протяженности воспалительного процесса выделяют проктит (поражение только прямой кишки), левосторонний язвенный колит (воспаление в прямой, сигмовидной, нисходящей ободочной кишке), тотальное и субтотальное поражение (воспаление на протяжении всей длины толстой кишки).
Как поставить диагноз?
Диагноз ВЗК устанавливается, исходя из совокупности клинических, эндоскопических, гистологических, рентгенологических и лабораторных данных. Врач-гастроэнтеролог оценивает лабораторные показатели крови (может повышаться С-реактивный белок, зачастую имеет место железодефицитная анемия, повышение уровня лейкоцитов и тромбоцитов, СОЭ), а также маркер кишечного воспаления – фекальный кальпротектин. Основным методом диагностики является колоноскопия – эндоскопическое обследование толстого кишечника. Обязательно при проведении диагностической колоноскопии должен производиться забор биоптатов из разных отделов толстого кишечника.
Врач-гастроэнтеролог оценивает лабораторные показатели крови (может повышаться С-реактивный белок, зачастую имеет место железодефицитная анемия, повышение уровня лейкоцитов и тромбоцитов, СОЭ), а также маркер кишечного воспаления – фекальный кальпротектин. Основным методом диагностики является колоноскопия – эндоскопическое обследование толстого кишечника. Обязательно при проведении диагностической колоноскопии должен производиться забор биоптатов из разных отделов толстого кишечника.
Основные принципы лечения
Для лечения язвенного колита на сегодняшний день используется несколько групп лекарственных препаратов. При нетяжелых формах наиболее часто назначается противовоспалительная терапия препаратами 5-аминосалициловой кислоты (месакол, салофальк, пентаса). При среднетяжелых и тяжелых формах в лечении используются глюкокортикостероиды (преднизолон, метилпреднизолон) – с целью индукции ремиссии, и иммунодепрессанты (метотрексат, азатиоприн, 6-меркаптопурин, циклоспорин), биологическая терапия (инфликсимаб, адалимумаб, ведолизумаб и др. ) – для поддержания ремиссии.
) – для поддержания ремиссии.
Питание при язвенном колите
Зачастую при постановке диагноза, в дебюте заболевания, назначается достаточно строгая диета, что может негативно сказываться как на психологическом состоянии пациента, так и на его нутритивном статусе (статусе питания).
Стоит запомнить, что не существует диет, которые способны вылечить или предотвратить ХВЗК.
Питание при ХВЗК должно быть в первую очередь сбалансированным, отвечающим принципам здорового питания, с учетом индивидуальной переносимости продуктов.
Если имеется дефицит питания, показано дополнительное энтеральное питание, которое включает в себя как сбалансированные, так и полуэлементные смеси.
В первую очередь, снижается функциональная нагрузка на толстый кишечник, уменьшается дополнительная травматизация воспаленной слизистой и создается режим покоя для дистальных отделов желудочно-кишечного тракта, поскольку всасывание компонентов смесей происходит уже в тонкой кишке.
Во-вторых, из просвета пищеварительного тракта удаляются пищевые антигены, которые могут способствовать поддержанию воспаления. Важно отметить, что в составе смесей для энтерального питания отсутствуют вызывающие диарею лактоза и глютен.
Статья «Неспецифический язвенный колит»
Это хроническое воспалительное заболевание слизистой оболочки толстой кишки (ободочной и прямой) с образованием множественных язв. Это заболевание — одна из наиболее серьезных проблем для гастроэнтерологов и колопроктологов: по тяжести течения, частоте осложнений и уровню летальности во всем мире он занимает одно из ведущих мест среди болезней желудочно-кишечного тракта. Первый пик заболеваемости приходится на наиболее активный трудоспособный возраст — 18-25 лет, второй пик – после 55. Заболевание хроническое, требует постоянного приема лекарств и частого стационарного лечения.
Почему развивается неспецифический язвенный колит?
Причины развития этого заболевания до сих пор окончательно не выяснены. Предполагают, что воздействие разнообразных неблагоприятных факторов приводит к чрезмерному воспалительному ответу, который возникает из-за наследственных или приобретенных нарушений в механизмах регуляции иммунной системы. В результате развивается неинфекционное воспаление слизистой оболочки кишечника.
Предполагают, что воздействие разнообразных неблагоприятных факторов приводит к чрезмерному воспалительному ответу, который возникает из-за наследственных или приобретенных нарушений в механизмах регуляции иммунной системы. В результате развивается неинфекционное воспаление слизистой оболочки кишечника.
Наблюдается генетическая предрасположенность к развитию этого заболевания: если родственник первой линии (мать, отец, сестра, брат) болеют язвенным колитом, то риск развития заболевания весьма высок.
Симптомы неспецифического язвенного колита
Поражение кишечника на начальных стадиях может ограничиваться только прямой кишкой, постепенно распространяясь по всей толстой кишке. Главные проявления язвенного колита — частый жидкий стул до 25 раз в день, с примесью крови и слизи, спазмы и боли в животе, потеря веса. Более чем у половины пациентов наблюдаются внекишечные проявления заболевания: поражение суставов, глаз (иридоциклит — воспаление радужной оболочки глаза, увеит—воспаление сосудистой оболочки глаза), кожи (узловатая эритема — воспалительное поражение кожных и подкожных сосудов, пиодермия — гнойное поражение кожи), полости рта (афтозный стоматит — воспаление слизистой оболочки рта с образованием эрозий), печени. В ряде случаев эти проявления болезни могут предшествовать появлению кишечных симптомов.
В ряде случаев эти проявления болезни могут предшествовать появлению кишечных симптомов.
Как диагностируют неспецифический язвенный колит?
Диагноз основывается на результатах эндоскопического (внутрипросветного) исследования кишечника — колоноскопии и гистологического исследования образцов ткани кишечника. Колоноскопия позволяет визуально оценить состояние толстой кишки почти на всем ее протяжении (до 2-х метров), обнаружить признаки воспаления (характерный вид слизистой оболочки), псевдополипы (полипообразные изменения слизистой кишечника под влиянием воспаления) и при необходимости взять кусочки слизистой оболочки для гистологического анализа.
В некоторых случаях при невозможности выполнить пациенту колоноскопию проводится ирригография – рентгенологическое исследование толстой кишки с применением контрастного вещества, которое позволяет обнаружить дефекты слизистой оболочки – эрозии и язвы, псевдополипы и измененные, деформированные в результате воспалительного процесса участки кишки.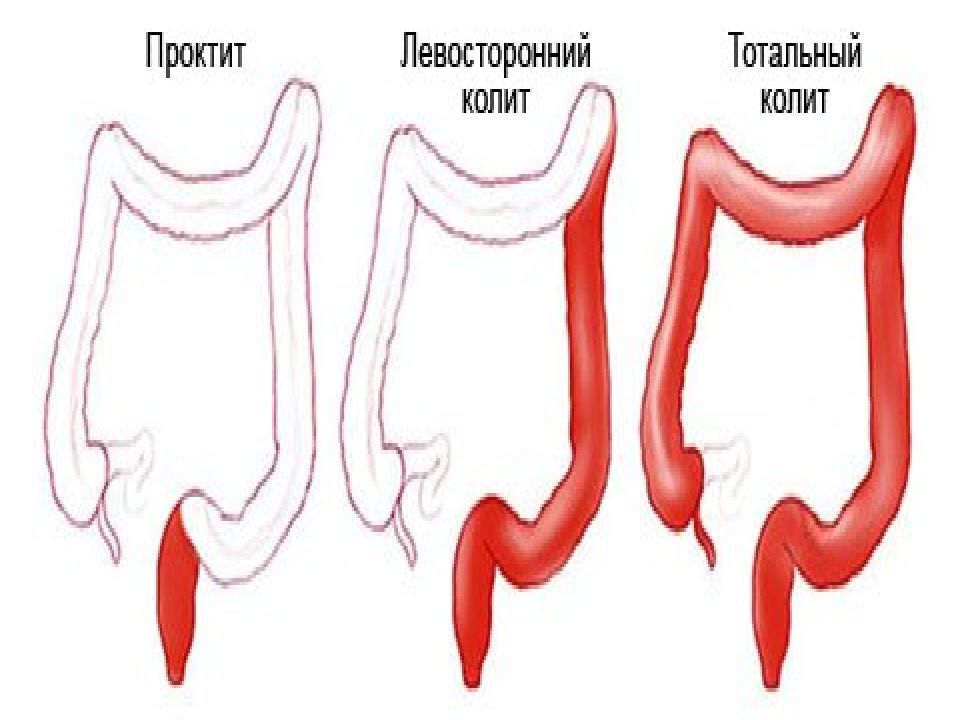
При первичной диагностике язвенного колита необходимо исключить инфекционную природу заболевания (проводится анализ кала на возбудители бактериальных и паразитарных кишечных инфекций), а также определить уровень фекального кальпротектина — этот показатель, характеризует интенсивность воспаления в кишечнике.
Лечение неспецифического язвенного колита
Медикаментозное лечение в острой фазе заболевания проводится гормональными противовоспалительными препаратами, поддерживающая терапия – негормональными противовоспалительными препаратами и иммуносупрессорами (препаратами, подавляющими патологический иммунный ответ), в том числе так называемыми биологическими препаратами — моноклональными антителами. У большинства пациентов современная консервативная терапия позволяет контролировать течение язвенного колита, однако, по данным литературы и по нашим собственным, до 30% больных нуждаются в хирургическом лечении в связи с неэффективностью/непереносимостью лекарственной терапии или из-за развития осложнений , в том числе высокого риска развития рака толстой кишки, вероятность которого тем выше, чем больше длительность заболевания. Если у ребенка, страдающего неспецифическим язвенным колитом, наблюдается замедление физического развития на фоне длительного приема гормонов, хирургическое лечения является методом выбора. Тяжелые кишечные осложнения — кишечные кровотечения, токсическая дилатация (расширение) ободочной кишки, перфорация (разрыв) кишки — являются показанием к экстренной операции.
Если у ребенка, страдающего неспецифическим язвенным колитом, наблюдается замедление физического развития на фоне длительного приема гормонов, хирургическое лечения является методом выбора. Тяжелые кишечные осложнения — кишечные кровотечения, токсическая дилатация (расширение) ободочной кишки, перфорация (разрыв) кишки — являются показанием к экстренной операции.
Раньше хирургическая операция заключалась в удалении всей толстой кишки (ободочной и прямой — колопроктэктомия) с формированием постоянной илеостомы. Операция полностью устраняет болезнь и риск развития рака в ободочной или прямой кишке, но сопровождается необходимостью пожизненного использования калоприемников (специальных мешков для сбора выделений из кишки).
Современная восстановительно-пластическая операция заключается в удалении толстой и прямой кишки до анального канала и формировании из тонкой кишки резервуара (J-pouch, пауч), который берет на себя функции прямой кишки. Резервуар накапливает стул, за счет этого дефекация становится контролируемой, частота снижается до 4-6 в сутки. Хирургическое вмешательство освобождает пациента от длительного лечения лекарственными препаратами с выраженными побочными эффектами, Операция исключает дальнейшее развитие колита, риск развития рака кишечника сводится к минимуму.
Хирургическое вмешательство освобождает пациента от длительного лечения лекарственными препаратами с выраженными побочными эффектами, Операция исключает дальнейшее развитие колита, риск развития рака кишечника сводится к минимуму.
Каждая операция по поводу НЯК имеет свои преимущества и недостатки, метод проведения хирургического вмешательства обсуждается в каждом случае индивидуально. В Клинике колопроктологии ЕМС успешно выполняются все виды операций по поводу НЯК, в том числе и тотальная колопроктэктомия с формированием тонкокишечного резервуара.
Язвенный колит — Диагностика и лечение
Диагноз
Эндоскопические процедуры с биопсией ткани — единственный способ окончательно диагностировать язвенный колит. Другие типы тестов могут помочь исключить осложнения или другие формы воспалительного заболевания кишечника, такие как болезнь Крона.
Чтобы помочь подтвердить диагноз язвенного колита, вам могут быть назначены один или несколько из следующих тестов и процедур:
Лабораторные испытания
- Анализы крови.
 Ваш врач может порекомендовать анализы крови для проверки на анемию — состояние, при котором недостаточно красных кровяных телец для доставки достаточного количества кислорода к вашим тканям — или для проверки признаков инфекции.
Ваш врач может порекомендовать анализы крови для проверки на анемию — состояние, при котором недостаточно красных кровяных телец для доставки достаточного количества кислорода к вашим тканям — или для проверки признаков инфекции. - Стул кабинеты. Лейкоциты или определенные белки в стуле могут указывать на язвенный колит. Образец стула также может помочь исключить другие расстройства, такие как инфекции, вызванные бактериями, вирусами и паразитами.
Эндоскопические процедуры
- Колоноскопия. Это обследование позволяет врачу осмотреть всю толстую кишку с помощью тонкой гибкой трубки с подсветкой с камерой на конце. Во время процедуры ваш врач также может взять небольшие образцы ткани (биопсия) для лабораторного анализа. Для постановки диагноза необходим образец ткани.
- Гибкая ректороманоскопия. Ваш врач использует тонкую гибкую трубку с подсветкой для исследования прямой и сигмовидной кишки — нижнего конца вашей толстой кишки.
 Если ваша толстая кишка сильно воспалена, ваш врач может провести этот тест вместо полной колоноскопии.
Если ваша толстая кишка сильно воспалена, ваш врач может провести этот тест вместо полной колоноскопии.
Процедуры визуализации
- Рентген. Если у вас серьезные симптомы, ваш врач может использовать стандартный рентгеновский снимок брюшной полости, чтобы исключить серьезные осложнения, такие как перфорация толстой кишки.
- КТ сканирование. A CT брюшной полости или таза может быть выполнено, если ваш врач подозревает осложнение от язвенного колита. Сканирование CT также может выявить воспаление толстой кишки.
- Компьютерная томография (КТ), энтерография и магнитно-резонансная (МР) энтерография. Ваш врач может порекомендовать один из этих неинвазивных тестов, если он или она хочет исключить любое воспаление в тонкой кишке. Эти тесты более чувствительны для обнаружения воспаления в кишечнике, чем обычные методы визуализации.
 MR энтерография — безрадиационная альтернатива.
MR энтерография — безрадиационная альтернатива.
Дополнительная информация
Показать дополнительную информациюЛечение
Лечение язвенного колита обычно включает медикаментозную терапию или хирургическое вмешательство.
Несколько категорий лекарств могут быть эффективными при лечении язвенного колита. Тип, который вы выберете, будет зависеть от тяжести вашего состояния. Лекарства, которые подходят одним людям, могут не подействовать на других, поэтому может потребоваться время, чтобы найти лекарство, которое поможет вам.
Кроме того, поскольку некоторые лекарства имеют серьезные побочные эффекты, вам необходимо взвесить преимущества и риски любого лечения.
Противовоспалительные препараты
Противовоспалительные препараты часто являются первым шагом в лечении язвенного колита и подходят для большинства людей с этим заболеванием. Эти препараты включают:
Эти препараты включают:
- 5-аминосалицилаты. Примеры этого типа лекарств включают сульфасалазин (азульфидин), месаламин (Asacol HD, Delzicol и другие), бальсалазид (колазал) и олсалазин (дипент). Какой из них вы принимаете, и принимаете ли вы его внутрь, в виде клизмы или суппозитория, зависит от пораженной области толстой кишки.
- Кортикостероиды. Эти препараты, в состав которых входят преднизон и будесонид, обычно предназначены для лечения умеренного и тяжелого язвенного колита, который не поддается лечению другими методами.Из-за побочных эффектов они обычно не назначаются на длительный срок.
Супрессоры иммунной системы
Эти препараты также уменьшают воспаление, но делают это путем подавления реакции иммунной системы, которая запускает процесс воспаления. Для некоторых людей комбинация этих препаратов работает лучше, чем одно лекарство по отдельности.
Иммунодепрессанты включают:
- Азатиоприн (Азасан, Имуран) и меркаптопурин (Пуринетол, Пуриксан).
 Это наиболее широко используемые иммунодепрессанты для лечения воспалительных заболеваний кишечника.Их прием требует тщательного наблюдения за врачом и регулярной проверки крови на наличие побочных эффектов, включая воздействие на печень и поджелудочную железу.
Это наиболее широко используемые иммунодепрессанты для лечения воспалительных заболеваний кишечника.Их прием требует тщательного наблюдения за врачом и регулярной проверки крови на наличие побочных эффектов, включая воздействие на печень и поджелудочную железу. - Циклоспорин (Генграф, Неорал, Сандиммун). Это лекарство обычно предназначено для людей, которые плохо реагируют на другие лекарства. Циклоспорин может вызывать серьезные побочные эффекты и не предназначен для длительного применения.
Тофацитиниб (Xeljanz). Это называется «маленькая молекула» и работает, останавливая процесс воспаления.Тофацитиниб эффективен, когда другие методы лечения не работают. Основные побочные эффекты включают повышенный риск инфицирования опоясывающего лишая и образования тромбов.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) недавно выпустило предупреждение о тофацитинибе, заявив, что предварительные исследования показывают повышенный риск серьезных сердечных проблем и рака от приема этого препарата.
 Если вы принимаете тофацитиниб от язвенного колита, не прекращайте прием лекарства, не посоветовавшись предварительно с врачом.
Если вы принимаете тофацитиниб от язвенного колита, не прекращайте прием лекарства, не посоветовавшись предварительно с врачом.
Biologics
Этот класс терапии нацелен на белки, вырабатываемые иммунной системой.Типы биопрепаратов, используемых для лечения язвенного колита, включают:
- Инфликсимаб (Ремикейд), адалимумаб (Хумира) и голимумаб (Симпони). Эти препараты, называемые ингибиторами фактора некроза опухоли (TNF) или биологическими препаратами, действуют путем нейтрализации белка, вырабатываемого вашей иммунной системой. Они предназначены для людей с тяжелым язвенным колитом, которые не реагируют на другие методы лечения или не переносят их.
- Ведолизумаб (Entyvio). Это лекарство одобрено для лечения язвенного колита у людей, которые не реагируют на другие методы лечения или не переносят их.Он работает, блокируя воспалительные клетки от попадания в очаг воспаления.
- Устекинумаб (Стелара). Это лекарство одобрено для лечения язвенного колита у людей, которые не реагируют на другие методы лечения или не переносят их. Он работает, блокируя другой белок, вызывающий воспаление.
Другие лекарства
Вам могут потребоваться дополнительные лекарства для лечения определенных симптомов язвенного колита. Перед приемом безрецептурных лекарств обязательно проконсультируйтесь с врачом.Он или она может порекомендовать одно или несколько из следующего.
- Противодиарейные препараты. При тяжелой диарее может быть эффективным лоперамид (Имодиум A-D). С большой осторожностью и после разговора с врачом используйте противодиарейные препараты, поскольку они могут увеличить риск увеличения толстой кишки (токсический мегаколон).
- Обезболивающие. При умеренной боли ваш врач может порекомендовать ацетаминофен (Тайленол и др.), Но не ибупрофен (Адвил, Мотрин IB и др.), Напроксен натрия (Алив) и диклофенак натрия, которые могут ухудшить симптомы и увеличить тяжесть заболевания.
- Спазмолитики. Иногда врачи назначают спазмолитики, чтобы помочь при спазмах.
- Добавки железа. Если у вас хроническое кишечное кровотечение, у вас может развиться железодефицитная анемия, и вам будут назначать препараты железа.
Хирургия
Хирургия может устранить язвенный колит и включает удаление всей толстой и прямой кишки (проктоколэктомия).
В большинстве случаев это включает операцию, называемую операцией илеоанального анастомоза (J-pouch).Эта процедура избавляет от необходимости носить сумку для сбора стула. Ваш хирург конструирует мешочек на конце тонкой кишки. Затем пакет прикрепляется непосредственно к анусу, что позволяет относительно нормально выводить отходы.
В некоторых случаях пакет невозможен. Вместо этого хирурги создают постоянное отверстие в брюшной полости (стома подвздошной кишки), через которое кал проходит для сбора в прикрепленный мешок.
Наблюдение за раком
Вам потребуется более частый скрининг на рак толстой кишки из-за повышенного риска.Рекомендуемый график будет зависеть от места вашего заболевания и продолжительности его болезни. Люди с проктитом не подвержены повышенному риску рака толстой кишки.
Если ваше заболевание поражает не только прямую кишку, вам потребуется контрольная колоноскопия каждые 1-2 года, начиная с восьми лет после постановки диагноза, если поражена большая часть толстой кишки, или через 15 лет, если только левая часть толстой кишки. впутан.
Клинические испытания
Изучите исследования клиники Мэйо, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Образ жизни и домашние средства
Иногда вы можете чувствовать себя беспомощным, столкнувшись с язвенным колитом. Но изменения в диете и образе жизни могут помочь контролировать симптомы и увеличить время между обострениями.
Нет убедительных доказательств того, что то, что вы едите, на самом деле вызывает воспалительное заболевание кишечника. Но определенные продукты и напитки могут усугубить ваши признаки и симптомы, особенно во время обострения.
Может быть полезно вести дневник питания, чтобы отслеживать, что вы едите, а также свои чувства.Если вы обнаружите, что некоторые продукты вызывают обострение ваших симптомов, вы можете попробовать их устранить.
Вот несколько общих диетических рекомендаций, которые могут помочь вам управлять своим состоянием:
- Ограничить молочные продукты. Многие люди с воспалительными заболеваниями кишечника считают, что такие проблемы, как диарея, боль в животе и газы, улучшаются за счет ограничения или отказа от молочных продуктов. У вас может быть непереносимость лактозы, то есть ваш организм не может переваривать молочный сахар (лактозу), содержащийся в молочных продуктах.Также может помочь ферментный продукт, такой как Lactaid.
- Ешьте небольшими порциями. Вы можете почувствовать себя лучше, если будете есть пять или шесть небольших приемов пищи в день, чем два или три больших приема пищи.
- Пейте много жидкости. Старайтесь ежедневно пить много жидкости. Лучше всего вода. Алкоголь и напитки, содержащие кофеин, стимулируют работу кишечника и могут усугубить диарею, тогда как газированные напитки часто выделяют газ.
- Поговорите с диетологом. Если вы начали худеть или ваш рацион стал очень ограниченным, проконсультируйтесь с диетологом.
Стресс
Хотя стресс не вызывает воспалительного заболевания кишечника, он может усугубить ваши признаки и симптомы и вызвать обострения.
Чтобы помочь контролировать стресс, попробуйте:
- Упражнение. Даже легкие упражнения могут помочь снизить стресс, избавиться от депрессии и нормализовать работу кишечника. Поговорите со своим врачом о плане упражнений, который подходит именно вам.
- Биологическая обратная связь. Этот метод снятия стресса помогает снизить мышечное напряжение и замедлить сердечный ритм с помощью механизма обратной связи. Цель состоит в том, чтобы помочь вам войти в расслабленное состояние, чтобы вам было легче справляться со стрессом.
- Регулярные упражнения на расслабление и дыхание. Эффективный способ справиться со стрессом — выполнять расслабляющие и дыхательные упражнения. Вы можете посещать уроки йоги и медитации или заниматься дома, используя книги, компакт-диски или DVD-диски.
Альтернативная медицина
Многие люди с расстройствами пищеварения использовали некоторые формы дополнительной и альтернативной медицины (CAM). Тем не менее, существует несколько хорошо спланированных исследований, показывающих безопасность и эффективность дополнительной и альтернативной медицины.
Хотя исследования ограничены, есть некоторые свидетельства того, что добавление пробиотиков вместе с другими лекарствами может быть полезным, но это не было доказано.
Подготовка к приему
Симптомы язвенного колита могут в первую очередь побудить вас посетить лечащего врача.Ваш врач может порекомендовать вам обратиться к специалисту, занимающемуся лечением заболеваний органов пищеварения (гастроэнтерологу).
Поскольку встречи могут быть краткими, а часто необходимо обсудить много информации, хорошо подготовиться. Вот некоторая информация, которая поможет вам подготовиться и чего ожидать от врача.
Что вы можете сделать
- Помните о любых предварительных ограничениях. Во время записи на прием обязательно спросите, есть ли что-нибудь, что вам нужно сделать заранее, например, ограничить свой рацион.
- Запишите все симптомы, которые вы испытываете, включая те, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Запишите ключевую личную информацию, включая любые серьезные стрессы или недавние изменения в жизни.
- Составьте список всех лекарств, витаминов или добавок, которые вы принимаете. Обязательно сообщите своему врачу, если вы также принимаете какие-либо травяные препараты.
- Попросите члена семьи или друга пойти с вами. Иногда бывает трудно запомнить всю информацию, предоставленную вам во время встречи. Кто-то из ваших сопровождающих может вспомнить что-то, что вы пропустили или забыли.
- Запишите вопросы, которые нужно задать своему врачу.
Ваше время с врачом ограничено, поэтому предварительная подготовка списка вопросов поможет вам максимально эффективно использовать свое время. Перечислите свои вопросы от наиболее важных до наименее важных на случай, если время истечет. В случае язвенного колита врачу следует задать следующие основные вопросы:
- Какая наиболее вероятная причина моих симптомов?
- Есть ли другие возможные причины моих симптомов?
- Какие тесты мне нужны? Требуют ли эти тесты специальной подготовки?
- Это состояние временное или длительное?
- Какие методы лечения доступны и какие вы рекомендуете?
- Какие побочные эффекты можно ожидать от лечения?
- Есть ли лекарства, отпускаемые по рецепту или без рецепта, которых мне следует избегать?
- Какой вид последующего ухода мне нужен? Как часто мне нужна колоноскопия?
- Есть ли альтернативы основному подходу, который вы предлагаете?
- У меня другие проблемы со здоровьем.Как мне лучше всего управлять ими вместе?
- Есть определенные продукты, которые я больше не могу есть?
- Смогу ли я продолжить работу?
- Могу ли я иметь детей?
- Есть ли общая альтернатива прописываемому вами лекарству?
- Есть ли какие-нибудь брошюры или другие печатные материалы, которые я могу взять с собой? Какие сайты вы рекомендуете?
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам ряд вопросов.Если вы будете готовы ответить на них, у вас останется время, чтобы обсудить те моменты, на которые вы хотите потратить больше времени. Ваш врач может спросить:
- Когда у вас впервые появились симптомы?
- Ваши симптомы были постоянными или случайными?
- Насколько серьезны ваши симптомы?
- У вас болит живот?
- Были ли у вас поносы? Как часто?
- Вы в последнее время нечаянно похудели?
- Кажется, что-нибудь улучшает ваши симптомы?
- Что может ухудшить ваши симптомы?
- Были ли у вас проблемы с печенью, гепатит или желтуха?
- Были ли у вас проблемы с суставами, глазами, кожные высыпания или язвы, или были ли язвы во рту?
- Вы просыпаетесь ночью из-за диареи?
- Вы недавно путешествовали? Если да, то где?
- Кто-нибудь еще в вашем доме болен диареей?
- Вы недавно принимали антибиотики?
- Вы регулярно принимаете нестероидные противовоспалительные препараты, такие как ибупрофен (Адвил, Мотрин IB и др.) Или напроксен натрия (Алив)?
Февраль23, 2021
Язвенный колит — лечение в клинике Мэйо
Лечение язвенного колита в клинике Mayo
Ваша бригада по уходу в клинике Mayo
Лечение язвенного колита включает специалистов в области гастроэнтерологии и гепатологии, хирургии толстой и прямой кишки, радиологии, лабораторной медицины и патологии, ревматологии, а также ухода за кожей и ранами и питания .
Наличие всего этого опыта в одном месте означает, что ваша медицинская помощь обсуждается в группе, результаты анализов доступны быстро, встречи назначаются согласованно, а самые высокоспециализированные эксперты в мире все вместе работают над вашим здоровьем.
Расширенная диагностика и лечение
Хирурги клиники Мэйо имеют опыт диагностики и лечения язвенного колита с использованием самых современных методов лечения и хирургических вмешательств. Колоректальные хирурги Мэйо стремятся использовать минимально инвазивные хирургические процедуры, которые связаны с меньшей болью и меньшим количеством осложнений.
Если у вас язвенный колит, вам потребуется регулярный скрининг на рак толстой кишки из-за повышенного риска.Врачи клиники Мэйо используют технологию хромоэндоскопии для выявления колоректального рака. По сравнению с обычной колоноскопией, хромоэндоскопия более эффективна для дифференциации нормальных и раковых поражений.
Педиатрический опыт
Педиатрические эксперты в клинике детских воспалительных заболеваний кишечника Mayo Clinic специализируются на оказании помощи, необходимой детям при язвенном колите, включая диагностические тесты, которые не подвергают вашего ребенка воздействию радиации, и альтернативные лекарства, снижающие потребность в стероидах.
Язвенный колит часто наносит еще больший физический и эмоциональный урон молодым людям, замедляя их рост. В клинике Майо молодые люди и их семьи тесно сотрудничают с психологами, которые могут помочь им справиться с повседневными трудностями, связанными с жизнью с язвенным колитом.
Специализированная помощь при беременности
Женщины с язвенным колитом обычно могут иметь успешную беременность, особенно если они могут поддерживать ремиссию болезни во время беременности.Важно работать с акушером группы высокого риска и гастроэнтерологом, специализирующимся на язвенном колите. Врачи клиники Майо обладают знаниями и опытом, помогая женщинам с язвенным колитом во время беременности и родов.
Опыт клиники Мэйо и истории пациентов
Наши пациенты говорят нам, что качество их взаимодействия, наше внимание к деталям и эффективность их посещений означают такое медицинское обслуживание, которого они никогда не получали. Посмотрите истории довольных пациентов клиники Мэйо.
Опыт и рейтинги
Опыт
Ежегодно врачи клиники Майо диагностируют и лечат более 5000 взрослых и детей, страдающих язвенным колитом.
Экспертиза
Клиника воспалительных заболеваний кишечника при клинике Мэйо специализируется на людях с язвенным колитом и другими воспалительными заболеваниями кишечника. В дополнение к рутинной клинической помощи врачи клиники Мэйо активно участвуют в исследованиях и могут предоставить исследуемую лекарственную терапию с различными лекарствами для пациентов, которые не реагируют на стандартную медикаментозную терапию.
Research
Ученые и врачи Mayo Clinic постоянно разрабатывают новые методы диагностики и лечения язвенного колита. Например, колоректальные хирурги Мэйо впервые применили процедуру удаления пораженной толстой и прямой кишки и повторного соединения кишечника с анусом (операция по илеоанальному анастомозу (J-pouch), чтобы человек мог продолжать устранять отходы обычным образом. Пациенты клиники Мэйо также имеют доступ к клинические испытания новых методов лечения язвенного колита.
Центр клеточных сигналов в гастроэнтерологии (C-SIG) Мэйо фокусирует свои исследования на механизмах клеточных и молекулярных процессов при различных заболеваниях пищеварительной системы, включая язвенный колит.
КлиникаMayo в Рочестере, штат Миннесота, занимает первое место по расстройствам пищеварения в рейтинге лучших больниц U.S. News & World Report. Клиника Mayo в Фениксе / Скоттсдейле, штат Аризона, и клиника Mayo в Джексонвилле, штат Флорида, вошли в число лучших больниц для лечения расстройств пищеварения по версии U.S. News & World Report. Детский центр клиники Мэйо в Рочестере признан больницей №1 в Миннесоте и пяти штатах штата Айова, Миннесота, Северная Дакота, Южная Дакота и Висконсин, согласно рейтингу US News & World Report за 2021-2022 годы «Лучшие детские больницы» рейтинги.
Расположение, поездки и проживание
Mayo Clinic имеет крупные кампусы в Фениксе и Скоттсдейле, штат Аризона; Джексонвилл, Флорида; и Рочестер, штат Миннесота. Система здравоохранения клиники Мэйо имеет десятки отделений в нескольких штатах.
Для получения дополнительной информации о посещении клиники Мэйо выберите свое местоположение ниже:
Расходы и страхование
Mayo Clinic работает с сотнями страховых компаний и является поставщиком услуг внутри сети для миллионов людей.
В большинстве случаев клиника Мэйо не требует направления к врачу. Некоторые страховщики требуют направления или могут иметь дополнительные требования для определенного медицинского обслуживания. Приоритет всех посещений определяется медицинской потребностью.
Узнайте больше о приемах в клинику Мэйо.
Пожалуйста, свяжитесь со своей страховой компанией, чтобы проверить медицинское страхование и получить необходимое разрешение до вашего визита. Часто номер службы поддержки вашего страховщика напечатан на обратной стороне вашей страховой карты.
Дополнительная информация о выставлении счетов и страховании:
Клиника Майо в Аризоне, Флориде и Миннесоте
Система здравоохранения клиники Мэйо
Февраль23, 2021
Язвенный колит — NHS
Язвенный колит — это хроническое заболевание, при котором воспаляются толстая и прямая кишки.
Ободочная кишка — это толстый кишечник (кишечник), а прямая кишка — это конец кишечника, где хранится стул.
Маленькие язвы могут развиваться на слизистой оболочке толстой кишки, кровоточить и выделять гной.
Информация:Консультации по коронавирусу
Получите консультацию по поводу коронавируса и язвенного колита:
Симптомы язвенного колита
Основными симптомами язвенного колита являются:
- повторяющаяся диарея, которая может содержать кровь, слизь или гной
- боль в животе
- необходимость частого опорожнения кишечника
Вы также можете испытывать сильную усталость (утомляемость), потерю аппетит и похудание.
Степень тяжести симптомов варьируется в зависимости от того, какая часть прямой и толстой кишки воспалена и насколько серьезным является воспаление.
Для некоторых людей это состояние оказывает значительное влияние на их повседневную жизнь.
Симптомы обострения
У некоторых людей могут быть недели или месяцы с очень легкими симптомами или их отсутствием вообще (ремиссия), за которыми следуют периоды, когда симптомы вызывают особенное беспокойство (обострения или рецидивы).
Во время обострения некоторые люди с язвенным колитом также испытывают симптомы в других частях тела.
Например, у некоторых людей развиваются:
В тяжелых случаях, определяемых как необходимость опорожнения кишечника 6 или более раз в день, дополнительные симптомы могут включать:
- одышку
- быстрое или нерегулярное сердцебиение
- a высокая температура (лихорадка)
- кровь в стуле становится более очевидной
У большинства людей не определяется никаких конкретных триггеров для обострения, хотя иногда причиной может быть кишечная инфекция.
Стресс также считается потенциальным фактором.
Когда обращаться за медицинской помощью
Вам следует как можно скорее обратиться к терапевту, если у вас есть симптомы язвенного колита, и у вас не было диагностировано это заболевание.
Они могут организовать анализы крови или стула, чтобы определить, что может быть причиной ваших симптомов.
При необходимости вас направят в больницу для проведения дополнительных анализов.
Узнайте больше о диагностике язвенного колита
Если вам поставили диагноз неспецифический язвенный колит и вы думаете, что у вас серьезное обострение, обратитесь за советом к терапевту или группе медицинского обслуживания.
Вам может потребоваться госпитализация.
Если вы не можете связаться со своим терапевтом или группой по уходу, позвоните в NHS 111 или обратитесь в местную службу в нерабочее время.
Что вызывает язвенный колит?
Язвенный колит считается аутоиммунным заболеванием.
Это означает, что иммунная система, защита организма от инфекций, дает сбой и атакует здоровые ткани.
Самая популярная теория состоит в том, что иммунная система принимает безобидные бактерии внутри толстой кишки за угрозу и атакует ткани толстой кишки, вызывая ее воспаление.
Неясно, что именно заставляет иммунную систему вести себя подобным образом.
Большинство экспертов считают, что это сочетание генетических факторов и факторов окружающей среды.
Кто пострадал
По оценкам, около 1 из каждых 420 человек, живущих в Великобритании, страдает язвенным колитом. Это около 146 тысяч человек.
Заболевание может развиться в любом возрасте, но чаще всего диагностируется у людей в возрасте от 15 до 25 лет.
Это чаще встречается у белых людей европейского происхождения, особенно у выходцев из еврейских общин ашкенази, и у чернокожих.
Заболевание реже встречается у людей азиатского происхождения, хотя причины этого неясны.
И мужчины, и женщины в равной степени страдают язвенным колитом.
Как лечить язвенный колит
Лечение язвенного колита направлено на облегчение симптомов во время обострения и предотвращение их возвращения (поддержание ремиссии).
У большинства людей это достигается приемом лекарств, например:
Легкие или умеренные обострения обычно можно лечить дома. Но более серьезные обострения необходимо лечить в больнице.
Если лекарства не эффективны для контроля симптомов или ваше состояние существенно влияет на качество вашей жизни, вариантом может быть операция по удалению толстой кишки.
Во время операции ваш тонкий кишечник будет либо выведен из отверстия в брюшной полости (илеостомия), либо использован для создания внутреннего мешочка, который соединяется с вашим анусом и называется илеоанальным мешочком.
Осложнения язвенного колита
Осложнения язвенного колита включают:
- первичный склерозирующий холангит — когда желчные протоки внутри печени повреждаются
- повышенный риск развития рака кишечника
- плохой рост и развитие у детей и молодых людей
Кроме того, некоторые лекарства, используемые для лечения язвенного колита, могут вызывать ослабление костей (остеопороз) как побочный эффект.
IBD или IBS?
Воспалительное заболевание кишечника (ВЗК) — это термин, который в основном используется для описания 2 состояний, вызывающих воспаление кишечника (желудочно-кишечного тракта).
Это:
ВЗК не следует путать с синдромом раздраженного кишечника (СРК), который представляет собой другое состояние и требует другого лечения.
Информация:Руководство по социальному обеспечению и поддержке
Если вам:
- нужна помощь в повседневной жизни из-за болезни или инвалидности
- Регулярный уход за кем-то, потому что он болен, пожилой или инвалид (включая членов семьи)
В нашем руководстве по уходу и поддержке объясняются ваши варианты и где вы можете получить поддержку.
Последняя проверка страницы: 23 января 2019 г.
Срок следующего рассмотрения: 23 января 2022 г.
Колит Риск, симптомы и лечение
Колит — хроническое заболевание пищеварительной системы, характеризующееся воспалением внутренней оболочки толстой кишки. Инфекция, потеря кровоснабжения толстой кишки, воспалительное заболевание кишечника (ВЗК) и инвазия стенки толстой кишки коллагеном или лимфоцитарными лейкоцитами — все это возможные причины воспаления толстой кишки.
Различные типы колита
Существует множество различных форм колита, в том числе:
- Язвенный колит
- Колит Крона
- Диверсионный колит
- Ишемический колит
- Инфекционный колит
- Фульминантный колит
- Коллагенозный колит
- Химический колит
- Микроскопический колит
- Лимфоцитарный колит
- Атипичный колит
Факторы риска
- Перфорация (разрыв) кишечника: Перфорация кишечника возникает, когда хроническое воспаление ослабляет стенку кишечника, в конечном итоге образуя отверстие.Если образуется отверстие, большое количество бактерий может попасть в брюшную полость и вызвать инфекцию.
- Фульминантный колит: включает повреждение толстой стенки кишечника. Нормальные сокращения стенок кишечника временно прекращаются. В конце концов толстая кишка теряет мышечный тонус и начинает расширяться. Рентген брюшной полости может показать скопившийся газ внутри парализованных отделов кишечника.
- Токсичный мегаколон: толстая кишка расширяется и теряет способность правильно сокращаться и перемещать кишечные газы.Возникающее в результате вздутие живота может быть серьезным, и пациентам следует немедленно обратиться за медицинской помощью. Цель лечения — предотвратить разрыв кишечника.
- Повышенный риск колоректального рака: риск колоректального рака увеличивается с продолжительностью и тяжестью заболевания.
Признаки возможного колита
Общие признаки колита могут включать:
- Сильная боль
- Болезненность в животе
- Депрессия
- Быстрое похудание
- Боли в суставах
- Потеря аппетита
- Усталость
- Изменения в привычках кишечника (учащение)
- Лихорадка
- Отек ткани толстой кишки
- Эритема (покраснение) поверхности толстой кишки
- Язвы на толстой кишке (при язвенном колите), которые могут кровоточить
- Слизь и / или кровь в стуле и ректальном кровотечении
- Диарея, которая может возникнуть, хотя некоторые формы колита включают запор, поэтому стул и испражнения могут казаться нормальными.
Другие симптомы могут включать газы, вздутие живота, расстройство желудка, изжогу, гастроэзофагеальную рефлюксную болезнь, судороги, позывы на кишечник и многие другие неприятные боли в желудочно-кишечном тракте.
Обнаружение
Общие тесты на колит включают рентген толстой кишки, анализ кала на кровь и гной, ректороманоскопию и колоноскопию. Дополнительные анализы включают посев стула и анализы крови, в том числе биохимические анализы крови. Высокая скорость оседания эритрокритов (СОЭ) — показатель того, сколько времени требуется эритроцитам, чтобы осесть в образце крови, — типичен для острого колита.
Лечение
Способ лечения зависит от того, что вызывает колит. Во многих случаях требуется немного больше, чем симптоматическая помощь, включая прозрачные жидкости для отдыха кишечника и лекарства для контроля боли. Пациенты, которые заболели остро, часто нуждаются в внутривенном введении жидкости и другом вмешательстве.
- Инфекция: Инфекции, вызывающие диарею и колит, могут потенциально потребовать антибиотиков, в зависимости от причины. Вирусные инфекции требуют жидкости и времени.Некоторые бактериальные инфекции, такие как сальмонелла, не нуждаются в антибактериальной терапии; организм способен самостоятельно избавиться от инфекции. Другие бактериальные инфекции, такие как Clostridium difficile, требуют лечения антибиотиками.
- Воспалительное заболевание кишечника (ВЗК): Для борьбы с ВЗК часто используются лекарства. Первоначально могут использоваться противовоспалительные препараты, а при необходимости могут быть добавлены препараты, подавляющие иммунную систему. В тяжелых случаях возможно хирургическое вмешательство, включая удаление толстой и тонкой кишки.
- Ишемический колит: Лечение ишемического колита начинается с внутривенного введения жидкости для отдыха кишечника и предотвращения обезвоживания. Если не восстанавливается достаточное кровоснабжение, может потребоваться операция по удалению частей кишечника, которые потеряли кровоснабжение.
- Диарея и боль в животе: Диарея и боль в животе являются основными симптомами колита. Первоначальное лечение в домашних условиях может включать диету с прозрачными жидкостями в течение 24 часов, отдых и прием тайленола от боли. Если симптомы проходят быстро, дальнейшее лечение не требуется.
Профилактика
Многие люди обнаружили, что один или несколько из следующих продуктов вызывают их симптомы:
- Спирт
- Кофеин
- Газированные напитки
- Молочные продукты (при непереносимости лактозы)
- Сушеные бобы, горох, бобовые, сушеные фрукты или ягоды
- Плоды с мякотью или семенами
- Пищевые продукты, содержащие серу или сульфат
- Пищевые продукты с высоким содержанием клетчатки (включая цельнозерновые продукты)
- Горячие соусы и острые продукты
- Мясо
- Орехи и хрустящее ореховое масло
- Попкорн
- Продукты, содержащие сорбит (жевательные резинки и конфеты без сахара)
- Овощи сырые
- Сахар-рафинад
- Семена
Болезнь Крона и колит: в чем разница?
У вас уже несколько недель спазмы желудка. Вы устали и худеете.И тебе все время приходится бежать в ванную. Что происходит?
Это может быть воспалительное заболевание кишечника (ВЗК). Но какой?
Их два: болезнь Крона и язвенный колит. У них много общего, в том числе длительное воспаление пищеварительной системы. Но у них также есть некоторые ключевые отличия, влияющие на лечение.
Между прочим, если вы слышите, как некоторые люди просто говорят «колит», это не одно и то же. Это означает воспаление толстой кишки. При «язвенном колите» на слизистой оболочке толстой кишки появляются язвы (язвы), а также воспаление там.
Общие симптомы
Симптомы болезни Крона или язвенного колита (ЯК) могут быть похожими. К ним относятся:
У вас могут не быть все эти симптомы постоянно. Оба состояния могут приходить и уходить, переключаясь между обострениями (когда симптомы ухудшаются) и ремиссией (когда симптомы ослабевают или прекращаются).
Болезнь Крона и язвенный колит чаще всего диагностируются у подростков и молодых людей — хотя они могут возникать в любом возрасте — и, как правило, передаются по наследству.
Что их отличает
Есть три ключевых отличия:
1.Место расположения.
Язвенный колит поражает только толстую кишку.
Но при болезни Крона воспаление может появиться в любом месте пищеварительного тракта, от рта до заднего прохода.
2. Постоянное воспаление.
У людей с болезнью Крона часто есть здоровые участки между воспаленными точками. Но при язвенном колите между воспаленными пятнами нет здоровых участков.
3. Какие слои затронуты.
Поскольку болезнь Крона поражает больше желудочно-кишечного тракта, она может вызвать некоторые проблемы, которые врачи обычно не видят у людей с язвенным колитом.Например:
- Язвы во рту между деснами и нижней губой, а также по бокам или дну языка.
- Анальные разрывы (трещины), язвы, инфекции или сужения.
Получение правильного диагноза
Поскольку различия между двумя состояниями в основном связаны с местом возникновения воспаления в пищеварительной системе, лучший способ для врача поставить вам правильный диагноз — это заглянуть внутрь.
Вы можете пройти такие тесты, как:
Рентгеновские снимки , которые могут показать места, где ваш кишечник заблокирован или необычно узок.
Контрастные рентгеновские лучи , для которых вы проглатываете густую меловую жидкость с барием, чтобы врачи могли видеть, как она движется по вашей системе.
КТ и МРТ для исключения других состояний, которые могут вызывать симптомы, похожие на воспалительное заболевание кишечника.
Эндоскопия , при которой врач использует крошечную камеру на тонкой трубке, чтобы заглянуть внутрь вашей пищеварительной системы. Определенные виды эндоскопии могут:
- Осмотреть нижнюю часть толстой кишки.Ваш врач назовет этот тест «ректороманоскопией».
- Посмотрите на весь свой толстый кишечник. Это колоноскопия.
- Проверьте слизистую оболочку пищевода, желудка и двенадцатиперстной кишки. Это ФГДС (эзофагогастродуоденоскопия).
- Дополнительное обследование тонкой кишки с помощью камеры размером с таблетку. Это часто называют таблеточной или капсульной эндоскопией.
- См. Желчные протоки в печени и протоке поджелудочной железы. Этот тест называется ERCP (эндоскопическая ретроградная холангиопанкреатография).
Ученые работают над улучшением нескольких анализов крови, помогающих диагностировать язвенный колит и болезнь Крона. Они проверяют уровень определенных антител в крови. Двумя из них являются:
- «pANCA» (перинуклеарные антинейтрофильные антитела)
- «ASCA» (антитела против Saccharomyces Cerevisiae)
Чаще всего у людей с язвенным колитом в крови присутствуют антитела pANCA, а те с болезнью Крона у них есть ASCA. Но на данный момент тесты имеют неопределенную точность и должны использоваться только в дополнение к вышеупомянутому тестированию.
Иногда, даже после всех этих анализов, врачи не могут определить, какое из двух заболеваний у вас. Это верно для 1 из 10 человек с ВЗК. У них есть признаки обоих заболеваний. Им ставят диагноз «неопределенный колит», потому что неясно, какой это недуг.
Поиск лечения
Из-за сходства между состояниями многие методы лечения язвенного колита и болезни Крона частично совпадают. Эти вещи помогают обоим:
Изменения образа жизни. К ним относятся корректировка диеты, регулярные упражнения, отказ от курения и отказ от обезболивающих, называемых «НПВП» (нестероидные противовоспалительные препараты), такие как ибупрофен.
Управление стрессом также является ключевым моментом. Стресс не вызывает ВЗК, но может привести к обострениям. Так что постарайтесь сократить количество вещей, которые вызывают у вас напряжение, и найдите способы расслабиться. Упражнения — отличный способ сделать это. Как и другие полезные вещи, которые могут вам понравиться и которые могут иметь значение, например, хобби, медитация, молитва, волонтерство и позитивные отношения.
Лекарства могут контролировать воспаление:
«5-ASA» воздействуют на слизистую оболочку желудочно-кишечного тракта, уменьшая воспаление. Лучше всего они работают в толстой кишке. Вы можете принимать их для лечения обострения язвенного колита или в качестве поддерживающего лечения для предотвращения рецидивов заболевания.
Стероиды сдерживают иммунную систему для лечения язвенного колита. Из-за побочных эффектов вы, вероятно, не будете принимать их надолго.
При тяжелом течении болезни вам могут потребоваться препараты, воздействующие на иммунную систему.К ним относятся:
При лечении легких симптомов почти все — 90% — случаев язвенного колита достигают ремиссии. Если ваш ЯК «рефрактерный», вам может потребоваться постоянное лечение стероидами.
При болезни Крона полная ремиссия встречается реже.
Некоторым людям в конечном итоге требуется операция. Это включает до 45% людей с язвенным колитом и три четверти людей с болезнью Крона.
Вы и ваш врач можете поговорить об операции, если у вас есть серьезные симптомы, которые не купируются лекарствами, если у вас закупорка пищеварительного тракта или если у вас есть разрыв или отверстие в боковой части кишечника.
Следите за вашими обследованиями
Если у вас есть какое-либо заболевание, вам нужно будет не отставать от них, даже если ваши симптомы начнут ослабевать.
Вам также может потребоваться чаще проходить колоноскопию и начинать ее в более раннем возрасте. Колоноскопия может проверить наличие рака или полипов, которые необходимо удалить. Эксперты рекомендуют начинать эти тесты в течение 8–10 лет после развития симптомов ЯК или Крона, а затем, как правило, каждые 1–3 года после этого. Ваш врач подскажет вам расписание, которое лучше всего вам подходит.
Какие симптомы? | Крона и колит, Великобритания
Симптомы также могут меняться со временем: периоды хорошего здоровья, когда у вас мало или совсем нет симптомов (ремиссия), чередуются с периодами, когда ваши симптомы более активны (рецидивы или «обострения»).
Вот руководство по распространенным симптомам воспалительного заболевания кишечника (ВЗК).
Если вы хотите узнать больше, обратитесь в нашу информационную службу или просмотрите наши бесплатные брошюры, руководства и информационные листы
При правильном лечении я смог держать болезнь под контролем и продолжать свою жизнь, как на тренировках в течение моей карьеры профессионального спортсмена, так и в моей жизни за пределами лодки.
Сэр Стив Редгрейв , многократный золотой призер Олимпийских игр
В 1991 году диагностирован язвенный колит.
Основные симптомы ВЗК:
- Диарея . Иногда это смешано с кровью, слизью и гноем.
- Спастические боли внизу живота . Они могут быть очень серьезными и часто возникают до дефекации.
- Усталость и утомляемость . Это может быть связано с самим заболеванием, с анемией (см. Ниже), с побочными эффектами некоторых лекарств, используемых для лечения ВЗК, или с недостатком сна, если вам приходится постоянно вставать ночью с болью или диареей.
- Чувство общего недомогания . Некоторые люди могут чувствовать жар.
- Потеря аппетита и потеря веса . Потеря веса может быть связана с тем, что организм не усваивает питательные вещества из пищи, которую вы едите, из-за воспаления в кишечнике.
- Анемия (пониженное количество эритроцитов). Вероятность развития анемии выше, если вы теряете много крови и мало едите.
- Язвы во рту .
У некоторых людей с ВЗК, особенно с болезнью Крона, могут развиться осложнения, в том числе:
- Стриктуры .Это когда продолжается воспаление, а затем заживает кишечник, что может привести к образованию рубцовой ткани. Это может привести к образованию узкого участка кишечника, называемого стриктурой.
- Свищи . Свищ — это ненормальный канал или проход, соединяющий один внутренний орган с другим или с внешней поверхностью тела. Они чаще встречаются у людей с болезнью Крона.
ВЗК может иногда поражать другие части тела, в том числе:
- Соединения .Воспаление суставов, часто известное как артрит, означает, что жидкость скапливается в суставной щели, вызывая болезненный отек. Обычно поражаются крупные суставы рук и ног, включая локти, запястья, колени и лодыжки.
- Воспаление глаза . Наиболее распространенным заболеванием глаз, поражающим людей с ВЗК, является эписклерит, который поражает слой ткани, покрывающий склеру, белое внешнее покрытие глаза, делая его красным, болезненным и воспаленным.
Дополнительная информация…
Болезнь Крона и язвенный колит могут иметь очень неприятные и тревожные симптомы. Но есть способы справиться с некоторыми из них и сделать жизнь немного проще.
Мы собрали полезные факты, предложения и советы от медицинских работников и людей, которые испытывали эти симптомы. Мы собрали их в серию информационных листов, которые можно бесплатно загрузить:
Вы также можете быть обеспокоены связью между IBD и другими условиями.См. Информацию по:
Язвенный колит, выпуск 9 — последний обзор июнь 2017 г. Следующий запланированный обзор 2020 г.
Болезнь Крона, издание 7a — последний обзор в октябре 2017 г. Изменен в июле 2017 г. Следующий запланированный обзор в 2019 г.
Болезнь Крона и колит: симптомы, осложнения и лечение
Болезнь Крона и язвенный колит — две формы воспалительного заболевания кишечника (ВЗК). Это означает, что они вызывают воспаление кишечника.Многие симптомы этих состояний влияют на кишечник человека, но они также могут влиять на другие части тела. Существует также разновидность болезни Крона, называемая колитом Крона, которая поражает только толстую кишку.
Как отмечается в одной из статей 2020 года, ВЗК чаще всего развивается у людей в возрасте 15–30 лет и наиболее часто встречается в промышленно развитых и более холодных странах.
Эта статья предоставит информацию о IBD. Также будет обсуждаться то, что ученые говорят о симптомах, причинах, диагностике, лечении и перспективах, связанных с болезнью Крона и язвенным колитом.
ВЗК возникает, когда чей-то кишечный тракт, в том числе толстый и тонкий кишечник, регулярно воспаляется. Это воспаление бывает приступами.
Существует несколько типов ВЗК, в том числе:
- Болезнь Крона: Болезнь Крона — хроническое заболевание, вызывающее воспаление кишечника. Это может повлиять на любую часть желудочно-кишечного тракта, включая рот или анус человека. Человек может испытывать симптомы по всему телу. Фонд Крона и колита сообщает, что от этого заболевания страдают около 3 миллионов человек в Соединенных Штатах.
- Колит Крона: Колит Крона поражает только толстую кишку. Однако, по данным Фонда Крона и Колита, люди с этой подгруппой чаще испытывают поражения кожи или боли в суставах, чем люди с другими типами болезни Крона.
- Язвенный колит: Это заболевание поражает только внутреннюю оболочку толстой кишки. В отличие от болезни Крона, он не «пропускает» части толстой кишки, поэтому никакая часть толстой кишки не остается незатронутой.
Симптомы болезни Крона могут поражать разные части тела человека.
В кишечнике
Желудочно-кишечные симптомы болезни Крона могут включать:
- продолжающаяся диарея
- кровотечение из прямой кишки
- острая потребность в дефекации
- спазмы или боль в животе
- ощущение, что стула больше pass
- запор
В других частях тела
Симптомы болезни Крона, которые влияют на другие части тела, могут включать:
- покраснение кожи вокруг глаз, боль в глазах или изменения зрения
- язвы во рту
- опухоль и боль в суставах
- шишки, язвы или высыпания на коже
- лихорадка
- потеря аппетита
- необъяснимая потеря веса
- усталость
- ночная потливость
- изменения менструального цикла
- остеопороз
- почка камни
- осложнения со стороны печени, такие как первичный склерозирующий холангит и цирроз
Подобные симптомы
Некоторые из основных симптомов ВЗК являются общими для болезни Крона и язвенного колита. К ним относятся:
Симптомы болезни Крона
В одной статье 2020 года перечислены следующие симптомы болезни Крона:
- боль в животе
- вздутие живота и метеоризм
- диарея
- необъяснимая потеря веса
- анемия
- анорексия
- трудности с абсорбцией питательные вещества из пищи
- перианальные абсцессы
- кожные свищи, при которых содержимое кишечника просачивается через кожу
Симптомы язвенного колита
В другой статье 2020 года перечислены следующие симптомы язвенного колита:
- диарея со слизью или кровь
- схваткообразная боль в прямой кишке или тенезмы
- позывы к дефекации
- недомогание
- боль в животе
- необъяснимая потеря веса
- лихорадка
Симптомы язвенного колита могут появляться постепенно, и они могут появляться и исчезать.
Осложнения, связанные с болезнью Крона и язвенным колитом, могут поражать только кишечник, но люди могут также испытывать их и в других частях тела.
В кишечнике
По данным Фонда Крона и колита, кишечные осложнения болезни Крона могут включать:
- Кишечная непроходимость: Наиболее частое осложнение болезни Крона возникает, когда повреждение кишечника приводит к образованию рубцовой ткани. сужает стенку кишечника или кишечный проход.Врачи также называют эти стриктуры.
- Абсцессы: Гнойные карманы могут образовываться в стенке кишечника после бактериальных инфекций. Симптомы этого осложнения могут включать отек, болезненность, боль и жар, а лечение включает вскрытие абсцесса или прием антибиотиков.
- Свищи: Язвы в кишечном тракте могут становиться глубже и превращаться в туннели или фистулы, соединяющие различные части кишечника, мочевого пузыря, влагалища или кожи. Они поражают около 30% людей с болезнью Крона и могут заразиться, что потребует антибиотиков или хирургического вмешательства.
- Трещины: У человека с болезнью Крона могут появиться трещины или разрывы слизистой оболочки заднего прохода.
- Недоедание: Поскольку болезнь Крона поражает тонкий кишечник, некоторые люди с тяжелым заболеванием могут обнаружить, что их организм не усваивает питательные вещества должным образом.
Фонд Крона и колита добавляет, что кишечные осложнения язвенного колита могут включать:
- Перфорация кишечника: Продолжающееся воспаление кишечника может вызвать его ослабление, что может увеличить риск развития отверстий в кишечнике. .Если содержимое кишечника попадет в брюшную полость, это может привести к серьезным осложнениям.
- Фульминантный колит: Менее чем у 10% людей с язвенным колитом повреждается вся стенка кишечника и толстая кишка расширяется. Это может вызвать потерю мышечной массы и расширение толстой кишки, а газ может попасть в кишечник.
- Токсичный мегаколон: Если толстая кишка расширяется, она больше не может выталкивать кишечные газы, и кишечник может разорваться, что может привести к смерти.Однако токсический мегаколон, как правило, встречается редко, а своевременное лечение значительно снижает риск смерти.
- Колоректальный рак: Около 5–8% людей с язвенным колитом заболевают колоректальным раком в течение 20 лет после постановки диагноза. Это означает, что вероятность его развития у них на 2% выше, чем у населения в целом.
В других частях тела
По данным Фонда Крона и колита, к другим частям тела, на которые могут повлиять осложнения болезни Крона и язвенного колита, относятся:
- Суставы: До 30% людей с Болезнь Крона или язвенный колит вызывают артрит или отек суставов.Примеры включают периферический артрит, осевой артрит и анкилозирующий спондилоартрит.
- Кожа: Около 20% людей с болезнью Крона или язвенным колитом страдают кожными осложнениями, включая покраснение кожи, неровности, язвы, кожные пятна и язвы.
- Кости: Среди людей с ВЗК 30–60% имеют низкую плотность костей. Это может привести к таким заболеваниям, как остеопороз.
- Глаза: Примерно 10% людей с болезнью Крона или язвенным колитом испытывают осложнения, связанные с глазами, такие как сухость глаз или воспаление.
- Почки: Чем тяжелее состояние почек, тем реже оно является осложнением ВЗК. Однако у людей могут наблюдаться камни в почках, воспаление почек или их непроходимость.
- Печень: Состояние печени может поражать 5% людей с ВЗК. Эти состояния могут включать жировую болезнь печени, гепатит или камни в желчном пузыре.
- Кровь: Примерно каждый третий человек с ВЗК имеет низкое количество эритроцитов. Это может привести к анемии.
Узнайте больше о болезни Крона и боли в суставах здесь.
ВЗК возникает, когда иммунная система человека неправильно реагирует на его кишечную флору, которая представляет собой сообщество бактерий, живущих в его кишечнике.
Ученые все еще проводят исследования, чтобы выяснить точную причину этого состояния.
ВЗК может возникать в результате повреждения иммунной системой человека кишечного тракта. Это может быть связано с рядом различных факторов, включая несоответствующее взаимодействие с кишечной флорой человека.
Кроме того, диетические и поведенческие привычки людей могут ухудшить их состояние. Например, людям следует избегать курения, если они болеют болезнью Крона.
Как объясняется в одной статье 2020 года, ученые не знают, что заставляет иммунную систему реагировать таким образом. Однако, похоже, есть генетический компонент, а это означает, что некоторые люди могут быть предрасположены к развитию ВЗК.
Около 5–20% людей с болезнью Крона имеют близких родственников с ВЗК. Это может быть родитель, ребенок или брат или сестра.Генетическая связь кажется более сильной у людей с болезнью Крона, чем у людей с язвенным колитом.
Узнайте больше о различных типах и причинах ВЗК здесь.
Сбор анамнеза и проведение медицинского осмотра могут помочь врачам диагностировать ВЗК.
Врачи также используют множество других диагностических тестов для выявления ВЗК. К ним относятся:
- Эндоскопия: При эндоскопии врачи вводят в тело человека специальную трубку с камерой.Эндоскопия позволяет врачам заглянуть в кишечник человека на предмет признаков ВЗК. Врач также может порекомендовать капсульную эндоскопию. Это предполагает, что человек проглатывает небольшую камеру, которая делает снимки частей тонкой кишки, которые обычно не достигаются эндоскопами.
- Биопсия: Врачи также используют биопсию для выявления язвенного колита. Они включают удаление небольшого количества кишечного тракта человека, чтобы проверить его на наличие признаков этого состояния.
- Обследование стула: Обследование стула также важно для диагностического процесса, поскольку оно может помочь врачам исключить определенные инфекции толстой кишки.Они могут иметь общие симптомы с ВЗК.
- Сканирование изображений: Сканирование КТ или МРТ полезно для обнаружения абсцессов и свищей.
- Анализы крови: Поскольку болезнь Крона и язвенный колит имеют схожие эффекты, по оценкам ученых, по крайней мере в 10% случаев врачи не могут изначально отличить эти состояния. Однако врачи могут использовать определенные анализы крови, чтобы диагностировать болезнь Крона.
ВЗК требует различных видов лечения в зависимости от тяжести состояния.
Цель лечения — контролировать и предотвращать воспаление. Некоторые типичные варианты лечения как болезни Крона, так и язвенного колита включают:
- лекарства для уменьшения существующего воспаления, такие как кортикостероиды
- лекарства для предотвращения воспаления
- хирургическое вмешательство по удалению частей кишечного тракта
лекарства для уменьшения и предотвращения воспаления могут перекрываться. Например, человек может принимать стероиды для контроля продолжающегося воспаления и принимать иммуномодулятор, чтобы предотвратить его рецидив.
Хирургия, как правило, наступает на поздних стадиях ВЗК, хотя врачи могут иногда рекомендовать более ранние операции, если лекарства не работают или возникают осложнения.
Узнайте больше о различных вариантах лечения болезни Крона здесь.
Болезнь Крона и язвенный колит — это пожизненные заболевания, от которых нет известных лекарств. Врачи сосредотачивают внимание на лечении, чтобы помочь людям справиться с их симптомами.
Как объясняется в одной статье 2020 года, люди с язвенным колитом имеют такую же продолжительность жизни, как и люди в целом.Однако в другой статье 2020 года отмечается, что продолжительность жизни людей с болезнью Крона немного ниже, чем в среднем.
Иногда бывает трудно смириться с диагнозом болезни Крона или язвенного колита. Людям с одним из этих состояний может быть полезно использовать доступные им ресурсы психического здоровья.
Узнайте больше о различных ресурсах по психическому здоровью, доступных здесь.
IBD остается областью активных исследований.
Поскольку оба состояния могут существенно повлиять на качество жизни человека, ранняя диагностика и лечение всегда лучше.




 Признаками колита обычно являются лейкоциты и эритроциты в исследуемых образцах, а также слизь в больших количествах.
Признаками колита обычно являются лейкоциты и эритроциты в исследуемых образцах, а также слизь в больших количествах.
 Это приводит к нарушению моторики, дисбалансу в работе ферментов и расстройствам кровоснабжения.
Это приводит к нарушению моторики, дисбалансу в работе ферментов и расстройствам кровоснабжения.
 Ваш врач может порекомендовать анализы крови для проверки на анемию — состояние, при котором недостаточно красных кровяных телец для доставки достаточного количества кислорода к вашим тканям — или для проверки признаков инфекции.
Ваш врач может порекомендовать анализы крови для проверки на анемию — состояние, при котором недостаточно красных кровяных телец для доставки достаточного количества кислорода к вашим тканям — или для проверки признаков инфекции. Если ваша толстая кишка сильно воспалена, ваш врач может провести этот тест вместо полной колоноскопии.
Если ваша толстая кишка сильно воспалена, ваш врач может провести этот тест вместо полной колоноскопии. MR энтерография — безрадиационная альтернатива.
MR энтерография — безрадиационная альтернатива. Это наиболее широко используемые иммунодепрессанты для лечения воспалительных заболеваний кишечника.Их прием требует тщательного наблюдения за врачом и регулярной проверки крови на наличие побочных эффектов, включая воздействие на печень и поджелудочную железу.
Это наиболее широко используемые иммунодепрессанты для лечения воспалительных заболеваний кишечника.Их прием требует тщательного наблюдения за врачом и регулярной проверки крови на наличие побочных эффектов, включая воздействие на печень и поджелудочную железу. Если вы принимаете тофацитиниб от язвенного колита, не прекращайте прием лекарства, не посоветовавшись предварительно с врачом.
Если вы принимаете тофацитиниб от язвенного колита, не прекращайте прием лекарства, не посоветовавшись предварительно с врачом.