Жирная печень: симптомы, причины, лечение, диета
«Жирная печень» — заболевание, которое характеризуется избыточным накоплением жира в печеночных клетках.1 У этого заболевания несколько имен — жировой гепатоз, стеатоз, жировая дистрофия, но каждое из них означает только одно — с ним не стоит шутить, и его ранняя диагностика, равно как и последующее лечение, должны быть своевременными и всесторонними.
Для начала стоит запомнить, что жировой гепатоз печени может быть связан с алкогольным или неалкогольным
повреждением печени.2 Дальше мы будем говорить о неалкогольном повреждении.
В последнее время количество пациентов с неалкогольной жировой болезнью печени (НАЖБП) значительно
увеличилось. Так, по статистике, в 2007 году НАЖБП была выявлена у 27% пациентов,
в то время как в 2014 году эта цифра возросла до 37%.
Факторы риска развития стеатоза
1,3-
Ожирение или избыточный вес, при котором
индекс массы тела 25 и выше -
Сахарный диабет 2 типа
или снижение чувствительности к инсулину -
Нарушение липидного обмена,
в частности, дислипидемия -
Метаболический синдром
-
Возраст 30 — 59 лет
-
Гиподинамия
-
Переедание
Чем опасна НАЖБП?
Жировой гепатоз, особенно в самом начале, может протекать практически бессимптомно, а имеющиеся
симптомы не специфичны и, таким образом, затрудняют диагностику.
Стадии развития НАЖБП
-
1
Стадия жирового гепатоза (стеатоз)
-
2
Неалкогольный стеатогепатит
Гепатоз с присоединившимся к нему воспалением печеночных клеток
-
3
Фиброз с дальнейшим переходом в цирроз
На этой стадии ткань печени начинает замещаться соединительной тканью, что ведет к нарушению структуры и, в конечном счете, нарушению работе органа.

Каковы признаки жирового гепатоза?
Как мы уже упоминали выше, главная особенность данного состояния — это именно отсутствие специфических симптомов. Поэтому часто заболевание выявляется случайно, часто во время обычной диспансеризации или обследования по поводу совершенно другого заболевания.
Из симптомов, которые часто возникают при жировом гепатозе, но могут игнорироваться, стоит обратить внимание на:
-
Дискомфорт в области правого подреберья, при этом без четкой связи с приемом пищи
-
Утомляемость
-
Слабость
Если данные симптомы обнаружены и есть беспокойство за состояние печени, то, для выяснения диагноза
стоит обратиться к врачу, который может назначить такой метод диагностики, как УЗИ.
Как лечить жировой гепатоз?
Чем раньше поставлен диагноз — тем лучше. Чтобы избежать тяжелых последствий, жировой гепатоз лучше лечить еще на ранней стадии — стеатоза. При лечении гепатоза по возможности исключают действие тех факторов, которые могут влиять на состояние печени. В схему лечения обязательно входит правильное питание и диета (в случае алкогольного гепатоза — строгое прекращение приема алкогольных напитков).
Пациентам с жировым гепатозом стоит придерживаться, так называемого,
средиземноморского типа питания: есть много рыбы, отказаться от жирного мяса, ограничить потребление
сладких напитков и продуктов, содержащих простые углеводы.
Кроме правильного питания стоит изменить образ жизни в целом. Больше двигаться, следить за режимом и распорядком дня, и находить в нем место ежедневным физическим нагрузкам. Например, плавать, ездить на велосипеде или просто ходить в среднем темпе не менее 20 минут и не реже 5 раз в неделю.1
причины, диагностика и лечение у взрослых
Увеличена печень – тревожный сигнал, требующий обследования всего организма и самой железы.
В норме, при весе до 1500 г, ее размеры достаточно постоянны. Информация о том, что печень увеличена может у Вас появиться после УЗИ или томографии (тогда будет также понятно и какая конкретно доля больше нормы), а также после простого осмотра у врача. Железа при пальпации не должна выступать из-под реберной дуги и тем более – беспокоить человека – быть болезненной при осмотре.
Орган выполняет около 30 различных функций, поэтому даже незначительные отклонения от нормы должны восприниматься серьезно – необходимо установить, почему увеличена печень, и устранить ее. Если речь не идет об опухоли или острой инфекции, то это, как правило вполне реально сделать с помощью натуральных средств
ТОП 10 причин увеличения печени
Увеличение печени – это не болезнь, а синдром, указывающий на наличие каких-либо патологий организма или самой железы. Орган болезненно реагирует на влияние негативных факторов внутренней и внешней среды, и может увеличиваться в размерах при определенных заболеваниях и состояниях.
ТОП 10 главных причин из-за которых происходит увеличения печени у взрослых:
- Гепатит или цирроз.
- Онкология.
- Ожирение печени (стеатоз, жировой гепатоз).
- Застой желчи.
- Алкогольная интоксикация.
- Нарушение обмена веществ.
- Болезнь Вильсона (нарушение метаболизма меди) и Болезнь Гоше (накопление глюкоцереброзида в печени и других органах).
- Инфекционные заболевания (гепатит, мононуклеоз, лептоспироз, боррелиоз).
- Последствия лечения антибиотиками, гормонами, психотропными, противоопухолевыми препаратами, цитостатиками.
- Патология сердечно-сосудистой системы, например, сердечная недостаточность.
Причины увеличения печени могут быть различны. Синдром может наблюдаться в период беременности, во время длительного приема медикаментозных препаратов или регулярного переедания тяжелой пищей. Железа может увеличиться вследствие травмы, образования кисты или отравления токсичными веществами. Как правило, это явление сопровождается рядом характерных симптомов, подтверждающих факт наличия патологии.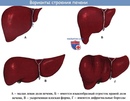
Увеличена печень у ребенка
У грудных детей увеличение печени может быть связано с желтухой новорожденного. Она не нуждается в лечении, так как проходит в течении месяца. Причинами этого состояния могут быть родовые травмы, диабет и другие нарушения в работе эндокринной системы у матери.
У ребенка в возрасте до 7 лет гепатомегалия – вполне нормальное физиологическое явление. Считается нормой, если печень у малыша незначительно выступает за края ребер (на 1–2 см). По мере роста ребенка, печень обретает нормальные размеры. В любом случае, врач наиболее точно определит, нуждается ли ребенок в лечении.
У детей увеличение печени может указывать на следующие заболевания:
- Воспалительные процессы в организме;
- Врожденные ТОРЧ инфекции;
- Поражение печени токсинами или лекарственными препаратами;
- Патология обмена веществ;
- Нарушения работы желчевыводящих путей, закупорка желчных протоков;
- Метастазы или опухоли.
Поводом для беспокойства является увеличение печени у детей в сочетании с другими «сигналами опасности»: повышение температуры, венозная сеть на животе, рвота, высыпания на коже, потеря веса, снижение аппетита, желтушность слизистых. При появлении этих признаков педиатр назначает консультацию гепатолога, инфекциониста, гастроэнтеролога. Для выявления точной причины увеличения печени необходим целый ряд анализов и ультразвуковое исследование.
При появлении этих признаков педиатр назначает консультацию гепатолога, инфекциониста, гастроэнтеролога. Для выявления точной причины увеличения печени необходим целый ряд анализов и ультразвуковое исследование.
Симптомы при увеличенной печени
Необходимо отметить, что печень, один из немногих органов, который не имеет нервных окончаний. Поэтому в большинстве случаев больной не наблюдает каких-либо симптомов. Любые патологии, которые связаны с этим органом, диагностируются на поздних стадиях, когда первопричинный фактор затрагивает другие органы или системы организма, что, в свою очередь, приводит к интенсивному проявлению клинической картины.
На начальных этапах увеличение печени не проявляется. Больного изредка могут беспокоить боли или дискомфорт в области расположения органа. По мере усугубления основного заболевания, клиническая картина может проявляться следующим образом:
- дискомфорт в области правого подреберья;
- ощущение тяжести, даже при минимальном объёме употребления пищи или жидкости;
- отрыжка, которая сопровождается неприятным запахом;
- изжога;
- нарушения в функционировании ЖКТ – частые запоры, приступы диареи без видимой на то причины;
- тошнота, редко с приступами рвоты;
- пожелтение кожных покровов и слизистых;
- «печёночные ладони»;
- раздражительность, резкая смена настроения;
- нарушение сна — сонливость или, напротив, бессонница.

Если увеличение печени обусловлено сердечно-сосудистой недостаточностью, к общей клинической картине могут добавиться такие характерные признаки:
- повышенное артериальное давление;
- повышенное потоотделение;
- тахикардия;
- боль в области грудной клетки, ощущение сдавленности.
Нередко увеличенная печень — это признак желчнокаменной болезни. В таком случае могут проявляться следующие возможные симптомы:
- тяжесть в правом подреберье;
- боль за грудиной;
- рвота желчью, которая не приносит облегчения;
- каловые массы обесцвечены, нередко содержат в себе непереваренные частички пищи;
- пожелтение кожи.
Нужно понимать и то, что симптомы не всегда точно указывают на один определённый недуг. Точно определить, проявлением какой болезни является та или иная симптоматика и почему увеличена печень, можно только после проведения диагностики. Поэтому самостоятельно сопоставлять симптомы и принимать лечение нельзя, так как это может только усугубить течение недуга и привести к необратимым патологическим процессам.
Диагностика
Первичный диагноз врач может установить при осмотре – если печень сильно увеличена, при надавливании возникает сильная боль. Значение имеет и структура органа – при циррозе он твёрдый на ощупь, при ожирении – рыхлый.
Как определить причину увеличение печени:
- клинический, биохимический анализ крови – методы позволяют понять степень поражение печени, наличие воспалительных, инфекционных патологий, провести оценку уровня необходимых печёночных ферментов;
- общий анализ мочи;
- копрограмма;
- маркеры на гепатиты вирусного происхождения;
- биопсия тканей печени;
- рентген, УЗИ, КТ, МРТ брюшной полости.
Ультразвуковое исследование – один из наиболее информативных методов диагностики, позволяет провести оценку, узнать состояние долей органа, воротной вены, печёночной артерии. В норме длина печени – 14–20 см, в поперечном сечении – 20–22,5 см, размер в сагиттальной плоскости – 9–12 см. Длина правой доли составляет 11–15 см, левая доля в толщину имеет около 6 см, в высоту – менее 10 см. Допустимые отклонения составляют не более 1–1,5 см.
Допустимые отклонения составляют не более 1–1,5 см.
Диагностические мероприятия могут корректироваться в зависимости от текущей симптоматики. Чаще всего увеличивается левая доля, если диагностика покажет сильное расширение правой доли, необходимо дополнительно проверить поджелудочную железу и селезёнку.
Лечение при увеличенной печени
Лечение увеличенной печени происходит в зависимости от ее причины увеличения. Когда никаких заболеваний организма, к счастью, не выявлено, но рамки определяемых размеров печени все равно находятся далекими от нормы, доктор рекомендует пересмотреть образ жизни, питание, бросить вредные привычки и, при необходимости, похудеть. Важно также избегать стрессовых для организма ситуаций (голодания, нервных стрессов), правильно распределять время для работы и отдыха, заниматься посильным физическим трудом.
Может быть назначено лечение, опирающееся на три фактора:
- Препараты для печени – гепатопротекторы и желчегонные препараты;
- Соблюдение диеты;
- Ограничение больших физических нагрузок.

Гепатопротекторы
В случае, когда увеличена печень, поможет восстановить ее структуру и снять местные симптомы ряд определенных препаратов – гепатопротекторов.
- Эссенциале. Уникальный препарат содержащий эссенциальные фосфолипиды, выведенные из сои. Капсулы представлены в виде оболочки цвета хаки с вязким содержимым, которое похоже на мед. Выпускается также в форме раствора для инъекций. Симптомы гепатомегалии могут лечиться 2-мя капсулами, принимаемыми 3 раза в сутки во время еды. Продолжительность лечения должна составлять не менее 3-х месяцев.
- Легалон. Коричневые капсулы с темно-желтым порошком внутри, состоящим из экстракта семян расторопши. В одной капсуле находится 140 мг силимарина. Капсулы нельзя открывать, т.к. силимарин разрушается под воздействием солнечных лучей и, в таком случае, прием препарата может оказаться бессмысленным. Подросткам от 12 лет и взрослым, если диагностирована гепатомегалия, для улучшения состояния назначается 1 капсула Легалона трижды в день.
 Курс определяется врачом индивидуально.
Курс определяется врачом индивидуально. - Гепабене.Капсулы Гепабене – это желатиновая оболочка, содержащая внутри светло- или темно-коричневый порошок, который неоднороден и имеет белые или желтоватые вкрапления. Порошок получат из сухих экстрактов дымянки и расторопши. Гепатомегалия у взрослых лечится при помощи 1 капсулы Гепабене, трижды в день.
- Овесол. Комбинированное растительное средство из экстрактов овса, мяты, бессмертника и порошка куркумы. Выпускается в форме, как таблеток, так и спиртового раствора. Раствор назначается доктором дважды в день в количестве от 15 до 50 капель. Таблетки рекомендовано принимать по 1-й, также, два раза в день. Общий курс лечения заболевания печени заключается в месяце.
- Лив-52. Комбинированный растительный препарат, в составе которого экстракты цикория, кассии, тысячелистника, паслена, редьки, эмблики, дымянки, а также оксид железа и другие компоненты. Взрослые и подростки, достигшие 14-летнего возраста, при увеличении печени принимают по 2 таблетки, трижды в день.

Эти препараты сами по себе не способны вылечить увеличенную печень. Для полного исцеления необходимо избавиться от главного «провокатора». Лечение осуществляется на основании полной клинической картины больного, лабораторных исследований и под наблюдением врача. Для быстрого восстановления работы печени необходимо тщательно следить за работой пищеварительной системы. В помощь печени могут быть назначены соответствующие препараты:
- Аллохол, холензим. Нормализуют работу желудочно-кишечного тракта, помогая, таким образом, справиться печени с нагрузкой. Улучшают отток желчи.
- Мезим (панкреатин) – ферментосодержащий препарат, помогающий пищеварению и улучшающий работу поджелудочной железы и кишечника.
Питание и диета
Если печень вздулась, нужно обязательно пересмотреть рацион – при незначительном увеличении уменьшить размер органа до нормальных показателей можно при помощи диеты. Количество соли нужно ограничить до 10–12 г, а сахара – до 55 г, дневной объём чистой воды – не менее 1,5 л.
Разрешённые продукты:
- обезжиренная молочная продукция;
- овощи в свежем, отварном, тушёном, запечённом виде;
- мёд, мармелад, варенье, галетное печенье;
- нежирное мясо и рыба;
- первые блюда на основе овощных бульонов;
- фрукты, сухофрукты;
- растительное и сливочное масло;
- все крупы, вермишель;
- белковый омлет;
- немного подсушенный хлеб;
- квашеная капуста.
Не рекомендуется кушать такие продукты:
- любая жареная, острая, солёная, вредная пища;
- жирные сорта мяса, мясные бульоны;
- жирная рыба, морепродукты;
- отварные яйца, грибы, бобовые овощи, шпинат, щавель, лук, редис;
- соусы с большим количеством специй;
- молочная продукция с высоким содержанием жира;
- выпечка из сдобного теста, свежий хлеб;
- десерты с кремом, мороженое, какао, орехи;
- алкогольные, газированные напитки, кофе, крепкий чай, кислые соки.
Питание должно быть дробным – принимать пищу нужно 5–6 раз в день, маленькими порциями, ужин не позднее 19 часов, можно выпить некрепкий зелёный чай, стакан воды перед сном.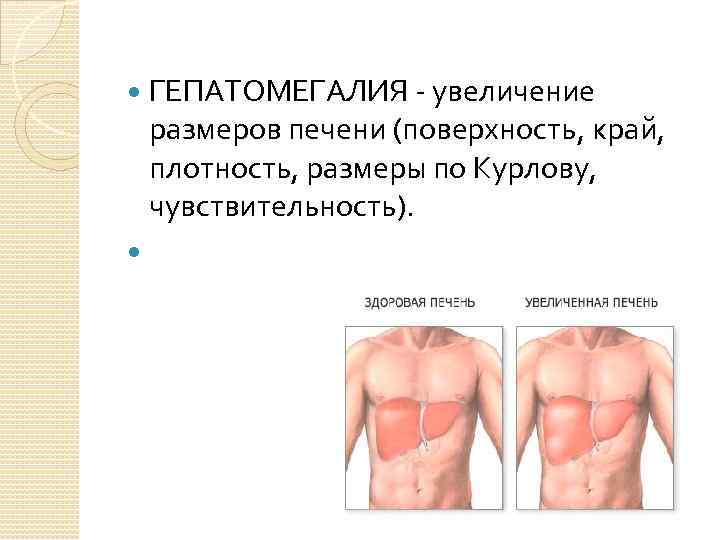
Примерное меню
Для удобства и наглядности режим питания расписан на неделю.
№ 1
- 7.30 – овсянка на молоке, зеленый или черный чай.
- 10.30 – хурма или яблоко, сок.
- 13.00 – порция отварного или приготовленного на пару мяса или рыбы.
- 15.30 – вареная морковь, запеченное яблоко.
- 17.30 – овощи, приготовленные на пару.
- 19.00 – любой фрукт.
№ 2
- 7.30- овсяное или диетическое печенье, чай из трав.
- 10.30 – запаренные сухофрукты.
- 13.00 – нежирный суп из птицы, отрубной или ржаной хлеб.
- 15.30 – сухое печенье с соком.
- 17.30 – кефир или нежирный творог.
- 19.00 – свежие овощи.
№ 3
- 7.30– стакан молока или кефира.
- 10.30 – овсяное печенье, травяной чай или отвар из шиповника.
- 13.00 – куриные или рыбные котлеты, приготовленные на пару.
- 15.30 – пюре из тыквы.
- 17.30 – сырники с фруктами или ягодами.

- 19.00 – овсяное печенье и сок.
№ 4
- 7.30– молочная рисовая каша, некрепкий черный чай с медом, сухое печенье.
- 10.30 – компот из сухофруктов или кисель из ягод.
- 13.00 – вареная рыба, сухарик.
- 15.30 – сок и галетное печенье.
- 17.30 – овощная запеканка, отрубной хлеб.
- 19.00 – травяной чай.
№ 5
- 7.30- блюда из макарон, чай.
- 10.30 – печенье, яблочный сок.
- 13.00 – гречневый суп с курицей, отрубной или ржаной хлеб.
- 15.30 – один цитрус или яблоко.
- 17.30 — молочная каша, чай с овсяным печеньем.
- 19.00 – отвар шиповника, печенье.
№ 6
- 7.30 – рисовая или гречневая каша, зеленый чай.
- 10.30 – печень курицы или индюка, фруктовый салат.
- 13.00 – нежирный бульон из курицы или говядины, отрубной хлеб.
- 15.30 – свежие овощи.
- 17.30 – молочная каша.
- 19.00 – черный чай с мармеладом.
№ 7
- 7.
 30– сырники из нежирного творога, чай с лимоном и медом.
30– сырники из нежирного творога, чай с лимоном и медом. - 10.30 – любой сок, печенье сухое или овсяное.
- 13.00 — курица с овощами, приготовленная на пару.
- 15.30 – овсяное печенье, отвар шиповника.
- 17.30 – простокваша или кефир.
- 19.00 — вареные овощи.
Любую диету необходимо обговорить с врачом, который даст все необходимые рекомендации. При увеличенной печени питание должно быть оптимально сбалансированным. Поэтому, периодически необходимо корректировать и разнообразить диету. При сильном увеличении печени фруктовые и овощные соки желательно разбавлять кипяченой водой в пропорции 1:1. Алкоголь, кофе, шоколад, кондитерские изделия, соль, перец, уксус – главные враги печени. При любых заболеваниях печени противопоказаны бобовые в любом виде, орехи, газированные напитки.
Прогноз и осложнения
Увеличение печени говорит о существовании в организме серьезной патологии, требующей врачебного вмешательства. Последствия игнорирования этой проблемы в 1/3 случаев приведет к серьезным осложнениям вплоть до отказа органа работать.
Чем грозит увеличение печени и насколько это опасно? Вирусные и инфекционные гепатиты обратимы, своевременно начатое лечение обычно заканчивается выздоровлением и возвращением размеров органа обратно в пределы нормы. Поражения, вызванные токсическими веществами, в частности алкоголем, обычно являются необратимыми. Не будет позитивным прогноз в отношении жировых гепатозов и скоротечных форм гепатитов.
Предотвратить заболевание печени поможет переход на правильное питание, отказ от вредных привычек, урегулирование половой жизни, своевременное обращение к врачу при первых симптомах заболевания.
Развернутое лабораторное обследование печени
Комплексное лабораторное обследование печени, включающее показатели белкового, жирового и пигментного обмена, маркеры вирусных гепатитов и онкомаркер альфа-фетопротеин (АФП).
Синонимы русские
Полное лабораторное обследование печени, скрининг заболеваний печени.
Синонимы английские
Laboratory liver panel, Tests to diagnose liver diseases, Liver check-up.
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов до исследования, можно пить чистую негазированную воду.
- Исключить физическое и эмоциональное перенапряжение в течение 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
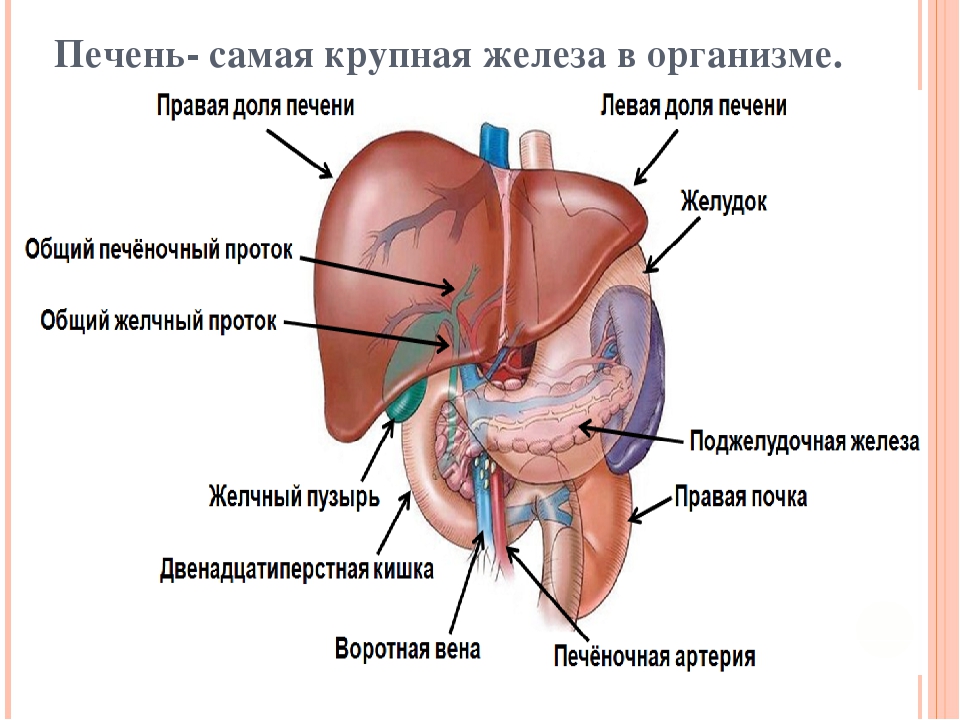
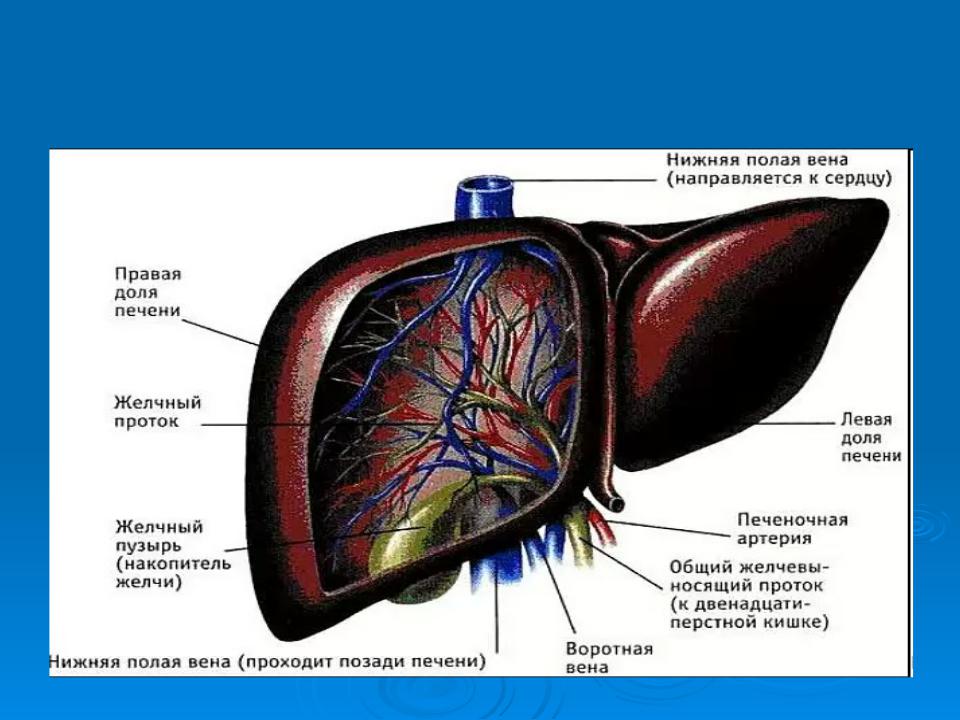
Печень – это самая крупная железа в организме человека. Этот орган выполняет около 5 000 разных функций, основными из которых являются синтез белков, в том числе альбумина, глобулинов и белков свертывания крови, метаболизм гормонов, детоксикация вредных веществ и продуктов обмена, синтез холестерина и глюкозы, запасание витаминов и железа и многие другие. Не удивительно поэтому, что печень так подвержена заболеваниям. Заболевания печени могут иметь разную этиологию (наследственные нарушения метаболизма, интоксикация, сахарный диабет, вирусная инфекция, аутоиммунные нарушения) и очень распространены среди населения.
Лабораторная диагностика играет ведущую роль в оценке состояния печени. Особенно удобным для врача и пациента является комплексный анализ, включающий все лабораторные маркеры заболеваний печени.
1. Для оценки синтетической функции печени исследуют концентрацию следующих клинико-лабораторных маркеров: альбумин, факторы свертывания крови (коагулограмма) и холестерин.
- Альбумин – основной белок крови, выполняющий транспортную функцию и обеспечивающий поддержание онкотического давления. При нарушении синтетической функции печени концентрация этого белка, как правило, снижается. Следует отметить, что это снижение наблюдается при тяжелом течении заболеваний печени, например при фульминантном гепатите и тяжелой печеночной недостаточности. Напротив, при торпидно или латентно протекающих заболеваниях печени (гепатит С, алкогольный гепатит) уровень общего белка может оставаться в пределах нормы. Кроме того, изменение концентрации альбумина могут наблюдаться и при многих других заболеваниях и состояниях, например голодании, мальабсорбции, нефротическом синдроме, инфекционных заболеваниях и других.

- Протромбин по Квику (другое название – протромбиновое время) и международное нормализованное соотношение (МНО, INR) – основные показатели, используемые для оценки внешнего пути свертываемости крови (фибриногена, протромбина, фактора V, VII и X). Печень является основным источником синтеза этих факторов, а заболевания этого органа могут сопровождаться нарушением механизма коагуляции и приводить к повышенной кровоточивости. Клинически значимые нарушения коагуляции крови наблюдаются на поздних стадиях заболеваний печени.
- Холестерин может быть синтезирован практически в любой клетке организма, однако большая его часть (до 25 %) синтезируется в печени, откуда это соединение поступает в системный кровоток в составе липопротеинов очень низкой плотности (ЛПОНП) или в желудочно-кишечный тракт в составе желчных кислот. Гиперхолестеринемия является характерной чертой печеночного холестаза, наблюдающегося при желчнокаменной болезни, первичном склерозирующем холангите, вирусном гепатите, первичном билиарном циррозе и некоторых других заболеваниях.
 Гипохолестеролемия имеет меньшее клиническое значение. Различные фракции холестерина ассоциированы с различными эффектами на здоровье человека. Так, холестерин в составе липопротеинов низкой плотности (ХС-ЛПНП) – хорошо известный фактор риска заболеваний сердца, в то время как ХС-ЛПВП считается одним из защитных факторов.
Гипохолестеролемия имеет меньшее клиническое значение. Различные фракции холестерина ассоциированы с различными эффектами на здоровье человека. Так, холестерин в составе липопротеинов низкой плотности (ХС-ЛПНП) – хорошо известный фактор риска заболеваний сердца, в то время как ХС-ЛПВП считается одним из защитных факторов.
2. При заболеваниях, сопровождающихся нарушением целостности гепатоцитов (например, вирусный гепатит), печеночные внутриклеточные ферменты высвобождаются в кровь и их концентрация в крови возрастает. Этот лабораторный феномен называется синдромом цитолиза. В клинической практике для диагностики цитолиза исследуют печеночные ферменты АЛТ и АСТ.
- АЛТ и АСТ – это трансаминазы, катализирующие перенос аминогрупп между аминокислотами. Хотя эти ферменты также могут быть обнаружены во многих других тканях и органах (сердце, скелетные мышцы, почки, головной мозг, эритроциты), изменение их концентрации в крови чаще связано с заболеваниями печени, что обуславливает их название — печеночные трансаминазы.
 АЛТ является более специфичным маркером заболеваний печени, чем АСТ. При вирусных гепатитах и токсическом поражении печени, как правило, наблюдается одинаковое повышение уровня АЛТ и АСТ. При алкогольном гепатите, метастазах в печень и циррозе наблюдается более выраженное повышение АСТ, чем АЛТ.
АЛТ является более специфичным маркером заболеваний печени, чем АСТ. При вирусных гепатитах и токсическом поражении печени, как правило, наблюдается одинаковое повышение уровня АЛТ и АСТ. При алкогольном гепатите, метастазах в печень и циррозе наблюдается более выраженное повышение АСТ, чем АЛТ.
3. Для исключения обструкции желчных путей желчными камнями или опухолью (печени, поджелудочной железы, Фатерова сосочка) исследуют общую концентрацию билирубина и его фракций, общей щелочной фосфатазы и гамма-ГТ.
- Билирубин – пигмент, образующийся при распаде гемоглобина и некоторых других гемсодержащих белков в печени, селезенке и костном мозге. Он проявляет токсичность в отношении нервной системы и должен удаляться из организма с желчью или с мочой. Экскреция билирубина – многоступенчатый процесс, в котором печень играет основную роль. Различают две основные фракции билирубина: прямой и непрямой. При связывании билирубина с глюкуроновой кислотой в печени образуется связанный билирубин. Так как этот вид билирубина можно определить напрямую, с помощью непосредственного лабораторного теста, он также называется прямым билирубином. Билирубин, который не подвергся конъюгации с глюкуроновой кислотой, называется несвязанным. В лабораторных условиях исследовать уровень несвязанного билирубина не удается: его концентрацию рассчитывают, исходя из концентраций общего и связанного билирубина. По этой причине этот вид билирубина также называют непрямым. Общий билирубин состоит из обеих фракций. Увеличение уровня билирубина может наблюдаться при многих заболеваниях печени, однако наибольшее значение этого маркера заключается в дифференциальной диагностике желтух. Для гемолитической (надпеченочной) желтухи характерно увеличение общего и непрямого билирубина. Для печеночной желтухи типично повышение обеих фракций (прямого и непрямого билирубина) и общего билирубина. Для обструктивной (подпеченочной) желтухи характерно увеличение общего и прямого билирубина.
- Щелочная фосфатаза, ЩФ – это фермент, находящийся в мембране билиарного полюса гепатоцитов, а также в костной ткани и клетках кишечника. Концентрация общей ЩФ повышена практически в 100 % случаев внепеченочной обструкции желчных путей. Как правило, полная обструкция сопровождается значительным увеличением общей ЩФ (более чем в 3-5 раз). При внутрипеченочной обструкции уровень общей ЩФ также повышается, но не так резко (менее чем в 3 раза). Следует отметить, что повышение общей ЩФ может наблюдаться и при других заболеваниях, например при заболеваниях костной ткани, инфаркте миокарда и саркоидозе. Поэтому для подтверждения того, что причиной повышения уровня общей ЩФ является именно заболевание печени, целесообразно провести дополнительное исследование – анализ на гамма-ГТ.
- Гамма-глютамилтранспептидаза, гамма-ГТ – это также мембрансвязанный фермент печени, катализирующий перенос гамма-глутамильной группы глутатиона на другие молекулы. В настоящий момент гамма-ГТ – это самый чувствительный маркер заболеваний печени. Повышение уровня гамма-ГТ является самым ранним признаком поражения печени. Повышение концентрации гамма-ГТ может наблюдаться при всех заболеваниях печени, однако наибольшее значение этого маркера заключается в диагностике обструкции желчных путей. При обструкции желчных путей концентрация гамма-ГТ повышается в 5-30 раз. Исследование уровня гамма-ГТ позволяет убедиться в том, что повышение общей ЩФ вызвано именно заболеванием печени, а не другими причинами, в первую очередь заболеваниями костной системы. Как правило, при обструкции желчных путей наблюдается параллельное повышение уровня гамма-ГТ и общей ЩФ. Высокие уровни гамма-ГТ характерны для метастатического поражения печени и алкогольного цирроза. При вирусных гепатитах отмечается умеренное повышение уровня гамма-ГТ (в 2-5 раз). Следует отметить, что увеличение общей ЩФ и гамма-ГТ также наблюдается при обструкции желчных путей, вызванных заболеваниями поджелудочной железы (рак головки поджелудочной железы).
4. Печень является одним из органов, в которых происходит запасание железа. При наличии генетического дефекта метаболизма железа (первичный гемохроматоз), а также при хронической перегрузке железом (вторичный гемохроматоз: многократные переливания крови, хроническая гемолитическая анемия) наблюдается избыточное накопление железа в печени и других тканях, что в итоге приводит к развитию печеночной недостаточности. При обследовании пациента с признаками печеночной недостаточности следует всегда помнить о гемохроматозе. Для исключения его как причины поражения печени исследуют уровень железа в крови. При гемохроматозе он повышен.
5. Вирусные гепатиты (B и C) очень распространены среди населения. Часто они протекают бессимптомно или с минимально выраженными симптомами (слабость, тяжесть в правом подреберье) и поэтому остаются нераспознанными. С другой стороны, с течением времени хронические гепатиты могут привести к развитию цирроза печени и гепатоцеллюлярной карциномы. По этой причине анализ на гепатиты необходимо проводить всем пациентам, особенно относящимся к группам риска по этим заболеваниям (проживание в регионе с высокой распространенностью вирусных гепатитов B и C, в том числе в России, употребление инъекционных наркотических веществ, гомосексуальные половые контакты, гемодиализ, ВИЧ-инфекция, смена половых партнеров и другие). В этот комплексный анализ вошли основные маркеры гепатитов: антитела к вирусу гепатита С (anti-HCV) и поверхностный антиген вируса гепатита В (HBsAg).
6. При подозрении на рак печени исследуют уровень альфа-фетопротеина (АФП). АФП – это онкомаркер гепатоцеллюлярной карциномы. При этом заболевании уровень АФП, как правило, превышает 400 нг/мл.
Этот комплексный анализ позволяет всесторонне оценить состояние печени и исключить ее основные заболевания. В некоторых ситуациях, однако, могут потребоваться дополнительные исследования.
Для чего используется исследование?
- Для оценки функции и ранней диагностики заболеваний печени.
Когда назначается исследование?
- При профилактическом осмотре;
- при наличии симптомов заболевания печени, желчного пузыря и желчных протоков: боли или дискомфорта в области правого подреберья, тошноты, нарушений стула, потемнения цвета мочи, появления желтухи, отеков, повышенной кровоточивости, быстрой утомляемости;
- при наблюдении пациента, получающего гепатотоксические лекарственные препараты по поводу какого-либо заболевания (метотрексат, тетрациклины, амиодарон, вальпроевая кислота, салицилаты).
Что означают результаты?
Референсные значения
Для каждого показателя, входящего в состав комплекса:
Скачать пример результатаВажные замечания
- Для получения точного результата необходимо следовать рекомендациям по подготовке к тесту;
- результаты исследования оценивают с учетом дополнительных анамнестических, инструментальных и лабораторных данных.
Также рекомендуется
[40-085] Вирусный гепатит B. Контроль активности вируса перед началом лечения
[40-091] Вирусный гепатит C. Анализы перед началом лечения
[42-028] Эффективность лечения препаратами PEG-интерферон и Рибавирин
[13-022] Антитела к микросомальной фракции печени и почек (анти-LKM)
[13-021] Антитела к митохондриям (AMA)
[13-068] Антитела к антигенам аутоиммунных заболеваний печени (антитела к микросомам печени-почек 1 типа (LKM-1), пируват-декарбоксилазному комплексу митохондрий (PDC/М2), цитозольному антигену (LC-1) и растворимому антигену печени (SLA/LP))
[13-069] Развернутая серология аутоиммунных заболеваний печени
[12-005] Цитологическое исследование материала, полученного при оперативном вмешательстве
Кто назначает исследование?
Терапевт, врач общей практики, инфекционист, гастроэнтеролог, гепатолог.
Литература
- McPhee S.J., Papadakis M. CURRENT Medical Diagnosis and Treatment / S. J. McPhee, M. Papadakis; 49 ed. — McGraw-Hill Medical, 2009.
- Chernecky C. C. Laboratory Tests and Diagnostic Procedures / С.С. Chernecky, В.J. Berger; 5th ed. — Saunder Elsevier, 2008.
- Fauci et al. Harrison’s Principles of Internal Medicine/A. Fauci, D. Kasper, D. Longo, E. Braunwald, S. Hauser, J. L. Jameson, J. Loscalzo; 17 ed. — The McGraw-Hill Companies, 2008.
Сдать анализ Обследование печени, расширенный в Москве платно, цена, сроки
Для оценки общего состояния и диагностики заболеваний печени и желчевыводящих путей нужно сдать кровь для расширенного биохимического исследования. Проверить печень нужно не только тем, кто имеет заболевания в острой или хронической форме, рекомендуется исследование также для профилактики и для поддержания здоровья внутренних органов.
От качественной работы почек, печени и желчного пузыря зависит своевременный вывод из организма токсинов, нормальная работа других органов ЖКТ, а также общее самочувствие пациента.
Какие маркеры входят в перечень основных анализов для проверки печени?
При расширенной лабораторной проверке печени анализы включают в себя исследование таких показателей, как:
- белковые фракции — их повышение свидетельствует о развитии воспалительного процесса в организме;
- протромбин — снижение его уровня отображает процесс сбоя в формировании факторов свертываемости крови;
- аспартатаминотрансфераза — уровень этого фермента в биохимии крови повышается при поражении клеток сердца и снижается при дефиците витамина В6;
- общий билирубин — его концентрация в крови повышается при токсическом поражении клеток печени, гепатите и желтухе;
- прямой билирубин — увеличение количества в крови этого маркера свидетельствует о развитии желтухи и нарушении процесса оттока желчи;
- щелочная фосфатаза — ее показатель увеличивается при развитии заболеваний печени или о ее увеличении;
- аланинаминотрансфераза — ее концентрация увеличивается при сильном повреждении клеток печени;
- гамма-глутамилтрансфераза — этот фермент также увеличивается в количестве при заболеваниях печени.
В наших медицинских центрах работают высококвалифицированные специалисты, все анализы биологического материала выполняются на современном оборудовании. Оформите заказ онлайн в удобное для вас время и по выгодной цене!
ОБЩИЕ ПРАВИЛА ПОДГОТОВКИ К АНАЛИЗАМ КРОВИ
Кровь берется из вены. Необходимо соблюдать общие рекомендации:
- кровь сдается утром натощак или не ранее, чем через 2–4 часа после приема пищи;
- допускается употребление воды без газа;
- накануне анализа следует отказаться от алкоголя, исключить физическое и эмоциональное перенапряжение;
- отказаться от курения за 30 минут до исследования;
- не стоит сдавать кровь в период приема медикаментов, если врач не назначил иное.
Алкогольная болезнь печени
Алкогольная болезнь печени — заболевание, которое возникает при длительном (более 10-12 лет) употреблении алкоголя, который обладает прямым гепатотоксическим действием.Среднесуточными дозами чистого этанола, приводящими к развитию болезни, являются: более 40-80г для мужчин; более 20г — для женщин. В 1 мл алкоголя содержится примерно 0,79 г этанола.
Алкогольная болезнь печени может проявляться симптомами жировой дистрофии печени (стеатоз), алкогольного гепатита и цирроза . Самой ранней и обратимой стадией повреждения печени вследствие злоупотребления алкоголем является стеатоз (возникает в 90-100% случаев).
Диагностика алкогольной болезни печени основана на признаках хронической алкогольной интоксикации (контрактура Дюпюитрена, пальмарная эритема, увеличение околоушных желез), результатах лабораторных тестов, данных визуализирующих методов обследования. Проводится биопсия печени.
Лечение заключается в полном отказе от употребления алкоголя, назначении кортикостероидов, эссенциальных фосфолипидов. В терминальной стадии выполняется трансплантация печени.
Классификация алкогольной болезни печени
Стеатоз печени
Стеатоз печени вследствие злоупотребления алкоголем развивается у 90-100% пациентов. В южной Италии стеатоз диагностируется у 46,4% людей, злоупотребляющих алкоголем (более 60 г/сут) и у 95,5% страдающих ожирением.При отказе от употребления алкоголя патологические изменения в печени, характерные для стеатоза, нормализуются в течение 2-4 недель. Часто отмечается бессимптомное течение этой стадии.
При длительном злоупотреблении алкоголем возникают алкогольный гепатит и цирроз печени.
Алкогольный гепатит
Алкогольный гепатит — подострое воспаление ткани печени. Гистологической характеристикой этой стадии является центрилобулярная полиморфоядерная инфильтрация, гигантские митохондрии и тельца Мэллори. Появляется центрилобулярный и перисинусоидальный фиброз.Алкогольный гепатит сопровождается разрушением гепатоцитов, нарушением функции печени, формированием цирроза печени. У пациента появляется слабость, потеря веса, тошнота, рвота боль в правом подреберье, желтуха. Печень при осмотре увеличена и плотная.
Осложнениями алкогольного гепатита являются: кровотечения из варикозно-расширенных вен, печеночная энцефалопатия, коагулопатия, асцит , спонтанный бактериальный перитонит. Развитие осложнений свидетельствует о неблагоприятном прогнозе.
Цирроз печени
Конечной стадией алкогольной болезни печени является цирроз (развивается в 10-20% случаев), характеризующийся массивным фиброзом, очагами регенерации. У пациентов нарушается функция печени, развивается портальная гипертензия .Повышается риск развития гепатоцеллюлярной карциномы . В большинстве случаев причиной смерти пациентов являются осложнения цирроза печени: асцит , спонтанный бактериальный перитонит, гепаторенальный синдром, энцефалопатия и кровотечение из варикозно-расширенных вен.
Диагностика
Алкогольную болезнь печени можно заподозрить, если у пациента, длительно и систематически злоупотребляющего алкоголем (среднесуточными дозами чистого этанола, приводящими к развитию болезни, являются: более 40-80г для мужчин; более 20г — для женщин) появляются признаки поражения печени: снижение аппетита, дискомфорт и тупая боль в правом подреберье или эпигастральной области, тошнота, желтуха, гепатомегалия.Прогноз
Прогноз алкогольной болезни печени зависит от стадии алкогольной болезни печени и тяжести заболевания.При стеатозе прогноз благоприятный. При отказе от употребления алкоголя патологические изменения в печени, характерные для стеатоза, нормализуются в течение 2-4 недель.
При продолжении приема алкоголя заболевание прогрессирует. Факторами, способствующими ухудшению течения болезни, являются: инфицирование вирусами хронических гепатитов В и С, женский пол, ожирение.
При наличии гипербилирубинемии > 20 мг/дл (> 360 мкмоль/л), удлиненного протромбинового времени, появлении симптомов печеночной энцефалопатии, вероятность возникновения цирроза печени составляет 50%, а риск летального исхода — 20-50%.
При развитии цирроза печени 5-летних показателей выживаемости достигают только 50% пациентов.
Кроме того, при развитии цирроза печени повышается риск возникновения гепатоцеллюлярной карциномы .
Лигирование вен пищевода: Геленджик — Краснодарский край
Эндоскопическое лигирование расширенных вен пищевода является одним из самых действенных и безопасных методов предотвращения опасных кровотечений у пациентов с циррозом печени.
Заболевания печени могут быть вызваны хроническим вирусным гепатитом, а также злоупотреблением алкоголем и гепатотоксичными лекарственными препаратами — это может привести к развитию цирроза печени.
Цирроз — это одно из самых опасных заболеваний печени, при котором ее нормальные ткани замещается соединительными. Это нарушает строение органа и его функции: грубая соединительная ткань тормозит ток крови в портальной венозной системе, давление в ней повышается и возникает портальная гипертензия.
На фоне этих изменений формируются варикозно-расширенные вены пищевода и желудка, которые в 50% случаев сопровождаются тяжелыми кровотечениями.
Раньше для остановки таких кровотечений и предотвращения их дальнейшего развития использовались полостные операции. Однако они крайне травматичны, часто приводят к возникновению тяжелых осложнений и требуют длительной реабилитации. Многим пациентам с циррозом печени такие операции противопоказаны из-за высокого риска летального исхода.
Поэтому самым оптимальным методом лечения расширенных вен пищевода сегодня считается эндоскопическое лигирование — перевязка варикозных узлов с помощью небольших эластических колец. Это малоинвазивная операция, которая практически не имеет противопоказаний, хорошо переносится пациентами и требует минимальной реабилитации.
Врачи рекомендуют всем пациентам с циррозом печени и хроническими вирусными гепатитами ежегодно проходить гастроскопию, чтобы при выявлении расширенных вен пищевода немедленно выполнить лигирование, таким образом, устранив риск возникновения опасного кровотечения.
Эндоскопическое лигирование выполняется в условиях стационара, где пациент проводит в среднем 4-5 дней — срок госпитализации в каждом конкретном случае определяет лечащий врач. Для проведения этой операции необходимо пройти обследования, в том числе:
-
Консультация хирурга
-
Видеоэзофагогастродуоденоскопия
-
Общий анализ крови
-
Биохимический анализ крови (АСТ, АЛТ, ЩФ, амилаза, сахар крови, общий белок)
-
Коагулограмма
-
ЭКГ
Многопрофильный медицинский центр «СОГАЗ» является единственной в Геленджике клиникой, выполняющей такие операции. Лигирование расширенных вен пищевода здесь проводит врач-эндоскопист Юлия Сергеевна Сигаева — специалист с 10-летним стажем, защитивший диссертацию по данной методике.
Узнать подробную информацию и записаться на приём можно по телефону: +7 (86141) 333-22Анализы в KDL. Обследование печени, базовый
Комплекс Обследование печени, базовый предназначен для скрининговой оценки функции печени.
Что входит в состав комплекса?
- Аланинаминотрансфераза (АЛТ) и аспартатаминотрансфераза (АСТ) – основные внутриклеточные ферменты, содержатся во всех клетках организма. Повышение АЛТ и АСТ в первую очередь требует исключения патологии печени и миокарда, т.к наибольшую активность они проявляют в печеночных клетках и клетках миокарда.
- Билирубин общий – продукт распада гемоглобина, основной компонент желчи. При распаде эритроцитов гемоглобин превращается в свободный билирубин (непрямой) – он нерастворим в воде и очень токсичен. В печени происходит связывание билирубина с глюкуроновой кислотой – образуется прямой (конъюгированный, связанный) билирубин. При гемолитических анемиях (усилен распад эритроцитов) повышается непрямой билирубин.
- Билирубин прямой – образуется в печени. Повышается при закупорке желчных протоков камнем (ЖКБ), опухолью поджелудочной железы, гельминтами или при нарушении выделения прямого билирубина печенью: билиарный цирроз печени, алкогольное поражение печени, вирусные гепатиты.
- Щелочная фосфатаза и гамма-глутамилтрансфераза (ГГТ) – ферменты, проявляющие активность в различных органах, но преимущественно в печени. Являются маркерами холестаза, повышаются при заболеваниях, связанных с закупоркой желчных протоков и заболеваниях печени.
В каких случаях назначают комплекс Обследование печени, базовый?
- При наличии жалоб, подозрительных на поражение печени и желчевыводящих путей: желтуха, ощущение тяжести в правом подреберье, немотивированная слабость и сонливость
- Оценка функции печени при других хронических заболеваниях
- Обследование печени с профилактической целью
- Динамическое обследование печени на фоне длительного приёма лекарственных препаратов
Что означают результаты теста?
Референсные значения и подробная информация по каждому тесту отображены в соответствующем разделе.
Сроки выполнения теста.
1-2 дня
Как подготовиться к анализу?
Кровь сдаётся утром натощак (8-12 часов голода) при соблюдении питьевого режима или через 3 часа после необильного приёма пищи. Накануне исключить приём алкоголя, пищевые перегрузки, тяжелые физические нагрузки.
Гепатомегалия — обзор | ScienceDirect Topics
Дифференциальный диагноз
Гепатомегалия, спленомегалия, петехии, пурпура, желтуха, микроцефалия, энцефалопатия, глазные аномалии, анемия, тромбоцитопения, конъюгированная гипербилирубинемия или повышенная вирусная гепатитальная инфекция. Неспецифические признаки, такие как лихорадка, вялость, анорексия, респираторные симптомы и сепсис-подобный синдром, указывают на возможную перинатальную вирусную, бактериальную или грибковую инфекцию.Врожденный сифилис и токсоплазмоз клинически неотличимы от врожденной вирусной инфекции. Диссеминированный туберкулез с проявлениями центральной нервной системы, гепатомегалией и спленомегалией может изначально указывать на врожденную вирусную инфекцию.
Врожденные нарушения метаболизма могут вызывать энцефалопатию, повышение уровня печеночных ферментов в сыворотке крови, тромбоцитопению, анемию, увеличение печени и селезенки, желтуху, дефекты пигмента сетчатки и катаракту. Гипогликемия, ацидоз или алкалоз, гипераммонемия, кристаллурия, количество редуцирующих веществ в моче и положительный результат анализа на хлорид железа в моче — ключи к разгадке метаболических заболеваний.Генетические аномалии могут вызывать аномалии центральной нервной системы и другие аномалии, подобные тем, которые наблюдаются при врожденной инфекции. 62–64 Заболевания печени, связанные с гигантоклеточным гепатитом новорожденных, атрезией желчных путей, кистой холедоха или кишечной непроходимостью, могут приводить к гепатомегалии, спленомегалии, повышению уровня сывороточных трансаминаз и холестатической желтухе. Анемию, гипербилирубинемию или гепатоспленомегалию из-за резуса или изоиммунизации ABO, биохимические дефекты эритроцитов, структурные дефекты эритроцитов или иммунологически опосредованную тромбоцитопению можно спутать с врожденной инфекцией.
Воздействие на плод алкоголя, противосудорожных препаратов или кокаина может нарушить рост мозга, что приведет к микроцефалии и неонатальной энцефалопатии, аналогичным тем, которые наблюдаются при врожденной инфекции. Длительное внутривенное введение витамина Е у недоношенных детей связано с тромбоцитопенией, энцефалопатией и холестатической желтухой. Врожденный лейкоз и нейробластома могут проявляться анемией, тромбоцитопенией и органегалией.
У УВЕЛИЧЕННОЙ ПЕЧЕНИ МНОЖЕСТВО ВОЗМОЖНЫХ ПРИЧИН
Q-Имея в виду потребности близкого члена нашей семьи, мы обращаемся к вам, чтобы попросить объяснений по поводу «большой печени».» Не могли бы вы рассказать нам о его причинах, о том, как это обнаруживается и каковы возможные способы лечения? Многие важные решения будут зависеть от информации, которую вы нам предоставите.
A-Это довольно большая задача, и я не могу ее адекватно выполнить в рамках ограничений, указанных в этой колонке. Но я могу предложить вам некоторую основную информацию и надежный источник более обширной информации и помощи.
Первые признаки увеличения печени приходят во время медицинского осмотра, когда ваш врач толкает вас в живот и обнаруживает, что нижняя граница печени проходит ниже края ребер с правой стороны.Обычно печень поджата под границей ребер, она лежит прямо под диафрагмой, большой мышцей, которая втягивает и выталкивает воздух в легкое и из него. Это открытие может быть подтверждено ультразвуковыми исследованиями или сканированием с использованием радиоизотопов
Причин увеличения печени много, но они делятся на пять основных классификаций: фиброз / цирроз; воспаления; инфильтративные состояния, включая опухоли и рак; сосудистые заболевания; и проблемы с желчевыводящими путями. Хотя можно использовать множество тестов, чтобы отличить одно заболевание от другого, наиболее полезным диагностическим инструментом является биопсия печени.Это дает кусочек ткани печени, который можно исследовать под микроскопом.
Двумя наиболее частыми причинами увеличения печени являются цирроз и вирусный гепатит, на каждую из которых приходится около 15 процентов всех случаев увеличения печени. Цирроз часто связан с алкогольной болезнью печени, тогда как вирусный гепатит бывает нескольких типов в зависимости от заражающего вируса. Вирусный гепатит типа А встречается в основном у молодых людей и после поездок в страны, где это заболевание широко распространено.Другие типы диагностируются у лиц с пристрастием к наркотикам, гомосексуалистов, гетеросексуалов с несколькими партнерами, медицинских работников и получателей переливаний крови.
Чтобы получить исчерпывающую и достоверную информацию, лучше всего обратиться в American Liver Foundation, Cedar Grove, N.J. 07009; телефон
201-857-2626.
Q-Мой мальчик родился с большой розовой родинкой на шее сзади, которая мне кажется довольно большой. Хотя я сообщил о своем беспокойстве своему врачу, она не обеспокоена и просто говорит мне, что эти пятна, которые она называет пятнами лосося, не вызывают беспокойства.Не могли бы вы сказать мне, считаете ли вы, что она права?
A-Я думаю, мы можем согласиться с вашим врачом, хотя я думаю, что она могла бы предложить пару слов объяснения, чтобы помочь успокоить ваше естественное беспокойство. Пятна лосося, которые иногда называют поцелуями ангела или укусами аистов, являются наиболее распространенными родинками у младенцев. Состоящие из мелких кровеносных сосудов, они могут возникать на лбу, веках, носу и губах, а также часто встречаются на затылке. Обычно они симметричны.И они исчезают сами по себе; около 99 процентов обнаруженных на лице исчезают к 1 году жизни. Хотя может остаться от 5 до 10 процентов волос на шее, они легко покрываются растущими волосами и не представляют опасности для здоровья вашего ребенка.
———-
По оценкам, 60 миллионов человек в США страдают сердечными заболеваниями. Доктор Брукхейм объясняет, как можно предотвратить или контролировать большинство случаев заболевания, в своем новом «Обновлении здоровья» «Сердце человека: Руководство владельца». Чтобы заказать копию, отправьте 2 доллара.95 сердцу, P.O. Box 4406, Орландо, Флорида 32802-4406. Выполняйте чеки к оплате в газетные книги.
Увеличенная печень у хорьков — симптомы, причины, диагностика, лечение, выздоровление, управление, стоимость
К счастью, увеличение печени у хорьков вызывает некоторые довольно заметные симптомы, что дает владельцам множество возможностей обратиться за медицинской помощью для своих питомцев.
Воспаление
По мере того, как печень (или ее часть) увеличивается в размерах, она может оказывать неприятное давление как на сам орган, так и на окружающие ткани.Это делает его очень чувствительным к прикосновениям и может сделать рассматриваемого хорька совершенно неохотным, чтобы с ним физически взаимодействовали. Это может даже вызвать резкое изменение поведения животного, сделав его раздражительным и даже потенциально агрессивным, если оно не будет предоставлено самому себе. Кроме того, владельцы могут обнаружить заметную опухоль под грудной клеткой хорька, когда печень прижимается к коже.
Инфекция
Хотя иногда это может быть основной причиной увеличения печени, бактериальная инфекция также может развиться как вторичное последствие состояния.Это связано с тем, что в печени может задерживаться большое количество жидкости, что в сочетании с нарушенной способностью органа отфильтровывать посторонние загрязнения создает благоприятную среду для размножения бактерий. Инфекция обычно вызывает у хорька повышенный уровень дискомфорта, а также заметное изменение внешнего вида (например, потерю веса) с течением времени и ухудшение других симптомов.
Рвота
Проблемы с печенью часто приводят к рвоте животного.Это непроизвольная реакция организма, предназначенная для удаления любых потенциальных загрязняющих веществ из пищеварительной системы. На ранних стадиях увеличения печени это часто проявляется просто в виде тошноты, когда хорек выглядит несколько замкнутым и отказывается от еды. Однако со временем это перерастет в полноценную рвоту, поскольку хорька опорожняет содержимое своей пищеварительной системы. Владельцам важно помнить, что такие маленькие животные, как хорьки, могут легко обезвоживаться из-за рвоты.Это связано с тем, что такое большое количество жидкости покидает организм за небольшой промежуток времени. Чтобы противодействовать этому, хорьку должно быть доступно много питьевой воды.
Летаргия
Увеличенная печень часто приводит к тому, что больное животное теряет большое количество энергии и становится малоподвижным. Это один из самых явных признаков того, что с животным что-то серьезно не так, поскольку хорек (обычно очень энергичное и любопытное существо) внезапно прекращает нормальную деятельность и ограничивается одной небольшой частью своего жизненного пространства.
Желтуха
Повреждение печени часто вызывает выброс в кровоток веществ, которые обычно отфильтровываются печенью. Желтуха — один из наиболее очевидных индикаторов того, что это происходит, поскольку кожа хорька быстро меняет цвет с серого на ярко-желтый. Это связано с высвобождением из печени химического вещества, известного как билирубин. Глаза животного также изменят цвет, давая владельцу четкий признак того, что что-то не так.
Опухшая печень — Амсеты
Что в этой статье
- Что такое опухшая печень?
- Что вызывает опухание печени?
- Признаки и симптомы
- Лечение и профилактика
Что такое опухшая печень?
Опухшая печень, обычно называемая увеличенной печенью или, с медицинской точки зрения, гепатомегалией, — это когда печень набухает сверх своего нормального размера. По данным клиники Майо, печень взрослого человека обычно весит от 2 до 2 кг.6 и 3,3 фунта (от 1,2 до 1,5 кг) и в среднем составляет 5,9 дюйма (15 см) в ширину. Обычно увеличение печени не возникает само по себе, часто есть сопровождающие его симптомы, указывающие на основное заболевание.
Что вызывает опухание печени?
Опухание печени обычно является результатом заболевания печени, например цирроза или ожирения печени, однако другие состояния здоровья также могут вызвать набухание печени. К ним относятся бактерии, вирусы, паразиты, некоторые сердечные заболевания, генетические заболевания и некоторые типы лейкемии и лимфомы.По данным клиники Майо, наиболее частыми причинами увеличения печени являются:
- Алкогольные болезни печени, такие как алкогольная жировая болезнь печени, алкогольный гепатит и цирроз
- Неалкогольная жировая болезнь печени
- Вирусный гепатит
- Рак печени или рак, распространившийся на печень
Наиболее частые причины увеличения печени, перечисленные выше, являются очень серьезными заболеваниями, и их нельзя игнорировать.
Признаки и симптомы
Увеличение печени обычно сопровождается симптомами, связанными с основным заболеванием, они могут включать любое из следующего:
- желтуха
- Мышечные боли и усталость
- зуд
- тошнота и / или рвота
- Боль в животе, масса или увеличение в размерах
- плохой аппетит и похудание
- Отеки стоп и голеней
- легкие синяки
Немедленно обратитесь за неотложной медицинской помощью, если у вас есть какие-либо из следующих симптомов:
- Сильная боль в животе
- Лихорадка с желтухой
- Кровавая или кофейная рвота
- одышка
- Стул черный, дегтеобразный или ярко-красная кровь в стуле
Важно записаться на прием к врачу, если вы считаете, что у вас может быть какой-либо из перечисленных выше симптомов, или если вы беспокоитесь о здоровье своей печени.
Лечение и профилактика
Увеличение печени является поводом для беспокойства, однако не все причины считаются неотложной медицинской помощью. Если вы подозреваете, что у вас увеличена печень или проявляются какие-либо признаки или симптомы, обязательно запишитесь на прием к врачу. Ваш врач может предпринять соответствующие действия и посоветовать вам, что делать дальше. Лучший способ предотвратить развитие опухшей печени — вести здоровый образ жизни.Диета и упражнения важны наряду с отказом от курения и отказом от алкоголя.
Узнайте больше об основах здоровья печени у доктора Тарека Хассанейна, доктора медицины
Список литературы
Mayoclinic
Линия здоровья
симптомов, причин, осложнений, лечения — Компания Amino
Увеличенная печень, также известная как гепатомегалия, представляет собой опасную угрозу для вашего здоровья.Чтобы узнать, какие условия вызывают увеличение печени и как вы можете обратить это повреждение, прежде чем оно станет критическим, читайте дальше.
Что такое увеличенная печень?
Печень расположена на правой стороне тела в верхней части туловища. Это наш главный детокс-орган, отвечающий за переваривание жиров, хранение сахара (глюкозы) для получения энергии, борьбу с инфекциями, синтез гормонов и белков, регулирование свертывания крови и, конечно же, расщепление и удаление токсинов. Еще более впечатляюще то, что печень (в отличие от любого другого внутреннего органа) может исцеляться и регенерироваться, но, тем не менее, иногда она может быть повреждена без возможности восстановления.Если печень увеличена сверх своего нормального размера, это повреждение уже происходит.
Увеличенная печень может быть признаком заболевания печени, рака, инфекции, генетического заболевания, аномальных кровеносных сосудов или отравления. Зная причину увеличения печени, необходимо обратить вспять повреждение. Врач может назначить анализы крови, специальные тесты функции печени, провести физический осмотр, заказать компьютерную томографию или выполнить биопсию печени, чтобы диагностировать проблему и определить возможные причины.Однако первым шагом является распознавание симптомов увеличенной печени.
Симптомы увеличенной печени
К сожалению, ранние стадии поражения печени не проявляются многими или иногда какими-либо симптомами. Признаки проблем с печенью возникают, когда повреждение достигает опасного уровня, и эта фаза включает такие симптомы, как:
- Боль в правом верхнем углу живота
- Мышечные боли и утомляемость
- Желтуха (пожелтение кожи и белков глаз) ,00
- Необъяснимый зуд
- Легкие синяки
- Тошнота и рвота
- Потеря аппетита и резкое похудание
- Отек конечностей или туловища (отек и асцит)
Как только ваша печень проявляет признаки расстройства, первым делом нужно выяснить, что вызывает увеличение печени, чтобы ее можно было вылечить.
Распространенные причины увеличения печени
Вот некоторые из заболеваний, которые могут быть причиной увеличения печени.
- Алкогольная жировая болезнь печени (AFLD): Алкогольная болезнь печени возникает в результате накопления жировой ткани в результате чрезмерного и / или длительного употребления алкоголя.
- Неалкогольная жировая болезнь печени (НАЖБП): Накопление жира в печени, не связанное с употреблением алкоголя, может быть вызвано неправильным питанием, недостатком физических упражнений, ожирением, генетической предрасположенностью или некоторыми / всеми перечисленными выше факторами.
- Болезнь Гоше : Это заболевание вызывает накопление жира в печени, не связанное с потреблением алкоголя или факторами образа жизни.
- Бадд — Синдром Киари: Чрезвычайно редкое заболевание, синдром Бадда-Киари, вызывает закупорку вен, дренирующих печень. (Застойная сердечная недостаточность также может вызывать такого рода закупорку и резервное копирование печеночных вен.)
- Обструкция желчного протока: Закупорка желчного протока может вызвать резервное копирование и застой в печени.
- Вирусный гепатит: Обычно вызван инфекциями гепатита A, B или C.
- Токсический гепатит: Это гепатит, вызванный отравлением (наиболее частая причина передозировки в Соединенных Штатах — прием ацетаминофена, отпускаемого без рецепта, то есть тайленола).
- Цирроз: Накопление рубцовой ткани (фиброз) может привести к циррозу, который представляет собой необратимое повреждение печени.
- Рак печени: Рак, возникший в печени или метастазирующий в нее.
- Рак крови: Рак крови, такой как лимфома и лейкемия, также может привести к увеличению печени.
- Опухоли или кисты печени: Эти наросты внутри печени, доброкачественные или результат гепатоцеллюлярной карциномы, могут вызывать увеличение печени.
- Болезнь Вильсона : Это состояние вызывает накопление меди в печени.
- Гемохроматоз: Накопление железа в печени.
Такие состояния, как аутоиммунные расстройства, ожирение, серповидноклеточная анемия, ВИЧ / СПИД или воспалительное заболевание кишечника, могут увеличить факторы риска увеличения печени.
Осложнения, связанные с увеличенной печенью
Здоровая печень также известна как однородная печень, красновато-коричневая, гладкая, плотная и нормального размера. Аномальный размер печени в сочетании с бугристостью и болезненным цветом типичны для неоднородной печени. Печень в таком поврежденном состоянии может привести к еще большим осложнениям. Когда этот жизненно важный орган выходит из строя, вы более уязвимы для оппортунистических инфекций и проблем со здоровьем, в том числе:
- Портальная гипертензия (высокое кровяное давление в венах, окружающих печень, пищевод и желудок)
- Распространение рака или инфекции
- Цирроз печени и / или печеночная недостаточность
- Печеночная энцефалопатия (заболевание головного мозга)
Обращайтесь к врачу и строго соблюдайте его, чтобы избежать этих осложнений.
Лечение увеличенной печени
Лечение увеличенной печени во многом зависит от основной причины. Например, если печень увеличена из-за рака, первоочередной задачей является его искоренение. Если это связано с излечимой инфекцией, решением может быть прием антибиотиков. Если это результат неизлечимой инфекции, такой как гепатит С, лечение заключается в том, чтобы как можно лучше контролировать это состояние. Увеличение печени из-за алкогольной или неалкогольной жировой болезни печени требует трезвости и изменения образа жизни, например диеты и физических упражнений.И так далее и тому подобное, в зависимости от причины повреждения — лучший способ вылечить печень — предоставить органу достаточно места и материалов для самовосстановления.
Профилактика увеличения печени
Если предположить, что это в ваших силах предотвратить увеличение печени, передовые методы, которым вы можете следовать, чтобы сохранить печень здоровой, включают:
Подари любовь своей печени
Чрезмерно увеличенная печень — опасный симптом основного заболевания. Позаботьтесь о себе, не стесняйтесь обращаться к врачу, если что-то не так с вашим здоровьем, и помните, что когда дело доходит до вашей печени, у вас есть огромная возможность остановить и обратить вспять нанесенный ущерб.Мы призываем вас сделать все возможное, чтобы не упустить эту возможность.
Увеличение печени, причины и способы предотвращения
Увеличенная печень может быть симптомом ряда заболеваний, связанных с самой печенью. Это также симптом некоторых заболеваний, таких как сердечные заболевания, определенные типы лейкемии, а также наличие некоторых бактерий и вирусов в вашем организме.
Печень взрослого человека обычно весит от 2,6 до 3,3 фунта (от 1,2 до 1,5 кг) и в среднем составляет 5,9 дюйма (15 см) в ширину.
Нет никаких симптомов, которые указали бы на увеличение печени, но будут симптомы, указывающие на основное заболевание.
Какие симптомы связаны с заболеваниями, вызывающими увеличение печени?
- Усталость, чувство усталости без уважительной причины
- Мышечные боли
- Тошнота
- Боль в правой верхней части живота или вокруг нее
- Плохой аппетит и резкая потеря веса
- Изменение цвета кожи, пожелтение кожи
- Изменение цвета белой части глаз
Среди наиболее частых причин увеличения печени:
- Алкогольная болезнь печени
- (т.e алкогольная жировая болезнь печени, алкогольный гепатит и цирроз)
- Неалкогольная жировая болезнь печени
- Нарушение обмена веществ из-за неправильного образа жизни и / или диеты
- Вирусный гепатит (гепатит A, B, C, D или E)
- Рак печени или рак печени, поражающий метастазы
Вы, вероятно, мало о чем думаете, но ваша печень имеет решающее значение для пищеварительной системы вашего организма. Все, что вы потребляете, проходит через печень, включая лекарства.Вы должны правильно относиться к нему, чтобы он мог оставаться здоровым и выполнять свою работу.
Вы, безусловно, можете помочь снизить риск заболевания печени, следуя этим рекомендациям:
- Немного или совсем без алкоголя. Умеренное или полное исключение его из привычки значительно снизит риск увеличения печени.
- Ешьте здоровую пищу. Наполните свой рацион растительными волокнами, цельнозерновыми продуктами и убедитесь, что ваше тело получает все необходимые питательные вещества.
- Примите рекомендованную дозу любых витаминов, лекарств и пищевых добавок.Концентрированная доза этих веществ может серьезно повлиять на вашу печень. Замените таблетки витамина С апельсином или лимоном, выжатыми в небольшом количестве воды.
- Избегайте использования химикатов. Если вы распыляете токсичное химическое вещество в своем доме или другом закрытом помещении, убедитесь, что оно хорошо вентилируется. Постарайтесь как можно скорее покинуть комнату и избегать прямого контакта с химическим веществом. Могут быть полезны и другие меры предосторожности, например, одежда, закрывающая все тело, маска для лица и защитные очки.
- Постарайтесь поддерживать здоровый вес.Если у вас нормальный вес, старайтесь поддерживать его. Если вам нужно похудеть, сократите количество потребляемых калорий каждый день и увеличьте количество ежедневных упражнений. Получите информацию о здоровых способах похудения и поддержания формы.
- Добавки следует использовать с осторожностью. Проконсультируйтесь с врачом о рисках и преимуществах пищевых добавок и лечебных трав, прежде чем принимать их. Многие из этих продуктов могут быть вредными для вашей печени, особенно те, которые содержат комбинации ингредиентов и продаются для бодибилдинга или похудания.Избегайте трав, которые включают германдр, чапараль, сенну, омелу, окопник, ма хуанг, корень валерианы, чистотел, экстракты зеленого чая и каву.
% PDF-1.4 % 231 0 объект > эндобдж xref 231 110 0000000016 00000 н. 0000003149 00000 п. 0000003322 00000 п. 0000003357 00000 п. 0000004288 00000 п. 0000004315 00000 н. 0000004468 00000 н. 0000004517 00000 н. 0000004770 00000 н. 0000005260 00000 н. 0000005521 00000 н. 0000005948 00000 н. 0000006395 00000 н. 0000006814 00000 н. 0000006863 00000 н. 0000006912 00000 н. 0000006961 00000 п. 0000007010 00000 п. 0000007059 00000 н. 0000007108 00000 н. 0000007157 00000 н. 0000007269 00000 н. 0000007318 00000 н. 0000007432 00000 н. 0000016384 00000 п. 0000024311 00000 п. 0000032946 00000 п. 0000033077 00000 п. 0000033647 00000 п. 0000034213 00000 п. 0000034460 00000 п. 0000034487 00000 п. 0000034885 00000 п. 0000034912 00000 п. 0000035453 00000 п. 0000035593 00000 п. 0000035729 00000 п. 0000036040 00000 п. 0000044018 00000 п. 0000050725 00000 п. 0000059338 00000 п. 0000059721 00000 п. 0000066309 00000 п. 0000074342 00000 п. 0000074525 00000 п. 0000074772 00000 п. 0000077612 00000 п. 0000089681 00000 п. 0000089767 00000 п. 0000089837 00000 п. 0000099437 00000 п. 0000099864 00000 н. 0000100125 00000 н. 0000113170 00000 н. 0000123382 00000 н. 0000123485 00000 н. 0000123555 00000 н. 0000123624 00000 н. 0000123681 00000 н. 0000123738 00000 н. 0000123791 00000 н. 0000123853 00000 н. 0000123915 00000 н. 0000123977 00000 н. 0000124039 00000 н. 0000124096 00000 н. 0000124153 00000 н. 0000124223 00000 н. 0000124317 00000 н. 0000131859 00000 н. 0000132126 00000 н. 0000132391 00000 н. 0000132418 00000 н. 0000132799 00000 н. 0000134594 00000 н. 0000134911 00000 н. 0000135314 00000 н. 0000138826 00000 н. 0000139137 00000 н. 0000148261 00000 н. 0000148300 00000 н. 0000157254 00000 н. 0000157293 00000 н. 0000157772 00000 н. 0000157869 00000 н. 0000158026 00000 н. 0000158143 00000 н. 0000158240 00000 н. 0000158389 00000 н. 0000158502 00000 н. 0000158599 00000 н. 0000158756 00000 н. 0000160185 00000 н. 0000162695 00000 н.


 Курс определяется врачом индивидуально.
Курс определяется врачом индивидуально.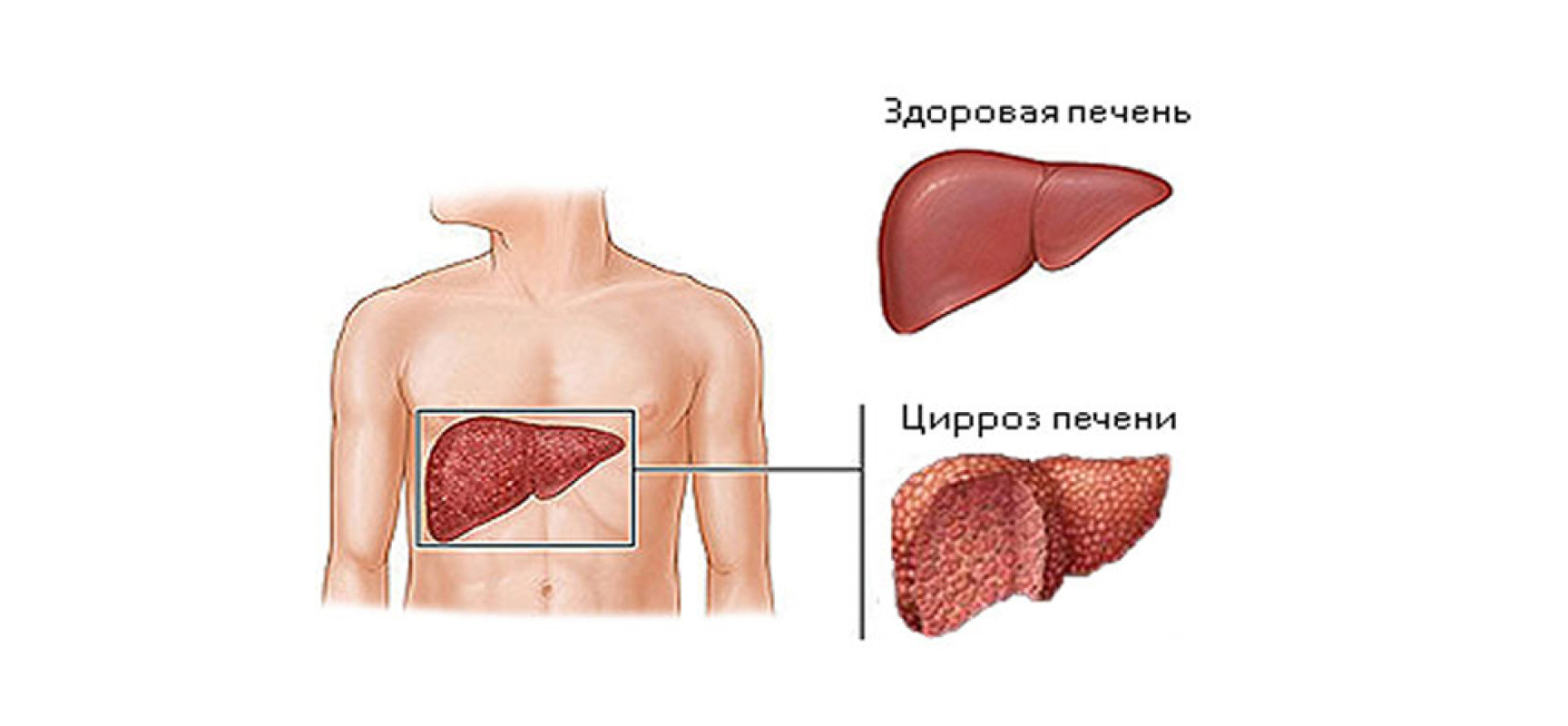

 30– сырники из нежирного творога, чай с лимоном и медом.
30– сырники из нежирного творога, чай с лимоном и медом.
 Гипохолестеролемия имеет меньшее клиническое значение. Различные фракции холестерина ассоциированы с различными эффектами на здоровье человека. Так, холестерин в составе липопротеинов низкой плотности (ХС-ЛПНП) – хорошо известный фактор риска заболеваний сердца, в то время как ХС-ЛПВП считается одним из защитных факторов.
Гипохолестеролемия имеет меньшее клиническое значение. Различные фракции холестерина ассоциированы с различными эффектами на здоровье человека. Так, холестерин в составе липопротеинов низкой плотности (ХС-ЛПНП) – хорошо известный фактор риска заболеваний сердца, в то время как ХС-ЛПВП считается одним из защитных факторов. АЛТ является более специфичным маркером заболеваний печени, чем АСТ. При вирусных гепатитах и токсическом поражении печени, как правило, наблюдается одинаковое повышение уровня АЛТ и АСТ. При алкогольном гепатите, метастазах в печень и циррозе наблюдается более выраженное повышение АСТ, чем АЛТ.
АЛТ является более специфичным маркером заболеваний печени, чем АСТ. При вирусных гепатитах и токсическом поражении печени, как правило, наблюдается одинаковое повышение уровня АЛТ и АСТ. При алкогольном гепатите, метастазах в печень и циррозе наблюдается более выраженное повышение АСТ, чем АЛТ.