Капиллярная дисплазия у детей, симптомы, лечение
Разновидность органной эмбриопатии, которая формируется из эмбриональных капилляров, проявляется на коже пятном с красноватым оттенком. Иначе такие пятна называются «винными» и представляют собой не только косметический, но и функциональный дефект. Уже в детском и впоследствии в подростковом возрасте на месте капиллярной дисплазии может возникать нарушение кровообращения.
Встречается примерно у 3 детей из 100.
Капиллярная дисплазия имеет различные формы. В кожной она рассматривается в первую очередь как косметический дефект. Так как она достаточно часто располагается на лице, то представляет собой проблему, из-за которой растущий ребёнок испытывает психологический дискомфорт. При отсутствии своевременного и подходящего лечения этот дефект способен приводить к напряжению, социальному дистанцированию, сложностям в общении со сверстниками.
Характерные особенности капиллярной ангиодисплазии
Международная ассоциация по изучению сосудистых аномалий ввела классификацию капиллярных мальформаций.
Патологию нередко путают с простыми гемангиомами. Однако клинически они имеют ряд отличий. Капиллярные ангиодисплазии окрашены в розовые, ярко-красные или багрово-синие оттенки, имеют неровные края и не выступают над поверхностью кожи. Могут располагаться на разных участках тела, включая лицо и конечности. Занимают значительную часть поверхности кожи. В младенческом возрасте при надавливании на пятно оно меняет цвет, во взрослом возрасте такая реакция капилляров исчезает.
Капиллярная дисплазия отличается от сосудистого родимого пятна. Последнее по мере роста ребёнка постепенно теряет цвет и исчезает, тогда как «винное пятно» остаётся и может лишь увеличиваться в размерах. Кроме того, по мере роста и утолщения сосудов пятно начинается выступать над поверхностью кожи, из-за чего нередко повреждается и кровоточит.
Современные методы лечения «винных пятен»
Борьбу с «винным пятном» ведут несколькими способами:
- хирургическое иссечение с подсадкой кожи;
- криодеструкция;
- лазерное удаление;
- удаление аппаратом IPL.
Хирургическое иссечение используется в редких случаях и тогда, когда подобрать другой метод невозможно. Это болезненная операция, оставляющая рубцы.
Криодеструкция предполагает воздействие на пораженный участок кожи очень низкими температурами. Сопряжена с некоторой болезненностью, после неё остается корочка, которая сходит, оставляя под собой чистую кожу.
Сегодня самым перспективным методом борьбы с «винными пятнами» является лазерная коагуляция сосудов.
В 1983 году учёные из Гарварда Рокс Андерсон и Джон Пэрриш опубликовали разработанную ими концепцию селективного фототермолиза, который можно было использовать и для лечения патологий такого рода.
Лазер воздействует на хромофоры крови, а именно гемоглобин. Исследования помогли выявить и длину луча — от 511 нм до 578 нм.
В России первопроходцем стали Николай Алексеевич Данилин и Олег Ксенофонтович Скобелкин. Они опробовали аргоновый лазер в лечении сосудистых патологий, после чего его стали использовать и другие врачи: Наталья Евгеньевна Горбатова, Иван Сергеевич Воздвиженский, а лазер на парах меди — Никита Андреевич Поспелов.
Последний в своей работе продемонстрировал, что лазер на парах меди поглощается сосудами избирательно, не повреждая окружающие ткани. Лазер излучает волны двух видов:
- зелёную 511 нм;
- жёлтую 578 нм.

Зелёную волны способен поглощать меланин, жёлтую — оксигемоглобин. Воздействие такого лазера коагулирует сосуд шаг за шагом, не вызывая повреждений прилегающих тканей и органов. Начало выделенной вставки
Для полного удаления участка с капиллярной мальформацией необходимо провести от 2 до 20 сеансов лазерной коагуляции.
ILP-аппараты (Intense Pulsed Light — интенсивный импульсный свет) воздействуют на кожу световой энергией, которая трансформируется в тепловую. Под действием этой энергии разрушается гемоглобин, клетки отмирают, на их место приходят здоровые. На базе ILP-аппаратов разработана инновационная многомодульная платформа Lumenis М22, которая позволяет увеличить площадь обработки кожи до 4,5 см и имеет встроенное охлаждение, поэтому в процессе сеанса пациент не получает
Красное пятно на глазу у ребенка
Человеческий организм очень сложен и до конца не изучен. В нем есть много систем и органов, от работоспособности которых зависит нормальное функционирование всего тела. Необходимо следить за своим здоровьем и здоровьем малыша, своевременно предотвращать развитие любой болезни, чтобы не было тяжелых последствий.
Необходимо следить за своим здоровьем и здоровьем малыша, своевременно предотвращать развитие любой болезни, чтобы не было тяжелых последствий.
Глаза у ребенка позволяют воспринимать мир таким, какой он есть. Если возникнут какие-либо патологии в этих органах, они нередко приводят к возникновению серьезных проблем со зрением. Никто не желает, чтобы малыш всю жизнь носил очки, линзы или вовсе потерял способность видеть. Одним из частых дефектов глаз, является повеление красных
Почему возникает этот недуг?
Если на глазах появились красные пятна, это чаще всего означает, что произошел разрыв сосудов. В результате происходит кровоизлияние, которое изменяет оттенок отдельных участков глазного яблока.
Когда возникают единичные случаи, они не должны вызывать беспокойства у родителей. Обычно это происходит при случайном ударе, резком повышении давления. Когда красные пятна появляются постоянно, необходимо в обязательном порядке обратиться к врачу.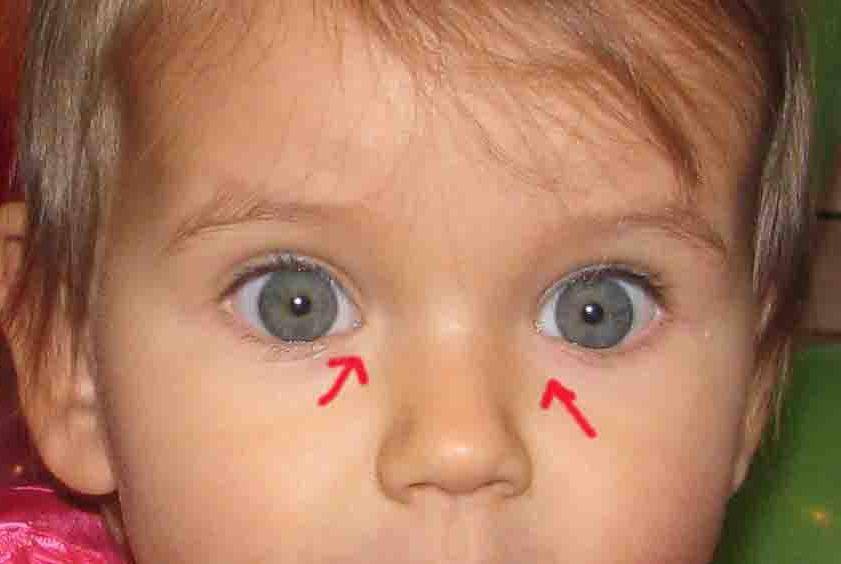
Причины, из-за которых возникают покраснения
Это может произойти из-за следующих факторов:
- Организм ребенка заразился какой-либо опасной инфекцией.
- Психологическая травма.
- Ушиб головы.
- Некоторые специфические болезни глаз.
- Простуда.
- Высокое артериальное давление.
- Испытание сильной кратковременной нагрузки.
Красные пятна могут появиться на глазах из-за резкой смены погоды, холодного порывистого ветра. Также иногда такой недуг проявляется при приеме матерью сильных лекарственных средств. В любом случае, если они не пропадают или возникают снова, необходимо незамедлительно обратиться к врачу, сдать анализы и пройти полный курс обследования.
Что делать если полопались сосуды в глазу после рвоты? — Вопрос офтальмологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.
Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 72 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, подолога, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 97.45% вопросов.
Оставайтесь с нами и будьте здоровы!
Ученые определили причину образования тромбов после прививки от AstraZeneca — Общество
ТАСС, 30 июня. Эксперименты на мышах показали, что тромбы после вакцинации от коронавируса препаратов от компании AstraZeneca возникают только если препарат вводят напрямую в кровеносные сосуды. Результаты исследования ученые опубликовали на bioRxiv.
«Одной из основных причин формирования тромбов после вакцинации может быть случайное попадание препарата в вену. Защититься от этого можно, если вводить вакцину внутримышечно с предварительным отсосом жидкости», – пишут исследователи.
О том, что после вакцинации препаратами компаний AstraZeneca и Johnson & Johnson у пациентов в кровеносных сосудах могут образоваться тромбы, стало известно весной этого года. Из-за этого в некоторых странах мира отказались от прививок AstraZeneca.
После этого исследователи стали пристально изучать побочные эффекты от этой вакцины. По результатам нового исследования немецкие и итальянские медики под руководством Лео Николаи из Мюнхенского университета предположила, как возникают такие тромбы.
По результатам нового исследования немецкие и итальянские медики под руководством Лео Николаи из Мюнхенского университета предположила, как возникают такие тромбы.
Идея провести это исследование появилась Николаи и его коллег после того, как в клинику Мюнхенского университета обратился за помощью 27-летний человек, который на протяжении десяти дней после вакцины AstraZeneca страдал от необъяснимых головных болей. Исследование с помощью компьютерного томографа показало, что в одной из крупных вен его мозга был тромб.
Растворив тромб, ученые детально обследовали пациента и не нашли свидетельств того, что тот образовался в результате аутоиммунной реакции, которую спровоцировала вакцина. Это натолкнуло ученых на мысль, что частицы аденовирусов могут взаимодействовать с тромбоцитами сами по себе и заставлять их образовать тромбы.
Руководствуясь этой идеей, биологи проследили, как организм нескольких десятков мышей реагировал на введение прививки AstraZeneca в их мышечную ткань, как это обычно происходит при вакцинации, а также при ее попадании в различные кровеносные сосуды, где частицы аденовирусов могут беспрепятственно взаимодействовать с клетками крови./a-close-up-of-blue-eye-that-is-bloodshot-185255250-5b574888c9e77c0037437cd9.jpg)
Опыты показали, что частицы аденовирусов действительно могли соединяться с тромбоцитами. и провоцировало спонтанное образование небольших тромбов в венах и других кровеносных сосудах мышей. Эта реакция резко усиливалась в тех случаях, когда иммунная система успевала обнаружить аденовирусы, прикрепленные к поверхности тромбоцитов, и начинала вырабатывать антитела к ним.
Аналогичные результаты ученые получили в опытах на культурах человеческих кровяных клеток. При этом мРНК-вакцины, а также инактивированные частицы аденовируса не вызывали подобной реакции ни в организме мышей, ни в культуре клеток. Все это указывает на то, что нарушения в работе тромбоцитов были непосредственно связаны с попаданием жизнеспособных частиц аденовируса в кровоток.
Поэтому ученые предполагают, что значительная часть тромбов, которые возникают после вакцины AstraZeneca, могли появиться из-за случайного попадания частиц аденовируса в кровоток пациентов после неудачных инъекций. С этим можно бороться, если медики начнут тщательнее отслеживать, куда они вводят препарат, подытожили Николаи и его коллеги.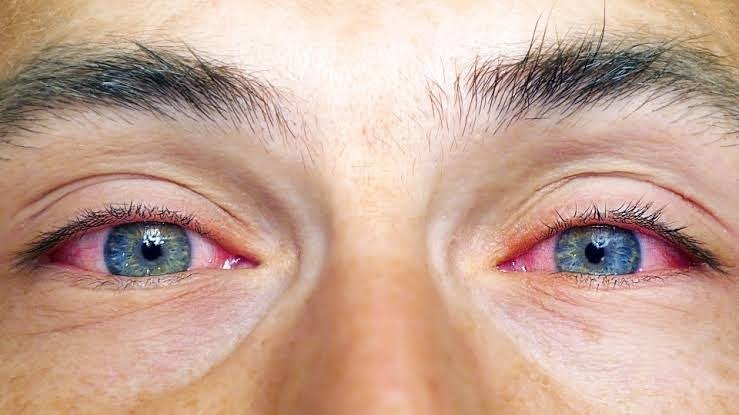
Следует добавить, что статью ученых не рецензировали независимые эксперты и не проверяли редакторы научных журналов, как это обычно бывает в подобных случаях. Поэтому к выводам из нее и аналогичных статей нужно относиться осторожно.
Что вызывает повреждение кровеносных сосудов на лице?
Поврежденные кровеносные сосуды на лице появляются прямо под поверхностью кожи в виде красной сосудистой сетки. Зачастую сосудистые сетки встречаются на ногах или лице, хотя могут проявиться в любом месте на теле. Помимо визуального фактора, это состояние не вызывает никаких других симптомов.
Причины возникновения
Поврежденные кровеносные сосуды на лице могут развиваться у любого человека в любом возрасте. Однако некоторые люди более подвержены появлению таких дефектов, нежели другие.
Причинами появления сосудистых сеток могут быть:
- гены: у лиц, у которых в семье встречаются случаи образования сосудистых сеток, с более высокой вероятностью будут отмечать их тоже;
- воздействие солнца: длительное нахождение под прямыми солнечными лучами может обусловливать увеличение кровеносных сосудов и привести к их проявлению на коже;
- изменения в погоде: резкие изменения погоды могут повлиять на кровообращение в организме.
 Как следствие, кровеносные сосуды могут лопнуть, образовывая сосудистую сетку;
Как следствие, кровеносные сосуды могут лопнуть, образовывая сосудистую сетку; - изменения давления: внезапные, резкие изменения давления могут вызвать появление мелких повреждений кровеносных сосудов. Вызвать такие перепады могут сильное чихание или рвота;
- беременность: гормональные изменения во время беременности также могут вызывать повреждение кровеносных сосудов. Связанные с беременностью сосудистые сетки обычно исчезают после родов;
- экологические факторы: воздействие определенных химических веществ или загрязнителей окружающей среды может повредить кожу и сделать кровеносные сосуды более заметными;
- розацеа: при этом заболевании кожа становится красной из-за повреждения сосудов и увеличения их размеров. У лиц с розацеа часто встречаются сосудистые сетки;
- потребление алкоголя: алкоголь может временно расширять кровеносные сосуды. Частое употребление алкоголя может привести к более продолжительным дефектам кровеносных сосудов и, как следствие, образованию сосудистых сеток;
- травмы: травмы головы, которые сопровождаются кровоподтеками, также могут вызывать образование сосудистых сеток.

Лечение
Врач обычно может диагностировать поврежденные кровеносные сосуды на лице с помощью визуального осмотра. Существует целый ряд доступных вариантов лечения, но не все процедуры работают для всех одинаково эффективно. Поэтому человеку с сосудистыми сетками, возможно, придется попробовать несколько вариантов лечения, прежде чем найти тот, который работает именно для него:
- ретиноиды. Ретиноидные кремы используются при многих состояниях кожи, и врач может рекомендовать ретиноиды для некоторых людей с венозными сетками. Ретиноиды могут помочь уменьшить видимость вен и повысить тургор кожи. Тем не менее они также способны вызывать сухость кожи, зуд и покраснение в месте применения;
- склеротерапия. При этом виде лечения используются инъекции склерозирующих агентов, чтобы быстро избавить от сосудистых сеток. Инъекционный материал помогает заполнить кровеносные сосуды, что приводит к исчезновению видимой крови под кожей.
 Некоторые люди могут испытывать дискомфорт и боль при использовании этого метода, однако они проходят в течение нескольких дней.
Некоторые люди могут испытывать дискомфорт и боль при использовании этого метода, однако они проходят в течение нескольких дней. - лазерная терапия. В данном случае используются интенсивные лазерные лучи для уничтожения проблемных сосудов. Однако лазерная терапия может также повредить кожу и сделать ее более чувствительной. Этот процесс также достаточно дорогостоящий, и для получения желаемого результата часто требуется несколько сеансов.
Домашние средства
В некоторых случаях домашние средства могут помочь предотвратить появление или уменьшить проявление поврежденных кровеносных сосудов на лице.
Домашние средства защиты, как правило, безопасны и не вызывают каких-либо побочных эффектов. Лучше всего перед применением домашних методов лечения пройти консультацию у врача дерматолога или хотя бы косметолога.
- избегайте использования горячей воды. Кожа на лице достаточно нежная, а избыточное тепло может привести к повреждению кровеносных сосудов.
 При умывании следует отдать предпочтение холодной или теплой воде;
При умывании следует отдать предпочтение холодной или теплой воде; - холодный компресс. Простой холодный компресс, такой как пакет для льда или мешок замороженного горошка, можно прикладывать к лицу после солнечного или теплового воздействия. Холод поможет уменьшить появление сосудистых сеток на лице;
- масло арники. Масло арники или продукты, которые ее содержат, помогут уменьшить появление сосудистых сеток. Масло может вызвать аллергическую реакцию у некоторых людей, поэтому важно сначала проверить ее наличие на небольшом участке кожи и сообщить о любых побочных эффектах дерматологу.
- гамамелис. Гамамелис, или лещина виргинская, – природный способ борьбы с повреждениями сосудов. Кроме того, растение содержит танины, которые обладают антиоксидантными свойствами и помогут уменьшить размер пор и улучшить состояние кожи;
- алоэ вера. Гель из растения алоэ вера может быть полезен при лечении покраснения кожи. Исследования показали, что алоэ вера может уменьшить выраженность покраснения так же эффективно, как крем, содержащий гидрокортизон.
 Однако, алоэ вера может также и сушить кожу в редких случаях;
Однако, алоэ вера может также и сушить кожу в редких случаях; - витамин С. Прием добавок витамина С поможет уменьшить появление поврежденных кровеносных сосудов на лице. В одном из исследований было отмечено, что витамин С играет ключевую роль в поддержании здоровья сосудов, помогает им оставаться эластичными и удерживает коллаген в клетках организма;
- травы. Исследования показали, что многие травы могут оказывать противовоспалительное действие на кожу. Так, можно использовать шалфей, календулу, овес, тысячелистник обыкновенный, корень алтея, ромашку и др.
По материалам www.medicalnewstoday.com
Субконъюнктивальное кровоизлияние (разрыв кровеносного сосуда в глазу)
Обзор
Субконъюнктивальное кровоизлияние (sub-kun-JUNK-tih-vul HEM-uh-ruj) возникает, когда крошечный кровеносный сосуд разрывается прямо под чистой поверхностью вашего глаза (конъюнктивой). Конъюнктива не может быстро впитывать кровь, поэтому кровь остается в ловушке. Вы можете даже не осознавать, что у вас субконъюнктивальное кровоизлияние, пока не посмотрите в зеркало и не заметите, что белая часть вашего глаза ярко-красная.
Вы можете даже не осознавать, что у вас субконъюнктивальное кровоизлияние, пока не посмотрите в зеркало и не заметите, что белая часть вашего глаза ярко-красная.
Субконъюнктивальное кровоизлияние часто происходит без видимого вреда для глаза.Даже сильное чихание или кашель могут вызвать разрыв кровеносного сосуда в глазу. Лечить не нужно. Ваши симптомы могут вас беспокоить. Но субконъюнктивальное кровоизлияние — обычно безвредное заболевание, которое исчезает в течение двух недель или около того.
Симптомы
Самым очевидным признаком субконъюнктивального кровоизлияния является ярко-красное пятно на белом (склере) глаза.
Несмотря на кровавый вид, субконъюнктивальное кровоизлияние не должно вызывать никаких изменений в вашем зрении, выделений из глаза и боли.Единственным дискомфортом может быть ощущение царапания на поверхности глаза.
Когда обращаться к врачу
Если у вас рецидивирующие субконъюнктивальные кровоизлияния или другое кровотечение, поговорите со своим врачом.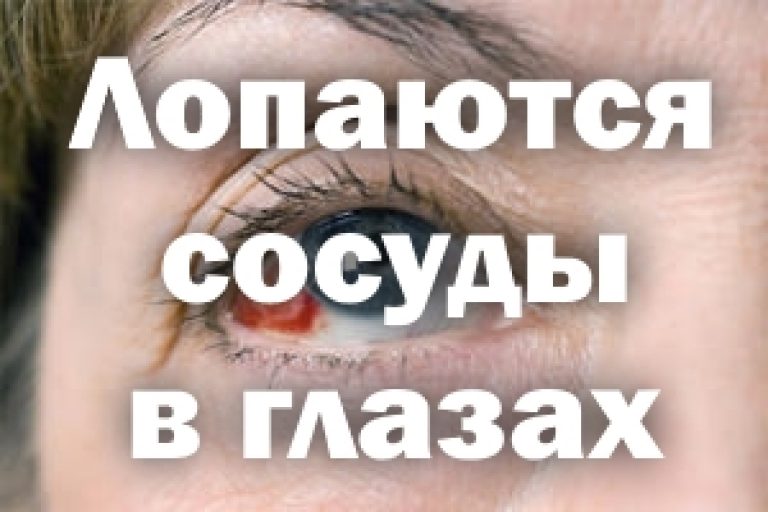
Причины
Причина субконъюнктивального кровоизлияния не всегда известна. Следующие действия могут вызвать разрыв небольшого кровеносного сосуда в глазу:
- Сильный кашель
- Сильное чихание
- Напряжение
- Рвота
В некоторых случаях субконъюнктивальное кровоизлияние может быть следствием травмы глаза, в том числе:
- Грубо потереть глаз
- Травма, например повреждение глаза посторонним предметом
Факторы риска
Факторы риска субконъюнктивального кровоизлияния включают:
- Диабет
- Высокое артериальное давление (гипертония)
- Некоторые препараты, разжижающие кровь, такие как варфарин (Coumadin, Jantoven) и аспирин
- Нарушения свертывания крови
Осложнения
Осложнения со здоровьем в результате субконъюнктивального кровоизлияния возникают редко.Если ваше состояние вызвано травмой, ваш врач может осмотреть ваш глаз, чтобы убедиться, что у вас нет других глазных осложнений или травм.
Профилактика
Если кровотечение в вашем глазу имеет четко идентифицируемую причину, например, нарушение свертываемости крови или разжижающие кровь лекарства, спросите своего врача, можете ли вы предпринять какие-либо шаги для снижения риска субконъюнктивального кровоизлияния.
Если вам нужно потереть глаза, осторожно протрите глаза. Слишком сильное растирание глаз может привести к незначительной травме глаз, что может привести к субконъюнктивальному кровоизлиянию.
Диагностика
Ваш врач или глазной врач обычно диагностирует субконъюнктивальное кровоизлияние, глядя в ваш глаз. Скорее всего, вам не понадобятся другие тесты.
Если у вас рецидивирующие субконъюнктивальные кровоизлияния, ваш врач также может:
- Задайте вопросы об общем состоянии вашего здоровья и симптомах
- Провести офтальмологическое обследование
- Измерьте артериальное давление
- Пройдите обычный анализ крови, чтобы убедиться, что у вас нет потенциально серьезного нарушения свертываемости крови
Лечение
Вы можете использовать глазные капли, например искусственные слезы, чтобы успокоить царапины в глазах. Кроме того, кровь в вашем глазу впитается в течение одной-двух недель, и вам не потребуется никакого лечения.
Кроме того, кровь в вашем глазу впитается в течение одной-двух недель, и вам не потребуется никакого лечения.
Подготовка к приему
Скорее всего, вы начнете с посещения лечащего врача. В некоторых случаях, когда вы звоните, чтобы записаться на прием, вас могут немедленно направить к окулисту (офтальмологу).
Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
- Перечислите все симптомы, которые вы испытываете, включая те, которые кажутся не связанными с причиной, по которой вы записались на прием.
- Перечислите ключевую личную информацию, включая любые серьезные стрессы или недавние изменения в жизни.
- Перечислите все лекарства, витаминов и добавок, которые вы принимаете, включая дозы.
- Список вопросов, которые нужно задать своему врачу.
Составление списка вопросов поможет вам максимально эффективно проводить время с врачом. При субконъюнктивальном кровоизлиянии врачу следует задать следующие основные вопросы:
При субконъюнктивальном кровоизлиянии врачу следует задать следующие основные вопросы:
- Что могло вызвать эту проблему?
- Это повторится снова?
- Нужны ли мне тесты?
- Существуют ли какие-либо методы лечения этого состояния?
- Есть ли какие-то ограничения, которым я должен следовать?
- Нужно ли мне направление к специалисту?
- У вас есть брошюры или другие печатные материалы, которые я могу взять с собой домой? Вы рекомендуете мне посетить веб-сайт, связанный с этой проблемой?
Не стесняйтесь задавать вопросы, которые возникают у вас во время приема.
Чего ожидать от врача
Ваш врач может задать вам ряд вопросов, например:
- Когда вы впервые заметили проблему?
- Есть ли у вас какие-либо симптомы, связанные с этим?
Контент Mayo Clinic Обновлено:
© 1998-2020 Фонд медицинского образования и исследований Мэйо (MFMER). Все права защищены. Условия эксплуатации
Браузер не поддерживается! Этот веб-сайт будет предлагать ограниченные функции в этом браузере.Мы поддерживаем только последние версии основных браузеров, таких как Chrome, Firefox, Safari и Edge.
×Что вызывает разрыв кровеносных сосудов в глазах?
Сломанные кровеносные сосуды в глазах обычно проходят сами по себе в течение нескольких недель.
Разбитые кровеносные сосуды в глазах могут вызывать тревогу и заставлять вас чувствовать себя неловко, но обычно в них не о чем беспокоиться.
«Обычно они даже не раздражают пациента», — сказал д-р.Аша Окорие, офтальмолог клиники Маршфилд. «Некоторые люди не понимают, что это произошло».
Причины поломки кровеносных сосудов в большинстве случаев неизвестны. Однако травмы, такие как укол в глаз, или повышение давления в брюшной полости из-за чихания или кашля, могут стать их причиной. Люди, которые принимают антикоагулянты или регулярно принимают аспирин, могут испытывать разрыв кровеносных сосудов. Иногда они могут возникать во время инфекции конъюнктивита.
Care My Way ® обеспечивает быстрое лечение таких распространенных заболеваний, как конъюнктивит. Загрузите приложение , чтобы начать.
Обычно невозможно предотвратить повреждение кровеносных сосудов в глазах, кроме как избежать травм глаза. Покраснение обычно проходит через две-три недели, и вы ничего не можете сделать, чтобы ускорить процесс. Никакие глазные капли или медицинские препараты немедленно не очищают поврежденные кровеносные сосуды.
Знайте, когда обращаться за медицинской помощью
Проверьте свой глаз, если сломанные кровеносные сосуды были вызваны травмой, и у вас есть проблемы со зрением или покраснение радужной оболочки или зрачка.
Поговорите со своим врачом, если сломанные кровеносные сосуды случаются часто или заживление занимает больше двух или трех недель. В ваших глазах могут быть признаки высокого кровяного давления или нарушения свертываемости крови.
Если вы принимаете разжижающие кровь лекарства, спросите своего врача, можете ли вы что-нибудь сделать, чтобы предотвратить повреждение кровеносных сосудов в глазах.
Разбитые кровеносные сосуды не связаны с хроническим покраснением глаз
Постоянные красные глаза не означают, что у вас повышенный риск разрыва кровеносных сосудов.
«Хронические красные глаза, как правило, не очень серьезны, но вам следует пройти обследование, чтобы увидеть, нужна ли вам медицинская помощь», — сказал Окори.
Аллергия и сухость глаз — частые причины покраснения. Решение может быть таким же простым, как прием лекарств от аллергии или выбор очков вместо контактных линз, чтобы уменьшить сухость.
Похожие сообщения Shine365
Что можно и чего нельзя делать с контактными линзами: 5 советов по правильному использованию
Остерегайтесь травм глаз при занятиях спортом и отдыхом
О команде
Велнес-команда
Наша команда хочет, чтобы у вас было самое лучшее здоровье.Мы подскажем, как вести здоровый образ жизни и как сохранять равновесие, оставаться в форме и заботиться о себе и своей семье.
Обычных травм глаза | Best Eyecare Associates
Помимо ежегодных осмотров глаз, травмы глаз — частая причина, по которой людям может потребоваться посещение окулиста. Большинство травм глаза не являются серьезными, но требуют скорейшего профессионального лечения, чтобы снизить риск дальнейшего повреждения глаза. Серьезные травмы глаза связаны с травматическим повреждением глаза, которое может способствовать слепоте или потере глаза.При таких повреждениях глаз врачу отделения неотложной помощи следует немедленно обратиться за помощью. При незначительных травмах или раздражении вы можете обратиться за помощью к нашему окулисту в Best Eyecare Associates. Вот некоторые из распространенных травм глаз, которые мы лечим:
Ссадины роговицы
Растирание глаза при попадании инородных тел в глаз, царапание роговицы кисточкой для туши или попадание в глаз — вот лишь некоторые из способов, которыми можно поцарапать роговицу. Симптомы ссадин роговицы включают боль, чрезмерное увлажнение и чувствительность к яркому свету.Глубокие царапины роговицы также делают пораженный глаз уязвимым для бактериальных или грибковых инфекций.
Черный глаз / опухоль
Когда твердый предмет попадает в глаз, под глазом часто возникают синяки, а веко может опухать и краснеть. В некоторых случаях крошечные кровеносные сосуды в глазу лопаются (субконъюнктивальное кровоизлияние) и вызывают глубокое покраснение склеры (белая ткань глаза). Чтобы уменьшить отек, приложите лед к глазу. Однако, если у вас синяк под глазом, запишитесь на прием к офтальмологу для полной оценки вашего зрения и здоровья глаз.
Воспаление радужки (травматический ирит)
После травмы глаза. у вас может развиться ирит, если цветная область вокруг вашего зрачка воспаляется. Признаки ирита включают боль, неправильную форму зрачка, нечеткое зрение и головную боль. Если вы подозреваете, что у вас ирит, обратитесь к окулисту для лечения, так как ирит может привести к потере зрения.
Глазное кровотечение / кровоизлияние
Кровоизлияние возникает, когда кровеносный сосуд разрывается между склерой (белком глаза) и конъюнктивой (это прозрачное покрытие), вызывая утечку крови.Субконъюнктивальные кровоизлияния на самом деле довольно распространены. Иногда утечка крови покрывает весь белок глаза, в результате чего кровотечение выглядит хуже, чем есть на самом деле. На самом деле они безболезненны и не вызывают потери зрения. В лечении нет необходимости, так как глаз обычно заживает в течение нескольких недель. Если вас беспокоит кровотечение, обратитесь к окулисту за дополнительной информацией.
Обратитесь к нашему оптометристу для оказания помощи при травмах глаз.
Ваш глазной врач настоятельно рекомендует лечить любой тип глазной травмы в качестве неотложной помощи.Если вам нужно обследование глаза или лечение глазной травмы, позвоните в Best Eyecare Association сегодня по телефону (303) 254-4888.
Субконъюнктивальное кровоизлияние Конъюнктива — прозрачное перепончатое покрытие. белая часть глаза (склера). Защищает и смазывает глазное яблоко, а также позволяет глаз поворачивается легко. Конъюнктива покрывает множество мелких, довольно хрупкие сосуды. Разрыв одного из них мелкие сосуды или капилляры приводят к Субконъюнктивальное кровоизлияние. Это отображается как резко очерченное ярко-красное пятно на склере. Это быстрое появление «крови» на глаз — одна из самых частых причин, по которой пациенты представить окулисту с серьезным беспокойством. | Субконъюнктивальное кровоизлияние внезапное заполнение или частичное заполнение белки глаза с кровью.Обычно следует травма глаза. Другие причины включают: кашель, чихание, рвота, удушение, запор и судороги. Самая частая причина простое протирание глаз. Это механически искажает конъюнктиву, разрывая одну из мелкие кровеносные сосуды. Повышение давления внутри конъюнктивы вены также могут вызвать кровоизлияние.Это может возникают при поднятии тяжелых предметов. Использование алкоголь или определенные препараты, разжижающие кровь (например, антикоагулянты, аспирин и ибупрофен) может способствовать субконъюнктивальному кровоизлиянию. В большинстве случаев очевидная причина не обнаруживается. Это может просто случиться. Лишь изредка это когда-либо связано с высоким кровяным давлением или другими проблема с кровотечением. Обычно это одностороннее, но можно было представить на двусторонней основе. Однако в большинстве случаев симптомы отсутствуют. некоторые пациенты жалуются на резкую боль при начинается. Многие люди встревожены внезапным возникновение этой общей проблемы. Однако это не так. связаны с любыми заболеваниями, которые вызовут потеря зрения. Кровоизлияние имеет тенденцию исчезать более двух-трех недель и очищает последний в области рядом с цветной частью глаза (Ирис). В таком состоянии лечение не требуется! Какие может быть полезным будет первоначальное употребление холода пакеты в течение первого или двух дней, чтобы помочь свертывать кровь с последующим употреблением горячих пакеты, чтобы помочь в реабсорбции жидкой крови. К счастью, субконъюнктивальные кровоизлияния пройдут. прочь и будет лишь косметической проблемой для некоторых дней. Если беспокойство сохранится, переоценка в неделя в порядке.Более двух повторений в течение 1 год, рекомендуется полное медицинское обследование ваш врач будет готов. |
Окклюзия вены сетчатки — Услуги по уходу за глазами — Atrius Health
Окклюзия вены сетчаткиОкклюзия центральной вены сетчатки — сложная проблема, которая может вызвать значительную потерю зрения. Чтобы разобраться в этой проблеме, необходимо немного разобраться в анатомии глаза.
Анатомия
Сетчатка — это нервный слой в задней части глаза.Термин макула относится к небольшой центральной области сетчатки, которая является наиболее важной для зрения. Макула — это часть сетчатки, которая отвечает за способность видеть прямо перед собой, видеть цвет и выполнять тонкие зрительные задачи, такие как чтение. Сетчатка имеет собственное кровоснабжение, которое идет из-за глаза и попадает в сетчатку через зрительный нерв. Одиночная артерия (центральная артерия сетчатки ) доставляет кровь в сетчатку, а единственная вена (центральная вена сетчатки ) отводит кровь из глаза, возвращаясь к сердцу.
Окклюзия центральной вены
A Окклюзия центральной вены сетчатки (CRVO) возникает, когда кровоток из глаза через центральную вену становится вялым или полностью затруднен. Никто не понимает, что вызывает замедление кровотока. Считается, что центральная вена каким-то образом забивается изнутри или, возможно, защемляется какой-то структурой снаружи. Какой бы ни была причина, кровь не может выйти из глаза и начинает отступать, как если бы сток в раковине или плотине на реке забился.Кровеносные сосуды за препятствием, в данном случае более мелкие вены, впадающие в центральную вену, начинают набухать из-за избыточной крови. Вскоре давление в венах начинает расти, и кровь начинает вытекать из вен в сетчатку. Это проявляется как кровотечение ( кровоизлияния, ) во всех областях сетчатки.
Если обструкция достаточно серьезная, давление будет выталкивать все больше и больше крови и жидкости в сетчатку. Сетчатка начинает набухать, как губка. Большая часть опухоли происходит в центре сетчатки, в желтом пятне.Этот отек может серьезно ухудшить зрение и известен как отек желтого пятна .
Обычно окклюзию центральной вены сетчатки классифицируют по степени тяжести на один из двух типов. Эти два типа называются многими разными терминами, но их легче всего рассматривать как легкую или тяжелую (легкую форму можно также назвать надвигающейся или неишемической окклюзией вены , а тяжелую можно назвать полной или . ишемическая окклюзия вены). Легкая форма окклюзии центральной вены сетчатки обычно возникает из-за вялого кровотока без полной закупорки вовлеченных сосудов.На сетчатке меньше кровоизлияний и меньше опухолей. В более тяжелой форме кровоток полностью перекрывается. Кровь может даже накапливаться настолько, что свежая кровь не может попасть в сетчатку через артерии. Клеткам сетчатки не хватает кислорода, который обычно доставляется кровью. Это состояние — недостаток кислорода — называется ишемией . Ишемическая окклюзия вены может вызвать серьезное повреждение сетчатки и, следовательно, зрения.
Если ишемия (или недостаток кислорода) очень серьезная, в глазу может быть предпринята попытка вырастить новые кровеносные сосуды.Хотя это может показаться полезным ответом, на самом деле процесс роста новых кровеносных сосудов (называемый неоваскуляризацией ) может быть очень разрушительным для глаза. Если эти кровеносные сосуды вырастают из сетчатки, они могут привести к потере зрения из-за сильного кровотечения или отслоения сетчатки. Если они прорастают на радужную оболочку, они могут вызвать развитие необычной формы глаукомы . Глаукома — это состояние, при котором давление внутри глаза повышается до недопустимого уровня. Это заболевание, известное как неоваскулярная глаукома , практически невозможно лечить каплями или лекарствами и может привести к полной слепоте или потере глаза.
Причины окклюзии центральной вены сетчатки
Хотя процесс окклюзии центральной вены сетчатки широко изучен, никто еще не понимает, что именно вызывает эту проблему. Известно, что это обычно происходит у взрослых старше 55 лет, но может встречаться и у молодых людей. Также известно, что пациенты с окклюзией центральной вены сетчатки обычно имеют более высокий уровень артериального давления, чем у населения в целом, но возникновение окклюзии вены не связано с эпизодами неконтролируемого артериального давления.Пациенты с окклюзией вен, как правило, имеют и другие сопутствующие сосудистые проблемы, такие как артериосклероз. Эти данные не объясняют, почему это заболевание встречается и у молодых людей. Ваш врач может захотеть провести на вас другие анализы, чтобы выяснить, есть ли у вас какие-либо другие связанные со здоровьем проблемы. Степень подозрения на эти состояния зависит от других симптомов и результатов. Вообще говоря, эти лабораторные тесты обычно не помогают при лечении окклюзии вены, но при некоторых обстоятельствах они могут быть полезны для выявления других поддающихся лечению состояний.
Лечение окклюзии центральной вены сетчатки
Самым неприятным аспектом этого состояния является отсутствие лечения окклюзии центральной вены сетчатки. Многие исследователи изучали эту проблему и безуспешно пытались лечить. Периодически появляются заявления об успехе того или иного лекарства, но ни одно лечение не было доказано в условиях научных испытаний. Ученые пытались разжижить кровь и улучшить кровоток с помощью различных антикоагулянтов ( антикоагулянтов, ), таких как аспирин, кумадин и гепарин.Они пытались использовать те же агенты «разрушения тромбов», которые успешно используются при сердечных приступах и инсультах, такие как TPA и стрептокиназа. Они пытались снизить давление в глазу, чтобы расширить кровеносные сосуды и улучшить кровоток. Они пытались хирургическим путем создать альтернативные каналы кровотока. Ни один из этих подходов не имел реального успеха. Просто нужно подождать, пока тело само откроет вену. Это произойдет, но для полного исчезновения окклюзии вены может потребоваться от нескольких месяцев до нескольких лет.
Осложнения
Может возникнуть несколько осложнений, которые могут усложнить окклюзию центральной вены.
Отек желтого пятна упоминалось ранее. Это состояние вызвано утечкой жидкости из поврежденных кровеносных сосудов в центральную сетчатку. Многие годы считалось, что лазерное лечение играет важную роль в лечении отека желтого пятна. Однако в последние годы крупное научное исследование убедительно продемонстрировало, что лазер не помогает в разрешении или улучшении отека желтого пятна.
Неоваскулярная глаукома вызывается аномальными кровеносными сосудами, растущими на радужной оболочке и вызывающими повышение давления внутри глаза. Если эта проблема обнаружена на ранней стадии, то ее можно успешно лечить с помощью лазерной терапии. Интересно, что исследования показали, что успех лазера выше, если лечение не проводится профилактически. То есть, кажется, лучше подождать, пока проблема действительно не начнется, а не лечить ее заранее в ожидании проблем. На практике это означает, что пациента с окклюзией центральной вены сетчатки необходимо будет тщательно обследовать каждые 4-6 недель в течение первых шести месяцев после постановки диагноза, чтобы вовремя выявить проблему.Ваш врач также может диагностировать это с помощью теста, называемого флюоресцентной ангиограммой . Это включает в себя введение красителя в вену руки и фотографирование сетчатки, когда краситель циркулирует по ней. Этот тест предоставит вашему офтальмологу информацию о состоянии кровообращения в вашем глазу.
Неоваскуляризация сетчатки — это рост аномальных новых кровеносных сосудов на сетчатке в ответ на плохое кровообращение. Эти аномальные сосуды могут кровоточить или вызывать серьезные рубцы сетчатки.Их также можно лечить с помощью тяжелой лазерной терапии. Лазерное лечение следует начинать, если и когда проблема впервые обнаруживается.
Визуальный результат
К сожалению, окклюзия центральной вены сетчатки — очень неприятная проблема, и окончательное зрение часто бывает не очень хорошим. Визуальный результат не улучшается никаким лечением, поскольку невозможно изменить естественное развитие самой окклюзии вены. Вашему врачу важно внимательно следить за ситуацией и назначать соответствующее лазерное лечение в случае возникновения осложнений.Однако видение может вернуться само по себе, а может и не вернуться. У нас есть некоторые предсказатели исхода. В частности, зрение пациента при первом визите к окулисту является хорошим предиктором возможной остроты зрения. Хорошая новость заключается в том, что окклюзия центральной вены сетчатки на парном глазу встречается относительно редко.
Хотя окклюзия центральной вены сетчатки может привести к необратимому ухудшению зрения в пораженном глазу, важно следовать советам офтальмолога и регулярно посещать врача.Осложнения этого заболевания поддаются лечению, и, если их не лечить, они могут привести к еще большему ухудшению зрения. Также важно записываться на приемы у офтальмолога к лечащему врачу. Часто очень важно лечить сопутствующее заболевание.
Покраснение глаз | UF Health, University of Florida Health
Определение
Покраснение глаз чаще всего возникает из-за опухших или расширенных кровеносных сосудов. Это делает поверхность глаза красной или налитой кровью.
Глаза налитые кровью
Альтернативные имена
Глаза налитые кровью; Красные глаза; Склеральная инъекция; Конъюнктивальная инъекция
Рекомендации
Есть много причин красных глаз или глаз. Некоторые требуют неотложной медицинской помощи. Остальные — повод для беспокойства, но не чрезвычайная ситуация. Многим не о чем беспокоиться.
Покраснение глаз часто вызывает меньшее беспокойство, чем боль в глазах или проблемы со зрением.
Причины
Налитые кровью глаза кажутся красными, потому что сосуды на поверхности белой части глаза (склеры) опухают.Сосуды могут набухать из-за:
- Сухости глаз
- Слишком долгого пребывания на солнце
- Пыль или другие частицы в глазах
- Аллергия
- Инфекция
- Травма
Глазные инфекции или воспаления могут вызывать покраснение, а также зуд , выделения, боль или проблемы со зрением. Это может быть связано с:
- Блефарит: припухлость по краю века.
- Конъюнктивит: опухоль или инфекция прозрачной ткани, выстилающей веки и покрывающей поверхность глаза (конъюнктиву).Это часто называют «розовым глазом».
- Язвы роговицы: Язвы на роговице, чаще всего вызванные серьезной бактериальной или вирусной инфекцией.
- Увеит: воспаление сосудистой оболочки, которая включает радужку, цилиарное тело и сосудистую оболочку. Причина чаще всего неизвестна. Это может быть связано с аутоиммунным заболеванием, инфекцией или воздействием токсинов. Тип увеита, который вызывает самый сильный красный глаз, называется иритом, при котором воспаляется только радужная оболочка.
Другие возможные причины покраснения глаз:
- Простуда или аллергия.
- Острая глаукома: внезапное повышение глазного давления, которое вызывает сильную боль и вызывает серьезные проблемы со зрением. Это неотложная медицинская помощь. Наиболее распространенная форма глаукомы — длительная (хроническая) и постепенная.
- Царапины роговицы: травмы, вызванные песком, пылью или чрезмерным использованием контактных линз.
Иногда на белке глаза появляется ярко-красное пятно, называемое субконъюнктивальным кровоизлиянием. Это часто происходит после натуживания или кашля, в результате чего на поверхности глаза ломается кровеносный сосуд.Чаще всего боли нет, зрение в норме. Это почти никогда не бывает серьезной проблемой. Это может быть чаще у людей, принимающих аспирин или антикоагулянты. Поскольку кровь просачивается в прозрачную конъюнктиву, вы не можете стереть или смыть кровь. Как и синяк, красное пятно исчезнет в течение недели или двух.
Уход на дому
Постарайтесь дать глазам отдохнуть, если покраснение вызвано усталостью или перенапряжением глаз. Никакого другого лечения не требуется.
Если у вас боль в глазах или проблемы со зрением, немедленно обратитесь к окулисту.
Когда обращаться к медицинскому работнику
Сходите в больницу или позвоните в местный номер службы экстренной помощи (например, 911), если:
Ваш глаз покраснел после проникающей травмы.
У вас головная боль с нечеткостью зрения или спутанностью сознания.
Вы видите ореолы вокруг огней.
У вас тошнота и рвота.
Позвоните своему врачу, если:
- Ваши глаза красные дольше 1-2 дней.
- У вас боль в глазах или изменение зрения.
- Вы принимаете разжижающие кровь лекарства, например варфарин.
- Возможно, вам в глаз попал какой-то предмет.
- Вы очень чувствительны к свету.
- У вас желтые или зеленоватые выделения из одного или обоих глаз.
Чего ожидать в офисе? Посетите
Ваш поставщик медицинских услуг проведет медицинский осмотр, включая осмотр глаз, и задаст вопросы о вашей истории болезни. Вопросы могут включать:
- У вас оба глаза или только один?
- Какая часть глаза поражена?
- Вы носите контактные линзы?
- Покраснение появилось внезапно?
- Были ли у Вас покраснения глаз раньше?
- У вас болят глаза? Становится хуже при движении глаз?
- Ваше зрение ухудшилось?
- Есть ли у вас выделения из глаз, жжение или зуд?
- Есть ли у вас другие симптомы, такие как тошнота, рвота или головная боль?
Вашему врачу может потребоваться промыть глаза физиологическим раствором и удалить из глаз все инородные тела.Вам могут дать глазные капли для домашнего использования.
Видео: Как пользоваться глазными каплями
Изображения
Ссылки
Дюпре А.А., Вайтман Дж. М.. Красный и болезненный глаз. В: Walls RM, Hockberger RS, Gausche-Hill M, eds. Неотложная медицина Розена: концепции и клиническая практика . 9 изд. Филадельфия, Пенсильвания: Эльзевьер; 2018: глава 19.
Гилани С.Дж., Ян А., Йонкерс М., Бойзен-Осборн М. Дифференциация неотложных и неотложных причин острого красного глаза для врача скорой помощи. Вест Дж. Эмерг Мед . 2017; 18 (3): 509-517. PMID: 28435504 pubmed.ncbi.nlm.nih.gov/28435504/.
Рубинштейн Дж.Б., Спектор Т. Конъюнктивит: инфекционный и неинфекционный. В: Янофф М., Дукер Дж. С., ред. Офтальмология . 5-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2019: глава 4.6.
Глаза могут указывать на высокое кровяное давление
(Pixelaway, Envato Elements)Когда доктор Уильям Уайт светит ярким светом в глаз своего пациента, он ищет больше, чем просто проблемы со зрением.
Он ищет ключи, указывающие на последствия высокого кровяного давления или гипертонии, и то, что он находит, может помочь предотвратить сердечные приступы, инсульты и другие серьезные проблемы со здоровьем, выходящие за рамки глаза.
«Мы можем видеть изменения из-за сосудистых заболеваний, вызванных диабетом или гипертонией», — сказал Уайт, оптометрист из компании Baylor Scott & White Health в Темпле, штат Техас. «Кровеносные сосуды сетчатки могут стать немного более жесткими и жесткими. Они будут давить друг на друга и пересекаться, как два шланга в ограниченном пространстве.
«Когда станет совсем плохо, мы увидим, как некоторые кровеносные сосуды начнут протекать, мы увидим небольшое кровотечение. И это может вызвать целый ряд проблем со зрением».
Симптомы зрения могут не проявляться годами. Но в конечном итоге высокое кровяное давление может привести к гипертонической ретинопатии, повреждению кровеносных сосудов, вызывающему нечеткость зрения или потерю зрения; хориоидопатия, скопление жидкости под сетчаткой, которое может исказить или ухудшить зрение; или оптическая нейропатия, блокировка кровотока, которая может убивать нервные клетки и вызывать потерю зрения.
Точно так же высокое кровяное давление может не проявляться в течение десятилетий, прежде чем вызовет сердечный приступ или инсульт, который получил свое мрачное название «тихий убийца».
Вот почему раннее обнаружение высокого кровяного давления — и лечение его с помощью диеты, физических упражнений и лекарств — имеет решающее значение, и почему Уайт говорит, что глазные врачи находятся на передовой.
«Иногда люди говорят:« Я здесь только за очками. Почему вы проверяете мое кровяное давление? »- сказал он.«Мы стараемся сообщить им об уникальной возможности взглянуть на эти кровеносные сосуды в глазах».
Исследование 2013 года, опубликованное в журнале Hypertension , подчеркнуло эту точку зрения. Исследователи проверили около 2900 пациентов с высоким кровяным давлением на предмет гипертонической ретинопатии, а затем отслеживали их в среднем 13 лет. Они обнаружили, что у людей с легкой формой заболевания риск инсульта выше на 35%. Этот повышенный риск подскочил до 137 процентов для людей с умеренной или тяжелой гипертонической ретинопатией.
Хотя необходимы дополнительные исследования для подтверждения выводов относительно риска инсульта, Уайт не сомневается в решающей роли глазных врачей в информировании пациентов о необходимости контроля артериального давления.
«Вы не просто пара глазных яблок, идущих в смотровую», — сказал он. «Мы должны смотреть на человека в целом и на всю картину в целом. Это вещи, которые могут существенно повлиять на их жизнь, и мы несем ответственность за их общее состояние здоровья».
Но разве не каждое медицинское обследование начинается с измерения артериального давления? И разве не в каждой аптеке есть прибор для самостоятельного измерения?
Уайт сказал, что многие люди будут удивлены тем, сколько из его пациентов редко обращаются к другому врачу, а если и обращаются, то не всегда следуют медицинским советам или не принимают лекарства от кровяного давления.
«Некоторые люди не проходят плановый осмотр каждый год», — сказал он. «Они говорят мне:« Послушайте, я просто не люблю ходить к врачу ».


 Как следствие, кровеносные сосуды могут лопнуть, образовывая сосудистую сетку;
Как следствие, кровеносные сосуды могут лопнуть, образовывая сосудистую сетку;
 Некоторые люди могут испытывать дискомфорт и боль при использовании этого метода, однако они проходят в течение нескольких дней.
Некоторые люди могут испытывать дискомфорт и боль при использовании этого метода, однако они проходят в течение нескольких дней. При умывании следует отдать предпочтение холодной или теплой воде;
При умывании следует отдать предпочтение холодной или теплой воде; Однако, алоэ вера может также и сушить кожу в редких случаях;
Однако, алоэ вера может также и сушить кожу в редких случаях;